-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Dulaglutid v léčbě obézních diabetiků 2. typu
Vyšlo v časopise: Svět praktické medicíny, 3, 2022, č. 1, s. 61-64
Kategorie: Z praxe
Souhrn
Dulaglutid je dnes jedním ze tří inkretinových analog, která je možné podávat 1x týdně (dále ještě depotní exenatid a semaglutid). Podáván je subkutánně velmi jednoduchým aplikátorem. Pod názvem Trulicity je u nás k dispozici od roku 2016. V následujícím článku přinášíme podrobnější informace o využití tohoto GLP-1 agonisty/receptorového analoga v léčbě obézních diabetiků, doprovázené dvěma kazuistikami.
Ve studiích AWARD (podrobně v 1) bylo dosaženo většího poklesu HbA1c než po většině komparátorů. Ve studii REWIND,2 kde primární cíl byl kardiovaskulární, byl prokázán signifikantní pokles výskytu kardiovaskulárních příhod. Dulaglutid je tedy kvalitní inkretinový analog, při jehož indikaci jako antidiabetika jsme si vždy vědomi také kardiovaskulárního benefitu pro pacienty, ale i jeho příznivého efektu na hmotnost.
Dulaglutid a hmotnost
Dulaglutid je u nás k dispozici v aplikátorech po 0,75 a 1,5 mg. V Evropě schváleném SPC je uvedena možnost podávat dulaglutid i v dávce 3,0 a 4,5 mg. Efekt na hmotnost (podle 3, viz Obr. 1) stoupá podle použité dávky a progresivně stoupá i po roce léčby. Efekt na glykovaný hemoglobin se podobně jako u jiných inkretinových analog po několika měsících ustálí (Obr. 1).
Obr. 1. Průměrná změna HbA1c (v %) a hmotnosti (v kg) pomocí metody nejmenších čtverců (LS) po dávce 1,5 3 a 4,5 mg týdně podle SPC Trulicity. 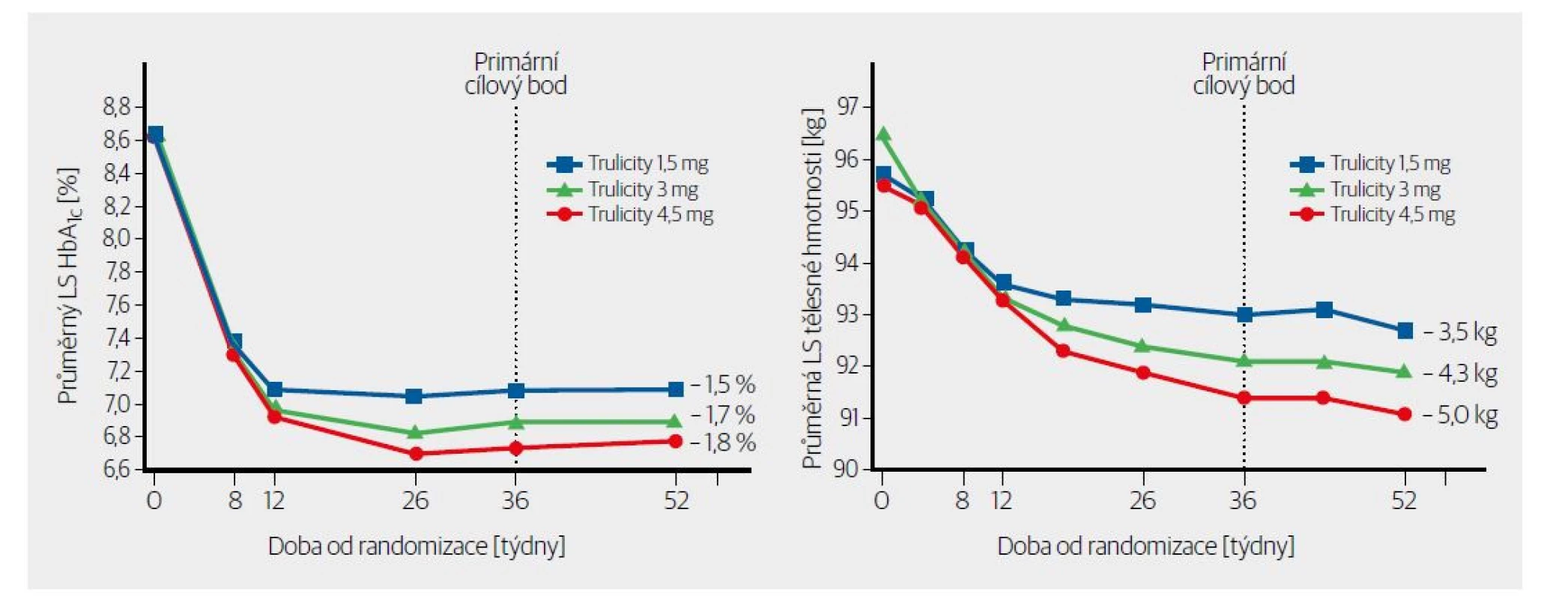
Postavení dulaglutidu v redukci hmotnosti diabetiků
U obézních diabetiků 2. typu můžeme dnes již ve druhém kroku po metforminu použít s výhodou inkretinová analoga jako antidiabetika redukující i hmotnost. Postavení liraglutidu, semaglutidu a dulaglutidu uvádí tabulka 1. V indikaci antidiabetika můžeme podávat liraglutid do dávky 1,8 mg, semaglutid zatím 1 mg (recentně v lednu 2022 byla v Evropě schválena dávka 2 mg) a dulaglutid až 4,5 mg. Ze zdravotního pojištění je zatím možná úhrada jen při HbA1c nad 60 mmol/mol a podávat je možno liraglutid do 1,8 mg, semaglutid do 1 mg a dulaglutid do 1,5 mg. Takzvaná zvýšená úhrada je u prvních dvou léků limitována na pacienty s BMI nad 35 kg/m2. Dulaglutid je možno ve zvýšené úhradě podávat již od BMI 30 kg/m2. V indikaci antiobezitika je možno podávat liraglutid až do dávky 3 mg denně a semaglutid v budoucnu až do dávky 2,4 mg 1x týdně. Studie s dulaglutidem v indikaci obezita nebyly dosud provedeny.
Tab. 1. Inkretinová analoga v léčbě obezity v současnosti 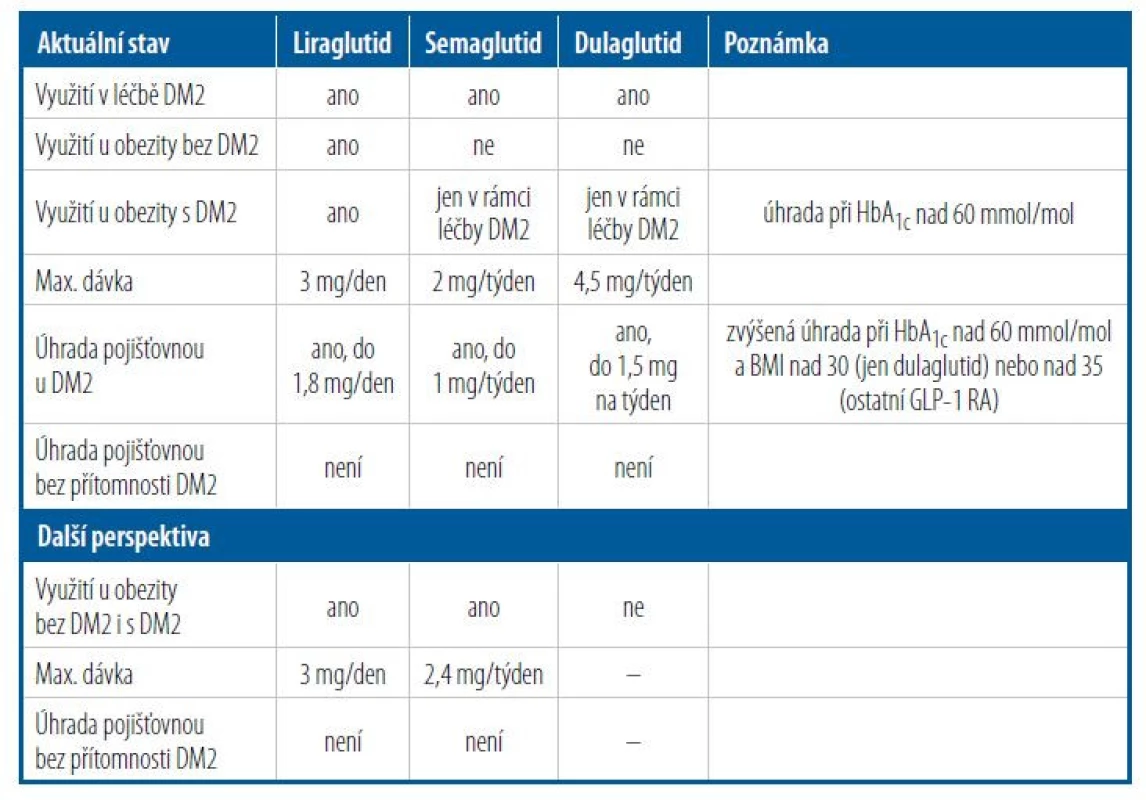
Výrazný efekt na kompenzaci diabetu a redukci hmotnosti ukazují i následující kazuistiky.
Dulaglutid ve dvou kazuistikách
1. Časné nasazení dulaglutidu u recentní diabetičky s obezitou 1. stupně (kazuistika 1)
Kazuistika pojednává o 47leté pacientce s významnou rodinnou zátěží diabetes mellitus. Otec i dědeček pacientky byli dlouhodobě léčeni pro diabetes mellitus 2. typu (DM2) inzulinoterapií a matka pacientky užívá z důvodu onemocnění DM2 perorální antidiabetika.
Pacientka od mládí trpí panickou poruchou s agorafobií, je sledována psychiatrem, medikuje klonazepam a asi 10 let užívá perindopril na léčbu esenciální hypertenze.
Od ledna 2021 pozorovala postupný rozvoj únavy, žízně, častého močení a úbytku na váze, proto se v dubnu téhož roku dostavila ke svému praktickému lékaři. Glukometrem byla v jeho ordinaci naměřena glykemie 21 mmol/l, proto byla pacientka odeslána na odběry krve. Laboratorně byla potvrzena hyperglykemie nalačno 20,6 mmol/l, hodnota glykovaného hemoglobinu byla podle pacientky nad 60 mmol/mol. Praktický lékař konstatoval diagnózu diabetes mellitus 2. typu a zahájil terapii perorálními antidiabetiky, a to metforminem 500 mg ve dvou denních dávkách a gliklazidem MR 30 mg denně.
Na přání rodičů, kteří jsou v mém diabetologickém sledování, byla pacientka předána praktickým lékařem také do mé diabetologické ambulance.
Od stanovení diagnózy DM2 pacientka omezila sladká jídla, zejména koláče a slazené nápoje, přidala zeleninu a jedla pravidelněji. Přes svou psychiatrickou diagnózu začala chodit ven na delší procházky se psy. Došlo k ústupu žízně, ale stále přetrvávala celková únava. Objektivně byla pacientka kardiopulmonálně kompenzovaná s TK 130/75 mmHg, hmotnost byla při první kontrole v diabetologické ambulanci 111 kg, což při výšce 183 cm odpovídá BMI 33,0.
Pacientce byly provedeny komplexní laboratorní odběry, ve kterých dominovaly glykemie nalačno 8,6 mmol/l, glykovaný hemoglobin 75 mmol/mol a významná smíšená dyslipidemie s hodnotami celkového cholesterolu 6,9, TAG 2,1, HDL 1,2 a LDL 5,2 mmol/l. Renální funkce, hormony štítné žlázy, jaterní testy i zánětlivé markery byly v mezích normy. Vyšetření moči bylo taktéž s negativním výsledkem.
Pacientka byla po klinickém vyšetření podrobně edukována o povaze svého onemocnění, zásadách racionální diabetické diety s doporučením maximálně 200 gramů sacharidů denně a byla jí doporučena pravidelná aerobní pohybová aktivita minimálně 30 minut denně.
Původní antidiabetická medikace (metformin 500 mg tbl. 1–0–1 a gliklazid MR 30 mg tbl. 1–0–0) nebyla pro pacientku při uvedených laboratorních parametrech dostačující a efektivní. Dávka metforminu byla navýšena z 1000 mg n 2000 mg na den a dále se nabízelo několik možností úpravy a potenciace léčby: bylo by možné přidat depotní inzulinový analog v bed time režimu, nabízela se také trojkombinace perorálních antidiabetik, sulfonylureový derivát mohl být změněn na inhibitor SGLT2 (gliflozin) nebo GLP-1 receptorový analog (GLP-1 RA).
Každá z úvah by našla svá opodstatnění. Přesto přidání dalšího PAD do trojkombinace by bylo pro pacientku nekomfortní a velmi pravděpodobně by bylo provázeno nižší compliance v denním užívání. Inzulinoterapie s sebou nese nutnost denní aplikace injekce, riziko hmotnostního přírůstku a také jisté „stigma“, jež pacientka znala ze života svého otce a dědečka, kteří se inzulinem léčili dlouhá léta.
Vzhledem k tomu, že jde o pacientku mladšího středního věku, s obezitou 1. stupně, dosud v primární prevenci kardiovaskulárních (KV) chorob, jsem nakonec zvolila změnu z derivátu sulfonylurey na GLP-1 RA aplikovaný jednou týdně. Léčbu jsem cílila na efektivní ovlivnění glykemie nalačno i postprandiální glykemie, na možnost redukce hmotnosti, na výhodnou aplikaci pouze jedenkrát za týden bezpečným snadným aplikátorem a vzhledem k relativně recentní možnosti využití tzv. režimu zvýšené úhrady léčiva ze zdravotního pojištění již při BMI nad 30, tedy při obezitě 1. stupně, jsem zvolila přípravek dulaglutid, obchodně Trulicity 1,5 mg, který má prokázanou KV protektivitu pro diabetiky v primární prevenci.
Vzhledem k nově zjištěné dyslipidemii byla pacientka zaléčená také atorvastatinem.
Již po měsíci mě pacientka telefonicky informovala, že je velmi spokojená, cítí se dobře, aplikace injekce pouze jednou za týden jí velmi vyhovuje a má radost z poklesu váhy. Hmotnost se po 3 měsících užívání dulaglutidu snížila ze 111 kg na 103,5 kg a po 6 měsících se udržela beze změn. Hodnoty glykemie nalačno se pohybovaly kolem 5,5 až 6,5 mmol/l a glykovaný hemoglobin poklesl po 3 měsících na 39 mmol/mol. Po půl roce od nasazení této inkretinové terapie se glykemie nalačno pohybovala mezi 5,1 až 5,8 mmol/l, postprandiální glykemie nepřekročila 7,7 mmol/l a glykovaný hemoglobin se ještě mírně snížil na 38 mmol/ mol. Došlo také k úpravě lipidogramu na hodnoty LDL-cholesterolu kolem 2,4 mmol/l.
Závěr kazuistiky: Časné nasazení dulaglutidu u mladé ženy s rodinnou zátěží DM2 u obou rodičů, ženy v primární prevenci KV onemocnění, s obezitou 1. stupně, vedlo k rychlému dosažení a udržení výborné kompenzace diabetu s normalizací glykovaného hemoglobinu, včetně hmotnostního poklesu 7 kg. To vše při dobré toleranci léčiva a velké spokojenosti pacientky.
2. Využití dulaglutidu při intoleranci gliflozinu (kazuistika 2)
Kazuistika se týká 58letého muže bez rodinné dispozice k diabetu, jehož otec zemřel na infarkt myokardu. Pacient je léčen od 40 let pro vysoký krevní tlak, aktuálně trojkombinací antihypertenziv, dále užívá kombinovanou hypolipidemickou léčbu pro smíšenou hypercholesterolemii.
Diabetes mellitus 2. typu mu byl diagnostikován v roce 2012. Zpočátku byl sledován praktickým lékařem. Nejprve medikoval metformin 2000 mg denně a postupně mu byl přidán gliklazid MR v dávce 30 mg denně. V září 2016 byl předán do péče diabetologa s glykemií nalačno 7,3 mmol/l a glykovaným hemoglobinem 65 mmol/mol.
Při vstupním vyšetření byl bez subjektivních potíží, kardiopulmonálně stabilizovaný. TK 125/80 mmHg, hmotnost 87 kg s BMI 31,0 kg/m2 při výšce 170 cm.
Pacient byl po převzetí do diabetologické ambulance podrobně seznámen s režimovými opatřeními i racionální diabetickou dietou s maximem 200 gramů sacharidů denně. Byly mu vysvětleny výhody pravidelné aerobní pohybové aktivity.
Pro hodnotu glykovaného hemoglobinu nad 60 mmol/mol byl pacientovi gliklazid z jeho původní medikace nahrazen sitagliptinem 100 mg denně, metformin byl ponechán ve stejné dávce. Změna dietních i režimových zvyklostí a úprava terapie vedly ke zlepšení metabolických parametrů. Glykemie nalačno se pohybovala kolem 5,5 až 5,7 mmol/l a glykovaný hemoglobin poklesl na 51 mmol/mol. Dobrý efekt i tolerance stávající léčby vydržely necelé dva roky. V květnu 2018 hodnota glykovaného hemoglobinu opět překročila hranici 60 mmol/mol (62 mmol/mol) a glykemie nalačno se pohybovala kolem 5,6 mmol/l. Inhibitor DPP4 byl nahrazen empagliflozinem 10 mg denně a pacient byl podrobně informován o nutnosti dostatečné hydratace i řádné hygieny. Léčba gliflozinem byla u tohoto pacienta komplikována opakovanými urologickými potížemi, včetně zvažované cirkumcize, proto byl po dohodě s urologem empagliflozin v lednu 2019 vysazen. Antidiabetickou terapii bylo třeba znovu revidovat. Pacientovi byla nabídnuta možnost léčby GLP-1 RA v základní úhradě, ale tu pro finanční náročnost odmítl. K metforminu byl vrácen zpět sitagliptin 100 mg denně a přidán ještě gliklazid MR 30 mg, postupně navýšený na 60 mg denně.
Na trojkombinaci perorálních antidiabetik se glykemie nalačno pohybovala mezi 4,7 až 4,9 mmol/l a glykovaný hemoglobin byl v srpnu 2019 48 mmol/mol.
Po uspokojivém období došlo v červnu 2021 k dalšímu zhoršení hodnot glukózového metabolismu, kdy přes uspokojivou glykemii nalačno kolem 4,9 mmol/l se zvýšila hladina glykovaného hemoglobinu na 67 mmol/mol. Hmotnost pacienta byla po celou dobu neměnná, tzn. 87 kg.
Vzhledem ke změně úhradových podmínek je možné od dubna 2021 diabetikovi 2. typu na kombinované léčbě perorálními antidiabetiky s obezitou 1. stupně a glykovaným hemoglobinem nad 60 mmol/mol předepsat dulaglutid ve zvýšené úhradě. Pacientovi byla proto opět navržena léčba přípravkem Trulicity 1,5 mg, tentokrát v režimu „zvýšené úhrady“, což pacient s díky akceptoval. Metformin byl po celou dobu ponechán na 2000 mg denně, gliptin byl nahrazen dulaglutidem 1,5 mg týdně a gliklazid MR byl redukován na 30 mg denně.
Po 3 měsících došlo ke zlepšení kompenzace diabetu. Glykemie nalačno se pohybovala mezi 4,5 až 4,7 mmol/l, postprandiální glykemie do 8,3 mmol/l a glykovaný hemoglobin HbA1c klesl na 53 mmol/ mol. Po 6 měsících léčby dulaglutidem byl při udržení uspokojivé kompenzace zaznamenán žádoucí pokles hmotnosti o 4 kg. Pacient je spokojený s výsledky aktuální terapie, kterou i dobře snáší.
Závěr kazuistiky: Po opakované změně antidiabetické terapie a intoleranci gliflozinu došlo na terapii dulaglutidem k dosažení a udržení uspokojivé kompenzace diabetu i k poklesu hmotnosti, a to vše při dobré toleranci léčiva.
Závěr
Inkretinový efekt na pokles hmotnosti je významnou součástí léčby obézních diabetiků 2. typu. Na rozdíl od liraglutidu a semaglutidu se nesnaží dulaglutid získat status antiobezitika a zůstává významným antidiabetikem. Efekt dulaglutidu na hmotnost je však rovněž výrazný, jak dokládají zde publikované kazuistiky i studie s dulaglutidem. V tzv. zvýšené úhradě je u nás dokonce dostupnější než liraglutid a semaglutid.
MUDr. Jitka Homolová
Diabetologické centrum, Městská nemocnice Ostrava
prof. MUDr. Štěpán Svačina, DrSc.
3. interní klinika 1. LF UK a VFN v Praze
Zdroje
1. Svačina Š. Antidiabetika – historie, současnost a perspektivy. Praha: Axonite, 2016.
2. Gerstein H, et al. Dulaglutide and cardiovascular outcomes in type 2 diabetes (REWIND): a double-blind, randomised placebo-controlled trial. Lancet 2019;394(10193):121–130.
3. SPC Trulicity 2021.
4. Buse JB, Wexler DJ, Tsapas A, et al. 2019 Update to: Management of hyperglycemia in type 2 diabetes, 2018. A consensus report by the American Diabetes Association (ADA)
5. and the European Association for the Study of Diabetes (EASD). Diabetes Care 2020;43(2):487–493.
5. Gallwitz B, et al. Effect of once-weekly dulaglutide on glycated haemoglobin (HbA1c) and fasting blood glucose in patient subpopulations by gender, duration of diabetes and baseline HbA1c. Diabetes Obes Metab 2018;20(2):409–418.
6. Matfin G, et al. Safe and effective use of the once weekly dulaglutide single-dose pen in injection-naïve patients with type 2 diabetes. J Diabetes Sci Technol 2015;9 : 1071–1079.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
2022 Číslo 1- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
-
Všechny články tohoto čísla
- Úvodní slovo
- Pomáháme váhavým pacientům činit zdravá rozhodnutí o COVID-19
- Komentář k článku Pomáháme váhavým pacientům činit zdravá rozhodnutí o COVID-19
- Komentář k článku Pomáháme váhavým pacientům činit zdravá rozhodnutí o COVID-19
- Diagnóza prediabetu: prospěšná, nebo problematická?
- Komentář k článku Diagnóza prediabetu: prospěšná, nebo problematická?
- Diabetes mellitus a pandemie COVID-19
- Horší prognóza a vyšší úmrtnost u špatně kompenzovaných pacientů s diabetem v době pandemie COVID-19
- Má stoletý stařík inzulin budoucnost?
- Zjednodušení intenzifikované léčby biosimilárním inzulinem u starších pacientů
- Využití intermitentně skenované kontinuální monitorace glukózy v ambulantní praxi
- Hybridní systémy v léčbě a kontrole diabetu v období pandemie
- Využití empagliflozinu u kardiorenálního syndromu
- Inhibitory SGLT2 a chronické onemocnění ledvin
- Novější antidiabetika z pohledu nefrologa: zaměřeno na dapagliflozin
- Docentka Alena Šmahelová: Zhoršení kompenzace jde velmi často na konto toho, že ji pacient psychicky a mentálně nezvládá
- Dulaglutid v léčbě obézních diabetiků 2. typu
- Ambulantní předoperační příprava diabetika
- Dyslipidemie a diabetes
- Léčba obezity liraglutidem – praktické zkušenosti
- Používání přípravku Saxenda je u pacientů s tyreopatií bezpečné
- Diabetes a značení potravin Nutri-Score
- Terapie budoucnosti – mRNA technologie nejen jako prevence proti infekčním nemocem
- Lékový profil: Ryaltris
- Nové registrace na evropském poli
- Interpretace nejčastějších močových nálezů
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Lékový profil: Ryaltris
- Interpretace nejčastějších močových nálezů
- Používání přípravku Saxenda je u pacientů s tyreopatií bezpečné
- Léčba obezity liraglutidem – praktické zkušenosti
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



