-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Ambulantní předoperační příprava diabetika
Autoři: MUDr. Škrha Jan jr., Ph.D.
Působiště autorů: 3. interní klinika 1. LF UK a VFN, Praha
Vyšlo v časopise: Svět praktické medicíny, 3, 2022, č. 1, s. 65-67
Kategorie: Medicína v ČR: přehledový článek
Souhrn
S narůstající prevalencí diabetu ve společnosti významně přibývá operací diabetických pacientů. Předoperační příprava zásadně ovlivňuje úspěšnost chirurgických výkonů. Článek shrnuje aktuální mezinárodní doporučení pro ambulantní předoperační přípravu pacientů s diabetem.
Prevalence diabetu celosvětově neustále roste, a přináší tak s sebou narůstající počty chirurgických výkonů u osob s diabetem. Přitom však přítomnost diabetu a/nebo hyperglykemie zvyšuje morbiditu i mortalitu těchto výkonů, v některých situacích může být perioperační mortalita až o 50 % vyšší než u osob bez diabetu. Pro celkovou úspěšnost operace je zásadní nejen správná předoperační příprava (ambulantní i během hospitalizace), ale i samotný průběh operace a pooperační péče.
Příčiny vyšší perioperační morbidity/mortality
Mnoho faktorů se podílí na vyšší perioperační morbiditě/mortalitě osob s diabetem. Jsou to například výraznější výkyvy glykemie – hypoglykemické i hyperglykemické příhody mohou výrazně komplikovat perioperační vývoj. Nelze opomenout, že řada takových situací je iatrogenního původu, neboť souvisejí s nesprávnou léčbou diabetu během hospitalizace.
Celkovou prognózu operace mohou rovněž významně zhoršovat případné mikrovaskulární či makrovaskulární diabetické komplikace. Diabetes (obzvláště špatně kompenzovaný) navíc přináší vyšší riziko perioperačních a postoperačních infekčních komplikací.
Možnou příčinou vyšší morbidity/mortality může být i předem neodhalená hyperglykemie.
Předoperační příprava
Příprava pacienta s diabetem k chirurgickému výkonu by měla spočívat v celkovém zhodnocení jeho zdravotního stavu s přihlédnutím k specifikům souvisejícím s diabetem. U dobře kompenzovaného pacienta bez komorbidit není k operaci nezbytný souhlas diabetologa, v ostatních případech by se však diabetolog měl k operaci vyjádřit a ev. doporučit úpravu terapie (viz dále).
Základní vyšetření
Každý pacient s diabetem by měl mít předoperačně vyšetřen mineralogram, hepatální a renální funkce, základní nutriční parametry (albumin, celkovou bílkovinu), krevní obraz a koagulační parametry, podle požadavků operatérů rovněž krevní skupinu. Zároveň je třeba zajistit rtg plic a EKG, u komplikovaných pacientů rovněž echokardiografii, popř. spirometrii. Další laboratorní či zobrazovací vyšetření jsou indikována ve spe cifických případech.
Glykemické cíle
Úspěšnost operace významně souvisí s kompenzací diabetu – čím vyšší glykemie a glykovaný hemoglobin odrážející průměrnou glykemii v posledních dvou až třech měsících, tím častější jsou operační komplikace.
Zhodnocení kompenzace by mělo být provedeno nejlépe 2 až 4 týdny před plánovaným výkonem. Za optimální kompenzaci je považována glykemie 6–10 mmol/l a glykovaný hemoglobin (HbA1c) 42–64 mmol/mol (Obr. 1). V takovém případě stačí pacienta poučit o případné úpravě antidiabetické terapie bezprostředně před výkonem (viz dále) a další péče není třeba.
Obr. 1. Předoperační strategie podle HbA1c a glykemie. 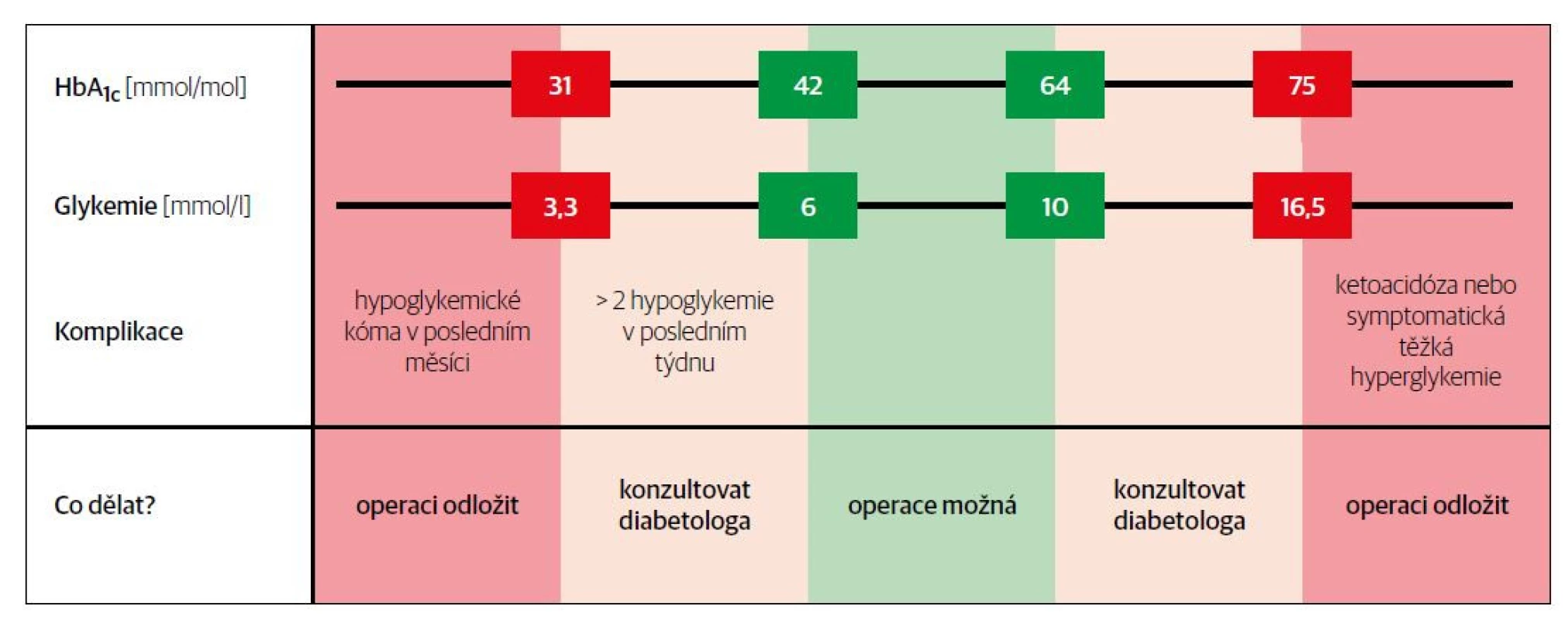
Pokud však není kompenzace diabetu uspokojivá, měla by být antidiabetická léčba intenzifikována, podle závažnosti dalšími neinzulinovými preparáty, častěji však pomocí inzulinu. Úpravu antidiabetické terapie bychom měli rovněž provést při recentním výskytu hypoglykemií. Ab solutní kontraindikací operace v celkové anestezii je diabetická ketoacidóza, akutní symptomatická hyperglykemie provázená dehydratací a minerálovou dysbalancí a recentní hypoglykemické kóma.
V některých případech by však neměla být nedostatečná kompenzace diabetu kontraindikací operačního výkonu, který by se neměl zbytečně oddalovat. Jedná se například o operace z onkologické in dikace, akutní záněty, popř. u osob s dlouhodobě velmi neuspokojivou kompenzací diabetu, kde podstatné zlepšení nelze očekávat.
Specifické komplikace diabetu
Perioperační riziko může zvyšovat přítomnost diabetické gastroparézy, onemocnění srdce (aterosklerotické změny, srdeční selhání, arytmie) nebo ledvin (renální insuficience, diabetická nefropatie). Proto by mělo být na tyto možné komplikace cíleně pomýšleno, resp. o jejich přítomnosti u pacienta by mělo být pracoviště provádějící operaci jasně informováno.
Podávání antidiabetik před operací
Trendem posledních let je snaha o minimalizaci délky hospitalizace před plánovanou operací, a to i u pacientů s diabetem. V optimálním případě by měl být pacient předem dostatečně edukován o případných domácích úpravách medikace a přijatý do nemocnice až v den výkonu. Operace samotná by měla být plánována na dopolední hodiny. Zá roveň se při elektivních operacích stále více doporučuje minimalizace infuzní terapie a kontinuálního podávání inzulinu, a naopak je preferována pouhá modifikace chronické antidiabetické léčby.
Podrobná doporučení k úpravám dávkování jednotlivých antidiabetik jsou ukázána v tabulce 1. Je vhodné zdůraznit nový pohled na dávkování metforminu a gliflozinů. Metformin není nutné u malých a ambulantních výkonů vysazovat, a to zejména u dobře kompenzovaných pacientů bez renálních a kardiálních komorbidit. U větších výkonů je doporučeno metformin vysadit v den výkonu a nezahajovat dříve než za 24 až 48 hodin, u pacientů se známou renální insuficiencí nebo rizikem renálního selhání po podání kontrastní látky až po kontrole renálních funkcí. Stále však lze akceptovat i tradiční přístup s vysazením metforminu 1–2 dny před výkonem, zejména s ohledem na typ předoperační přípravy. Podávání gliflozinů by nově mělo být ukončeno 3 dny před operací (v případě ertugliflozinu 4 dny), ob zvláště jako prevence rozvoje perioperační ketoacidózy.
Tab. 1. Úpravy dávkování antidiabetik v perioperačním období 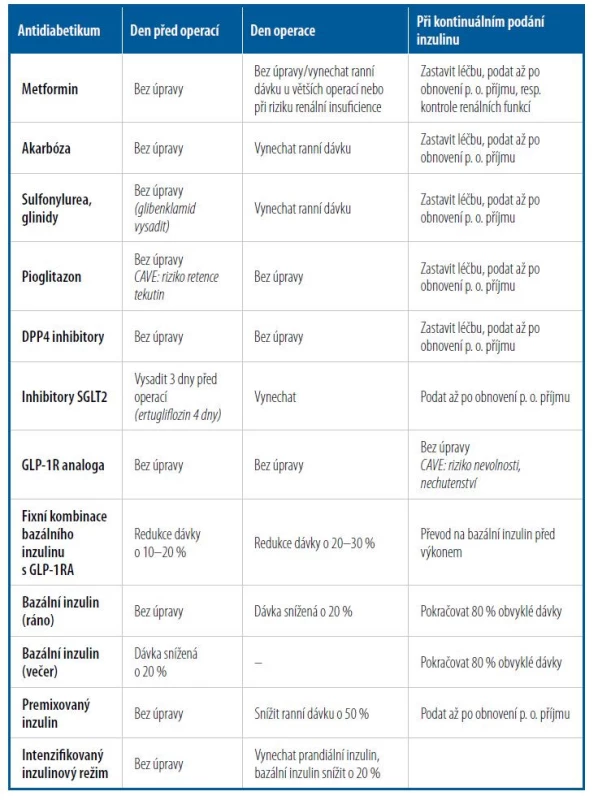
Používání inzulinové pumpy během operace je doporučeno jen v případě dobře edukovaného pacienta a nemocničního personálu. Kontraindikací je perioperační provádění rtg, CT či MR vyšetření, naopak sonografické, endoskopické nebo laserové techniky inzulinové pumpě nevadí. Rychlost podávání bazálního inzulinu by během operace měla být snížena o 10–20 %. Používání kontinuálních senzorů glukózy v podkoží je možné jen s určitou opatrností, neboť v případě periferní hypoperfuze tkání nemusí podávat přesné výsledky, a glykemii je třeba monitorovat standardně. Při jakékoliv nejistotě o funkčnosti inzulinové pumpy je vhodné pacienta převést na standardní perioperační inzulinovou léčbu.
Závěr
Ambulantní příprava diabetika k operaci významně ovlivňuje úspěšnost chirurgického výkonu. Její význam dále narůstá v posledních letech při snaze o zkracování délky hospitalizace a s tím související nástup do nemocnice až v den výkonu. Pro perioperační morbiditu/mortalitu je zásadní kompenzace diabetu vyjádřená glykemií a glykovaným hemoglobinem. Při extrémních hodnotách těchto parametrů je vhodné elektivní výkony odložit a nejprve se úpravou medikace pokusit o zlepšení kompenzace diabetu.
Podpořeno MZ ČR – RVO VFN 64165.
Zdroje
1. Barker P, et al. Guidelines – peri-operative management of the surgical patient with diabetes 2015. Anaesthesia 2015;70 : 1427–1440.
2. Cosson E, et al. Practical management of diabetes patients before, during and after surgery: A joint French diabetology and anaesthesiology position statement. Diabetes Metabolism 44;2018 : 200–216.
3. Diabetes care in the hospital: standards of medical care in diabetes 2021. Diabetes Care 2021;44:S211–S220.
4. Frisch A, et al. Prevalence and clinical outcome of hyperglycemia in the perioperative period in noncardiac surgery. Diabetes Care 2010;33.
5. Horová E. Příprava pacienta s diabetem k vyšetření a k operaci, perioperační péče. Aktuální medicína 2019;1 : 5–9.
6. Joint British Diabetes Societies for Inpatient care. Management of adults with diabetes undergoing surgery and elective procedures 2016.
7. Royal College of Anaesthetists. Guideline for perioperative care for people with diabetes mellitus undergoing elective and emergency surgery 2021.
8. Škrha J, Prázný M, Pelikánová T. Odborné stanovisko České diabetologické společnosti k podávání metforminu v perioperačním období 2020. https://www.diab.cz/dokumenty/Lecba_metfominem.pdf.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
2022 Číslo 1- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
-
Všechny články tohoto čísla
- Úvodní slovo
- Pomáháme váhavým pacientům činit zdravá rozhodnutí o COVID-19
- Komentář k článku Pomáháme váhavým pacientům činit zdravá rozhodnutí o COVID-19
- Komentář k článku Pomáháme váhavým pacientům činit zdravá rozhodnutí o COVID-19
- Diagnóza prediabetu: prospěšná, nebo problematická?
- Komentář k článku Diagnóza prediabetu: prospěšná, nebo problematická?
- Diabetes mellitus a pandemie COVID-19
- Horší prognóza a vyšší úmrtnost u špatně kompenzovaných pacientů s diabetem v době pandemie COVID-19
- Má stoletý stařík inzulin budoucnost?
- Zjednodušení intenzifikované léčby biosimilárním inzulinem u starších pacientů
- Využití intermitentně skenované kontinuální monitorace glukózy v ambulantní praxi
- Hybridní systémy v léčbě a kontrole diabetu v období pandemie
- Využití empagliflozinu u kardiorenálního syndromu
- Inhibitory SGLT2 a chronické onemocnění ledvin
- Novější antidiabetika z pohledu nefrologa: zaměřeno na dapagliflozin
- Docentka Alena Šmahelová: Zhoršení kompenzace jde velmi často na konto toho, že ji pacient psychicky a mentálně nezvládá
- Dulaglutid v léčbě obézních diabetiků 2. typu
- Ambulantní předoperační příprava diabetika
- Dyslipidemie a diabetes
- Léčba obezity liraglutidem – praktické zkušenosti
- Používání přípravku Saxenda je u pacientů s tyreopatií bezpečné
- Diabetes a značení potravin Nutri-Score
- Terapie budoucnosti – mRNA technologie nejen jako prevence proti infekčním nemocem
- Lékový profil: Ryaltris
- Nové registrace na evropském poli
- Interpretace nejčastějších močových nálezů
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Lékový profil: Ryaltris
- Interpretace nejčastějších močových nálezů
- Používání přípravku Saxenda je u pacientů s tyreopatií bezpečné
- Léčba obezity liraglutidem – praktické zkušenosti
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



