-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
2 – Indukce remise CD – enterální výživa (EV)
Autoři: MUDr. Miroslava Adamcová 1; MUDr. Milan Bajer, Ph.D. 2; MUDr. Kateřina Bajerová, Ph.D. 2; Doc. MUDr. Jiří Bronský, Ph.D. 1; MUDr. Petr Dědek, Ph.D. 3; MUDr. Ondřej Hradský, Ph.D. 1; MUDr. Eva Karásková 4; MUDr. Lucie Kavalcová 5; MUDr. Katarína Mitrová 1; MUDr. Silvie Netvalová 6; Prof. MUDr. Jiří Nevoral, CSc. 1; Doc. MUDr. Oldřich Pozler, CSc. 3; MUDr. Jan Schwarz 7; MUDr. Peter Szitányi, Ph.D. 8; Prof. MUDr. Richard Škába, CSc. 5; MUDr. Astrid Šuláková 9
Působiště autorů: Pediatrická klinika UK 2. LF a FN Motol, Praha 1; Pediatrická klinika, FN Brno 2; Dětská klinika, FN a LF UK, Hradec Králové 3; Dětská klinika LP UP a FN Olomouc 4; Klinika dětské chirurgie UK 2. LF a FN Motol, Praha 5; Pediatrická klinika TNsP, Praha 6; Dětská klinika FN a LF UK, Plzeň 7; Klinika dětského a dorostového lékařství UK 1. LF a VFN, Praha 8; Klinika dětského lékařství OU LF a FN Ostrava 9
Vyšlo v časopise: Čes-slov Pediat 2012; 67 (Suppl 2): 12-13.
Vedoucí redaktor textu: doc. MUDr. Jiří Bronský, Ph.D.
1. Exkluzivní enterální výživa (EEV) je první volbou při indukční léčbě všech forem CD a při léčbě relapsů.
2. Není rozdíl v účinnosti při použití polymerní, oligomerní nebo elementární diety.
3. EEV by měla být podávána 6–8 týdnů. Nejsou-li známky odpovědi po 2–3 týdnech, je třeba zvážit jiný druh terapie.
4. EEV se podává perorálně či nazogastrickou sondou (NGS), bolusově nebo kontinuálně.
5. Podává se 120 % kalorií vypočtených na ideální hmotnost pacienta k výšce pro umožnění růstu a hmotnostních přírůstků.
U pacientů s CD je EEV modalita léčebná, u pacientů s UC se EV využívá ke zlepšení celkového nutričního stavu, např. před operačním výkonem. U pacientů s IBDU je terapie EEV pravděpodobně méně účinná než u CD.
Základní rozdělení
EEV představuje jediný dietní zdroj a slouží jako primární léčba k indukci remise (až v 85 % u dětí s nově diagnostikovanou CD).
Parciální EV se podává k normální či bezezbytkové dietě s cílem zlepšit stav výživy a/nebo udržet remisi.
Mechanismus účinku EEV
Mechanismus není plně objasněn, roli hrají pravděpodobně eliminace antigenů ze stravy, celkové zlepšení nutričního stavu, úprava střevní permeability, snížení syntézy zánětlivých střevních mediátorů mechanismem redukce dietních tuků, úprava střevní mikroflóry a také dodávka mikronutrientů.
Vliv EEV na stav výživy a růst
EV zlepšuje celkový stav výživy, ve srovnání s kortikoterapii podporuje lineární růst, zlepšuje anabolismus – potlačením proteolýzy a stimulací proteosyntézy. Zlepšuje se také tělesné složení.
Vliv různých preparátů EV
K léčebným účelům se používají různé tekuté preparáty umělé výživy (elementární, oligomerní či polymerické). Spektrum preparátů enterální výživy v současnosti dokáže kompletně zabezpečit energetickou a nutriční potřebu nemocných a existují speciální pediatrické přípravky vyvinuté a určené pro dětský věk. Není rozdíl v účinnosti při použití polymerní, oligomerní nebo elementární diety. Polymerní diety mají mnohem lepší chuťové vlastnosti a tím i možnost perorálního podávání. Jsou dětmi lépe akceptovány a jsou levnější. Účinek léčby EEV na slizniční hojení nezáleží na typu preparátu (polymerní, oligomerní nebo elementární).
Vliv lokalizace střevního postižení
Není jasné, zda je efekt EEV stejný u pacientů s CD s postižením ilea či kolon. Lépe na EEV odpovídají pacienti s relativně krátkou anamnézou nemoci (ve srovnání s chronickým průběhem).
Cesta a doba podávání EEV
K indukci remise se EEV podává perorálně (p.o.) či NGS. Z dostupných dat nelze upřednostňovat jednu formu před druhou. Výhodou p.o. podávání jsou nižší náklady, nevýhodou nelibé chuťové vlastnosti. Při nedostatečném p.o. příjmu či nedostatečné spolupráci lze nabídnout možnost sondové výživy. Sondou lze výživu podávat v bolusech či pumpou. Zavedení PEG u dětských pacientů s IBD považujeme ve většině případů za nevhodné. Délka trvání EEV je obvykle 6–8 týdnů. Pokud nedojde ke zlepšení během 2–3 týdnů, je vhodná změna terapie.
Dávkování EEV, způsob a doba podávání
EEV se podává v množství, které kryje 120 % kalorií vypočtených na ideální hmotnost pacienta k výšce (tab. 3) pro umožnění růstu a hmotnostních přírůstků.
Tab. 1. Běžná potřeba živin (g) a energie (kcal) na kg tělesné hmotnosti a den u dětí. 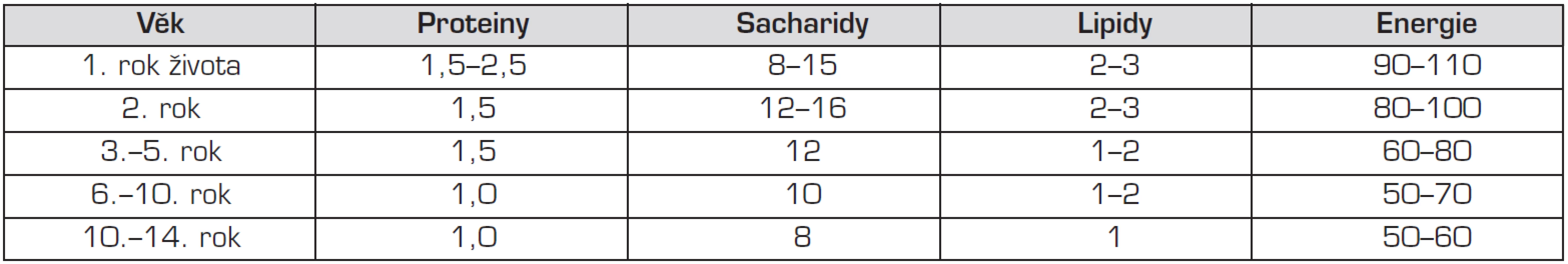
Do NGS podáváme výživu:
- Bolusově – pouze do žaludku, před novým podáváním je zpočátku vhodná kontrola žaludečního rezidua, interval závisí na velikosti bolusu a celkové potřebné dávce výživy – optimálně 2–4 hodiny, dávka 1–5 ml/kg.
- Kontinuálně – do žaludku, duodena nebo tenkého střeva, pomocí nutriční pumpy a/nebo gravitačního setu. Rozhodnutí o přerušovaném či nepřerušovaném režimu závisí na toleranci pacienta. Před 24hodinovým režimem upřednostňujeme noční podávání. Počáteční denní dávka odpovídá 50 % celkového potřebného objemu. Plnou dávku (6–8 ml/kg/hod) lze dosáhnout druhý až třetí den. Nezvyšujeme najednou objem i koncentraci EV, snaha je nejdříve navýšit objem a následně koncentraci přípravku.
Přechod na běžnou stravu
K EEV je možné po celou dobu podávání popíjet balené vody bez příchuti. Běžnou stravu zavádíme na konci indukce EEV postupně (během 2–3 dnů), indikována je bezezbytková dieta. Přibližně 60 až 70 % pacientů má relaps onemocnění do 1 roku po ukončení EEV. Pro prodloužení remise se doporučuje buď cyklická EV – noční podávání tekuté umělé výživy po dobu jednoho měsíce ze 4, nebo tzv. suplementární EV – noční nazogastrická umělá výživa 4–5x týdně jako doplněk k neomezené klasické dietě pacienta. Za předpokladu, že není nutná hospitalizace pacienta z jiné indikace, je snahou pokračovat v EV v domácí péči. Pacient a jeho rodina nebo jedinec poskytující péči musí být zaučeni v péči o sondu, nutriční pumpu či set. Pacient musí být na stabilním režimu EV, musí být vybaven odpovídajícím preparátem EV a příslušenstvím – technickým vybavením.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek 10 – Refrakterní CDČlánek 19 – IBD do 2 let věkuČlánek 20 – Chirurgická léčba CDČlánek 21 – Chirurgická léčba UCČlánek SEZNAM ZKRATEKČlánek 22 – PouchitidaČlánek 24 – Anemie u IBDČlánek LITERATURAČlánek ÚVOD
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2012 Číslo Suppl 2- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Syndrom Noonanové: etiologie, diagnostika a terapie
-
Všechny články tohoto čísla
- 2 – Indukce remise CD – enterální výživa (EV)
- 3 – Indukce remise CD – kortikosteroidy (KS)
- 4 – Indukce remise CD – biologická léčba (BL)
- 5 – Indukce remise CD – ostatní
- 6 – Udržovací léčba CD – azathioprin (AZA)/6-merkaptopurin (6-MP)
- 7 – Udržovací léčba CD – methotrexát (MTX)
- 8 – Udržovací léčba CD – biologická léčba (BL)
- 9 – Udržovací léčba CD – ostatní
- 10 – Refrakterní CD
- 11 – Indukce remise UC – aminosalicyláty
- 12 – Indukce remise UC – kortikosteroidy
- 13 – Indukce remise UC – biologická léčba a ostatní
- 14 – Udržovací léčba UC – aminosalicyláty
- 15 – Udržovací léčba UC – azathioprin, 6-merkaptopurin, methotrexÁt
- 16 – Udržovací léčba UC – biologická léčba a ostatní
- Doporučení Pracovní skupiny dětské gastroenterologie a výživy ČPS pro diagnostiku a léčbu nespecifických střevních zánětů u dětí
- 17 – Fulminantní kolitida (acute severe colitis, ASC) a toxické megakolon (TM)
- 18 – Neklasifikovatelné zánětlivé střevní onemocnění (IBDU)
- 19 – IBD do 2 let věku
- 20 – Chirurgická léčba CD
- 21 – Chirurgická léčba UC
- SEZNAM ZKRATEK
- 22 – Pouchitida
- 23 – Infekční komplikace a problematika vakcinace
- 24 – Anemie u IBD
- LITERATURA
- ÚVOD
- 1 – Doporučený postup PRO diagnostiKU IBD
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- 1 – Doporučený postup PRO diagnostiKU IBD
- 17 – Fulminantní kolitida (acute severe colitis, ASC) a toxické megakolon (TM)
- 22 – Pouchitida
- 6 – Udržovací léčba CD – azathioprin (AZA)/6-merkaptopurin (6-MP)
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



