-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Poslední halotanová hepatitida v České republice?
Last case of halothan hepatitis in the Czech Republic? Case report
We describe a case of a 49 years old female patient with acute liver failure caused by halothan induced hepatitis. The liver failure was so severe that she was indicated for liver transplantation. The successful outcome of liver transplantation was facilitated also by supportive treatment with fractionated plasma separation and adsorption (FPSA) on Prometheus® device.
Key words:
halothan hepatitis – liver transplantation – Prometheus
Autoři: Ročeň Milan 1; Krak Martin 1; Fraňková Soňa 2; Kieslichová Eva 1; Trunečka Pavel 3
Působiště autorů: Klinika anesteziologie, resuscitace a intenzivní péče IKEM 1; Klinika hepatogastroenterologie IKEM 2; Transplantcentrum IKEM 3
Vyšlo v časopise: Anest. intenziv. Med., 19, 2008, č. 4, s. 187-189
Kategorie: Anesteziologie - Kazuistika
Souhrn
Popisujeme případ 49leté pacientky s akutním selháním jater způsobeným akutní halotanovou hepatitidou. Selhání jater bylo natolik závažné, že pacientka byla indikována k transplantaci jater. Provedení úspěšné transplantace jater bylo umožněno i podpůrnou terapií na podkladě frakcionované plazmatické separace a adsorpce (FPSA) na přístroji Prometheus®.
Klíčová slova:
halotanová hepatitida – transplantace jater – PrometheusÚvod
Přestože se spektrum používaných inhalačních anestetik v průběhu času mění a k dispozici jsou modernější anestetika s výhodnějšími vlastnostmi, byl halotan na některých pracovištích donedávna používán (na trhu je stále), hlavně pro svoji nízkou cenu. Halotanová hepatitida může být život ohrožující komplikací při celkové anestezii s použitím halotanu. Halotan způsobuje dva typy hepatotoxicity. Lehčí formu charakterizuje malý vzestup sérových aminotransferáz, vyvíjí se u 20 % pacientů a je připisována cytotoxickému vlivu metabolitů halotanu. Závažná forma je daleko vzácnější (1/10 000–100 000 pacientů), ale může vést k masivní nekróze jater a smrti (50–75 %). Vznik halotanové hepatitidy je popisován na základě imunitní odpovědi na halotanem modifikované (trifluoroacetylované) jaterní bílkoviny [1, 2, 3]. Kauzální terapií akutního selhání jater je ortotopická transplantace jater při podmínce splnění kritérií zařazení na čekací listinu. Kritéria zařazení na čekací listinu jsou obsažena ve skórovacích schématech King’s College Criteria [4] nebo Clichy (pro pacienty s virovou hepatitidou B). Klíčovým předpokladem úspěšné transplantace je udržení pacienta v transplantabilním stavu do doby transplantace.
Pro prodloužení tohoto terapeutického okna je na našem pracovišti používána metoda frakcionované plazmatické separace a adsorpce (FPSA) na přístroji Prometheus® (Fresenius Medical Care AG, Bad Homburg, Německo). Tato metoda umožňuje nejen efektivní odstranění látek rozpuštěných ve vodě hemodialýzou (urea, kreatinin, amoniak), ale i látek vázaných na bílkoviny krevní plazmy (albumin), jako je např. bilirubin [5]. Přístroj se skládá z dialyzačního přístroje (FMC 4008H) rozšířeného o modul pro frakcionovanou plazmatickou separaci s albuminovým filtrem a dvěma adsorbery. Skládá se z Albu flow filtru s polysulfonovou membránou, která propouští molekuly do 250 kD, neutrálního pryskyřičného adsorbéru Prometh 1 (adsorpce žlučových kyselin, aromatických aminokyselin, fenolických substancí, toxinů) a iontového výměníku Prometh 2 se styren-divinylbenzen kopolymerem s prostorovou sítí 100 μm, kde se vychytávají negativně nabité ligandy (nekonjugovaný bilirubin).
Kazuistika
49letá pacientka, bez anamnézy interního onemocnění, po operačních výkonech v letech 1982 (cholecystektomie pro litiázu), 1983 (UPT), 1987 (konizace čípku) byla v okresní nemocnici připravována k hysterektomii pro myomatózní dělohu. Dne 19. 9. 2007 prodělala vyšetření v celkové anestezii (halotan) s biopsií. Dne 3. 10. 2007 pacientka podstoupila laparoskopickou hysterektomii pro myomatózní dělohu v celkové anestezii s halotanem, operace trvala 210 minut, proběhla bez komplikací, bez dokumentované hypotenze a hypoxie. Pacientka se cítila dobře a 9. 10. 2007 byla propuštěna. Od propuštění pociťovala námahovou i klidovou dušnost, cítila se slabá. Dne 10. 10. byla přijata na interní oddělení s patologickým laboratorním nálezem PT (protrombinový čas) 19 %, neměřitelné hodnoty D - dimerů, bilirubin 225 μmol . l-1, AST 38 μkat . l-1, ALT 22 μkat . l-1, angioCT byla vyloučena plicní embolie. Pro známky akutního jaterního selhání byla přeložena na Kliniku hepatogastroenterologie IKEM k hospitalizaci trvající od 11. 10. do 16. 10. Nebyla prokázána jiná etiologie jaterního selhání (vyloučeny virové hepatitidy, EBV, CMV). S ohledem na splnění King’s College Criteria (tab. 1, predikce letální prognózy spontánního průběhu akutního jaterního selhání) byla zařazena na čekací listinu transplantace jater.
Tab. 1. King’s College kritéria 
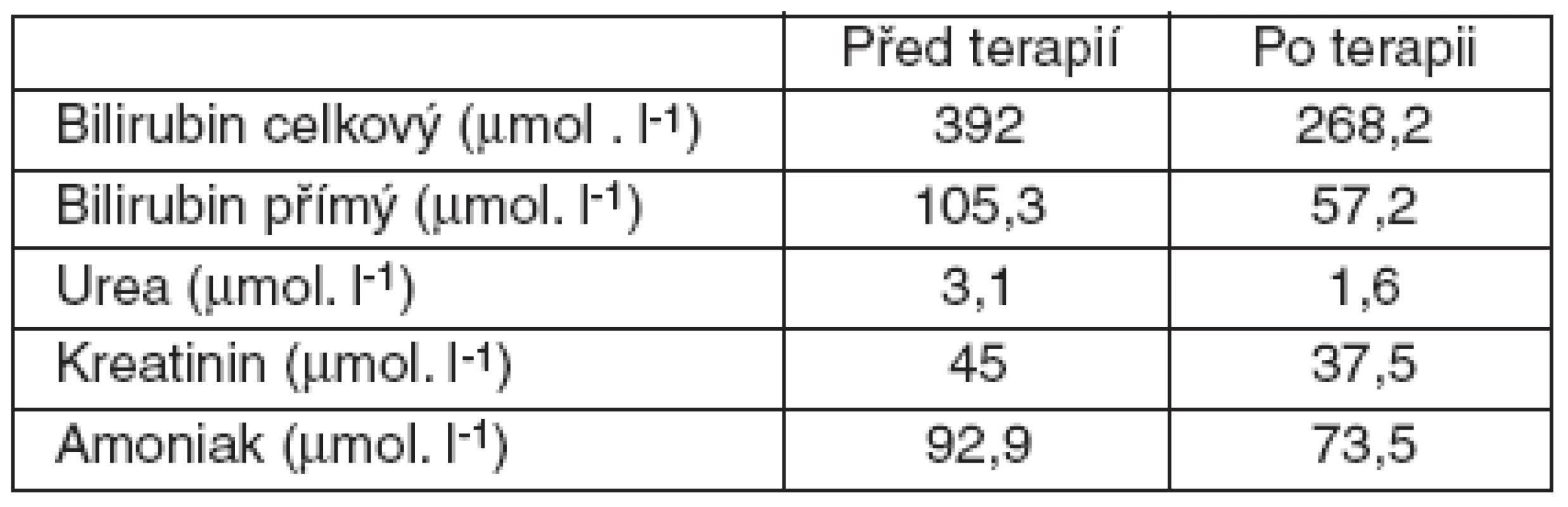
PT: protrombinový čas Přes konzervativní terapii onemocnění progredovalo a 16. 10. 2007 si stav vyžádal přijetí na Kliniku anesteziologie, resuscitace a intenzivní péče IKEM. Pacientka byla přijata při vědomí, s encefalopatií 1. stupně, spontánně ventilující s kyslíkem podávaným polomaskou, bez oběhové podpory, oligurická. Dominantním příznakem byl ikterus. Provedení testu clearance indocyaninové zeleně přístrojem LiMON (liver monitor) – PDR 4,8 %/min (Plasma Disappearance Rate – rychlost úbytku), R 15 48,7 % (reziduální množství po 15 minutách) prokázalo významné selhání jater. Po podání Prothromplexu 600 IU byl zaveden centrální žilní a arteriální katétr. Protože Středisko orgánových transplantací nemělo informaci o potencionálním dárci orgánů, byla indikována a provedena terapie FPSA s dobou trvání 6 hodin a antikoagulací citrát/kalcium. Laboratorní hodnoty před terapií a po ní jsou uvedeny v tabulce 2. Po skončení kúry FPSA bylo započato s CVVH, antikoagulace citrát/kalcium až do 17. 10., kdy proběhla ortotopická transplantace jater s klidným průběhem. Výkon trval celkově 6 hodin s manipulačním časem 26 minut a krevní ztrátou 8000 ml. Celkově bylo podáno 6 TU erytrocytární masy, 15 TU mražené plazmy, z autotransfuzního přístroje (Autolog) 750 ml koncentrovaných erytrocytů. Pro velikostní nepoměr štěpu a příjemce zůstala operační rána neuzavřena a pacientka byla ponechána v analgosedaci na umělé plicní ventilaci. Tento stav vyřešila definitivní sutura 19. 10. 2007. Pacientku jsme extubovali 21. 10., CVVH jsme ukončili 22. 10. Postupně došlo k rozvoji funkce jaterního štěpu, v laboratoři po přechodném poklesu jaterních testů nastala jejich elevace a bylo rozhodnuto o biopsii štěpu. Biopsie provedená 25. 10. prokázala poruchu žlučové drenáže, pro kterou následovala ERCP. Při ERCP byla nalezena stenóza biliární anastomózy, která si vyžádala provedení papilotomie a zavedení dvou plastikových biliárních stentů. Výkon zkomplikovalo krvácení z papilotomie, které bylo úspěšně ošetřeno endoskopicky opichem adrenalinem. 30. 10. byla pacientka přeložena na Kliniku hepatogastroenterologie IKEM. V dalším průběhu postupně klesaly jaterní testy, přetrvávala mírná renální insuficience. 15. 11. 2007 byla pacientka ve stabilizovaném stavu propuštěna. Dochází na pravidelné kontroly, funkce transplantovaných jater je dobrá a jaterní testy jsou v normě.
V explantovaných játrech histologie prokázala obraz akutní hepatitidy se submasivní polylobulární nekrózou parenchymu kompatibilní s toxickou etiologií (halotan).
Diskuse
Výskyt syndromu halotanové hepatitidy je popisován s různou incidencí (1/10 000–100 000), nejrizikovější skupinou jsou ženy středního věku s nadváhou. Riziková je zejména opakovaná expozice. Doba rozvoje příznaků onemocnění (ikterus, febrilie) od expozice se udává mezi 1–16 dny. V literatuře jednoznačná příčinná souvislost s podáním halotanu není prokázána (reprodukovatelnost onemocnění v pokusu na zvířeti). Z publikovaných dat se zdá, že se jedná o reakci u nemocného s predispozicí k tomuto onemocnění. Cesta vedoucí k poškození jater byla studována po celou dobu používání halotanu v anestezii s maximem studií v 90. letech 20. století. Byla studována řada mechanismů, jako jsou: snížení průtoku splanchnikem během halotanové anestezie, předchozí chronické jaterní onemocnění, infekce, toxémie, nutriční deficit, obezita, ostatní farmaka, vliv thymolu. Poslední výzkumy vysvětlují vznik halotanové hepatitidy takto: Halotan je metabolizován přes cytochrom P 450 (CYP). Za vznik autoimunitní reakce je zodpovědná podjednotka CYP 2E1, halotan metabolizovaný na trifluoroacetylchlorid (TFA) se navazuje na jaterní bílkovinu (TFA-P), proti které vzniká protilátka [2, 3]. Jejím působením dochází k centrilobulární nekróze jater. Podstatné pro stanovení diagnózy halotanové hepatitidy je vyloučení jiných možných příčin selhání jater a histologické vyšetření jaterního parenchymu (jaterní biopsie, explantát jater). V tomto případě patřila nemocná do rizikové skupiny – žena, střední věk, opakovaná expozice halotanem, doba rozvoje příznaků. Nesplnila jen riziko nadváhy. V našem souboru se po celou dobu transplantačního programu nevyskytl obdobný případ pacienta, který by byl zařazen na čekací listinu transplantace jater z důvodu halotanové hepatitidy.
Přístrojovou podporu (FPSA) indikujeme u našich pacientů v případě závažného jaterního selhání, které splňuje podmínky k zařazení na čekací listinu transplantace jater. Přístrojová podpora akutně selhávajících jater není součástí standardních doporučení. V České republice, která není členem Eurotransplantu a je odkázána pouze na dárce z našeho území, nabízí FPSA naději pro pacienty čekající na transplantaci. Pokud se nepodaří transplantace včas, je příčinou smrti pacientů edém mozku nebo multiorgánové selhání. Na základě literárních údajů i našich kazuistik se transplantabilní období dá významně úspěšně prodloužit [6].
Závěr
V kazuistice popisujeme úspěšnou léčbu akutního selhání jater vzniklého na podkladě vzácné halotanové hepatitidy za použití podpůrné terapie FPSA umožňující následnou transplantaci jater.
Došlo 29. 3. 2008.
Přijato 12. 6. 2008.
Adresa pro korespondenci:
MUDr. Milan Ročeň
Klinika anesteziologie, resuscitace a intenzivní péče
Transplantcentrum IKEM
Vídeňská 1958/9
140 21 Praha 4
e-mail: milan.rocen@medicon.cz
Zdroje
1. Ray, D. C., Drummond, G. B. Halothane hepatitis. Br. J. Anaesth., 1991, 67, p. 84–89.
2. Kenna, J. G., Knight, T. L., van Pelt, FNAM. Immunity of halothane metabolite-modified proteins in halothane hepatitis. Ann. NY. Acad. Sci., 1993, 685, p. 646–661.
3. Bourdi, M. et al. Human cytochrome P450 2E1 is a major autoantigen associated with halothane hepatitis. Chemical Research in Toxicology, 1996, 7, p. 1159–1166.
4. Rifai, K. et al. Prometheus – new extracoporeal system for treatment of liver failure. J. Hepatol., 2003, 39, p. 984–990.
5. O’Grady, J. G., Alexander, G. J., Hayllar, K. M., Williams, R. Early indicators of prognosis in fulminant hepatic failure. Gastroenterology, 1989, 97, p. 439–445.
6. Kieslichová, E. et al. Úspěšná léčba akutního selhání jater pomocí přístrojové podpůrné terapie s následnou transplantací jater. Prakt. Lék., 2006, 86, No. 5, p. 275–277.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek Stala se chyba a jak dál?Článek Konference a kongresyČlánek Zdroje na www.csarim.czČlánek Výborová schůze ČSARIMČlánek In memoriam Peter BaskettČlánek UEMSČlánek Reaktivita na volumexpanzi a její predikce u nemocných po srdeční zástavě léčených mírnou hypotermiíČlánek Vzdělávací akce IPVZČlánek Vzdělávací akce IPVZ
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2008 Číslo 4- Metamizol v léčbě různých bolestivých stavů – kazuistiky
- Neodolpasse je bezpečný přípravek v krátkodobé léčbě bolesti
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Jak souvisí postcovidový syndrom s poškozením mozku?
- Léčba akutní pooperační bolesti z pohledu ortopeda
-
Všechny články tohoto čísla
- Šance na postup do elitního klubu – nastal čas na změnu a co pro to musíme udělat?
- Déjà vu, mais pas en anglais aneb jak podpořit náš časopis a zachovat publikační etiku
- Stala se chyba a jak dál?
- Poslední halotanová hepatitida v České republice?
- Reaktivita na volumexpanzi a její predikce u nemocných po srdeční zástavě léčených mírnou hypotermií
- Vzdělávací akce IPVZ
- Akútna intoxikácia teofylínom
- Vzdělávací akce IPVZ
- Akutní diseminovaná encefalomyelitida
- Možnosti antimikrobiální ochrany centrálních žilních katétrů
- Léčba akutního srdečního selhání – přehled
- Počátky anesteziologie na ORL klinice LF UK v Plzni
- Minářovy dny – MUDr. Jiří Minář, CSc.*
- Předběžná statistická data oboru Anesteziologie a resuscitace, Česká republika za rok 2007
- Konference a kongresy
- Nový výukový internetový portál www.akutne.cz
- Novinky v intenzivní medicíně 2007
- Identifikační a slevové karty pro všechny členy ČLS JEP
- Zdroje na www.csarim.cz
- Doporučené postupy a stanoviska ČSARIM na www.csarim.cz
- Výborová schůze ČSARIM
- Informace pro členy společnosti
- Referátový výběr z anesteziologie, resuscitace a intenzivní medicíny
- In memoriam Peter Baskett
- Zápis z jednání výboru 2/2008
- Zápis z jednání výboru 3/2008
- European Board of Intensive Care Medicine Meeting Minutes
- UEMS
- Za prim. MUDr. Oldřichem Markem, Ph.D.
- MUDr. Oldřich Marek, Ph.D., in memoriam
- Poslední vzpomínka na prim. MUDr. Oldřicha Marka, Ph.D.
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Akutní diseminovaná encefalomyelitida
- Možnosti antimikrobiální ochrany centrálních žilních katétrů
- Referátový výběr z anesteziologie, resuscitace a intenzivní medicíny
- Akútna intoxikácia teofylínom
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání