-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Poranění periferních nervů u dětí a mladistvých
Peripheral Nerve Injuries in Children
Aim of the study:
Purpose of this study is to evaluate peripheral nerve (PN) regeneration after microsurgical reconstruction in our series of PN injuries in children, to identify the best surgical technique and its timing and to describe the post-operative care and the follow-up schedule. The pitfalls and the alternate management if the primary surgical reconstruction fails are provided.Material and methods:
We retrospectively evaluated a series of children treated at our institution between 1999 and 2012. In this 14-year period 67 lesions in 60 patients (45 males, 15 females) were identified. Mean age was 12.3 years. 44 injuries constituted the completely transected PN, 20 partially and 3 lesions were concluded as traction injuries. The median nerve was the most frequently severed, followed by the ulnar nerve, typically at the wrist/distal forearm. The most common cause was a fall through the glass door. 48 lesions (80%) were treated immediately, 7 (12%) in a delayed fashion and 5 (8%) late. Direct microsuture was performed in 54 (81%) lesions; exoneurolysis in 6 (9%); and the autograft interposition was used in 7 lesions (10%).Results:
26 children with 31 lesions completed 2-year follow-up period, 26 lesions in this subgroup (84%) recovered successfully (defined as motor function ≥M4 and sensory ≥S3 per B.M.R.C.). 5 (16%) recovered unsatisfactorily and in 4 of them we performed a secondary tendon transfer with good functional outcome.Conclusion:
Peripheral nerves in children show remarkable regeneration capabilities and an immediate repair yields very good outcome. We advocate that the nerve repair should be performed in a timely manner to prevent more complicated reconstruction procedures with worse functional outcome.Key words:
peripheral nerve, injury, suture, autologous graft, reconstruction, microsurgical technique, neurosurgery, physiotherapy, electrical stimulation, splint, tendon transfer
Autoři: I. Humhej; M. Sameš
Působiště autorů: Neurochirurgická klinika UJEP, Masarykova nemocnice v Ústí nad Labem o. z., Krajská zdravotní a. s. přednosta prof. MUDr. M. Sameš, CSc.
Vyšlo v časopise: Čes-slov Pediat 2015; 70 (1): 20-28.
Kategorie: Původní práce
Souhrn
Účel studie:
Vyhodnotit výsledky regenerací periferních nervů (PN) po mikrochirurgickém ošetření. Detailně analyzovat soubor pacientů a poraněných nervů. Popsat načasování operací i typ rekonstrukcí. Charakterizovat pooperační péči i algoritmus klinických a elektrofyziologických kontrol. Upozornit na možné alternativní postupy v případě neúspěšné regenerace nervu.Metody:
Autoři retrospektivně vyhodnotili soubor dětí a mladistvých s poraněnými PN za 14leté období (1999–2012). V tomto intervalu ošetřili 60 pacientů (45 chlapců a 15 dívek), průměrného věku 12,3 roku, s 67 poraněnými PN. Jednalo se o 44 kompletně přerušených PN, 20 parciálně poraněných a 3 trakční léze. Nejčastěji postiženým nervem byl n. medianus a n. ulnaris, nejčastější lokalita poranění distální předloktí/zápěstí. Nejčastější příčinu poranění představovalo pořezání o skleněnou výplň dveří. V 48 případech (80 %) autoři provedli ošetření bezodkladně, v 7 (12 %) odloženě, v 5 (8 %) opožděně. Přímou mikrosuturu nervu provedli v 54 (81 %), rekonstrukci autologními štěpy v 7 (10 %) a exoneurolýzu v 6 (9 %) případech.Výsledky:
Regeneraci autoři hodnotili jako úspěšnou při dosažení motorické regenerace ≥M4 a senzitivní ≥S3 dle B.M.R.C. Dosáhlo jí 26 (84 %) z 31 nervů u 26 dětí, které splnily minimálně 2letou dobu sledování. U 5 nervů (16 %) došlo k nedostatečné regeneraci, z toho ve 4 případech autoři provedli sekundární rekonstrukci formou šlachových transpozic s dobrým funkčním výsledkem.Závěry:
Vzhledem k vysoké regenerační schopnosti PN u dětí a mladistvých dosahujeme po adekvátním akutním mikrochirurgickém ošetření velmi dobrých výsledků. Prodleva v primárním ošetření si často vyžádá potřebu složité rekonstrukce s nejistým výsledkem regenerace.Klíčová slova:
periferní nerv, poranění, sutura, autologní štěp, rekonstrukce, mikrochirurgická technika, neurochirurgie, rehabilitace, elektrostimulace, ortéza, šlachový transferÚvod
Poranění periferních nervů (PN) u dětí patří mezi relativně vzácná postižení a čítají přibližně 10–15 % ze všech poranění PN [1]. Přístup k lézi PN se liší podle typu úrazu. Otevřená poranění ošetřujeme vždy akutně, kdy provedeme revizi rány a v případě nálezu diskontinuity PN jeho suturu mikrochirurgickou technikou (obr. 1). Naopak u zavřených poranění, kdy předpokládáme, že celistvost nervu zůstala neporušena, postupujeme nejprve konzervativně. K revizi přistupujeme v závislosti na postiženém nervu a místě poranění za 2–5 měsíců po úrazu, pokud nejsou přítomny klinické či elektrofyziologické známky regenerace nervu [2]. Při revizi takových zavřených poranění nejčastěji nalezneme v místě postižení nervu neurom v kontinuitě. Neurom proměříme pomocí speciálních neurografických elektrod (obr. 2) a pokud zaznamenáme nedostatečnou míru regenerace axonů přes postižený úsek nervu, provedeme vytětí neuromu a rekonstrukci nervu pomocí autologních nervových štěpů odebraných nejčastěji z nervus (n.) suralis (obr. 3) [3]. Rekonstrukci PN s využitím štěpů je nutné provést i v případě ztrátového poranění, kdy by přímá sutura nervu bez štěpů byla pod přílišným tahem. Totéž platí i při revizi starších poranění PN, kdy se pacient z nejrůznějších důvodů dostal na neurochirurgické pracoviště opožděně, kdy již došlo k retrakci nervových pahýlů. Beztahová sutura nervu je nutnou podmínkou úspěšné regenerace PN [4, 5].
Obr. 1. Mikrosutura n. ulnaris na distálním předloktí pomocí stehů síly 8.0 (šipka). 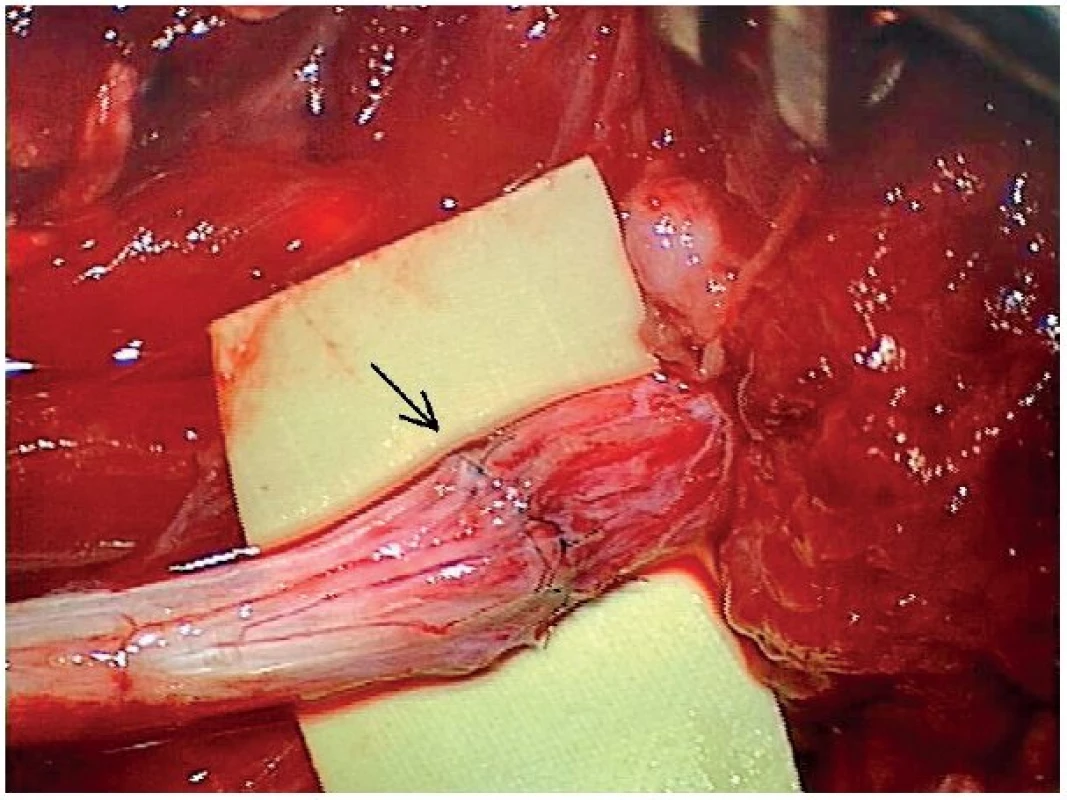
Obr. 2. Proměřování úseku n. medianus s neuromem (hvězdička) na zápěstí pomocí peroperační neurografie. 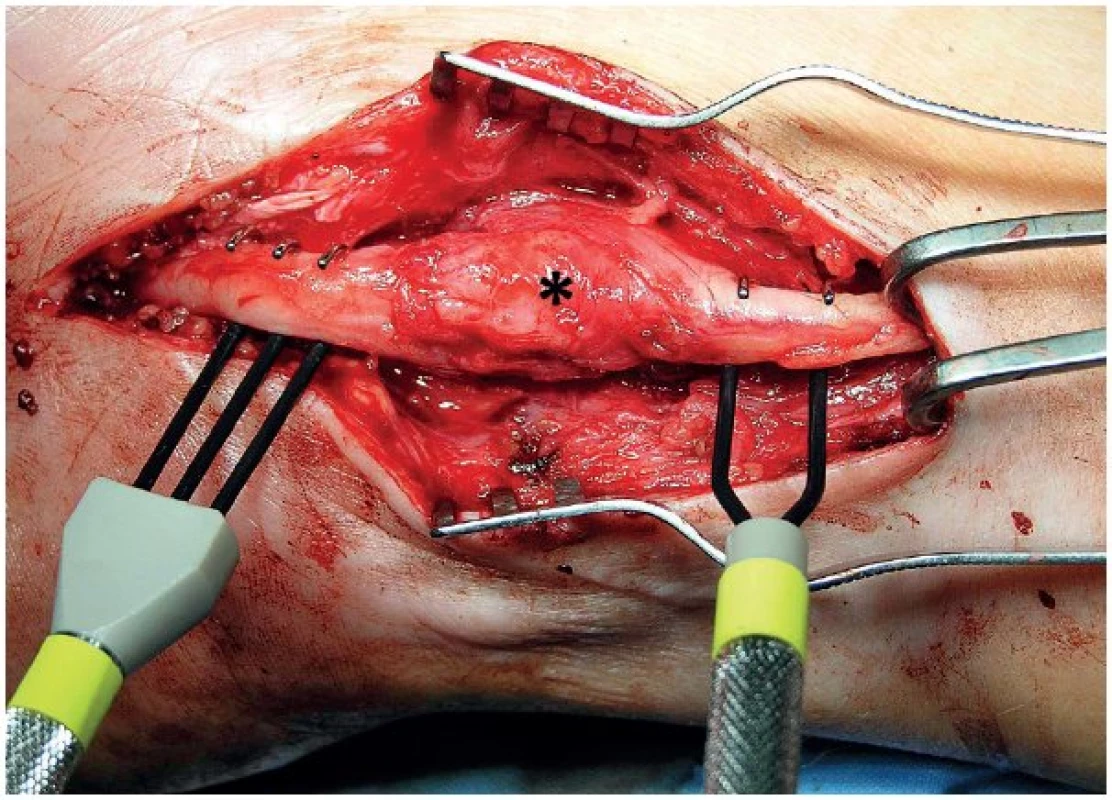
Obr. 3. Rekonstrukce n. radialis (proximální a distální pahýl označen hvězdičkou) v oblasti paže pomocí 3 nervových štěpů z n. suralis (šipka) délky 3,5 cm. 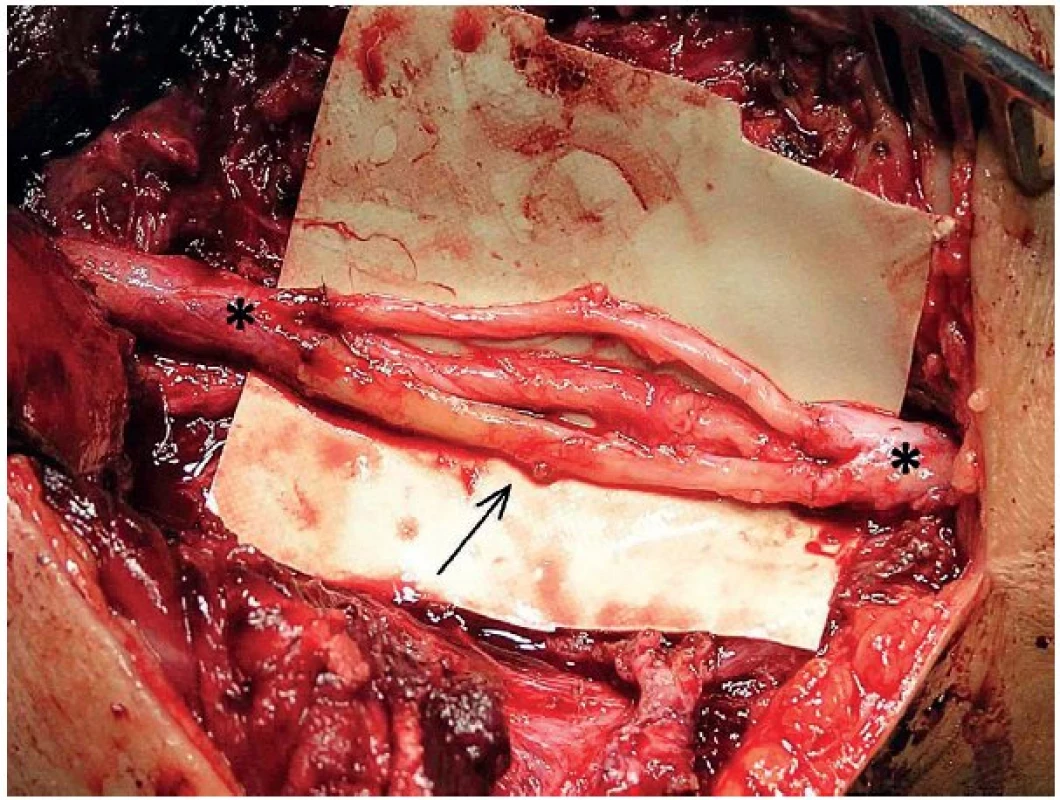
I když spolupráce dětí při zevrubném klinickém vyšetřování před operací i během pooperačního období je často omezená, což znesnadňuje indikaci operace i hodnocení regenerace nervu po rekonstrukci, dosahujeme u nich lepších výsledků regenerace než u dospělých [6]. Děti a mladiství mají lepší regenerační schopnosti PN, navíc nerv musí překonat při regeneraci od místa poranění k cílovému orgánu (svalu, kožnímu okrsku) často jen kratší dráhu z důvodu nedokončeného růstu končetin. Tyto faktory snižují míru nevratné atrofizace denervovaných svalů [5]. Děti také mají větší plasticitu a adaptabilitu dosud nezralého centrálního nervového systému na vzniklý deficit a lepší schopnost reedukace [6].
I přes správně a včas provedenou rekonstrukci poraněného PN dochází v některých případech k neúspěšné regeneraci nervu a tím k nedostatečné funkční úpravě postižené končetiny. V takových případech jsme schopni za účelem korekce přetrvávající parézy provést některé sekundární rekonstrukční zákroky pomocí šlachových transferů či zákroků na kloubním a vazivovém aparátu postižené končetiny.
Metodika
Retrospektivně jsme vyhodnotili soubor dětských pacientů a mladistvých s poraněním PN za 14leté období (1999–2012). V tomto časovém intervalu jsme na našem pracovišti ošetřili celkem 802 poranění PN (průměrně 57 poranění za rok), z toho tvořila poranění PN u dětí a mladistvých do 18 let 7,5 %. Celkem se jednalo o 60 je-dinců (45 chlapců a 15 dívek) s výjimkou poporodních lézí brachiálního plexu, které nebyly do souboru započítány. V 33 případech se jednalo o postižení PN na pravostranné, v 27 případech na levostranné končetině. Nejmladšímu pacientovi ze souboru byly 3 roky, nejčastěji se však poranění PN vyskytovala v mladším školním věku a u dospívajících – tabulka 1. Průměrný věk postiženého představoval 12,3 roku.
Tab. 1. Výskyt poranění PN v jednotlivých věkových skupinách. 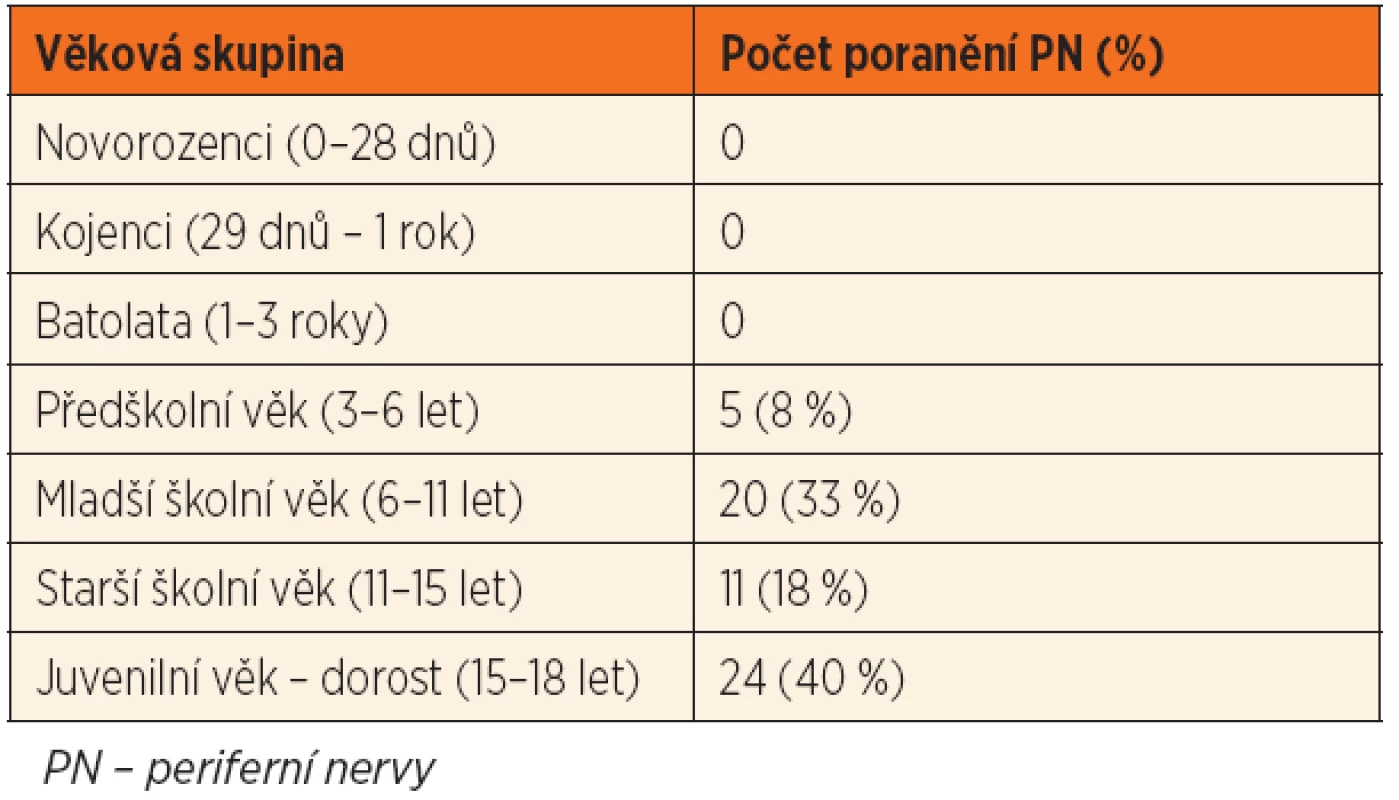
U naprosté většiny dětí se jednalo o postižení 1 nervu (55 případů, 92 %), u 4 dětí o současné postižení 2 nervů a v jednom případě dokonce o postižení 4 nervů na jedné končetině. Z hlediska míry poranění PN se jednalo o 44 kompletně přerušených nervů (66 %), 20 nervů s parciální lézí (30 %) – oboje při otevřených poraněních a 3 zavřená poranění nervu (4 %), kdy došlo k jeho trakční lézi. V 51 případech (84 %) bylo poranění PN lokalizováno na horní končetině (u jednoho pacienta ve 2 etážích), v 10 případech (16 %) na dolní končetině. Nejčastěji postiženým nervem byl na horní končetině n. medianus (30 případů) a n. ulnaris (14 případů), na dolní končetině n. peroneus (6 případů) – tabulka 2. Suverénně nejčastější lokalitu poranění na horní končetině představovalo distální předloktí a zápěstí (35 případů), následované oblastí lokte (5 případů), na dolní končetině oblast hlavičky fibuly (4 případy) a distálního bérce či kotníku (4 případy) – tabulka 3. Z hlediska etiologie převažovala pořezání o skleněnou výplň dveří (27 pacientů) či jiné skleněné střepy (17 pacientů), třetí místo v pořadí zaujímala iatrogenní poranění (5 případů), zejména při osteosyntézách – tabulka 4. O selektivní nervové poranění se jednalo v 27 případech, přidružené šlachové či svalové poranění jsme zaznamenali v 30 případech. Současné poranění tepny se vyskytovalo u 13 pacientů, v 10 případech bylo ošetřeno podvazem tepny z důvodu přítomnosti dostatečné krevní perfuze periferie, třikrát rekonstrukcí tepny žilním štěpem. Při složitějších poraněních s postižením více struktur ošetřujeme pacienty multidisciplinárně, spolupracujeme s dětskými chirurgy, traumatology a cévními chirurgy.
Tab. 2. Druh poraněného periferního nervu. 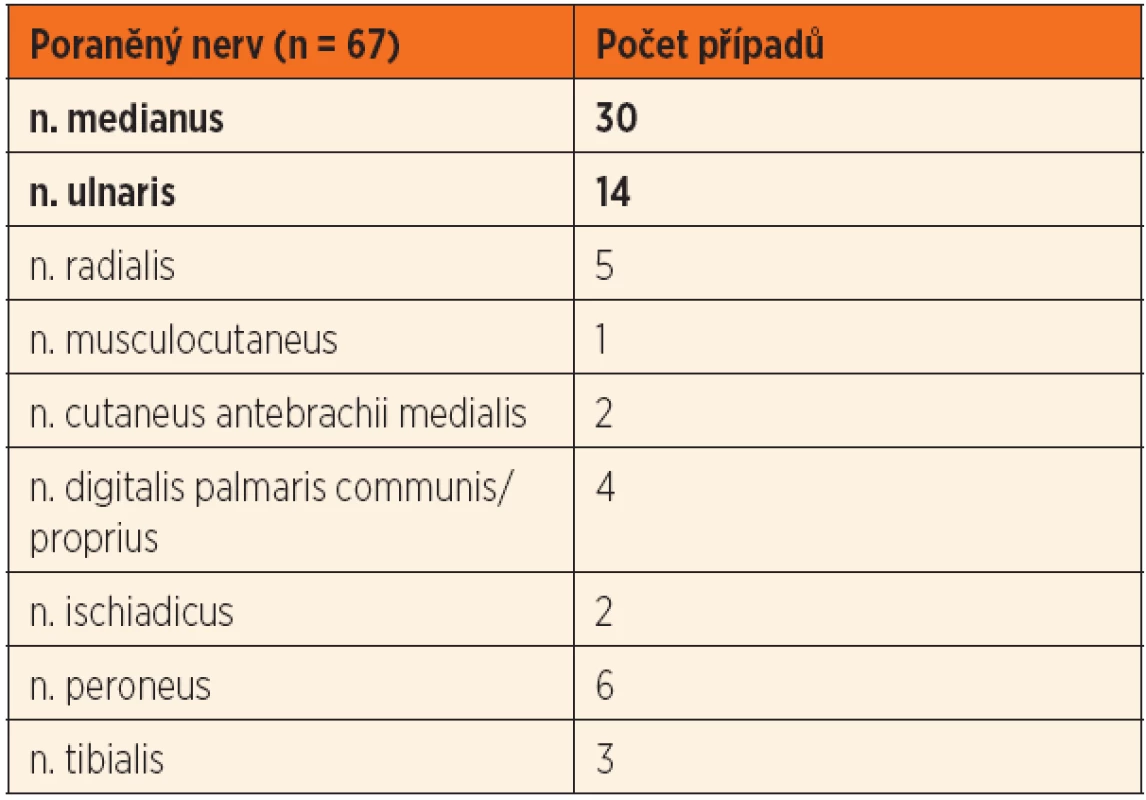
Ve 48 případech (80 %) bylo ošetření nervu provedeno bezodkladně po poranění (odstup v řádu hodin od úrazu), v 1 případě s odstupem 3 týdnů z důvodu nutnosti přeléčení značně znečištěné rány antibiotiky (pořezání o rezavý plech), v 6 případech (10 %) bylo k ošetření přistoupeno až s 3–6měsíčním odstupem od poranění. Jednalo se o trakční léze nervů, vzniklé zejména při osteosyntézách, které nejevily klinické ani elektrofyziologické známky spontánní regenerace. K pozdnímu ošetření bohužel došlo u 5 pacientů (8 %), u nich jsme k revizi nervu přistoupili až s mnohaměsíčním odstupem od poranění (8, 8, 14, 18 měsíců a 5 let). Důvodem bylo pozdní odeslání pacientů na naše pracoviště. U takových případů jsou funkční výsledky často neuspokojivé, což je zapříčiněno nevratnou degenerací nervosvalové ploténky a vazivově-tukovou přeměnou atrofického svalu [7]. Smyslem operace v takových případech bývá alespoň pokus o částečné zlepšení senzitivity v inervační zóně postiženého nervu. Rekonstrukci nervu štěpy jsme provedli u obou pacientů odeslaných s 8měsíčním odstupem od primárního poranění. U ostatních jsme provedli jen symptomatické ošetření neuromu na částečně funkčním nervu, které spočívalo v uvolnění nervu s neuromem (exoneurolýze) a jeho zanoření do hlubších struktur či překrytí měkkými tkáněmi za účelem snížení bolestivosti.
Ze všech 67 poraněných PN jsme v 54 případech (81 %) provedli přímou mikrosuturu PN end to end, revizi s uvolněním a exoneurolýzou nervu při pozitivní peroperační neurografii v 6 případech (9 %). U 7 nervů (10 %) okolnosti vyžadovaly rekonstrukci poraněného PN za pomoci autologních štěpů (autotransplantátů) – ve 4 případech se jednalo o starší poranění s nutností resekce amputačního neuromu na proximálním pahýlu poraněného PN, ve 2 případech o ztrátové poranění nervu, v 1 případě o úrazem rozvlákněný nerv s nutností resekce takto postiženého úseku PN.
Po operaci byla operovaná končetina dočasně imobilizována sádrovou dlahou. Délka fixace závisela na rozsahu poranění a typu poraněných struktur. U samostatného poranění PN obvyklá doba imobilizace činila 2 týdny, poté započaly odborně vedené rehabilitace včetně elektrostimulací denervovaných svalů. Při současném poranění svalů a šlach představovala délka fixace 4–6 týdnů, následovaná taktéž intenzivními rehabilitacemi včetně elektrostimulací. V závislosti na poraněném nervu byla v některých případech vyrobena speciální ortéza, bránící rozvoji flekčních kontraktur a fixaci patologického postavení končetiny. U většiny pacientů byla navíc doporučena doplňková terapie vitaminy skupiny B.
Výsledky
Pacienti po ošetření poraněného PN docházeli na pravidelné kontroly na neurochirurgickou ambulanci nejčastěji v 3měsíčních intervalech. Při kontrolách byli důkladně klinicky vyšetřeni a nález byl korelován s výsledkem elektrofyziologického vyšetření.
Pro hodnocení výsledku motorické i senzitivní regenerace PN jsme využívali škály publikované v British Medical Research Council (B.M.R.C.) [8]. Regeneraci jsme hodnotili jakou úspěšnou, pokud dosáhla stupně M4–M5 pro motorickou porci nervu a S3–S4 pro senzitivní porci nervu – tabulky 5 a 6. K vyhodnocení definitivní regenerace jsme požadovali minimálně 2letý odstup od operace poraněného PN.
Tab. 5. Hodnocení motorické regenerace poraněného PN dle Seddona [8]. ![Hodnocení motorické regenerace poraněného PN dle Seddona [8].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/62bc7721ed3980cd674e57972d8684ae.png)
Tab. 6. Hodnocení senzitivní regenerace poraněného PN dle Seddona [8]. ![Hodnocení senzitivní regenerace poraněného PN dle Seddona [8].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/02738fa2c1297c8e57d130dd11d4e55f.png)
Nezbytnou dobu sledování k vyhodnocení výsledku regenerace poraněného PN splnilo 26 dětí (43 %) s 31 poraněnými PN. Dalších 30 dětí se buď nedostavilo po operaci na kontrolu, či absolvovalo pouze krátkou dobu sledování. Konečně u 4 dětí nešlo po operaci očekávat, vzhledem k charakteru operačního výkonu (exoneurolýza částečně funkčního nervu) či dlouhému odstupu od úrazu, změnu a obnovu funkce nervu. Cílem exoneurolýzy či pozdních revizí bylo snížení lokální bolestivosti neuromu jeho hlubším zanořením do měkkých struktur postižené končetiny.
Z 31 poraněných nervů u 26 dětí, které pravidelně a dostatečně dlouho docházely na ambulantní kontroly, došlo k úspěšné regeneraci u 26 nervů (84 %), nedostatečné (neužitečné) regeneraci u 5 nervů (16 %), u žádného nervu jsme nezaznamenali nulovou regeneraci. Z 5 nedostatečně zregenerovaných nervů jsme ve 4 případech provedli sekundární korektivní zákrok k úpravě přetrvávající parézy formou šlachových transpozic. Na těchto výkonech spolupracujeme s Ústavem chirurgie ruky a plastické chirurgie ve Vysokém nad Jizerou. Ve všech 4 případech proběhly šlachové transpozice s dobrým efektem, což vedlo k významnému funkčnímu zlepšení postižené končetiny (obr. 4–9). U posledního nervu s neužitečnou regenerací se jednalo o čistě senzitivní nerv, kde již další korekce stavu nebyla možná.
Obr. 4. Přetrvávající léze n. radialis vlevo s plegií extenze zápěstí a prstů na podkladě komplikované fraktury diafýzy humeru ošetřené nitrodřeňovou fixací Kirschnerovými dráty u 16letého chlapce. Při revizi 5 měsíců po osteosyntéze jsme nalezli nerv zabíhající do mohutného svalku a dále do linie fraktury humeru. Rodiče i chlapec odmítli jedinou možnou rekonstrukci nervu pomocí štěpů n. suralis. 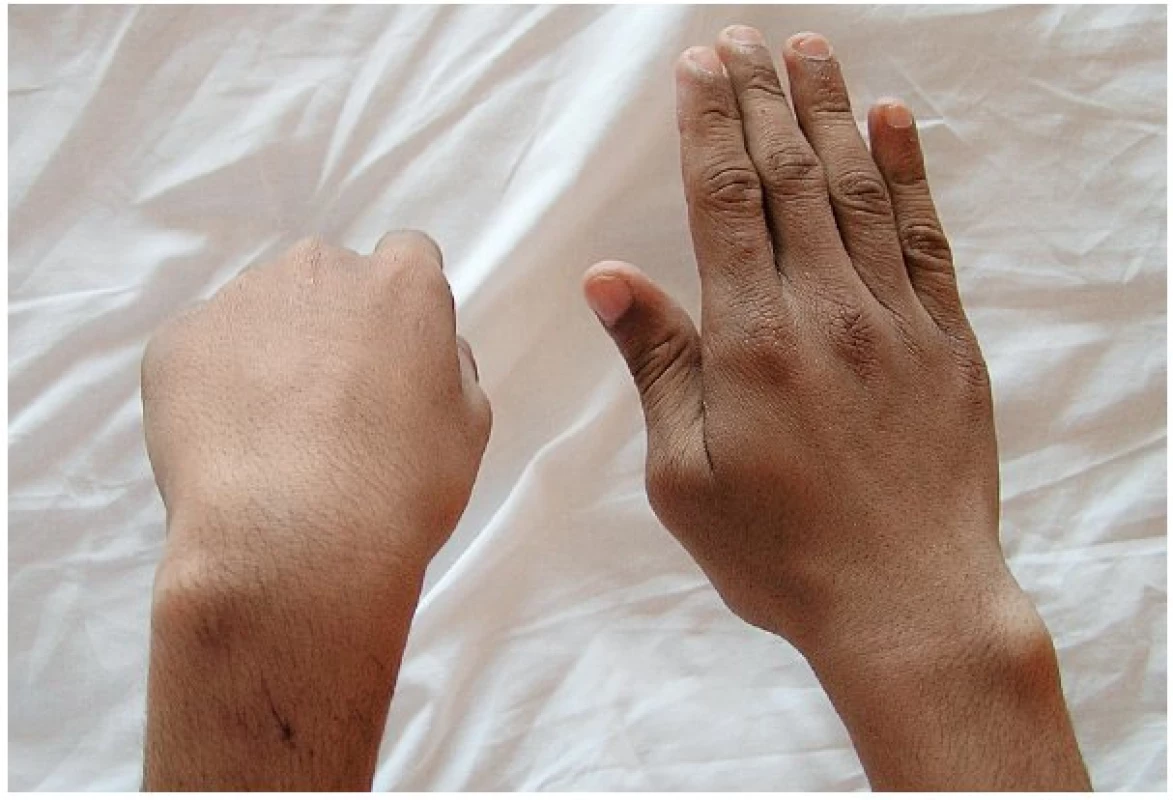
Obr. 5. Obnova aktivní extenze zápěstí a prstů u chlapce z obrázku č. 4 po provedení šlachových transpozic – převedení úponu šlachy m. pronator teres do radiálních extenzorů karpu, m. flexor carpi ulnaris do m. extenzor digitorum communis a m. palmaris longus do dlouhého extenzoru palce. Stav za 6 měsíců po šlachové korekci. 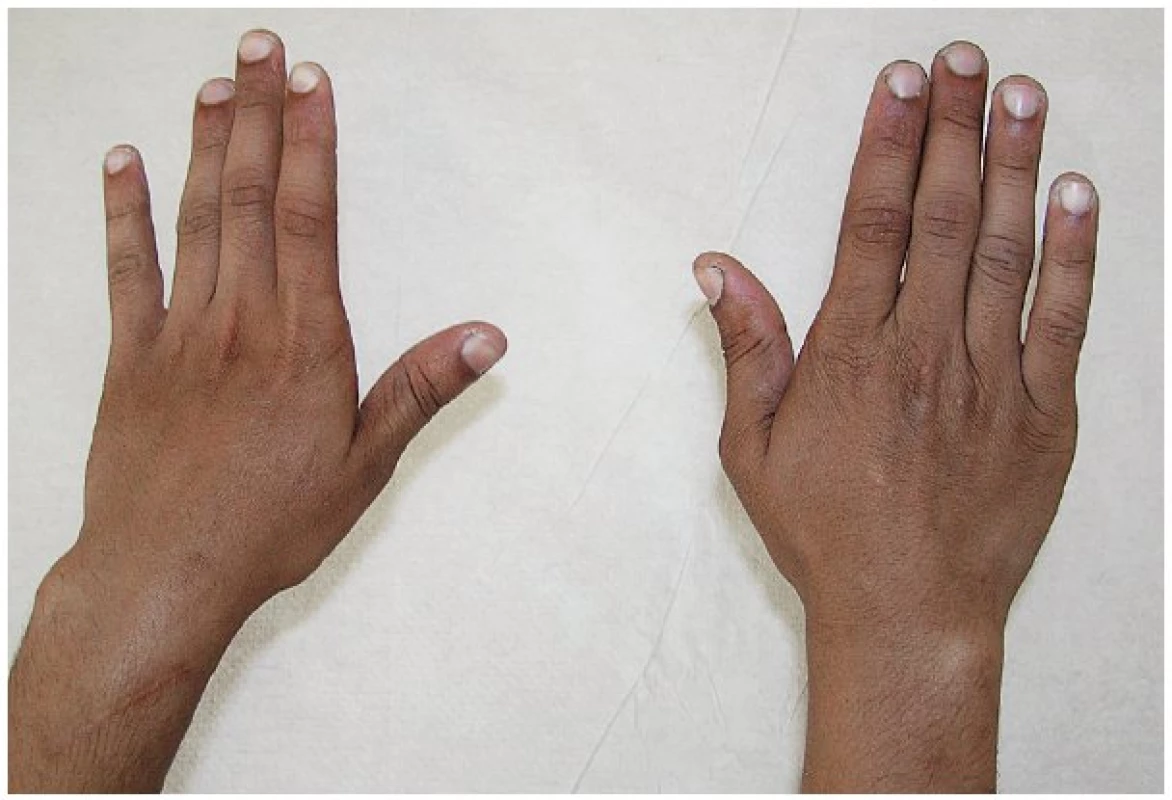
Obr. 6. Osmiletý chlapec po pořezání střední části levé paže o skleněnou výplň dveří. Provedena mikrosutura kompletně přeťatého n. ulnaris a parciálně poraněného n. cutaneus antebrachii medialis. Za 2 roky od poranění došlo k velmi dobré regeneraci n. ulnaris klinicky i dle EMG, včetně jemné motoriky ruky. Přetrvávaly lehčí hypotrofie interoseálních prostor a oslabení dukcí prstů, dominantně pro malík, který zůstával v abdukčním a semiflekčním postavení. 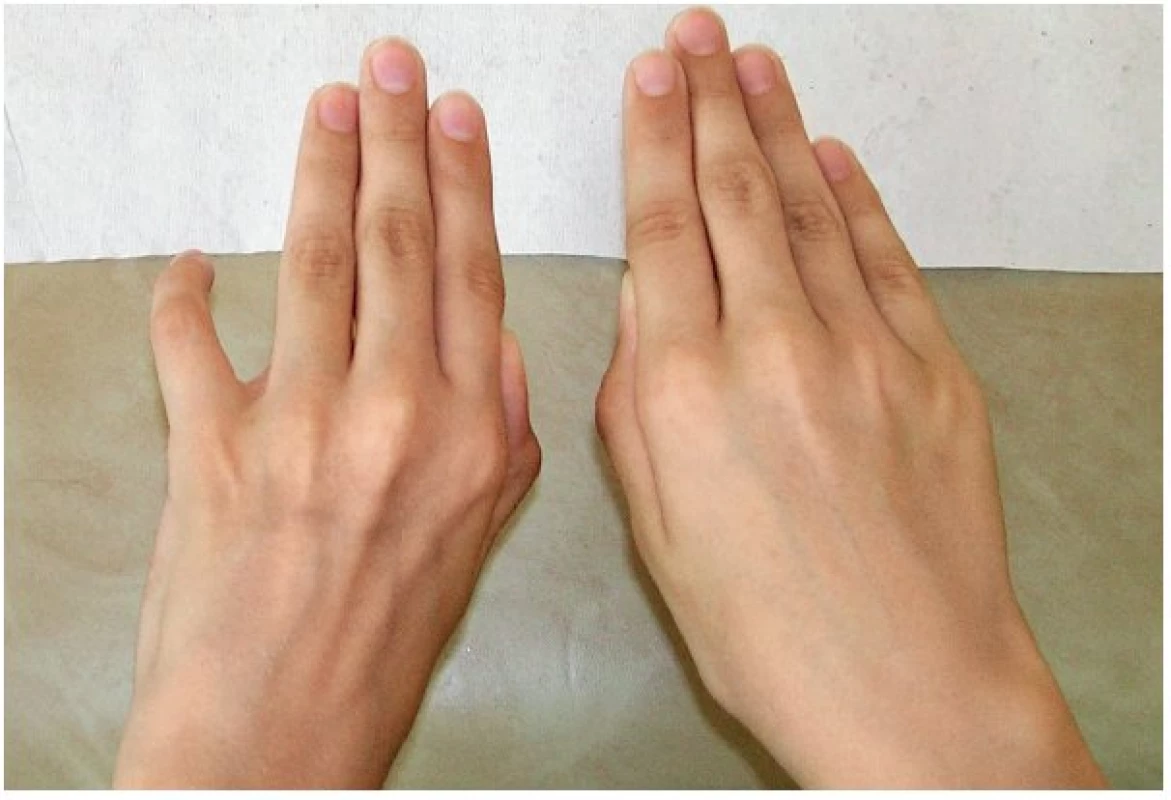
Obr. 7. Stav za 6 měsíců po korekci abdukčního a semiflekčního postavení malíku na levé ruce u chlapce z obrázku č. 6 transferem šlachy m. extenzor digiti minimi na mediální stranu malíku. 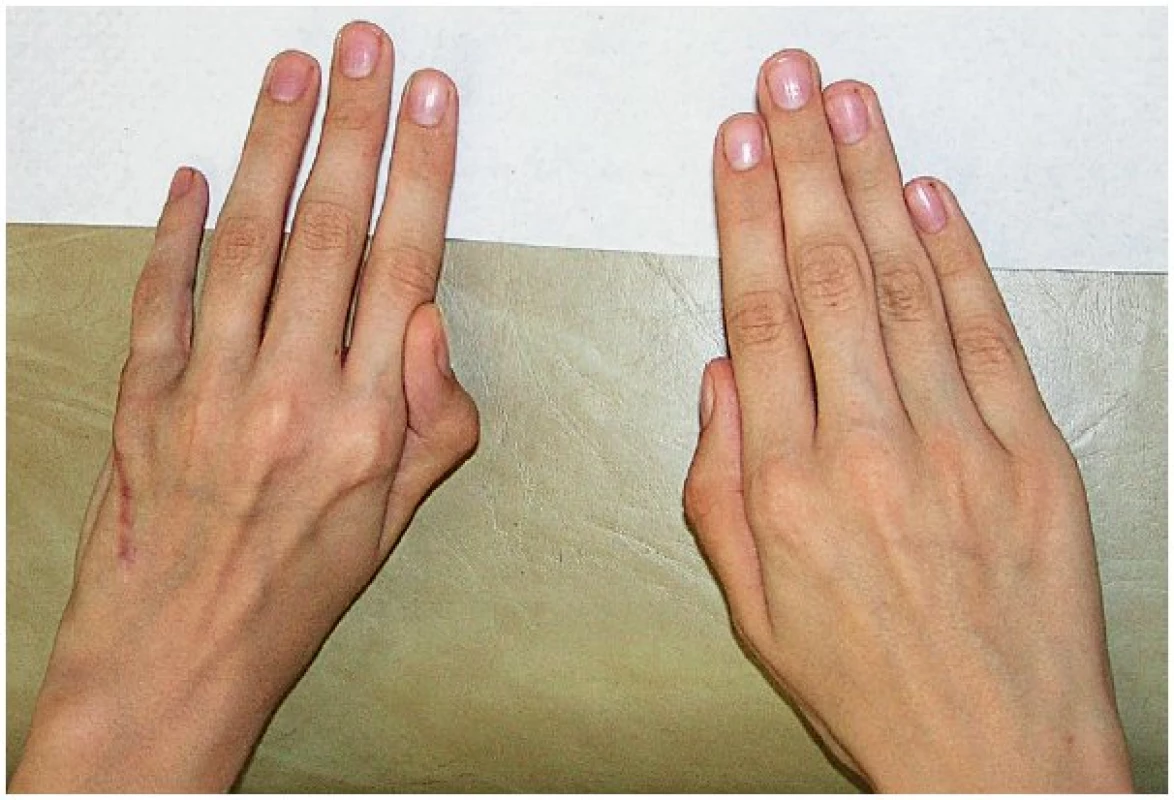
Obr. 8. Chlapec ve věku 6,5 let s přetrvávající plegií extenze nártu pravé dolní končetiny. Prodělal ve svých 3,5 letech zlomeninu proximálního bérce ošetřené osteosytézou. Při extrakci kovů 1 rok po úrazu vznikla kompletní léze n. peroneus communis. Protože nerv nejevil známky regenerace, byla provedena s 3měsíčním odstupem od extrakce kovů revize s peroperační elektrostimulací, při které byl na nervu nalezen nevelký neurom s vybavitelnou slabou motorickou odpovědí ve svalech inervovaných n. peroneus. Proto bylo provedeno pouze uvolnění nervu (exoneurolýza) s předpokladem dobře probíhající regenerace. Po další 2 roky ale nedošlo k významnějšímu zlepšení v hybnosti postižené končetiny, objevila se jen slabá extenze prstů a everze nohy, přetrvávala plegie extenze nártu. 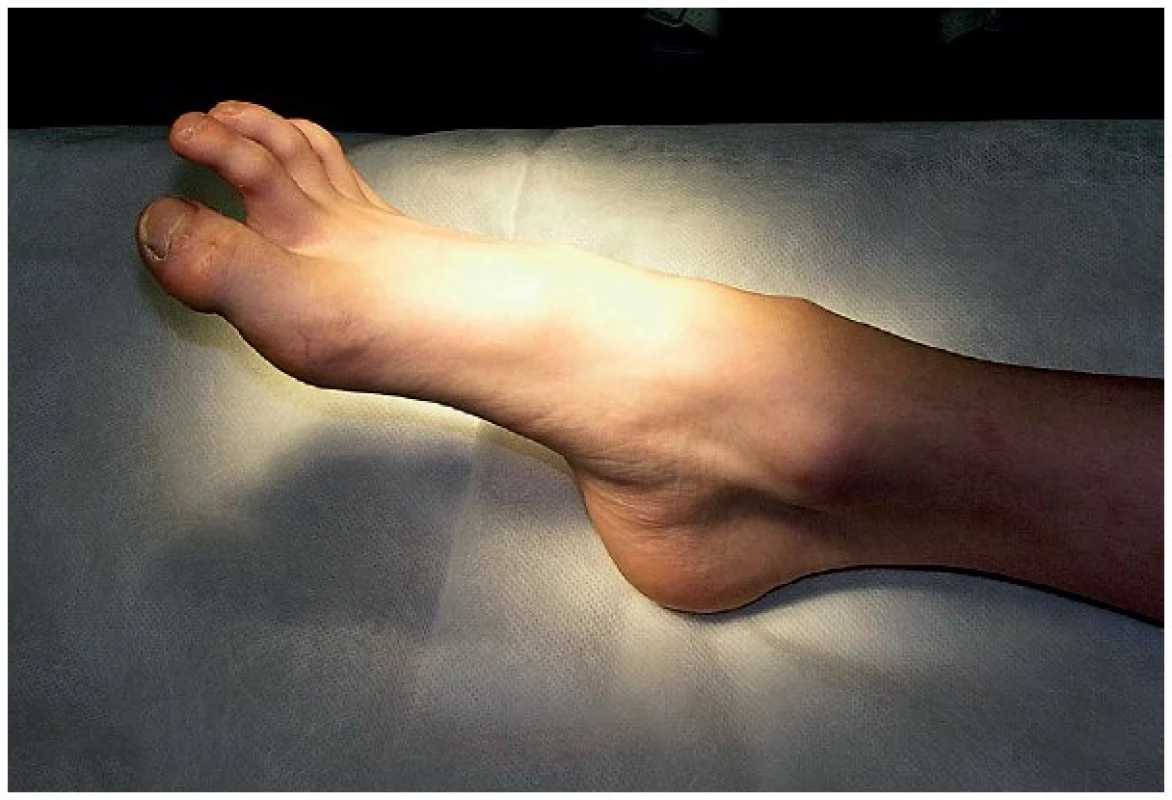
Obr. 9. Stav za 5 měsíců po šlachové transpozici m. tibialis posterior za účelem obnovy extenze pravého nártu u chlapce z obrázku č. 8. Při této operaci je šlacha m. tibialis posterior odpojena od svého úponu na mediální straně nártu, protažena proximálně do oblasti mediálního bérce, protunelizována přes interoseální membránu mezi tibií a fibulou a po provlečení pod extenzorovými retinakuly ukotvena na dorsum nártu. Tím dojde k částečné substituci role nefunkční šlachy m. tibialis anterior. 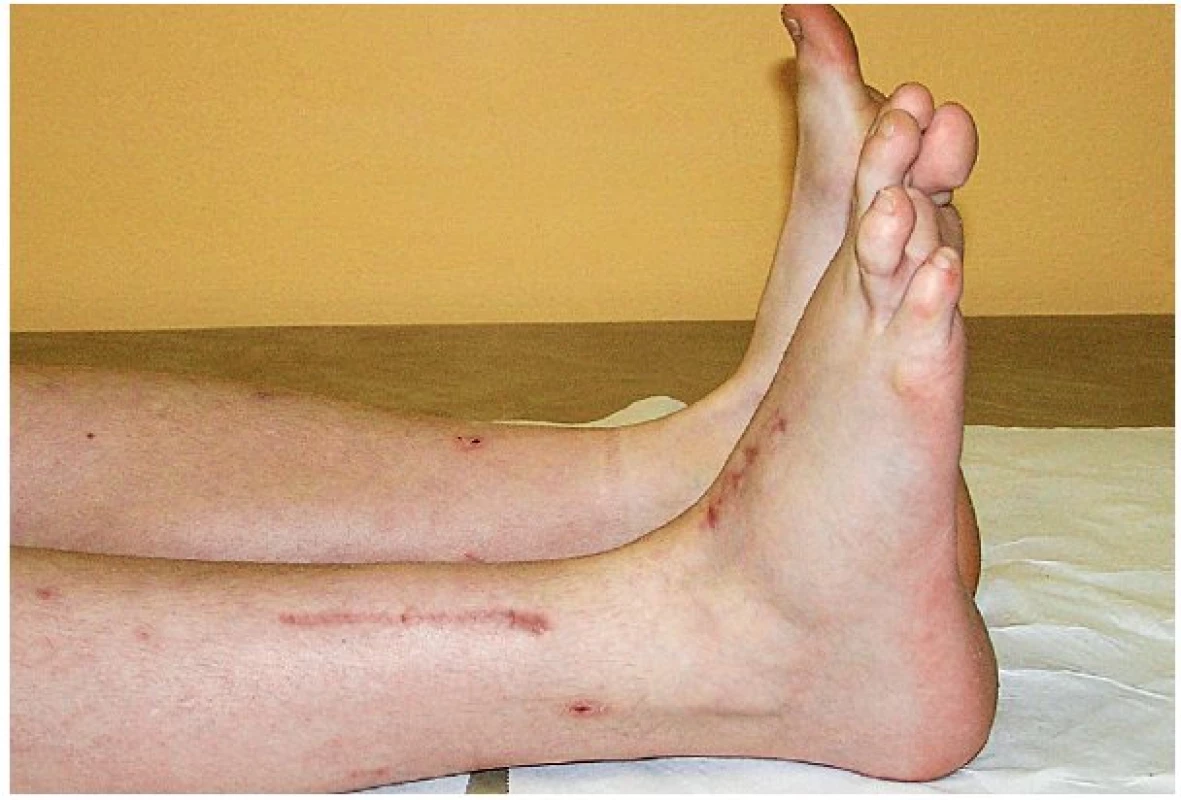
V případě rizika vzniku hypertrofické či keloidní jizvy vykazovalo výborné výsledky krytí rány silikonovými návleky či náplastmi.
Diskuse
Výsledky regenerací poraněných PN jsou ovlivněny více faktory. Závisí na druhu poraněného nervu – lepších výsledků dosahujeme např. po rekonstrukci n. radialis a n. tibialis než u n. ulnaris či n. peroneus communis. Lépe regenerují nervy čistě senzitivní či dominantně motorické, jimiž inervované svaly jsou lokalizované proximálně (blízko poranění) a mají větší motorické jednotky (množství svalových vláken inervovaných axonem jednoho motoneuronu). Naopak hůře regenerují smíšené nervy (obsahující jak senzitivní, tak motorické fascikly), u kterých může dojít zejména při suboptimální adaptaci nervových pahýlů k chybnému prorůstání motorických axonů do původně senzitivních drah (a opačně) a tím k jejich ztrátě (axonální mismatch). Horších výsledků dosahujeme také u nervů, jejichž efektory (svaly) jsou lokalizované distálně (daleko od místa poranění) a jedná se o velmi delikátní svaly. Tak je tomu např. u n. ulnaris, který zásobuje většinu drobných svalů ruky zajišťujících jemnou motoriku [9, 10]. V našem souboru poraněných PN u dětí nelze validně srovnat výsledky regenerace jednotlivých nervů vzhledem k velké heterogenitě poranění, různým etážím poranění a relativně malému souboru pacientů, kteří splnili dostatečně dlouhou dobu sledování.
Podstatnou roli vzhledem k šanci na úspěšnou regeneraci jistě hraje i mechanismus poranění nervu. Nejlepších výsledků dosahujeme po adekvátním mikrochirurgickém ošetření ostrých poranění než po lacerujících úrazech s rozsáhlými úseky poškození PN či po těžkých trakčních poraněních, která si často vyžádají odloženou revizi s rekonstrukcí nervu štěpy. Dále se na výsledcích regenerace PN odráží i poškození okolních tkání, např. cév s rizikem ischemizace nervu či svalů a šlach s rizikem rozsáhlého pooperačního jizvení. Svoji roli hraje i delší doba nutné imobilizace při těchto komplexních poraněních.
Obecně platí, že čím dříve po úrazu dojde k rekonstrukci poraněného PN, tím lepších výsledků se dosáhne [11]. Nedojde totiž k retrakci nervových pahýlů znemožňující přímou suturu nervu. Navíc kratší doba denervace snižuje míru degenerace nervosvalových plotének a nevratné fibrotizace a tukové přestavby denervovaných svalů. K těmto nevratným změnám dochází postupně, ke kompletní ztrátě reverzibility funkce svalu dochází s 2–3letým odstupem od nervového poranění [5, 7, 12, 13]. V našem souboru jsme z důvodu opožděného odeslání pacienta ke konzultaci provedli pozdní revizi v 5 případech – s odstupem 8, 8, 14, 18 měsíců a 5 let od primárního úrazu. Rekonstrukce nervu štěpy po resekci neuromu na proximálním pahýlu PN byla provedena u 2 pacientů s 8měsíčním odstupem od úrazu, v obou případech se jednalo o kompletní poranění nervu na distálním předloktí (jedenkrát n. medianus u 6letého chlapce, jedenkrát n. ulnaris u 5leté dívky). Indikace těchto odložených výkonů jsou jistě diskutabilní, přistoupili jsme k nim jen s přihlédnutím k velkému regeneračnímu potenciálu poraněných PN u dětí a se snahou získat alespoň částečnou senzitivitu v anestetickém kožním okrsku postiženého nervu. U obou pacientů však došlo i přes pozdní rekonstrukci nervu štěpy k velmi dobré regeneraci jak motorické, tak senzitivní porce nervu, což potvrzovaly i nálezy z EMG. V ostatních 3 případech se jednalo vždy o pozdní revizi částečně poraněného nervu (dvakrát n. medianus na distálním předloktí, jedenkrát n. tibialis nad kotníkem) a indikací k revizi byl hypersenzitivní neurom na nervu, který výrazně limitoval pacienty bolestivostí. Provedli jsme u nich uvolnění (exoneurolýzu) nervu s neuromem z jizvy a jeho zanoření do hlubších struktur končetiny tak, aby byl více chráněný a nenacházel se na vulnerabilním místě.
Čím mladší jedinec, tím lepší výsledky regenerací poraněných PN zaznamenáváme (lepší regenerační schopnosti, kratší cesta regenerace, snazší mozková kortikální reorganizace, větší schopnost reedukace) [5–7]. Příklad výborné regenerační schopnosti PN u dětí a mladistvých ilustruje úspěšná regenerace poraněného n. peroneus communis v oblasti hlavičky fibuly po mikrosutuře u 17letého mladíka (obr. 10–11).
Obr. 10. Mikrosutura n. peroneus communis poraněného snowbordem pod hlavičkou fibuly levé dolní končetiny u 17letého mladíka. 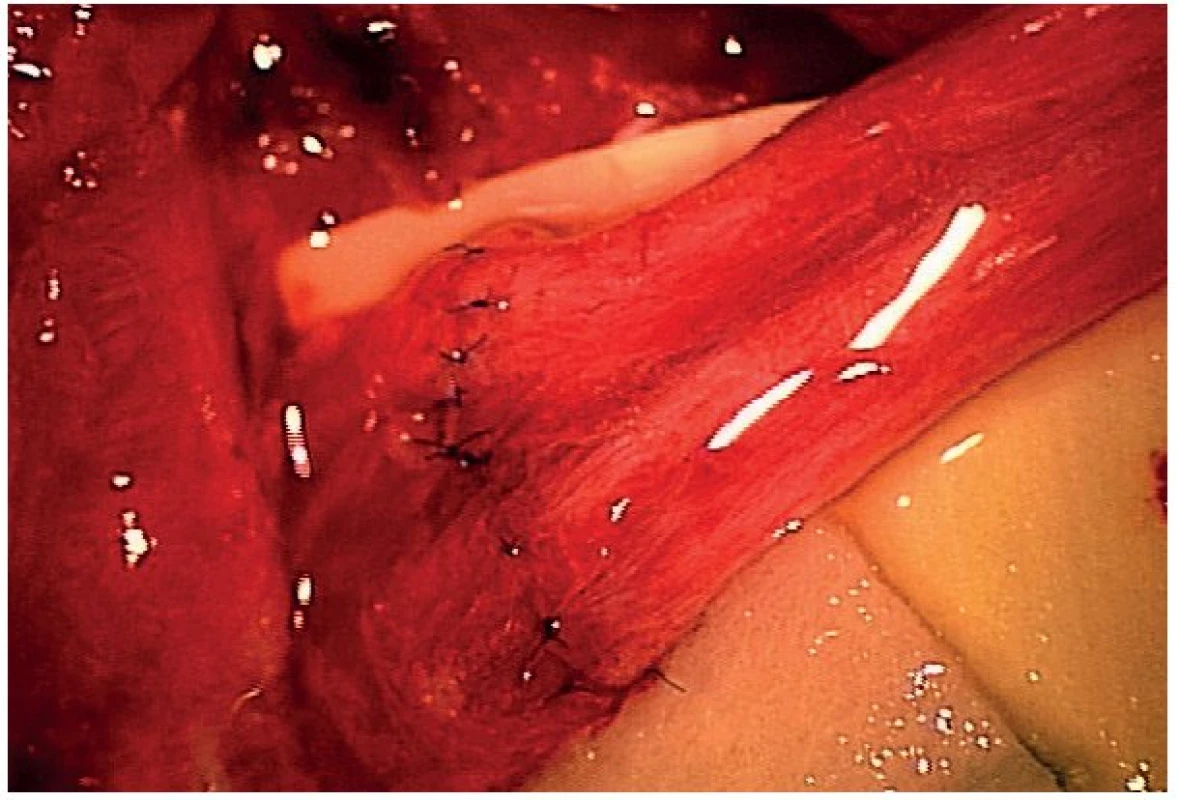
Obr. 11. Úspěšné obnovení extenze nártu a prstů levé dolní končetiny za 1,5 roku po mikrosutuře n. peroneus communis z obrázku č. 10. Přetrvává jen lehké oslabení extenze palce. 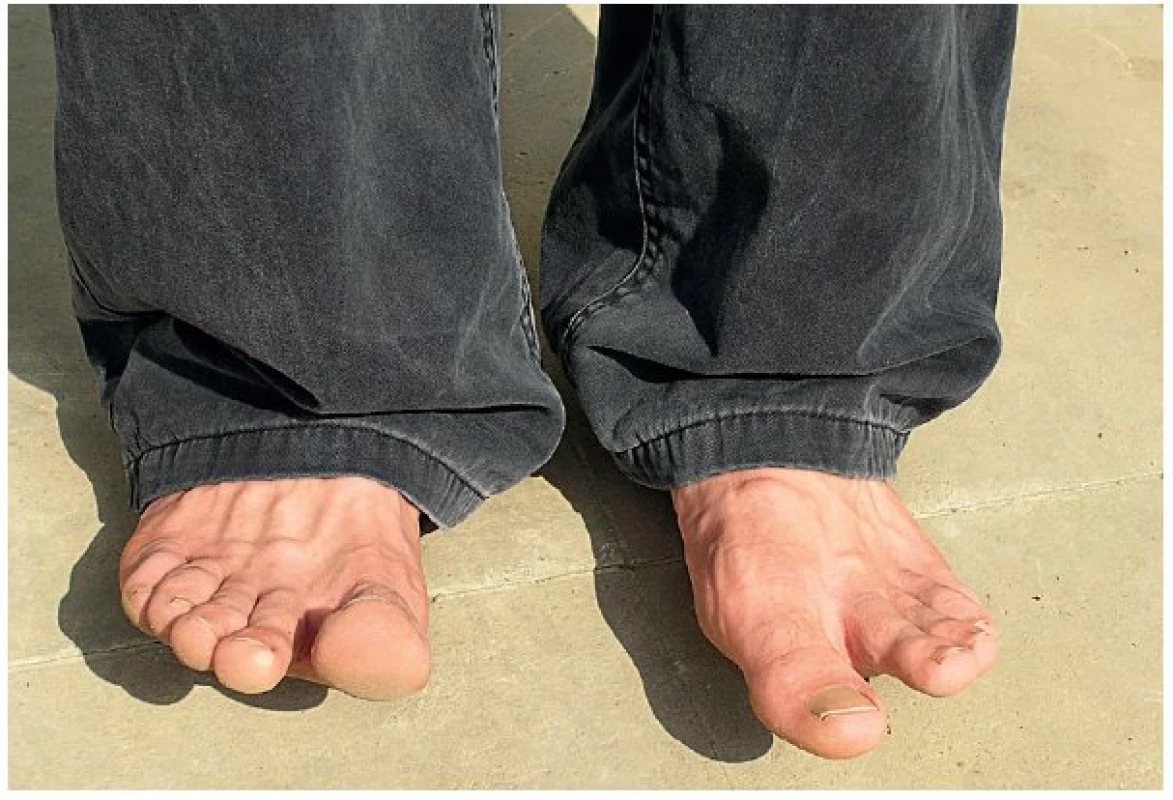
Konečně, o co distálnější poranění se jedná, o to větší šance úspěšného návratu funkce se naskýtá (kratší vzdálenost k cílovým orgánům).
Klíčovým faktorem úspěšné regenerace poraněného PN zůstává co nejpreciznější ošetření nervu pod zvětšením, optimálně operačním mikroskopem či alespoň lupovými brýlemi. Jedině tak můžeme k sobě přesně adaptovat nervové pahýly s ohledem na intraneurální fascikulární uspořádání a cévní texturu na povrchu nervu. K vlastnímu sešití využíváme speciální mikroinstrumentária a atraumatické stehy síly 8.0 až 10.0. V některých případech provádíme ošetření nervu nikoliv sešitím pouze zevního obalu nervu (epineuria), ale adaptací a sešitím jednotlivých intraneurálně uložených fasciklů (perineurální sutura). Někdy lze ke spojování PN využít i speciální fibrinová lepidla, pevnost a spolehlivost sutury je u nich ale menší [12, 14]. Z výše zmíněného vyplývá, že ošetření poraněných PN patří jednoznačně do rukou zkušených mikrochirurgů (neurochirurgů či některých plastických chirurgů a chirurgů ruky), kteří mají k dispozici odpovídající vybavení a jsou schopni provést i složitější nervové rekonstrukce.
Rychlost prorůstání poraněných axonů z centrálního pahýlu nervu do periferního představuje přibližně 1 mm//den, tzn. 3 cm/měsíc. Regenerace se navíc přibližně 1,5 měsíce zdrží v místě sutury, pokud využijeme na rekonstrukci poraněného PN štěpy, dojde ke zdržení regenerace na obou suturách. S ohledem na tato pravidla máme možnost předem vypočítat orientační dobu, nutnou pro regeneraci nervu k jeho efektorům. Podle postupné obnovy funkce proximálně lokalizovaných svalů můžeme klinicky i elektrofyziologicky dobře monitorovat průběh reinervace [12]. V případě, že k reinervaci proximálních svalů ve vypočteném čase nedochází, plánujeme obvykle revizi k objasnění možné příčiny. K tomu nám pomáhají peroperační elektrofyziologické metody jako peroperační elektrostimulace a neurografie. Pokud při operaci nalezneme nerv s neuromem v místě původní sutury, přes který nedošlo k úspěšné regeneraci axonů, provedeme jeho vytětí až do obrazu zdravého průřezu nervu a následnou rekonstrukci nervu autotransplantáty (obr. 3). Tím dáme nervu „druhou šanci“ na úspěšnou regeneraci.
Po rekonstrukci nervu, ať již přímou suturou či štěpy, imobilizujeme operovanou končetinu sádrovou dlahou na 2 týdny. To představuje postačující dobu na to, aby nerv získal dostatečnou pevnost v místě sutury [5]. U komplexnějších poranění, která zahrnují kromě nervového poranění i poranění svalů či šlach, se nutná doba imobilizace prodlužuje na 4–6 týdnů. Moderní trend představují tzv. dynamické dlahy (obr. 12), které při pohybu šetří sešité šlachy a tím umožňují započít s aktivní rehabilitací již po 2–3týdenní fixaci. Tím se snižuje riziko vzniku pooperačních adhezí a jizvení. Dynamické dlahy však vyžadují velmi dobře spolupracujícího, poučeného a pozitivně motivovaného pacienta, v dětské populaci připadají v úvahu až u dospívajících.
Obr. 12. Dynamická dlaha umožňující časnou rehabilitaci po sutuře extenzorových šlach. Umožňuje aktivní flexi prstů, zpětnému pohybu do extenze pomáhají gumičky, čímž dochází k odlehčení sešitých extenzorových šlach. 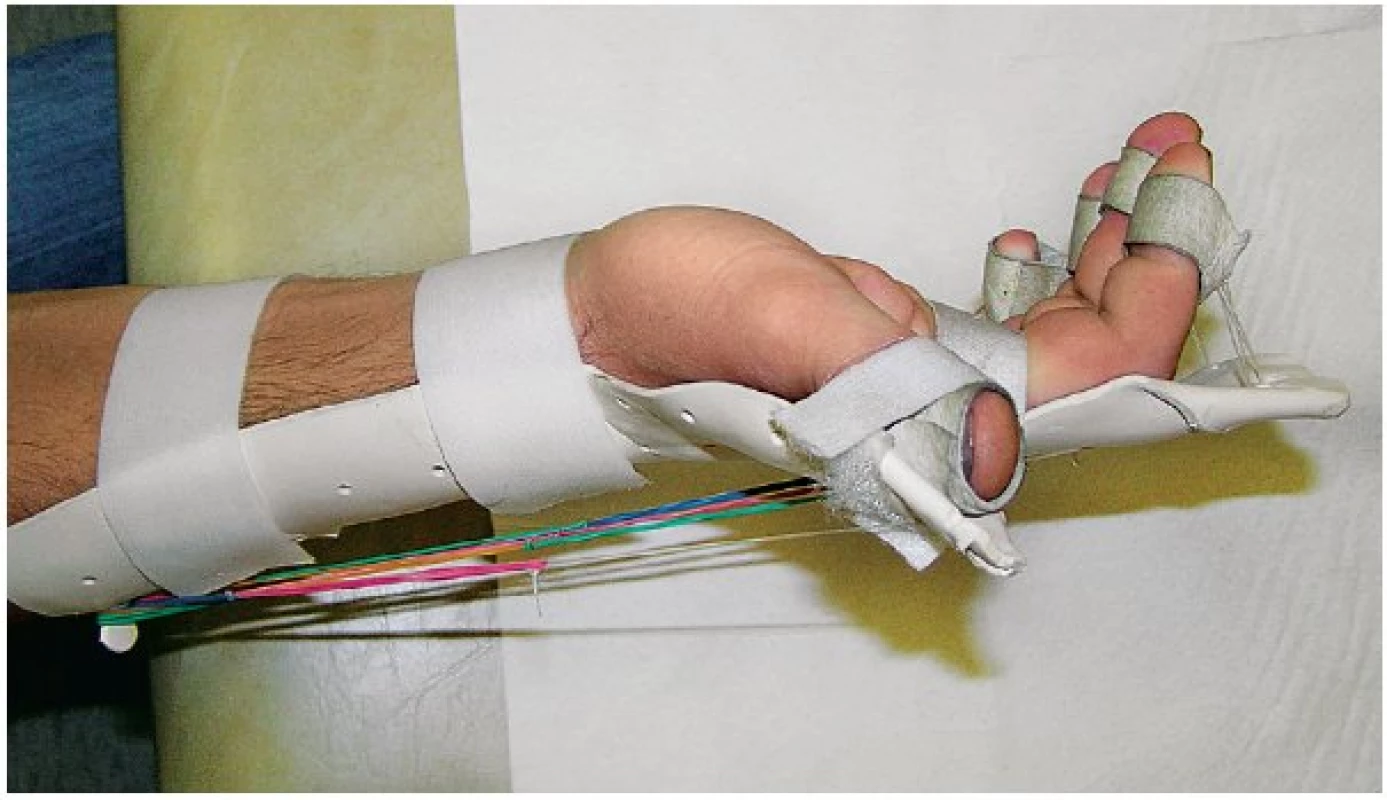
Po sejmutí fixace se pozvolna zahajují odborně vedené rehabilitace doprovázené elektrostimulací denervovaných svalů [15]. Doporučujeme je provádět dlouhodobě, denně či alespoň ob den po dobu regenerace nervu až do obnovy funkce denervovaných svalů. Rehabilitacemi se udržuje rozsah pohybu v kloubech, zabraňuje se kontrakturám svalů a vazů, omezuje se tvorba adhezí. Elektrostimulace zpomalují proces atrofizace svalů zevním přívodem elektrických impulzů a udržují svaly v „lepší kondici“ po dobu regenerace nervu. Přesto není jednoznačně prokázaný benefit elektrostimulací pro výsledný stav reinervace svalů ve velkých klinických studiích. Není ani prokázáno, že by elektrostimulace oddalovaly nástup ireverzibilních změn v denervovaných svalech [16]. Podle některých studií pooperační nízkofrekvenční elektrická stimulace urychluje axonální regeneraci [17]. Součástí komplexních rehabilitací by měla být i senzitivní stimulace denervovaného kožního okrsku, kterou si postižený může provádět i sám doma (např. masážními míčky s ostny či přebíráním zrn kukuřice).
Jako doplňkovou medikamentózní léčbu doporučujeme komplex vitaminů skupiny B (např. preparát Milgamma) pro jejich možný příznivý vliv na regeneraci PN, i když jejich efekt není podpořen žádnou evidencí.
Mezi námi doporučovaná opatření patří rovněž adekvátní péče o jizvy. Již několik dnů po odstranění stehů doporučujeme masáže a mobilizace jizev od hlubších struktur. Tyto procedury představují prevenci srůstů a zmírňují lokální otok. Rovněž promazávání mastným krémem jizvy zvláčňuje. Jako prevenci vzniku hypertrofických či keloidních jizev, které se u dětí tvoří podle našich zkušeností častěji než u dospělých, využíváme s velmi dobrým efektem silikonové náplasti či návleky.
Zvýšený důraz klademe v pooperačním období na prevenci vývoje flekčních kontraktur, které limitují obnovu funkce postižené končetiny i přes úspěšnou regeneraci nervu. Odborně vedené rehabilitace, které probíhají jen krátkou část dne, k účinné prevenci patologického omezení pohyblivosti v postižených kloubech nestačí. Proto se doplňují speciálními, na míru vyrobenými ortézami, lišícími se podle druhu poraněného nervu. Ortézy nosí dotyční pacienti na noc. Při nízkém poranění n. medianus dlahujeme palec do opozice oproti ostatním prstům (prevence kontraktury kůže v I. meziprstí), při poranění n. ulnaris vytváříme ortézou flexi v metakarpofalangeálním skloubení prstů (obr. 13) k prevenci rozvoje „drápovité ruky“, u lézí n. radialis dlahujeme zápěstí i prsty do extenze. Na dolní končetině patří mezi důležité dlahy peroneální extenční ortéza, která zabraňuje flekční kontraktuře Achillovy šlachy a tím omezení extenze nártu nohy.
Obr. 13. Speciální na míru vyrobená ortéza při lézi n. ulnaris u 5leté holčičky. Udržováním flexe prstů v metakarpofalangeálním skloubení brání rozvoji „drápovité ruky“, která má tendenci vytvořit se při poranění n. ulnaris. Zabraňuje také abdukčnímu postavení malíku tím, že ho přitahuje k ostatním prstům. 
I přes adekvátní a včasné ošetření poraněného PN podpořené důslednou a komplexní pooperační péčí zůstává až 30 % dospělých pacientů s funkčně významným motorickým deficitem postižené končetiny [7, 9, 18]. V našem relativně homogenním souboru dospělých pacientů po ostrém poranění n. medianus či/a n. ulnaris na distálním předloktí (70 nervů) ošetřeném mikrosuturou došlo k úspěšné motorické regeneraci (stupně ≥M3 dle B.M.R.C.) v 81 % [19]. Regenerace poraněných PN u dětských pacientů oproti dospělým vykazuje lepší výsledky [5–7, 15, 20]. V prezentovaném souboru 31 poraněných nervů u 26 dětských pacientů, kteří splnili dostatečně dlouhou dobu sledování, došlo k úspěšné motorické a senzitivní regeneraci (stupně ≥M4, resp. ≥S3 dle B.M.R.C.) u 84 % z nich. U 16 % došlo k nedostatečné regeneraci poraněného PN (stupně M1–3, resp. S1–2 dle B.M.R.C.), u žádného pacienta nedošlo k nulové regeneraci. Prezentované výsledky u dětí předčí výsledky souboru dospělých přesto, že zahrnují i proximální poranění PN s dlouhou dráhou regenerace, starší poranění s nutností rekonstrukce nervovými štěpy i mají nastavena přísnější kritéria pro hodnocení „úspěšné regenerace“ (≥M4 u dětí versus ≥M3 u dospělých dle B.M.R.C.). Jako největší limitaci hodnocení výsledků regenerace PN v našem souboru 60 dětských pacientů shledáváme relativně nízké procento dětí a mladistvých (43 %, 26 pacientů), kteří splnili dostatečně dlouhou dobu sledování k vyhodnocení definitivní míry regenerace PN. U 4 pacientů (7 %) nebylo možné po operaci, vzhledem k charakteru výkonu (pouhému uvolnění nervu z jizvy – exoneurolýze), nebo dlouhému odstupu od úrazu očekávat obnovu funkce nervu. Zbývajících 30 pacientů souboru (50 %) nepřišlo přes doporučení po operaci na kontrolu vůbec, nebo nedocházelo dostatečně dlouhou dobu, abychom mohli vyhodnotit finální stav regenerace. Můžeme se jen domnívat, zda se jednalo o pacienty, u kterých proběhla regenerace PN tak úspěšně, že již nepotřebovali naši konzultaci a další péči, nebo naopak na stav vzhledem k nelepšení rezignovali. Každopádně dobrá spolupráce pacienta s pravidelným docházením na rehabilitace včetně elektrostimulací, s domácím cvičením, pečlivou péčí o jizvu a důsledným nošením ortézy představuje po ošetření poraněného PN klíčový faktor podmiňující úspěšnou regeneraci. Na to pacienty vždy důrazně upozorňujeme.
Porovnání výsledků regenerací PN u našeho souboru dětských pacientů s výsledky publikovanými v literatuře je obtížné, ne-li nemožné. Jednak se v publikovaných pracích jedná často o malé soubory pacientů, jednak zahrnují různorodá poranění z hlediska mechanismu úrazu, druhu poraněných PN, etáže poranění atd. [1, 6, 20–27].
Péče o dětské pacienty s poraněním PN obnáší některá specifika. Mezi ně patří limitovaná možnost detailního neurologického vyšetření před operací i během pooperačních kontrol s riziky špatného stanovení diagnózy či hodnocení pooperačního stavu [21, 22]. Zejména malé děti nedovedou hodnotit míru necitlivosti, parestézií a dysestézií v inervačních zónách jednotlivých PN, nedovedou přesně provést některé pohyby, které pomohou zhodnotit funkci jednotlivých svalů, které ztratily inervaci či naopak zůstaly funkční. V hodnocení rozsahu poranění PN i následné regenerace nám pomáhají elektrofyziologické metody (EMG), které některé děti netolerují, u malých, spolupráce neschopných pacientů se provádějí v sedaci. Tím však dochází k ovlivnění rozsahu vyšetření, odpadá např. elektrofyziologické hodnocení míry volní aktivace jednotlivých svalů. V pooperačním období vzhledem k omezené compliance některých dětí prodlužujeme dobu imobilizace končetiny [21]. U malých dětí nemůžeme využívat ani dynamické ortézy, protože při jejich nesprávném používání mohou způsobit „více škody než užitku“.
I když celkové výsledky regenerací PN u dětí jsou lepší než u dospělých, přesto se setkáváme s případy, kdy dojde k neúspěšné regeneraci PN a tudíž k nedostatečné funkční úpravě postižené končetiny. Přetrvávající motorický deficit lze v některých případech řešit formou šlachových transferů (transpozic). Jedná se o metodu, při které využijeme 1 či více funkčních šlach svalů (inervovaných neporaněným nervem) k substituci funkce svalů paretických. Prakticky se tento výkon provádí tak, že se funkční šlacha odpojí od svého úponu a převede se do lokality chybějící funkce, kde se zakotví do nefunkční šlachy, vazu nebo kosti. Před tímto výkonem musíme vždy pečlivě zvážit, který pohyb obětujeme či oslabíme a který pohyb naopak provedenou transpozicí získáme. Vždy by měl benefit transferu významně převažovat nově vzniklý deficit. Na transpozice využíváme obvykle šlachy málo funkčně významné (např. m. palmaris longus), nebo šlachy, jejichž obětování vede jen k oslabení pohybu, nikoliv k jeho plné ztrátě (např. využití m. pronator teres při dobře funkčním m. pronator quadratus, využití m. flexor carpi ulnaris při normálně fungujícím m. flexor carpi radialis nebo použití povrchových flexorů prstů při plně funkčních hlubokých flexorech). Při těchto výkonech dlouhodobě spolupracujeme s Ústavem chirurgie ruky a plastické chirurgie ve Vysokém nad Jizerou, neboť se jedná o interdisciplinární problematiku a přístup k pacientům vyžadujícím tyto zákroky by měl být komplexní.
Závěry
I když poranění PN představují poměrné závažná postižení vyžadující dlouhodobou léčbu, dochází u dětí a mladistvých po adekvátním a včasném ošetření k velmi dobrým výsledkům regenerace. Vzhledem k omezené spolupráci a spolehlivé vyšetřitelnosti zejména v nejmladších věkových kategoriích by měl být zaslán na specializované neurochirurgické pracoviště každý dětský pacient, u kterého existuje podezření na poruchu funkce PN, ať už po otevřeném či zavřeném poranění. Pravidlo „lépe zbytečně nežli vůbec“ platí u dětí, které mají před sebou většinu životní dráhy, dvojnásob. Stále se totiž setkáváme s případy, kdy se k nám postižený dostane až s delší časovou prodlevou od poranění, kdy je rekonstrukce poraněného PN technicky složitá, vyžaduje odběr autotransplantátů z dolní končetiny, především ale výsledek regenerace není optimální. Pokud i přes veškerou peri-operační a pooperační péči nedojde k úspěšné regeneraci poraněného PN, máme dnes v mnoha případech díky multioborovému přístupu k pacientům další možnosti, jak korigovat chybějící funkci postižené končetiny některými sekundárními zákroky.
Došlo: 30. 10. 2014
Přijato: 5. 12. 2014
MUDr. Ivan Humhej
Neurochirurgická klinika UJEP
Krajská zdravotní a.s.
Masarykova nemocnice o. z.
Sociální péče 12A
401 13 Ústí nad Labem
Zdroje
1. Birch R, Achan P. Peripheral nerve repairs and their results in children. Hand Clin 2000; 16 (4): 579–595.
2. Dubuisson A, Kline DG. Indication for peripheral nerve and brachial plexus surgery. Neurol Clin 1992; 10 (4): 935–951.
3. Mohler LR, Hanel DP. Closed fractures complicated by peripheral nerve injury. J Am Acad Orthop Surg 2006; 14 (1): 32–37.
4. Millesi H. Peripheral nerve injuries. Nerve sutures and nerve grafting. Scand J Plast Reconstr Surg Suppl 1982; 19 : 25–37.
5. Zvěřina E, Stejskal L. Poranění periferních nervů. Praha: Avicenum, 1979.
6. Frykman GK. Peripheral nerve injuries in children. Orthop Clin North Am 1976; 7 (3): 701–716.
7. Kline DG, Hudson AR. Nerve Injuries. Operative Results for Major Nerve Injuries, Entrapments, and Tumors. USA: W.B. Saunders Company, 1995 : 1–28.
8. Seddon HJ. Methods of investigating nerve injuries. Spec Rep Ser Med Res Counc (GB) 1954; 282 : 1–15.
9. Murovic JA. Upper-extremity peripheral nerve injuries: a Louisiana State University Health Sciences Centre literature review with comparison of the operative outcomes of 1837 Lousiana State University Health Sciences Center median, radial, and ulnar nerve lesions. Neurosurgery 2009; 65 (4 Suppl): A11–17.
10. Murovic JA. Lower-extremity peripheral nerve injuries: a Louisiana State University Health Sciences Centre literature review with comparison of the operative outcomes of 806 Lousiana State University Health Sciences Center sciatic, common peroneal, and tibial nerve lesions. Neurosurgery 2009; 65 (4 Suppl): A18–23.
11. Sames M, Benes V Jr. Results of regeneration after peripheral nerve injuries. Rozhl Chir 1993; 72 (8): 347–351.
12. Isaacs J. Major peripheral nerve injuries. Hand Clin 2013; 29 (3): 371–382.
13. Kaiser R, Haninec P. Degeneration and regeneration of the peripheral nerve. Cesk Fysiol 2012; 61 (1): 9–14.
14. Sames M, Blahos J Jr, Rokyta R, et al. Comparison of microsurgical suture with fibrin glue connection of the sciatic nerve in rabbits. Physiol Res 1997; 46 (4): 303–306.
15. Haninec P, Kaiser R. Operační léčba poranění plexus brachialis. Cesk Slov Neurol N 2011; 74/107 (5): 619–630.
16. Novak CB, Heyde RL. Evidence and techniques in rehabilitation following nerve injuries. Hand Clin 2013; 29 (3): 383–392.
17. Gordon T, Amirjani N, Edwards DC, et al. Brief post-surgical electrical stimulation accelerates axon regeneration and muscle reinervation without affecting the functional measures in carpal tunnel syndrome patients. Exp Neurol 2010; 223 (1): 192–202.
18. Saur K, Bartos R, Sames M. Results of reinnervation after peripheral nerve repair by a microsurgical technique used in 1996–1998. Acta Chir Orthop Traumatol Cech 2004; 71 (5): 297–302.
19. Humhej I, Sameš M, Saur K, et al. Results of the median and ulnar nerve regeneration after distal nerve injury treated with microsurgical technique in a 20 year period (1984–2003). J Hand Surg Eur 2008; 33E (Suppl 1): 51.
20. Ceynowa M, Mazurek T, Sikora T. Median and ulnar nerve grafting in children. J Pediatr Orthop B 2012; 21 (6): 525–528.
21. Legré R, Iniesta A, Toméi F, et al. Nerve injuries in children. Chir Main 2013; 32 (Suppl): S52–56.
22. Kaufman Y, Cole P, Hollier L. Peripheral nerve injuries of the pediatric hand: issues in diagnosis and management. J Craniofac Surg 2009; 20 (4): 1011–1015.
23. Vahvanen V, Gripenberg L, Nuutinen P. Peripheral nerve injuries of the hand in children. A follow-up study of 38 patients. Scand J Plast Reconstr Surg 1981; 15 (1): 49–51.
24. Engert J, Wilhelm K, Simon G. Nerve lesions following injuries of the upper limbs in childhood. Z Kinderchir Grenzgeb 1980; 30 (Suppl): 117–121.
25. Stoebner AA, Sachanandani NS, Borschel GH. Upper and lower extremity nerve injuries in pediatric missile wounds: a selective approach to management. Pediatr Surg Int 2011; 27 (6): 635–641.
26. Hosalkar HS, Matzon JL, Chang B. Nerve palsies related to pediatric upper extremity fractures. Hand Clin 2006; 22 (1): 87–98.
27. Amillo S, Mora G. Surgical management of neural injuries associated with elbow fractures in children. J Pediatr Orthop 1999; 19 (5): 573–577.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2015 Číslo 1- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Stillova choroba: vzácné a závažné systémové onemocnění
-
Všechny články tohoto čísla
- Malígne nádory štítnej žľazy u detí
- Poranění periferních nervů u dětí a mladistvých
- Pseudo-Bartterov syndróm ako prvý prejav cystickej fibrózy
- Endoteliální dysfunkce u dětí s Crohnovou chorobou – kombinovaný diagnostický přístup
- Rabdomyolýza po nadmernej telesnej námahe vo fitnes centre
- Praktický lékař pro děti a dorost (PLDD) a jeho možnosti poskytování služeb dětskému a dorostovému pacientovi
- Syndrom renálních cyst a diabetu (RCAD) – druhá nejčastější příčina ledvinných cyst u dětí
- Cizí tělesa v gastrointestinálním traktu
- Hemateméza
- Krev ve stolici
- Management průduškového astmatu u dětí podle ICON
- Odpověď na diskusní příspěvek MUDr. Jiřího Nováka
- DORASTOVÉ LEKÁRSTVO
- Otevřený dopis praktickým lékařkám a lékařům pro děti a dorost
-
Jak velký je zájem/nezájem o pediatrickou primární péči?
Je v popředí vůle/nevůle ji posílit a zefektivnit? -
Rubén Bild, Iván Goméz:
An Unwanted Journey (Nechcenou cestou). - Alergie na betalaktamová antibiotika v dětském věku
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Krev ve stolici
- Hemateméza
- Rabdomyolýza po nadmernej telesnej námahe vo fitnes centre
- Praktický lékař pro děti a dorost (PLDD) a jeho možnosti poskytování služeb dětskému a dorostovému pacientovi
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání