-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Ruptury aneuryzmatu abdominální aorty u nemocných vysokého věku – závažnost Hardmanova indexu
Autoři: B. Čertík; V. Třeška; J. Křižan; R. Šulc
Působiště autorů: Chirurgická klinika FN Plzeň-Lochotín, přednosta: prof. MUDr. V. Třeška, DrSc
Vyšlo v časopise: Rozhl. Chir., 2007, roč. 86, č. 12, s. 666-670.
Kategorie: Monotematický speciál - Původní práce
ÚVOD
O aneuryzmatu abdominální aorty již bylo napsáno mnoho prací a na všech kongresech s cévní problematikou je nosným tématem. Možnosti elektivního řešení výdutí břišní aorty a jednoznačně lepší výsledky programových výkonů ve srovnání s výkony urgentními při ruptuře aneuryzmatu jsou dnes všeobecně známy. Přesto nejsou ruptury aneuryzmatu abdominální aorty vzácnou příhodou, naopak lze pozorovat celosvětově narůstající incidenci těchto život ohrožujících stavů [1]. Šance na přežití nemocného s rupturou aneuryzmatu s časem strmě klesá, a proto musí být vždy, i při pouhém podezření na rupturu aneuryzmatu vynaloženo maximální úsilí k okamžitému převozu nemocného do specializovaného centra. Jakékoliv dovyšetřování tzv. „oběhově stabilního“ nemocného a mylné diagnózy pouze zhoršují jeho šanci na přežití.
KAZUISTIKY
Domníváme se, že je namístě zařadit následující 4 případy, které jsme zaznamenali v krátkém časovém období.
Kazuistika č. 1 – 28. 12. 2006 7,30 hod.
Nemocná, 82 let, v anamnéze z roku 2005 diagnostikováno velké juxtarenální aneuryzma téměř 7 cm široké (Obr. 1, 2), pro které byla nemocná vyšetřena i cévním chirurgem a doporučeno řádné interní zhodnocení jejího celkového stavu. Přestože interní vyšetření elektivní výkon nekontraindikovalo a závěr anesteziologa zněl „celkově vzhledem k věku je nemocná v uspokojivém stavu, a to i psychicky“, nevrátila se k cévnímu chirurgovi.
Obr. 1. Velké asymptomatické juxtarenální AAA u 81leté nemocné Fig. 1. Large asymptomatic juxtarenal AAAin a 81-year old female patient 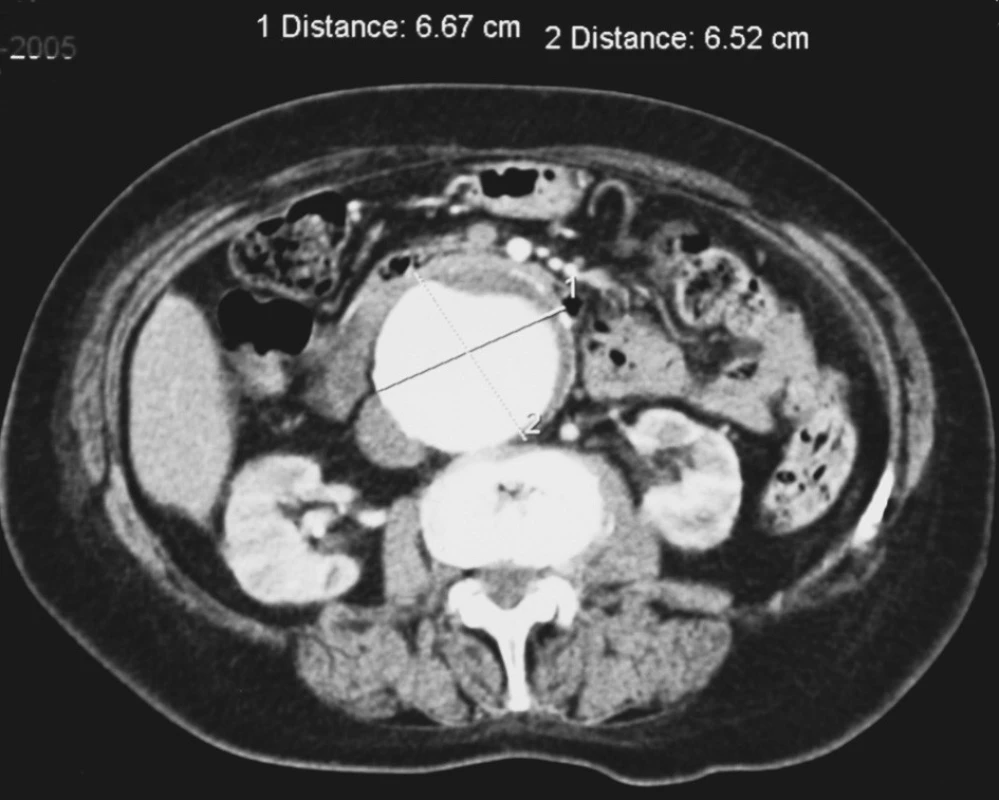
Obr. 2. Rekonstrukce velkého juxtarenálního AAA Fig. 2. Reconstruction of a large juxtarenal AAA 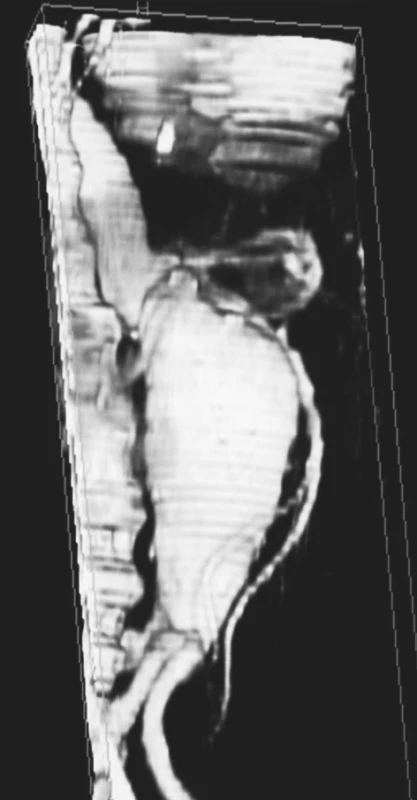
Po roce byla tato nemocná transportována na emergency Fakultní nemocnice v Plzni v kritickém stavu překladem z lůžkového oddělení, kde již předchozí den kolabovala. Pro kolapsový stav byla vyšetřena neurologem se závěrem tupé trauma lbi a bylo doporučeno vyšetření mozku výpočetní tomografií (CT) k vyloučení nitrolební komplikace. Dále byla nemocná vyšetřena interním lékařem se závěrem „posturální hypotenze a normocytární anémie s nedostatkem železa, etiologie multifaktoriální (zvýšená konsumpce při aneuryzmatu aorty, deficit vit. B a event. dřeňový útlum), pokles v krevním obraze může být i relativní při rehydrataci“. Přestože oba lékaři popisovali v anamnéze velké aneuryzma břišní aorty a dokonce i objektivně aneuryzma zjistili při vyšetření břicha, zůstala nemocná s rupturou na lůžku do druhého dne. V ranních hodinách již nemocná splňovala všech 5 rizikových kritérií podle Hardmana – I. 82 let, II. porucha vědomí (TK 60/40torrů) III. EKG známky ischemie myokardu, IV. kreatinin 230μmol/l, V. Hb 42g/l. Přes resuscitační péči a urgentní resekci aneuryzmatu s aortoaortální náhradou nemocná do 40hod. zemřela na dekompenzovaný hemoragický šok s multiorgánovým selháním.
Kazuistika č. 2 – 30. 12. 2006 1,30 hod.
Nemocná, 82 let, s náhle vzniklou, silnou bolestí břicha trvající od 18,00 hod. byla přijata na spádové pracoviště a pro hmatnou velkou rezistenci bylo provedeno akutně CT vyšetření prokazující rupturované juxtarenální aneuryzma o průměru 7 cm (Obr. 3, 4, 5). Anamnéza ze strany aneuryzmatu byla němá. Nemocná byla transportována letecky na emergency Fakultní nemocnice v Plzni, vstupní Hardmanův index splňoval 4 kritéria – I. 82 let, II. EKG známky ischemie, III. kreatinin 254 μmol/l, IV. Hb 73g/l. Urgentně byla provedena resekce aneuryzmatu s aortoaortální náhradou v rámci resuscitační péče. Během následné intenzivní léčby se nemocná oběhově stabilizovala, prohlubovala se však renální insuficience. Přesto byla nemocná ve stabilizovaném stavu 2. 1. 2007 extubována a zahájena hemodialýza. Pro následný rozvoj tachyarytmií a oběhovou nestabilitu byla nemocná reintubována a osmý den po operaci v důsledku kardiálního selhání zemřela.
Obr. 3. 3. Rupturované velké juxtarenální AAA u 82leté nemocné Fig. 3. Ruptured large juxtarenal AAA in a 82-year old female patient 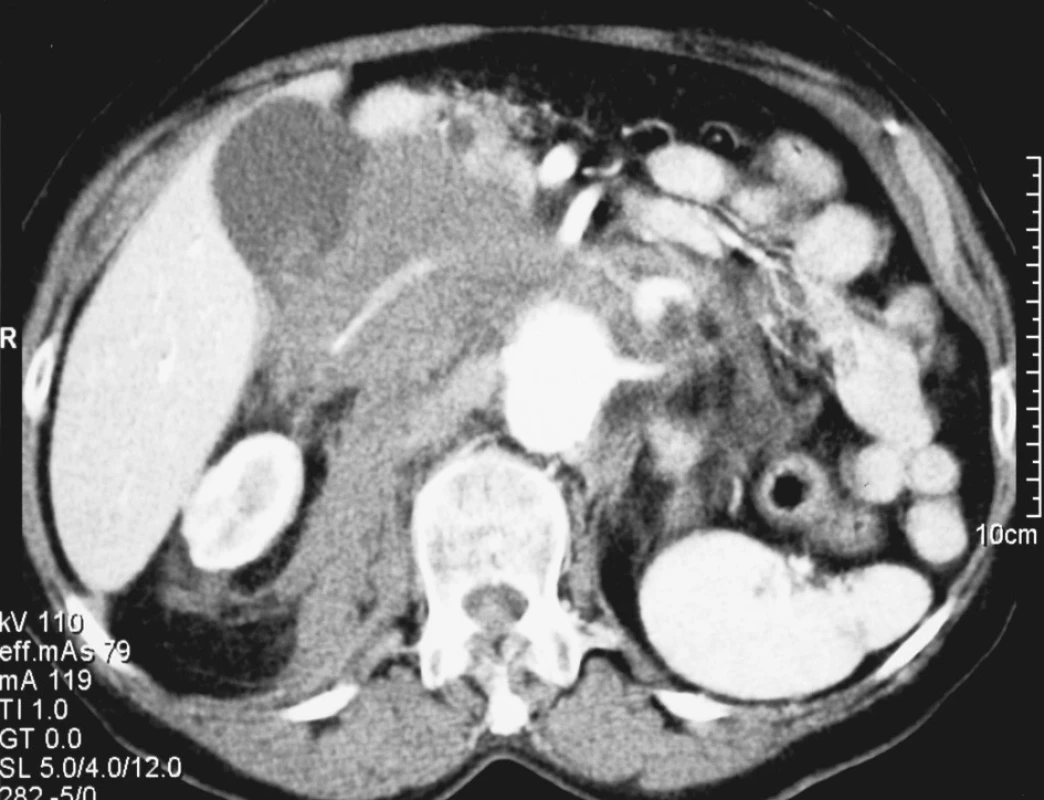
Obr. 4. 4. Rupturované velké juxtarenální AAA u 82leté nemocné Fig. 4. Ruptured large juxtarenal AAA in a 82-year old female patient 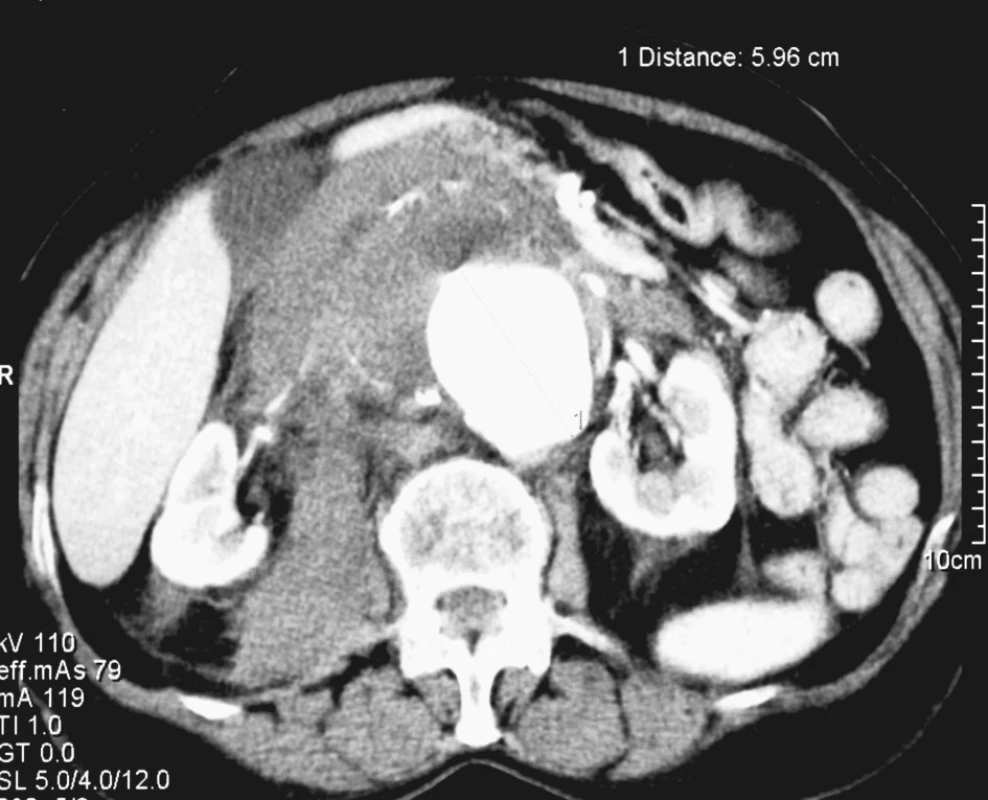
Obr. 5. 5. Rupturované velké juxtarenální AAA u 82leté nemocné Fig. 5. Ruptured large juxtarenal AAA in a 82-year old female patient 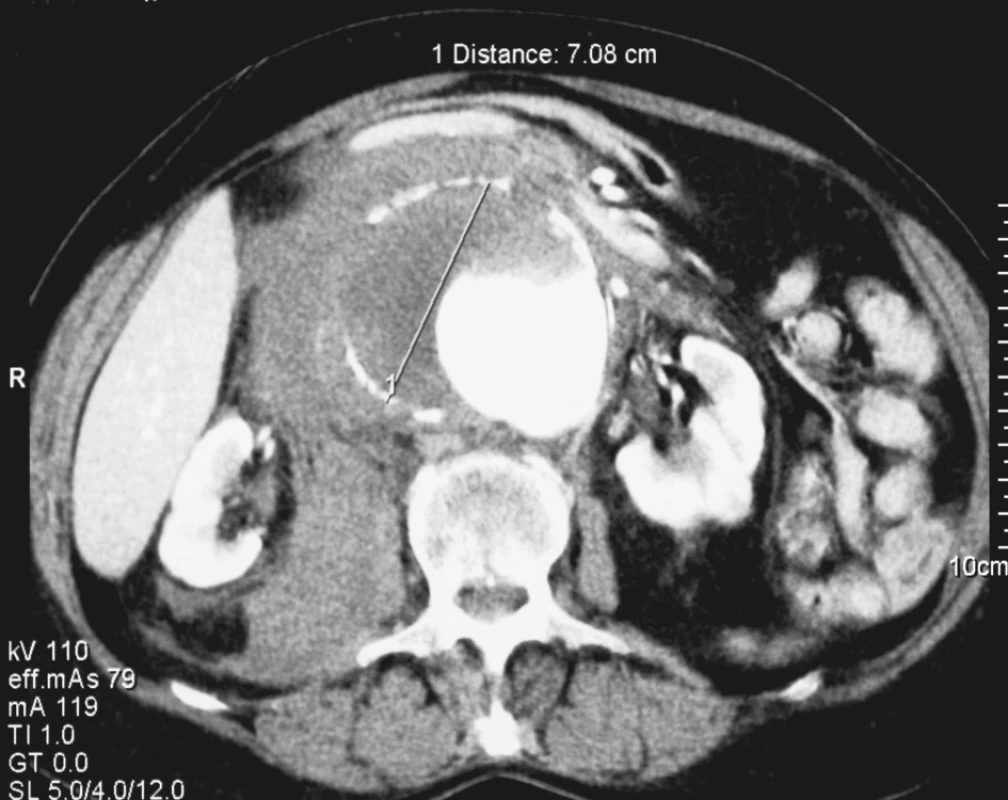
Kazuistika č. 3 – 7. 1. 2007 18,15 hod.
Nemocná, 79 let, v anamnéze po ablaci prsu v roce 1995 s následnou hormonální terapií, podle scintigrafie bez metastáz ve skeletu, pouze degenerativní změny na páteři. Nemocná udávala dne 6. 1. v 16,30 náhlé zhoršení bolestí v zádech a především v levé bederní krajině. Byla vyšetřena neurologem a pro „exacerbovaný algický syndrom Th a L páteře“ byl aplikován morfin a doporučeno vyšetření ortopedem. Ortoped nezjistil žádné traumatické změny na páteři a pro bolesti vyzařující z levého bedra pod levou lopatku doporučil vyšetření interním lékařem. Interní lékař vyloučil kardiální příčinu obtíží nemocné a uzavřel obtíže jako vertebrogenní. Druhý den byla nemocná přivezena z domova zpět na neurologickou ambulanci pro zhoršení celkového stavu, celkový útlum a trvající silné bolesti v levém boku. Pro podezření na generalizaci po ablaci prsu bylo doporučeno CT mozku a CT LS páteře. Jako vedlejší nález byla na CT páteře diagnostikována ruptura velkého aneuryzmatu o průměru 8 cm. Nemocná byla ihned transportována na emergency Fakultní nemocnice v Plzni, vstupní Hardmanův index splňoval 3 kritéria – I. 79 let, II. EKG známky ischemie, III. Hb 75g/l. Urgentně byla provedena resekce aneuryzmatu s aortoaortální náhradou v rámci resuscitační péče. Následný průběh nebyl příznivý, přes intenzivní péči s nutností hemodialýzy se nepodařilo nemocnou oběhově stabilizovat a extubovat. Nemocná zemřela na dekompenzovaný hemoragický šok s multiorgánovým selháním osmý den po operaci.
Kazuistika č. 4 – 14. 1. 2007 1,50 hod.
Nemocný, 79 let, udával dne 13. 1. 2007 ve večerních hodinách náhle vzniklé bolesti břicha, pro které byl vyšetřen na spádovém pracovišti. Na provedeném sonografickém vyšetření břicha byl prokázán hematom v retroperotineu a nemocný byl ihned letecky transportován na emergency Fakultní nemocnice v Plzni. V anamnéze nebylo zmínek o aneuryzmatu břišní aorty (peroperační nález 8 cm v průměru), přestože byl nemocný podrobně vyšetřován během června 2006 na spádovém interním oddělení pro kardiální nedostatečnost. Koronarografické vyšetření prokázalo dobrou průchodnost koronárních bypassů založených v roce 1996 a echokardiograficky byla zjištěna dobrá systolická funkce levé srdeční komory. Vstupní Hardmanův index byl příznivý, splňoval pouze 2 kritéria – I. 79 let, II. Hb 56g/l. Po provedené urgentní resekci aneuryzmatu s aortoaortální náhradou byl nemocný třetí den extubován a další pooperační stav byl komplikován pouze přechodnou fibrilací síní a bronchopneumonií. Nemocný byl propuštěn domů 18 dní po operaci.
Obr. 6. Ruptura AAA u 76letého nemocného Hardmanův index 1 Fig. 6. Ruptured AAA in a 76-year old patient, the Hardman index score 1 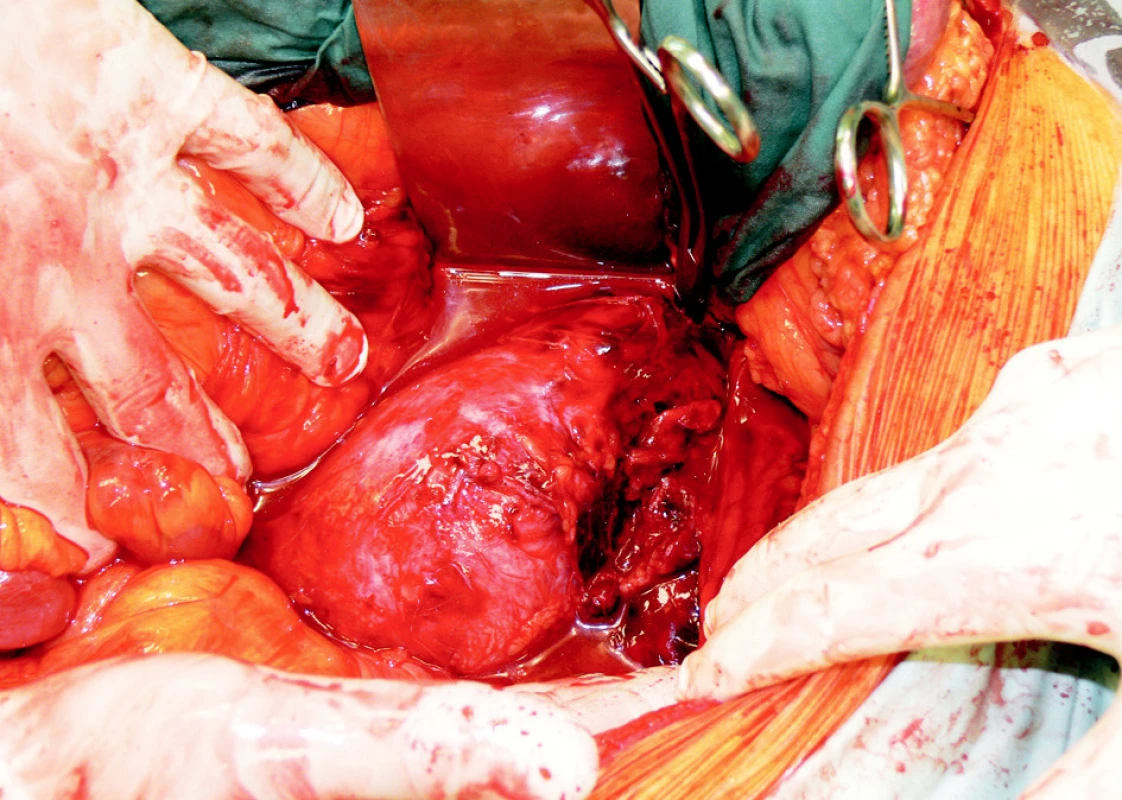
Obr. 7. ABI náhrada. 14 den propuštěn domů Fig. 7. ABI management using a graft, the patient discharged from hospital on Day 14 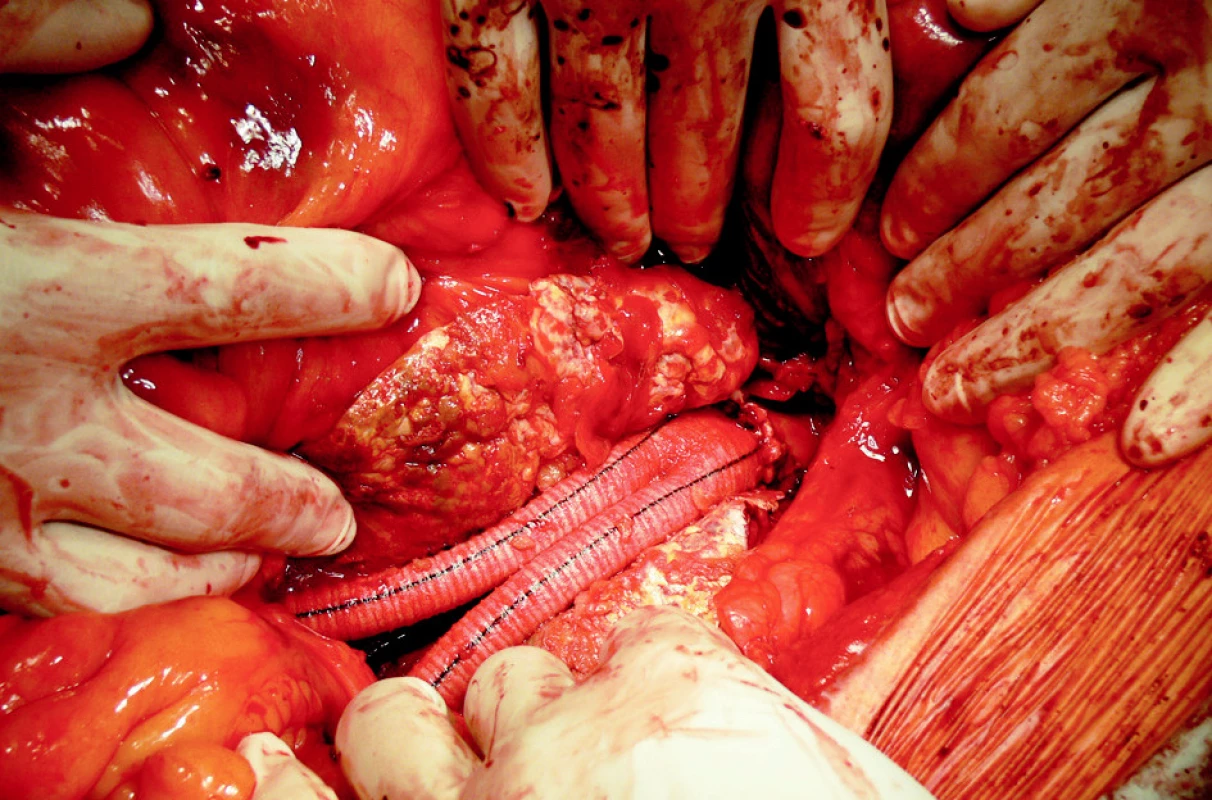
DISKUSE
Mortalita na rupturu aneuryzmatu abdominální aorty je i ve specializovaných centrech stále vysoká (30 – 50 %). Možnosti resuscitační i intenzivní péče jsou v těchto centrech na vysoké úrovni a hranici, kdy ještě nemocný může přežít již pravděpodobně nelze ovlivnit. Optimální operační technika a vyspělost operačních týmů je v těchto centrech také samozřejmostí a ani endovaskulární řešení pomocí stentgraftů (EVAR) nevede ke snížení mortality nemocných na rupturované aneuryzma. Lze tedy vůbec ovlivnit hranici mortality na rupturované aneuryzma?
Hardman a spol. v roce 1996 publikoval retrospektivní analýzu 154 nemocných operovaných v letech 1985–1993 pro rupturu aneuryzmatu abdominální aorty [2]. Již před 20 lety dosáhli nízké mortality 39 %. Analýzou zjistili 5 předoperačních rizikových faktorů, které předurčují perioperační úmrtí: věk > 76 let, hladina kreatininu > 190 μmol/l, ztráta vědomí po příjezdu do zdravotnického zařízení, Hb < 90 g/l, známky ischemie na EKG. U 52 nemocných s jedním rizikovým faktorem byla mortalita 37 %, u 32 nemocných se dvěma faktory 72 % a u 8 nemocných s 3 a 4 faktory byla mortalita 100 %. U žádného nemocného nezaznamenali současně všech 5 rizikových faktorů. Naopak u 62 nemocných bez rizikových faktorů byla mortalita pouze 16 %.
Calderwood a spol. v roce 2004 publikují obdobnou retrospektivní analýzu u 137 nemocných operovaných pro rupturu aneuryzmatu abdominální aorty s vysokou celkovou mortalitou 56 % [3]. Z 5 rizikových faktorů nahrazují faktor ztráty vědomí systolickým tlakem < 100 torrů. Výsledky mortality v závislosti na počtu rizikových faktorů jsou obdobné: skóre 0 (22,2 %), 1 (46,8 %), 2 (66,7 %), 3 (83,9 %), 4 (100 %).
Acosta a spol. analyzují Hardmanovo rizikové faktory v pětiletém období 2000–2004 u 162 nemocných s rupturou aneuryzmatu abdominální aorty řešených ve 106 případech resekcí a v 56 případech endovaskulární léčbou [4]. Celková mortalita byla 41 %, shodná jak u resekční tak i endovaskulární léčby. Dokládají tak nezávislost mortality při ruptuře aneuryzmatu břišní aorty na způsobu řešení (zda resekčně či EVAR). Opět však potvrdili závislost mortality na Hardmanově indexu ≥ 3 (77 %).
Položíme-li si znovu otázku jak snížit mortalitu na rupturované aneuryzma břišní aorty, musíme konstatovat, že odpověď je stejně stará jako Hardmanova analytická studie. Díky nepřítomnosti rizikových faktorů u 62 nemocných s rupturou aneuryzmatu abdominální aorty dosáhli nízké mortality 16 % v období 1985–1993. Následuje otázka, jak vyloučit nebo alespoň snížit rizikové faktory předurčující perioperační úmrtí?
Věk nemocného nevyloučíme, ale při vhodném screeningu, který začíná správným vyšetřením břicha u praktického lékaře a dále správným vyšetřením pomocí USG, lze u většiny nemocných vysokého věku včas stanovit diagnózu velkého aneuryzmatu abdominální aorty a ještě asymptomatického nemocného připravit k elektivnímu výkonu. Z řady prací vyplývá, že chronologický věk není pro elektivní resekci aneuryzmatu nebo zavedení stentgraftu rozhodující. Za zmínku stojí vedle věku i vztah ruptury aneuryzmatu k pohlaví. Zatímco u žen je výskyt aneuryzmatu abdominální aorty nižší než u mužů, ruptury jsou u žen častější a to i u aneuryzmat menšího průměru [5].
Vysokou hladinu kreatininu jako známku renální insuficience nelze při ruptuře aneuryzmatu ovlivnit. Nejčastěji vzniká na podkladě chronických onemocnění ledvin. Rozhodně však protrahovaná ischemie ledvin u nemocného s rupturou aneuryzmatu nezlepšuje stav nemocných ledvin a vede až k renálnímu selhání. Pouze rychlá diagnostika a urgentní resekce rupturovaného aneuryzmatu se stabilizací oběhu nemocného dává naději na zachování již předoperačně poškozené funkce ledvin. U nemocných s renální insuficiencí je vhodnější předejít hromadění dusíkatých metabolitů kontinuální hemodialýzou a současně tak minimalizovat riziko přetížení krevního oběhu, než vyčkávat až do renálního selhání s laboratorními parametry určující nutnost dialýzy.
Ke ztrátě vědomí u nemocného s rupturou aneuryzmatu dochází většinou v souvislosti s hypotenzí a nedostatečnou saturací mozku okysličenou krví. Není tak častým příznakem, spíše se vyskytují kolapsové stavy či krátkodobé poruchy vědomí. Vhodnější je proto sledovat systolický tlak, kdy pokles TK pod 100 torrů je již významný. Vyloučení tohoto rizikového faktoru jde ruku v ruce s rychlostí správné diagnózy, zajištěním nemocného a rychlého transportu na specializované pracoviště.
Pokles hemoglobinu je úměrný ztrátě krve mimo cévní řečiště, proto ruptury aneuryzmatu do volné břišní dutiny rychle končí náhlou smrtí nemocného mnohdy ještě před stanovením diagnózy v důsledku kardiálního selhání. Pozvolné krvácení do retroperitoneálního hematomu dává šanci nemocnému na přežití pouze za předpokladu rychlého operačního řešení.
EKG monitorace nemocného při diagnóze ruptury abdominálního aneuryzmatu probíhá paralelně s operačním výkonem, a proto lze v průběhu operace a v bezprostředním pooperačním období rychle zjistit myokardiální ischemii. Za nepřímou známku probíhající ischemie myokardu lze považovat i náhlou poruchu srdečního rytmu. Zabránit ischemii myokardu lze pouze zajištěním dostatečné perfuze koronárního řečiště, proto je opět nezbytné včas rozpoznat rupturu aneuryzmatu abdominální aorty a optimálně hradit krevní ztrátu a zabezpečit ventilaci nemocného.
Zamyslíme-li se nad těmito 5 faktory předurčující perioperační úmrtí na rupturované aneuryzma abdominální aorty lze shrnout následující. Všechny faktory se zhoršují oddalováním operačního zásahu, respektive časová ztráta od začátku příhody do převezení nemocného na operační sál zvyšuje Hardmanův index a zvyšuje mortalitu nemocného na rupturované aneuryzma. Není proto překvapující, že ve způsobu řešení rupturovaného aneuryzmatu otevřenou resekcí či EVAR není ve vztahu k mortalitě rozdíl.
Rozdíly v mortalitě na rupturované aneuryzma abdominální aorty v jednotlivých centrech jsou dány především procentuálním zastoupením nemocných hodnocených podle Hardmanova indexu. Jinými slovy, centra s nízkou perioperační mortalitou na rupturované aneuryzma bez uvedení Hardmanova indexu mohou být podezřelá ze selekce nemocných. Nutné je však zdůraznit, že stanovení vysokého Hardmanova indexu u nemocného s rupturou aneuryzmatu není oprávněním k odmítnutí operačního řešení v rámci kardiopulmonální resuscitace. Na druhou stranu lze v pooperačním období vysoký Hardmanův index považovat za důležité kritérium k nenavyšování intenzivní péče u nemocných s kardiálním a multiorgánovým selháváním.
ZÁVĚR
Považujeme-li pět předoperačních rizikových faktorů stanovených Hardmanem jako rozhodující pro přežití nemocných na rupturované aneuryzma břišní aorty, musíme si bohužel připustit, že náš přístup k nemocným vysokého věku s aneuryzmaty břišní aorty není stále optimální.
V první řadě stále u lékařů nechirurgických oborů není zažité správné vyšetřování břicha a asymptomatická objemná, dobře hmatná aneuryzmata břišní aorty nejsou při klinickém vyšetření u nemocných vůbec zjištěna. Nemocní se tak dožívají vysokého věku aniž by jejich praktický lékař podezření na výduť vyslovil. Přitom při dostupnosti USG vyšetření břicha a četnosti těchto vyšetření je až neuvěřitelné, že může nemocný této diagnóze uniknout.
U symptomatických aneuryzmat je velice často příčinou mylné diagnózy právě vysoký věk nemocných, kdy se vyšetřující lékař ve svém úsudku řídí nejčastějším výskytem obtíží těchto nemocných – degenerativní onemocnění páteře, urologické obtíže, obstipace apod. Důsledkem těchto omylů je, že přibývá ve specializovaných centrech nemocných s rupturou aneuryzmatu břišní aorty bohužel s vysokým Hardmanovým indexem.
Na druhou stranu je potřeba kriticky pohlédnout i na indikační rozpaky samotných cévních chirurgů u nemocných vysokého věku s prokázaným aneuryzmatem břišní aorty. V případě, že u těchto nemocných nelze pro anatomické poměry volit EVAR, často tyto nemocné ponechávají pouze ke sledování a k řešení aneuryzmatu se rozhodují až při symptomatologii, tedy většinou při ruptuře. U těchto nemocných je vždy nutné pečlivé interní a celkové zhodnocení biologického stáří a navzdory chronologickému věku se raději přiklonit k chirurgickému řešení po optimální přípravě nemocného. Součástí této optimální přípravy musí být především vyšetření, a pokud lze i vyřešení koronárního nálezu, nálezu na karotidách a renálních tepnách a dále optimalizace funkce plic a ledvin [6]
U nemocných s podezřením na rupturované aneuryzma břišní aorty je nutný okamžitý transport do specializovaného centra. Přestože je nemocný „oběhově stabilní“ je vždy v bezprostředním ohrožení života a není proto nutné dokončit diagnostiku na místě. Takový nemocný patří vždy na emergency specializovaného centra, kde se rozhodne o bezodkladném převozu na operační sál nebo se doplní diagnostika.
Pouze aktivním přístupem všech lékařů k nemocným lze snížit rostoucí počty život ohrožujících ruptur výdutí břišní aorty. Zachrání se tak nejenom řada životů, ale sníží se i náklady na mnohem náročnější léčbu nemocného po operaci rupturovaného aneuryzmatu ve srovnání s elektivním výkonem, sníží se množství nutných převodů krevních derivátů a v neposlední řadě se sníží psychická zátěž, které je každý lékařský tým řešící rupturu aneuryzmatu vystaven.
Včasná a správná diagnostika jakéhokoliv onemocnění by měla být opět vizitkou erudovanosti každého lékaře, naopak přehlédnutí onemocnění nebo dokonce mylné diagnózy při pasivním přístupu lékaře k nemocnému by měla poukazovat na jeho nedostatečnou erudici.
Doc. MUDr. B. Čertík, Ph.D.
Valcha E1713
321 00 Plzeň
e-mail: certik@fnplzen.cz
Zdroje
1. Acosta, S., Ogren, M., Bengtsson, H., Bergqvist, D., Lindblad B., Zdanowski Z. Increasing incidence of ruptured abdominal aortic aneurysm: a population-based study. Journal of Vascular Surgery, 2006, 44(2): 237–243.
2. Hartman, D. T., Fischer, C. M., Patel, M. I., Neale, M., Chambers, J., Lane, R., Appleberg, M. Ruptured abdominal aortic aneurysms: who should be offered surgery? Journal of Vascular Surgery, 1996, 23(1): 123–129.
3. Calderwood, R., Halka, T., Haji-Michael, P., Welch, M. Ruptured abdominal aortic aneurysm. Is it possible to predict outcome? International Angiology, 2004, 23(1): 47–53.
4. Acosta, S., Ogren, M., Bergqvist, D., Lindblad, B., Dencker, M., Zdanowski, Z. The Hardman index in patients operated on for ruptured abdominal aortic aneurysm: A systematic review. Journal of Vascular Surgery, 2006, 44(5): 949–954.
5. Powell, J. T., Brown, L. C. The natural history of abdominal aortic aneurysms and their risk of rupture. Acta Chirurgica Belgova, 2001, 101(1):11–16.
6. Brady, A. R., Fowkes, F. G., Greenhalgh, R. M., Powell, J. T., Ruckley, C. V., Thompson, S. G. Risk factors for postoperative death following elective surgical repair of abdominal aortic aneurysm: results from the UK Small Aneurysm Trial. On behalf of the UK Small Aneurysm Trial participants. British Journal of Surgery, 2000, 87(6): 742–749.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2007 Číslo 12- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Stillova choroba: vzácné a závažné systémové onemocnění
- Jak souvisí postcovidový syndrom s poškozením mozku?
-
Všechny články tohoto čísla
- Infekce v rekonstrukční cévní chirurgii
- Z akcí výboru ČCHS pro rok 2008
- Léčba hepatocelulárního karcinomu a současný stav v České republice
- Z akcí výboru ČCHS pro rok 2008
- Maligní somatostatinom (stručný přehled a kazuistika)
- Z akcí výboru ČCHS pro rok 2008
- Život ohrožující krvácení – Doporučený postup Konsenzuální stanovisko
- Z akcí výboru ČCHS pro rok 2008
- Nejčastěji se vyskytující neuroendokrinní nádor trávicího ústrojí – karcinoid
- Z akcí výboru ČCHS pro rok 2008
- ACE operace pro dlouhodobou obstipaci u dospělého
- Zápis z jednání schůze výboru ČCHS dne 11. 10. 2007
- Hemipelvektomie, konstantní chirurgické dilema
- Zápis z jednání schůze výboru ČCHS dne 11. 10. 2007
- Ruptury aneuryzmatu abdominální aorty u nemocných vysokého věku – závažnost Hardmanova indexu
- Zápis z jednání schůze výboru ČCHS dne 11. 10. 2007
- Současné možnosti ošetření osteoporotických fraktur torakolumbální páteře
- Zpráva
- Ocenění předávané při příležitosti jednání Valné hromady ČCHS dne 22. 11. 2007
- Longova metoda operace hemoroidů a prolapsu sliznice anorekta (PPH) – zkušenosti 8 let
- Seznam krajských konzultantů schválený výborem ČCHS dne 11. 10. 2007
- Diskusní příspěvek k článku
- Diskusní příspěvek k článku
- Zomrel profesor MUDr. Ivan Šimkovic, DrSc.
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Longova metoda operace hemoroidů a prolapsu sliznice anorekta (PPH) – zkušenosti 8 let
- Nejčastěji se vyskytující neuroendokrinní nádor trávicího ústrojí – karcinoid
- Maligní somatostatinom (stručný přehled a kazuistika)
- Současné možnosti ošetření osteoporotických fraktur torakolumbální páteře
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



