-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Problematika spánku seniorů v závislosti na prostředí
Sleep problems of the elderly depending on the environment
The elderly often leads to changes in sleep, typical is the feeling of decreased quality of sleep, prolonged time of falling asleep and early morning awakening. With regard to these aspects we realized a survey whose main objective was to explore the subjective view on the issue of sleep in seniors living in retirement homes and in their home environment. The data were collected by a questionnaire distributed to seniors over the age of 65 years, living at home and in nursing homes for the elderly (the period August–October 2013). All the 262 seniors involved to research were from South-Morava region. The average age of seniors living at home was 72.5 years, with seniors in nursing homes for the elderly 80.7 years. The average satisfaction with the quality of sleep (scale 1–5) at home was 2.24 and in homes for the elderly 2.47. Presence of rituals connected with sleeping was not significantly different depending on the environment of the elderly (p = 0.061). A statistically significant difference was confirmed in the event of a declared distracting depending on the environment of seniors (to the detriment of homes for the elderly, p = 0.0002). Feeling of seniors to be rested after a night sleep significantly decreases with increasing age, p = 0.028.
Keywords:
senior – sleep – sleep disorders – home for the elderly – home environment
Autoři: J. Straková; P. Frolichová
Působiště autorů: Vedoucí: doc. PhDr. Miroslava Kyasová, Ph. D. ; Lékařská fakulta ; Katedra ošetřovatelství ; Masarykova univerzita, Brno
Vyšlo v časopise: Prakt. Lék. 2015; 95(5): 211-214
Kategorie: Z různých oborů
Souhrn
V seniorském věku často dochází ke změnám ve spánku, typická je přítomnost pocitu nekvalitního spánku, delší doba potřebná pro usnutí a předčasné ranní vstávání. S ohledem na tyto aspekty bylo realizováno výzkumné šetření, jehož hlavním cílem bylo zmapovat subjektivní pohled na problematiku spánku seniorů, žijících v domovech pro seniory a ve svém domácím prostředí. Sběr dat proběhl formou dotazníku distribuovaného seniorům ve věku nad 65 let, žijícím v domácím prostředí a v domovech pro seniory (období srpen až říjen 2013). Výzkumného šetření se účastnilo 262 seniorů z Jihomoravského kraje. Průměrný věk seniorů žijících v domácím prostředí byl 72,5 let, u seniorů v domovech pro seniory 80,7 let. Průměrná spokojenost s kvalitou spánku (stupnice 1–5) v domácím prostředí byla 2,24 a v domovech pro seniory 2,47. Přítomnost rituálů spojených s usínáním se statisticky významně neodlišovala v závislosti na prostředí seniorů (p = 0,061). Statisticky významný rozdíl byl potvrzen v případě výskytu deklarovaných rušivých elementů v závislosti na prostředí seniorů (v neprospěch domovů pro seniory, p = 0,0002). Odpočatost po nočním spánku se statisticky významně snižuje se vzrůstajícím věkem seniorů, p = 0,028.
Klíčová slova:
senior – spánek – poruchy spánku – domov pro seniory – domácí prostředíÚVOD
Spánek je významnou součástí života každého jedince. Mění se s ohledem na věk a zdravotní stav každého jedince (1). Spánek lze definovat jako stav organismu, kdy dochází ke snížení mentální i pohybové aktivity a současně nastává postupná obnova psychických i fyzických sil (12). S rostoucím věkem dochází ke zkrácení délky nočního spánku a k jeho fragmentaci (8).
Nespavost je frekventovaným nespecifickým symptomem stáří a postihuje 30–40 % seniorů. Ke změnám typickým pro seniorský věk patří pocit nekvalitního spánku, delší doba potřebná pro usnutí, brzké usínání a předčasné ranní vstávání (14). Téměř polovina osob starších 65 let přiznává, že nekvalitně spí. Až dvě třetiny lidí žijících v institucích uvádí některý typ poruchy spánku. S přibývajícím věkem nastávají změny architektury spánku pozorovatelné na hypnogramu, kde se demonstrují zvýšené výskyty nočního probouzení, změny EEG aktivity a zmnožení doby lehkého spaní. U seniorů dochází často k pravidelnému pospávání během dne (7).
Výzkumy dokazují, že hlavní příčinou zhoršení kvality spánku není věk samotný, ale choroby, které osoby ve vyšším věku postihují. Poruchy spánku zase zpětně potencují výskyt zejména kardiovaskulárních chorob nebo depresí (6). Na stavu zhoršeného spaní se také podílejí omezené sociální kontakty mající za následek snížení pohybové aktivity ve venkovních prostorech (11).
METODIKA A SOUBOR RESPONDENTŮ
S ohledem na výše uvedené významné aspekty spánku seniorů jsme se rozhodli realizovat výzkumné šetření s hlavním cílem zmapovat subjektivní pohled na problematiku spánku očima seniorů žijících v domovech pro seniory a svém domácím prostředí. Stanovené dílčí cíle:
- zmapovat spánek v závislosti na prostředí seniorů, ve kterém žijí
- posoudit vliv věku na seniory deklarovanou odpočatost po nočním spánku
- posoudit vliv prostředí na respondenty deklarovaný výskyt poruch spánku
- detekovat existenci návyků spojených s usínáním v závislosti na typu prostředí, ve kterém senioři žijí
Pro sběr dat byla zvolena metoda strukturovaného dotazníku obsahujícího 20 položek (charakteristiky respondentů, individuální charakteristiky spánku, subjektivní pocity spojené se spánkem). Kritéria pro zařazení do výzkumného šetření: věk nad 65 let, osoby žijící v domácím prostředí nebo domovech pro seniory, ochota k dobrovolné účasti, mentální schopnost spolupráce. Pro posouzení schopnosti sebepéče respondentů byl použit test instrumentálních všedních činností (IADL – instrumental activity od daily living) – hodnocení stupně nezávislosti: 76–80 bodů zcela soběstačný jedinec, 45–75 bodů částečně soběstačný jedinec, 0–40 bodů nesoběstačný jedinec.
Data byla sbírána v období srpen až říjen 2013 v Jihomoravském kraji a následně statisticky analyzována. Způsob výběru respondentů: náhodně vybraná tři zařízení ze seznamu Informačního servisu o službách pro seniory, podoblast Jihomoravský kraj, u seniorů žijících v domácím prostředí technikou tzv. snowball (nabalování dalších respondentů po náhodném nebo cíleném oslovení potenciálních respondentů v okolí). V obou případech se jednalo o respondenty vesnic a malých měst (sídla do 25 000 obyvatel).
VÝSLEDKY
Do domácího prostředí a domovů pro seniory bylo distribuováno shodně 135 dotazníků, návratnost byla 98,5 %. Vysoká návratnost byla zajištěna osobní distribucí a následným sběrem vyplněných anonymních dotazníků prostřednictvím sběrných boxů. Celkový zkoumaný vzorek tvořilo 262 respondentů, z domácího prostředí 133 respondentů a domova pro seniory 129 respondentů.
Základní charakteristiky respondentů
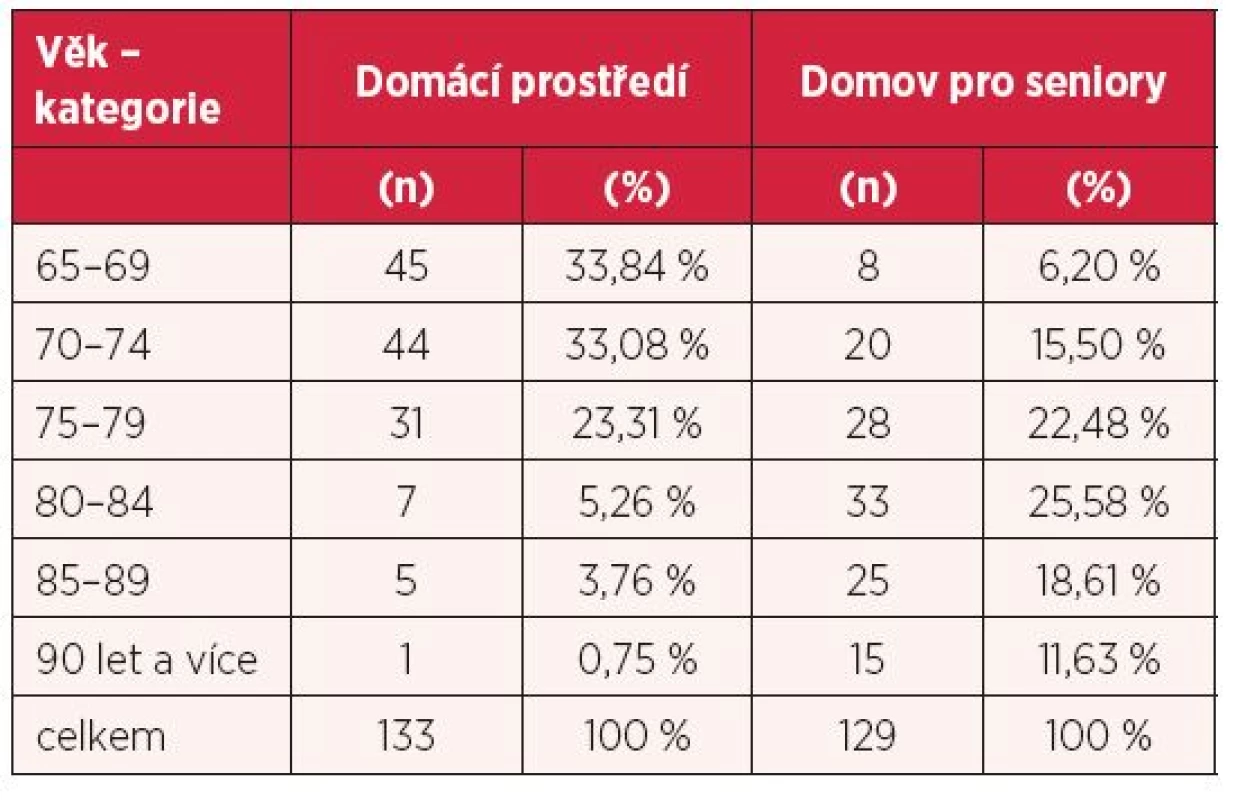
Mezi respondenty jednoznačně převažovaly ženy (66,9 % respondentů ženského pohlaví v domácím prostředí a 83,7 % v domovech pro seniory). Průměrný věk respondentů bez ohledu na prostředí byl 76,5 let, s minimem 65 let a maximem 95 let. Průměrný věk respondentů v domácím prostředí byl 72,5 let, s minimem 65 let a maximem 92 let. Průměrný věk respondentů v domovech pro seniory byl 80,7 let, s minimem 66 let a maximem 95 let. Tabulka 1 zobrazuje kategorizovaný věk respondentů.
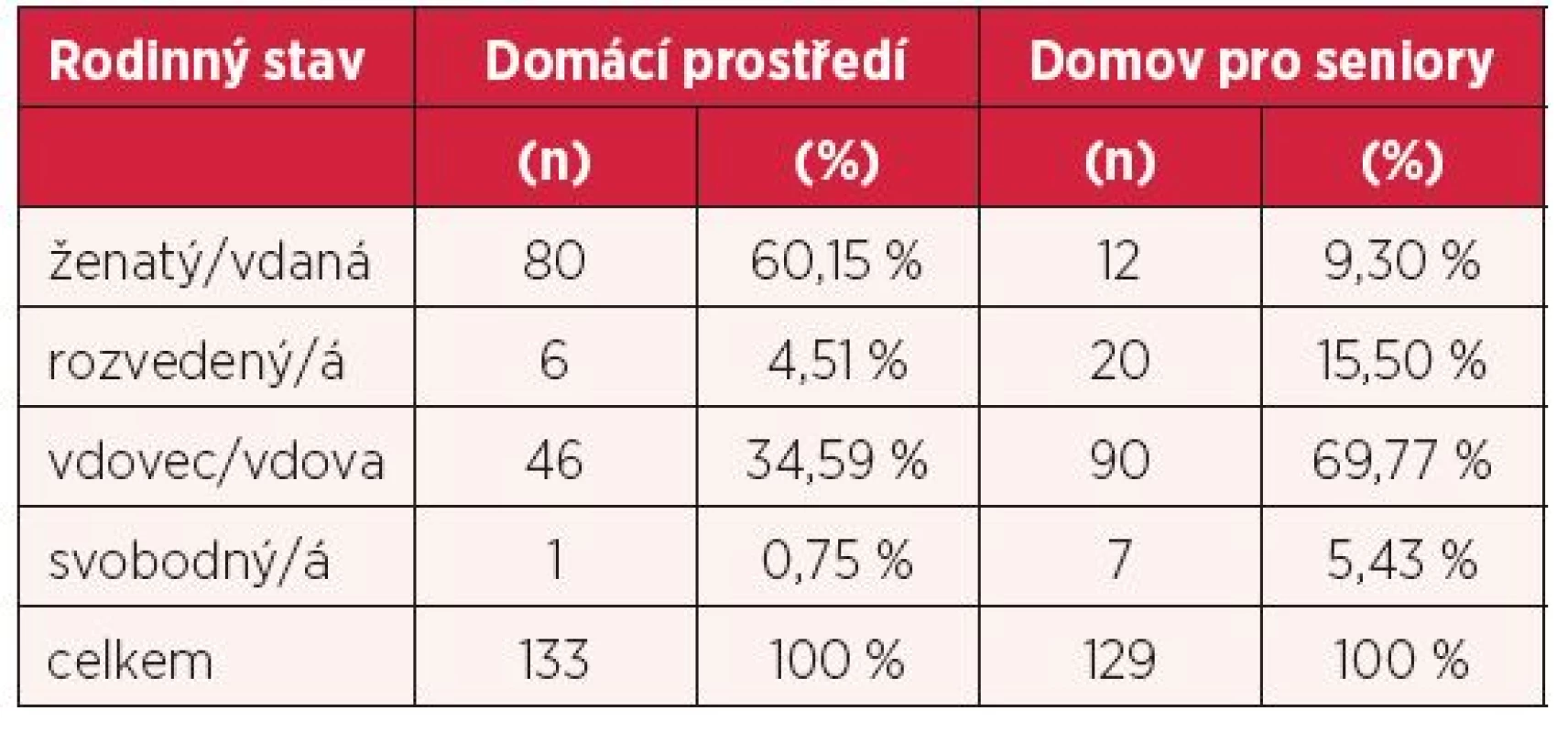
Nejpočetněji zastoupeným rodinným stavem respondentů žijících v domácím prostředí bylo ženatý (vdaná) – uvedlo 60,1 % a v domovech pro seniory rodinný stav vdovec (vdova) – uvedlo 69,8 %, viz tabulka 2.
V domácím prostředí bylo 126 respondentů (94,7 %) soběstačných, pět respondentů (3,8 %) částečně soběstačných a dva respondenti (1,5 %) nesoběstační. V domovech pro seniory bylo 29 respondentů (22,5 %) soběstačných, 74 respondentů (57,4 %) částečně soběstačných a 26 respondentů (20,2 %) nesoběstačných.
Aspekty spojené se spánkem
V domácím prostředí uvedlo, že sdílí ložnici s jinou osobou 64 respondentů (48,1 %) a samostatně spí 69 respondentů (51,9 %). V domovech pro seniory sdílí v ložnici s jinou osobou 96 respondentů (74,4 %) a samostatně spí 33 respondentů (25,6 %). Maximální počet osob sdílejících ložnici jsou ve všech případech dva.
Doba, kdy senioři usínají („V kolik hodin obvykle usínáte?“) a vstávají („V kolik hodin obvykle vstáváte?“), stejně tak jako délka nočního spánku a doba potřebná k usnutí, jsou uvedeny v tabulce 3. Zjištěné hodnoty jsou uvedeny pomocí průměru, minimální a maximální hodnoty pro respondenty žijící v domácím prostředí a domovech pro seniory. Z tabulky 3 je patrné, že respondenti žijící v domovech pro seniory v průměru večer usínají a ráno vstávají dříve, průměrná délka nočního spánku je kratší a čas potřebný k usnutí je delší.
Tab. 3. Časové charakteristiky spánku respondentů 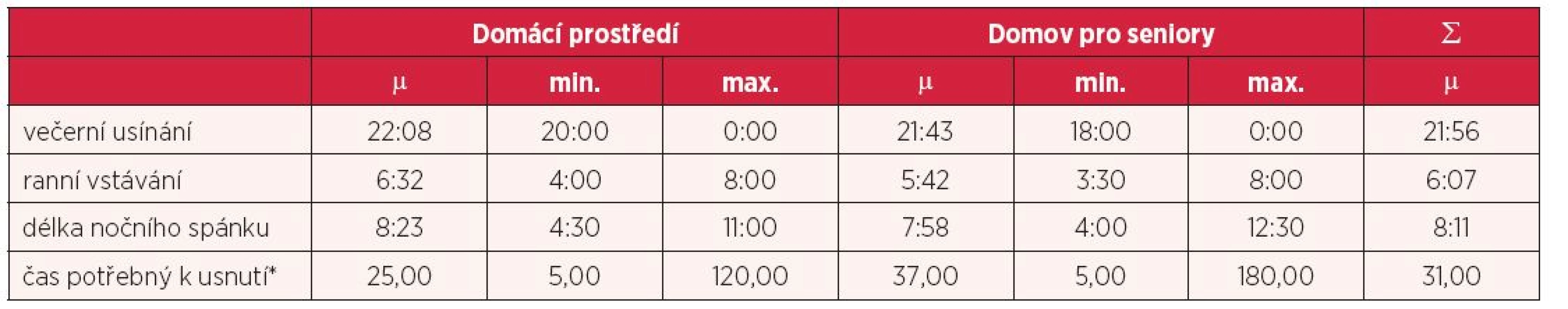
*Uvedeno v minutách. V domácím prostředí uvedlo noční buzení 99 respondentů (74,4 %) a v domovech pro seniory uvedlo noční buzení 105 respondentů (81,4 %). Bez ohledu na prostředí, ve kterém respondenti žijí, se v průběhu nočního spánku budí průměrně 77,9 % respondentů.
Spaní během dne: V domácím prostředí uvedlo 44 respondentů (33,1 %), že spí během dne, v domovech pro seniory to uvedlo 86 respondentů (66,7 %).
Přítomnost rituálu spojeného s usínáním (aktivity prováděné ve spojení s navozením spánku, např. vyvětrání ložnice, poslech hudby) deklarovalo 63 respondentů (47,4 %) z domácího prostředí a 46 respondentů (35,7 %) žijících v domovech pro seniory. Vztah mezi charakterem prostředí, ve kterém senior žije, a přítomností rituálů spojených s usínáním byl následně statisticky analyzován prostřednictvím Fischerova exaktního testu na 5% hladině statistické významnosti. Na základě výsledku p = 0,061 je zřejmé, že nelze usuzovat, že výskyt spánkových rituálů se liší v závislosti na prostředí seniora.
V domácím prostředí bylo rušeno při spánku 18 respondentů (13,5 %), v domovech pro seniory bylo rušeno 54 respondentů (41,9 %) respondentů. Jako rušivé elementy spánku respondenti uvedli: hluk, světlo, přítomnost jiné osoby, personál domova pro seniory, nucení na močení, noční pocení a obavy. Vliv prostředí na respondenty deklarovaný výskyt rušivých elementů spánku byl posouzen prostřednictvím statistické analýzy (Fisherův exaktní test test). Na hladině významnosti 5 % byla prokázána statisticky významná závislost (p = 0,0002). Je zřejmé, že respondenti žijící v instituci (domov pro seniory) statisticky významně častěji pociťují přítomnost rušivých elementů spánku ve srovnání s respondenty žijícími v domácím prostředí.
V domácím prostředí uvedlo 41 respondentů (30,8 %), že subjektivně pociťují přítomnost poruchy spánku, v domovech pro seniory 57 respondentů (44,2 %). Za poruchu spánku respondenti označili: noční buzení, nespavost, mimovolní pohyby končetin, chrápání, poruchy dýchání, skřípání zubů či mluvení ze spaní.
V domácím prostředí užívá medikamenty na spaní 14 respondentů (10,5 %), v domovech pro seniory užívá 38 respondentů (29,5 %). Všichni dotazovaní respondenti bez ohledu na prostředí užívali výhradně medikamenty předepsané od lékaře.
Subjektivní vnímání vlastního spánku
Dalším sledovaným aspektem výzkumného šetření byl respondenty pociťovaný negativní vliv rozličných onemocnění na spánek, který v domácím prostředí pociťovalo 32 (24,06 %)respondentů a v domovech pro seniory 48 (37,21 %) respondentů. Udávanými faktory byla: bolest, onemocnění prostaty, močového systému a ledvin, onemocnění plic, kardiovaskulárního systému, onemocnění periferního nervového systému, psychické problémy a diabetes mellitus.
Průměrná spokojenost s kvalitou spánku (hodnoceno na pěti stupňové škále Likertově škále, kde 1 = zcela spokojen, 5 = zcela nespokojen) v domácím prostředí byla 2,24 a v domovech pro seniory 2,47. Bez ohledu na prostředí 2,35.
Dalším sledovaným aspektem byl respondenty udávaný pocit odpočinku po nočním spánku (hodnoceno na pěti stupňové škále, 1 = zcela spokojen, 5 = zcela nespokojen). Průměrný pocit odpočatosti v domácím prostředí byl 2,20 a v domovech pro seniory 2,55. Bez ohledu na prostředí 2,37 (tab. 4).
Tab. 4. Pocit odpočatosti po spánku 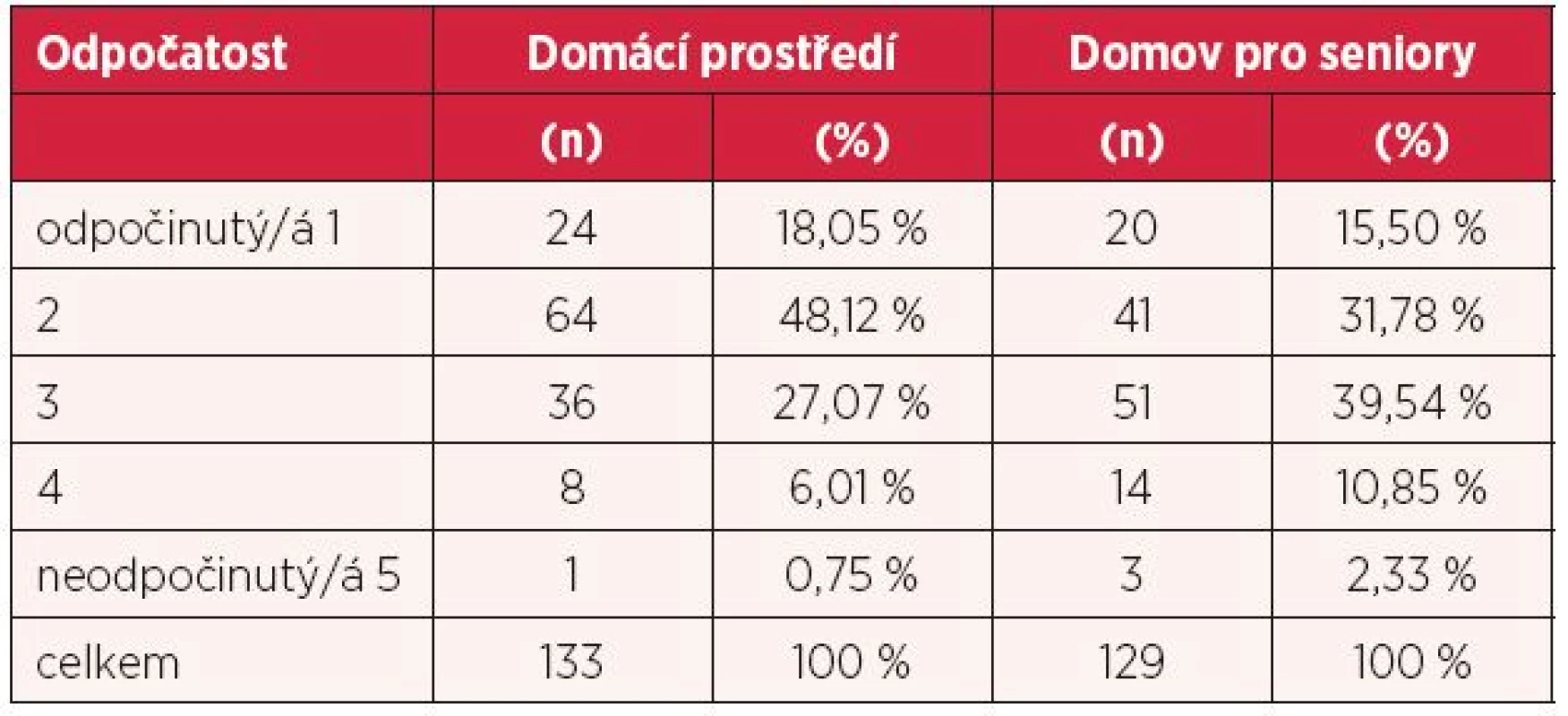
V souladu s diskutovanou kvalitou spánku v seniorském věku byl vysloven předpoklad: (ne)závislosti respondenty deklarovaného odpočinku po nočním spánku na věku. Pro ověření vysloveného předpokladu byla provedena statistická analýza položek věk a subjektivně deklarovaná odpočatost po spánku. Prostřednictvím Kruskalova-Wallisova testu byla na 5% hladině významnosti prokázána statisticky významná závislost (p = 0,028) pocitu odpočinku na věku. Je zřejmé, že existuje statisticky významný rozdíl mezi respondenty udávaným snižujícím se pocitu odpočinku po spánku při zvyšujícím se věku respondentů.
DISKUZE
Z realizovaného výzkumného šetření vyplývá několik významných závěrů. Soubor respondentů tvořilo celkem 262 osob, mezi nimiž jednoznačně převažovaly ženy (66,9 % žen v domácím prostředí a 83,7 % žen v domovech pro seniory), což je ve shodě s nárůstem osob ženského pohlaví ve věku nad 65 let, prezentovaných v demografických charakteristikách populace České republiky (3).
Poruchu spánku pociťovalo 30,8 % seniorů žijící v domácím prostředí a více (44,2 %) seniorů žijících v institucích, což je ve shodě s tvrzením Topinkové, že poruchy spánku postihují 30–40 % seniorské populace (11). Byla prokázána řada faktorů snižujících kvalitu spánku v seniorském věku, zejména nykturie, inkontinence, bolest, osteoartróza a osteoartritida, respirační obtíže, srdeční selhání, Alzheimerova choroba, demence, sociální izolace, pocity osamělosti, úzkosti či strachu a imobilizační syndrom (4). Významným a zcela subjektivně vnímaným aspektem posouzení kvality spánku je pocit odpočatosti po spánku. V našem výzkumném šetření byl prokázán statisticky významný rozdíl (p = 0,028) mezi respondenty udávaným snižujícím se pocitu odpočinku po spánku při zvyšujícím se věku respondentů, což lze dát do jasné souvislosti s faktem, že se vzrůstajícím věkem se zvyšuje výskyt poruch spánku.
Život v domovech pro seniory se zajištěnou ošetřovatelskou péčí, jakožto faktor prostředí negativně ovlivňující kvalitu spánku uvádí např. Valenza et al. (16). Vyšší výskyt poruch spánku v domovech pro seniory ve srovnání se seniory v komunitě (v domácím prostředí) naopak vyvrací studie autorů Dağlar et al. (4). Domovy pro seniory jako takové tedy mohou přispívat k vyššímu výskytu poruch spánku v seniorském věku. Odlišné výsledky výše uvedených studií však mohou poukazovat na platný vliv individuálních charakteristik dotazovaných jedinců a je třeba si uvědomit i fakt, že v domovech pro seniory žijí senioři průměrně vyššího věku (v naší studii průměrný věk respondentů žijících doma byl 72,5 let a v domovech pro seniory 80,7 let) a vyšší věk je spojován s vyšší četností výskytu poruch spánku, deklarováno celou řadou studií, např. Eser et al., Glind et al., Reid et al. (5, 13, 15).
Odchod seniora do života v instituci je nezřídka spojen s negativními aspekty stárnutí – ztráta partnera, deficit sebepéče vyšší věkové kategorie v rámci seniorského věku. Tento fakt lze doložit zjištěními, že průměrný věk seniorů žijících v domovech pro seniory v našem výzkumném šetření byl vyšší (80,7 let) ve srovnání s průměrným věkem seniorů setrvávajících v domácím prostředí (72,5 let). Obdobně odlišné strukturování věkových skupin respondentů detekovaly i autorky Burešová a Koditková v realizovaných výzkumných šetřeních srovnávajících kvalitu spánku seniorů žijících v doma a v institucionalizovaném prostředí domovů pro seniory (2, 7, 9).
V naší studii bylo zcela soběstačných seniorů žijících v domácím prostředí 94,7 %, v domovech pro seniory 22,5 % osob, nejpočetněji zastoupeným rodinným stavem respondentů žijících v domácím prostředí bylo ženatý (vdaná) – uvedlo 60,1 % a v domovech pro seniory rodinný stav vdovec (vdova) – uvedlo 69,8 %.
Je však třeba si uvědomit, že odchod seniora do institucionalizovaného způsobu bydlení přináší četná pozitiva: ošetřovatelskou péči v deficitních oblastech sebepéče vykonávanou profesionály, přístup ke stravě o definované kvalitě, život v prostředí splňující požadavky bezpečného a hygienicky nezávadného prostředí. V neposlední řadě také možnost sociálních kontaktů pro seniory (mnohdy již žijící bez partnera) a vykonávání zájmových aktivit, ke kterým mohli mít senioři ve svém domácím prostředí omezený či žádný přístup.
Život seniora v instituci bohužel přináší i negativa, v oblasti potřeby spánku se jedná o nutnost přizpůsobení se režimu zařízení, což v případě našeho výzkumného šetření lez doložit zjištěními: průměrný čas vstávání v domovech pro seniory byl 5,42 hod., v domácím prostředí 6,32 hod.), kratší průměrnou délku nočního spánku, jenž souvisí s časnější dobou vstávání (v domovech pro seniory 7 hod. a 58 min, v domácím prostředí 8 hod. 23 minut), delší dobu potřebnou k usnutí (v domovech pro seniory 37 minut, v domácím prostředí 25 min), rušení spánku v nočních hodinách (uvedlo 41,9 % osob v domovech pro seniory, 13,5 % osob v domácím prostředí). Zahraniční výzkumná šetření zaměřená na problematiku spánku seniorů žijících v institucích uvádí shodné negativní vlivy s individuálně proměnnou intenzitou: ztrátu partnera, změny životních návyků spojených s dlouhodobým pobytem v instituci, četnější spánek v denních hodinách, nižší četnost spánkových rituálů a vyšší výskyt poruch spánku (10, 17).
Za slabé stránky realizovaného výzkumného šetření lze považovat odlišný věk respondentů dotazovaných v domácím prostředí a ve spolupracujících domovech seniory, který na druhou stranu kopíruje reálnou situaci věkové struktury seniorů z pohledu organizace bydlení. Za silné stánky lze označit vysoký počet involvovaných seniorů a komplexní zpracování problematiky spánku seniorů v závislosti na prostředí, ve kterém žijí.
Příspěvek byl vytvořen za podpory z projektu OP VK Věda a vědci pro vzdělanost moderní společnosti (CZ.1.07/2.3.00/35.0005)
Střet zájmů: žádný.
ADRESA PRO KORESPONDENCI:
Mgr. Jana Straková, Ph.D.
Katedra ošetřovatelství LF MU
Kamenice 3, 625 00 Brno
e-mail: strakova@med.muni.cz
Zdroje
1. Borzová C, a kol. Nespavost a jiné poruchy spánku: pro nelékařské zdravotnické obory. Praha: Grada Publishing 2009.
2. Burešová J. Poruchy spánku u seniorů. Diplomová práce [online] c 2007 [cit. 2014-01-03]. Dostupný z: https://is.muni.cz/th/51450/lf_m/Poruchy_spanku_u_senioru.pdf.
3. Český statistický úřad. Senioři v mezinárodním srovnání [online]. 1. vydání. Praha: ČSÚ 2009 [cit.2013-08-11]. Dostupné z: http://www.czso.cz/csu/2012edicniplan.nsf/publ/1417-12-n_2012.
4. Dağlar G, Pinar SE, Sabancioğullari S, Kav S. Sleep quality in the elderly either living at home or in a nursing home. Aust J Adv Nurs 2014; 31(4): 6–13.
5. Eser, I., Khorshid, L., Cinar, S. Sleep quality of older adults in nursing homes in Turkey: enhancing the quality of sleep improves quality of life. J Gerontol Nurs 2007; 33(10): 42–49.
6. Flick U, Garms-Homolová V, Röhnsch G. „And mostly they have a need for sleeping pills“: physician’s views on treatment of sleep disorders with drugs in nursing homes. J Aging Stud 2012; 26(4): 484–494.
7. Fulke P, Vaughan S. Sleep deprivation: causes, effects and treatment. New York: Nova Science Publishers 2009.
8. Kalvach Z, a kol. Geriatrie a gerontologie. Praha: Grada Publishing 2004.
9. Koditková I. Kvalita spánku a seniorský věk. Diplomová práce [online] 2011 [cit. 2014-01-03]. Dostupný z: https://is.muni.cz/th/10711/lf_m/Kvalita_spanku_a_seniorsky_vek_-_Koditkova_Ilona.pdf.
10. Martin JG, et al. A multicomponent nonpharmacological intervention improves activity rhythms among nursing home residents with disrupted sleep/wake patterns. J Gerontol A Biol Sci Med Sci 2007; 62A(1): 67–72.
11. Plháková A. Spánek a snění: vědecké poznatky a jejich psychoterapeutické využití. Praha: Portál 2013.
12. Praško J, Espa-Červená K, Závěšická L. Nespavost: zvládání nespavosti. Praha: Portál 2004.
13. Reid KJ, Martinovich Z, Finkel S, et al. Sleep: A marker of physical and mental health in the elderly. Am J Geriatr Psychiatry 2006; 14(10): 860–866.
14. Topinková, E. Geriatrie pro praxi. Praha: Galén 2010.
15. van de Glind EM1, Hooft L, Tulner LR, et al. Acetaminophen for self-reported sleep problems in an elderly population (ASLEEP): study protocol of a randomized placebo-controlled double-blind trial. Trials 2014; 15 : 10. doi: 10.1186/1745-6215-15-10.
16. Valenza MC, Cabrera-Martos I., Martín-Martín L., et al. Nursing homes: Impact of sleep disturbances on functionality. Arch Gerontol Geriatr 2013; 56(3): 432–436.
17. Westley, C. Sleep: geriatric self-learning module. Medsurg Nurs 2004; 13(5): 291–295.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2015 Číslo 5- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
-
Všechny články tohoto čísla
- Komentář k protichůdným názorům na význam vitaminu C v onkologii
- Role praktického lékaře a spokojenost s péčí z pohledu seniorů
- Využití hodnotících nástrojů posuzujících strach z bolesti u dětí
- Problematika spánku seniorů v závislosti na prostředí
- Sexuologický profil pacienta po poranení miechy
- Tak zvaný syndrom bílé plochy v dutině ústní – diferenciální diagnostika
- Sepse podmíněná purulentní spondylodiscitidou a pyelitidou u 80letého muže
- Ubytovací zařízení poskytující péči bez oprávnění – základní informace pro poskytovatele zdravotních služeb
- Rozšíření terapeutického spektra v léčbě bolesti u osteoartrózy kolene dospělých pacientů
- Ceny Josefa Hlávky za rok 2014 uděleny
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Tak zvaný syndrom bílé plochy v dutině ústní – diferenciální diagnostika
- Sexuologický profil pacienta po poranení miechy
- Problematika spánku seniorů v závislosti na prostředí
- Využití hodnotících nástrojů posuzujících strach z bolesti u dětí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání