-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaPrimární prevence osteoporózy v kostce
28. 3. 2025
Osteoporóza je onemocnění, jehož rozvoj závisí kromě genetických vloh na řadě ovlivnitelných faktorů vyskytujících se v průběhu celého života. Proto také prevence osteoporózy musí začít již v dětství, pokračovat v dospívání – kdy je třeba dosáhnout maximální možné vrcholové kostní hmoty – a trvat až do konce života. Shrnujeme základní doporučení pro stravu, pohybovou aktivitu, oslunění, suplementaci a předcházení rizikům v primární prevenci osteoporózy.
Rozsah problému
Osteoporóza je onemocnění charakterizované nízkou kostní denzitou, narušením mikroarchitektury kostí, sníženou silou kostí a náchylností ke zlomeninám. Podle Světové zdravotnické organizace (WHO) je osteoporóza definována jako BMD (kostní minerální denzita) v oblasti proximálního femuru nebo bederní páteře ≤ 2,5 směrodatné odchylky (SD) oproti BMD mladého zdravého dospělého stejného pohlaví (T-skóre). Osteoporóza představuje obdobné riziko pro vznik zlomenin při minimálním traumatu jako například hypertenze pro vznik cévní mozkové příhody (CMP) nebo hypercholesterolémie pro rozvoj ischemické choroby srdeční (ICHS).
Osteoporóza postihne do konce života zhruba 50 % žen a 20 % mužů starších 50 let. Nejčastějšími osteoporotickými zlomeninami jsou fraktury obratlů, proximálního femuru a distálního předloktí. Většina zlomenin starších osob je dána alespoň zčásti nízkou BMD. Zlomeniny se mohou zcela vyhojit, ale v některých případech mohou vést k chronické bolesti, invaliditě a předčasné smrti. Největší snížení kvality života provází zlomeniny krčku femuru. S osteoporotickými zlomeninami jsou spojené enormní osobní i celospolečenské ekonomické náklady.1
Fyziologie kostní tkáně
Kost je živý orgán podléhající neustálé přestavbě. Kromě opory těla slouží také jako rezervoár kalcia a fosforu – minerálů nezbytných pro řadu fyziologických procesů. K tvorbě kostní tkáně dochází v dětství a dospívání, kdy výživa a pohybová aktivita určují velikost, tvar a polohu kostí. Jde o kritické období pro tvorbu kostní hmoty zejména u dívek, u nichž se 40–50 % kostní hmoty vytvoří kolem 13.–15. roku života. Po 20. roce věku dosahuje jedinec maxima své kostní hmoty, po 40. roce dochází k jejímu postupnému poklesu, který se zrychluje u žen po menopauze (zhruba 2 %/rok během prvních 10 let po menopauze). Celkové množství kostní hmoty je ovlivněno ze 60–80 % geneticky, ale významný vliv mají také modifikovatelné faktory jako výživa, fyzická aktivita, kouření, chronická onemocnění a některé léky. Suboptimální tvorba kostní hmoty je spojená s rizikem zlomenin v dospělém věku, naopak vysoká vrcholová kostní hmota dosažená během života chrání před rozvojem osteoporózy ve vyšším věku.1
Rizikové faktory osteoporózy
Riziko osteoporózy a osteoporotických zlomenin zvyšují:1
- Faktory životního stylu: konzumace alkoholu, kouření, nedostatek fyzické aktivity, imobilizace, nízký příjem vápníku, nedostatek vitaminu D, příliš nízká tělesná hmotnost, nadbytek soli a vitaminu A.
- Některá onemocnění: obezita, diabetes mellitus 1. i 2. typu, hyperparatyreóza, tyreotoxikóza, Cushingův syndrom, cystická fibróza, celiakie, malabsorpční syndromy, nespecifické střevní záněty, onemocnění pankreatu, primární biliární cirhóza, operace GIT, anorexie, předčasná menopauza, hemofilie, leukémie, lymfomy, revmatoidní artritida, Bechtěrevova nemoc, roztroušená skleróza, cévní mozková příhoda, epilepsie, deprese, CHOPN, idiopatická skolióza, srdeční selhání, chronické onemocnění ledvin aj.
- Některé léky: antacida, androgen deprivační terapie, antikoagulancia, antikonvulziva, barbituráty, chemoterapie, glukokortikoidy, cyklosporin A, takrolimus, methotrexát, GnRH, inhibitory protonové pumpy, SSRI, tamoxifen, medroxyprogesteron, thiazolidindiony, nadměrná suplementace thyroxinu, parenterální výživa.
Zásady primární prevence osteoporózy
Primární prevence osteoporózy zahrnuje správnou výživu, dostatek pohybové aktivity, nekuřáctví, minimalizaci konzumace alkoholu, dostatečné oslunění a prevenci pádů.
Výživa
V prevenci osteoporózy je z hlediska výživy zásadní příjem kalcia a vitaminu D. Doporučeny jsou 3 porce mléčných výrobků denně. Děti ve věku 2–8 let by měly konzumovat mléčné výrobky v ekvivalentu 480 ml/den, děti starší 9 let 730 ml/den. Suplementace vápníku není u zdravých dětí a dospívajících doporučena. Denní příjem kalcia by měl činit 1,0–1,5 g/den, vitaminu D 800 UI/den2 (viz tab. 1 a 2). Suplementace kalcia a vitaminu D je doporučena u žen po menopauze a u mužů starších 65 let. Příjem vápníku by ale neměl překročit 2,5/den z důvodu rizika infarktu myokardu (IM) a CMP.2
Tab. 1 Doporučený denní příjem vápníku dle Institute of Medicine of the US National Academy (IOM)6
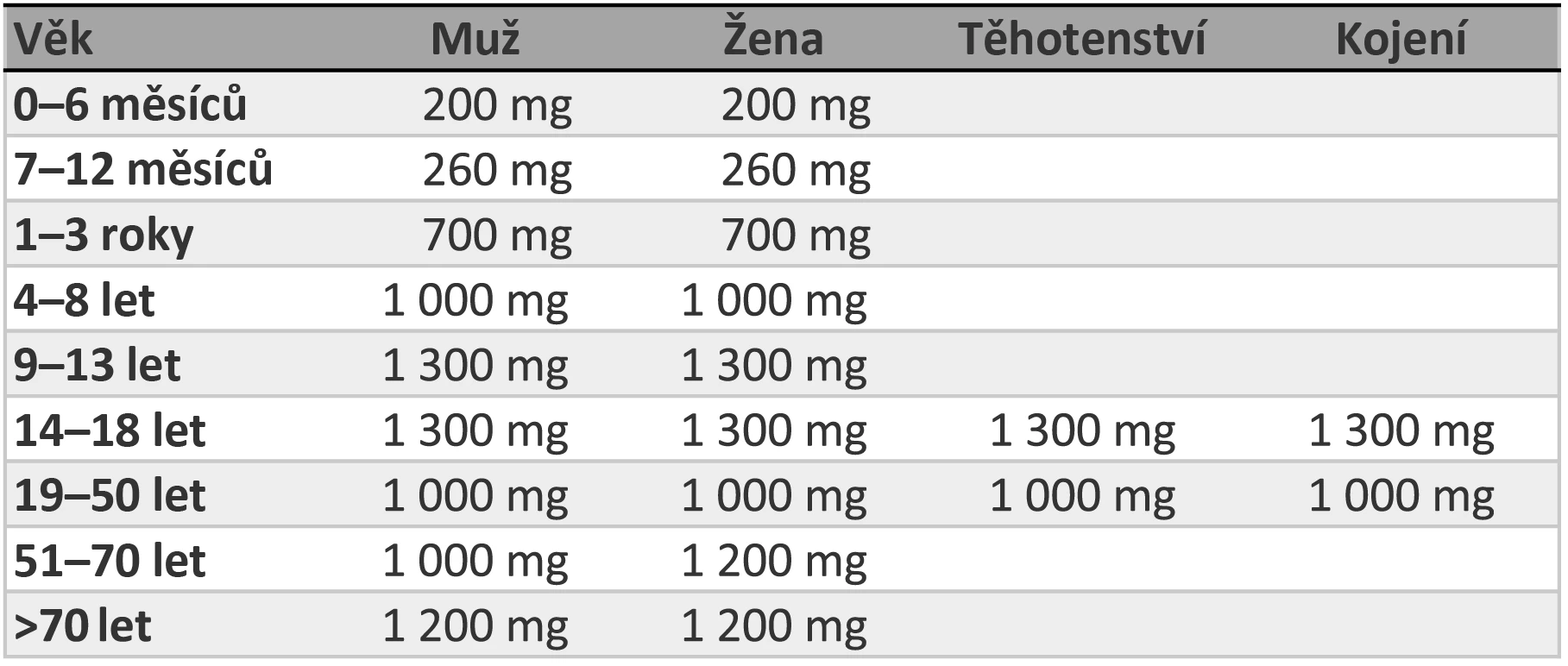
Tab. 2 Doporučený denní příjem vitaminu D potravou dle IOM a International Osteoporosis Foundation (IOF)6
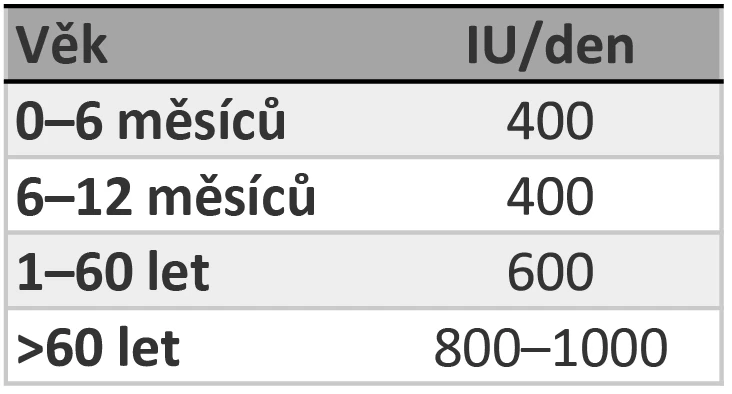
Doporučená je vyvážená strava s obsahem proteinů 1 g/kg tělesné hmotnosti a den, což odpovídá 10–15 % kalorického příjmu. Tuky by měly tvořit 30 % energetického příjmu, karbohydráty 55 %.2 Eliminovat je třeba nadbytečný příjem cukru a nasycených tuků, naopak dostatečný by měl být příjem omega-3 mastných kyselin a vlákniny. Svůj přínos má příjem vitaminu K, C, B, magnézia, draslíku, železa, zinku, mědi, fluoru, manganu, křemíku a boru. Naopak snížit je třeba příjem fosforu a sodíku. Z pohledu prevence osteoporózy doporučeno vyhýbat se restrikci energetického příjmu, zejména u postmenopauzálních žen (mírná nadváha je v prevenci osteoporózy přínosnější než podváha).3
Pohybová aktivita
V každém věku má být podporována dostatečná pohybová aktivita (nejméně 150 minut/týden), která stimuluje tvorbu kostní tkáně, a je proto prevencí osteoporózy. Doporučuje se aerobní fyzická aktivita (40 minut 3× týdně), posilování (alespoň 2× týdně, zejména břišních a posturálních svalů), cvičení rovnováhy (2× týdně, hry s míčem, chůze po špičkách, stoj na jedné noze, trénink obratnosti, naklánění těla na hranici stability). Vhodnými sporty u starších osob jsou chůze, jízda na kole, plavání, tanec, jóga a tai-či.2, 4 Starší jedinci by se měli vyhýbat pohybům, které vyžadují rychlé, opakované či extrémní ohýbání nebo rotace páteře.4 Bylo doloženo, že náhrada 30 minut sezení denně za lehkou fyzickou aktivitu u žen starších 50 let snižuje riziko osteoporózy o 12 %, a to zejména u osob s nadváhou nebo vyššího věku, přičemž BMD se zvyšuje zejména v oblasti páteře.7
Pobyt na slunci
Doporučeno je 20 minut pobytu na slunci denně, a to v ranních a odpoledních hodinách, nikoliv kolem poledne.2
Prevence pádů
Většina zlomenin u starších osob je spojena s pády. Riziko pádů stoupá s věkem a zvyšují ho svalová slabost, poruchy chůze a rovnováhy, užívání sedativ nebo hypnotik, poruchy zraku, onemocnění spojená se závratěmi včetně dehydratace a ortostatická hypotenze.1
Osvěta a edukace
Pro primární prevenci osteoporózy je důležitá také dostatečná a správná informovanost veřejnosti o tomto onemocnění, s ním spojených rizicích a o možnostech jeho včasné a celoživotní prevence.1
Závěr
Osteoporóza je onemocnění ovlivněné vedle genetiky řadou modifikovatelných faktorů životního stylu. Její prevence musí začínat již v dětství, pokračovat v dospívání a trvat až do konce života. Doba růstu kostní tkáně končí mezi 20. a 30. rokem života. Do té doby je třeba dosáhnout maximální možné vrcholové kostní hmoty. Bylo doloženo, že každé zvýšení kostní hmoty o 10 % v dětství redukuje pozdější riziko zlomeniny o 50 %. Podstatou primární prevence osteoporózy je v dětském věku strava obsahující dostatek energie, proteinů, vitaminu D a kalcia jako hlavního iontu při tvorbě matrix kostí. Adekvátní přísun vápníku, vitaminu D a dostatek pohybu je základem prevence osteoporózy v každém věku. Důležité je také nekuřáctví a eliminace nadměrné konzumace alkoholu. Nelze zapomínat na přiměřené oslunění a osvětu. Dále je třeba monitorovat rizikové faktory – přidružené choroby i rizikové léky. Ve vyšším věku je součástí prevence osteoporotických zlomenin minimalizace rizika pádů.5, 6
(zza)
Zdroje:
1. LeBoff M. S., Greenspan S. L., Insogna K. L. et al. The clinician's guide to prevention and treatment of osteoporosis. Osteoporos Int 2022; 33 (10): 2049−2102, doi: 10.1007/s00198-021-05900-y.
2. Espinosa R., Clark P., Denova-Gutiérrez E. et al. Prevention of low bone mass to achieve high bone density in Mexico: position of the Mexican Association for Bone and Mineral Metabolism. Arch Osteoporos 2018; 13 (1): 105, doi: 10.1007/s11657-018-0520-y.
3. Ortega R. M., Jiménez Ortega A. I., Martínez García R. M. et al. Nutrición en la prevención y el control de la osteoporosis [Nutrition in the prevention and control of osteoporosis]. Nutr Hosp 2021; 37 (Spec No 2): 63−66, doi: 10.20960/nh.03360.
4. Morin S. N., Feldman S., Funnell L. et al.; Osteoporosis Canada 2023 Guideline Update Group. Clinical practice guideline for management of osteoporosis and fracture prevention in Canada: 2023 update. CMAJ 2023 ; 195 (39): E1333−E1348, doi: 10.1503/cmaj.221647.
5. Jenšovský J. Prevence osteoporózy. Interní medicína 2010; 12 (3): 163–166.
6. Novosad P. Vápník a vitamin D u primární a sekundární prevence osteoporózy. Medicína pro praxi 2017; 14 (5): 217–223.
7. Ricci C., Gervasi F., Havemann Nel L. et al. Substitution of sedentary time with light physical activity is related to increased bone density in U.S. women over 50 years old. An iso-temporal substitution analysis based on the National health and Nutrition Examination Survey. Eur J Sport Sci 2019; 19 (10): 1404–1413, doi: 10.1080/17461391.2019.1600588.
Líbil se Vám článek? Rádi byste se k němu vyjádřili? Napište nám − Vaše názory a postřehy nás zajímají. Zveřejňovat je nebudeme, ale rádi Vám na ně odpovíme.
Štítky
Endokrinologie Gynekologie a porodnictví Interní lékařství Ortopedie Praktické lékařství pro dospělé Revmatologie
Partneři sekce
Nejnovější kurzy
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Přejít do kurzů
Nejčtenější tento týden Celý článekPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



