-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaKlinické výsledky krčnej diskektómie a fúzie ukotvenou klietkou – prospektívna štúdia so sledovaním 24 mesiacov
Clinical results of cervical discectomy and fusion with anchored cage – prospective study with a 24-month follow-up
Introduction:
Anterior cervical discectomy and fusion (ACDF) using an anchored intervertebral cage represents an alternative to the use of a cage fixed by a conventional plate.
Patients and methods:
Prospective single-center study with a 24-month follow-up. Sixty-one patients who underwent a 1 - or 2-level anterior cervical discectomy with implantation of an anchored cage Zero Profile Variable Angle® (DePuy Synthes, Oberdorf, Switzerland) from May 2013 to April 2015 were included in this study. The results of the surgical treatment were evaluated using a visual analogue scale, Odom‘s criteria and neck disability index. Incidence of the intersomatic fusion and complications related to the surgical approach and implant type were assessed postoperatively.
Results:
After the ACDF, there was a decrease in neck and upper-limb pain intensity and an improvement of the patients‘ life quality. Female gender and age below 55 years were identified as risk factors for inadequate effect of the operative treatment. The incidence of intersomatic fusion after 12 months was at 93%. The incidence of complications related to the surgical approach did not differ from other studies. The implant’s zero profile did not act as a preventive factor against postoperative dysphagia. A presence of preexisting dysphagia was a risk factor for incidence of postoperative dysphagia. Neither dislocation nor breakdown of the impant was recorded. The preventive effect against cage subsidence using its stabilisation by two fixating screws was not confirmed. Osteoporosis posed a risk factor for subsidence of the cage. The cage subsidence did not have a significant influence on the efficiency of the surgical treatment or on the incidence of intersomatic fusion.
Conclusion:
The Zero Profile Variable Angle® anchored cage is a safe implant providing favourable results of surgical treatment. The implant’s zero profile does not reduce the incidence of postoperative dysphagia. Stabilisation of the cage in the intervertebral space has no preventive influence against its subsidence which, however, has no influence on the efficiency of the surgical treatment.
Key words:
anterior cervical discectomy – complications – dysphagia – intersomatic fusion – cage subsidence
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Chinese summary - 摘要
颈椎间盘切除术与锚固融合术的临床结果 - 前瞻性研究,随访24个月
介绍:
使用锚定椎间笼的前颈椎间盘切除术和融合术(ACDF)代表了使用由常规板固定的笼子的替代方案。
患者和方法:
前瞻性单中心研究,随访24个月。 2013年5月至2015年4月,61名接受1或2级颈椎前路椎间盘切除术并植入锚定笼
Zero Profile VariableAngle®(DePuy Synthes,Oberdorf,Switzerland)的患者纳入本研究。 使用视觉模拟评分,Odom标准和颈部残疾指数评估手术治疗的结果。 术后评估了椎间融合的发生率以及与手术入路和种植体类型相关的并发症。
结果:
ACDF后,颈部和上肢疼痛强度下降,患者生活质量得到改善。 女性和55岁以下的年龄被确定为手术治疗效果不佳的风险因素。 12个月后椎间融合的发生率为93%。 与手术方法相关的并发症发生率与其他研究没有差异。 植入物的零曲线并不是预防术后吞咽困难的预防因素。 先前存在的吞咽困难是导致术后吞咽困难的一个危险因素。 没有植入物的脱位或破裂被记录。使用两个固定螺钉稳定对笼子下沉的预防作用没有被证实。 骨质疏松症是笼子下沉的危险因素。 笼下沉对手术治疗效率或椎间融合发生率没有显著影响。
结论:
Zero ProfileVariableAngle®锚固笼是一种安全的植入物,可提供有利的手术治疗效果。 植入物的零曲线不会降低术后吞咽困难的发生率。 椎间隙内椎间盘的稳定对其下沉没有预防性影响,但是对于手术治疗的效率没有影响。
关键词:
颈椎前路椎间盘切除术 - 并发症 - 吞咽困难 - 椎间融合术 - 下陷
Autoři: R. Opšenák; B. Kolarovszki; M. Benčo; R. Richterová; P. Snopko; M. Hanko; K. Varga
Působiště autorů: Neurochirurgická klinika JLF UK a UN Martin
Vyšlo v časopise: Cesk Slov Neurol N 2018; 81(6): 669-677
Kategorie: Původní práce
doi: https://doi.org/10.14735/amcsnn2018669Souhrn
Úvod:
Predná krčná diskektómia a fúzia (anterior cervical discectomy and fusion; ACDF) s použitím ukotvenej medzistavcovej klietky predstavuje alternatívu k použitiu klietky istenej konvenčnou dlahou.
Súbor a metodika:
Prospektívna monocentrická štúdia so sledovaním 24 mesiacov. Do štúdie bolo zaradených 61 pacientov, ktorí podstúpili 1 - alebo 2-úrovňovú prednú krčnú diskektómiu a implantáciu ukotvenej klietky Zero Profile Variable Angle® (DePuy Synthes, Oberdorf, Švajčiarsko) v období od mája 2013 do apríla 2015. Efekt chirurgickej liečby bol hodnotený pomocou vizuálnej analógovej škály, Odomovými kritériami a indexom postihnutia krku. Pooperačne bola sledovaná incidencia intersomatickej fúzie a komplikácie vo vzťahu k operačnému prístupu a k implantátu.
Výsledky:
Po ACDF nastali pokles intenzity bolestí šije a horných končatín a zlepšenie kvality života pacientov. Rizikovými faktormi pre nedostatočný efekt operačnej liečby boli ženské pohlavie a vek do 55 rokov. Incidencia intersomatickej fúzie v období 12 mesiacov bola na úrovni 93 %. Incidencia komplikácií vo vzťahu k operačnému prístupu sa nelíšila od iných štúdií. Nulový profil implantátu nepredstavoval preventívny faktor pre incidenciu dysfágie. Rizikovým faktorom pre incidenciu pooperačnej dysfágie bola preexistujúca dysfágia. Dislokácia alebo zlomenie implantátu neboli zaznamenané. Preventívny efekt stabilizácie klietky dvoma fixačnými skrutkami na zanorenie implantátu sa nepotvrdil. Osteoporóza bola rizikovým faktorom pre zanorenie klietky. Zanorenie klietky nemalo významný vplyv na efekt operačnej liečby a incidenciu intersomatickej fúzie.
Záver:
Ukotvená klietka Zero Profile Variable Angle® je bezpečný implantát s dobrými výsledkami operačnej liečby. Nulový profil implantátu nepodmieňuje nižšiu incidenciu pooperačnej dysfágie. Stabilizácia klietky v intervertebrálnom priestore nemá preventívny vplyv na jej zanorenie, ktoré však nemá vplyv na efekt operačnej liečby.
Kľúčové slová:
predná krčná diskektómia – komplikácie – dysfágia – intersomatická fúzia – zanorenie klietky
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Úvod
Predná krčná diskektómia a fúzia (anterior cervical discectomy and fusion; ACDF) patrí medzi najčastejšie operačné výkony indikované pre degeneratívne ochorenie krčnej chrbtice. Výsledky operačnej liečby sa u jednotlivých pacientov líšia a môžu závisieť od mnohých faktorov. Novými implantátmi určenými pre indukciu artrodézy sú klietky s integrovanou dlahou. Nespornou výhodou uvedeného dizajnu klietky je zachovanie nulového profilu implantátu (vlastný implantát neprominuje pred úroveň predných plôch tiel priľahlých stavcov) pri zachovanej bezpečnej stabilite implantátu v medzistavcovom priestore. Dizajn klietky predpokladá elimináciu nevýhod konvenčnej krčnej dlahy a zachováva jej prednosti. Medzi udávané výhody ukotvených klietok patrí zníženie výskytu a závažnosti pooperačnej dysfágie, zníženie traumatizácie mäkkých tkanív v dôsledku redukcie operačného prístupu, redukcia pooperačných adhézií a tiež prevencia osifikácie priľahlých segmentov (indukcia tvorby ventrálneho osteofytu priľahlého segmentu v dôsledku iritácie dlahou). Výhodné je ich použitie pri ošetrení degeneratívnych zmien segmentu priľahlého k primárne prevedenej ACDF pomocou konvenčnej dlahy, pretože nie je nutné jej odstránenie. Rovnako je vhodné ich použitie pri hybridných implantáciach v kombinácii s totálnou artroplastikou.
Súbor a metodika
Do prospektívnej štúdie bolo zaradených v období od mája 2013 do apríla 2015 celkovo 61 pacientov s degeneratívnym ochorením krčnej chrbtice, u ktorých bola vykonaná ACDF v jednom alebo dvoch pohybových segmentoch prístupom podľa Smitha a Robinsona [1]. Do štúdie boli zaradení pacienti s cervikobrachiálnym syndrómom bez klinických alebo grafických známok cervikálnej myelopatie. U všetkých ošetrených pohybových segmentov v súbore bola pri predoperačnom vyšetrení MR verifikovaná osteochondróza. Všetky operačné výkony boli realizované pod mikroskopickou kontrolou, u všetkých pacientov bola vykonaná discízia zadného pozdĺžneho väzu a resekcia osteofytov. Indikácia ku ACDF bola stanovená pri korelujúcom klinickom a grafickom náleze až po vyčerpaní konzervatívnych terapeutických modalít. Všetci pacienti boli predoperačne neúspešne konzervatívne liečení minimálne počas obdobia 6 týždňov. Za účelom zvýšenia homogenity súboru bol použitý jediný typ implantátu – klietka s integrovanou dlahou Zero Profile Variable Angle® (DePuy Synthes, Oberdorf, Švajčiarsko) (obr. 1). Rovnako ako pri klietke predchádzajúcej generácie Zero Profile® (DePuy Synthes, Oberdorf, Švajčiarsko) sa vyrába v troch tvarových vyhotoveniach (konvexné, lordotické a paralelné). Ku fixácii klietky však slúžia len dve skrutky, ktoré sa dajú zaviesť pod variabilným uhlom. Medzi vylepšenia patrí aj zmena dizajnu integrovanej titánovej dlahy, ktorej tvar determinuje presnú ventrodorzálnu inzerciu klietky a eliminuje možnosť dorzálnej dislokácie. Všetky duté klietky boli pred implantáciou vyplnené osteokonduktívnym materiálom (ChronOS® Putty [DePuy Synthes, Oberdorf, Švajčiarsko] alebo Mastergraft® Putty [ Medtronic Sofamor Danek, Memphis, USA]) za účelom indukcie fúzie.
Obr. 1. Skiagram krčnej chrbtice v predozadnej a laterálnej projekcii po implantácii klietok Zero Profi le Variable Angle® (archív autora).
Fig. 1. X-ray images of the cervical spine after implantation of Zero Profi le Variable Angle® cages in the antero-posterior and lateral projection (author‘s archive).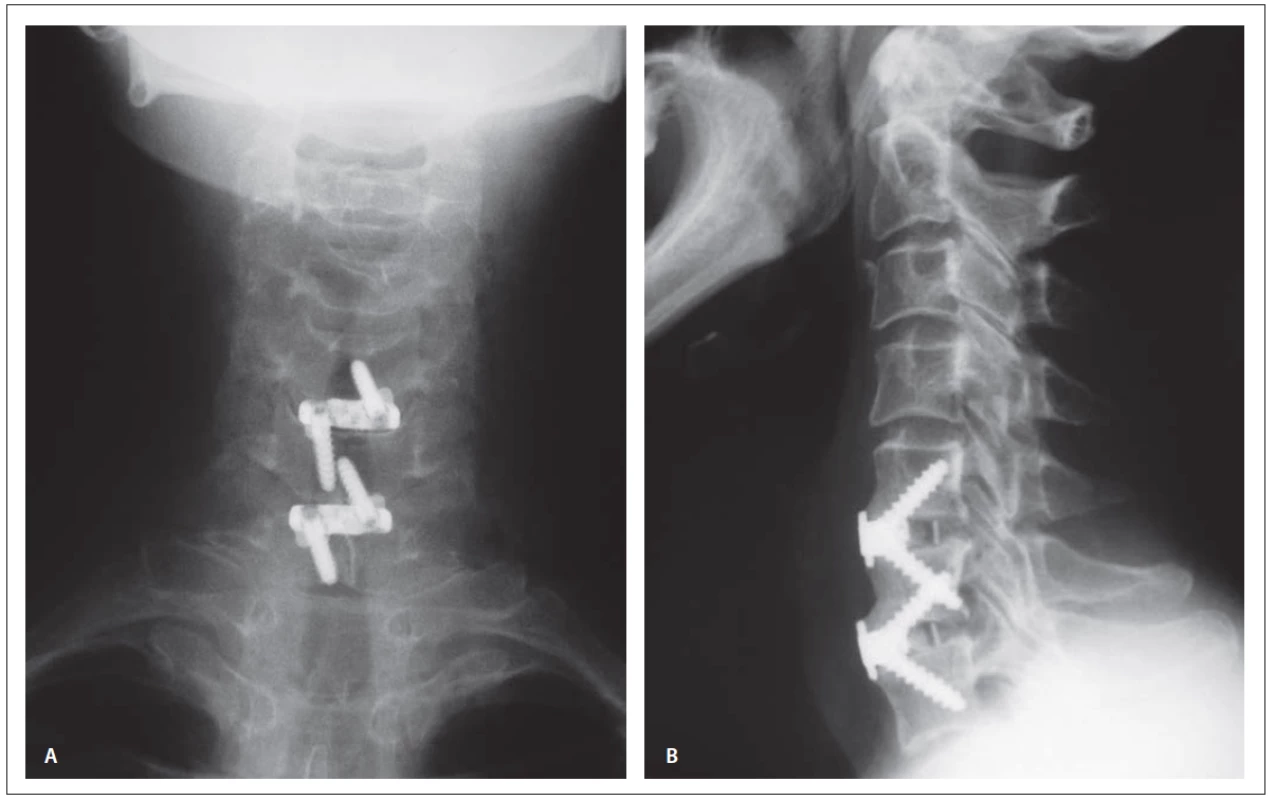
Definované exklúzne kritériá pri zaraďovaní pacientov do súboru boli okrem myelopatie gravidita, zápalové a nádorové ochorenia krčnej chrbtice, úrazy krčnej chrbtice a kontraindikácia elektívneho operačného výkonu. Každému pacientovi bol po operačnom výkone aplikovaný Schanzov golier a pacienti boli vertikalizovaní prvý pooperačný deň. Vo včasnom pooperačnom období boli pacienti sledovaní v rámci hospitalizácie a následne po prepustení formou ambulantných kontrôl v období 6 týždňov, 3 mesiacov, 6 mesiacov, 12 mesiacov a 24 mesiacov po operačnom výkone. Podľa pohlavia bol súbor rozdelený na mužov a ženy. Vzhľadom na vek bol súbor pacientov rozdelený na skupinu pacientov vo veku do 55 rokov a skupinu pacientov vo veku 55 rokov a viac. Podľa počtu ošetrených pohybových segmentov bol súbor pacientov rozdelený na skupinu pacientov po monosegmentovej ACDF a skupinu pacientov po bisegmentovej ACDF. Vzhľadom na trvanie operačného výkonu bol súbor rozdelený na skupinu pacientov po operačnom výkone v trvaní do 90 min vrátane a skupinu pacientov po operačnom výkone v trvaní viac ako 90 min. Podobne bol sledovaný súbor pacientov rozdelený podľa anamnézy fajčenia, denzitometricky verifikovanej osteopénie alebo osteoporózy, refluxnej choroby pažeráka a periférnych úžinových syndrómov.
Medzi prospektívne sledované klinické kritériá patrili subjektívne hodnotenie kvality života formou dotazníku index postihnutia krku (neck disability index; NDI) v slovenskej mutácii a hodnotenie intenzity bolestí, osobitne šije a horných končatín, pomocou vizuálnej analógovej škály (visual analogue scale; VAS) predoperačne a v termínoch 6 týždňov, 3 mesiace, 6 mesiacov, 12 mesiacov a 24 mesiacov po operačnom výkone. Slovenská verzia dotazníku NDI pre hodnotenie kvality života nie je k dispozícii, preto slovenská mutácia dotazníku bola vytvorená prekladom z anglickej verzie dotazníka autorov Vernona a Miora z roku 1991 [2]. V priebehu našej štúdie v roku 2014 publikovali autori Bednaříková a Opavský českú verziu dotazníku NDI [3]. Dotazník NDI bol vyplnený samostatne pacientom tak, že označil v rámci jednotlivých oddielov vždy len jednu možnosť, ktorá najviac zodpovedala jeho aktuálnej kondícii. V prípade, že pacient neriadil osobné motorové vozidlo, nevyplnil oddiel dotazníka ,,Riadenie vozidla“. Vyplnenie ostatných oddielov bolo povinné. Výsledok v percentách bol vypočítaný ako podiel súčtu bodov z jednotlivých oddielov a súčtu max. počtu bodov (50 bodov pri vy-plnení všetkých oddielov, 45 bodov pri vynechaní oddielu ,,Riadenie vozidla“). Pri subjektívnom hodnotení intenzity bolesti pacient predoperačne a pooperačne v stanovených termínoch označil číslo vyjadrujúce intenzitu bolesti na stupnici VAS v rozsahu 0– 10 počas ambulantného vyšetrenia. Ďalším sledovaným klinickým kritériom bolo objektívne hodnotenie výsledku liečby pacienta lekárom pomocou Odomových kritérií (tab. 1) v termínoch 6 týždňov, 3 mesiace, 6 mesiacov, 12 mesiacov a 24 mesiacov po operácii [4]. Následne bol zhodnotený vplyv faktorov ako vek, pohlavie, počet operovaných segmentov, fajčenie, osteoporóza a trvanie operačného výkonu na klinické výsledky operačnej liečby. Vzťahy medzi kvalitou života (NDI), intenzitou bolesti (VAS šije [VAS C], VAS horných končatín [VAS HK]), hodnotením výsledku liečby (Odomové kritériá) a uvedenými faktormi boli štatisticky zhodnotené pomocou Studentovho nepárového t-testu.
Tab. 1. Hodnotenie výsledku operačnej liečby podľa Odomových kritérií. Upravené podľa [4]. ![Hodnotenie výsledku operačnej liečby podľa Odomových kritérií. Upravené
podľa [4].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/94fae3d3dcf7eea3f8f21a27e5b8437c.png)
U všetkých pacientov boli podklady pre hodnotenie grafických parametrov získané skiagrafickým vyšetrením v predozadnej a laterálnej projekcii predoperačne, vo včasnom pooperačnom období a v termínoch 6 týždňov, 3 mesiace, 6 mesiacov, 12 mesiacov a 24 mesiacov po ACDF. Tieto vyšetrenia boli doplnené dynamickými snímkami v sagitálnej rovine (anteflexia, retroflexia) predoperačne, 6 mesiacov, 12 mesiacov a 24 mesiacov po ACDF.
Medzi sledované grafické parametre patrila výška operovaného pohybového segmentu meraná predoperačne, vo včasnom pooperačnom období a pooperačne v termínoch 6 týždňov, 3 mesiace, 6 mesiacov, 12 mesiacov a 24 mesiacov. Vzhľadom, k tomu, že skiagrafické vyšetrenia neboli štandardizované, bola meraná relatívna výška ako pomer medzi absolútnou výškou pohybového segmentu v sagitálnej rovine meranej paralelne s prednou hranou tiel stavcov a ventrodorzálnym rozmerom hornej krycej plochy tela proximálneho stavca. Rozsah segmentového pohybu v sagitálnej rovine bol hodnotený predoperačne, 6 mesiacov, 12 mesiacov a 24 mesiacov pooperačne ako rozdiel medzi hodnotami segmentového Cobbovho uhla nameranými v anteflexii a retroflexii.
Pooperačný vznik medzitelovej fúzie sme sledovali skiagraficky v termínoch 6 týždňov, 3 mesiace, 6 mesiacov, 12 mesiacov a 24 mesiacov. Pre hodnotenie intersomatickej fúzie sme použili modifikovanú Brantigenovú klasifikáciu [5]. Nálezy sme rozdelili do dvoch skupín – rádiologicky priekazná fúzia a rádiologicky nepriekazná fúzia. Do skupiny rádiologicky priekaznej medzitelovej fúzie boli zaradení pacienti so súčasne splnenými nasledovnými kritériami:
- prítomnosť minimálne jedného kostného trámca premosťujúceho operovaný segment;
- neprítomnosť zóny prejasnenia okolo náhrady;
- stabilita segmentu na dynamických RTG snímkach v sagitálnej rovine – maximálny tolerovaný rozdiel v anteflexii a retroflexii bol 3˚.
Následne bol sledovaný vplyv faktorov ako vek, počet operovaných segmentov, fajčenie, osteoporóza a zanorenie klietky na incidenciu intersomatickej fúzie. Významnosť vplyvu uvedených faktorov bola hodnotená pomocou Fischerovho exaktného testu. Neprítomnosť medzitelovej fúzie v období 12 mesiacov po operačnom výkone bola hodnotená ako pseudoartróza.
Počas celého obdobia sledovania bol zaznamenaný výskyt peroperačných a pooperačných komplikácií v súvislosti s vlastným operačným výkonom vrátane iatrogénnych (pooperačný hematóm, poranenie hypofaryngu a ezofágu, poranenie trachey, zápalové komplikácie, poranenie miechy a nervových koreňov, poranenie veľkých ciev, poranenie n. laryngeus reccurens a n. laryngeus superior).
Závažnosť pooperačnej dysfágie bola hodnotená subjektívne pacientami pomocou Bazaz-Yoo dysfagického skóre (tab. 2) pred operačným výkonom a pooperačne v termínoch 6 týždňov, 3 mesiace, 6 mesiacov, 12 mesiacov a 24 mesiacov [6]. V rovnakých termínoch bola sledovaná incidencia dysfágie. Následne bol zhodnotený vplyv faktorov ako vek, pohlavie, počet operovaných segmentov, preexistujúca dysfágia, fajčenie, trvanie operačného výkonu, refluxná choroba pažeráka a osteoporóza na incidenciu pooperačnej dysfágie. Významnosť vplyvu uvedených faktorov bola štatisticky hodnotená pomocou Fischerovho exaktného testu. Vzťah medzi závažnosťou pooperačnej dysfágie a faktormi ako preexistujúca dysfágia, vek, pohlavie, fajčenie, refluxná choroba pažeráka, osteoporóza, počet operovaných segmentov a trvanie operačného výkonu bol hodnotený pomocou Studentovho nepárového t-testu.
Tab. 2. Bazaz-Yoo dysfagické skóre. Upravené podľa [6]. ![Bazaz-Yoo dysfagické skóre. Upravené podľa [6].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/0286c545232e9c0bc838f2b858c283fe.png)
Rovnako počas celého obdobia sledovania bol zaznamenaný výskyt komplikácií v súvislosti s implantáciou klietky (dislokácia a kolaps náhrady, vycestovanie alebo zlomenie fixačných skrutiek, technické problémy pri implantácii klietky, zanorenie klietky).
Zanorenie klietky bolo definované ako pokles relatívnej výšky pohybového segmentu o 10 % a viac v porovnaní s nálezom vo včasnom pooperačnom období (do 48 h). Významnosť vplyvu faktorov ako pohlavie, vek, počet operovaných segmentov, fajčenie a osteoporóza na incidenciu zanorenia klietky bola štatisticky zhodnotená pomocou Fisherovho exaktného testu. Osobitne bol sledovaný vplyv zanorenia klietky na efekt operačnej liečby (VAS, NDI, Odomové kritériá) v období 12 mesiacov a 24 mesiacov po ACDF a následne bol zhodnotený pomocou Studentovho nepárového t-testu.
Výsledky
Celkovo bolo ošetrených 94 intervertebrálnych priestorov u 61 pacientov zaradených do sledovaného súboru. Zastúpenie jednotlivých pohybových segmentov vyjadruje tab. 3. Najčastejšie boli ošetrené pohybové segmenty C5/ 6 a C6/ 7.
Tab. 3. Zastúpenie ošetrených pohybových segmentov v štúdii. 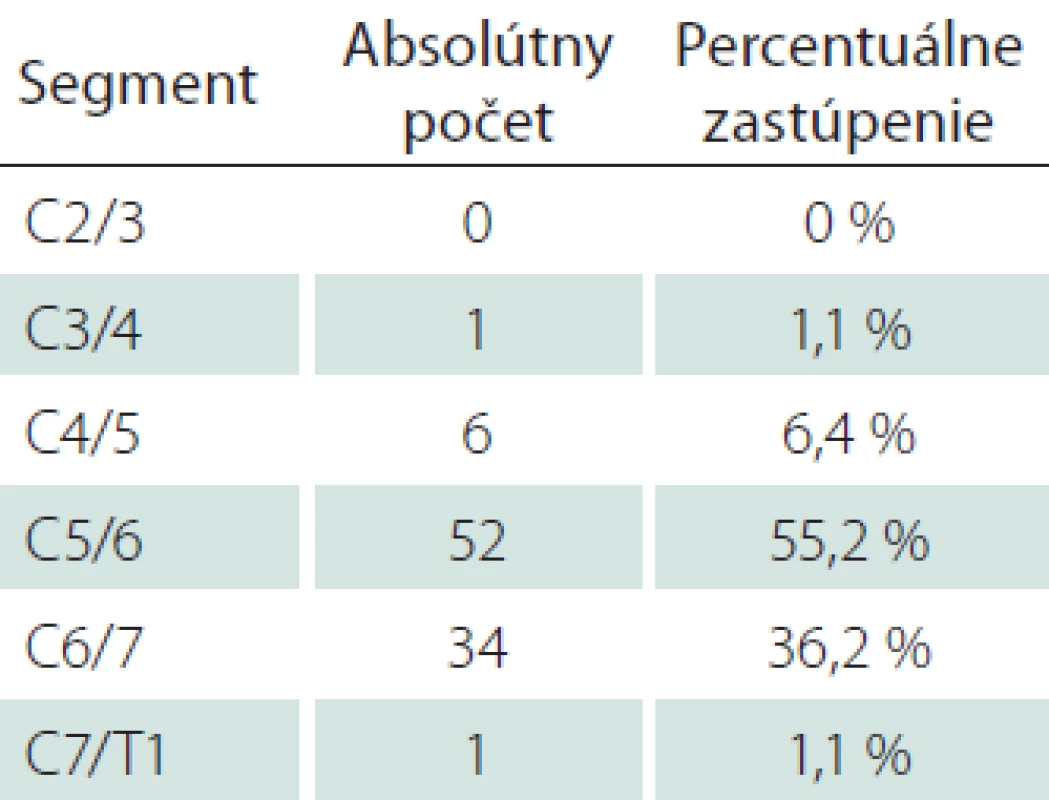
Rozdelenie súboru pacientov podľa pohlavia, veku, počtu operovaných segmentov, anamnézy fajčenia, refluxnej choroby pažeráka, úžinových syndrómov periférnych nervov, denzitometricky verifikovanej osteoporózy a trvania operačného výkonu vyjadruje tab. 4.
Tab. 4. Rozdelenie súboru podľa sledovaných rizikových faktorov. 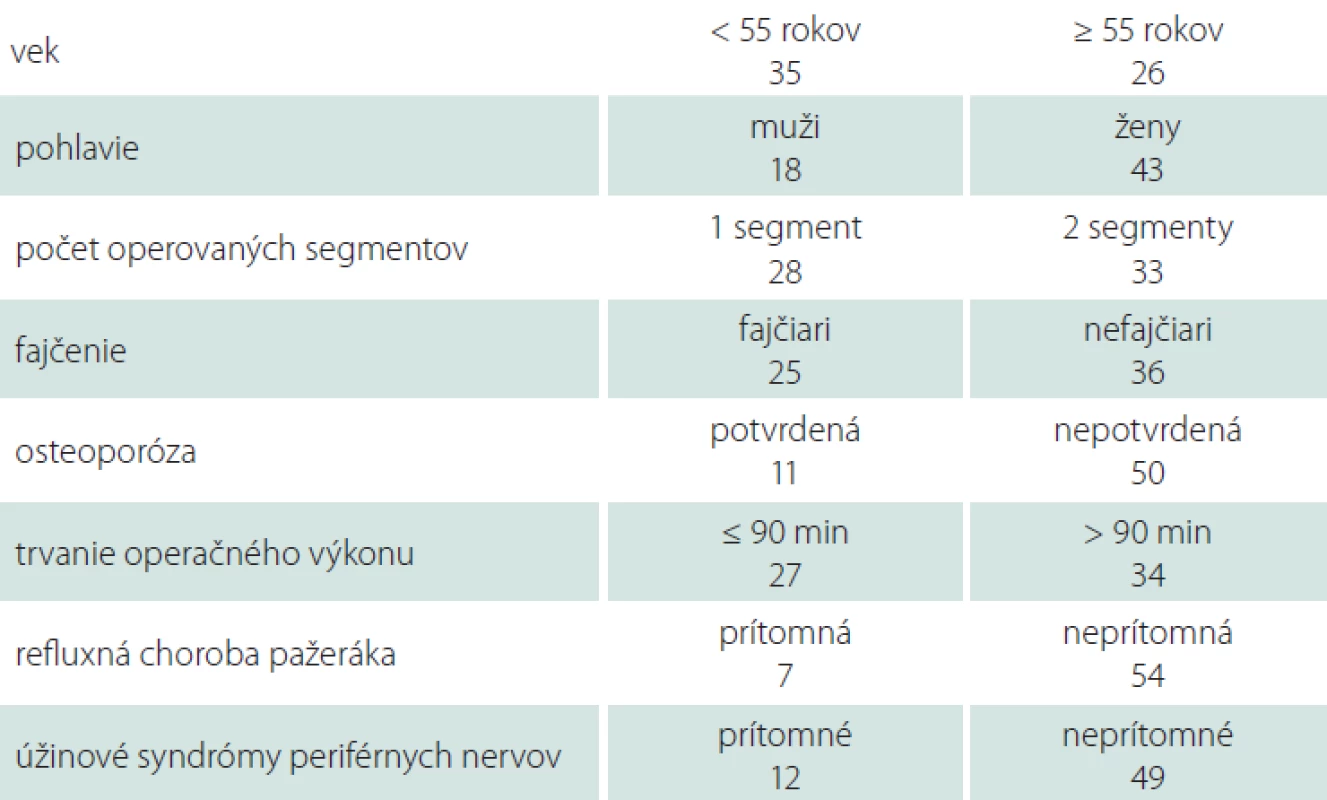
Priemerné hodnoty VAS C, VAS HK a NDI v celom sledovanom súbore pacientov v predoperačnom období a ich vývoj v po-operačnom období vrátane ich zmeny v percentách sú uvedené v tab. 5. V pooperačnom období nastali pokles intenzity bolestí šije a horných končatín a zlepšenie kvality života a tento trend pretrvával v celom období sledovania. Najvýznamnejší pokles intenzity bolesti šije bol zaznamenaný v období 6 mesiacov po ACDF, pričom v ďalšom pooperačnom období nastala parciálna korekcia uvedeného efektu. V celom pooperačnom období bol pokles intenzity bolesti šije vysoko signifikantný (p < 0,002). Najvýznamnejšia redukcia bolestí horných končatín bola prítomná 6 týždňov po ACDF, v ďalšom období sledovania došlo ku čiastočnej redukcii uvedeného efektu operačného výkonu. Najvýznamnejšie zlepšenie kvality života a samostatnosti pacienta bolo dosiahnuté v období 24 mesiacov po ACDF. V celom období sledovania bol výsledok ACDF podľa Odomových kritérií hodnotený ako ,,dobrý“ (minimálne pretrvávanie predoperačných symptómov).
Tab. 5. Vývoj intenzity bolesti šije, bolestí horných končatín a kvality života po ACDF. 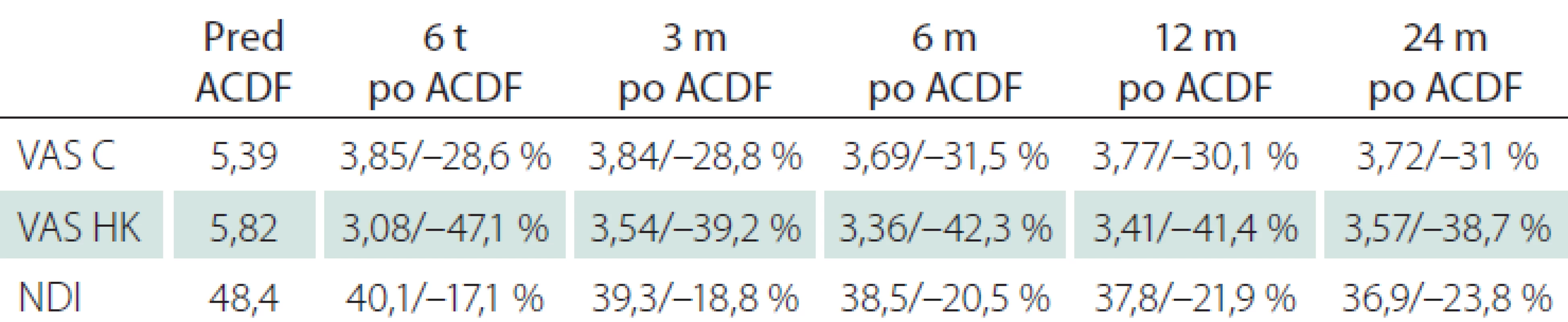
ACDF – predná krčná diskektómia a fúzia; VAS C – vizuálna analógová škála šije; VAS HK – vizuálna analógová škála horných končatín; m – mesiace; NDI – index postihnutia krku; t – týždne V predoperačnom období mali pacienti s osteoporózou alebo osteopéniou signifikantne väčšie bolesti šije v porovnaní s pacientami bez uvedenej komorbidity (p < 0,05). Muži mali signifikantne menšie bolesti šije v predoperačnom období v porovnaní so ženami (p < 0,05). V období 3 mesiacov po ACDF mali pacienti vo veku 55 rokov a viac signifikantne menšiu intenzitu bolesti šije v porovnaní s mladšími pacientami (p = 0,0158). V ostatných obdobiach sledovania neboli rozdiely významné. Pohlavie, počet operovaných segmentov, fajčenie, osteoporóza a trvanie operačného výkonu nemali signifikantný vplyv na VAS C v pooperačnom období.
Pohlavie nemalo významný vplyv na intenzitu bolestí horných končatín v predoperačnom období. V celom období pooperačného sledovania mali muži signifikantne menšie VAS HK v porovnaní so ženami (vo všetkých termínoch p < 0,05). Pacienti vo veku 55 rokov a viac mali signifikantne menšie VAS HK v termíne 6 týždňov po ACDF (p = 0,0417) v porovnaní s pacientami vo veku do 55 rokov, v termínoch 3 mesiace a 6 mesiacov boli tieto rozdiely hranične signifikantné (p < 0,1). Predoperačne, 12 mesiacov a 24 mesiacov po ACDF nemal vek signifikantný vplyv na intenzitu bolestí horných končatín. Pacienti s osteoporózou alebo osteopéniou udávali predoperačne signifikantne väčšie bolesti horných končatín (p = 0,0455), v pooperačnom období nebol zaznamenaný významný vplyv uvedenej komorbidity na VAS HK. Faktory ako počet operovaných segmentov, fajčenie a trvanie operačného výkonu nemali významný vplyv na VAS HK.
Faktory ako vek, pohlavie, počet operovaných segmentov, fajčenie, osteoporóza a trvanie operačného výkonu nemali významný vplyv na kvalitu života a samostatnosť pacienta, hodnotených pomocou dotazníku NDI.
Pacienti vo veku 55 rokov a viac mali hranične signifikantne lepšie výsledky operačnej liečby podľa Odomových kritérií v období 12 mesiacov po ACDF v porovnaní s mladšími pacientami (p = 0,0666), v ostatnom sledovanom období nebol významný vplyv veku zaznamenaný. Fajčiari mali signifikantne lepšie výsledky operačnej liečby podľa Odomových kritérií v období 6 týždňov po ACDF (p = 0,0233), v ostatnom sledovanom období nebol tento vplyv významný. Nebol verifikovaný významný vplyv faktorov ako pohlavie, počet operovaných segmentov, osteoporóza a trvanie operačného výkonu na výsledky operačnej liečby podľa Odomových kritérií.
Priemerný rozsah pohybu degenerovaného segmentu v sagitálnej rovine bol pred operačným výkonom 9,43°. V období 6 mesiacov po ACDF bol priemerný rozsah segmentového pohybu 3,68°. Tento nález koreluje s incidenciou intersomatickej fúzie v uvedenom období u 67,2 % pacientov. V období 12 mesiacov po ACDF bol priemerný rozsah segmentového pohybu 2,82° a incidencia medzitelovej fúzie bola na úrovni 93,4 %. V období 24 mesiacov bol priemerný rozsah segmentového pohybu 1,93°. Muži a nefajčiari mali v celom období sledovania nižší priemerný segmentový rozsah pohybu, rozdiely však neboli štatisticky významné. Faktory ako vek a osteoporóza nemali významný vplyv na segmentový rozsah pohybu v predoperačnom a pooperačnom období. Pokiaľ v období 12 mesiacov po ACDF neboli prítomné grafické kritériá kostnej fúzie, bol nález hodnotený ako pseudoartróza (6,6 %). Všetky prípady s nálezom pseudoartrózy sa klinicky nemanifestovali. V celom období sledovania bola u mužov a pacientov vo veku 55 rokov a viac incidencia kostnej fúzie vyššia ako u žien a mladších pacientov, rozdiely však neboli signifikantné. Faktory ako počet operovaných segmentov, fajčenie, osteoporóza a zanorenie klietky nemali významný vplyv na incidenciu kostnej fúzie.
Peroperačné a pooperačné komplikácie vo vzťahu k operačnému prístupu boli zaznamenávané počas celého sledovaného obdobia, ich výskyt prezentuje tab. 6. Pooperačný hematóm sa vyskytol u dvoch pacientov (3,3 %), v oboch prípadoch nebola aplikovaná drenáž operačnej rany ku koncu operačného výkonu. Manifestovali sa ťažkou dysfágiou, diskomfortom a napätím operačnej rany, v jednom prípade aj dyspnoickými potiažami. Oba prípady vyžadovali urgentnú operačnú revíziu. U jedného pacienta sa v pooperačnom období vyskytla novovzniknutá radikulárna iritácia v dôsledku poranenia miechového koreňa pri excesívnej koagulácii vnútorných vertebrálnych venóznych plexov. Radikulárna iritácia regredovala do 3 mesiacov po operačnom výkone. Dysfónia sa vyskytla v pooperačnom období u troch pacientov (4,9 %), vo všetkých prípadoch regredovala do 6 mesiacov a bola podmienená unilaterálnou parézou hlasivky v dôsledku poranenia n. laryngeus reccurens.
Tab. 6. Komplikácie vo vzťahu k operačnému prístupu. 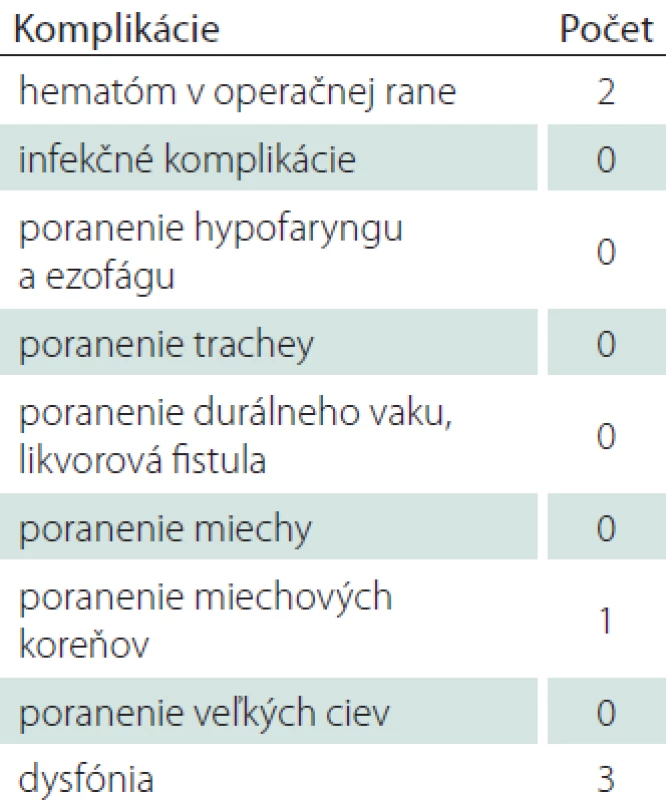
Incidenciu a závažnosť dysfágie v predoperačnom a pooperačnom období znázorňuje tab. 7. Predoperačne bola v celom sledovanom súbore prítomná dysfágia u 14,8 % pacientov, v období 6 týždňov po ACDF bol výskyt porúch prehĺtania u 57,4 % pacientov. Prevažovala dysfágia mierneho stupňa. V období 24 mesiacov po ACDF pretrvávali poruchy prehĺtania u 18,2 % pacientov prevažne mierneho stupňa. V celom období sledovania nebola zaznamenaná dysfágia ťažkého stupňa podľa Bazaz-Yoo dysfagického skóre.
Tab. 7. Incidencia a závažnosť dysfágie v celom období sledovania súboru. 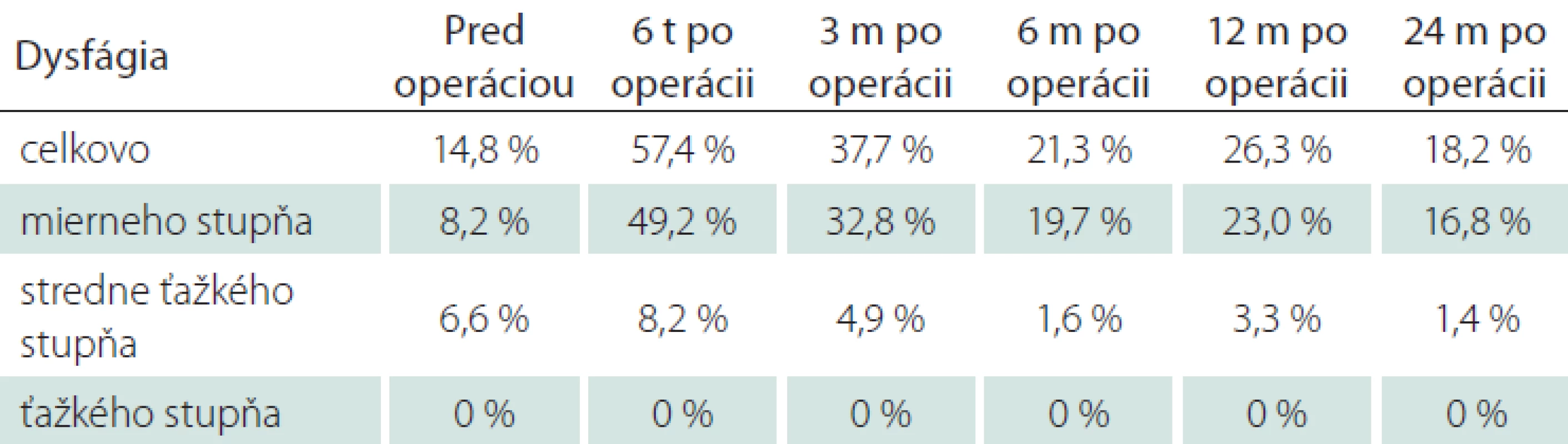
m – mesiace; t – týždne Faktory ako vek, pohlavie, refluxná choroba pažeráka nemali významný vplyv na incidenciu dysfágie po ACDF. Fajčiari mali nižší výskyt dysfágie v celom období sledovania v porovnaní s nefajčiarmi, rozdiely však neboli signifikantné. Dysfágia sa vyskytovala častejšie u pacientov s osteoporózou a osteopéniou v období 3 mesiacov (hranične signifikantný rozdiel; p = 0,0835), 6 mesiacov (signifikantný rozdiel; p = 0,0457) a 12 mesiacov (vysoko signifikantný rozdiel; p = 0,0045). Faktory ako počet operovaných segmentov a dĺžka operačného výkonu nemali významný vplyv na incidenciu pooperačnej dysfágie. Pacienti s preexistujúcou dysfágiou mali vyššiu incidenciu dysfágie po ACDF v celom pooperačnom období, štatisticky významný rozdiel bol len v období 6 mesiacov po ACDF.
V celom pooperačnom období mali pacienti s osteoporózou a osteopéniou závažnejší stupeň dysfágie v porovnaní s pacientami bez uvedenej komorbidity, rozdiely boli štatisticky významné (p < 0,05). Faktory ako vek, pohlavie, fajčenie, refluxná choroba pažeráka, dĺžka operačného výkonu, počet operovaných segmentov a preexistujúca dysfágia nemali významný vplyv na závažnosť pooperačnej dysfágie.
V celom sledovanom súbore sa nevyskytli komplikácie ako ventrálna alebo dorzálna dislokácia klietky, kolaps alebo zlomenie náhrady, prípadne vycestovanie fixačných skrutiek. U jedného pacienta malpozícia fixačnej skrutky spôsobovala iritáciu radixu vo foramine. Pri revízii sa odstránili obe fixačné skrutky a dokonca bolo možné odstrániť integrovanú dlahu s ponechaním vlastnej dutej klietky, ktorá už bola fixovaná v priestore prebehnutou kostnou fúziou. Po uvedenej revízii nastala postupná regresia radikulárnej iritácie v priebehu 3 mesiacov. V období 12 mesiacov po ACDF neboli prítomné rádiologické známky fúzie u 6,6 % pacientov. V žiadnom prípade sa pseudoartróza klinicky nemanifestovala, preto v uvedenom pooperačnom období nebola indikovaná operačná revízia ani v jednom prípade. V období 24 mesiacov po ACDF boli prítomné známky fúzie u 100 % pacientov v súbore. Komplikácie v súvislosti s odberom štepu boli eliminované použitím syntetických dutých klietok a osteokonduktívnych materiálov. Počas implantácie klietky sa vyskytli niektoré technické problémy. V jednom prípade nebolo možné po diskektómii v segmente C3/ 4 implantovať fixačnú skrutku do tela C4, vzhľadom ku konfliktu medzi trajektóriou implantácie skrutky a mandibulou pacienta. V dvoch prípadoch po nedostatočnom ošetrení krycích plôch bola obtiažna implantácia fixačných skrutiek do tiel priľahlých stavcov, pretože v úvode fixácie skrutky neprenikli cez krycie plochy tiel stavcov, ale spôsobovali len distrakciu intervertebrálneho priestoru. Nakoniec však boli skrutky do priľahlých tiel stavcov implantované. V troch prípadoch bola problematická implantácia fixačnej skrutky do tela C6 po diskektómii v segmente C6/ 7, v dôsledku konfliktu trajektórie implantácie skrutky a manubria sterna. Tento technický problém sa vyskytoval u pacientov s veľkým obvodom hrudníka, vo všetkých prípadoch však bola fixačná skrutka nakoniec implantovaná.
Zanorenie (subsidence) klietky sa v období 6 týždňov po ACDF vyskytovalo u 18 % pacientov, v období 3 mesiacov bolo prítomné u 32,8 % pacientov a v období 6 mesiacov bola incidencia zanorenia 39,2 %. V období 12 mesiacov po ACDF bola incidencia zanorenia náhrady 56 %, v období 24 mesiacov po ACDF 58 %. V celom pooperačnom období nemalo zanorenie významný vplyv na klinické výsledky operačnej liečby (VAS C, VAS HK, NDI a Odomové kritériá) a na incidenciu intersomatickej fúzie. U pacientov s osteoporózou alebo osteopéniou sa častejšie vyskytovalo zanorenie klietky, rozdiely boli hranične signifikantné v období 6 týždňov a 3 mesiacov po operačnom výkone (p < 0,1), v ďalšom období sledovania neboli rozdiely signifikantné. Faktory ako vek, pohlavie a fajčenie nemali významný vplyv na incidenciu zanorenia klietky v celom pooperačnom období. U pacientov po jednosegmentovom výkone v období 6 týždňov po ACDF bol nižší výskyt zanorenia klietky v prepočte na pohybový segment v porovnaní s pacientami po dvojsegmentovom výkone, rozdiel bol hranične signifikantný (p = 0,0513). V ďalšom pooperačnom období nemal počet operovaných segmentov významný vplyv na incidenciu zanorenia klietky.
Diskusia
Pohybové segmenty C5/ 6 a C6/ 7 predstavovali v našej štúdii 91 % ošetrených intervertebrálnych priestorov. Uvedené zistenie zodpovedá súčasným znalostiam o najčastejšej lokalizácii degeneratívneho postihnutia krčnej chrbtice [7].
Po prednej krčnej diskektómii nastali v našej štúdii pokles intenzity bolesti šije a bolestí horných končatín, zlepšenie kvality života a samostatnosti pacienta. Najväčšia redukcia bolesti šije bola v období 6 mesiacov po ACDF, kým v období 12 a 24 mesiacov po výkone nastala parciálna korekcia uvedeného efektu. Najväčšia redukcia bolestí horných končatín bola v období 6 týždňov po ACDF, v ďalšom období došlo ku parciálnej korekcii uvedeného efektu výkonu. Najlepšie hodnotili pacienti kvalitu života na konci sledovaného obdobia a výsledok operačnej liečby bol podľa Odomových kritérií v celom pooperačnom období hodnotený ako minimálne pretrvávanie predoperačných symptómov. Rizikovými faktormi pre efekt operačnej liečby boli ženské pohlavie a vek do 55 rokov. Žiadny zo sledovaných faktorov nemal signifikantný vplyv na kvalitu života hodnotenej pomocou NDI. Häckel et al udávajú významne horšie klinické výsledky hodnotené pomocou NDI v období 6 a 12 mesiacov po výkonoch v dvoch pohybových segmentoch [8]. Použitie ukotvenej klietky Zero Profile®, ktorá má podobný dizajn ako klietka použitá v našom súbore pacientov, podmieňuje rovnaké klinické výsledky ako použitie klietky istenej konvenčnou dlahou [9– 14]. V metaanalýze referujú Yin et al dokonca lepšie klinické výsledky podľa JOA skóre (Japanese Orthopedic Association Score) po implantácii klietky Zero Profile® v porovnaní s klietkou istenou konvenčnou krčnou dlahou [15].
Priemerný rozsah pohybu degenerovaného krčného segmentu v predoperačnom období bol v našej štúdii 9°. V pooperačnom období bol jednou z podmienok pre zaradenie pacienta do skupiny s intersomatickou fúziou rozsah segmentového pohybu do 3°. Rovnaké kritérium vo svojej štúdii po implantácii klietky Zero Profile® použili Vaněk et al [16]. V období 12 mesiacov ACDF bol priemerný rozsah segmentového pohybu v našom súbore 2,8°. Signifikantne menší rozsah segmentového pohybu je pri použití klietky istenej konvenčnou dlahou v porovnaní s implantáciou klietky s integrovanou dlahou [14,17]. Práve menšia flekčno-extenčná stabilita klietky s integrovanou dlahou je pravdepodobne príčinou rýchlejšieho nástupu kostnej fúzie v porovnaní s implantáciou klietky istenej konvenčnou krčnou dlahou [16,18]. Klinické štúdie udávajú úspešnosť fúzie 90– 100 % po jednosegmentových výkonoch a 70– 100 % po dvojsegmentových výkonoch [7,19,20]. Lee et al referujú nižšiu incidenciu fúzie po implantácii klietky s integrovanou dlahou v porovnaní s klietkou istenou konvenčnou krčnou dlahou [21]. Scholz et al udávajú po použití klietky s integrovanou dlahou a nulovým profilom incidenciu fúzie v období 12 mesiacov po operačnom výkone 97 % [22]. V našej štúdii bola incidencia fúzie v uvedenom období po ACDF podobná, na úrovni 93 %. V našej štúdii nebol dokázaný významný vplyv faktorov ako vek, pohlavie, počet operovaných segmentov, fajčenie, osteoporóza a zanorenie klietky na incidenciu medzitelovej fúzie. Niektoré štúdie referujú nižšiu incidenciu fúzie po viacsegmentových výkonoch [19,23].
V našom súbore pacientov sa vyskytli tieto komplikácie v súvislosti s operačným prístupom: dysfágia, hematóm v operačnej rane, dysfónia a poranenie miechového koreňa. Najčastejšími udávanými komplikáciami po prednej krčnej diskektómii sú hematóm a dysfágia [24]. Khanna et al udávajú vo svojej retrospektívnej multicentrickej kohortnej štúdii u 6 940 pacientov po jednosegmentovej prednej krčnej diskektómii a fúzii 30-dňovú incidenciu komplikácií 4,2 % [25]. Fountas et al udávajú celkovú incidenciu komplikácií 19,3 %. Okrem dysfágie boli najčastejšími komplikáciami v ich súbore pooperačný hematóm s incidenciou 5,6 % a poranenie laryngeálnych nervov s výskytom 3,1 % [26]. Dysfónia sa vyskytla u 5 % pacientov nášho súboru a vo všetkých prípadoch bola prechodná. Klinicky manifestné úplné prerušenie n. laryngeus reccurens alebo n. laryngeus superior nebolo v našej štúdii zaznamenané, vyskytuje sa zriedkavo [27]. Incidencia pooperačného hematómu bola v našej štúdii 3,3 %. Incidencia a zastúpenie komplikácií v našom súbore sa významne nelíšili od výsledkov iných štúdií.
Publikovaná incidencia dysfágie po ACDF kolíše v širokom rozmedzí 0– 89 % a klesá s narastajúcim odstupom od operačného výkonu (tab. 8). Uvedené štúdie udávajú výskyt dysfágie po predných prístupoch ku krčnej chrbtici vo včasnom pooperačnom období v priemere okolo 55 %, u väčšiny pacientov dochádza do 3 mesiacov pooperačne k úprave. V období 12 mesiacov po operačnom výkone je udávaná incidencia dysfágie už len okolo 13 % [6,9,28– 33]. V našej štúdii bola v celom súbore pacientov použitá klietka s nulovým profilom, ktorý je predpokladom redukcie pooperačnej dysfágie v porovnaní s implantáciou klietky istenej konvenčnou krčnou dlahou. Dizajn krčnej dlahy významne ovplyvňuje incidenciu pooperačnej dysfágie [34]. Podobne odstránenie konvenčnej krčnej dlahy vedie k regresii pooperačnej dysfágie [35]. V súbore pacientov našej štúdie bola incidencia dysfágie v období 6 týždňov po prednej krčnej diskektómii a fúzii 57 % a 12 mesiacov po operácii klesla na úroveň 26 %. V období 24 mesiacov po ACDF bol výskyt dysfágie na úrovni 18 %. Incidencia pooperačnej dysfágie v našej štúdii v období 6 týždňov, 3 mesiacov a 6 mesiacov bola porovnateľná s výsledkami ostatných štúdií. Incidencia v období 12 mesiacov po operačnom výkone však bola napriek použitiu klietky s nulovým profilom dvojnásobná v porovnaní s výsledkami iných štúdií. Je nutné si však uvedomiť, že incidencia preexistujúcej dysfágie v našom súbore bola takmer 15 %. Preventívny vplyv dizajnu klietky s nulovým profilom na výskyt dysfágie sa v našej štúdii nepotvrdil. Bazaz et al referujú incidenciu dysfágie ťažkého stupňa na úrovni 5,6 % [6]. Počas celého obdobia sledovania nebola v našej štúdii zaznamenaná dysfágia ťažkého stupňa a jediným rizikovým faktorom pre závažnosť dysfágie bola osteoporóza. V našom súbore preexistujúca dysfágia predstavovala rizikový faktor pre výskyt pooperačnej dysfágie. Frempong-Boadu et al referujú rovnaký vzťah medzi preexistujúcou a pooperačnou dysfágiou u pacientov s myelopatiou [29]. V našej štúdii patrila myelopatia medzi exklúzne kritériá. Fajčiari mali nižší výskyt preexistujúcej dysfágie ako nefajčiari. Medzi faktory, ktoré sú väčšinou spájané s rizikom pooperačnej dysfágie, patria počet operovaných segmentov, ženské pohlavie, dlhý operačný čas a vek nad 60 rokov [36]. V našej štúdii na výskyt pooperačnej dysfágie nemali uvedené faktory významný vplyv.
Tab. 8. Klinické štúdie skúmajúce incidenciu dysfágie po prednej krčnej diskektómii. 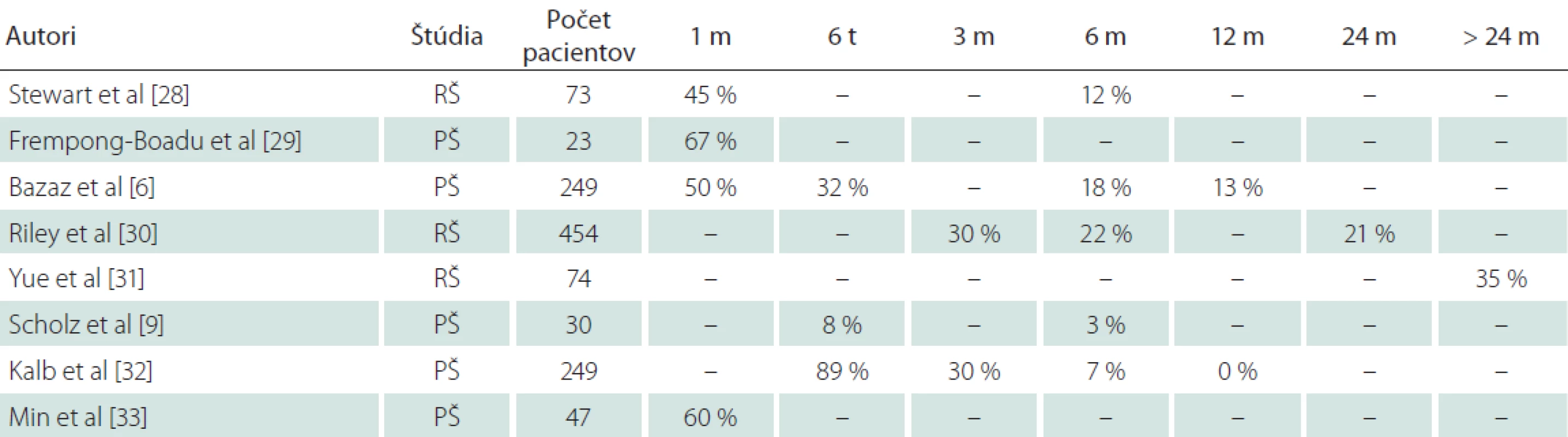
m – mesiac; PŠ – prospektívna štúdia; RŠ – retrospektívna štúdia; t – týždeň V našom súbore sa z komplikácií špecificky súvisiacimi s implantovanou klietkou vyskytla malpozícia fixačnej skrutky s iritáciou nervového koreňa. Táto komplikácia bola eliminovaná extrakciou integrovanej dlahy a fixačných skrutiek. Dizajn klietky Zero Profile Variable Angle® podmieňoval pri ošetrení segmentov C3/ 4 a C6/ 7 u niektorých pacientov technické problémy pre konflikt trajektórie zavádzanej fixačnej skrutky s mandibulou alebo manubriom sterna. Dislokácia či zlomenie náhrady neboli zaznamenané. Komplikácie v súvislosti s týmto typom implantátu nie sú publikované. Klietka s podobným dizajnom Zero Profile® je bezpečný implantát. Scholz et al neudávajú po použití klietky Zero Profile® žiadne komplikácie v zmysle zlyhania implantátu alebo pseudoartrózy [9]. Podobný záver referujú aj iné štúdie [11,37]. Trvanie operačného výkonu, peroperačná strata krvi a incidencia medzitelovej fúzie sú po implantácii klietky Zero Profile® podobné ako po použití klietky istenej konvenčnou krčnou dlahou [15]. Wang et al dospeli k záverom, že použitie klietky Zero Profile® umožňuje kratší a jednoduchší operačný výkon, redukuje krvné straty a minimalizuje výskyt komplikácii v porovnaní s implantáciou klietky a konvenčnej krčnej dlahy [38]. Mattei et al popisujú v kazuistike fraktúru tela stavca medzi implantovanými klietkami Zero Profile® do dvoch priľahlých segmentov [39].
Incidencia zanorenia klietky po ACDF sa udáva v širokom rozpätí 0– 62 % [7,40– 42]. V našej štúdii bola v období 6 týždňov incidencia zanorenia ukotvenej klietky na úrovni 18 %, na konci sledovaného obdobia bol výskyt zanorenia u 56 % pacientov. Dhir et al referujú zanorenie klietky Zero Profile® vo všetkých prípadoch implantácie, signifikantné zanorenie do priľahlého tela stavca viac ako 3 mm malo incidenciu 2 % [37]. Lee et al udávajú vyššiu incidenciu zanorenia klietky Zero Profile® v porovnaní s klietkou istenou konvenčnou krčnou dlahou [43]. Chen et al udávajú vyššiu incidenciu zanorenia titánovej klietky v porovnaní s klietkou z polyéteréterketónu [44]. V našej štúdii bola incidencia zanorenia vysoká napriek tomu, že prevažná časť implantátu Zero Profile Variable Angle® je vyrobená z polyéteréterketónu. Vysoká incidencia zanorenia klietky použitej v našej štúdii bola prítomná napriek tomu, že istenie klietky v intervertebrálnom priestore predstavuje preventívny faktor pre zanorenie [45]. Zanorenie klietky v našej štúdii nemalo významný vplyv na klinické výsledky operačnej liečby. Podobné závery referujú aj iné publikované štúdie [41,46,47]. Zanorenie klietky v našej štúdii nemalo vplyv na incidenciu intersomatickej fúzie, rovnaký záver referujú aj iné štúdie [40,41]. Osteoporóza a osteopénia boli v našej štúdii rizikovými faktormi zanorenia klietky. Potvrdený bol teda predpoklad, že oslabenie mechanickej odolnosti kosti významne vplýva na výskyt zanorenia [48]. Rovnako rozsiahle peroperačné opracovanie krycej plochy priľahlých tiel stavcov patrí medzi rizikové faktory zanorenia implantátu [46].
Záver
Po prednej krčnej diskektómii a implantácii ukotvenej klietky Zero Profile Variable Angle® nastali dlhodobý pokles intenzity bolesti šije, bolestí horných končatín a zlepšenie kvality života pacientov. Medzi rizikové faktory efektu operačnej liečby patrili ženské pohlavie a vek do 55 rokov. Incidencia intersomatickej fúzie bola porovnateľná s klietkami istenými konvenčnou krčnou dlahou a nebol dokázaný žiadny rizikový faktor ovplyvňujúci úspešnosť fúzie.
Výskyt a charakter pooperačných komplikácií v súvislosti s operačným prístupom bol podobný ako u iných implantátov. Nepotvrdil sa preventívny efekt nulového profilu implantátu na incidenciu pooperačnej dysfágie. Jediným rizikovým faktorom pre incidenciu pooperačnej dysfágie bola preexistujúca dysfágia. Dislokácia klietky alebo fixačných skrutiek a zlomenie implantátu neboli zaznamenané. Nepotvrdil sa preventívny efekt stabilizácie klietky v intervertebrálnom priestore pomocou fixačných skrutiek na zanorenie implantátu. Zanorenie klietky nemalo významný vplyv na efekt operačnej liečby a incidenciu intersomatickej fúzie. Rizikovým faktorom pre zanorenie klietky bola denzitometricky verifikovaná osteoporóza alebo osteopénia.
Přijato k recenzi: 19. 6. 2018
Přijato do tisku: 14. 9. 2018
MUDr. René Opšenák, PhD.
Neurochirurgická klinika JLF UK a UN Martin
Kollárova 2
036 59 Martin
Slovensko
Zdroje
1. Robinson RA, Smith RW. Anterolateral cervical disc removal and interbody fusion for cervical disc syndrome. Bull Johns Hopkins Hosp 1955; 96(5): 223– 224.
2. Vernon H, Mior S. The neck disability index: a study of reliability and validity. J Manipulative Physiol Ther 1991; 14(7): 409– 415.
3. Bednaříková M, Opavský J. Česká verze dotazníku Neck disability index a její použití u pacientů s bolestmi krčního úseku páteře. Rehabil Fyz Lék 2014; 4 : 180– 186.
4. Odom GL, Finney W, Woodhall B. Cervical disc lesions. JAMA 1958; 166(1): 23– 28.
5. Vavruch L, Hedlund R, Javid D et al. Aprospective randomized comparison between the Cloward procedure and a carbon fiber cage in the cervical spine: a clinical and radiologic study. Spine (Phila Pa 1976) 2002; 27(16): 1694– 1701.
6. Bazaz R, Lee MJ, Yoo JU. Incidence of dysphagia after anterior cervical spine surgery: a prospective study. Spine (Phila Pa 1976) 2002; 27(22): 2453– 2458.
7. Rudinský B, Barsa P, Buchvald P et al. Spinálna chirurgia. Bratislava: Slovak Academic Press 2006 : 36– 147.
8. Häckel M, Štětkářová J, Chrobok D et al. Efekt 1 - a 2segmentové krční diskektomie s mezitělovou náhradou: prospektivní 1roční studie. Cesk Slov Neurol N 2007; 70/ 103(3): 253– 258.
9. Scholz M, Schnake KJ, Pingel A et al. A new Zero-profile implant for stan-alone anterior cervical interbody fusion. Clin Orthop Relat Res 2011; 469(3): 666– 673. doi: 10.1007/ s11999-010-1597-9.
10. Shao HY, Zhang J, Yang D et al. Case-control study on Zero-profile implant for anterior cervical discectomy and fusion and conventional cage plate internal fixation for the treatment of single segmental cervical intervertebral disc herniation. Zhonqquo Gu Shang 2016; 29(6): 530– 537.
11. Azab W, Abdel-Razek M, Ali A et al. Outcome evaluation of a Zero-profile implant for anterior cervical discectomy with fusion. Turk Neurosurg 2012; 22(5): 611– 617. doi: 10.5137/ 1019-5149.JTN.5646-11.2.
12. Shin JS, Oh SH, Cho PG. Surgical outcome of a Zero-profile device comparing with stand-alone cage and anterior cervical plate with iliac bone graft in the anterior cervical discectomy and fusion. Korean J Spine 2014; 11(3): 169– 177. doi: 10.14245/ kjs.2014.11.3.169.
13. Vanek P, Bradac O, Delacy P et al. Anterior interbody fusion of the cervical spine with Zero-P spacer: prospective comparative study-clinical and radiological results at a minimum 2 years after surgery. Spine (Phila Pa 1976) 2013; 38(13): E792– E797. doi: 10.1097/ BRS.0b013e3182913400.
14. Li Y, Hao D, He B et al The efficiency of Zero-profile implant in anterior cervical discectomy fusion: a prospective controlled long-term follow-up study. J Spinal Disord Tech 2015; 28(10): 398– 403. doi: 10.1097/ BSD. 0000000000000032.
15. Yin M, Ma J, Huang Q et al. The new Zero-P implant can effectively reduce the risk of postoperative dysphagia and complications compared with the traditional anterior cage and plate: a systematic review and meta-analysis. BMC Musculoskelet Disord 2016; 17(1): 430. doi: 10.1186/ s12891-016-1274-6.
16. Vaněk P, Bradáč O, Saur K. Přední mezitělová spondylodéza krční páteře klecí Zero-P (prospektivní studie – radiologické výsledky s minimálně ročním sledováním). Acta Chir Orthop Traumatol Czech 2011; 78(6): 562– 567.
17. Scholz M, Schleicher P, Pabst S et al. A zero-profile anchored spacer in multilevel cervical anterior interbody fusion: biomechanical comparison to established fixation techniques. Spine (Phila Pa 1976) 2015; 40(7): E375– E380. doi: 10.1097/ BRS.0000000000000768.
18. Scholz M, Reyes PM, Schleier P et al. A new standalone cervical anterior interbody fusion device: Biomechanical comparison with established anterior cervical fixation devices. Spine (Phila Pa 1976) 2009; 34(2): 156– 160. doi: 10.1097/ BRS.0b013e31818ff9c4.
19. Martin GJ, Haid RW, MacMillan M et al. Anterior cervical discectomy with freeze-dried fibula allograft. Overview of 317 cases and literature review. Spine (Phila Pa 1976) 1999; 24(9): 852– 858.
20. Thalgott JS, Fritts K, Giuffre JM. Anterior interbody fusion of the cervical spine with corraline hydroxypaptite. Spine (Phila Pa 1976) 1999; 24(13): 1295– 1299.
21. Lee YS, Kim YB, Park SW. Does a zero-profile anchored cage offer additional stabilization as anterior cervical plate? Spine (Phila Pa 1976) 2015; 40(10): E563– E570. doi: 10.1097/ BRS.0000000000000864.
22. Scholz M, Schelfaut S, Pingel A et al. A cervical „zero-profile“ cage with integrated angle-stable fixation: 24-months results. Acta Orthop Belg 2014; 80(4): 558– 566.
23. Robinson RA, Walker AE, Ferlic DC et al. The results of anterior interbody fusion of the cervical spine. J Bone Joint Surg Am 1962; 44-A: 1569– 1587.
24. Ban D, Liu Y, Cao T et al. Safety of outpatient anterior cervical discectomy and fusion: a systematic review and meta-analysis. Eur J Med Res 2016; 21(1): 34. doi: 10.1186/ s40001-016-0229-6.
25. Khanna R, Kim RB, Lam SK et al. Comparing short-term complications of inpatient versus outpatient single-level anterior cervical discectomy and fusion: an analysis of 6940 patients using the ACS-NSQIP database. Clin Spine Surg 2018; 31(1): 43– 47. doi: 10.1097/ BSD.0000000000000499.
26. Fountas KN, Kapsalaki EZ, Nikolakakos LG et al. Anterior cervical discectomy and fusion associated complications. Spine (Phila Pa 1976) 2007; 32(21): 2310– 2317. doi: 10.1097/ BRS.0b013e318154c57e.
27. McCulloch JA, Young HP. Microsurgery for cervical disc disease. In: McCulloch JA, Young HP. Essential of spinal microsurgery. Philadelphia: Lippincott-Raven Publishers 1998 : 99– 185.
28. Stewart M, Johnston RA, Stewart I et al. Swallowing performance following anterior cervical spine surgery. J Neurosurg 1995; 9(5): 605– 609.
29. Frempong-Boadu A, Houten JK, Osborn B et al. Swallowing and speech dysfunction in patients undergoing anterior cervical discectomy and fusion: a prospective, objective preoperative and postperative assesment. J Spinal Disord Tech 2002; 15(5): 362– 368.
30. Riley LH 3rd, Skolasky RL, Albert TJ et al. Dysphagia after anterior cervical decompression and fusion: prevalence and risk factors from a longitudinal cohort study. Spine (Phila Pa 1976) 2005; 30(22): 2564– 2569.
31. Yue WM, Brodner W, Highland TR. Persistent swallowing and voice problems after anterior cervical discectomy anf fusion with allograft and plating: a 5 - to 11-year follow-up study. Eur Spine J 2005; 14(7): 677– 682. doi: 10.1007/ s00586-004-0849-3.
32. Kalb S, Reis MT, Cowperthwaite MC et al. Dysphagia after cervical spine surgery: incidence and risk factors. World Neurosurg 2012; 77(1): 183– 187. doi: 10.1016/ j.wneu.2011.07.004.
33. Min Y, Kim WS, Kang SS et al. Incidence of dysphagia and serial videofluoroscopic swallow study findings after anterior cervical discectomy and fusion: a prospective study. Clin Spine Surg 2016; 29(4): E177– E181. doi: 10.1097/ BSD.0000000000000060.
34. Lee M, Bazaz R, Furey C et al. The incidence of dysphagia in anterior cervical surgery as a function of plate design: a prospective study. CSRS 32nd annual meeting. Boston, MA, USA 2004.
35. Fogel GR, McDonnell MF. Surgical treatment of dysphagia after anterior cervical interbody fusion. Spine J 2005; 5(2): 140– 144. doi: 10.1016/ j.spinee.2004. 06.022.
36. Anderson KK, Arnold PM. Oropharyngeal dysphagia after anterior cervical spine surgery: a review. Global Spine J 2013; 3(4): 273– 286. doi: 10.1055/ s-0033-1354253.
37. Dhir J, Carpenter C, Pamde R et al. Radiological outcome of use of Zero P cage in cervical stabilization – short term study. Bone Joint J 2012; 94-B (Supp_X): 142.
38. Wang Z, Zhu R, Yang H et al. Zero-profile implant (Zero-p) versus plate cage benezech implant (PCB) in the treatment of single-level cervical spondylotic myelopathy. BMC Musculoskelet Disord 2015; 16 : 290. doi: 10.1186/ s12891-015-0746-4.
39. Mattei TA, Teles AR, Dinh DH. Vertebral body fracture after anterior cervical discectomy and fusion with zero-profile anchored cages in adjacent levels: a cautionary tale. Eur Spine J 2016. In press. doi: 10.1007/ s00586-015-4358-3.
40. Bartels RH, Donk RD, Feuth T. Subsidence of stand alone cervical carbon fibers cages. Neurosurgery 2006; 58(3): 502– 508. doi: 10.1227/ 01.NEU.0000197258.30821.50.
41. Wu WJ, Jiang LS, Liang Y et al. Cage subsidence does not, but cervical lordosis improvement does affect the long-term results of anterior cervical fusion with stand-alone cage for degenerative cervical disc disease: a retrospektive study. Eur Spine J 2012; 21(7): 1374– 1382. doi: 10.1007/ s00586-011-2131-9.
42. Filip M, Linzer P, Šámal F et al. Bioactive titan cage Implaspin in treatment of degenerative disease of the cervical spine-the results from 2007 till 2008. Chir Narzadow Ruchu Ortop Pol 2010; 75(1): 69– 73.
43. Lee YS, Kim YB, Park SW. Does a zero-profile anchored cage offer additional stabilization as anterior cervical plate? Spine (Phila Pa 1976) 2015; 40(10): E563– E570. doi: 10.1097/ BRS.0000000000000864.
44. Chen Y, Wang X, Lu X et al. Comparison of titanium and polyetheretherketone (PEEK) cages in the surgical treatment of multilevel cervical spondylotic myelopathy: a prospective, randomized, control study with over 7-year follow-up. Eur Spine J 2013; 22(7): 1539– 1546. doi: 10.1007/ s00586-013-2772-y.
45. Cho HJ, Hur JW, Lee JB et al. Cervical Stand-alone polyetheretherketone cage versus zero-profile anchored spacer in single-level anterior cervical discectomy and fusion: minimum 2-year assessment of radiographic and clinical outcome. J Korean Neurosurg Soc 2015; 58(2): 119– 124. doi: 10.3340/ jkns.2015.58.2.119.
46. Suchomel P, Barsa P. Náhrada krční medziobratlové ploténky vložkou Cespace bez použití kosti či její náhrady. Prospektivní studie. Acta Spondylologica 2004; 1 : 5– 9.
47. Barsa P, Suchomel P. Factors affecting sagittal malalignment due to cage subsidence in standalone cage assisted anterior cervical fusion. Eur Spine J 2007; 16(9): 1395– 1400.
48. Lim TH, Kwon H, Jeon CH et al. Effect of endplate conditions an bone mineral density on the compressive strengt of the graft-endplate interface in anterior cervical spine fusion. Spine (Phila Pa 1976) 2001; 26(8): 951– 956.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek Pacient s rozsiahlymi skorými zmenami (ASPECTS < 5) – rekanalizácia Komentár ku kontroverziámČlánek Efektivita jednostranné kochleární implantace u dospělých pacientů s těžkou poruchou sluchuČlánek Abstrakta přednášek, které odezněly na XI. neuromuskulárním kongresu Brno, 10.–11. května 2018Článek Analýza dat v neurologiiČlánek Recenze knih
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2018 Číslo 6- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Diagnostika, symptomatika a nálezy u onemocnění a poruch autonomního nervového systému v neurologii
- Pacient s rozsáhlými časnými změnami (ASPECTS < 5) – rekanalizace - ANO
- Pacient s rozsáhlými časnými změnami (ASPECTS < 5) – rekanalizace - NE
-
Pacient s rozsiahlymi skorými zmenami (ASPECTS < 5) – rekanalizácia
Komentár ku kontroverziám - Těhotenství a roztroušená skleróza z pohledu neurologa
- Kvalita života osob pečujících o pacienty s progresivním neurologickým onemocněním
- Nově vzniklý refrakterní status epilepticus a syndromy z blízkého spektra (NORSE/ FIRES)
- Efektivita jednostranné kochleární implantace u dospělých pacientů s těžkou poruchou sluchu
- Klinické výsledky krčnej diskektómie a fúzie ukotvenou klietkou – prospektívna štúdia so sledovaním 24 mesiacov
- Srovnání miniinvazivní perkutánní a klasické otevřené stabilizační operace u zlomenin Th-L páteře – retrospektivní analýza
- Rekonstrukce durálních defektů xenogenním implantátem
- Fingolimod zmírňuje harmalinem navozenou poruchu paměti spojenou s pasivním vyhýbáním a motorické poruchy u potkaního modelu esenciálního tremoru
- Fingolimod zmírňuje harmalinem navozenou poruchu paměti spojenou s pasivním vyhýbáním a motorické poruchy u potkaního modelu esenciálního tremoru - komentář k článku
- Vyhodnocení systolických a diastolických srdečních funkcí a variability srdeční frekvence u pacientů s juvenilní myoklonickou epilepsií
- Rekonstrukce přední jámy lební volným svalovým lalokem po iatrogenním poškození
- Bulharská rodina s epileptickými záchvaty jako prvním projevem familiárních cerebrálních kavernózních malformací
- Meningokoková meningitida s Chiariho malformací (typ I)
- Solitární cerebelární metastáza uterinního cervikálního karcinomu
- Abstrakta přednášek, které odezněly na XI. neuromuskulárním kongresu Brno, 10.–11. května 2018
- Analýza dat v neurologii
- Komentář k článku autorů Voháňka et al Anestezie a nervosvalová onemocnění Cesk Slov Neurol N 2018; 81/114(4): 501–514.
- Recenze knih
- Prof. MUDr. Ivan Rektor, CSc., FCMA, FANA, FEAN slaví významné životní jubileum
- Prof. MU Dr. Martin Bareš, Ph.D., padesátiletý
- Výroční kongres České neurochirurgické společnosti
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Diagnostika, symptomatika a nálezy u onemocnění a poruch autonomního nervového systému v neurologii
- Nově vzniklý refrakterní status epilepticus a syndromy z blízkého spektra (NORSE/ FIRES)
- Klinické výsledky krčnej diskektómie a fúzie ukotvenou klietkou – prospektívna štúdia so sledovaním 24 mesiacov
- Těhotenství a roztroušená skleróza z pohledu neurologa
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



