-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Závažné porodnické poranění a anální inkontinence
Severe obstetrical injuries and anal incontinence
Objective:
Commentary to article.Subject:
Review article.Setting:
Gynecological and obstetrical clinic, First Faculty of Medicine and Faculty hospital Bulovka, Prague.Subject and method:
A summary of findings of the newest studies indicated on Medline.Conclusion:
The problem of anal incontinence has a significant impact on the quality of life after its occurence and has an incidence of about 1.4% of the population. One of the risk factors is vaginal delivery. The prevalence of postpartal anal incontinence was found in one individual study to be 3-29%, the differences are certainly based on the type of questions. The same fluctuations and prevalence of anal sphincter injuries in one individual study was from 1.6 to 26.9%. The problem calls for a simple classification of obstetrical injuries and lacks a recommended approach to preventing and providing care for women with obstetrical injuries of the anal muscle sphincter.Key words:
anal incontinence, fetal incontinence, delivery, obstetrical injuries.
Autoři: J. Záhumenský
Působiště autorů: Gynekologicko-porodnická klinika 1. LF UK a FN Na Bulovce, Praha, přednosta prof. MUDr. M. Halaška, DrSc.
Vyšlo v časopise: Ceska Gynekol 2010; 75(4): 292-296
Souhrn
Cíl studie:
Komentář ke článku.Typ studie:
Souhrnný referát.Název a sídlo pracoviště:
Gynekologicko-porodnická klinika 1. LF UK a FN Na Bulovce, Praha.Předmět a metoda studie:
Souhrn výsledků z nejnovějších prací indexovaných v Medline.Závěr:
Problémy s udržením obsahu konečníku výrazně ovlivňují kvalitu života postiženého jedince a sužuje kolem 1,4 % celkové populace. Jako jeden s rizikových faktorů se udává vaginální porod. Prevalence postpartální anální inkontinence kolísá v jednotlivých studiích od 3 do 29 %, rozdíly jsou zřejmě způsobeny použitým typem dotazníků. Stejně tak kolísá i prevalence poranění análního svěrače v jednotlivých studiích od 1,6 do 26,9 %. Problémem se jeví nejednotná klasifikace porodních poranění a chybění doporučených postupů ošetření a následné péče o ženy s porodním poraněním musculus sfincter ani.Klíčová slova:
anální inkontinence, fekální inkontinence, porod, porodní poranění.PREVALENCE ANÁLNÍ INKONTINENCE
Problémy s udržením obsahu konečníku mají katastrofální vliv na společenské a pracovní uplatnění člověka a výrazně snižují kvalitu jeho života. Podle stupně projevů známe anální inkontinenci a fekální inkontinenci. Toto rozdělení není zcela přesné ani definice není zcela adekvátní, protože podobně jako u močové inkontinence velikou úlohu sehrává urgentní složka, kdy člověk je schopen vědomě udržet obsah konečníku, ale je to spojeno s výrazným dyskomfortem až bolestí.
Anální inkontinence (AI) je definovaná jako nechtěný únik obsahu konečníku, který vede k nepohodlí postižené osoby. Může jít o plyny, hleny, tekutou nebo pevnou stolici. Tato definice však vyžaduje jistou kognitivní schopnost postižené osoby, u osob v bezvědomí nebo při kvalitativní poruše vnímání je rozpoznání dyskomfortu značně obtížné. Fekální inkontinence (FI) je neschopnost udržet tekutou nebo tuhou stolici a vypudit ji ve správný čas na správném místě [3]. Celková prevalence inkontinence tuhého nebo tekutého obsahu konečníku v celkové populaci se udává 1,4 %, [31] u lidí starších 70 let, žijících v běžné komunitě stoupá na 6–7 % a u seniorů v opatřovatelské péči stoupá na 10 % [38, 40]. Epidemiologická data nepotvrzují rozdíl v prevalenci u jednotlivých pohlaví, což je překvapující, protože porod a porodní poranění se považuje za jeden z rizikových faktorů vzniku inkontinence [23, 31, 37]. Na druhé straně, jestliže ženy tvoří větší část léčené populace, je možné, že velká část symptomatických mužů nenavštíví se svým problémem lékaře. Symptomatická AI se vyskytuje u 21 % žen s močovou inkontinencí nebo s prolapsem pánevních orgánů [13]. Nejčastější příčiny anální inkontinence jsou shrnuty v tabulce 1.
Tab. 1. Příčiny anální inkontinence 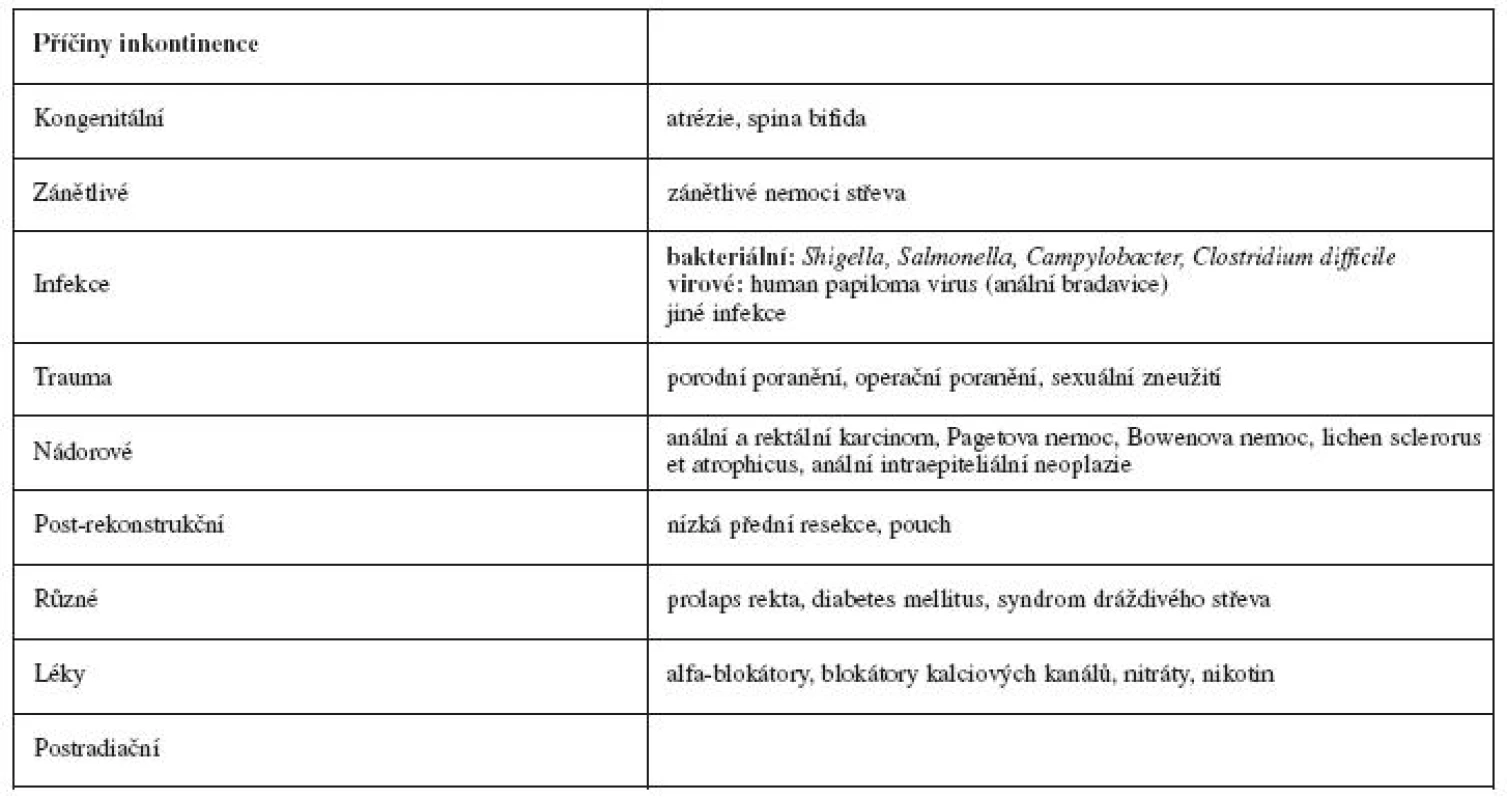
Většina autorů udává vaginální porod jako rizikový faktor vzniku AI [27]. Nejčastější příčinou postpartální AI je částečné nebo úplné poranění musculus sfincter ani. Protržení sfinkteru je spojené se signifikantním snížením jeho tonu [8, 43, 44], není však jedinou příčinou vzniku AI v souvislosti s porodem. Poranění svěrače bývá často spojeno s trakčním poraněním pudendálního nervu. Poranění je způsobeno tlakem hlavičky na pánevní dno, čímž se natahuje nerv a vytahuje se z Alcockova kanálu. Výsledkem je svalová denervace a následná reinervace dorůstáním vláken [16, 17, 34, 42].
Na rozdíl od močové inkontinence neexistuje obecně rozšířené objektivně hodnotitelné měření stupně AI, většinou se závažnost hodnotí na základě údajů pacienta. Pro hodnocení příznaků AI samotným pacientem bylo vytvořeno několik skórovacích systémů a dotazníků. Samotný dotaz na únik obsahu konečníku bývá pacientem často nesprávně interpretován, zaměňuje se urgence a nucení s nevědomým únikem. Kromě toho inkontinence stolice nemá žádnou měřitelnou variantu, která by poukazovala na závažnost postižení [14]. Nejčastěji používaný skórovací systém je založen na frekvenci výskytu inkontinence, na hodnocení kvality zdravotního stavu samotným postiženým, na potřebě nošení kontinenční pomůcky, na nutnosti přizpůsobit svoji životosprávu a na vyhledání zdravotnické pomoci [4]. Právě použití různých druhů dotazníků či skórovacích systémů vede k velkým rozdílům ve frekvenci příznaků v jednotlivých studiích.
Prevalence AI postpartum má v literatuře poměrně široký rozptyl, pohybuje se od 3 do 29 % [6, 10, 19, 24, 26, 32, 45]. Toto kolísání je způsobeno studovanou populací, typem dotazníků, času od porodu a hlavně definováním anální inkontinence. Často bývá zahrnuta i inkontinence plynů, která je poměrně častá i u zdravé populace. Nesprávně položený dotaz může být matoucí a pro hodnocení spíše zavádějící než přínosný.
PREVALENCE PORANĚNÍ III. A IV. STUPNĚ
Vyšetření po porodu signifikantně podhodnocuje výskyt postpartálního poranění svěrače [25, 35]. Okultní poranění svěrače, které se pozná endoanální sonografií se zjistí u 35 % primipar po vaginálním porodu, toto poranění je asociováno s AI ve 13–23 % [1, 12, 33]. Novější práce naopak uvádějí poměrně nižší výskyt defektů svěrače (8–16 %) a nedokazují výskyt AI v bezprostředním postpartálním období [24, 39, 45]. Metaanalýzou 717 vaginálních porodů se stanovil výskyt defektů svěrače u 26,9 % primipar a výskyt nových poranění svěrače u 8,15 % multipar [30].
Pro účinnou primární prevenci závažných perineálních poranění bychom museli mít přesně definované rizikové faktory vzniku. Tyto se liší v jednotlivých pracích. Eskandar a Shet ve skupině 2278 žen po vaginálním porodu zjistili ve 36 případech poranění 3. a 4. stupně podle RCOG (1,58 %). Jako statisticky signifikantní rizikový faktor byly prokázán první porod a okcipitoposteriorní naléhání hlavičky. Velikost plodu, extrakční operace nebyly signifikantně průkazné [11]. Další autoři udávají jako rizikový faktor vyšší věk rodičky, mediální epiziotomii a klešťový porod [7, 21, 22]. Žádná práce nepotvrdila jako rizikový faktor úroveň edukace porodníka, lateralitu mediolaterální epiziotomie nebo jinou ovlivnitelnou veličinu. Proto občasná „šikana“ ze strany starších lékařů kvůli poznané lézi análního svěrače spíše vede k nepřiznání a k neadekvátnímu ošetření mladším lékařem, než k žádoucí „nápravě“. Jedinými prokázanými možnostmi snížení prevalence poranění svěrače u porodu je částečná náhrada forcepsu vakuumextrakcí a vyvarování se provádění mediálních epiziotomií [20, 41]. Studie Matsua a spol. prokázala výrazně vyšší výskyt závažných porodních poranění po aplikaci Kristellerovy exprese [28]. I přes fakt, že nikdo z nás podle dokumentace Kristellerovu expresi nedělá, tato práce stojí za pozornost.
Nabízí se otázka provedení císařského řezu s elevací hlavičky v některých indikacích vaginálních operačních porodů. Minaglia a spol. spočítali, že v těchto případech by bylo potřeba 5 císařských řezů na prevenci jednoho poranění análního svěrače [29]. Vzhledem k tomu, že tyto akutní císařské řezy jsou rizikové ze závažného poranění dělohy i močového měchýře, jistě to není vhodný způsob prevence poranění análního sfinkteru.
PROBLÉMY S KLASIFIKACÍ
V současné době chybí jednoznačné doporučení odborných společností a kapacit ke klasifikaci, ošetření a následné péči o rozsáhlé poranění porodního poranění hráze. V současných domácích učebnicích je uvedena třístupňová klasifikace porodních poranění.
V Čechově učebnici Porodnictví z roku 1999 je definovaná ruptura hráze III. stupně takto:
„poranění je stejné jako u 2. stupně, ale je přetržen i m. sfinkter ani. Tyto ruptury dělíme ještě na
- ruptury inkompletní (stěna střeva není porušena),
- ruptury kompletní (u kterých je roztržena i stěna konečníku).“
Zwinger a spol. v učebnici Porodnictví z roku 2004 definují porodní poranění III. stupně takto:
„ruptura postihuje kromě výše zmíněných struktur hráze i m. sphincter ani, jeho roztržení může být inkompletní nebo kompletní s poraněním rekta.“
Zatímco v prvním případě chybí v klasifikaci zařazení parciální ruptury svěrače konečníku, ve druhém případě se za kompletní považuje kompletní ruptura svěrače s postižením stěny rekta, izolovaná kompletní ruptura svěrače není definována. V učebnice Moderní porodnictví od Roztočila je definice stejná jako v Čechově knize.
Kromě nesrovnalostí v klasifikaci nutno konstatovat i skutečnost, že způsobu ošetření, potřebě antibiotického krytí a následného postupu péče o porodní poranění se žádná současná česká učebnice porodnictví nevěnuje, jde o učebnice určené hlavně pro pregraduální výuku, poskytující spíše přehledné informace o oboru. Nejrozsáhlejší popis ošetření podává kniha Porodnické operace autorů Doležal a spol., chybí tu však doporučení k následné péči. Většina zahraničních textů, určených spíše pro postgraduální přípravu a každodenní praxi používá 4stupňovou klasifikaci porodních poranění.
Oslovili jsme pomocí dotazníků vedoucí pracovníky všech 101 porodnic v ČR, vrátilo se nám 55 vyplněných dotazníků. Ptali jsme se na definici, způsob ošetření a další péči u závažných porodních poranění. Když jsme zkombinovali všechny možné klasifikace poranění uvedených v dotazníku, získali jsme až 8 různých kombinací, 3stupňovou klasifikaci (s menšími odchylkami) používá 28 pracovišť, 15 pracovišť používá klasifikaci 4stupňovou, 5 pracovišť používá přímý slovní popis poranění bez klasifikace. Zbylých 7 pracovišť používá nestandardní klasifikaci.
OŠETŘENÍ A ATB KRYTÍ
Práce autorů Kališe a spol. Sutura ruptury perinea 3. a 4. stupně nabízí poměrně přesný návod na jednotnou klasifikaci, způsob ošetření a dalšího follow up, podle nejnovějších doporučení v odborné literatuře. Návod se řídí převážně doporučeními autorů Sultana a spol., průkopníků overlap metody ošetření porodních poranění řitního svěrače [36]. Potřebnost uvedené publikace možno potvrdit faktem, že v naší dotazníkové studii jsme zjistili velký nesoulad a nejednotnost v každodenní klinické praxi v jednotlivých porodnicích v otázkách ošetřující osoby, způsobu ošetření, použití šicího materiálu, použití a způsobu antibiotického krytí, dietních opatření a následného follow up u pacientek s rozsáhlým porodním poraněním. Tyto rozpory jsou způsobeny hlavně chybějícími guidelines pro tyto stavy nejenom u nás, ale i v zahraničí. V roce 1995 v databázi Cochrane Buppasiri a spol. konstatují, že není důkaz pro podporu rutinního antibiotického krytí ošetření porodních poranění IV. stupně [5]. I přesto Andrews a spol. doporučují antibiotické krytí Cefuroxim 1,5 g s Metronidazolem 500 mg intraoperačně i.v. a následně týden pokračovat v perorálním podání [2]. V roce 2008 byla publikována první randomizovaná prospektivní studie paní Duggal a spol. srovnávající jednu dávku cefalosporinu (Cefuroxim) II. generace peroperačně i.v. s placebem u porodních poranění III. a IV. stupně. Autoři v práci hodnotili jenom včasné pooperační komplikace v čase 14 dní po porodu, konkrétně sekundární hojení rány a hnisavou sekreci. I přes to potvrdili redukci těchto komplikací ve skupině žen s antibiotickou profylaxí. Z naší emailové komunikace s paní Neenou Duggal vyplynulo, že i když vidí prospěch z delšího sledování a hodnocení i výskytu dyspareunie a anální inkontinence, v práci dále autoři nepokračují [9]. Žádná studie nesrovnala jednorázové a delší antibiotické krytí. Teoreticky možno uvažovat, že hojení probíhá v poměrně vysoce infekčním terénu a delší perorální antibiotické krytí může znamenat jistou výhodu. Jako výsledek studie by bylo vhodné zhodnotit objektivní známky hojení poranění, ale i kvalitu života ošetřených žen. Cefuroxim se zdá být přiměřený lék, protože má ve svém spektru účinku i gramnegativní enterální flóru, zatímco při manipulaci s poševním prostředím stačí pokrýt hlavně grampozitivní koky (císařský řez, hysterektomie).
Pokud jde o šicí materiál, také nebyly provedeny žádné srovnávací studie. PDS II se jeví jako vhodný pro svou délku absorpce a absenci pletení. Jeho nevýhodou je poměrně vysoká materiálova paměť a o něco horší manipulace. Jako vhodná alternativa může sloužit Monocryl plus, monofilamentní materiál s antibakteriálním povlakem. Jako nevhodné se jeví rychle se vstřebávající vlákna, používaná k ošetření běžných porodnických poranění, tato vlákna poskytují krátkou podporu ke zhojení svěrače. I přesto jsou na tento účel používaná ve 13 % českých porodnic.
Kališ a spol. podobně jako Sultan a spol. nedoporučují zvláštní dietní opatření, jenom změkčující laxativa. V České republice dává 73 % pracovišť nějaký druh speciální diety, nejčastěji tekutou (40 %). V Řecku doporučuje dietní opatření 87 % porodníků, z toho 58 % tekutou dietu. Žádná laxativa nepodává v České republice 36 pracovišť a v Řecku 16 % pracovišť [18]. Na našem pracovišti preferujeme bezezbytkovou dietu a Lactulosu.
Autoři doporučují kontrolní vyšetření v čase 2-3 měsíce po porodu. S tímto se plně ztotožňuji, v tom čase již pohlavně žije až 85 % žen po porodu, a je proto možno zhodnotit kromě funkce svěrače i výskyt dyspareunie, zatímco v čase poporodní kontroly po 6 týdnech je sexuálně aktivních jenom kolem 25 % žen. Součástí vyšetření musí být starostlivá anamnéza se zaměřením se na funkci střev, močového měchýře a na sexuální funkce, následuje důkladné vaginální a rektální vyšetření, ideální je provést endoanální sonografii a manometrii [2]. V některých centrech ve světě jsou zřizovány multidisciplinární perineální kliniky [15].
V České republice nejsou ženy na kontrolu zvány v 61 % pracovišť v různých časových intervalech, 39 % pracovišť ponechává kontrolu po šestinedělí u těchto žen na obvodním gynekologovi.
MUDr. Jozef Záhumenský, PhD.
Gynekologicko porodnická klinika
FN Na Bulovce
Budínova 2
180 00 Praha 8
jozef.zahumensky@gmail.com
Zdroje
1. Andrews, V., Sultan, AH., Thakar, R., et al. Occult anal sphincter injuries - myth or reality? BJOG 2006, 113, p. 195‑200.
2. Andrews, V., Thakar, R., Sultan, AH. Outcome of obstetric anal sphincter injuries (OASIS)—role of structured management. Int Urogynecol J Pelvic Floor Dysfunct 2009, 20, p. 973-978.
3. Bartolo, DC., Paterson, HM. Anal incontinence. Best Pract Res Clin Gastroenterol 2009, 23, p. 505-515.
4. Baxter, NN., Rothenberger, DA., Lowry, AC. Measuring fecal incontinence. Dis Colon Rectum 2003, 46, p. 1591-1605.
5. Buppasiri, P., Lumbiganon, P., Thinkhamrop, J., et al. Antibiotic prophylaxis for fourth-degree perineal tear during vaginal birth. Cochrane. Database. Syst. Rev.: CD005125, 2005.
6. Chaliha, C., Sultan, AH., Bland, JM., et al. Anal function: effect of pregnancy and delivery. Am J Obstet Gynecol 2001, 185, p. 427-432.
7. Christianson, LM., Bovbjerg, VE., McDavitt, EC., et al. Risk factors for perineal injury during delivery. Am J Obstet Gynecol 2003, 189, p. 255-260.
8. de Leeuw, JW., Vierhout, ME., Struijk, PC., et al. Anal sphincter damage after vaginal delivery: relationship of anal endosonography and manometry to anorectal complaints. Dis Colon Rectum 2002, 45, p. 1004-1010.
9. Duggal, N., Mercado, C., Daniels, K., et al. Antibiotic prophylaxis for prevention of postpartum perineal wound complications: a randomized controlled trial. Obstet Gynecol 2008, 111, p. 1268-1273.
10. Eason, E., Labrecque, M., Marcoux, S., et al. Anal incontinence after childbirth. CMAJ 2002, 166, p. 326-330.
11. Eskandar, O., Shet, D. Risk factors for 3rd and 4th degree perineal tear. J Obstet Gynaecol 2009, 29, p. 119-122.
12. Faltin, DL., Boulvain, M., Irion, O., et al. Diagnosis of anal sphincter tears by postpartum endosonography to predict fecal incontinence. Obstet Gynecol 2000, 95, p. 643-647.
13. Faltin, DL., Sangalli, MR., Curtin, F., et al. Prevalence of anal incontinence and other anorectal symptoms in women. Int Urogynecol J Pelvic Floor Dysfunct 2001, 12, p. 117-120.
14. Felt-Bersma, RJ., Klinkenberg-Knol, EC., Meuwissen, SG. Anorectal function investigations in incontinent and continent patients. Differences and discriminatory value. Dis Colon Rectum 1990, 33, p. 479-485.
15. Fitzpatrick, M., Cassidy, M., O’Connell, PR., et al. Experience with an obstetric perineal clinic. Eur J Obstet Gynecol Reprod Biol 2002, 100, p. 199-203.
16. Fitzpatrick, M., O’brien, C., O’Connell, PR., et al. Patterns of abnormal pudendal nerve function that are associated with postpartum fecal incontinence. Am J Obstet Gynecol 2003, 189, p. 730-735.
17. Gregory, WT., Lou, JS., Simmons, K., et al. Quantitative anal sphincter electromyography in primiparous women with anal incontinence. Am J Obstet Gynecol 2008, 198, p. 550-556.
18. Grigoriadis, T., Athanasiou, S., Zisou, A., et al. Episiotomy and perineal repair practices among obstetricians in Greece. Int J Gynaecol Obstet 2009, 106, p. 27-29.
19. Guise, JM., Morris, C., Osterweil, P., et al. Incidence of fecal incontinence after childbirth. Obstet. Gynecol 2007, 109, p. 281-288.
20. Helwig, JT., Thorp, JM., Jr., Bowes, WA., Jr. Does midline episiotomy increase the risk of third - and fourth-degree lacerations in operative vaginal deliveries? Obstet Gynecol 1993, 82, p. 276-279.
21. Hornemann, A., Kamischke, A., Luedders, DW., et al. Advanced age is a risk factor for higher grade perineal lacerations during delivery in nulliparous women. Arch Gynecol Obstet 2009.
22. Hudelist, G., Gelle’n, J., Singer, C., et al. Factors predicting severe perineal trauma during childbirth: role of forceps delivery routinely combined with mediolateral episiotomy. Am J Obstet Gynecol 2005, 192, p. 875-881.
23. Kalantar, JS., Howell, S., Talley, NJ. Prevalence of faecal incontinence and associated risk factors; an underdiagnosed problem in the Australian community? Med. J. Aust 2002, 176, p. 54-57.
24. Kalis, V., Chaloupka, P., Turek, J., et al. [Vaginal delivery in primiparas and anal incontinence]. Ces Gynek 2003, 68, p. 312-320.
25. Kalis, V., Chudacek, Z., Stepan, J., Jr. et al. [Occult anal sphincter tear—up-to-date knowledge]. Ces Gynek 2007, 72, p. 234-240.
26. MacArthur, C., Glazener, CM., Wilson, PD., et al. Obstetric practice and faecal incontinence three months after delivery. BJOG 2001, 108, p. 678-683.
27. Madoff, RD., Parker, SC., Varma, MG., et al. Faecal incontinence in adults. Lancet 2004, 364, p. 621-632.
28. Matsuo, K., Shiki, Y., Yamasaki, M., et al. Use of uterine fundal pressure maneuver at vaginal delivery and risk of severe perineal laceration. Arch Gynecol Obstet 2009, 280, p. 781‑786.
29. Minaglia, SM., Kimata, C., Soules, KA., et al. Defining an at-risk population for obstetric anal sphincter laceration. Am J Obstet Gynecol 2009, 201, p. 526.
30. Oberwalder, M., Connor, J., Wexner, SD. Meta-analysis to determine the incidence of obstetric anal sphincter damage. Br J Surg 2003, 90, p. 1333-1337.
31. Perry, S., Shaw, C., McGrother, C., et al. Prevalence of faecal incontinence in adults aged 40 years or more living in the community. Gut 2002, 50, p. 480-484.
32. Pollack, J., Nordenstam, J., Brismar, S., et al. Anal incontinence after vaginal delivery: a five-year prospective cohort study. Obstet Gynecol 2004, 104, p. 1397-1402.
33. Roos, AM., Sultan, AH., Thakar, R. St. Mark’s incontinence score for assessment of anal incontinence following obstetric anal sphincter injuries (OASIS). Int Urogynecol J Pelvic Floor Dysfunct 2009, 20, p. 407-410.
34. Snooks, SJ., Setchell, M., Swash, M., et al. Injury to innervation of pelvic floor sphincter musculature in childbirth. Lancet 1984, 2, p. 546-550.
35. Sultan, AH., Kamm, MA., Hudson, CN., et al. Anal-sphincter disruption during vaginal delivery. N Engl J Med 1993, 329, p. 1905-1911.
36. Sultan, AH., Monga, AK., Kumar, D., et al. Primary repair of obstetric anal sphincter rupture using the overlap technique. Br J Obstet Gynaecol 1999, 106, p. 318-323.
37. Teunissen, T.A., van den Bosch, W.J., van den Hoogen, H.J. et al. Prevalence of urinary, fecal and double incontinence in the elderly living at home. Int Urogynecol J Pelvic Floor Dysfunct 2004, 15, p. 10-13.
38. Tobin, GW., Brocklehurst, JC. Faecal incontinence in residential homes for the elderly: prevalence, aetiology and management. Age Ageing 1986, 15, p. 41-46.
39. Varma, A., Gunn, J., Gardiner, A., et al. Obstetric anal sphincter injury: prospective evaluation of incidence. Dis Colon Rectum 1999, 42, p. 1537-1543.
40. Walter, S., Hallbook, O., Gotthard, R., et al. A population-based study on bowel habits in a Swedish community: prevalence of faecal incontinence and constipation. Scand J Gastroenterol 2002, 37, p. 911-916.
41. Wen, SW., Liu, S., Kramer, MS., et al. Comparison of maternal and infant outcomes between vacuum extraction and forceps deliveries. Am J Epidemiol 2001, 153, p. 103-107.
42. Wietek, BM., Hinninghofen, H., Jehle, EC., et al. Asymmetric sphincter innervation is associated with fecal incontinence after anal sphincter trauma during childbirth. Neurourol Urodyn 2007, 26, p. 134-139.
43. Wynne, JM., Myles, JL., Jones, I., et al. Disturbed anal sphincter function following vaginal delivery. Gut 1996, 39, p. 120-124.
44. Zetterstrom, J., Mellgren, A., Jensen, LL., et al. Effect of delivery on anal sphincter morphology and function. Dis Colon Rectum 1999, 42, p. 1253-1260.
45. Zetterstrom, JP., Lopez, A., Anzen, B., et al. Anal incontinence after vaginal delivery: a prospective study in primiparous women. Br J Obstet Gynaecol 1999, 106, p. 324‑330.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek vyšel v časopiseČeská gynekologie
Nejčtenější tento týden
2010 Číslo 4- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Magnosolv a jeho využití v neurologii
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
-
Všechny články tohoto čísla
- Česká perinatologie 2010: Quo vadis?
- Etika neonatální intenzivní péče
- Dystokie ramének plodu při vaginálním porodu
- Perinatální paréza brachiálního plexu
- Sutura ruptury perinea 3. a 4.stupně
- Závažné porodnické poranění a anální inkontinence
-
Rekombinantní aktivovaný faktor VII (rFVIIa) v léčbě závažného poporodního krvácení
Data z registru UniSeven v České republice -
Trombotická trombocytopenická purpura v těhotenství
Kazuistika - Ruptury dělohy v těhotenství – kazuistiky
- Analýza fragmentů volné fetální DNA v plazmě těhotných žen v průběhu těhotenství
- DNA analýza AZF oblasti Y chromozómu u Slovákov s poruchou plodnosti
- Doporučení k provádění prevence RhD aloimunizace u RhD negativních žen
- Aloimunizace těhotných žen non-RhD erytrocytárními antigeny: přehledový článek
- Lokální protilátky proti spermiím a celkové hladiny imunoglobulinů v ovulačním cervikálním hlenu
- Hodnocení kostní minerální denzity ultrazvukem patní kosti a duální rentgenovou absorpciometrií předloktí v klinické praxi
- Komplikace radikálních onkogynekologických operací
- Proces reprodukčního stárnutí ženy – jeho příčiny a možnosti ovlivnění v praxi
- Postřehy z Turnhoutu – Belgie (3.–8. 5. 2010)
- Postřehy z ENTOG exchange Genk, Belgie(3.–8. 5. 2010)
- Univ. prof. MUDr. Ján Štencl, CSc., člen ČGPS ČLS J. E. Purkyňu h. c. – sedemdesiatročný
- K významnému životnímu jubileu prof. MUDr. Z. Štembery, DrSc.
- XXII. evropský kongres perinatální medicínyGranada, Španělsko
- Zápis ze 42. konferenceSekce gynekologie dětí a dospívajících ČGPS ČLS JEP
- Reakce na Zápis z konference Sekce gynekologie dětí a dospívajících ČGPS ČLS JEP
- Prof. MUDr. David Cibula, CSc. a Doškolování lékařů LEVRET s.r.o. připravili ve spolupráci se společností Bayer s.r.o. MALÉ DOŠKOLOVACÍ DNY podzim 2010
- Akce IPVZ
- Abstrakta kongresu ČGPS SSG 3.–6. 6. 2010 v Karlových Varech
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Dystokie ramének plodu při vaginálním porodu
- Sutura ruptury perinea 3. a 4.stupně
- Perinatální paréza brachiálního plexu
- Komplikace radikálních onkogynekologických operací
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



