-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaEAU Guidelines pro laserové technologie
EAU Guidelines on laser technologies
Context:
The European Association of Urology (EAU) Guidelines Office has set up a guideline working panel to analyse the scientific evidence published in the world literature on lasers in urologic practice.Objective:
Review the physical background and physiologic and technical aspects of the use of lasers in urology, as well as current clinical results from these new and evolving technologies, together with recommendations for the application of lasers in urology. The primary objective of this structured presentation of the current evidence base in this area is to assist clinicians in making informed choices regarding the use of lasers in their practice.Evidence acquisition:
Structured literature searches using an expert consultant were designed for each section of this document. Searches were carried out in the Cochrane Database of Systematic Reviews, the Cochrane Central Register of Controlled Trials, and Medline and Embase on the Dialog/DataStar platform. The controlled terminology of the respective databases was used, and both Medical Subject Headings and EMTREE were analysed for relevant entry terms. One Cochrane review was identified.Evidence synthesis:
Depending on the date of publication, the evidence for different laser treatments is heterogeneous. The available evidence allows treatments to be classified as safe alternatives for the treatment of bladder outlet obstruction in different clinical scenarios, such as refractory urinary retention, anticoagulation, and antiplatelet medication. Laser treatment for bladder cancer should only be used in a clinical trial setting or for patients who are not suitable for conventional treatment due to comorbidities or other complications. For the treatment of urinary stones and retrograde endoureterotomy, lasers provide a standard tool to augment the endourologic procedure.Conclusions:
In benign prostatic obstruction (BPO), laser vaporisation, resection, or enucleation are alternative treatment options. The standard treatment for BPO remains transurethral resection of the prostate for small to moderate size prostates and open prostatectomy for large prostates. Laser energy is an optimal treatment method for disintegrating urinary stones. The use of lasers to treat bladder tumours and in laparoscopy remains investigational.Key words:
BPH, BPO, BPE, laser therapy, KTP PVP, LBO PVP, TURP, TUR, Ho:YAG, Tm:YAG, prostate cancer, bladder cancer, nephrectomy, endoscopy, laparoscopy, endoureterectomy, UPJ obstruction, UUT, stones, photoselective vaporisation, EAU Guidelines
Autoři: T. R. W. Herrmann 1; E. N. Liatsikos 2; U. Nagele 3; O. Traxer 4; A. S. Merseburger 1
Působiště autorů: Department of Urology and Urooncology, Medical School of Hannover, Hannover, Germany 1; Department of Urology, University Hospital of Patras, Patras, Greece 2; Department of Urology and Andrology Bezirkskrankenhaus Hall, Hall in Tirol Austria 3; Department of Urology, Hospital Tenon, Paris, France 4
Vyšlo v časopise: Urol List 2012; 10(3): 73-86
Kategorie: Guidelines
2012 European Association of Urology. Published by Elsevier B.V. All rights reserved.
Souhrn
Kontext:
Centrum Evropské urologické asociace (EAU) pro tvorbu guidelines sestavilo panel odborníků pro hodnocení vědeckých důkazů týkajících se užívání laserových technologií v urologické praxi, které byly publikovány ve světové literatuře.Cíl:
Hodnocení fyzikálních parametrů a fyziologických i technických aspektů užívání laserových technologií v urologické praxi, nejnovějších klinických výsledků a posledních technologií v této oblasti a doporučení pro užívání laseru v urologii. Primárním cílem tohoto strukturovaného přehledu nejnovějších důkazů je poskytnout informace klinickým lékařům, které jim usnadní učinit informované rozhodnutí o zařazení laserových terapií do klinické praxe.Sběr důkazů:
Materiál pro všechny kapitoly tohoto dokumentu byl získán na základě strukturovaného průzkumu literatury a konzultován s odborníky v oboru. Pro sběr dat autoři použili následující databáze: Cochrane Database of Systematic Reviews, the Cochrane Central Register of Controlled Trials a Medline/Embase on the Dialog/DataStar platform. Ve všech databázích autoři použili nástroj pro kontrolu terminologie, jednotlivé položky byly vyhledávány v Medical Subject Headings a EMTREE. Vyhledávání vygenerovalo jeden Cochrane přehled.Syntéza důkazů:
Důkazy pro nejrůznější typy laserových terapií jsou značně heterogenní (na základě data publikace). Dostupné důkazy umožňují laserovou terapii klasifikovat jako bezpečnou alternativu pro léčbu obstrukce výtoku z močového měchýře v nejrůznějších klinických scénářích jako např. refrakterní močová retence, aplikace antikoagulancií a medikace ovlivňující agregaci trombocytů. Při léčbě karcinomu močového měchýře by měla být laserová terapie vyhrazena pouze pro klinické studie nebo pacienty, kteří nejsou vzhledem k výskytu komorbidit nebo dalších komplikací vhodnými kandidáty pro běžnou léčbu. Při léčbě močových konkrementů a retrográdní endoureterotomii představuje laser standardní pomůcku pro endourologické výkony.Závěr:
Laserová vaporizace, resekce a enukleace představují alternativní metody pro léčbu benigní prostatické obstrukce (BPO). Standardní léčbou BPO nadále zůstává transuretrální resekce prostaty (u žlázy menší a střední velikosti) a otevřená prostatektomie (u žlázy větší velikosti). Laserová terapie představuje optimální modalitu pro destrukci močových kamenů. Užívání laserové terapie v rámci léčby tumorů močového měchýře a při laparoskopických operacích zůstává zatím v experimentálním stadiu. Autoři těchto guidelines hodnotí užívání laserových technologií v rámci celé řady klinických scénářů, při léčbě nejrůznějších urologických onemocnění. Laser se běžně užívá při léčbě benigní prostatické obstrukce, benigního zvětšení prostaty, karcinomu močového měchýře a ledviny a uroteliálních tumorů a struktur. Tyto techniky představují nejmodernější modalitu pro léčbu močových konkrementů. Znalost v současné době dostupných laserových zařízení a principů jejich interakce s tkání může pomoci klinickým lékařům učinit informovaný výběr.Klíčová slova:
BPH, BPO, BPE, laserová terapie, KTP PVP, LBO PVP, TURP, TUR, Ho:YAG, Tm:YAG, karcinom prostaty, karcinom močového měchýře, nefrektomie, endoskopie, laparoskopie, endoureterotomie, obstrukce UPJ, UUT, litiáza, fotoselektivní vaporizace, EAU Guidelines1. ÚVOD
Tento dokument představuje syntézu údajů EAU Guidelines pro laserové technologie publikovaných v roce 2011 [1]. Cílem autorů je doplnit informace uváděné v jednotlivých EAU Guidelines zaměřených na konkrétní orgánové soustavy, se zaměřením na technické parametry.
Užívání laseru při léčbě urologických onemocnění bylo všeobecně přijato v řadě chirurgických indikací, jako je např. litiáza, benigní prostatická obstrukce (BPO), benigní zvětšení prostaty (BPE), karcinom močového měchýře, karcinom ledviny, uroteliální tumory, striktury a řada dalších. V některých indikacích se laserová terapie stala primární metodou léčby. Tento dokument se zaměřuje na využití laserových technologií v následujících indikacích: obstrukce výtoku z močového měchýře (BOO), BPE, karcinom močového měchýře, laserem asistovaná nefrektomie, laparoskopická nervy šetřící radikální nefrektomie (LNSRP), tumory ledviny, ureterální striktura, obstrukce ureteropelvické junkce (UPJ), litiáza a tumory v horních cestách močových.
Tento dokument prezentuje nejlepší důkazy dostupné v současné době pracovní skupině guidelines. V oblasti laserových terapií, kde technologický pokrok nabírá turbulentní rychlost, je však řada technologií rychle nahrazena novějšími, a není tedy k dispozici pro dlouhodobější studium. Primárním cílem tohoto strukturovaného přehledu nejnovějších důkazů je poskytnout informace klinickým lékařům, které jim usnadní učinit informované rozhodnutí o zařazení laserových terapií do klinické praxe. Ačkoli si tato guidelines kladou za cíl pomoci lékařům při rozhodování, pouhé dodržování uvedených doporučení nemůže nikdy nahradit klinické zkušenosti. Nedílnou součástí celého procesu jsou individuální okolnosti a osobní zkušenosti, což znesnadňuje objektivní diskuzi této problematiky založenou čistě na důkazech a rovněž poukazuje na nutnost přehodnocení údajů a aktualizace guidelines v krátkém časovém horizontu.
Akronym LASER vznikl z anglického „Light Amplification by Stimulated Emission of Radiation“, což v překladu znamená zesílení světla pomocí stimulované emise záření. Zjednodušeně řečeno, laserové záření představuje koherentní světelný paprsek o úzkém vlnovém rozsahu. Laserový paprsek je monochromatické světlo ve všech oblastech viditelné i neviditelné části elektromagnetického spektra [2].
2. METODOLOGIE
Autoři provedli strukturované vyhledávání v následujících databázích: Cochrane Database of Systematic Reviews, the Cochrane Central Register of Controlled Trials a Medline/Embase on the Dialog/ /DataStar platform. Vyhledávání v databázích Medline a Embase zahrnovalo období uplynulých 25 let (od roku 1974). Samostatný průzkum literatury zaměřený na cenovou výhodnost těchto terapií vygeneroval sedm zajímavých publikací. Jednotlivé publikace byly klasifikovány podle stupně důkazů (LE), na jejichž základě jim byl přiřazen stupeň doporučení (GR) podle nejnovějšího systému EAU Guidelines Office.
3. LÉČBA OBSTRUKCE VÝTOKU Z MOČOVÉHO MĚCHÝŘE A BENIGNÍ HYPERPLAZIE PROSTATY S VYUŽITÍM LASEROVÝCH TECHNOLOGIÍ
BOO a BPE lze léčit pomocí řady nejrůznějších laserových systémů a aplikací. Laserová terapie je považována za alternativu transuretrální resekci prostaty (TURP). Různé systémy vykazují různé kvalitativní i kvantitativní účinky na tkáň (např. koagulace, vaporizace nebo resekce a enukleace pomocí incize). Cíl léčby spočívá v dosažení srovnatelné účinnosti, zlepšení symptomů i kvality života pacienta při menší morbiditě a kratší hospitalizaci než při TURP [2].
4. V SOUČASNÉ DOBĚ UŽÍVANÉ LASEROVÉ SYSTÉMY
Po první generaci laserových terapií pro léčbu BOO a BPE jsou v současné době k dispozici čtyři skupiny laserových systémů:
- Kalium-titanyl-fosfát (KTP):neodymium (Nd):yttrium-aluminium-garnet (YAG) (druhá generace harmonického skalpelu [SHG]) a LBO (lithium-borát):Nd:YAG (SHG) lasery.
- Diodové lasery (nejrůznější).
- Holmium (Ho):YAG lasery.
- Holmium (Tm):YAG lasery.
Všechny současné (i předešlé) laserové systémy pro léčbu BOO a BPE využívají jako irigační tekutinu 0,9% fyziologický roztok, což eliminuje riziko vzniku hypotonického hypervolemického TURP syndromu, jenž byl zaznamenán ve velkých studiích u 1,4 % pacientů podstupujících TURP [3].
Je třeba poznamenat, že v tomto kontextu je vhodné se vyhnout termínu green light laser vzhledem k tomu, že „zelené světlo“ označuje speciální vlastnost skupiny laserů (např. KTP fotoselektivní vaporizace prostaty (PVP) i litium-borát (LBO) PVP vyzařují zelené světlo).
4.1. Kalium-titanyl-fosfátové lasery a litium-borátové lasery
4.1.1. Urodynamické výsledky a úleva symptomů (tab. 1)
Tab. 1. Fotoselektivní vaporizace prostaty pomocí kalium-titanyl-fosfát laseru nebo litium-borát laseru: zlepšení urodynamických parametrů, symptom skóre a pokles PSA (prostatického specifického antigenu). 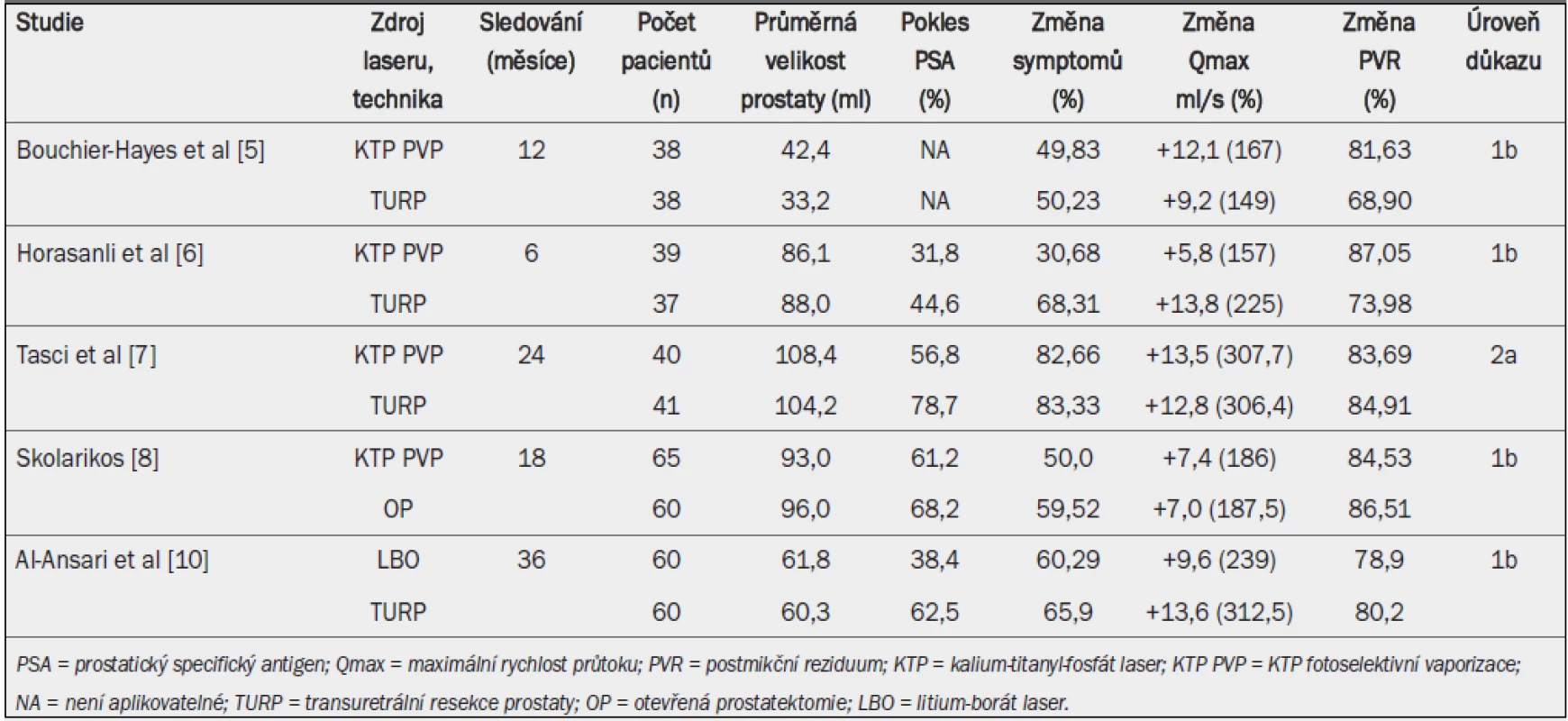
Malek et al v roce 1998 [4] prokázali proveditelnost a bezpečnost PVP s užitím 60W KTP laseru. Od této doby až do roku 2010 užívala většina studií testujících laserovou léčbu 80W KTP laser. K dispozici je pouze minimum údajů o laserech o vyšším výkonu (120W LBO laser). Téměř deset let po uvedení 532nm laseru do klinické praxe byly publikovány dvě randomizované kontrolované studie (RCT) srovnávající 80W KTP a TURP s intervalem sledování až 12 měsíců [5,6].
Jedna ze studií (RCT) prokázala po jednom roce sledování stejné výsledky jako po TURP [4], další dvě nerandomizované studie ze dvou center uvádí rozporuplné výsledky [7]. Naopak druhá RCT jasně prokázala, že TURP vedla k významnějšímu zlepšení urodynamických parametrů (maximální rychlosti průtoku (Qmax)) než KTP PVP [6]. Jiná studie srovnávající KTP PVP s otevřenou prostatektomií (OP) prokázala po 18 měsících sledování srovnatelné zlepšení Qmax, postmikčního rezidua (PVR) a srovnatelný pokles symptom skóre [8]. Léčba pomocí KTP PVP laseru byla po 12 měsících sledování spojena s vyšší mírou opakování operace u pacientů s větší prostatou (> 80 ml) než u pacientů s prostatou menší velikosti (< 80 ml) [9].
RCT srovnávající PVP pomocí LBO laseru s TURP neprokázala po 36 měsících sledování mezi oběma skupinami žádné významné rozdíly. Bylo prokázáno srovnatelné zlepšení Qmax, PVR i pokles symptom skóre, laserová léčba však byla spojena s vyšší mírou opakování léčby [10]. 13–23,1 % pacientů s větší prostatou vyžadovalo opakování výkonu [11]. Prospektivní nerandomizované studie prokázaly bezpečnost a účinnost LBO PVP u pacientů užívajících antikoagulancia perorálně [12] a rovněž u pacientů trpících retencí moči nebo pacientů s prostatou o velikosti > 80 ml [9].
Studie srovnávající KTP PVP s TURP uvádí významně delší trvání operace (OT) při KTP PVP u pacientů s prostatou větší než 80 ml, a to o 30–50 min [7]. Při užití LBO (120 W) při PVP tento rozdíl klesá na 9 min [7,10].
4.1.2. Bezpečnost a peroperační komplikace
Několik prospektivních [13] a randomizovaných kontrolovaných studií prokázalo peroperační bezpečnost PVP s užitím KTP i LBO laserů ve srovnání s TURP [6,14] i OP [8]. Bezpečnost této techniky byla prokázána rovněž při analýze pacientů s větší prostatou, pacientů užívajících antikoagulancia a pacientů trpících retencí moči [15].
RCT srovnávající 80W KTP PVP s TURP prokázala významně menší krevní ztrátu při KTP PVP (0,45 g/dl) než při TURP (1,46 g/dl; p < 0,005 [5]). Tyto výsledky potvrdila i jiná RCT srovnávající 80W KTP PVP a TURP, uvádějící při TURP 8,1% míru krevní transfuze [6]. RCT srovnávající LBO PVP s OP uvádí 0% míru nutnosti krevní transfuze při KTP PVP, ovšem 13,3% míru při OP [8]. Celkem 7,7 % pacientů podstupujících KTP vyžadovalo peroperačně konverzi na TURP pro zastavení krvácení, k němuž došlo s největší pravděpodobností v důsledku perforace kapsuly [8]. Jiná studie srovnávající LBO PVP s TURP uvádí u pacientů podstupujících TURP 20% míru transfuze, perforaci kapsuly u 16,7 % pacientů a TURP syndrom u 5 % pacientů, u pacientů po LBO PVP nebyla zaznamenána žádná z výše uvedených komplikací [10].
4.1.3. Pozdní výskyt komplikací a trvanlivost výsledků
Nejdelší interval sledování v RCT hodnotící dlouhodobou morbiditu pacientů podstupujících KTP a LBO popisuje studie srovnávající LBO PVP s TURP, kde byli pacienti sledováni po dobu 36 měsíců [10]. Nerandomizovaná studie uvádí ještě delší interval sledování 60 měsíců [16]. U 7,7 % pacientů z celkových 246 bylo nutné opakované provedení PVP v důsledku recidivujícího adenomu; u tří pacientů (1,2 %) bylo nutné provedení incize hrdla močového měchýře, čímž se míra opakované léčby zvýšila na 8,9 % [16].
RCT zahrnující šestiměsíční interval sledování uvádí, že 8,1 % pacientů podstupujících TURP a 5,1 % pacientů podstupujících KTP PVP muselo podstoupit vnitřní uretrotomii v důsledku vzniku uretrální striktury. 17,9 % pacientů léčených pomocí KTP PVP vyžadovalo opakovaný výkon v důsledku obstrukce výtoku z močového měchýře způsobené koagulační nekrózou tkáně. V obou skupinách byl zaznamenán srovnatelný výskyt retrográdní ejakulace (56,7 % u pacientů po TURP a 49,9 % u pacientů po KTP PVP) [6]. Studie srovnávající LBO PVP s TURP uvádí významně nižší míru opakované léčby u pacientů po LBO PVP (1,8 %) než po TURP (11 %). U 3,6 % pacientů po LBO PVP a 7,4 % pacientů po TURP byla provedena incize kontrakce hrdla močového měchýře [10].
Randomizované kontrolované studie poskytují důkazy o tom, že vznik přetrvávající močové inkontinence po léčbě s využitím laseru je ojedinělý. Incidence inkontinence se pohybuje mezi 1,4 % u pacientů po KTP PVP [17] a 0,7 % po LBO PVP [18].
S ohledem na zachování sexuální funkce po PVP bylo dosud publikováno pouze minimum informací. U mužů po KTP PVP zůstala po 24měsíčním sledování celková sexuální funkce zachována. U mužů s IIEF-5 skóre (International Index of Erectile Function 5) > 19 došlo k významnému poklesu střední předoperační hodnoty z 22 na 16,7 (p < 0,05) [19]. V RCT srovnávající LBO PVP s TURP nedošlo u žádného z 82 pacientů po 36 měsících sledování ke vzniku erektilní dysfunkce, incidence retrográdní ejakulace byla v obou skupinách srovnatelná (PVP 49,9 vs TURP 56,7 %; p = 0,21) [6]. Jiná studie srovnávající KTP PVP a OP uvádí, že po výkonu nedošlo k žádné změně erektilní funkce [8]. Kazuistika zabývající se PVP uvádí u pacientů s mírnou nebo mírnou až středně závažnou erektilní dysfunkcí stabilní stav nebo dokonce zlepšení erektilní funkce [20].
4.1.4. Závěry a doporučení pro užívání KTP a LBO laserů
U pacientů s prostatou malé až střední velikosti představuje standardní metodu léčby TURP (úroveň důkazu: 1a).
KTP PVP i LBO PVP představují bezpečnou a účinnou metodu léčby BOO a BPE u pacientů s prostatou malé až střední velikosti (úroveň důkazu: 1b).
Po 3–5 letech sledování je míra opakování léčby po laserové terapii i TURP srovnatelná (úroveň důkazu: 1b (po 3 letech) a 4 (po 5 letech)).
KTP PVP a LBO PVP jsou bezpečné a účinné metody i pro léčbu pacientů užívajících antikoagulancia a pacientů trpících močovou retencí (úroveň důkazu: 4 (kazuistika)).
KTP/LBO PVP jsou alternativní terapií pro léčbu BOO a BPE u pacientů s prostatou menší a střední velikosti (stupeň doporučení: A).
KTP/LBO PVP lze nabídnout jako alternativu TURP pacientům s refrakterní močovou retenc (stupeň doporučení: B).
KTP/LBO PVP lze nabídnout i pacientům užívajícím antikoagulancia (stupeň doporučení: B).
KTP/LBO PVP je bezpečná metoda pro redukci objemu u pacientů s prostatou větší velikosti (stupeň doporučení: A).
4.2. Diodové lasery
Laserové záření je generováno prostřednictvím rezonátoru nebo diody. Záření emitované diodou může mít vzhledem k odlišné vlnové délce jiné vlastnosti. Hlavní výhoda diodových laserů oproti Nd:YAG laserům spočívá v menší velikosti zařízení a mnohem vyšší účinnosti „wall--plug“ (tzn. množství energie přeměněné na laserové záření). Pouze minimum studií se doposud zabývalo klinickým využitím diodového laseru, maximální doba sledování v těchto studiích činí jeden rok.
4.2.1. Urodynamické parametry, snížení symptom skóre, snížení hladiny prostatického specifického antigenu (tab. 2)
Tab. 2. Výsledky léčby s užitím diodového laseru s ohledem na urodynamické parametry, symptom skóre a pokles hladiny prostatického specifického antigenu. 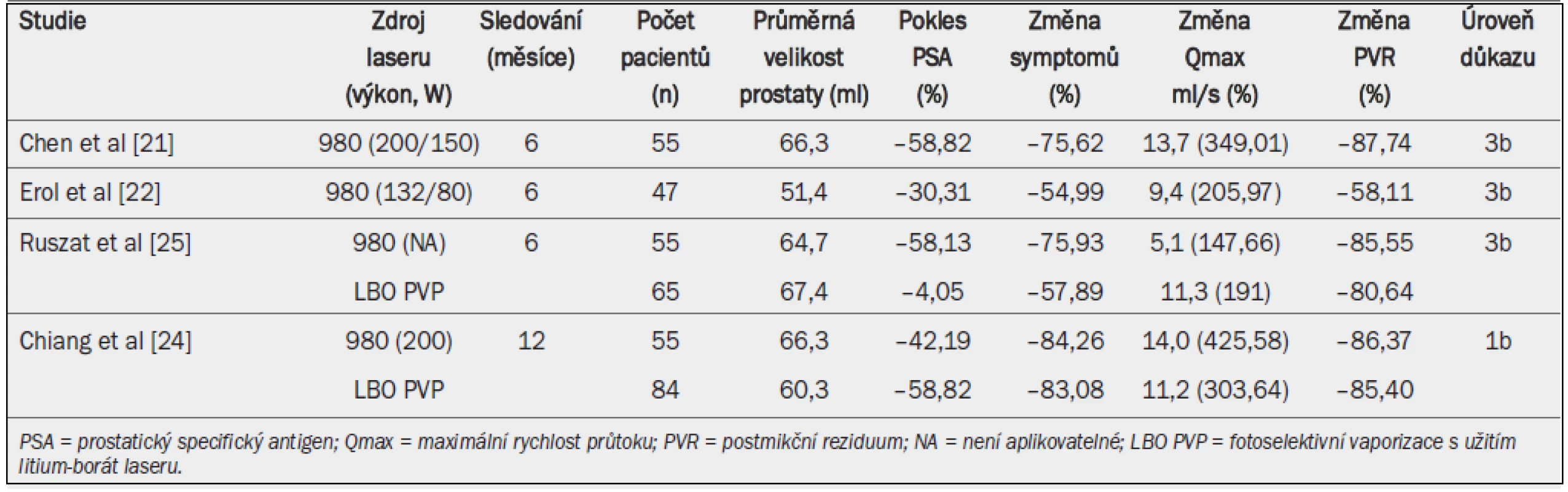
Klinická data se omezují pouze na údaje krátkého intervalu sledování (maximální interval sledování jeden rok) z prospektivních [21–23] a nerandomizovaných kontrolovaných studií (non-RCTs) [24,25]. Dvě studie srovnávají výsledek vaporizace pomocí diodového laseru s LBO PVP [24,25]. Nejvíce dat je k dispozici o léčbě pomocí 980nm diodového laseru.
Na konci sledování bylo zaznamenáno významné zlepšení urodynamických parametrů (Qmax, PVR). Dále byl zaznamenán pokles hladiny prostatického specifického antigenu (PSA), parametru vyjadřujícího redukci objemu prostatické tkáně, v rozmezí mezi 30 [22] a 58 % [21]. RCT i non-RCT však nevykazovaly významné rozdíly ve zlepšení urodynamických parametrů ani ve snížení symptom skóre [15,24].
Vaporizace prostaty pomocí diodového laseru je pravděpodobně spojena s největším výskytem pozdních komplikací. 32,1 % pacientů zařazených do kazuistik podstoupilo během 12měsíčního sledování po léčbě pomocí 980nm diodového laseru opakovaný výkon z důvodu obstrukce nekrotickou tkání nebo striktury hrdla močového měchýře [26]. Tyto výsledky podporuje jiná RCT srovnávající 980nm diodový laser s LBO: 9,6 (diodový laser) vs 3,6 % (LBO) pacientů vyžadovalo opakovaný výkon pomocí TURP v důsledku obstrukce hrdla močového měchýře, u 5,5 vs 0 % pacientů došlo ke vzniku uretrální striktury a u 1,8 vs 0 % pacientů ke vzniku litiázy [24]. Jiná studie srovnávající léčbu pomocí diodového laseru s LBO PVP uvádí vyšší míru výskytu striktury hrdla močového měchýře (14,5 vs 1,6 %; p < 0,01), vyšší míru opakované léčby (18,2 vs 1,6 %; p < 0,01) a přetrvávající stresové močové inkontinence (9,1 vs 0 %; p < 0,05) [25]. Jiné studie však uvádí pouze přechodný (po dobu dvou týdnů) výskyt kombinované urgentní a stresové inkontinence u 4,3 % pacientů [22].
4.2.2. Praktická doporučení
Údaje, jež máme k dispozici o vaporizaci pomocí diodového laseru, ukazují, že tato modalita nepředstavuje standardní metodu pro léčbu BPE. Publikace uvádí až 35% míru opakovaného provádění operace. Přechodný i permanentní výskyt inkontinence je častější než u alternativních terapií. Tato léčba však může poskytovat dobrou kontrolu krvácení během výkonu u pacientů užívajících antikoagulancia [25].
4.2.3. Doporučení pro léčbu prostaty pomocí diodových laserů
Léčba pomocí diodového laseru představuje vhodnou alternativu pro pacienty s BOO a BPE a pacienty s poruchou krvácivosti anebo pacienty užívající antikoagulancia (úroveň důkazu/stupeň doporučení 1b/C).
4.3. Holmium (Ho:YAG) laser
Při enukleaci prostaty pomocí holmium laseru (HoLEP) oddělují bublinky páry vrstvy tkáně narušením jejich spojení [27]. Při léčbě měkkých tkání se vaporizace tkáně vyznačuje způsobem, jakým bublinky páry poškozují tkáň, a laserové záření je absorbováno tkání, což vysvětluje bílý fibrózní povrch operačního místa během léčby měkkých tkání pomocí holmium laseru při současné irigaci. Účinek léčby na tkáň je okamžitý a umožňuje vynikající hemostázu. Tab. 3 ukazuje přehled srovnání výsledků léčby pomocí holmium laseru, otevřené operace a TURP.
Tab. 3. Výsledky HoLAP, HoLRP, a HoLEP s ohledem na zlepšení urodynamických parametrů, symptom skóre a pokles hladiny prostatického specifického antigenu. 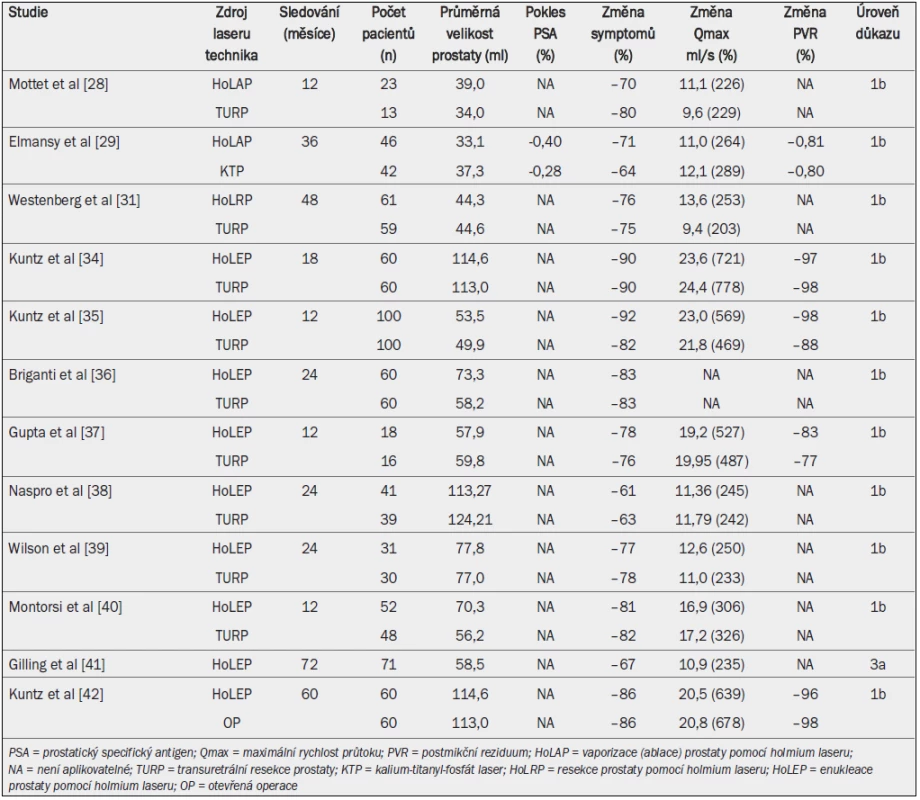
4.3.1. Vaporizace (ablace) prostaty pomocí holmium laseru
Dosud bylo publikováno pouze minimum informací o vaporizaci (ablaci) prostaty pomocí holmium laseru (HoLAP). Jediná RCT srovnává HoLAP o výkonu 60 W a 80 W vs TURP u 36 pacientů [28]. Studie uvádí nejednoznačné zlepšení Qmax po 3, 6, i 12 měsících po výkonu; léčba vedla k 39% (HoLAP) a 47% (TURP) zmenšení objemu prostaty. Bohužel zatím žádná RCT nesrovnává účinnost nové HoLAP o výkonu 100 W s TURP ani otevřenou operací. Jedna RCT srovnávající 100W HoLAP s KTP PVP uvádí výsledky po kratší i střední době sledování. 12,2 % pacientů léčených pomocí HoLAP a 15,3 % pacientů léčených pomocí KTP PVP užívalo antikoagulancia. Mezi oběma metodami nebyly zaznamenány žádné rozdíly s výjimkou délky operace, která byla 1,5krát delší při HoLAP než při KTP [29].
4.3.2. Resekce prostaty pomocí holmium laseru
Narozdíl od HoLAP vaporizace využívá resekce prostaty pomocí holmium laseru (HoLRP) odpařování k excizi malých kousků prostaty. Malé kousky prostatické tkáně se tak dostávají do močového měchýře, odkud jsou na konci výkonu vypláchnuty stříkačkou podobně jako při TURP. Technika HoLRP je vhodná pouze pro léčbu prostaty malé až střední velikosti [30,31].
4.3.3. Enukleace prostaty pomocí holmium laseru
Enukleace prostaty pomocí holmium laseru (HoLEP) spočívá na stejném fyzikálním principu jako HoLRP. Zavedení HoLEP představuje významný technický krok kupředu. Celé laloky jsou enukleovány, přesunuty do močového měchýře a morcelovány [32] nebo fragmentovány pomocí TUR kličky na úrovni hrdla močového měchýře („mushroom technique“) [33].
Metaanalýza prokázala tendenci zlepšení symptom skóre po HoLEP, a to během celého intervalu sledování (až 30 měsíců), s větší průměrnou změnou pooperačních parametrů. Rozdíly mezi jednotlivými studiemi však nejsou statisticky významné (vážený průměrný rozdíl: –0,82; 95% CI, –1,76 až 0,12; p = 0,09), se srovnatelnou Qmax po 12 měsících sledování. U pacientů po HoLEP byla zaznamenána významně vyšší Qmax než u pacientů po TURP (vážený průměrný rozdíl: 1,48 ml/s; 95% CI, 0,58–2,40; p = 0,002) [43].
Jiná metaanalýza prokázala, že HoLEP je spojena s kratší dobou katetrizace než TURP (17,7–31,0 vs 43,4–57,8 hod; p < 0,001) i kratší dobou hospitalizace (27,6–59,0 vs 48,3–85,5 hod; p = 0,001). TURP je naopak spojena s kratším trváním výkonu (33,1–73,8 vs 62,1–94,6 min; p = 0,001) [44].
V uplynulých několika letech byla publikována řada studií popisujících střednědobé a dlouhodobé výsledky HoLEP a HoLEP ve srovnání s TURP. Gilling et al [41] publikovali dlouhodobé údaje po průměrné době sledování 6,1 roku (rozmezí 4,1 a 8,1 roku), které prokazují, že výsledky HoLEP jsou trvalé, a většina pacientů je s výkonem spokojena. U pacientů s prostatou o objemu >> 100 ml dosahuje HoLEP stejného zlepšení mikčních parametrů jako otevřená operace, se srovnatelně nízkou mírou nutnosti opakovat operaci po pěti letech sledování.
4.3.4. Doporučení pro léčbu pomocí holmium (Ho:YAG) laseru
Léčbu pomocí HoLAP lze nabídnout pacientům s BOO nebo BPE s prostatou malé až střední velikosti (úroveň důkazu/stupeň doporučení: 1b/A).
Léčbu pomocí HoLRP lze nabídnout pacientům s BOO nebo BPE s prostatou malé až střední velikosti (úroveň důkazu/ /stupeň doporučení: 1b/A).
Léčbu pomocí HoLEP lze nabídnout všem pacientům s BOO nebo BPE (úroveň důkazu/stupeň doporučení: 1a/A).
Léčbu pomocí HoLEP lze nabídnout pacientům trpícím chronickou močovou retencí (úroveň důkazu/stupeň doporučení: 2b/B).
Léčbu pomocí HoLEP lze nabídnout i pacientům užívajícím antikoagulancia nebo medikaci ovlivňující agregaci trombocytů (úroveň důkazu/stupeň doporučení: 2b/B).
4.4. Thulium (Tm:YAG) lasery
Laserové záření je emitováno na vlnové délce přibližně 2 013 nm v kontinuálním režimu [45]. Absorpce thulium laseru ve tkáni a ve vodě je srovnatelná s holmium laserem, kontinuální vyzařování však umožňuje lepší odpařování tkáně. Tento typ laseru však není vhodný pro litotrypsi.
Doposud byly popsány čtyři různé technické přístupy [46]:
- Tm:YAG vyparizace prostaty (ThuVAP)
- Tm:YAG vapo-resekce (ThuVARP)
- Tm:YAG vapo-enukleace (ThuVEP)
- Tm:YAG laserová enukleace prostaty (ThuLEP)
Retrospektivní studie prokázala bezpečnost ThuVAP/ThuVARP u pacientů užívajících antikoagulancia [47].
4.4.1. Vaporizace prostaty pomocí thulium laseru
ThuVARP je technika, při níž je prostatická tkáň resekována podobně jako při TUR. Jedna RCT [48] a jedna non-RCT [49] srovnávají účinnost ThuVARP s monopolární TURP. Oba výkony dosahovaly srovnatelných klinických výsledků a zlepšení urodynamických parametrů při nižší morbiditě. Tyto výsledky potvrzují i další prospektivní studie [50,51] (tab. 4). U pacientů léčených pomocí Tm:YAG bylo zaznamenáno menší krvácení, nižší míra transfuze a kratší interval katetrizace i kratší doba hospitalizace než u pacientů podstupujících TURP [48,49].
Tab. 4. Výsledky ThuVAP, ThuVARP a ThuVEP s ohledem na zlepšení urodynamických parametrů. 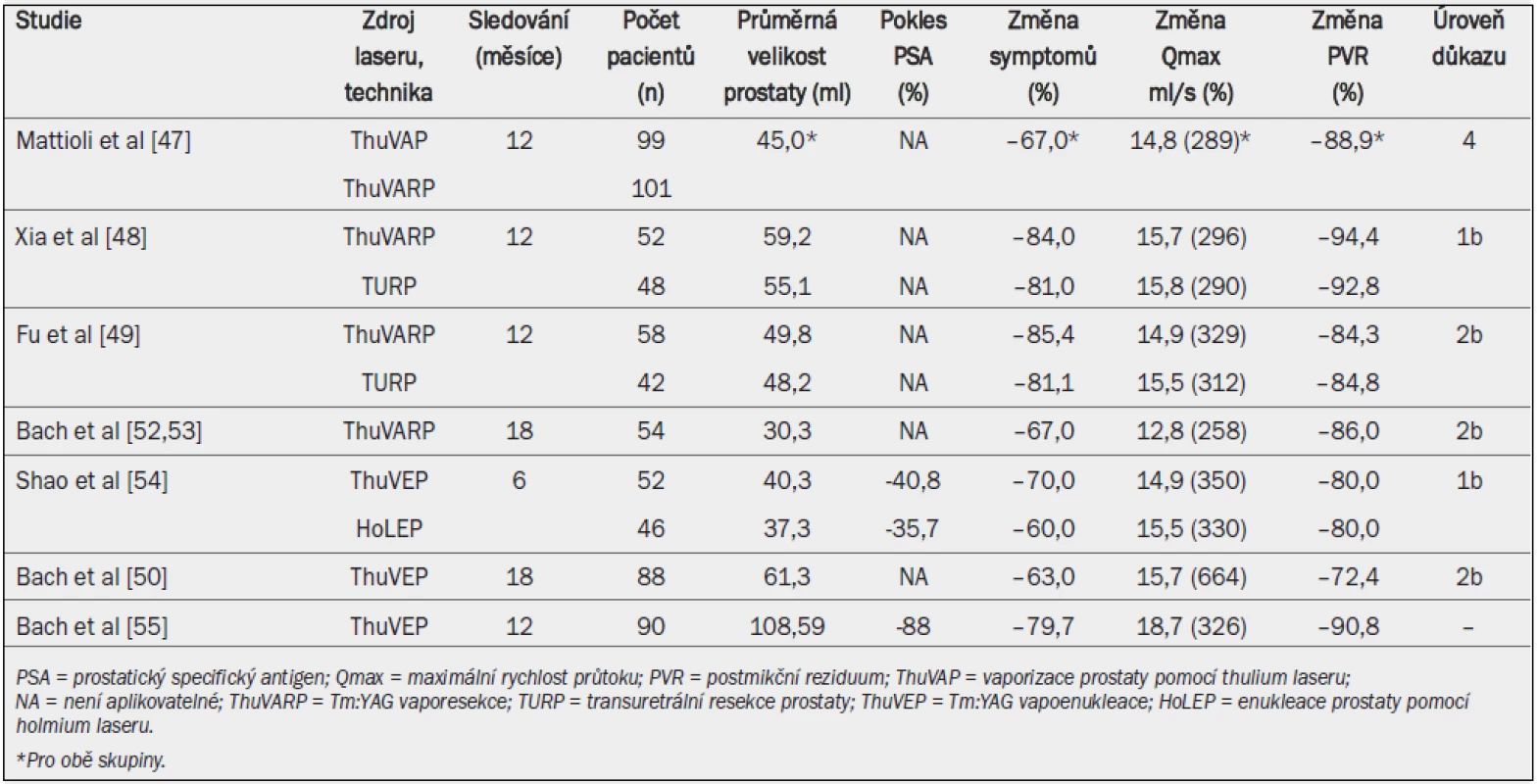
4.4.2. Vapoenukleace prostaty pomocí thulium laseru
Vývoj operační léčby prostaty pomocí Tm:YAG laseru je velmi podobný historii léčby Ho:YAG laserem. ThuVEP byl poprvé využit v roce 2008 při léčbě pacientů s větší prostatou [56].
Klinická účinnost ThuVEP vs HoLEP byla testována v jedné prospektivní RCT [54] a třech prospektivních non-RCT [46,50, 55,56] v různých klinických scénářích u pacientů s vysokým rizikem [57] a pacientů trpících retencí [51]. Během 18měsíčního sledování byla zaznamenána nízká míra peroperační morbidity, účinná redukce tkáně a konzistentní zlepšení klinických symptomů [46]. U pacientů léčených pomocí Tm:YAG laseru byla zaznamenána menší krevní ztráta než u pacientů léčených pomocí HoLEP, během krátkého intervalu sledování tří měsíců však byla v obou skupinách zaznamenána stejně účinná deobstrukce [54]. Všechny ostatní studie [46,50,51,56,57] uvádí klinické i urodynamické výsledky v souladu s dříve publikovanými studiemi (tab. 4) a rovněž trvalé zlepšení mikční funkce během 18 měsíců sledování. Po výkonu byl zaznamenán pokles hladiny PSA (parametru vyjadřujícího pokles objemu prostaty) o 56 a 88 % [55,58].
ThuLEP je na rozdíl od ThuVEP transuretrální technika, při níž se provádí rozsáhlá tupá preparace adenomu podobně jako u otevřené operace. Doposud byl uveřejněn pouze popis této techniky, bez jakýchkoli klinických údajů [59].
4.4.3. Závěry a doporučení pro užívání thulium-yttrium-aluminium-garnet laserů
Jedna RCT a jedna nerandomizovaná prospektivní kontrolovaná studie zahrnující pacienty s prostatou malé a střední velikosti prokázala, že ThuVARP dosahuje srovnatelné účinnosti jako TURP. Pacienti podstupující léčbu pomocí Tm:YAG laseru vyžadovali kratší dobu katetrizace i kratší dobu hospitalizace. U pacientů podstupujících laserovou léčbu byl zaznamenán významně nižší výskyt nepříznivých příhod než u pacientů léčených pomocí TURP (peroperační a pooperační krvácení) (úroveň důkazu: 1b).
Pouze jediná RCT s krátkou dobou sledování srovnává ThuVEP s HoLEP. Tři prospektivní studie s 18měsíčním sledováním prokázaly účinnost ThuVEP, nízkou míru výskytu peroperačních komplikací i nižší míru opakované léčby (úroveň důkazu: 1b).
V současné době očekáváme výsledky studií srovnávajících ThuVEP a ThuLEP s HoLEP. HoLEP představuje v současné době nejvíce prozkoumanou techniku transuretrální enukleace, velmi zajímavé jsou dlouhodobé anatomické údaje (úroveň důkazu: 4).
ThuVARP představuje alternativu k TURP při léčbě prostatické žlázy malé a střední velikosti (úroveň důkazu/stupeň doporučení: 1b/A).
ThuVARP a ThuVEP jsou vhodnými modalitami pro léčbu pacientů, u nichž hrozí riziko krvácení anebo kteří užívají antikoagulancia (úroveň důkazu/stupeň doporučení: 3b/C).
ThuVEP lze nabídnout jako alternativu k TURP, HoLEP i OP pacientům s prostatou větší velikosti (úroveň důkazu/stupeň doporučení: 1b,2b/B).
5. UŽÍVÁNÍ LASEROVÝCH TECHNOLOGIÍ PŘI LÉČBĚ KARCINOMU MOČOVÉHO MĚCHÝŘE
Užívání laserových technologií v urologii jako první popsali Staehler et al v roce 1978 [60]. Tito autoři popsali úspěšnou destrukci tumorů močového měchýře pomocí Nd:YAG laseru. Laserová ablace při léčbě karcinomu močového měchýře byla dosud hodnocena pouze pomocí retrospektivních analýz bez odebrání vzorku biopsie. Většina studií pochází z jediného centra a zahrnuje pouze malý počet pacientů (úroveň důkazu: 3/4). Tumory močového měchýře byly poprvé resekovány en bloc v roce 2001 pomocí holmium laseru. Maligní onemocnění v močovém měchýři bylo poprvé resekováno pomocí thulium laseru v roce 2008 [61]. Ačkoli se při léčbě tumorů močového měchýře využívají nejrůznější typy laserů, jednotlivá zařízení nebyla dosud srovnávána v žádné prospektivní studii.
Několik nekontrolovaných retrospektivních studií srovnává TUR močového měchýře (TURB) s laserovou terapií [62]. Celková míra výskytu komplikací se pohybovala v rozmezí 5,1–43 %. Uváděná morbidita a komplikace zahrnovaly případy infekce močových cest (až 24 %), krvácení (2,8–8 %), krvácení vyžadujícího transfuzi (0,9–13 %) a perforaci močového měchýře (1,3–5 %). Užívání holmium nebo thulium laseru při en bloc resekci může pomoci při hodnocení přesnosti patologického stadia a grade primárních tumorů močového měchýře [63,64]. V současné době dostupné údaje neumožňují predikovat míru progrese onemocnění. Míra recidivy po léčbě karcinomu močového měchýře pomocí holmium laseru se zdá být srovnatelná nebo nižší (na základě v současné době dostupných údajů) než po TURB. Tab. 5 uvádí přehled srovnání výsledků laserové léčby povrchového karcinomu močového měchýře.
Tab. 5. Laserová léčba povrchového karcinomu močového měchýře. 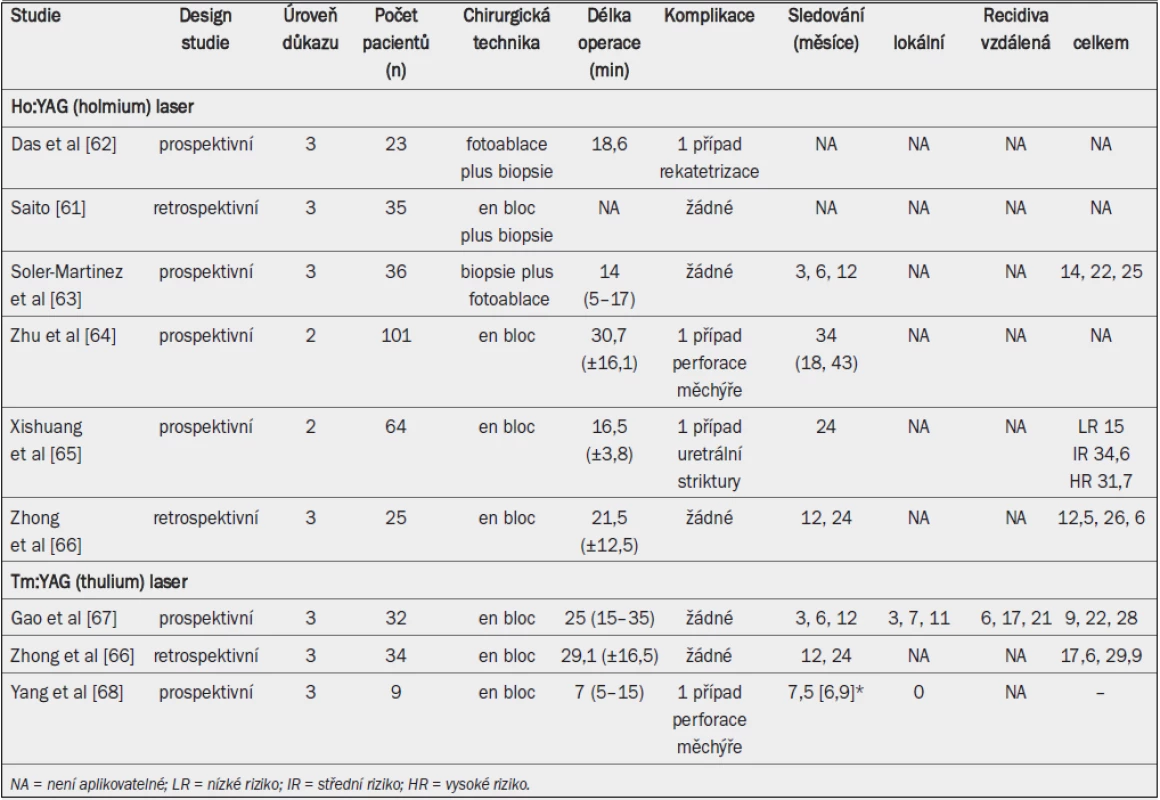
5.1. Závěry a doporučení pro laserovou léčbu tumorů močového měchýře
Lasery mají své uplatnění při resekci, koagulaci a enukleaci tumorů močového měchýře neivadujících svalovinu (úroveň důkazu: 3).
Zlatým standardem nadále zůstává transuretrální resekce (úroveň důkazu: 1a).
Při laserové koagulaci není odebrána žádná tkáň pro stanovení patologického stadia.
Dlouhodobá míra recidivy a progrese není u těchto nových technik známa.
V současné době nejsou k dispozici žádné údaje, které by prokazovaly benefit jednoho zařízení oproti dalšímu s ohledem na patologický nález v močovém měchýři.
Komplikace obvykle přímo souvisí s vlnovou délkou laseru (hloubkou penetrace) a operační technikou.
Při léčbě karcinomu močového měchýře by měla být laserová terapie vyhrazena pouze pro klinické studie nebo pacienty, kteří nejsou vzhledem k výskytu komorbidit nebo dalších komplikací vhodnými kandidáty pro běžnou léčbu (stupeň doporučení: C).
6. VYUŽITÍ LASERU PŘI LAPAROSKOPICKÝCH/ENDOSKOPICKÝCH VÝKONECH
6.1. Laserem asistovaná parciální resekce ledviny
Při laparoskopické parciální resekci ledviny (PN) je v současné době nezbytné zasvorkování hilu, jež umožní vytvoření bezkrevného pole pro excizi ledvinné tkáně. Zasvorkování hilu však zvyšuje obtížnost výkonu jednak vzhledem k časovému omezení a rovněž vzhledem k významnému riziku, jež představuje delší trvání teplé ischemie a následné zhoršení renální funkce. Laserová technologie představuje slibnou alternativu pro excizi tumoru při zajištění vodotěsnosti pelvikaliceálního systému a hemostáze o přijatelné délce s okluzí hilu i bez ní.
Několik experimentálních studií prokázalo účinnost laserem asistované PN v nejrůznějších experimentálních kontextech. Dosud však bylo publikováno pouze osm malých studií testujících laserem asistovanou PN, z nichž pouze ve dvou případech byla PN prováděna laparoskopicky (jedna běžná a jedna robotická PN) [69–76] (úroveň důkazu: 3). Dostupné důkazy jsou tedy nedostačující a před zařazením této metody mezi standardní alternativy nefron šetřící operaci je nutný další výzkum.
6.1.1. Závěry týkající se laserově asistované parciální resekce ledviny
Současná data týkající se nefron šetřící operace s využitím laseru jako ablativní techniky jsou neprůkazná.
Předběžné výsledky ukazují, že laserově asistovaná laparoskopická PN je proveditelná i bez zasvorkování hilu (úroveň důkazu: 3).
U lidí nebyl zaznamenán žádný výskyt závažných komplikací (úroveň důkazu: 3).
Laserově asistovaná PN je slibnou alternativou pro operaci ledviny, jež si zaslouží další hodnocení v klinických studiích.
6.2. Laserově asistovaná laparoskopická nervy šetřící radikální prostatektomie
Experimentální a předběžné klinické údaje prokazují příslib budoucího využití laserových technologií v rámci LNSRP [77].
6.2.1. Závěry týkající se laserem asistované laparoskopické nervy šetřící radikální prostatektomie
K dispozici je pouze minimum údajů, které prozatím neumožňují vyvodit bezpečné závěry.
Předběžné výsledky ukazují, že laserem asistovaná LNSRP je proveditelná metoda, která může potenciálně zlepšovat zachování prostatických neurovaskulárních svazků (úroveň důkazu: 3).
Laserem asistovanou LNSRP je třeba nadále považovat za experimentální metodu.
7. INTERSTICIÁLNÍ LASEROVÁ ABLACE TUMORŮ LEDVINY
Současný konsenzus podporuje užívání termální koagulace při léčbě malých tumorů ledviny jako alternativní metodu pouze u vybraných pacientů s dalšími komorbiditami, které z nich činí nevhodné kandidáty pro PN [78]. Klinické zkušenosti s léčbou tumorů ledviny pomocí intersticiální laserové ablace jsou zatím velmi omezené.
7.1. Závěry a doporučení týkající se léčby tumorů ledviny pomocí intersticiální laserové ablace
K dispozici jsou pouze nedostatečné údaje, které neumožňují vyvodit bezpečné závěry s ohledem na onkologický výsledek a bezpečnost léčby (úroveň důkazu: 4).
Intersticiální laserovou ablaci tumorů ledviny je nutné prozatím považovat za experimentální metodu (úroveň důkazu: 4).
Laserově asistovaná laparoskopická PN, laserově asistovaná LNSRP i laserová intersticiální koagulace tumoru ledviny jsou zatím v experimentálním stadiu a měly by být indikovány pouze v rámci klinických studií (stupeň doporučení: C).
8. RETROGRÁDNÍ LASEROVÁ ENDOURETEROTOMIE
Endoureterotomie je často indikována jako léčba první volby u pacientů s benigními ureterálními strikturami. Od svého zavedení v roce 1997 se retrográdní laserová endoureterotomie stala běžně rozšířenou technologií v rámci tohoto výkonu [79]. Publikace zabývající se tímto přístupem jsou založeny na retrospektivních analýzách (tj. studie z jediného centra) [79–88] (úroveň důkazu: 3/4). Data týkající se účinnosti laserové endoureterotomie se jednoznačně neshodují. Velké rozdíly v uváděně míře úspěšnosti mezi jednotlivými publikacemi jsou pravděpodobně zapříčiněny skutečností, že benigní ureterální striktura je tvořena několika odlišnými jednotkami, z nichž každá může reagovat na laserovou endoureterotomii odlišně. Bohužel není k dispozici dostatek velkých retrospektivních studií, které by definovaly, u kterého typu striktury je tento druh léčby účinný a u kterého nikoli (úroveň důkazu: 4).
Vzhledem k absenci velkých studií a pouze minimu studií zahrnujících dlouhodobé údaje nebyla dosud stanovena střední doba do selhání léčby. Byl zaznamenán případ recidivy striktury i 18 měsíců po výkonu, nejpravděpodobněji se však recidiva prokáže během prvních tří měsíců (úroveň důkazu: 3). Po laserové incizi je močovod běžně dilatován pomocí balonku nebo je pacientovi zaveden ureterální stent (po dobu čtyř týdnů až šesti měsíců). Tyto praktiky pravděpodobně zlepšují dlouhodobou účinnost (úroveň důkazu: 4). Doposud však není k dispozici dostatek studií, které by srovnávaly selhání léčby u pacientů, kterým byla provedena dilatace pomocí balonku nebo zaveden ureterální stent, a u pacientů, kterým nikoli.
8.1. Závěry a doporučení pro retrográdní laserovou endoureterotomii
Retrográdní laserová endoureterotomie je bezpečnou metodou léčby ureterální striktury (úroveň důkazu: 3).
Zlatým standardem nadále zůstává otevřená chirurgická revize (úroveň důkazu: 1a).
Ureterální striktury různé etiologie reagují na léčbu odlišným způsobem (úroveň důkazu: 2b).
Ve vybraných případech může míra úspěšnosti dosahovat až 90 %.
Při léčbě striktur ureteroenterické anastomózy dosahuje laserová endoureterotomie pouze chabého výsledku (úroveň důkazu: 3).
Pozdní výskyt recidivy striktury lze očekávat až do 18. měsíce po výkonu (úroveň důkazu: 3).
Retrográdní endoureterotomii lze považovat za modalitu první volby pro léčbu ureterální striktury (stupeň doporučení: C).
Pacienti vyžadují delší sledování (stupeň doporučení: C).
9. RETROGRÁDNÍ LASEROVÁ ENDOPYELOTOMIE PŘI LÉČBĚ OBSTRUKCE URETEROPELVICKÉ JUNKCE
Publikace zabývající se retrográdní laserovou endopyelotomií většinou vychází z retrospektivních analýz (tj. studie z jediného centra poskytující důkazy 3. a 4. úrovně) [91,92]. Optimální indikací pro laserovou endopyelotomii je krátká (< 2 cm) UPJ obstrukce vnitřního původu při současné absenci pánve větších rozměrů, vyššího odstupu močovodu, rozdílu ve funkci ledvin < 20 % a ipsilaterální nefrolitiázy (úroveň důkazu: 4). Při užití specifických kritérií pro výběr pacientů se uvádí až 80% míra úspěšnosti léčby, ve vybraných případech léčených zkušeným urologem dokonce ještě vyšší (úroveň důkazu: 4). U pacientů s UPJ vnějšího původu a u pacientů s horší funkcí ledviny a závažnou hydronefrózou se uvádí nižší míra úspěšnosti [91]. Retrográdní laserová endopyelotomie dosahuje o něco horších výsledků než otevřená pyeloplastika (úroveň důkazu: 2b).
9.1. Závěry a doporučení pro laserovou léčbu obstrukce ureteropelvické junkce
Retrográdní laserová endopyelotomie je bezpečnou modalitou pro léčbu obstrukce UPJ (úroveň důkazu: 3).
Za zlatý standard je považována otevřená či laparoskopická pyeloplastika (úroveň důkazu: 1a).
Ve vybraných případech může míra úspěšnosti dosahovat až 90 %.
Léčba je spojena s minimální morbiditou a výskyt závažných komplikací je ojedinělý (úroveň důkazu: 3).
K selhání léčby může dojít až po jednom roce po výkonu (úroveň důkazu: 3).
Retrográdní laserovou endopyelotomii lze zařadit mezi modality pro léčbu první volby (stupeň doporučení: C).
Pacient by měl být sledován alespoň jeden rok po výkonu (stupeň doporu-čení: C).
Otevřená nebo laparoskopická pyeloplastika zůstává možností volby u pacientů, u nichž došlo k selhání minimálně invazivní léčby (stupeň doporučení: C).
Je nutné identifikovat křížící cévy, což má význam zejména pro snížení výskytu krvácivých komplikací (stupeň doporu-čení: B).
Zavedení ureterálního stentu před výkonem může ovlivnit účinnost operace (stupeň doporučení: C).
10. TRANSURETRÁLNÍ LASEROVÁ URETROTOMIE
Transuretrální laserová uretrotomie s využitím Nd:YAG laseru byla poprvé popsána v roce 1979 [93]. Od té doby se laserová uretrotomie rozšířila po celém světě jako běžná urologická technika pro léčbu uretrální striktury. Publikace zabývající se tímto přístupem jsou založeny na retrospektivních analýzách (tj. studie z jediného centra poskytující důkazy 3. nebo 4. úrovně) [94–111]. Tato metoda dosahuje dobrých výsledků při léčbě kratších striktur (úro-veň důkazu: 3). Při léčbě delších striktur (> 1,5 cm) a recidivujících striktur však byly zaznamenány méně příznivé výsledky (úroveň důkazu: 3).
10.1. Závěry a doporučení pro transuretrální laserovou uretrotomii
Transuretrální laserová uretrotomie představuje bezpečnou modalitu pro léčbu uretrální striktury (úroveň důkazu: 3).
Zlatým standardem nadále zůstává optická uretrotomie pomocí studeného skalpelu (úroveň důkazu: 1a).
Ve vybraných případech byla zazna-menána až 100% úspěšnost (úroveň důkazu: 3).
Léčba je spojena s minimální morbiditou a výskyt závažných komplikací je ojedinělý (úroveň důkazu: 3).
Transuretrální laserová uretrotomie se může stát jednou z modalit pro léčbu (první volby) benigní uretrální striktury (stupeň doporučení: C).
11. KLINICKÉ VYUŽITÍ LASERU PŘI LÉČBĚ KONKREMENTŮ A TUMORŮ V HORNÍCH CESTÁCH MOČOVÝCH
Celé horní cesty močové jsou přístupné pomocí flexibilního endoskopu. Endo-skopická intrakorporální laserová litotrypse se běžně užívá při léčbě konkrementů lokalizovaných v horních cestách močových [112,113]. Laserová zařízení představují ideální technologii pro retrográdní intrarenální operace a perkutánní přístupy [114]. Ve více než 90 % pří-padů je dosaženo úspěšné fragmentace konkrementů.
Ho:YAG lasery přenáší energii obvykle prostřednictvím pulzů za pomoci termomechanického účinku. Ve srovnání s Nd:YAG lasery dochází při užití Ho:YAG laseru (při nízkém výkonu) k minimálnímu přesunu fragmentů a retrográdní propulzi. Absence silných vln u holmium laseru zabraňuje fenoménu retropulze.
11.1. Uroteliální tumory a konkrementy lokalizované v horních cestách močových
Cílem konzervativní léčby uroteliálních tumorů lokalizovaných v horních cestách močových (UUT-UT) je zachování funkce ledviny [115]. Volba pacientů pro nefron šetřící operaci vyžaduje přesné stanovení stadia tumoru (pomocí počítačové tomografie, biopsie). Absolutně nezbytné je odebrání reprezentativních vzorků umožňujících posoudit hloubku invaze.
Ačkoli nefroureterektomie představuje i nadále zlatý standard, nejnovější publikace doporučují pro léčbu UUT-UT laserovou terapii. Pacienti podstupující tuto terapii však vyžadují pečlivé a dlouhodobé sledování [116]. Na rozdíl od resekce tumoru (holmium/thulium) nejsou při vaporizaci tumoru (Nd:YAG/holmium/ /thulium) k dispozici vzorky pro patologické vyšetření.
11.2. Závěry a doporučení pro laserovou léčbu konkrementů v horních cestách močových a uroteliálních tumorů
Nefroureterektomie nadále představuje zlatý standard pro léčbu uroteliálních tumorů UUT (úroveň důkazu: 1a).
Pulzní laserové záření představuje při užití endoskopu účinnou a bezpečnou léčbu UUT konkrementů.
Laser představuje bezpečnou modalitu pro destrukci konkrementů v horních cestách močových (úroveň důkazu: 1).
Laserová ablace může být u pacientů s normální kontralaterální ledvinou bezpečnou alternativou k nefroureterektomii pro léčbu malých karcinomů z přechodných buněk nízkého grade lokalizovaných v horních cestách močových (stupeň doporučení: B).
Endoskopická konzervativní léčba může být upřednostňována u pacientů s vysokým rizikem, ale rovněž u pacientů s bilaterálním onemocněním, solitární ledvinou nebo zhoršenou funkcí ledviny (stupeň doporučení: C).
Zdroje
1. Herrmann TRW, Nagele U, Traxer O, Merseburger AS. EAU guidelines on lasers and technologies. Arnhem, the Netherlands: European Association of Urology; 2011.
2. Hoffman RM, MacDonald R, Wilt TJ. Laser prostatectomy for benign prostatic obstruction. Cochrane Database Syst Rev 2004, CD001987.
3. Reich O, Gratzke C, Bachmann A et al. Morbidity, mortality and early outcome of transurethral resection of the prostate: a prospective multicenter evaluation of 10,654 patients. J Urol 2008; 180(1): 246–249.
4. Malek RS, Barrett DM, Kuntzman RS. High-power potassium-titanyl - phosphate (KTP/532) laser vaporization prostatectomy: 24 hours later. Urology 1998; 51(2): 254–256.
5. Bouchier-Hayes DM, Anderson P, Van Appledorn S et al. KTP laser versus transurethral resection: early results of a randomized trial. J Endourol 2006; 20(8): 580–585.
6. Horasanli K, Silay MS, Altay B et al. Photoselective potassium titanyl phosphate (KTP) laser vaporization versus transurethral resection of the prostate for prostates larger than 70 mL: a short-term prospective randomized trial. Urology 2008; 71(2): 247–251.
7. Tasci AI, Tugcu V, Sahin S et al. Rapid communication: photoselective vaporization of the prostate versus transurethral resection of the prostate for the large prostate: a prospective nonrandomized bicenter trial with 2-year follow-up. J Endourol 2008; 22(2): 347–353.
8. Skolarikos A, Papachristou C, Athanasiadis G et al. Eighteen-month results of a randomized prospective study comparing transurethral photoselective vaporization with transvesical open enucleation for prostatic adenomas greater than 80 cc. J Endourol 2008; 22(10): 2333–2340.
9. Pfitzenmaier J, Gilfrich C, Pritsch M et al. Vaporization of prostates of > or =80 mL using a potassium-titanyl-phosphate laser: midterm - results and comparison with prostates of <80 mL. BJU Int 2008; 102(3): 322–327.
10. Al-Ansari A, Younes N, Sampige VP et al. GreenLight HPS 120-W laser vaporization versus transurethral resection of the prostate for treatment of benign prostatic hyperplasia: a randomized clinical trial with midterm follow-up. Eur Urol 2010; 58(3): 349–355.
11. Rajbabu K, Chandrasekara SK, Barber NJ et al. Photoselective vaporization of the prostate with the potassiumtitanyl - phosphate laser in men with prostates of >100 mL. BJU Int 2007; 100(3): 593–598.
12. Ruszat R, Wyler S, Forster T et al. Safety and effectiveness of photoselective vaporization of the prostate (PVP) in patients on ongoing oral anticoagulation. Eur Urol 2007; 51(4): 1031–1041.
13. Ruszat R, Seitz M, Wyler SF et al. GreenLight laser vaporization of the prostate: single-center experience and long-term results after 500 procedures. Eur Urol 2008; 54(4): 893–901.
14. Tugcu V, Tasci AI, Sahin S et al. Comparison of photoselective vaporization of the prostate and transurethral resection of the prostate: a prospective nonrandomized bicenter trial with 2-year follow-up. J Endourol 2008; 22(7): 1519–1525.
15. Ruszat R, Wyler S, Seifert H-H et al. Photoselective vaporization of the prostate: subgroup analysis of men with refractory urinary retention. Eur Urol 2006; 50(5): 1040–1049.
16. Hai MA. Photoselective vaporization of prostate: five-year outcomes of entire clinic patient population. Urology 2009; 73(4): 807–810.
17. Te AE, Malloy TR, Stein BS et al. Impact of prostate-specific antigen level and prostate volume as predictors of efficacy in photoselective vaporization prostatectomy: analysis and results of an ongoing prospective multicentre study at 3 years. BJU Int 2006; 97(6): 1229–1233.
18. Choi B, Tabatabaei S, Bachmann A et al. GreenLight HPS 120-W laser for benign prostatic hyperplasia: comparative complications and technical recommendations. Eur Urol Suppl 2008; 7 : 384–392.
19. Bruye’re F, Puichaud A, Pereira H et al. Influence of photoselective vaporization of the prostate on sexual function: results of a prospective analysis of 149 patients with long-term follow-up. Eur Urol 2010; 58(2): 207–211.
20. Kavoussi PK, Hermans MR. Maintenance of erectile function after photoselective vaporization of the prostate for obstructive benign prostatic hyperplasia. J Sex Med 2008; 5(11): 2669–2671.
21. Chen CH, Chiang PH, Chuang YC et al. Preliminary results of prostate vaporization in the treatment of benign prostatic hyperplasia by using a 200-W high-intensity diode laser. Urology 2010; 75(3): 658–663.
22. Erol A, Cam K, Tekin A et al. High power diode laser vaporization of the prostate: preliminary results for benign prostatic hyperplasia. J Urol 2009; 182 : 1078–1082.
23. Rieken M, Kang HW, Koullick E et al. Laser vaporization of the prostate in vivo: experience with the 150-W 980-nm diode laser in living canines. Lasers Surg Med 2010; 42(8): 736–742.
24. Chiang PH, Chen CH, Kang CH et al. GreenLight HPS laser 120-W versus diode laser 200-W vaporization of the prostate: comparative clinical experience. Lasers Surg Med 2010; 42(7): 624–629.
25. Ruszat R, Seitz M, Wyler SF et al. Prospective single-centre comparison of 120-W diode-pumped solid-state high-intensity system laser vaporization of the prostate and 200-W high-intensive diode-laser ablation of the prostate for treating benign prostatic hyperplasia. BJU Int 2009; 104(6): 820–825.
26. Rieken M, Wyler S, Muller G et al. Laser vaporization of the prostate: intermediate-term follow-up with the 200Whigh-intensity diode (HiDi) laser system [abstract 589]. Eur Urol Suppl 2009;8 : 269.
27. Teichmann HO, Herrmann TR, Bach T. Technical aspects of lasers in urology. World J Urol 2007; 25(3): 221–225.
28. Mottet N, Anidjar M, Bourdon O et al. Randomized comparison of transurethral electroresection and holmium: YAG laser vaporization for symptomatic benign prostatic hyperplasia. J Endourol 1999; 13(2): 127–130.
29. Elmansy HM, Elzayat E, Elhilali MM. Holmium laser ablation versus photoselective vaporization of prostate less than 60 cc: long-term results of a randomized trial. J Urol 2010; 184(5): 2023–2028.
30. Kabalin JN, Mackey MJ, Cresswell MD et al. Holmium: YAG laser resection of prostate (HoLRP) for patients in urinary retention. J Endourol 1997; 11(4): 291–293.
31. Westenberg A, Gilling P, Kennett K et al. Holmium laser resection of the prostate versus transurethral resection of the prostate: results of a randomized trial with 4-year minimum long-term followup. J Urol 2004; 172(2): 616–619.
32. Fraundorfer MR, Gilling PJ. Holmium: YAG laser enucleation of the prostate combined with mechanical morcellation: preliminary results. Eur Urol 1998; 33(1): 69–72.
33. Hochreiter WW, Thalmann GN, Burkhard FC et al. Holmium laser enucleation of the prostate combined with electrocautery resection: the mushroom technique. J Urol 2002; 168 (4 Pt 1): 1470–1474.
34. Kuntz RM, Lehrich K, Ahyai S. Transurethral holmium laser enucleation of the prostate compared with transvesical open prostatectomy: 18-month follow-up of a randomized trial. J Endourol 2004; 18(2): 189–191.
35. Kuntz RM, Ahyai S, Lehrich K et al. Transurethral holmium laser enucleation of the prostate versus transurethral electrocautery resection of the prostate: a randomized prospective trial in 200 patients. J Urol 2004; 172(3): 1012–1016.
36. Briganti A, Naspro R, Gallina A et al. Impact on sexual function of holmium laser enucleation versus transurethral resection of the prostate: results of a prospective, 2-center, randomized trial. J Urol 2006; 175(5): 1817–1821.
37. Gupta N, Sivaramakrishna, Kumar R, Dogra PN, Seth A. Comparison of standard transurethral resection, transurethral vapour resection and holmium laser enucleation of the prostate for managing benign prostatic hyperplasia of >40 g. BJU Int 2006; 97(1): 85–89.
38. Naspro R, Suardi N, Salonia A et al. Holmium laser enucleation of the prostate versus open prostatec-tomy for prostates >70 g: 24 - month follow-up. Eur Urol 2006; 50(3): 563–568.
39. Wilson LC, Gilling PJ, Williams A et al. A randomised trial comparing holmium laser enucleation versus transurethral resection in the treatment of prostates larger than 40 grams: results at 2 years. Eur Urol 2006; 50(3): 569–573.
40. Montorsi FNR, Salonia A, Suardi N et al. Holmium laser enucleation versus transurethral resection of the prostate: results from a 2-center prospective randomized trial in patients with obstructive benign prostatic hyperplasia. J Urol 2008; 179 (5 Suppl): S87–90.
41. Gilling PJ, Aho TF, Frampton CM et al. Holmium laser enucleation of the prostate: results at 6 years. Eur Urol 2008; 53(4): 744–749.
42. Kuntz RM, Lehrich K, Ahyai SA. Holmium laser enucleation of the prostate versus open prostatectomy for prostates greater than 100 grams: 5-year follow-up results of a randomised clinical trial. Eur Urol 2008; 53(1): 160–168.
43. Lourenco T, Pickard R, Vale L et al. Benign Prostatic Enlargement team. Alternative approaches to endoscopic ablation for benign enlargement of the prostate: systematic review of randomized controlled trials. BMJ 2008; 337: a449.
44. Tan A, Liao C, Mo Z et al. Meta-analysis of holmium laser enucleation versus transurethral resection of the prostate for symptomatic prostatic obstruction. Br J Surg 2007; 94(10): 1201–1208.
45. Bach T, Netsch C, Haecker A et al. Thulium: YAG laser enucleation (VapoEnucleation) of the prostate: safety and durability during intermediate-term follow-up. World J Urol 2010; 28(1): 39–43.
46. Bach T, Xia S, Yang Y et al. Thulium:YAG 2 mm cw laser prostatectomy: where do we stand? World J Urol 2010; 28(2): 163–168.
47. Mattioli S, Munoz R, Recasens R et al. Treatment of benign prostatic hyperplasia with the Revolix laser [in Spanish]. Arch Esp Urol 2008; 61(9): 1037–1043.
48. Xia S-J, Zhuo J, Sun X-W et al. Thulium laser versus standard transurethral resection of the prostate: a randomized prospective trial. Eur Urol 2008; 53(2): 382–390.
49. Fu WJ, Zhang X, Yang Y et al. Comparison of 2-microm continuous wave laser vaporesection of the prostate and transurethral resection of the prostate: a prospective nonrandomized trial with 1 - year follow-up. Urology 2010; 75(1): 194–199.
50. Bach T, Netsch C, Haecker A et al. Thulium: YAG laser enucleation (VapoEnucleation) of the prostate: safety and durability during intermediate-term follow-up. World J Urol 2010; 28(1): 39–43.
51. Bach T, Herrmann TRW, Haecker A et al. Thulium: yttrium-aluminium-garnet laser prostatectomy in men with refractory urinary retention. BJU Int 2009; 104(3): 361–364.
52. Bach T, Herrmann TR, Ganzer R et al. RevoLix vaporesection of the prostate: initial results of 54 patients with a 1-year follow-up. World J Urol 2007; 25(3): 257–262.
53. Bach T, Herrmann TR, Ganzer R et al. [Thulium:YAG vaporesection of the prostate. First results [in German]. Urologe A 2009; 48(5): 529–534.
54. Shao Q, Zhang FB, Shang DH et al. Comparison of holmium and thulium laser in transurethral enucleation of the prostate [in Chinese]. Zhonghua Nan Ke Xue 2009; 15(4): 346–349.
55. Bach T, Netsch C, Pohlmann L et al. Thulium: YAG vapoenucleation in large volume prostates. J Urol 2011; 186(6): 2323–2327.
56. Bach T, Wendt-Nordahl G, Michel MS et al. Feasibility and efficacy of thulium:YAG laser enucleation (VapoEnucleation) of the prostate. World J Urol 2009; 27(4): 541–545.
57. Bach T, Herrmann TRW, Netsch C et al. 1917 Vapoenucleation of the prostate using the thulium:YAG 2 Micron CW Laser in high-risk patients. J Urol 2010; 183 (4 Suppl 1): e745–746.
58. Fu WJ, Hong BF, Yang Y et al. Vaporesection for managing benign prostatic hyperplasia using a 2 microm continuous-wave laser: a prospective trial with 1-year follow-up. BJU Int 2009; 103(3): 352–356.
59. Herrmann TR, Bach T, Imkamp F et al. Thulium laser enucleation of the prostate (ThuLEP): transurethral anatomical prostatectomy with laser support. Introduction of a novel technique for the treatment of benign prostatic obstruction. World J Urol 2010; 28(1): 45–51.
60. Staehler G, Schmiedt E, Hofstetter A. Destruction of bladder neoplasms by means of transurethral neodym-YAG-laser coagulation [in German]. Helv Chir Acta 1978; 45(3): 307–311.
61. Saito S. Transurethral en bloc resection of bladder tumors. J Urol 2001; 166(6): 2148–2150.
62. Das A, Gilling P, Fraundorfer M. Holmium laser resection of bladder tumors (HoLRBT). Tech Urol 1998; 4(1): 12–14.
63. Soler-Martinez J, Vozmediano-Chicharro R, Morales-Jimenez P et al. Holmium laser treatment for low grade, low stage, noninvasive bladder cancer with local anesthesia and early instillation of mitomycin C. J Urol 2007; 178(6): 2337–2339.
64. Zhu Y, Jiang X, Zhang J et al. Safety and efficacy of holmium laser resection for primary nonmuscle-invasive bladder cancer versus transurethral electroresection: single-center experience. Urology 2008; 72(3): 608–612.
65. Xishuang S, Deyong Y, Xiangyu C et al. Comparing the safety and efficiency of conventional monopolar, plasmakinetic, and holmium laser transurethral resection of primary non-muscle invasive bladder cancer. J Endourol 2010; 24(1): 69–73.
66. Zhong C, Guo S, Tang Y et al. Clinical observation on 2 micron laser for non-muscle-invasive bladder tumor treatment: singlecenter experience. World J Urol 2010; 28(2): 157–161.
67. Gao X, Ren S, Xu C et al. Thulium laser resection via a flexible cystoscope for recurrent non-muscle-invasive bladder cancer: initial clinical experience. BJU Int 2008; 102(9): 1115–1118.
68. Yang Y, Wei ZT, Zhang X et al. Transurethral partial cystectomy with continuous wave laser for bladder carcinoma. J Urol 2009; 182(1): 66–69.
69. Barzilay B, Lijovetzky G, Shapiro A et al. The clinical use of CO2 laser beam in the surgery of kidney parenchyma. Lasers Surg Med 1982; 2(1): 81–87.
70. Hodgson DK, Rajbabu K, Graziano M et al. Appraisal of a novel procedure: potassium titanyl phosphate (KTP) laser laparoscopic partial nephrectomy. J Endourol 2008; 22 : 159–212.
71. Gruschwitz T, Stein R, Schubert J et al. Laser-supported partial nephrectomy for renal cell carcinoma. Urology 2008; 71(2): 334–336.
72. Korhonen AK, Talja M, Karlsson H et al. Contact Nd: YAG laser and regional renal hypothermia in partial nephrectomy. Ann Chir Gynaecol Suppl 1993; 206 : 59–62.
73. Lotan Y, Gettman MT, Ogan K et al. Clinical use of the holmium:YAG laser in laparoscopic partial nephrectomy. J Endourol 2002; 16(5): 289–292.
74. Malloy TR, Schultz RE, Wein AJ et al. Renal preservation utilizing neodymium:YAG laser. Urology 1986; 27(2): 99–103.
75. Merguerian PA, Seremetis G. Laser-assisted partial nephrectomy in children. J Pediatr Surg 1994; 29(7): 934–936.
76. Rosemberg SK. Clinical experience with carbon dioxide laser in renal surgery. Urology 1985; 25(2): 115–118.
77. Gianduzzo TR, Chang CM, El-Shazly M et al. Laser nerve-sparing laparoscopic radical prostatectomy: a feasibility study. BJU Int 2007; 99(4): 875–879.
78. Lovisolo JA, Legramandi CP, Fonte A. Thermal ablation of small renal tumors—present status. ScientificWorldJournal 2007; 7 : 756–767.
79. Singal RK, Denstedt JD, Razvi HA et al. Holmium: YAG laser endoureterotomy for treatment of ureteral stricture. Urology 1997; 50(6): 875–880.
80. Corcoran AT, Smaldone MC, Ricchiuti DD et al. Management of benign ureteral strictures in the endoscopic era. J Endourol 2009; 23(11): 1909–1912.
81. Fu YM, Ni SB, Chen QY et al. Treatment of ureteral obstruction by holmium:YAG laser endoureterotomy: a report of 18 cases [in Chinese]. Zhonghua Yi Xue Za Zhi 2009; 89(5): 335–337.
82. Gdor Y, Gabr AH, Faerber GJ et al. Success of laser endoureterotomy of ureteral strictures associated with ureteral stones is related to stone impaction. J Endourol 2008; 22(11): 2507–2511.
83. Gnessin E, Yossepowitch O, Holland R et al. Holmium laser endoureterotomy for benign ureteral stricture: a single center experience. J Urol 2009; 182(6): 2775–2779.
84. Hibi H, Ohori T, Taki T et al. Long-term results of endoureterotomy using a holmium laser. Int J Urol 2007; 14(9): 872–874.
85. Kourambas J, Delvecchio FC, Preminger GM. Low-power holmium laser for the management of urinary tract calculi, structures, and tumors. J Endourol 2001; 15(5): 529–532.
86. Lane BR, Desai MM, Hegarty NJ et al. Long--term efficacy of holmium laser endoureterotomy for benign ureteral strictures. Urology 2006; 67(5): 894–897.
87. Laven BA, O’Connor RC, Steinberg GD et al. Long-term results of antegrade endoureterotomy using the holmium laser in patients with ureterointestinal strictures. Urology 2001; 58(6): 924–929.
88. Lin CM, Tsai TH, Lin TC et al. Holmium:yttrium-aluminum-garnet laser endoureterotomy for benign ureteral strictures: a singlecentre experience. Acta Chir Belg 2009; 109(6): 746–750.
89. Razdan S, Silberstein IK, Bagley DH. Ureteroscopic endoureterotomy. BJU Int 2005; 95 (Suppl 2): 94–101.
90. Watterson JD, Sofer M, Wollin TA et al. Holmium: YAG laser endoureterotomy for ureterointestinal strictures. J Urol 2002; 167(4): 1692–1695.
91. Biyani CS, Cornford PA, Powell CS. Ureteroscopic endopyelotomy with the holmium:YAG laser. mid-term results. Eur Urol 2000; 38(2): 139–143.
92. Giddens JL, Grasso M. Retrograde ureteroscopic endopyelotomy using the holmium:YAG laser. J Urol 2000; 164(5): 1509–1512.
93. Bulow H, Bulow U, Frohmuller HG. Transurethral laser urethrotomy in man: preliminary report. J Urol 1979; 121(3): 286–287.
94. Becker HC, Miller J, Noske HD et al. Transurethral laser urethrotomy with argon laser: experience with 900 urethrotomies in 450 patients from 1978 to 1993. Urol Int 1995; 55(3): 150–153.
95. Bloiso G, Warner R, Cohen M. Treatment of urethral diseases with neodymium:YAG laser. Urology 1988; 32(2): 106–110.
96. Dogra PN, Ansari MS, Gupta NP et al. Holmium laser corethrough urethrotomy for traumatic obliterative strictures of urethra: initial experience. Urology 2004; 64(2): 232–235
97. Dogra PN, Nabi G. Core-through urethrotomy using the neodymium: YAG laser for obliterative urethral strictures after traumatic urethral disruption and/or distraction defects: long-term outcome. J Urol 2002; 167 (2 Pt 1): 543–546.
98. Dogra PN, Nabi G. Nd-YAG laser core-through urethrotomy in obliterative posttraumatic urethral strictures in children. Pediatr Surg Int 2003; 19(9–10): 652–655.
99. Eltahawy E, Gur U, Virasoro R et al. Management of recurrent anastomotic stenosis following radical prostatectomy using holmium laser and steroid injection. BJU Int 2008; 102(7): 796–798.
100. Faerber GJ, Park JM, Bloom DA. Treatment of pediatric urethral stricture disease with the neodymium:yttrium-aluminum-garnet laser. Urology 1994; 44(2): 264–267.
101. Futao S, Wentong Z, Yan Z et al. Application of endoscopic Ho:YAG laser incision technique treating urethral strictures and urethral atresias in pediatric patients. Pediatr Surg Int 2006; 22(6): 514–518.
102. Guo F, Lu H, Wang G et al. Transurethral 2-mm laser in the treatment of urethral stricture. World J Urol 2010; 28(2): 173–175.
103. Guo FF, Lu H, Wang GJ et al. Efficacy of transurethral 2 microm laser urethrotomy in the treatment of urethral stricture and atresia [in Chinese]. Zhonghua Yi Xue Za Zhi 2008; 88(18): 1270–1272.
104. Gurdal M, Tekin A, Yucebas E et al. Contact neodymium: YAG laser ablation of recurrent urethral strictures using a side-firing fiber. J Endourol 2003; 17(9): 791–794.
105. Hossain AZ, Khan SA, Hossain S et al. Holmium laser urethrotomy for urethral stricture. Bangladesh Med Res Counc Bull 2004; 30(2): 78–80.
106. Kamal BA. The use of the diode laser for treating urethral strictures. BJU Int 2001; 87(9): 831–833.
107. Matsuoka K, Inoue M, Iida S et al. Endoscopic antegrade laser incision in the treatment of urethral stricture. Urology 2002; 60(6): 968–972.
108. Schmidlin F, Oswald M, Iselin C et al. Vaporization of urethral stenosis using the KTP 532 laser [in French]. Ann Urol (Paris) 1997; 31(1): 38–42.
109. Turek PJ, Malloy TR, Cendron M et al. KTP-532 laser ablation of urethral strictures. Urology 1992; 40(4): 330–334.
110. Vicente J, Salvador J, Caffaratti J. Endoscopic urethrotomy versus urethrotomy plus Nd-YAG laser in the treatment of urethral stricture. Eur Urol 1990; 18(3): 166–168.
111. Xiao J, Wu B, Chen LW et al. Holmium laser urethrotomy for male urethral stricture [in Chinese]. Zhonghua Nan Ke Xue 2008; 14(8): 734–736.
112. Patel SR, Haleblian GE. Ureteroscopic management of renal calculi in a pelvic kidney. Med Health R I 2009; 92(10): 342.
113. Weizer AZ, Springhart WP, Ekeruo WO et al. Ureteroscopic management of renal calculi in anomalous kidneys. Urology 2005; 65(2): 265–269.
114. Sun Y, Gao X, Zhou T et al. 70W holmium: yttrium-aluminumgarnet laser in percutaneous nephrolithotomy for staghorn calculi. J Endourol 2009; 23(10): 1687–1691.
115. Elliott DS, Blute ML, Patterson DE et al. Longterm follow-up of endoscopically treated upper urinary tract transitional cell carcinoma. Urology 1996; 47(6): 819–825.
116. Gaboardi F, Bozzola A, Dotti E et al. Conservative treatment of upper urinary tract tumors with Nd:YAG laser. J Endourol 1994; 8(1): 37–41.
Štítky
Dětská urologie Urologie
Článek Ze zahraničních periodikČlánek Slovo úvodem
Článek vyšel v časopiseUrologické listy
Nejčtenější tento týden
2012 Číslo 3- Infekce močových cest u dospělých – mezery v současných guidelines a doporučení pro klinickou praxi
- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Prevence opakovaných infekcí močových cest s využitím přípravku Uro-Vaxom
- Nitrofurantoin s řízeným uvolňováním: osvědčená účinnost, lepší snášenlivost a méně tablet při akutní cystitidě
- Význam monitorování hladiny anti-Xa u pacientů užívajících profylaktické dávky enoxaparinu − série kazuistik
-
Všechny články tohoto čísla
- Minimálně invazivní, ablační techniky při léčbě malých renálních tumorů
- Lokalizované nádory ledvin, epidemiologie, etiologie, chirurgická léčba, operační postupy a jejich indikace, role lymfadenektomie
- Roboticky asistovaná radikální cystektomie: technika podle Mayo Clinic
- Slovo úvodem
- Kontinentní a inkontinentní derivace moči, měchýř šetřící postupy
- Opakovaná hospitalizace a míra výskytu komplikací u pacientů po PCNL v závislosti na komorbidních faktorech
- Hodnota léčby, riziko a zodpovědnost v urologické praxi
- Kompletní duplikace měchýře a uretry jako organická příčina dysfunkce dolních močových cest
- Raritní komplikace zavedení double J stentu – migrace do pravé síně srdeční
- Současný pohled na léčbu malých nádorů ledvin
- Ze zahraničních periodik
- EAU Guidelines pro laserové technologie
- Urologické listy
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Raritní komplikace zavedení double J stentu – migrace do pravé síně srdeční
- Kontinentní a inkontinentní derivace moči, měchýř šetřící postupy
- Současný pohled na léčbu malých nádorů ledvin
- Roboticky asistovaná radikální cystektomie: technika podle Mayo Clinic
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



