-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaNávrh indexu správné terapeutické praxe pro zdravotní pojišťovny v České republice: podíl chráněných aminopenicilinů v preskripci pracovišť praktických lékařů
Autoři: M. Prokeš; J. Suchopár
Vyšlo v časopise: Reviz. posud. Lék., 22, 2019, č. 4, s. 91-96
Kategorie: Původní práce • Souhrnná sdělení • Kazuistiky
ÚVOD
Antimikrobiální rezistence je stále vážnější hrozbou pro celosvětové veřejné zdraví, která vyžaduje opatření ve všech vládních sektorech a ve společnosti. Toto nebezpečí je všeobecně přijímané i v České republice (ČR): podle zákona č. 372/2011 Sb., o poskytování zdravotních služeb, je každý poskytovatel zdravotní péče povinen dbát na takové používání antibiotik u konkrétního pacienta, aby došlo k omezování rizika vzestupu antibiotické rezistence (§ 47, odst. 3, písmeno c). Jistě není třeba dodávat, že pravomoci, respektive povinnosti zdravotních pojišťoven ve smyslu kontroly odůvodněnosti léčebného procesu se zvláštním zřetelem na předepisování léčivých přípravků stanovuje § 42 zákona č. 48/1997 Sb., o veřejném zdravotním pojištění.
PRESKRIPCE ANTIBIOTIK A VZNIK REZISTENCE MIKROBŮ
Podle analýzy Evropského centra pro kontrolu a prevenci infekcí (European Centre for Disease Control and Prevention, ECDC) umírá v Evropské unii 25 000 pacientů ročně v souvislosti s infekcemi vyvolanými multirezistentními bakteriemi [1]. Zpráva EARS-Net v roce 2016 [2] dokládá existenci velkých geografických rozdílů ve výskytu antibiotické rezistence (dále jen rezistence) na úrovni jednotlivých států. Nejvyšší podíl rezistentních bakterií je tradičně hlášen ve státech jižní a východní Evropy, naopak severské státy s rezistencí vesměs úspěšně bojují (typicky Švédsko). Jedním z mezinárodních projektů je společné sledování spotřeby antibiotik (ATB), neboť příliš vysoká spotřeba ATB a nesprávná volba ATB se na vzniku rezistence významně podílejí. Výše zmíněná analýza ECDC [1] uvádí, že jedním ze základních opatření proti nárůstu rezistence je uvážlivé používání ATB. Ukazuje se, že o míře uvážlivosti lékařů v různých zemích vypovídá jak spotřeba ATB, tak zejména struktura používaných ATB. Pod záštitou ECDC byly vytvořeny mezinárodně platné indikátory kvality užívání ATB a výsledky aplikací těchto indikátorů na spotřebu ATB v jednotlivých zemích jsou pravidelně publikovány [4]. Ze srovnání údajů ECDC o rezistenci a kvalitě používání ATB vyplývá, že v zemích s nízkou kvalitou užívání ATB existuje zřetelně více rezistentních mikrobů a naopak.
Celková spotřeba v České republice (ČR) v roce 2018 činila 19,06 DDD/1000 obyvatel/den (DDD/TID). Nejnižší spotřebu v Evropě (v hodnotách DDD/TID) hlásilo v roce 2017 Estonsko (9,94), Nizozemí (10,06), Slovinsko (10,74) a Švédsko (11,6), naopak nejvyšší spotřebu vykazovalo Řecko (37,42), Francie (29,22) a Rumunsko (29,07), viz webové stránky ECDC [4]. Z grafu 1 vyplývá, že i když náklady na ATB v ČR klesají, spotřeba ATB narůstá.
Graf 1. Spotřeba ATB v DDD/TID a náklady na ATB 
IDENTIFIKACE SUBOPTIMÁLNÍ PRESKRIPCE ATB V ČR
Graf 2 porovnává spotřebu hlavních ATB skupin v ČR a ve Švédsku, které lze považovat za vzor racionální preskripce ATB. Zatímco ve Švédsku se mnohem častěji používá fenoxymethylpenicilin (V-penicilin) a ostatní nechráněné aminopeniciliny, v ČR lékaři upřednostňují aminopeniciliny chráněné proti působení betalaktamázy obvykle kyselinou klavulanovou (jako je např. Augmentin), respektive jinými inhibitory betalaktamáz (dále „chráněné aminopeniciliny“). Pro preferenci těchto širokospektrých antibiotik v ČR přitom neexistují žádné relevantní důvody, naopak se tím zvyšuje selekční tlak na rozvoj rezistence mikrobů vůči chráněným aminopenicilinům. Není proto překvapivé, že ve Švédsku je mnohem nižší frekvence výskytu rezistence než v ČR.
Graf 2. Porovnání spotřeby hlavních skupin ATB v ČR a ve Švédsku v roce 2017 
Situace ve Švédsku i v jiných severských zemí se od nás liší tím, že v těchto zemích je zavedena systematická podpora účelného předepisování léků. Součástí takové podpory je i poskytování rozborů preskripce jednotlivých lékových skupin konkrétním lékařům, a to typicky pro ATB. Tímto způsobem lékaři získávají informace, že určité postupy v jejich rozhodování o preskripci ATB nemusí být zcela správné, což je navede k lepšímu prostudování příslušných doporučených terapeutických postupů. Akční plán Národního antibiotického programu v ČR, který je součástí Usnesení vlády ČR ze dne 28. 1. 2019 [5], s takovou zpětnou vazbou počítá. Pro přípravu takové podpory preskripce bylo třeba provést podrobnější rozbor preskripce ATB v ČR, aby bylo zřejmé, jaké odbornosti lékařů se na suboptimální preskripci podílí a jaká je diverzita v preskripci jednotlivých okresů ČR.
V současné době jsou jedinými vlastníky informací o preskripci ATB (a pochopitelně i jiných lékových skupin) zdravotní pojišťovny, a proto je jejich účast při každém podobném projektu nezbytná. Centrální koordinační skupina Národního antibiotického programu (CKS NAP) [6], požádala zdravotní pojišťovny v ČR (ZP) o poskytnutí strukturovaných dat o preskripci ATB. ZP zmíněné žádosti vyhověly, a tak bylo možno připravit podklady pro cílenou podporu racionální farmakoterapie ATB pro vybranou skupinu lékařů.
PODÍL JEDNOTLIVÝCH ODBORNOSTÍ LÉKAŘŮ NA PŘEDEPISOVÁNÍ ATB V AMBULANTNÍ PÉČI
Na základě údajů poskytnutých zdravotními pojišťovnami byl pro rok 2017 zjišťován podíl jednotlivých odborností lékařů na preskripci antibiotik. Výsledek je vyjádřen v počtu unicitních pacientů, kterým byla ATB v tomto roce předepsána lékaři příslušné odbornosti v určitém okresu. Z grafu 3 vyplývá, že nejvyšší podíl na preskripci ATB mají praktičtí lékaři pro dospělé (odbornost 001), dále praktičtí lékaři pro děti a dorost (odbornost 002), na třetím místě jsou stomatologové (odbornost 014). Největší dopad na spotřeby ATB je dán zejména vysokým počtem lékařů zmíněných odborností. Na dalších místech se umístili ORL lékaři (odbornost 701), urologové (odbornost 706), lékařská služba první pomoci (LSPP, respektive pohotovost, tedy odbornost 003), chirurgové (odbornost 501), gynekologové (odbornost 603), internisté (odbornost 101) a lékaři odbornosti TRN a plicních nemocí (odbornost 205). Dalším rozborem bylo zjištěno, že lékaři každé odbornosti se podílí jak na správné, tak i suboptimální preskripci ATB, podrobnější informace však přesahují rámec tohoto sdělení.
Graf 3. Počty unicitních pacientů s předpisem ATB v roce 2017 
Na základě výše uvedených informací bylo navrženo zacílit podporu racionální farmakoterapie především na praktické lékaře pro dospělé.
DEFINICE UKAZATELE KVALITY ZDRAVOTNÍ PÉČE
Ukazatel: Podíl chráněných aminopenicilinů na celkové preskripci všech aminopenicilinů u jednotlivých pracovišť (IČP).
Událost: Předpis ATB určité ATC skupiny na recept u jednotlivých IČP v určitém kalendářním roce.
Identifikace události: Léčivé přípravky předepsané na recept s následujícími ATC skupinami (viz Seznam hrazených přípravků a PZLÚ, SUKL):
- Chráněné aminopeniciliny: ATC účinné látky, respektive léčivého přípravku, začíná na J01CR.
- Aminopeniciliny celkem: ATC účinné látky, respektive léčivého přípravku: J01CA01, J01CA04, a všechna ATC začínající na J01CR.
Poznámka: Pro sledování je třeba podle aktuálních souborů „Seznam léčiv a PZLÚ hrazených ze zdravotního pojištění“ (SÚKL) sestavit seznam kódů léčivých přípravků s příslušnými ATC skupinami.
Hodnocení
Čím nižší podíl chráněných aminopenicilinů, tím lze v podmínkách ČR u praktických lékařů považovat preskripci za racionálnější. Podobný předpoklad lze vyslovit u všech ostatních odborností ambulantních lékařů, kde v indikaci ATB obecně převažují respirační infekce. Z tabulky 1 je zřejmé, že i mezi evropskými zeměmi existují značné rozdíly, a že ČR v tomto směru bohužel patří k zemím s nejhorší hodnotou navrženého ukazatele kvality zdravotní péče.
Tab. 1. Hodnoty navrženého indexu kvality preskripce v jednotlivých zemích Evropy 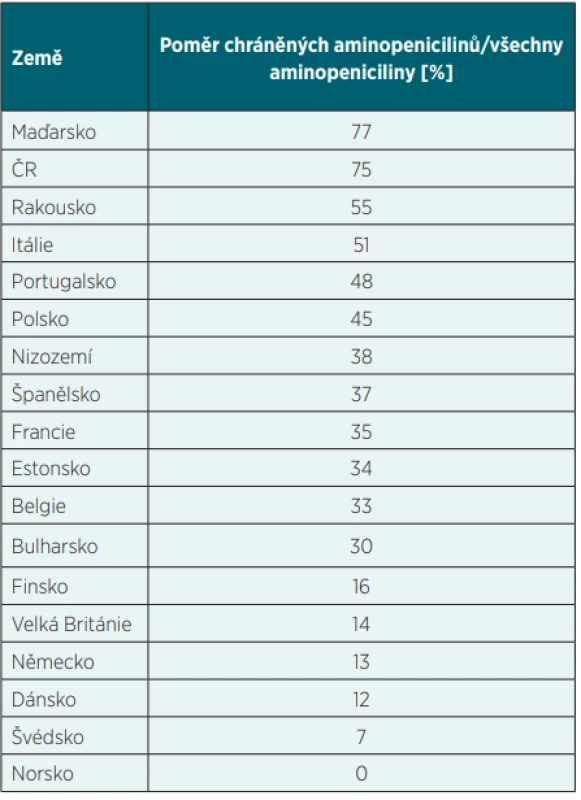
Hledisko diagnózy
Z obecného hlediska by teoreticky bylo vhodné interpretovat tento ukazatel s ohledem na diagnózu, pro kterou je konkrétní antibiotikum předepisováno. Diagnóza však není známa a u praktických lékařů ji nelze ani odvodit z účtovaných výkonů.
Z praktického hlediska je třeba si uvědomit, že infekce léčené praktickými lékaři jsou ze 60–70 % respirační infekce, druhým nejčastějším typem jsou infekce močových cest a teprve pak následují infekce ostatní. Pro všechny typy infekcí platí, že zdaleka nejčastěji se jedná o infekce nezávažné, respektive nekomplikované, kdežto závažných či komplikovaných infekcí je jen minimální podíl.
Z doporučených postupů [7–9] je však zřejmé, že aminopeniciliny nechráněné jsou lékem první volby u řady infektů horních i dolních dýchacích cest (HCD, respektive DCD). Naopak aminopeniciliny chráněné mají být indikovány pouze u takových případů bakteriálních infekcí HCD i DCD, kde lze předpokládat, že původce produkuje beta-laktamázu, která činí dotyčnou bakterii rezistentní na peniciliny. Pro infekce HCD i DCD lze teoreticky předpokládat výskyt takové rezistence u části bakterií Hemophyllus influenzae, zatím však procento rezistentních bakterií tohoto druhu v ČR nedosáhlo ani 20 %. Pokud se týká infekcí močových cest: Chráněné aminopeniciliny patří mezi antibiotika, která jsou indikována u akutní pyelonefritidy. Takové onemocnění je však podstatně méně časté než běžné, nekomplikované infekce dolních cest močových (typicky cystitis), kde jsou lékem první volby jiná antibiotika (snad dosud s výjimkou infekce močových cest u těhotných).
Z uvedeného vyplývá, že indikace chráněných aminopenicilinů by měla být v podstatě okrajovou záležitostí. Ve skutečnosti se chráněné aminopeniciliny podílí na indikacích antibiotik u praktických lékařů v 17,5 %, zatímco nechráněné aminopeniciliny pouze v 8,5 % (v počtu balení 20,7 % a 9,7 %). Lze zhruba odhadnout, že tento poměr by měl být přinejmenším obrácený i při vědomí, že charakteristika ošetřovaných pacientů není u všech praktických lékařů shodná (viz níže). Zodpovědně proto lze prohlásit, že zmíněný indikátor byl vybrán správně na základě nejlepších dostupných důkazů ve smyslu medicíny založené na důkazech.
Pro ilustraci přikládáme graf 4, kde jsou okresy setříděny podle navrženého indexu u praktických lékařů pro dospělé vzestupně. Vzhledem k počtu okresů nebylo možno zobrazit názvy všech okresů. Z grafu 4 vyplývá rozdílná hodnota podílu spotřeb chráněných aminopenicilinů z celkové spotřeby aminopenicilinů. Též je zřejmé, že hodnota indexu mezi lety 2013 a 2017 téměř ve všech okresech narostla, a to v řadě okresů o desítky procent, což je známka nepříznivého trendu v kvalitě předepisování ATB v ČR.
Graf 4. Index podílu preskripce chráněných aminopenicilinů vůči všem aminopenicilinům u praktických lékařů pro dospělé v jednotlivých okresech ČR (procenta) 
Hledisko věku pacientů
Z hlediska indikací ATB věk pacienta v zásadě nemá vliv na indikaci nechráněných a chráněných aminopenicilinů. Je však možno předpokládat rozdílný výskyt onemocnění a jejich komplikací, které mohou být ve vyšším věku častější (např. CHOPN a její exacerbace, komplikovaná onemocnění močových cest a diabetes mellitus, který je rizikovým faktorem pro průběh každé infekce). Na toto téma bylo na kongresu revizních lékařů předneseno sdělení [10], z něhož vyjímáme následující graf závislosti indikací různých typů penicilinů na věku (obr. 1). Hodnoty jsou vyjádřeny v procentuálním podílu předepsaných antibiotik, a proto lze srovnávat věkové kohorty, které obsahují různý podíl pacientů. Z grafu je patrné, že k největším změnám v roce 2004 docházelo v dětském věku a že nad 25 let byl poměr nechráněných a chráněných penicilinů zhruba stejný. Pokud by bylo nezbytné, jistě by některá ze zdravotních pojišťoven mohla takové šetření zopakovat k získání aktuálních údajů. Vzhledem k tomu, že rozdíl mezi terapií doporučovanou v doporučených postupech a reálnou praxí je diametrální rozdíl, t. č. nelze považovat nové šetření za nezbytné.
Obr. 1. Podíl pojištěnců s předepsanými penicilinovými ATB v roce 2004 (VZP ČR) 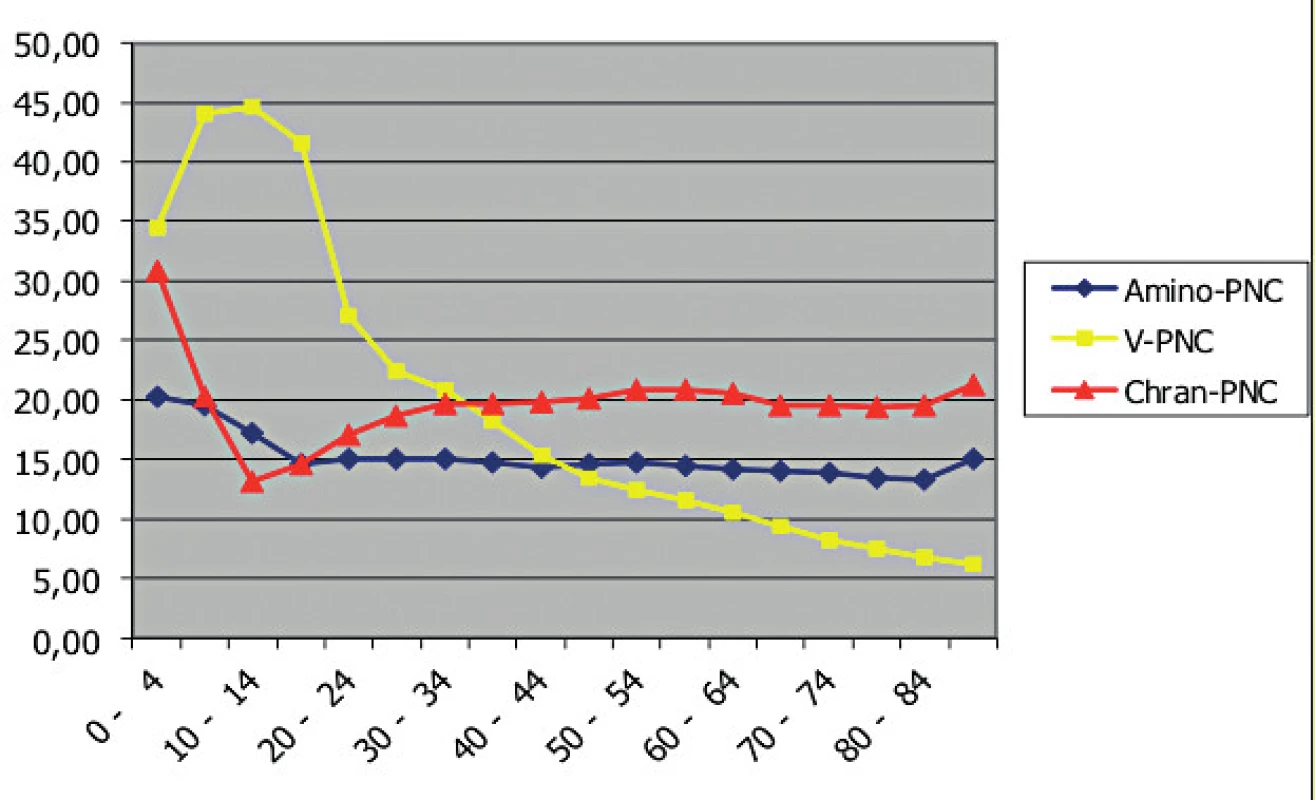
Proveditelnost
Shromáždit data a tato vyhodnotit ve formě popsaných indexů jistě není složité. Kódy léčivých přípravků jsou uvedeny na receptu, tato data je třeba extrahovat a přiřadit k nim ATC skupinu z předem připraveného etalonu (tabulky). Takovou tabulku s obsahem kódu léku a ATC skupiny je třeba vytvořit a dále udržovat, neboť výčet takových kódů se v průběhu doby mění (nové registrované přípravky přibývají a jiné pozbývají registrace). Zdrojem takových informací mohou být Seznamy léčivých přípravků a PZLÚ hrazených ze zdravotního pojištění nebo ještě lépe primární údaje SÚKLu (tzv. KLK soubory dostupné na webových stránkách SÚKLu).
Užitečnost
Uplatnění tohoto indikátoru by mělo podnítit lékaře k pečlivějšímu dodržování doporučených postupů a k větší racionalizaci terapie. V důsledku lze očekávat zadržování vzniku rezistence mikrobů na antibiotika, ke které nesprávná indikace antibiotik vede.
DISKUSE
O kvalitě preskripce ATB mohou vypovídat další indikátory správné preskripce, které jsou užívány zeměmi zapojenými do ECDC [1].
Další indexy správné preskripce ATB užívané v Evropě
Mezinárodně platné indikátory kvality užívání ATB, které byly pod záštitou ECDC vytvořeny, se zabývají nejen absolutní spotřebou ATB (jejíž výsledky nejsou vždy dostatečně přehledné), ale také porovnávají podíly spotřeby určitých skupin ATB. Klasickým indikátorem jsou poměry jednotlivých skupin ATB k celkové spotřebě ATB, například poměr chráněných aminopenicilinů ke všem ATB, poměr makrolidových ATB ke všem ATB, podíl fluorochinolonů ke všem ATB, a podobně. Důležitým souhrnným indikátorem je podíl spotřeby ATB se širokým nebo úzkým antibakteriálním spektrem. Ideálním cílem předepisujících lékařů by totiž měla být racionální volba ATB optimálně s úzkým spektrem zasahujícím pouze bakterie, pokládané v daném případě za původce příslušné infekce (na příklad PNC-V u bakteriální tonzilofaryngitidy, kterou téměř výlučně způsobuje Streptococcus pyogenes celosvětově dobře citlivý k penicilinu).
Sezonní variace spotřeby ATB jsou jedním z uznávaných indikátorů kvality spotřeby ATB. Příčinou nárůstu spotřeby ATB v zimních měsících je vyšší preskripce ATB u respiračních infekcí, z nichž ovšem většina je virového původu. Platí, že čím vyšší je kolísání spotřeby ATB, tím méně je preskripce ATB racionální. Obrázek 2 znázorňuje absolutní hodnoty spotřeby všech ATB (DDD/TID) v ČR v jednotlivých čtvrtletích a zároveň křivku výskytu akutních respiračních onemocnění. Je zřejmé, že míra výkyvů obou křivek je v jednotlivých letech zpravidla obdobná.
Obr. 2. Celková spotřeba ATB v ČR v jednotlivých čtvrtletích 2008–2017 a výskyt ARO infekcí 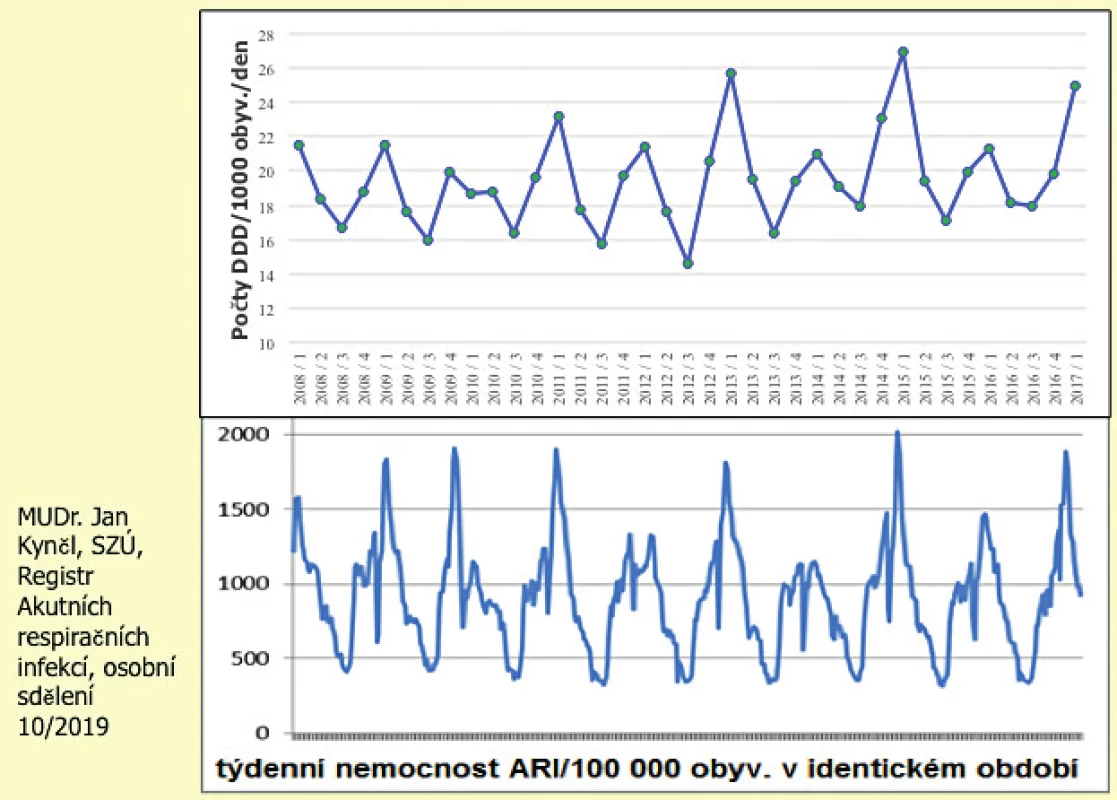
Pro zajímavost dodáváme, že v roce 2017 byly zjištěny nejvyšší hodnoty míry kolísání celkové spotřeby ATB v Maďarsku (41 %), Rakousku a v Itálii (nad 30 %). Naopak nejnižší hodnoty byly zjištěny na Islandu, v Dánsku a ve Velké Británii, a to pouze do 4 % [4], přičemž v těchto zemích lze považovat preskripci ATB za souladnou s hodnotami námi navrženého ukazatele kvality preskripce ATB.
ZÁVĚR
V jednotlivých státech Evropy existují diametrálně odlišné zvyklosti v indikaci ATB v běžné ambulantní praxi. V některých státech (jako jsou severské země) existuje dlouhá tradice podporování účelné farmakoterapie a ATB jsou indikována víceméně racionálně. V jiných státech (zejména na jihu a východě Evropy) naopak není považováno za vhodné, aby stát nebo jiní plátci zdravotní péče lékařům měřili racionalitu preskripce ATB. To pak negativně ovlivňuje nejen preskripci ATB, ale také rezistenci na ATB, která v jižních a východních státech Evropy nebezpečně narůstá. V ČR stojíme uprostřed těchto trendů jak ve smyslu spotřeb, tak i rezistence mikrobů. Dokládá to např. tisková zpráva k Evropskému antibiotickému dni pro rok 2017 [3], která uvádí, že i v ČR stoupá počet případů infekcí, které jsou způsobeny bakteriemi zcela nebo téměř zcela rezistentními. Příkladem takových bakterií jsou gramnegativní producenti karbapenemázy, z nichž někteří jsou rezistentní ke všem existujícím ATB. Zatímco v roce 2014 bylo v ČR zjištěno 19 pacientů s infekcí způsobených takovými bakteriemi, v roce 2016 pak již 50 takových případů a v roce 2017 jejich počet stoupl na 119 případů. Již od roku 2009 je v ČR ustanoven Národní antibiotický program, do kterého jsou zahrnuty nejen odborné společnosti ČLS JEP a profesní organizace lékařů, ale také důležité státní organizace i zdravotní pojišťovny, viz Akční plán Národního antibiotického programu pro roky 2019–2022, který byl schválen vládou ČR v lednu 2019 [5]. Díky spolupráci těchto organizací mohly být provedeny i patřičné analýzy a sestaven návrh ukazatele kvality zdravotní péče.
Nyní nastává čas na postupnou implementaci zjištěných dat a trendů do každodenní práce zejména ZP. Ty by měly mít eminentní zájem o racionální preskripci antibiotik, neboť se vždy jedná o jejich klienty (pojištěnce) a jimi spravované finanční prostředky, které případně investují do terapie infekcí způsobených multirezistentními bakteriemi.
Současně nastává čas na zvýšení podpory racionální preskripce ATB ze strany ministerstva zdravotnictví, abychom nebyli zavaleni akčními plány a usneseními Vlády ČR, ale aby byly jednotlivé problémy v praxi skutečně řešeny.
Čestné prohlášení
Autoři deklarují, že v souvislosti s předmětem článku nemají žádné komerční zájmy.
Adresa pro korespondenci:
MUDr. Michal Prokeš
Klokotská 833/1a
148 00 Praha 4
e-mail: prokes@drugagency.cz
Zdroje
1. European Centre for Disease Prevention and Control (ECDC) 2017. Antimicrobial Resistance and Healthcare-associated Infections Programme. Dostupné na https://ecdc.europa.eu/en/about-us/who-we-are/disease-programmes/antimicrobial-resistance-and-healthcare-associated.
2. European Centre for Disease Prevention and Control (ECDC) 2017. Antimicrobial resistance surveillance in Europe 2016. Annual Report of the European Antimicrobial Resistance Surveillance Network (EARS-Net). Dostupné na https://ecdc.europa.eu/en/publications-data/antimicrobial-resistance-surveillance-europe-2016.
3. Žemličková, H. Tisková zpráva k Evropskému antibiotickému dni pro rok 2017. http://www.szu.cz/tiskova-zprava-k-evropskemu-antibiotickemu-dni-pro-rok-2017.
4. European Centre for Disease Prevention and Control (ECDC). Antimicrobial consumption database (ESAC-Net). Dostupné na https://ecdc.europa.eu/en/antimicrobial-consumption/database/quality-indicators.
5. Ministerstvo zdravotnictví ČR: Akční plán Národního antibiotického programu. Dostupné na http://www.mzcr.cz/Verejne/dokumenty/akcni-plan-narodniho-antibiotickeho-programu_7725_2926_5.html).
6. Centrální koordinační skupina NAP. http://www.szu.cz/tema/centralni-koordinacni-skupina-nap, vstup 9. 12. 2019.
7. Česká lékařská společnost Jana Evangelisty Purkyně, Subkomise pro antibiotickou politiku (SKAP): Konsensus používání antibiotik I. Peniciliny 2017. Dostupné na https://www.cls.cz/dokumenty/atb_konsensus02.pdf, vstup dne 16. 8. 2019.
8. Karen I., Kolek V., Roháčová H. et al. Antibiotická terapie respiračních, močových a kožních infekcí v ordinaci všeobecného praktického lékaře. Doporučené diagnostické a terapeutické postupy pro všeobecné praktické lékaře 2018. https://www.svl.cz/files/files/Doporucene-postupy/2017/DP-Antibioticka-terapie-2018.pdf, vstup 16. 8. 2019.
9. Prokeš M., Kalousek K., Žemličková H., Marešová V., Urbášková P. Kvalita spotřeby antibiotik v České republice v letech 2008–2017. Practicus 2018; 17(4): 18–24.
10. Prokeš M., Němec V. Rozbory preskripce antibiotik: Je třeba zohlednit věk pacientů? Sdělení prezentované na kongresu revizních lékařů ČR i SR v Banské Bystrici (Slovenská republika) v roce 2006.
Štítky
Posudkové lékařství Pracovní lékařství
Článek Hypoglykemie nebo opilost?
Článek vyšel v časopiseRevizní a posudkové lékařství
Nejčtenější tento týden
2019 Číslo 4- Úhrada léčivých přípravků podle § 16: Jak přesně postupovat?
- Vedolizumab v klinické praxi: pro koho, kdy a jak
- Vedolizumab v léčbě středně těžké až těžké aktivní Crohnovy nemoci
- Vedolizumab je vhodný i pro déletrvající léčbu pacientů s IBD
- Nové možnosti v terapii zánětlivých střevních onemocnění
-
Všechny články tohoto čísla
- Hypoglykemie nebo opilost?
- Informace o skončeném případu o otázce převozu novorozence po domácím porodu zdravotnickou záchrannou službou v Brně z roku 2010
- XXI. kongres České pneumologické a ftizeologické společnosti a Slovenskej pneumologickej a ftizeologickej spoločnosti
- Postup a kompetence ošetřujícího a posudkového lékaře při rozhodování o ukončení dočasné pracovní neschopnosti – postupy platné i při e-neschopence
- Návrh indexu správné terapeutické praxe pro zdravotní pojišťovny v České republice: podíl chráněných aminopenicilinů v preskripci pracovišť praktických lékařů
- Nové možnosti v léčbě cystické fibrózy – šance i konfrontace
- Pochybení v péči o člověka s diabetem při hospitalizaci
- Revizní a posudkové lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Postup a kompetence ošetřujícího a posudkového lékaře při rozhodování o ukončení dočasné pracovní neschopnosti – postupy platné i při e-neschopence
- Hypoglykemie nebo opilost?
- Nové možnosti v léčbě cystické fibrózy – šance i konfrontace
- Pochybení v péči o člověka s diabetem při hospitalizaci
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



