-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaVyšetření senzitivity
Sensory Examination
Sensory examination represents one of the most complicated parts of clinical neurological examination that requires detailed instructions to patients and their attentive cooperation. Using correct methodology of testing and precise evaluation of the results, sensory tests frequently disclose even very fine sensory abnormities which patients may not be able to describe or even may not be aware of. The aim of this paper is to provide an overview of methods most frequently used to evaluate common sensory and pain modalities (touch, vibration and thermal sensation, thermoalgic sensation, deep pain pressure, mechanical detection threshold and sensitivity, evaluation of dynamic mechanical allodynia), including interpretation of the findings and recommended normal values (if applicable). In each of the tested modalities, most commonly used methods are described from the easiest qualitative and semiquantitative methods (usually more frequently used in clinical practice) up to more complicated quantitative tests. Main advantages of qualitative and semiquantitative methods include their low methodological and time burden and high availability of the equipment used. Quantitative sensory testing (QST) is more demanding and requires the use of specialized, not widely available, equipment. These methods, however, provide quantified results with better diagnostic validity, may disclose even less pronounced sensory abnormities and are more useful in long-term follow-up as well as in inter-individual comparisons, both at individual and group level. These methods have been widely used in recent clinical and pharmacological studies and are essential in the diagnostic process of small fiber neuropathy.
Key words:
neurological examination – sensory threshold – pain threshold – normal values – small fiber neuropathy
Autoři: E. Vlčková 1,2; I. Šrotová 1,2
Působiště autorů: Neurologická klinika LF MU a FN Brno 1; CEITEC – Středoevropský technologický institut MU, Brno 2
Vyšlo v časopise: Cesk Slov Neurol N 2014; 77/110(4): 402-418
Kategorie: Minimonografie
Souhrn
Mezi nejnáročnější součásti klinického neurologického vyšetření patří vyšetření citlivosti vyžadující detailní edukaci pacienta a jeho následnou spolupráci. Při správné metodice vyšetření a jeho exaktním hodnocení lze často odhalit i diskrétní poruchy citlivosti, kterých si pacient nemusí být vědom nebo není schopen je validně popsat. Našim cílem je podat přehled nejčastěji používaných metod vyšetření běžně hodnocených senzitivních a algických modalit (taktilní, vibrační a termické čití, termoalgické čití, hodnocení hluboké tlakové bolesti a dále mechanická algická citlivost a hodnocení dynamické mechanické alodynie), včetně interpretace jejich nálezů a využitelných normativních dat (pokud jsou dostupná), a to od nejjednodušších kvalitativních a semikvantitativních metod po složitější metody kvantitativní. Kvalitativní či semikvantitativní metody jsou v běžné klinické praxi využívány podstatně častěji. Jejich výhodou je rychlost a metodická nenáročnost testování a široká dostupnost používaných pomůcek. Nevýhodou je naopak skutečnost, že poskytují pouze orientační informaci o citlivosti pro danou modalitu a spolehlivě detekují většinou až pokročilé poruchy senzitivity. Absence kvantifikace limituje možnosti těchto metod v longitudinálním sledování pacientů i při srovnání nálezů mezi pacienty či jejich skupinami. Kvantitativní metody souhrnně označované termínem kvantitativní testování senzitivity (Quantitative Sensory Testing, QST) jsou časově a metodicky náročnější a vyžadují použití specializovaných pomůcek. Jejich předností jsou kvantifikované výstupy s lepší diagnostickou validitou, které potenciálně diagnostikují i klinicky méně vyjádřené abnormity a jsou lépe využitelné např. pro longitudinální sledování. Tyto metody se častěji uplatňují v klinických studiích a jsou nezastupitelné v diagnostice neuropatie tenkých vláken.
Klíčová slova:
neurologické vyšetření – senzitivní práh – algický práh – normativní data – neuropatie tenkých vlákenÚvod
Vyšetření senzitivity je standardním prvkem klinického neurologického vyšetření, patří však mezi jeho nejnáročnější součásti, a to z řady důvodů na straně pacienta i vyšetřujícího [1]. Především jde o část vyšetření založenou na subjektivních vjemech pacienta, který si poruchy citlivosti v řadě případů nemusí být vědom. Pokud si poruchu uvědomuje, je pro něj popis senzitivních symptomů často obtížný a obvykle mu chybí vhodný slovník. Na straně vyšetřujících není na poruchy senzitivity v rámci anamnézy a objektivního vyšetření pacienta mnohdy kladen dostatečný důraz, jsou považovány za málo spolehlivou a přínosnou část neurologického vyšetření nebo jsou dokonce zcela opomíjeny. Jedním z důvodů je zřejmě poměrně častá diskrepance mezi výskytem subjektivních senzitivních symptomů a absencí klinicky detekovatelných poruch citlivosti (zejména při méně detailním či extenzivním vyšetření senzitivity). Běžná je i opačná situace, tj. záchyt poruch senzitivity při klinickém neurologickém vyšetření bez relevantních subjektivních symptomů.
Navzdory uvedeným komplikacím je u fyziologicky i anatomicky konzistentních nálezů možné pokládat vyšetření senzitivity do značné míry za objektivní test. Při správné metodice vyšetření a jeho exaktním hodnocení lze často odhalit i diskrétní poruchy citlivosti, kterých si pacient není vědom nebo není schopen je správně popsat a interpretovat. Jejich zohlednění přitom může hrát významnou roli při souhrnném hodnocení klinického stavu pacienta a jeho subjektivních obtíží i zjištění jejich příčin.
Přehled metod používaných k vyšetření senzitivity
Pro testování senzitivity lze využít metody klinické („bedside“) či přístrojově asistované (laboratorní). Klinické metody jsou častěji kvalitativní či semikvantitativní a méně často kvantitativní, zatímco přístrojově asistované metody jsou prakticky výhradně kvantitativní.
Kvalitativní vyšetření je vhodné zejména v úvodu testování, kdy zjišťujeme orientačně přítomnost signifikantních senzitivních abnormit a jejich distribuci. Toto vyšetření poskytuje pouze hrubou informaci (typu ano či ne) o přítomnosti výrazných poruch citlivosti. Lépe reflektuje tzv. negativní senzitivní symptomy (tedy ztrátu či výrazné snížení senzitivní percepce dané modality – hypestézie, hypoalgézie) než symptomy pozitivní (tj. zvýšené vnímání senzitivní a zejména algické percepce pro některou z hodnocených modalit – hyperalgézie, alodynie či vzácně hyperestézie). Neumožňuje ale validně hodnotit míru postižení a většinou ani spolehlivě detekovat méně vyjádřené abnormity. Tyto metody navíc využívají podněty, které nejsou přesně definovány a standardizovány (nekalibrovaná štětička, nekalibrované špendlíky, zkumavky s teplou a chladnou vodou apod.), což dále snižuje validitu testování. Nevýhodou absence kvantifikovaného výstupu je i omezená možnost hodnocení event. vývoje abnormit v dlouhodobém horizontu (např. při longitudinálním sledování pacienta či v rámci hodnocení terapeutického efektu preparátů užívaných v léčbě neuropatické bolesti). Klíčovou výhodou kvalitativních metod je naopak minimální finanční náročnost používaných pomůcek, jejich běžná velmi dobrá dostupnost, relativní jednoduchost vyšetření a v neposlední řadě jeho nízká časová náročnost.
Semikvantitativní metody již umožňují určitým způsobem kvantifikovat senzitivní percepci, a to většinou opakovaným použitím jasně definovaného a standardizovaného podnětu konstantní intenzity. Patří sem např. vyšetření pomocí 10g filamenta, Neuropen, Termopen (Tip Therm®) apod. Kvantifikace je pak vyjádřena hodnocením počtu percipovaných podnětů z určitého počtu podnětů aplikovaných. Tyto metody poskytují přesnější informaci o senzitivní percepci a jsou lépe použitelné pro hodnocení případného vývoje nálezu v mezidobí mezi opakovanými vyšetřeními. Nezachytí ovšem poruchy senzitivity pro podněty příslušné modality o jiné intenzitě, než jakou má používaný uniformní podnět. Neumožní ani stanovení senzitivního prahu a také v omezené míře reflektují pozitivní senzitivní abnormity. Ve srovnání s metodami kvalitativními jsou již poněkud náročnější na vybavení i čas potřebný k vyšetření. Pro získání validního výstupu by měly být prováděny standardizovaným způsobem, takže mnohdy vyžadují úvodní zácvik vyšetřujícího. Ve všech uvedených směrech je však jejich náročnost zřetelně nižší oproti metodám kvantitativním.
Klíčovou výhodou kvantitativních metod je použití přesně definovaných a standardizovaných podnětů kvantifikovatelné intenzity. Tyto metody jsou v současnosti často vyčleněny jako samostatná podskupina metod vyšetření citlivosti, označovaná termínem kvantitativní testování senzitivity (Quantitative Sensory Testing, QST) [2 – 4]. Patří do ní tzv. počítačem asistované metody (umožňující např. stanovení termických a termo-algických prahů či stanovení prahu vibračního pomocí specializovaného softwaru) používané většinou ve specializovaných laboratořích zaměřených na psychofyzikální testování, a dále metody využívající kvantifikované vybavení bez nutnosti počítačové asistence (např. von Freyova filamenta, kalibrované špendlíky, kalibrovaný tlakoměr apod.) („bedside“ testy). Tyto metody jsou podstatně náročnější na používané vybavení i čas potřebný k vyšetření. Pro použití některých pomůcek je doporučen iniciální zácvik vyšetřujícího, běžně je však může provádět zaučený specializovaný laborant.
Z uvedených důvodů je využitelnost těchto metod v běžné klinické praxi limitována, mají ale klíčové místo v oblasti klinických studií a jsou také nezastupitelné v diagnostice neuropatie tenkých vláken (viz níže).
Parametry hodnocené při vyšetření citlivosti
Kvantitativní metody umožňují stanovení tzv. senzitivního prahu (tj. nejnižší intenzity dané modality, která u vyšetřovaného jedince již vyvolá percepci podnětu) a/ nebo prahu algického (nejnižší intenzity dané modality, jež u daného pacienta vede k vyvolání bolestivého vjemu). Dále lze tyto metody použít pro tzv. nadprahové testování, kdy se hodnotí např. tolerance algických podnětů (tj. nejvyšší pro pacienta snesitelná intenzita daného podnětu) nebo senzitivita pro příslušnou algickou modalitu. Při hodnocení senzitivity je využívána numerická škála (Numeric Rating Scale, NRS) o rozsahu 0 – 10, resp. 0 – 100, kdy „0“ znamená „žádnou vnímanou bolest“ a 10 (nebo 100) představuje „nejhorší představitelnou bolest“ [3].
Typy nervových vláken (a drah) a možnosti objektivizace jejich funkce
V rámci hodnocení citlivosti lze vyšetřit řadu senzitivních modalit. Z praktického hlediska je vhodné jejich dělení na povrchovou senzitivitu (tzv. kožní, exteroceptivní), kam patří lehký dotek, teplo a bolest, a hlubokou senzitivitu zahrnující polohocit, pohybocit, vibrace, diskriminační čití a hluboký tlak, resp. jím vyvolanou bolest [1]. Toto dělení reflektuje anatomický podklad obou typů citlivosti: modality povrchové senzitivity jsou vedeny především tenkými, málo myelinizovanými a nemyelinizovanými vlákny typu A ‑ delta (podílejícími se zejména na percepci chladu a ostré mechanicky vyvolané bolesti) a C (zapojenými zejména do vnímání tepla a termo ‑ algických podnětů) a následně cestou tractus spino ‑ thalamicus. Modality hluboké senzitivity jsou pak zprostředkovány silnými myelinizovanými vlákny typu A‑beta a následně zadními provazci a tractus spino ‑ bulbo ‑ thalamicus. Odlišná je i thalamickáa kortikální projekce obou typů senzitivní percepce.
Jednotlivé typy vláken a souvisejících nervových drah se liší nejen funkčně, ale také paraklinickými metodami umožňujícími objektivizaci jejich funkce (tab. 1) [5,6]. Běžně užívané metody (hodnocení vodivosti periferních nervů v rámci elektromyografického vyšetření, somatosenzitivní evokované potenciály) reflektují výhradně funkci A‑beta vláken a spino ‑ bulbo ‑ thalamických drah.
Tab. 1. Sumarizace metod testování funkce jednotlivých typů nervových vláken. Modifikováno z [5]. ![Sumarizace metod testování funkce jednotlivých typů nervových vláken. Modifikováno z [5].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/9d3a788c49475fb32a9e272675909088.png)
QST – kvantitativní testování senzitivity (Quantitative Sensory Testing), SEP – somatosenzitivní evokované potenciály, LEPs – laserem evokované potenciály (Laser Evoked Potentials), CHEPs – evokované potenciály vyvolatelné kontaktním teplem (Contact-Heat Evoked Potentials). K objektivizaci funkce A ‑ delta vláken lze využít specifické modality evokovaných potenciálů, vyvolané např. laserem (Laser Evoked Potentials, LEPs) [5,7], kontaktním teplem (Contact-Heat Evoked Potentials, CHEPs) [5,8] či specifickou elektrickou stimulací, která vyvolá odpověď výhradně v intraepidermálních nervových strukturách (Pain‑Related Evoked Potentials, PREPs) [5,8,9]. Z uvedených metod jsou v ČR aktuálně dostupné pouze CHEPs, a to ve Středoevropském technologickém institutu Masarykovy univerzity, Brno (CEITEC MUNI), a jsou prozatím využívány zejména pro výzkumné a nikoli běžné diagnostické účely.
Funkci C ‑ vláken a relevantních drah je možné vyšetřit pomocí některých specifických modalit LEPs, k dispozici je však prozatím velmi limitované množství publikací zaměřených na tuto problematiku [5,10]. Nejvalidnější metodou objektivizace postižení tenkých nervových vláken typu C je tak nadále vyšetření intra-epidermálních nervových vláken z kožní biopsie [11,12]. V ČR je vyšetření prováděno ve Fakultní nemocnici Brno, a to jak pro experimentální, tak i pro klinické diagnostické účely. Identický typ nervových vláken lze vyšetřit pomocí korneální konfokální mikroskopie [13].
Senzitivní profil
Souhrnné zhodnocení citlivosti pro více senzitivních modalit umožňuje vytvořit tzv. senzitivní profil [14 – 16]. Tento profil poskytne komplexní informaci o postižení citlivosti v příslušné oblasti včetně posouzení dysfunkce jednotlivých typů nervových vláken, resp. příslušných senzitivních drah. Vytvoření senzitivního profilu je možné již s použitím kvalitativních metod vyšetření citlivosti. V případě kvalitativně stanoveného senzitivního profilu však nelze srovnávat míru postižení jednotlivých modalit a je nutno spolehnout se pouze na orientační kvalitativní informaci (tj. zda je, či není příslušná modalita hrubě postižena). Diagnostická validita senzitivního profilu je proto vyšší při použití semikvantitativních nebo ještě lépe kvantitativních metod. Kvantitativně stanovený senzitivní profil umožní hodnotit i modality nadprahového testování (senzitivitu či toleranci). Míru postižení jednotlivých modalit je možné vyjádřit formou tzv. Z-skóre. Jedná se o počet směrodatných odchylek od průměru hodnot příslušného parametru v normativním souboru, a to pro daný věk a pohlaví pacienta a vyšetřovanou oblast (tab. 2 – 6) [14 – 16]. Normativní data jsou nezbytnou pomůckou při hodnocení odlišnosti výsledků pacienta od fyziologických nálezů v běžné populaci. Jejich spolehlivost však pochopitelně není absolutní. Jsou derivována na limitovaných vzorcích jedinců, kteří splní určitým způsobem definovaná kritéria normality. Hodnoty norem jsou tak ovlivněny zejména rozsahem testovaného vzorku, jenž se ve většině QST studií pohybuje kolem 20 – 40 v jednotlivých věkových skupinách. Dalším faktorem je interindividuální variabilita senzitivních a algických prahů v testované populaci. K určitému zkreslení nálezů zejména v nejvyšších věkových kategoriích může vést i definice „zdravého“ jedince pro potřeby příslušné studie (protože především v nejvyšších věkových skupinách je jen málo jedinců skutečně zcela zdravých). Uvedené proměnné tak mohou vést k poněkud nelogickým nálezům v normativních datech, kdy je hodnota normy pro určité modality nižší (a tedy senzitivita vyšší) u starších věkových skupin než u mladších jedinců (tab. 2 – 6).
Tab. 2. Doporučené normální limity hodnot senzitivních prahů pro mechanické tlakové podněty (Mechanical Detection Threshold, MDT) v milinewtonech (mN) v závislosti na vyšetřované oblasti, věku a pohlaví. 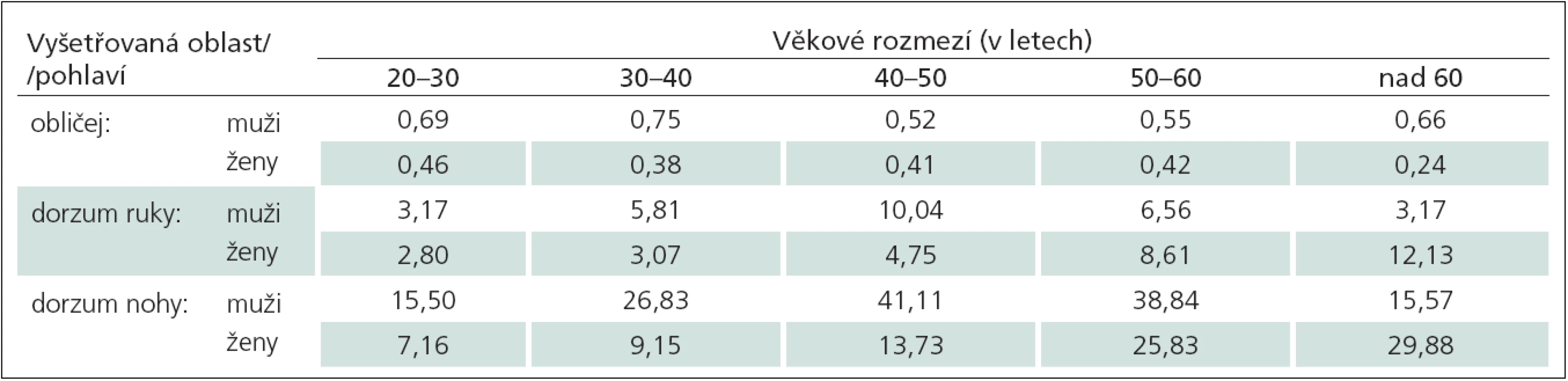
Hodnoty jsou uvedeny jako horní normální limit (odvozený z 95% konfidenčního intervalu hodnot normativního souboru zdravých dobrovolníků): abnormitou jsou hodnoty vyšší než uvedené. Převzato z [22]. Tab. 3. Doporučené normální limity hodnot algických prahů pro mechanicky vyvolanou bolest (Mechanical Pain Threshold, MPT) v milinewtonech (mN) v závislosti na vyšetřované oblasti, věku a pohlaví. 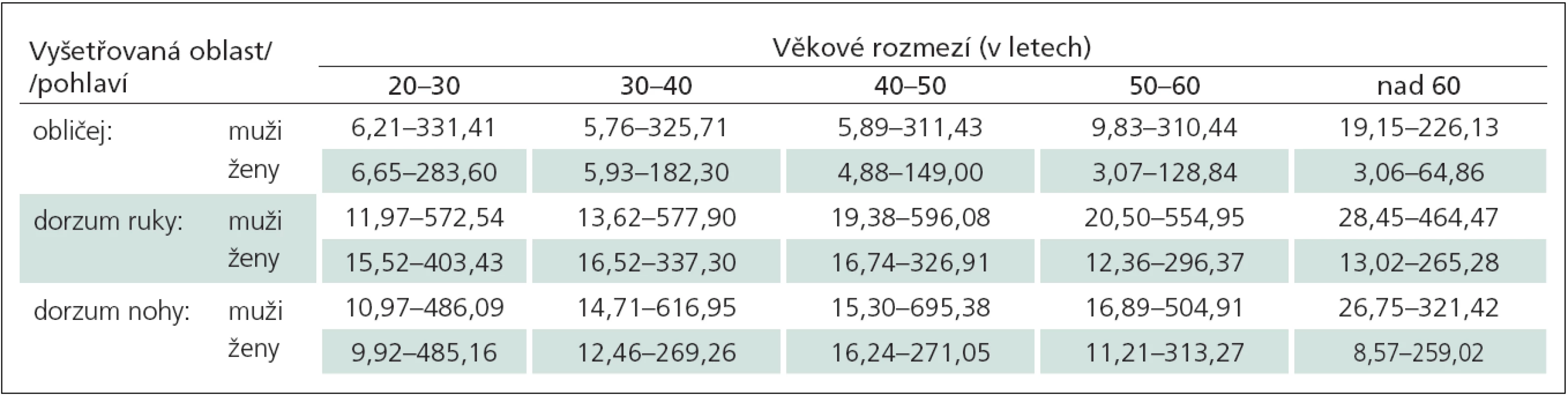
Hodnoty jsou uvedeny jako rozmezí horního i dolního normálního limitu (odvozené z 95% konfidenčního intervalu hodnot souboru zdravých dobrovolníků): abnormitou jsou hodnoty vyšší než horní normální limit (hypoalgézie) i nižší než dolní normální limit (hyperalgézie). Převzato z [22]. Tab. 4. Doporučené normální limity hodnot senzitivity pro ostrou mechanicky vyvolanou bolest (Mechanical Pain Sensitivity, MPS) (uvedené jako průměrná hodnota NRS v rozmezí 0–100 při použití celého setu kalibrovaných špendlíků) v závislosti na vyšetřované oblasti, věku a pohlaví. 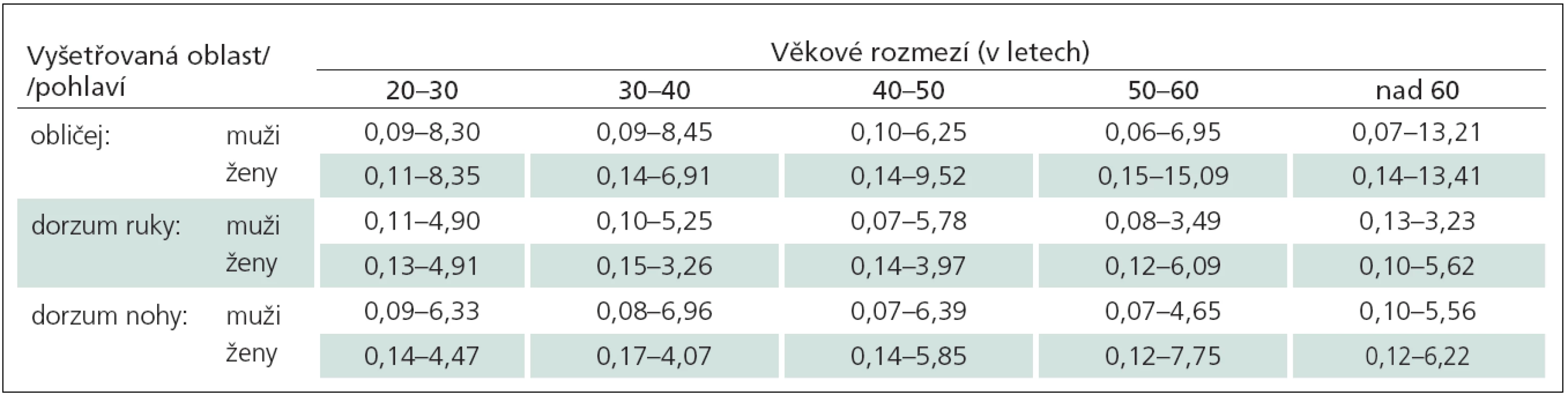
Hodnoty jsou uvedeny jako rozmezí horního i dolního normálního limitu (odvozené z 95% konfidenčního intervalu hodnot normativního souboru zdravých dobrovolníků): abnormitou jsou hodnoty vyšší než horní normální limit (abnormálně snížená senzitivita pro bolest – hypoalgézie) i nižší než dolní normální limit (abnormálně zvýšená senzitivita pro bolest – hyperalgézie). Převzato z [22]. Tab. 5a) Doporučené normální limity pro hodnocení vibračních prahů pomocí 64Hz ladičky na HKK (processus styloideus radii) a DKK (malleolus medialis). Převzato z [42]. ![Tab. 5a) Doporučené normální limity pro hodnocení vibračních prahů pomocí 64Hz ladičky na HKK (processus styloideus radii) a DKK (malleolus medialis). Převzato z [42].](https://pl-master.mdcdn.cz/media/image/8c1194021125622fdac057a304857952.png?version=1537795175)
Tab. 5b) Doporučené normální limity hodnot vibračních prahů při použití 64Hz ladičky u zdravých dobrovolníků v závislosti na vyšetřované oblasti, pohlaví a věku (data jsou uvedena jako dolní normální limit odvozený jako „průměr – 2SD“ hodnot normativního souboru). 
Lokalizace na dorzu ruky a nohy (bez bližší specifikace). Převzato z [22]. Tab. 5c) Doporučené normální limity hodnot vibračních prahů při použití 128Hz ladičky na HKK (na druhém metakarpu) a DKK (na prvním metatarzu) v závislosti na věku (data jsou uvedena jako dolní normální limit, odvozený jako „průměr – 2SD“ hodnot souboru zdravých dobrovolníků). Převzato z [41]. ![Tab. 5c) Doporučené normální limity hodnot vibračních prahů při použití 128Hz ladičky na HKK (na druhém metakarpu) a DKK (na prvním metatarzu) v závislosti na věku (data jsou uvedena jako dolní normální limit, odvozený jako „průměr – 2SD“ hodnot souboru zdravých dobrovolníků). Převzato z [41].](https://pl-master.mdcdn.cz/media/image/630ee647f8b4238d622624d0fdef5803.png?version=1537794290)
Tab. 5. Doporučené normální limity hodnot algických prahů pro hluboký tlak (Pressure Pain Threshold, PPT) v kilopascalech (kPa) v závislosti na vyšetřované oblasti, věku a pohlaví. 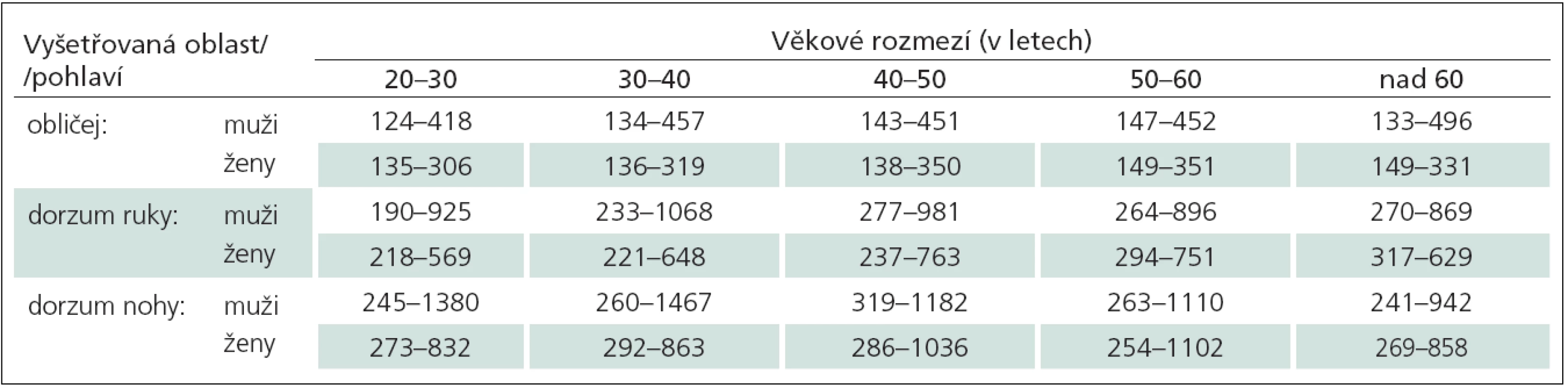
Hodnoty jsou uvedeny jako rozmezí horního i dolního normálního limitu (odvozené z 95% konfidenčního intervalu hodnot normativního souboru zdravých dobrovolníků): abnormitou jsou hodnoty vyšší než horní normální limit (hypoalgézie) i nižší než dolní normální limit (hyperalgézie). Převzato z [22]. Základní principy vyšetření senzitivity
Vyšetření senzitivity (kvantitativní i kvalitativní) vyžaduje detailní edukaci pacienta a následně pacientovo soustředění a spolupráci. Testování nelze provádět u pacientů s poruchou vědomí, nespolupracujících subjektů ani u jedinců s poruchou pozornosti či výrazným kognitivním deficitem. Pokud má vyšetřující podezření, že výsledky mohou být ovlivněny únavou, stresem nebo jinými psychickými faktory, je vhodné tuto skutečnost zohlednit při jejich intepretaci. V optimálním případě je za takových okolností vhodné testování přerušit a dokončit po odeznění vlivu zmíněných psychických faktorů, případně vyšetření opakovat s odstupem k ověření konzistence výsledků [2 – 4,15 – 17].
Vyšetření by mělo probíhat vždy v tiché klidné místnosti při maximálním pohodlí pro vyšetřovaný subjekt a po eliminaci rušivých vlivů interferujících s jeho pozorností a soustředěním. Instrukce k jednotlivým částem testování, které jsou pacientovi sdělovány, by měly být jednotné (aby byly výsledky jednotlivých vyšetření intra ‑ i interindividuálně srovnatelné) a pokud možno standardizované [15,16]. Je nutné vyvarovat se sugestivních dotazů. Přínosné může být i úvodní upozornění pacienta, že nejsou „správné a chybné“ odpovědi, ale jde o nalezení jeho konkrétního vzorce vnímání, což může snížit míru úzkosti z vyšetření u disponovaných jedinců.
Pro stanovení distribuce poruch citlivosti je vhodné využít komparační princip, tj. srovnání vyšetřované oblasti s oblastí pravděpodobně nepostiženou (jakou je např. obličej u míšních lézí či onemocnění s distribucí závislou na délce, nebo kontralaterální oblast u jednostranných postižení). Distribuci lze dále zpřesnit stanovením tzv. hranice čití, tedy rozhraní mezi nepostiženou a postiženou oblastí. Při jejím stanovení je vhodné postupovat vždy z oblasti s nižší citlivostí do oblasti s citlivostí vyšší, a to kolmo k předpokládané hranici [1]. Po stanovení distribuce postižení je vhodné zaznamenat výsledek do schématu, které zpřehlední poruchu citlivosti zejména v případě postižení více senzitivních modalit a usnadní porovnání případných změn v rámci longitudinálního sledování pacienta [1].
Spolehlivost a reprodukovatelnost testování senzitivity
Většina parametrů kvantitativního testování senzitivity prokazuje uspokojivou reprodukovatelnost nálezů při opakovaných měřeních [18 – 21]. V rámci vyšetření QST jsou k dispozici nástroje umožňující hodnocení jeho validity a spolehlivosti. Jedná se např. o hodnocení variability následných opakovaných měření. Yarnitsky et al [20] našli malou variabilitu odpovědí u zdravých dobrovolníků, větší u nemocných, ale podstatně vyšší u tzv. feigners, tedy jedinců, jejichž úkolem bylo předstírat poruchu citlivosti. Při vyšetření senzitivity s použitím kvantitativních či semikvantitativních metod je proto citlivost pacienta pro stejnou intenzitu podnětu testována vždy opakovaně. Zřetelná inkoherence jednotlivých odpovědí při tomto opakovaném testování by měla vést k větší obezřetnosti při interpretaci nálezů a zvážení nižší validity výsledků [20,21].
Vliv fyziologických proměnných na senzitivní percepci
Při vyšetření senzitivity a zejména pak při použití kvantitativních či semikvantitativních metod je nezbytné zohlednění řady fyziologických proměnných s potenciálním vlivem na senzitivní percepci.
Nejvýznamnějším faktorem, jenž ovlivňuje výšku senzitivních a algických prahů, resp. obecně senzitivitu, je testovaná oblast těla [16,22]. Vliv této proměnné na hodnoty senzitivních i algických prahů je pro všechny běžně hodnocené modality citlivosti signifikantně vyšší než vliv ostatních fyziologických proměnných (věk, pohlaví atd.) [16,22]. Senzitivní prahy jsou obecně nejnižší (a citlivost nejvyšší) na obličeji, lehce vyšší na horních končetinách a nejvyšší na končetinách dolních [16,22]. Podkladem uvedených rozdílů je odlišná hustota receptorů v jednotlivých lokalizacích a současně nestejná délka senzitivních drah pro různé vyšetřené oblasti. Při hodnocení senzitivní percepce je tak vždy nutno vycházet z toho, jaká část těla je vyšetřována, a použít normativní data pro odpovídající oblast. Pro distální segmenty končetin jsou aktuálně dostupné věkově stratifikované normy obvykle hodnocených QST parametrů pro dospělou [16,22] i dětskou populaci [23]. Tato data jsou aplikovatelná na akrální části končetin a autoři publikovaných normativních dat blíže nespecifikují konkrétní anatomickou distribuci (tzn. identická normativní data jsou většinou používána např. pro plosku a nárt, pro dlaň a hřbet ruky apod.). Recentně byla publikována i normativní data pro hodnocení QST nálezů v oblasti trupu a proximálních segmentů končetin [24].
Senzitivní percepce je dále významně ovlivněna věkem. Výsledky většiny publikovaných studií v souladu s klinickou zkušeností prokazují signifikantní pokles senzitivní percepce s věkem, kdy dochází k postupnému zvýšení prahů pro většinu senzitivních modalit [16,20,22]. Nejvýrazněji jsou tyto změny vyjádřeny při hodnocení propriocepce [16,22]. Prokázán naopak nebyl signifikantní vliv věku na mechanické algické prahy vyvolané píchnutím špendlíkem (Mechanical Pain Threshold, MPT) ani na senzitivitu vůči této modalitě (Mechanical Pain Sensitivity, MPS) [22]. Etiopatogeneze věkově závislých změn citlivosti je zřejmě multifaktoriální. Předpokládá se vliv stárnutí na degenerativní transformaci senzitivních receptorů a demyelinizaci a redukci nervových vláken v periferním nervovém systému. Tyto změny postihují predilekčně silná myelinizovaná nervová vlákna a jim příslušné receptory [25]. Pravděpodobný je i podíl věkově vázaných degenerativních změn centrálního nervového systému.
Další faktor prokazatelně ovlivňující senzitivní percepci je pohlaví. Vliv této fyziologické proměnné je však podstatně menší než význam předchozích dvou faktorů. Ve většině QST parametrů vykazují ženy vyšší senzitivitu než muži [16,22,26]. Tento jev je pravděpodobně dominantně podmíněn rozdílným centrálním zpracováním informací v rámci senzitivní percepce u mužů a žen. Podstatně menší roli hrají zřejmě periferní faktory, jako například odlišná hustota receptorů či rozdíly inervace v závislosti na pohlaví [16].
Podle očekávání nejsou patrné významné rozdíly v percepci běžně hodnocených senzitivních modalit mezi pravou a levou polovinou těla [16]. U zdravých dobrovolníků či při stranově symetrickém postižení je proto dostačující jednostranné provedení detailního testování senzitivity. U pacientů s jednostranným či zřetelně asymetrickým postižením je vhodné detailní vyšetření obou stran (kdy je nepostižená strana vnímána jako referenční oblast). Tento běžně užívaný algoritmus však komplikují recentní studie [27] prokazující častý výskyt senzitivních abnormit v kontralaterální distribuci u pacientů s jednostranným postižením. Při jednostranném výskytu senzitivní abnormity pro některý z hodnocených senzitivních parametrů je prevalence abnormity identického parametru v kontralaterální distribuci až 57 % [27]. Tuto skutečnost je třeba zohlednit při interpretaci nálezů v objektivně nepostižené oblasti kontralaterálně od místa postižení.
Význam QST vyšetření
Detailní a v optimálním případě kvantifikované vyšetření senzitivity je podle aktuálních doporučení [2,5,28] jednou ze základních součástí diagnostického procesu neuropatické bolesti využívanou především v diagnostice neuropatie tenkých vláken a časné diabetické neuropatie. Testování senzitivity je považováno i za metodu vhodnou pro sledování a kvantifikaci terapeutického efektu preparátů využívaných v léčbě neuropatické bolesti. Využití QST metod umožní mj. izolované sledování vlivu podávaného preparátu na jednotlivé komponenty bolesti (např. hyperalgézii, alodynii apod.).
Většina publikací zaměřených na QST hodnotí využitelnost metod především v diagnostice postižení tenkých málo myelinizovaných a nemyelinizovaných vláken typu A ‑ delta a C [2,5]. Důvodem je skutečnost, že pro diagnostiku dysfunkce silných myelinizovaných senzitivních vláken typu A‑beta je k dispozici jiná vysoce validní a objektivní metoda, tj. hodnocení vodivosti periferních nervů v rámci elektromyografického vyšetření. Důsledkem tohoto přístupu je nicméně zkreslení významu využití QST metod v diagnostice postižení silných nervových vláken a relevantních senzitivních drah. Toto zkreslení umožní s vysokou pravděpodobností v nejbližších letech upravit studie využívající recentně publikovaný a aktuálně široce používaný komplexní standardizovaný QST protokol. Protokol byl vytvořen německou pracovní skupinou pro výzkum neuropatické bolesti (Der Deutsche Forschungsverbund Neuropathischer Schmerz (DFNS), The German Research Network on Neuropathic Pain). Zahrnuje vyšetření řady senzitivních modalit a reflektuje funkci obou typů nervových vláken v souladu s aktuálními doporučeními [15,16]. DFNS protokol je aktuálně téměř bezvýhradně využíván ve studiích zaměřených na klinickou charakteristiku pacientů s neuropatickou bolestí různého původu a dokonce i s bolestí neneuropatickou [29].
Cíl sdělení
Cílem prezentovaného sdělení je podat stručný přehled o klinických (bedside) kvalitativních, semikvantitativních a kvantitativních metodách vyšetření běžně hodnocených senzitivních modalit (s výjimkou detailního rozboru metod počítačově asistovaných, které již byly v naší literatuře recentně publikovány [17,18,30]), a to včetně doporučených normativních dat, pokud jsou pro daný parametr známa.
Vyšetření mechanické kožní citlivosti (dotyku, povrchového tlaku, mechanicky vyvolané ostré bolesti)
Vyšetření taktilní citlivosti
Kvalitativní metody vyšetření taktilní citlivosti zahrnují dotyk smotkem vaty, štětičkou nebo nekalibrovaným štětcem při využití obecných principů testování citlivosti, které byly uvedeny v úvodní části. Dynamické podněty (vyvolané pohybem štětce nebo štětičky o rozsahu 1 – 3 cm) jsou obecně lépe vnímány než podněty statické (kdy je štětec či štětička pouze přiložen k vyšetřovanému místu, ale nedochází k jejich pohybu). Při vyšetření je nutné zohlednit skutečnost, že citlivost není na všech částech těla identická. Plosky a dlaně vyžadují intenzivnější stimulaci (vzhledem ke zrohovatělé kůži), ochlupené části těla naopak stimulaci méně intenzivní (z důvodu vysoké četnosti nervových zakončení v okolí vlasových folikulů). Senzitivita se poněkud liší i mezi proximálními a distálními částmi končetin a vyšší je např. také na krku. Kvalitativní metody poskytnou hrubou informaci o anestézii či zřetelné hypestézii nebo naopak hyperestézii pro dotyk v postižené oblasti (většinou při využití komparačního principu s oblastí nepostiženou). Umožní hodnotit také alodynii, tj. vnímání senzitivního podnětu běžně nebolestivého charakteru jako podnětu bolestivého. Nejčastějším typem alodynie je mechanická dynamická alodynie (DMA) vyšetřitelná pomocí dynamických taktilních podnětů. Její vyvolání je závislé mj. na intenzitě aplikovaného dotyku. Pro testování DMA lze proto využít i kalibrované nástroje vyvolávající dotyk o definované intenzitě, např. kalibrovaný štětec (např. Somedic, Švédsko), jenž evokuje dotyk o tlakové síle přibližně 200 – 400 mN (obr. 1a, b), vatovou štětičku (působící tlakovou silou přibližně 100 mN) (obr. 1a) či vatový chomáč (s tlakovou silou jen asi 3 mN) [15,16]. Využití takových pomůcek testování pak představuje přechod k metodám semikvantitativním.
Obr. 1a) Kalibrované pomůcky k vyšetření DMA (mechanická dynamická alodynie). 
Obr. 1b) Vyšetření kalibrovaným štětcem. 
Vyšetření tlakové kožní citlivosti
Pro potřeby semikvantitativního a kvantitativního vyšetření kožní tlakové citlivosti jsou nejčastěji využívána Semmes ‑ Weinsteinova (Von Freyova) monofilamenta (obr. 2a – f). Přestože jsou tato vlákna většinou uváděna jako metoda hodnocení taktilního čití, testují ve skutečnosti povrchový tlak, což je specifická modalita ne zcela identická s běžným významem termínu „dotyk“. Vlákna tohoto typu byla za účelem testování senzitivity poprvé použita v 60. letech 20. století psychology Florencem Semmesem a Sydney Weinsteinem, a to k diagnostice ztráty dotykového čití na horní končetině u pacientů po mozkovém traumatu [31]. Později byla široce využívána zejména v diagnostice diabetické polyneuropatie [32]. V současnosti je kvantitativní vyšetření těmito filamenty součást komplexního protokolu testování senzitivity [15,16].
Obr. 2a) Semmes-Weinsteinovo filamentum, vyrobené z nylonu (fy. Somedic). 
Obr. 2b) Vyšetření Semmes-Weinsteinovým monofilamentem, vyrobeným z optických vláken (fy. Marstock). 
Obr. 2c) Sada kalibrovaných filament, vyrobených z nylonu (fy. Somedic). 
Obr. 2d) Sada kalibrovaných filament z optických vláken (fy. Marstock). 
Obr. 2e) Neuropen, pomůcka, kombinující 10g filamentum s kalibrovaným špendlíkem. 
Obr. 2f) Vyšetření 10g filamentem, obsaženým v pomůcce Neuropen. 
Při vlastním vyšetření je filamentum přiloženo kolmo na vyšetřovaný povrch (obvykle kůži) a následně je na jeho rukojeť vyvíjena tlaková síla působící ve směru dlouhé osy vlákna (a tedy stejná, jakou působí vlákno na kůži), dokud se filamentum nezačne prohýbat do tvaru písmene C (obr. 2b, f)[15,16,31,32]. Při pokračujícím ohybu vlákna zůstává již tato tlaková síla relativně konstantní. Jedná se o klíčovou charakteristiku, která každé z vláken definuje, a je odvozena zejména od jeho tloušťky, délky a tuhosti použitého materiálu. Při správném způsobu testování je vytvářen pouze přímý tlak vlákna na kůži v trvání přibližně 1 – 2 s. Nemělo by dojít k event. pohybu filamenta a tím k nežádoucí aktivaci receptorů reagujících na dynamickou složku takto aplikovaného podnětu.
Existují standardní sady obsahující definovaný počet filament (např. 12, 20, event. i více) (obr. 2c, d). Mezi jednotlivými vlákny v sadě se tlaková síla nutná k jejich ohybu liší, a to určitým systematickým způsobem: např. každé silnější vlákno v sadě působí na vyšetřovaný povrch dvojnásobnou tlakovou sílou oproti vláknu předcházejícímu (slabšímu) [15,16,32,33]. V běžně používaných sadách jsou k dispozici filamenta evokující tlakovou sílu v rozmezí od 0,25 (či dokonce 0,125) po 512 (případně 1024) mN (např. v systému Optihair vyráběném firmou Marstock NerveTest, Německo) (obr. 2b, d). Alternativně se k popisu vláken používá hmotnost, kterou je nutno působit na filamentum v příslušném směru, aby došlo k jeho prohnutí (např. Senselab Aesthesiometer, Somedic, Švédsko) (obr. 2a, c). Dle údajů výrobce druhého systému jsou oba typy vláken snadno kompatibilní. Pro převod na výše uvedenou tlakovou sílu je nutné pouze vynásobit zmíněnou hmotnost gravitačním zrychlením, jež má v našich zeměpisných šířkách hodnotu 9,81 (m × s ‑ 2). Práce zaměřené na srovnání obou systémů nebyly dle znalostí autorů dosud publikovány. Praktické zkušenosti však prokazují, že srovnatelnost obou systémů je limitována a příslušná vlákna z obou systémů, která by měla být srovnatelná, vyvolávají zřetelně odlišný senzitivní vjem. Pro potřeby klinických studií nebo longitudinálního sledování pacientů lze proto jednoznačně doporučit konstantní používání jednoho systému.
Při semikvantitativním způsobu testování taktilní senzitivity se používá jen jedno monofilamentum, a to obvykle 10gramové. Toto filamentum bylo zvoleno s ohledem na obecnou shodu, že ztráta protektivní citlivosti odpovídá neschopnosti vnímat dotyk vlákna této síly. Uvedený předpoklad byl potvrzen např. Litzelmanovou studií [34], v níž měli pacienti se ztrátou schopnosti vnímat dotyk 10gramového vlákna pětinásobně zvýšenou pravděpodobnost vzniku diabetických ulcerací na DKK. Princip metody zůstává stejný. Filamentum je přiloženo na kůži pacienta silou, která vyvolá jeho ohnutí do tvaru písmene C. U 10gramového filamenta odpovídá výsledná síla 5,07 mN. Při semikvantitativním vyšetření citlivosti s použitím tohoto vlákna je podnět obvykle aplikován opakovaně (3 - až 10krát). Hodnocena je schopnost jej vnímat, vyjádřená většinou formou zlomku (reflektujícího počet percipovaných podnětů z počtu podnětů aplikovaných) či procentuálně. Existuje přitom řada možných způsobů vyšetření, které se liší počtem aplikovaných podnětů, vyšetřovanou lokalizací a samozřejmě i souvisejícími normativními daty [32,35,36].
Desetigramové monofilamentum je pro semikvantitativní způsob vyšetření k dispozici také v rámci pomůcky označované jako Neuropen (Owen ‑ Mumford Ltd., Oxford, UK) (obr. 2e, f), který kombinuje toto vlákno s kalibrovaným špendlíkem NeurotipTM. V rámci vyšetření lze pak použít monofilamentum izolovaně (a aplikovat 10 podnětů v různých lokalizacích nejčastěji na plantární straně nohou, protože pomůcka je používána především v detekci diabetické polyneuropatie) nebo je možné využít současně kalibrovaný špendlík a monofilamentum, a to tak, že jsou v náhodném pořadí aplikovány podněty ostré (vyvolané píchnutím kalibrovaným špendlíkem) a tupé (evokované stimulací pomocí 10g monofilamenta) a úkolem pacienta je rozlišit tyto ostré (algické) a tupé (taktilní) podněty [35].
Cílem kvantitativního vyšetření tlakové kožní citlivosti pomocí sady Semmes ‑ Weinsteinových filament je stanovení tzv. senzitivního prahu pro tlakové kožní podněty (tzv. Mechanical Detection Threshold, MDT) [15]. Při tomto způsobu testování začínáme obvykle od nejtenčích filament (a/ nebo od filamenta vyvolávajícího tlakovou sílu přibližně na úrovni izolovaného 10g vlákna) a postupujeme k silnějším. Pacient je při každém dotyku vlákna na kůži dotázán, zda podnět cítí, a odpovídá „ano/ ne“. Nejpřesněji lze práh stanovit jako geometrický průměr opakovaně detekovaných nadprahových a podprahových podnětů. Síla nejslabšího již percipovaného filamenta tak odpovídá první nadprahové hodnotě taktilního prahu (first suptrathreshold value). Poté při vyšetření pokračujeme naopak sestupně slabšími filamenty k prvnímu již nepercipovanému vláknu, které představuje první podprahovou hodnotu (first infrathreshold value). Stejný postup je vhodné opakovat několikrát (optimálně pětkrát, čímž získáme celkem pět nadprahových a pět podprahových hodnot). Z takto stanovených hodnot je následně vypočítán geometrický průměr (tj. všech 10 získaných hodnot se vzájemně vynásobí a poté je vypočtena 10. odmocnina takového násobku), který přestavuje hledaný senzitivní práh [37]. Vyšetření se nejčastěji provádí na dorzu nohy nebo ruky, event. na obličeji (tab. 2) [16,22].
Tab. 2. Doporučené normální limity hodnot senzitivních prahů pro mechanické tlakové podněty (Mechanical Detection Threshold, MDT) v milinewtonech (mN) v závislosti na vyšetřované oblasti, věku a pohlaví. 
Hodnoty jsou uvedeny jako horní normální limit (odvozený z 95% konfidenčního intervalu hodnot normativního souboru zdravých dobrovolníků): abnormitou jsou hodnoty vyšší než uvedené. Převzato z [22]. Vyšetření algické citlivosti pro ostrou, mechanicky vyvolanou bolest
Kvalitativní vyšetření algické citlivosti pro mechanické podněty je prováděno pomocí nekalibrovaných špendlíků. Vyšetřovanýsubjekt je instruován, aby označil, zda podnět vnímá jako ostrý či nikoli. Vyšetření je většinou prováděno na akrálních částech končetin, i když hodnotit lze samozřejmě jakoukoli lokalizaci. Je však třeba zohlednit nutnost intenzivnější stimulace v místech se zrohovatělou kůží, jako jsou plosky nohou a dlaně. Při vyšetření je nutno používat sterilní pomůcky optimálně určené pro jednorázové použití, protože při stimulaci špendlíkem může dojít k porušení kožního povrchu a potenciálně k parenterálnímu přenosu infekčních agens.
Při kvalitativním vyšetření algických prahů je nutno vzít v úvahu také poměrně široký rozsah normální algické senzitivity v běžné populaci. Algické prahy a zejména senzitivita vůči algickým podnětům mají obecně zřetelně vyšší interindividuální variabilitu oproti prahům senzitivním. Podobná stimulace tak může být různými osobami vnímána různě od velmi bolestivé až po prakticky nebolestivou. Vzhledem k faktu, že aplikovaný podnět není v případě kvalitativního vyšetření standardizován, není navíc možné spolehlivé inter - ani intraindividuální srovnání takové percepce.
Semikvantitativní vyšetření algického čití pro mechanicky vyvolanou bolest lze provádět pomocí jednoho kalibrovaného špendlíku, který je např. součástí pomůcky Neuropen (Owen ‑ Mumford Ltd., Oxford, UK) (obr. 2e, 3c). Kalibrovaný špendlík v této sadě evokuje vpich o tíze 40 g a má vyměnitelné sterilní nástavce pro jednorázové použití (tzv. neurotips). V Neuropenu je kombinován s monofilamentem pro vyšetření kožní tlakové senzitivity. V rámci vyšetření jsou pak v náhodném pořadí aplikovány podněty ostré (vyvolané píchnutím kalibrovaným špendlíkem) a tupé (evokované stimulací pomocí 10g monofilamenta). Úkolem pacienta je tyto typy podnětů od sebe rozpoznat (blíže viz vyšetření taktilního čití) [35].
Kvantitativní vyšetření bolestivého čití je prováděno pomocí sady kalibrovaných špendlíků (obr. 3a, b, d). Komerčně je k dispozici sada sedmi špendlíků, které vyvolají vpich o tlakové síle 8, 16, 32, 64, 128, 256 a 512 mN na ploše o průměru 0,2 mm (MRC Systems GmbH, Heidelberg, Germany). S jejich pomocí lze stanovit práh pro mechanicky vyvolanou bolest (Mechanical Pain Treshold, MPT) a v rámci nadprahového testování také senzitivitu pro mechanicky vyvolanou bolest (Mechanical Pain Sensitivity, MPS). Vyšetření se provádí dotykem kalibrovaných špendlíků v testované lokalizaci, tj. nejčastěji na dorzu nohy (vnitřní hrana nohy nad palcem) nebo na dorzu ruky (nad m. interosseus dorsalis I) [15].
Obr. 3a) Vyšetření kalibrovaným špendlíkem. 
Obr. 3b) Sada kalibrovaných špendlíků. 
Obr. 3c) Vyšetření kalibrovaným špendlíkem, obsaženým v pomůcce Neuropen. 
Obr. 3d) Kalibrovaný špendlík. 
Při vyšetření algického prahu pro ostrou mechanicky vyvolanou bolest postupujeme od nejslabšího kalibrovaného špendlíku k silnějším s minimálním doporučeným rozestupem mezi jednotlivými podněty v trvání 2 s. Vyšetřovaná osoba je při každém podnětu dotázána, zda jej vnímá jako ostrý vjem nebo dotyk. Algický práh je pak nejpřesněji stanoven jako geometrický průměr opakovaně detekovaných nadprahových (tj. ostře vnímaných) a podprahových (neostře percipovaných) podnětů. Nejslabší stimulus, který je již percipován vyšetřovanou osobou jako ostrý vjem (nikoli dotyk), tak odpovídá prvnímu nadprahovému podnětu (first suprathreshold value). Po jeho dosažení pokračujeme ve vyšetření kalibrovanými špendlíky sestupně směrem ke slabším až k prvnímu podnětu, jenž již není percipován jako ostrý vjem. Ten představuje první podprahový podnět (first infrathreshold value). Podobně jako při vyšetření senzitivního prahu je toto testování opakováno několikrát (optimálně 5krát). Ze získaných 10 hodnot (pět nadprahových, pět podprahových) se vypočítá geometrický průměr, který představuje hledaný algický práh (metodika výpočtu viz výše v odstavci o kvantitativním vyšetření taktilního čití) [15]. Publikovaná normativní data zohledňující vyšetřovanou lokalizaci, věk a pohlaví jsou uvedena v tab. 3.
Tab. 3. Doporučené normální limity hodnot algických prahů pro mechanicky vyvolanou bolest (Mechanical Pain Threshold, MPT) v milinewtonech (mN) v závislosti na vyšetřované oblasti, věku a pohlaví. 
Hodnoty jsou uvedeny jako rozmezí horního i dolního normálního limitu (odvozené z 95% konfidenčního intervalu hodnot souboru zdravých dobrovolníků): abnormitou jsou hodnoty vyšší než horní normální limit (hypoalgézie) i nižší než dolní normální limit (hyperalgézie). Převzato z [22]. Vedle stanovení algického prahu se dají kvantitativní nástroje pro vyšetření bolestivého čití pro ostrou mechanicky vyvolanou bolest využít také k nadprahovému testování, tj. hodnocení tolerance a zejména senzitivity pro mechanicky vyvolanou bolest (Mechanical Pain Sensitivity, MPS). Při tomto způsobu testování vyšetřujeme pacienta jednotlivými kalibrovanými špendlíky v pseudonáhodném pořadí podle exaktního protokolu. Bolestivost podnětů vnímaných jako „ostré“ má pak pacient za úkol hodnotit pomocí numerické škály bolesti (Numeric Rating Scale, NRS) o rozsahu 0 – 100, kde 0 představuje „žádnou bolest“ a 100 znamená „nejhorší pro pacienta představitelnou bolest“ (tab. 4) [15]. Vyšetření MPS lze spojit s kvantitativním hodnocením mechanické dynamické alodynie (DMA) pomocí kalibrovaného štětce, štětičky a smotku vaty, které jsou opět v pseudonáhodném pořadí zařazeny do testovacího protokolu. Jejich percepce je také hodnocena pomocí NRS škály. Výskyt mechanické dynamické alodynie lze pokládat za spolehlivou známku abnormity, která se u zdravých jedinců za fyziologických okolností prakticky nevyskytuje, a to konzistentně v žádném z publikovaných souborů zdravých kontrol [16,22].
Tab. 4. Doporučené normální limity hodnot senzitivity pro ostrou mechanicky vyvolanou bolest (Mechanical Pain Sensitivity, MPS) (uvedené jako průměrná hodnota NRS v rozmezí 0–100 při použití celého setu kalibrovaných špendlíků) v závislosti na vyšetřované oblasti, věku a pohlaví. 
Hodnoty jsou uvedeny jako rozmezí horního i dolního normálního limitu (odvozené z 95% konfidenčního intervalu hodnot normativního souboru zdravých dobrovolníků): abnormitou jsou hodnoty vyšší než horní normální limit (abnormálně snížená senzitivita pro bolest – hypoalgézie) i nižší než dolní normální limit (abnormálně zvýšená senzitivita pro bolest – hyperalgézie). Převzato z [22]. Vyšetření termické a termoalgické kožní citlivosti
Kvalitativní vyšetření termické citlivosti se provádí pomocí zkumavek (Falcon Tubes) s teplou (45 °C) a studenou (10 °C) vodou nebo kovových válečků (metal thermorollers), které se před vyšetřením ohřejí či ochladí na požadovanou teplotu (20 °C a 40 °C). V případě, že dostupné technické vybavení neumožňuje přesně změřit teplotu pomůcky, orientuje se vyšetřující dotykem na vlastní kůži a ověří, že je rozdíl teplot obou zkumavek nebo válečků dostatečně velký, aby bylo možné je od sebe spolehlivě rozeznat. Současně by však teplota obou zkumavek (nebo válečků) měla být v rozmezí 10 – 45 °C, aby teplotní vjem nebyl pro vyšetřovaného jedince bolestivý a nedošlo k tepelnému poškození vyšetřované oblasti. Zkumavky jsou přikládány na kůži a pacient udává, zda podnět ve vyšetřované oblasti vnímá jako identický či více nebo méně chladný anebo teplý v porovnání s oblastí těla, kde předpokládáme nenarušené termické vnímání. Uvedeným způsobem lze orientačně vyšetřit výrazné změny tepelné citlivosti. Je možné stanovit i hranici čití, a to pohybem zkumavky z méně citlivé oblasti do oblasti s lepší (normální) senzitivitou pro termické modality [1]. Identicky může být hranice čití stanovena pohybem metalického válečku.
Pro lepší standardizaci aplikovaných podnětů a pro účely semikvantitativního testování termického čití lze využít pomůcku Termopen (Tip Therm® GmbH, Brüggen, Germany) (obr. 4). Jedná se o jednoduchou pomůcku umožňující rychlé orientační vyšetření tepelného čití zejména pro chlad. Termopen má tvar válečku o délce 10 cm a průměru 1,5 cm. Je vyroben z plastového polymeru (chlorovaný polyvinylchlorid), který tvoří jeden z jeho konců, druhý konec je vyroben z kovu s vysokou tepelnou vodivostí (vysokolegovaná, tzv. austenitická nerezová ocel). Použití pomůcky je založeno právě na odlišné tepelné vodivosti obou jejích konců. Kontakt kůže s kovovým koncem vyvolá vzhledem k vysoké tepelné kondukci chladný vjem, zatímco plastový konec (s minimální tepelnou vodivostí) vyvolá dojem neutrální až teplý. Při vyšetření přikládá lékař pacientovi do vyšetřované oblasti vždy střídavě kovový a plastový konec kolmo k povrchu kůže v náhodném pořadí. Doporučená doba kontaktu pomůcky s kůží pacienta je alespoň 3 s, aby byla zaručena dostatečná časová rezerva pro tepelnou kondukci a související vyvolání termické percepce. Úkolem pacienta je určit, který ze dvou aplikovaných podnětů byl chladnější. Pacient by měl mít během vyšetření zavřené oči, aby byla vyřazena možnost vizuální kontroly aplikovaného podnětu [38].
Obr. 1. Pomůcka pro vyšetření tepelného čití (Tip Therm). 
Při semikvantitativním vyšetření je aplikován definovaný počet podnětů (většinou tři série párové aplikace chladného a teplého podnětu) a stanovuje se počet sérií, při nichž pacient správně určil kovový konec jako chladnější. Na DKK je za normu považováno dva a více správně stanovených podnětů ze tří, tzn. že abnormitou je nesprávné určení chladného podnětu u alespoň dvou ze tří aplikovaných sérií. V souboru 160 zdravých dobrovolníků však Ziegler et al zaznamenali na DKK výskyt dokonce tří nesprávných odpovědí ze tří aplikovaných u 8,6% jedinců, což poukazuje na relativně nízkou specificitu vyšetření [39].
Pro potřeby detailního testování percepce tepelných modalit byly vyvinuty kvantitativní metody testování termického prahu (Thermal Perception Threshold,TPT), které využívají počítačem asistované algoritmy. Tyto testy byly v ČSNN již opakovaně publikovány včetně dostupných normativních dat [17,18,30].
Vyšetření hluboké citlivosti (vibrace, propriocepce, hluboká tlaková bolest)
Vyšetření vibrační citlivosti
Mezi nejjednodušší kvalitativní metody umožňující hodnocení vibrační citlivosti patří vyšetření nekalibrovanou ladičkou (64Hz nebo 128Hz). Ladička se rozezvučí poklepem vidlice o podložku a následně se přiloží kolmo k povrchu těla patkou na vyšetřované místo. Vyšetřovaný subjekt je dotázán, zda vnímá vibrace, a v případě kladné odpovědi je eventuálně instruován, aby upozornil vyšetřujícího v okamžiku, kdy je vnímat přestane. Vyšetřující pak vedle obecné schopnosti vibrační percepce ve vyšetřovaném místě může hodnotit dobu, po kterou vyšetřovaný subjekt vibrace vnímá (vyjádřenou např. v sekundách). Může také testovat, zda na identickém (nebo odlišném) místě vlastního těla vnímá vibrace déle než vyšetřovaný subjekt a případně kvantifikuje o kolik sekund.
Vyšetření se obvykle provádí na tzv. kostních prominencích, tj. v místech, kde jsou kostní výstupky co nejblíže pod kůží s minimální vrstvou vmezeřené svalové, vazivové či tukové tkáně. Nejčastěji vyšetřovaným místem na horních končetinách je processus styloideus radii nebo ulnae [1,15,16], interfalangeální kloub palce nebo ukazováku [40], event. druhý metakarp [41]. Na dolních končetinách je obvykle vyšetřován kotník (vnitřní či vnější), případně tuberositas tibiae či dorzální strana interfalangeálního kloubu palce [1,15,41,42]. Testování se většinou provádí oboustranně [42].
Pokud je hodnocena pouze schopnost vyšetřovaného subjektu vnímat vibrace v příslušném místě nebo obecná schopnost vyšetřujícího vnímat vibrace déle než vyšetřovaný, jedná se o kvalitativní metodu vyšetření citlivosti. Vyšetření je jednoduché a rychlé, ale neumožňuje kvantifikovat práh vnímání vibračního čití a poskytuje limitované možnosti pro hodnocení eventuálního vývoje nálezu při opakovaném vyšetření pacienta.
Metody hodnotící trvání vibračního vjemu (absolutně nebo relativně vůči vyšetřujícímu) poskytují již určitou možnost kvantifikace podnětů a dají se zařadit mezi testy semikvantitativní. Průměrná doba vnímání vibrací na kotníku je 10 – 15 s. Pokud je následně ladička rychle přiložena na odpovídající kontralaterální místo těla, lze tam fyziologicky vnímat vibraci dalších 3 – 5 s [1,42]. Trvání vibračního vjemu, vyjádřené v sekundách, je i součástí některých komplexních dotazníkových nástrojů zaměřených na diagnostiku neurologických onemocnění, jako je časná diabetická neuropatie. Takový test je obsažen např. v klinické části dotazníku Michigan Neuropathy Screening Instrument [40].
Nejjednodušším nástrojem ke kvantifikaci vibračního čití je tzv. graduovaná (kalibrovaná) ladička o frekvenci 64 Hz nebo 128 Hz (Rydel ‑ Seiffer tuning fork), která nese na koncích obou ramen vidlice indikátory (kalibrovaná závaží) (obr. 5a, b)[1,41,42]. Na každém z nich je znázorněn rovnoramenný trojúhelník se základnou na straně blíže patce ladičky a s vrcholem směřujícím ke konci příslušného ramene vidlice a vedle něj stupnice o rozsahu od 0 (minimum, při základně trojúhelníku) do 8 (maximum, při vrcholu trojúhelníku). Po rozezvučení ladičky vibrují její ramena s frekvencí 64 Hz nebo 128 Hz, což vyvolá optický dojem zdvojení trojúhelníků na indikátorech na konci každého ramene vidlice. Při postupně klesající amplitudě kmitání ramen vidlice dochází k protnutí „zdvojených“ trojúhelníků. Tento průnik opticky imponuje dojmem nového trojúhelníku o postupně narůstající výšce od základny směrem ke konci ramene vidlice, přičemž tento nárůst je v exponenciální závislosti na klesající amplitudě kmitání vidlice. Výška tohoto prolínajícího se trojúhelníku se hodnotí pomocí stupnice v rozsahu 0 – 8, znázorněné na indikátoru vedle sledovaného trojúhelníku. Práh pro vnímání vibrací tak představuje hodnota na této stupnici, která je nejblíže aktuální výšce protínajícího se trojúhelníku v momentě, kdy vyšetřovaný subjekt verbálně avizuje, že přestal vnímat vibrace ladičky [1,42]. Hodnota prahu se vyjadřuje ve formě zlomku, jehož čitatel představuje výše popsaná hodnota na kalibrované škále, při které subjekt přestal vibraci vnímat (např. 7), a jmenovatel je maximální dosažitelná hodnota stupnice (8). Čím vyšší je hodnota v čitateli zlomku, tím lépe vyšetřovaný subjekt vibrace vnímá (vibrační prahy se v tomto ohledu liší od ostatních modalit citlivosti, u nichž se zhoršující se senzitivitou pro příslušnou modalitu prahy naopak stoupají).
Obr. 5b) Vyšetření kalibrovanou ladičkou. 
Při poruše propriocepce se hodnota vibračního prahu v čitateli adekvátně snižuje (např. 2/ 8 představuje palhypestézii), případně vyšetřovaný subjekt nevnímá ve vyšetřovaném rozsahu vibrační čití vůbec (hodnota prahu je 0/ 8, což odpovídá palanestézii).
Vyšetření se většinou provádí oboustranně [42], a to v identických místech jako při vyšetření ladičkou nekalibrovanou (viz výše).
Zjištěné výsledky je vždy nutno hodnotit ve vztahu k normativním datům pro danou lokalizaci a při zohlednění fyziologických proměnných ovlivňujících výšku vibračního prahu (především věku vyšetřeného subjektu a méně výrazně i pohlaví) (tab. 5a – c) [16,22,41,42].
Tab. 5a) Doporučené normální limity pro hodnocení vibračních prahů pomocí 64Hz ladičky na HKK (processus styloideus radii) a DKK (malleolus medialis). Převzato z [42]. ![Tab. 5a) Doporučené normální limity pro hodnocení vibračních prahů pomocí 64Hz ladičky na HKK (processus styloideus radii) a DKK (malleolus medialis). Převzato z [42].](https://pl-master.mdcdn.cz/media/image/8c1194021125622fdac057a304857952.png?version=1537795175)
Tab. 5b) Doporučené normální limity hodnot vibračních prahů při použití 64Hz ladičky u zdravých dobrovolníků v závislosti na vyšetřované oblasti, pohlaví a věku (data jsou uvedena jako dolní normální limit odvozený jako „průměr – 2SD“ hodnot normativního souboru). 
Lokalizace na dorzu ruky a nohy (bez bližší specifikace). Převzato z [22]. Tab. 5c) Doporučené normální limity hodnot vibračních prahů při použití 128Hz ladičky na HKK (na druhém metakarpu) a DKK (na prvním metatarzu) v závislosti na věku (data jsou uvedena jako dolní normální limit, odvozený jako „průměr – 2SD“ hodnot souboru zdravých dobrovolníků). Převzato z [41]. ![Tab. 5c) Doporučené normální limity hodnot vibračních prahů při použití 128Hz ladičky na HKK (na druhém metakarpu) a DKK (na prvním metatarzu) v závislosti na věku (data jsou uvedena jako dolní normální limit, odvozený jako „průměr – 2SD“ hodnot souboru zdravých dobrovolníků). Převzato z [41].](https://pl-master.mdcdn.cz/media/image/630ee647f8b4238d622624d0fdef5803.png?version=1537794290)
Detailní kvantitativní stanovení prahu pro vibrační citlivost je možné také pomocí vibroesteziometru. Jedná se o počítačem asistovanou modalitu QST. Zařízení obsahuje vibrační sondu, která vibruje o frekvenci 100, resp. 120 Hz [30,42] a během vyšetření narůstá logaritmicky amplituda podnětu v mikrometrech (µm). V těchto jednotkách je vyjádřen i výsledný vibrační práh. Detailní informace včetně normativních dat byly v ČSNN recentně publikovány [30].
Vyšetření propriocepce
Při hodnocení propriocepce jsou odděleně vyšetřovány dvě základní složky této modality, a to vnímání polohy (polohocit – statestézie) a pohybu příslušné části těla (pohybocit – kinestézie). Polohocit se kvalitativně vyšetřuje pasivním nastavením polohy končetiny při zavřených očích. Pacient má za úkol tuto polohu napodobit na druhostranných končetinách nebo detailně popsat. Při kvalitativním vyšetření pohybocitu je prováděna změna polohy těla pasivním pohybem v určitém kloubu a úkolem pacienta je popsat směr pohybu. Nejčastěji je hodnoceno vnímání pohybu v interfalangeálním kloubu palce nohy, případně ruky [1]. Vyšetření pohybocitu na dalších prstech je méně časté, přičemž kromě izolovaného vyšetření jednotlivých prstů lze testovat i složitější funkce, např. pomocí duální stimulace se současnou změnou polohy či pohybem dvou prstů [43].
Semikvantitativně můžeme propriocepci hodnotit kvantifikací rozsahu pohybu v příslušném kloubu, který je již pacient schopen vnímat. Fyziologicky lze na prstech vnímat pohyb v interfalangeálním kloubu v rozsahu 5°, v rameni dokonce v rozsahu 1° [1]. Vnímání závisí mj. na rychlosti pohybu – proto je vhodné odděleně vyšetřovat pomalý a rychlý pasivní pohyb (při úhlové rychlosti 0,5 – 1° nebo 10 – 30° za sekundu). Schopnost vnímat rychlý pasivní pohyb mizí později [1].
Publikovány byly ojedinělé práce zaměřené na kvantitativní vyšetření propriocepce, a to prostřednictvím bedside metod využívajících set polystyrenových koulí (o objemu 126 – 505 cm3) [44], případně pomocí počítačem asistovaných algoritmů s využitím magnetických systémů, které sledují pohyb pomocí senzorů na vyšetřovaných končetinách [45]. Jedná se však vesměs o experimentální práce, jejichž vybavení není komerčně dostupné. Kvantitativní vyšetření propriocepce není ani součástí komplexního QST protokolu [15,16].
Vyšetření hlubokého tlaku a algické citlivosti pro hlubokou tlakovou bolest
Hluboký tlak lze kvalitativně vyšetřit tlakem tupého předmětu na vyšetřovanou oblast; hlubokou tlakovou bolest (deep pain) pak tlakem na sval či sevřením šlachy [1].
Kvantifikace senzitivního prahu pro hluboký tlak je obtížná, protože při percepci podnětu se iniciálně uplatňuje vnímání jeho taktilní složky a percepce této složky není zřetelně oddělena od složky tlakové.
Pro účely kvantitativního vyšetření hluboké tlakové bolesti je možné využít kalibrovaný mechanický tlakoměr (např. Wagner Instruments, Greenwich, USA) (obr. 6a, b). Tento nástroj je patkou přiložen k vyšetřované oblasti (většinou svalovému bříšku např. na thenaru na ruce či nad m. extensor digitorum brevis na noze). Následně je jím na vyšetřovanou oblast vyvíjen kontinuální pozvolna narůstající tlak. Hodnotu tlaku, aktuálně vyvíjeného v rámci aplikovaného podnětu, lze odečíst na stupnici tlakoměru. Úkolem vyšetřovaného subjektu je upozornit na okamžik, kdy se změní charakter vnímaného podnětu a k původně tlakovému vjemu se přidá jiná složka (bolest, pálení apod.). Aktuální hodnota vyvíjeného tlaku v tomto okamžiku představuje práh pro hlubokou tlakovou bolest (Pressure Pain Threshold, PPT) [15]. Hodnoty tohoto parametru závisí významně na vyšetřované lokalizaci. Nejnižší jsou na obličeji, vyšší na ruce a nejvyšší na noze. U mladších věkových skupin (do 50 let) jsou závislé také na pohlaví (u žen jsou poněkud nižší), zatímco u starších pacientů nejsou rozdíly tohoto parametru v závislosti na pohlaví významné (tab. 6) [16,22].
Obr. 6a) Kalibrovaný tlakoměr. 
Obr. 6b) Vyšetření kalibrovaným tlakoměrem. 
Tab. 5. Doporučené normální limity hodnot algických prahů pro hluboký tlak (Pressure Pain Threshold, PPT) v kilopascalech (kPa) v závislosti na vyšetřované oblasti, věku a pohlaví. 
Hodnoty jsou uvedeny jako rozmezí horního i dolního normálního limitu (odvozené z 95% konfidenčního intervalu hodnot normativního souboru zdravých dobrovolníků): abnormitou jsou hodnoty vyšší než horní normální limit (hypoalgézie) i nižší než dolní normální limit (hyperalgézie). Převzato z [22]. Alternativním nástrojem k vyšetření hluboké tlakové citlivosti a bolesti vyvolané touto modalitou je digitální tlakoměr (Algometer firmy Somedic, Sweden), který představuje určitý přechod k přístrojově asistovaným metodám [46 – 48]. Princip vyšetření je podobný jako při použití mechanického kalibrovaného tlakoměru. Výhodou digitálního Algometru je větší diagnostická přesnost stanovení prahů ve srovnání s mechanickým tlakoměrem a také možnost použití nástavců o různém průměru (0,5 – 2 cm2) umožňujících vyšetření tlakové citlivosti pro různě velké plochy [48].
Kromě detekce algických prahů slouží oba typy tlakoměrů ke stanovení senzitivity či tolerance pro hlubokou tlakovou bolest [46 – 48], a to analogickým způsobem, jakým jsou tyto parametry vyšetřovány u ostatních senzitivních modalit.
Shrnutí
Prezentovaná práce poskytuje komplexní přehled o možnostech vyšetření senzitivity. Toto testování je nepostradatelnou součástí klinického neurologického vyšetření, klíčovým prvkem diagnostického algoritmu neuropatické bolesti a důležitým nástrojem pro detailní charakteristiku pacientů v klinických i experimentálních studiích. Pro testování je nezbytná spolupráce a soustředění pacienta. Při hodnocení výsledků vyšetření je nutné zohlednit řadu fyziologických proměnných, které mají vliv na senzitivní percepci. Jedná se zejména o testovanou lokalizaci, věk a pohlaví vyšetřovaného jedince. Používané metody lze podle náročnosti testování a přesnosti a informativnosti získaných výstupů dělit na kvalitativní, semikvantitativní a kvantitativní. V běžné klinické praxi se nejčastěji používají metody kvalitativní (nekalibrovaná štětička, ladička, špendlík, zkumavky s teplou a chladnou vodou). Tyto metody jsou finančně nenáročné a dostupné, poskytují ale jen zcela orientační informaci o hrubých poruchách citlivosti. Semikvantitativní metody umožňují standardizaci a částečnou kvantifikaci výsledků, což představuje jednoznačnou výhodu při longitudinálním sledování pacientů i jejich interindividuálním srovnání. Jejich použití je relativně jednoduché, a lze je tedy doporučit jako nejvhodnější alternativu pro běžné klinické vyšetření. Patří sem např. 10gramové filamentum, kalibrovaný špendlík, Neuropen či Termopen. Kvantitativní metody (označované souhrnným termínem QST) jsou nezbytné pro účely detailní klinické charakteristiky pacientů pro potřeby studií (výzkumných i klinických) a diagnostiku neuropatie tenkých vláken. Poskytují přesné, kvantifikované výstupy a jsou dobře reprodukovatelné. Jsou však náročné z hlediska časového i finančního. Podle použitého vybavení je lze dělit na tzv. bedside metody (např. sady kalibrovaných vláken či špendlíků, kalibrovaná ladička a tlakoměr) a metody počítačem asistované (využívané zejména k hodnocení termické a termoalgické percepce, event. vibračního čití). V současnosti je pro detailní kvantifikované vyšetření senzitivity nejčastěji využíván tzv. komplexní QST protokol (DFNS protokol) umožňující standardizované testování citlivosti pro řadu senzitivních modalit.
Autorky deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
as. MUDr. Eva Vlčková, Ph.D.
Neurologická klinika
LF MU a FN Brno
Jihlavská 20
625 00 Brno
e-mail: evlckova@email.cz
Přijato k recenzi: 11. 6. 2014
Přijato do tisku: 1. 7. 2014
Recenzenti
doc. MUDr. Ivana Štětkářová, Ph.D.
doc. MUDr. Edvard Ehler, CSc.
MUDr. Radim Mazanec, Ph.D.
as. MUDr. Eva Vlčková, Ph.D.
Odb. as. MUDr. Eva Vlčková, Ph.D., promovala na Lékařské fakultě brněnské Masarykovy univerzity s vyznamenáním v roce 2000 a byla oceněna Cenou rektora Masarykovy univerzity pro nejlepší absolventy MU. Stejnou cenu obdržela v roce 2011 za dizertační práci na téma „Neuropatie tenkých vláken – komplexní diagnostika a etiologie“. Již v pregraduálním období se v rámci studentské vědecké činnosti úspěšně věnovala výzkumným projektům na Neurologické klinice LF MU a FN Brno, kde od promoce navázala doktorandským studiem oboru neurologie. Dlouhodobě se věnuje výzkumu neuropatické bolesti a její diagnostiky. Společně se školitelem prof. MUDr. Josefem Bednaříkem, CSc. se podílela na zavedení prvních metod kvantitativního testování senzitivity v ČR v období let 1999––2000 a na zavedení metody vyšetření intraepidermální hustoty tenkých nervových vláken z kožní biopsie (v letech 2002–2003), a to ve spolupráci s Univerzitní klinikou ve Wuerzburgu (Německo), kde absolvovala dlouhodobou zahraniční stáž (2005). Podílí se na výukové činnosti neurologické kliniky – od roku 2010 pracuje jako odborná asistentka na LF MU a ve Středoevropském technologickém institutu (CEITEC MU). Je autorkou či spoluautorkou 26 odborných článků v českých a zahraničních časopisech a více než 80 publikovaných abstrakt. Její práce byly opakovaně oceněny Českou neurologickou společností ČLS JEP (Hennerova cena pro mladé autory do 35 let za vynikající originální práci roku 2008, cena ČNS za vynikající originální práci roku 2009). Počet citací dle Web of Science k 30. 6. 2014 (bez autocitací) je 192, H-index 6. V letech 2000–2011 byla spoluřešitelkou několika grantových projektů. Od roku 2012 je hlavní řešitelkou grantového projektu IGA MZ ČR s názvem Specifické charakteristiky neuropatické bolesti centrálního a periferního typu. Ve spolupráci s prestižními pracovišti v Německu, Rakousku, Francii a Izraeli se podílí na výzkumu nekódujících mRNA v patogenezi neuropatické bolesti v rámci grantového projektu 7. rámcového programu Evropské unie.
Zdroje
1. Bednařík J. Senzitivní systém. In: Ambler Z, Bednařík J, Růžička E (eds). Klinická neurologie. I. Část obecná. Praha: Triton 2004 : 167 – 198.
2. Backonja MM, Attal N, Baron R, Bouhassira D, Drangholt M, Dyck PJ et al. Value of quantitative sensory testing in neurological and pain disorders: NeuPSIG consensus. Pain 2013; 154(9): 1807 – 1819. doi: 10.1016/ j.pain.2013.05.047.
3. Yarnitsky D. Quantitative sensory testing. Muscle Nerve 1997; 20(2): 198 – 204.
4. Dyck PJ, O’Brien PC, Johnson DM, Klein CJ, Dyck PJ. Quantitative sensation testing. In: Dyck PJ, Thomas PK (eds). Peripheral neuropathy. 4th ed. Philadelphia: Elsevier 2005 : 1063 – 1093.
5. Cruccu G, Sommer C, Anand P, Attal N, Baron R, Garcia ‑ Larrea L et al. EFNS guidelines on neuropathic pain assessment: revised 2009. Eur J Neurol 2010; 17(8): 1010 – 1018. doi: 10.1111/ j.1468 ‑ 1331.2010.02969.x.
6. Garcia ‑ Larrea L. Objective pain diagnostics: clinical neurophysiology. Neurophysiol Clin 2012; 42(4): 187 – 197. doi: 10.1016/ j.neucli.2012.03.001.
7. Valeriani M, Pazzaglia C, Cruccu G, Truini A. Clinical usefulness of laser evoked potentials. Neurophysiol Clin 2012; 42(5): 345 – 353. doi: 10.1016/ j.neucli.2012.05.002.
8. Baumgärtner U, Greffrath W, Treede RD. Contact heat and cold, mechanical, electrical and chemical stimuli to elicit small fiber ‑ evoked potentials: merits and limitations for basic science and clinical use. Neurophysiol Clin 2012; 42(5): 267 – 280. doi: 10.1016/ j.neucli.2012.06.002.
9. Lefaucheur JP, Ahdab R, Ayache SS, Lefaucheur ‑ Ménard I, Rouie D, Tebbal D et al. Pain‑related evoked potentials: a comparative study between electrical stimulation using a concentric planar electrode and laser stimulation using a CO2 laser. Neurophysiol Clin 2012; 42(4): 199 – 206. doi: 10.1016/ j.neucli.2011.12.003.
10. Cruccu G, Pennisi E, Truini A, Iannetti GD, Romaniello A, Le Pera D et al. Unmyelinated trigeminal pathways as assessed by laser stimuli in humans. Brain 2003; 126(10): 2246 – 2256.
11. Lauria G, Hsieh ST, Johansson O, Kennedy WR, Leger JM, Mellgren SI et al. European Federation of Neurological Societies/ Peripheral Nerve Society Guideline on the use of skin biopsy in the diagnosis of small fiber neuropathy. Report of a joint task force of the European Federation of Neurological Societies and the Peripheral Nerve Society. Eur J Neurol 2010; 17(7): 903 – 912.
12. Moravcová E, Bednařík J, Feit J, Sommer C. Hodnocení intraepidermální hustoty tenkých nervových vláken z kožní biopsie u pacientů s polyneuropatií. Cesk Slov Neurol N 2005; 68/ 101 : 219 – 226.
13. Tavakoli M, Petropoulos IN, Malik RA. Assessing corneal nerve structure and function in diabetic neuropathy. Clin Exp Optom 2012; 95(3): 338 – 347. doi: 10.1111/ j.1444 ‑ 0938.2012.00743.x.
14. Krumova EK, Geber C, Westermann A, Maier C.Neuropathic pain: is quantitative sensory testing helpful? Curr Diab Rep 2012; 12(4): 393 – 402. doi: 10.1007/ s11892 ‑ 012 ‑ 0282 ‑ 7.
15. Rolke R, Magerl W, Campbell KA, Schalber C, Caspari S, Birklein F et al. Quantitative sensory testing: a comprehensive protocol for clinical trials. Eur J Pain 2006; 10(1): 77 – 88.
16. Rolke R, Baron R, Maier C, Tölle TR, Treede RD, Beyer A et al. Quantitative sensory testing in the German Research Network on Neuropathic Pain (DFNS): standardized protocol and reference values. Pain 2006; 123(3): 231 – 243.
17. Moravcová E, Bednařík J. Počítačem asistované stanovení termického prahu. Cesk Slov Neurol N 2003; 66/ 99 : 263 – 269.
18. Moravcová E, Bednařík J, Svobodník A, Dušek L. Reproducibility of thermal threshold assessment in small‑fibre neuropathy patients. Scripta Medica (Brno) 2005; 78(3): 177 – 184.
19. Moloney NA, Hall TM, Doody CM. Reliability of thermal quantitative sensory testing: a systematic review. J Rehabil Res Dev 2012; 49(2): 191 – 207.
20. Yarnitsky D, Sprecher E. Thermal testing: normative data and repeatability for various test algorithms. J Neurol Sci 1994; 125(1): 39 – 45.
21. Geber C, Klein T, Azad S, Birklein F, Gierthmühlen J,Huge V et al. Test ‑ retest and interobserver reliability of quantitative sensory testing according to the protocol of the German Research Network on Neuropathic Pain (DFNS): a multi‑centre study. Pain 2011; 152(3): 548 – 556. doi: 10.1016/ j.pain.2010.11.013.
22. Magerl W, Krumova EK, Baron R, Tölle T, Treede RD, Maier C. Reference data for quantitative sensory testing (QST): refined stratification for age and a novel method for statistical comparison of group data. Pain 2010; 151(3): 598 – 605. doi: 10.1016/ j.pain.2010.07.026.
23. Blankenburg M, Boekens H, Hechler T, Maier C,Krumova E, Scherens A et al. Reference values for quantitative sensory testing in children and adolescents: developmental and gender differences in somatosensory perception. Schmerz 2010; 24(4): 380 – 382. doi: 10.1007/ s00482 ‑ 010 ‑ 0943 ‑ x.
24. Pfau DB, Krumova EK, Treede RD, Baron R, Toelle T, Birklein F et al. Quantitative sensory testing in the German Research Network on Neuropathic Pain (DFNS): reference data for the trunk and application in patients with chronic postherpetic neuralgia. Pain 2014; 155(5): 1002 – 1015. doi: 10.1016/ j.pain.2014.02.004.
25. Shaffer SW, Harrison AL. Aging of the somatosensory system: a translational perspective. Phys Ther 2007; 87(2): 193 – 207.
26. Bartley EJ, Fillingim RB. Sex differences in pain: a brief review of clinical and experimental findings. Br J Anaesth 2013; 111(1): 52 – 58. doi: 10.1093/ bja/ aet127.
27. Konopka KH, Harbers M, Houghton A, Kortekaas R,van Vliet A, Timmerman W et al. Bilateral sensory abnormalities in patients with unilateral neuropathic pain; a quantitative sensory testing (QST) study. PLoS One 2012; 7(5): e37524. doi: 10.1371/ journal.pone.0037524.
28. Haanpää M, Attal N, Backonja M, Baron R, Bennett M, Bouhassira et al. NeuPSIG guidelines on neuropathic pain assessment. Pain 2011; 152(1): 14 – 27. doi: 10.1016/ j.pain.2010.07.031.
29. Westermann A, Rönnau AK, Krumova E, Regeniter S, Schwenkreis P, Rolke R et al. Pain‑associated mild sensory deficits without hyperalgesia in chronic non‑neuropathic pain. Clin J Pain 2011; 27(9): 782 – 789. doi: 10.1097/ AJP.0b013e31821d8fce.
30. Buršová Š, Vlčková E, Hnojčíková M, Němec M, Mičánková Adamová B, Bednařík J. Přístrojově asistované kvantitativní testování senzitivity – normativní data. Cesk Slov Neurol N 2012; 75/ 108(4): 444 – 453.
31. Semmes J, Weinstein S, Ghent L, Teuber HL. Performance on complex tactual tasks after brain injury in man: analyses by locus of lesion. Am J Psychol 1954; 67(2): 220 – 240.
32. Feng Y, Schlösser FJ, Sumpio BE. The Semmes Weinstein monofilament examination as a screening tool for diabetic peripheral neuropathy. J Vasc Surg 2009; 50(3): 675 – 682. doi: 10.1016/ j.jvs.2009.05.017.
33. Fruhstorfer H, Gross W, Selbmann O. Von Frey hairs: new materials for a new design. Eur J Pain 2001; 5(3): 341 – 342.
34. Litzelman DK, Marriott DJ, Vinicor F. Independent physiological predictors of foot lesions in patients with NIDDM. Diabetes Care 1997; 20(8): 1273 – 1278.
35. Paisley AN, Abbott CA, van Schie CH, Boulton AJ.A comparison of the Neuropen against standard quantitative sensory ‑ threshold measures for assessing peripheral nerve function. Diabet Med 2002; 19(5): 400 – 405.
36. Slater RA, Koren S, Ramot Y, Buchs A, Rapoport MJ.Pilot study on the significance of random intrasite placement of the Semmes ‑ Weinstein monofilament. Diabetes Metab Res Rev 2013; 29(3): 235 – 238. doi: 10.1002/ dmrr.2388.
37. Baumgartner U, Magerl W, Klein T, Hopf HC, Treede RD. Neurogenic hyperalgesia versus painful hypoalgesia: two distinct mechanisms of neuropathic pain. Pain 2002; 96(1 – 2): 141 – 151.
38. Viswanathan V, Snehalatha C, Seena R, Ramachandran A. Early recognition of diabetic neuropathy: evaluation of a simple outpatient procedure using thermal perception. Postgrad Med J 2002; 78(923): 541 – 542.
39. Ziegler D, Siekierka ‑ Kleiser E, Meyer B, Schweers M.Validation of a novel screening device (NeuroQuick) for quantitative assessment of small nerve fiber dysfunction as an early feature of diabetic polyneuropathy. Diabetes Care 2005; 28 : 1169 – 1174.
40. Feldman EL, Stevens MJ, Thomas PK, Brown MB, Canal N, Greene DA. A practical two‑step quantitative clinical and electrophysiological assessment for the diagnosis and staging of diabetic neuropathy. Diabetes Care 1994; 17(11): 1281 – 1289.
41. Hilz MJ, Axelrod FB, Hermann K, Haertl U, Duetsch M, Neundörfer B. Normative values of vibratory perception in 530 children, juveniles and adults aged 3 – 79 years. J Neurol Sci 1998; 159(2): 219 – 225.
42. Martina IS, van Koningsveld R, Schmitz PI, van der Meché FG, van Doorn PA. Measuring vibration thresh-old with a graduated tuning fork in normal aging and in patients with polyneuropathy. European Inflammatory Neuropathy Cause and Treatment (INCAT) group. J Neurol Neurosurg Psychiatry 1998; 65(5): 743 – 747.
43. Beckmann YY, Çiftçi Y, Ertekin C. The detection of sensitivity of proprioception by a new clinical test: the dual joint position test. Clin Neurol Neurosurg 2013; 115(7): 1023 – 1027. doi: 10.1016/ j.clineuro.2012.10.017.
44. Kalisch T, Kattenstroth JC, Kowalewski R, Tegenthoff M, Dinse HR. Age‑related changes in the joint position sense of the human hand. Clin Interv Aging 2012; 7 : 499 – 507.
45. Leibowitz N, Levy N, Weingarten S, Grinberg Y, Karniel A, Sacher Y et al. Automated measurement of proprioception following stroke. Disabil Rehabil 2008; 30(24): 1829 – 1836. doi: 10.1080/ 09638280701640145.
46. Mainka T, Bischoff FS, Baron R, Krumova EK, Nicolas V, Pennekamp W et al. Comparison of muscle and joint pressure‑pain thresholds in patients with complex regional pain syndrome and upper limb pain of other origin. Pain 2014; 155(3): 591 – 597. doi: 10.1016/ j.pain.2013.12.014.
47. Carvalho B, Zheng M, Aiono ‑ Le Tagaloa L. Evaluation of experimental pain tests to predict labour pain and epidural analgesic consumption. Br J Anaesth 2013; 110(4): 600 – 606. doi: 10.1093/ bja/ aes423.
48. Somedic Algometer – Technical Specifications. [online] Available from: http:/ / en.somedic.com/ default.asp?pid=37.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek Projekt ncRNAPainČlánek Informace o členstvíČlánek Nabídka pro partneryČlánek Neurovaskulární kongres 2014Článek Webové okénkoČlánek Recenze knih
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2014 Číslo 4- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Vyšetření senzitivity
- Postižení nervového systému z nutriční nedostatečnosti po bariatrických operacích
- Genetická variabilita u poruchy pozornosti s hyperaktivitou (ADHD)
- Anaplastické oligodendrogliomy – nadešel čas pro personalizovanou medicínu?
- Prospektivní paměť a její vyšetření – validace Testu paměti pro záměry
- Přínos opakování nepotvrzujícího testu mnohočetné latence usnutí (MSLT) pro stanovení diagnózy narkolepsie
- Rozdíly v postižení prostorové orientace u demencí neurodegenerativní etiologie
- Hodnocení písma u pacientů s Parkinsonovou nemocí
- Projekt ncRNAPain
- AMETYST – observační studie fáze 4 sledující vliv intramuskulárně podávaného interferonu beta‑1a u pacientů s klinicky izolovaným syndromem/ klinicky definitivní roztroušenou sklerózou
- Informace o členství
- Význam (CA)n repetitivní sekvence genu pro beta‑3 podjednotku GABA(A) receptoru při manifestaci tinnitu
- Dědičné ulceromutilující senzitivní neuropatie – klinická, elektrofyziologická a molekulárně genetická studie tří rodin
- Limity zkoušky verbální fluence v diferenciální diagnostice neurologických onemocnění
- Nabídka pro partnery
- Validace dotazníkové sady pro diagnostiku syndromu neklidných nohou v populaci českých těhotných žen
- Nálezy v mozkomíšním moku u dětí s akutním paretickým postižením
- Dlouhodobé sledování kognitivních, emočních a behaviorálních změn u pacientky s roztroušenou sklerózou – kazuistika
- Neurovaskulární kongres 2014
- Spinální arteriovenózní malformace – dvě kazuistiky
- Totální avulze bulbu kombinovaná s poraněním chiazmatu – kazuistika
- Výsledky soutěže o ceny ČNS za rok 2013
- Primář MUDr. Svatopluk Káš, CSc., zemřel
- Zemřel doc. MU Dr. Otakar Keller, CSc. (1945– 2014)
- Vzpomínka na pplk. MU Dr. Ladislava Houšťavu, Ph.D.
- Webové okénko
-
Analýza dat v neurologii
XLVI. Různé typy observačních studií nesou různá rizika zkreslení - Výroční kongres České neurochirurgické společnosti
- Recenze knih
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Vyšetření senzitivity
- Genetická variabilita u poruchy pozornosti s hyperaktivitou (ADHD)
- Spinální arteriovenózní malformace – dvě kazuistiky
- Přínos opakování nepotvrzujícího testu mnohočetné latence usnutí (MSLT) pro stanovení diagnózy narkolepsie
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání





