-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Spinální arteriovenózní malformace – dvě kazuistiky
Spinal Arteriovenous Malformations – Two Case Reports
Spinal arteriovenous malformations are a group of rare diseases with highly diverse clinical manifestations. The optimal therapeutic practice should always be selected individually and patients should be sent to specialized centres. The objective of this paper is to provide a structured classification of spinal AVMs, their differential diagnosis and therapy, and to present two case reports. The first report is concerned with a case of a 27-year-old man who developed severe pain in the lumbar spine with predominantly meningeal symptomatology. An AVM fed by a hypertrophic radiculopial artery was found on the thoracic spine (Th11/12) MR. A specialized centre performed successful embolization of an arteriovenous shunt. The second report presents a case of a 41-year-old woman, who felt sudden sharp pain in the neck while skiing. Neurologically, she developed an incomplete spinal cord lesion with quadriparesis with left-sided accentuation of severe intensity and sensation threshold at C1. The MR and MRAG of the cervical spinal cord and the following DSA of vertebral artery detected AVM fed by the left posterior spinal artery. Elective endovascular embolization was indicated and the patient was treated at a specialized institute in France.
Key words:
spinal vascular malformation – arteriovenous malformation – spinal subarachnoid hemorrhage
Autoři: T. Andrašinová 1; B. Adamová 1,2; A. Krajina 3; T. Andrašina 4
Působiště autorů: Neurologická klinika LF MU a FN Brno 1; CEITEC – Středoevropský technologický institut, MU, Brno 2; Radiologická klinika LFa FN Hradec Králové 3; Radiologická klinika LF MU a FN Brno 4
Vyšlo v časopise: Cesk Slov Neurol N 2014; 77/110(4): 505-509
Kategorie: Kazuistika
Autoři děkují dr. Georgesu Rodeschovi z Department of Diagnostic and Therapeutic Neuroradiology at Hôpital Foch (Suresnes, Francie) za cenné rady při klasifikaci a léčbě spinálních AV malformací a za pomoc při léčbě pacientky uvedené ve druhé kazuistice.
Souhrn
Spinální arteriovenózní malformace jsou skupina vzácných onemocnění, jejichž klinické projevy mohou být velmi rozmanité. Optimální léčebný postup je nutno vždy volit individuálně a pacienty směřovat do specializovaných center. Cílem sdělení je uvést přehlednou klasifikaci SAVM, jejich diferenciální diagnostiku a terapii a dále prezentovat dvě kazuistiky. První kazuistika se zmiňuje o případu 27letého muže, u kterého se rozvinuly silné bolesti bederní páteře s dominující meningeální symptomatikou v klinickém obraze. Na MR hrudního úseku páteře (Th11/ 12) byla nalezena AVM zásobovaná hypertrofickou radikulopiální tepnou. Na specializovaném pracovišti byla provedena úspěšná embolizace AV zkratu. Druhá kazuistika uvádí případ 41leté ženy, které vznikla při lyžování náhlá prudká bolest za krkem. V neurologickém obraze došlo k rozvoji inkompletní léze míšní s kvadruparézou s levostrannou akcentací do těžkého stupně s hranicí čití ve výši C1. Na provedeném MR a MRAG krční míchy a následně na DSA vertebrálních tepen byla detekována AVM zásobovaná levou arteria spinalis posterior. Terapeuticky byla indikována elektivní endovaskulární embolizace a pacientka byla ošetřena na specializovaném pracovišti ve Francii.
Klíčová slova:
spinální vaskulární malformace – arteriovenózní malformace – spinální subarachnoidální krváceníSeznam použitých zkratek
- AVM – arteriovenózní malformace
- CT – počítačová tomografie
- CTAG CT – angiografie
- DAVF – durální arteriovenózní fistula
- DSA – digitální subtrakční angiografie
- GSC – Glasgow Coma Scale
- MR – magnetická rezonance
- MRAG – magnetická rezonanční angiografie
- NRS – Numerical Rating Scale
- PI-NRS – Pain Intensity Numerical Rating Scale – numerická škála intenzity bolesti
- SAK – subarachnoidální krvácení
- SAVM – spinální arteriovenózní malformace
Úvod
Arteriovenózní malformace (AVM) je svazek dilatovaných cév, kde arteriální krev proudí přímo do odvodných vén, přičemž spinální AVM (SAVM) jsou lokalizovány v páteřním kanálu.
Arteriovenózním zkratem je nazýváno místo abnormálního spojení mezi arteriemi a vénami. Jako první zřejmě popsal SAVM Gaupp v roce 1888 a označil ji jako hemeroid pia mater [1]. První úspěšnou chirurgickou léčbu popsal a provedl v roce 1916 Elsberg. Rozvoj spinální angiografie na počátku 60. let 20. století umožnil precizní zhodnocení angioarchitektury preoperačně. Na konci 60. let mikroneurochirurgická technika a v 70. letech katétrová embolizace vedla ke zdokonalení léčby [1,2]. V té době se problematikou spinálních malformací zabývali v Československu zejména Z. Kunc a J. Bret [3].
SAVM jsou projevem skupiny vzácných onemocnění. Současné vědomosti favorizují teorii o geneticky podmíněném vzniku léze. Proto lze říci, že samotná AVM je pouhý symptom onemocnění, nikoliv onemocnění samo.
Existuje více klasifikací pro spinální cévní malformace. Nověji (dle Lasjauniase) klasifikujeme z genetického hlediska SAVM do tří hlavních skupin [4]:
- Léze podmíněné dědičnou nemocí (jednoduchá makrofistula). Do této kategorie patří hereditární hemoragická teleangiektázie.
- Léze (vícečetné) bez vztahu k dědičné nemoci (pouze somatické mutace), které kopírují metamerické články. Do této skupiny řadíme tzv. Cobbův syndrom.
- Léze, u nichž není znám genetický defekt, mohou být však podmíněny inkompletní expresí ze skupiny 1 nebo 2, postihují míchu, nervový kořen nebo filum terminale. Do této skupiny řadíme naprostou většinu SAVM.
Pro diagnostiku a pro účely terapeutické rozvahy je praktičtější klasifikace založená na cévní anatomii. Arteriální zásobení míchy je zajištěno dvěma systémy arterií, a to systémem segmentálních arterií, který vzniká v časném embryonálním vývoji, a systémem longitudinálních arterií, jenž se vytváří později a spojuje jednotlivé arteriální segmenty. Spojení těchto dvou systémů zajistí kolaterální cirkulaci a zásobení míchy. Segmentální arterie procházejí přes foramen intervertebrale a dělí se na větve zásobující kostěnou část páteřního kanálu a na radikulární větev. Radikulární arterie se dále větví na radikulomeningeální větev pro zásobení dury a nervových kořenů, na přední radikulární arterii, která zásobuje především šedou hmotu míšní (radikulomedulární arterie), a na zadní radikulární arterii, jež vydává větve především pro zásobení měkké pleny (radikulopiální arterie) a bílé hmoty míšní. Longitudinální systém je tvořen samostatnou přední spinální arterií a párovou zadní spinální arterií. Přední spinální arterie představuje hlavní zdroj arteriálního zásobení míchy, a to cestou sulkálních větví, jejichž průměr je pouhých 0,1 – 0,25 mm. Zadní spinální arterie zásobuje krví rozsáhlou piální síť na povrchu míchy zvanou „vasocorona“ a podílí se na zásobení zadních rohů míšních a marginální části centrální šedé hmoty míšní.
Klasifikace založená na cévní anatomii rozděluje SAVM na durální a piální (v literatuře uváděné také jako SAVM typ I a II) v závislosti na cévním zásobení zkratu (radikulomeningeální vs radikulomedulární arterie) [2]. Pokud není přítomen arteriovenózní zkrat, hovoříme o kavernomu (schéma 1). Ve starší literatuře neurochirurgové (Bao, Barrow, Spetzler) dělili SAVM na typ I–IV (I – durální, II – intramedulární, III – intramedulární juvenilní a IV – intradurální perimedulární) [5].
Schéma 1. Klasifikace spinálních AV malformací. 
Z arterie radikulomeningeální jsou zásobeny durální arteriovenózní fistuly (DAVF). Tyto léze jsou v tvrdé pleně, představují 70 – 85 % všech SAVM [2,6,7] a postihují většinou muže středního věku. Nejčastější lokalizací je torakolumbální oblast. Jedná se pravděpodobně o léze získané [6,8], nicméně přesná etiologie není známa. V důsledku patologického zkratu mezi radikulomeningeální arterií a radikulárními vénami dochází u DAVF k nárůstu venózního tlaku a zmenšení arteriovenózního tlakového gradientu, což způsobí žilní a posléze arteriální městnání a míšní edém. Důsledkem je chronická hypoxie a progresivní myelopatie [6,9]. Klinický obraz závisí na lokalizaci cévní léze. Můžeme se setkat s míšním postižením, kořenovým postižením, při zakrvácení s projevy spinálního subarachnoidálního krvácení manifestujícího se bolestmi v zádech a případně i hlavy a meningeálním syndromem. Klinické projevy bývají rozmanité, nejčastěji se jedná o hypestezie, parestezie, paraparézu, bolesti zad s možnou iradiací do dolních končetin, sfinkterové poruchy a impotenci. Symptomatika se rozvíjí většinou pozvolna, avšak neobvyklý není ani náhlý vznik obtíží s postupnou progresí střídaný obdobím remisí. Bez léčby dochází k rozvoji diplegie, resp. kvadruplegie [5].
Z arterie radikulomedulární jsou zásobeny piální arteriovenózní malformace, které dále dělíme podle morfologie vlastního zkratu na fistuly (přímé spojení mezi arteriemi a vénami) a na glomerulární arteriovenózní malformace (nidiformní). SAVM zásobované z radikulomedulárních arterií jsou nejčastěji uloženy uvnitř samotné míchy nebo na jejím povrchu a tvoří 20 % všech spinálních arteriovenózních zkratů [6,9]. Není rozdíl ve výskytu mezi muži a ženami, maximum manifestace je ve 2. dekádě života. V hrudní oblasti je lokalizováno 50 % piálních AVM, v bederní oblasti 40 % a v krční oblasti 10 %. Z hlediska patofyziologického mechanizmu jsou nervové struktury poškozeny v důsledku žilního městnání, krvácení, mechanického útlaku a steal fenoménu [6]. Piální AVM se nejčastěji klinicky manifestují v důsledku akutního krvácení. Pokud nedojde k akutnímu krvácení, bývají přítomny senzitivní a motorické symptomy, které mohou zvolna progredovat nebo se akutně zhoršit [6].
První diagnostická modalita při podezření na SAVM je magnetická rezonance (T1 a T2 vážený obraz, FLAIR sekvence a gradientní sekvence), pomocí které je radiolog schopen detekovat intramedulární patologie jako krvácení, kavernom, edém nebo venózní kongesci, extramedulární intradurální patologie, jako jsou dilatované cévy nebo subarachnoidální krvácení. Pro zpřesnění diagnózy je nutné provedení MR s kontrastem a MRAG [10,11]. Druhý diagnostický krok je selektivní spinální angiografie, která podrobně definuje na MR diagnostikovanou SAVM a umožní zvolit správný terapeutický postup.
Optimální léčebný postup je nutno vždy volit individuálně. Existují dvě možnosti léčby, a to chirurgická okluze intradurálních žil (relativně jednoduché a bezpečné řešení především pro sakrální fistuly) [12] nebo endovaskulární terapie. Embolizace může být kurativní (durální AV zkraty), paliativní (většina piálních AV zkratů) a předoperační [6].
Výběr embolizačního materiálu obvykle závisí na průměru embolizované cévy. Pro embolizaci je nejčastěji používán Histoakryl (Histoacryl®, B. Braun, Německo) nebo etylenvinyl alkohol (Onyx®, Covidien, USA) ze skupiny kapalných látek. Pouze v ojedinělých případech se užívají mechanická zařízení – spirály. Pokud jsou použity, často rekanalizují a je možné zvážit jejich užití jen u velkých DAVF, a to v kombinaci s akrylátem [2,6,13,14].
Cílem této práce je prezentovat dvě kazuistiky pacientů se SAVM, podat klasifikaci těchto malformací a poukázat na diferenciální diagnostiku a terapii.
Kazuistika 1
Muž, 27 let, byl odeslán na neurologickou kliniku pro čtyři dny progredující silné bolesti bederní a krční páteře vzniklé náhle v návaznosti na prudký pohyb (zvednutí těžšího břemene). V klinickém obraze při přijetí u pacienta dominovala meningeální symptomatika. S ústupem bolestí zad v úvodu hospitalizace došlo k rozvoji bolestí hlavy (NRS 9) s vegetativním doprovodem. Vstupní CT mozku a CTAG bylo s normálním nálezem. Provedením lumbální punkce bylo potvrzeno krvácení, jednalo se o spinální subarachnoidální krvácení. Vzhledem k tomu, že nebylo možné určit přesnou topiku postižení, bylo provedeno MR celé páteře. V hrudním úseku byla nalezena arteriovenózní malformace v etáži Th11/ 12 (obr. 1). V průběhu diagnostického procesu se objevily klinické známky nového zakrvácení, které se projevilo obnovením meningeální symptomatiky. Po opakované spinální angiografii bylo určeno jako zdroj krvácení pseudoaneuryzma, z něhož se následně plnila perimedulární AV malformace zásobovaná hypertrofickou radikulopiální tepnou, která odstupovala v etáži L1 vpravo (obr. 2). Během hospitalizace nedošlo u pacienta k rozvoji senzitivního či motorického deficitu. Při prvním pokusu o endovaskulární embolizaci na specializovaném pracovišti ve FN Hradec Králové po nasondování pseudoaneuryzmatu byl proveden opakovaně farmakologický test vstřiknutím mesocainu (Mesocain®, Zentiva, Česká republika). Následně však došlo k paraparéze dolních končetin, subjektivnímu zhoršení zraku a k rozvoji bolestí v pravém boku doprovázených nauzeou. Tyto potíže zcela odezněly do 5 min. Výkon byl tedy předčasně ukončen. S odstupem jednoho týdne byla provedena úspěšná embolizace AV zkratu z radikulopiální tepny s výplní pseudoaneuryzmatu histoakrylem (Histoacryl®, B. Braun, Německo) s lipiodolem (Lipiodol Ultrafluide®, Guerbet, Francie) (obr. 3). Po výkonu došlo k rozvoji lehké monoparézy pravé dolní končetiny. Tři dny po výkonu byla provedena kontrolní MR s nálezem téměř kompletní regrese dilatovaných žilních varixů, bez průkazu ischemie míšní. Měsíc po výkonu v objektivním neurologickém statu stále dominovala lehká monoparéza pravé dolní končetiny. Rehabilitace i sebeobsluha pacienta jsou mírně limitovány přetrvávajícími bolestmi v oblasti hrudní a bederní páteře.
Obr. 1. MR hrudní páteře T2 TSE – intradurální AVM v etáži Th11/12 s extramedulární a intramedulární porcí. 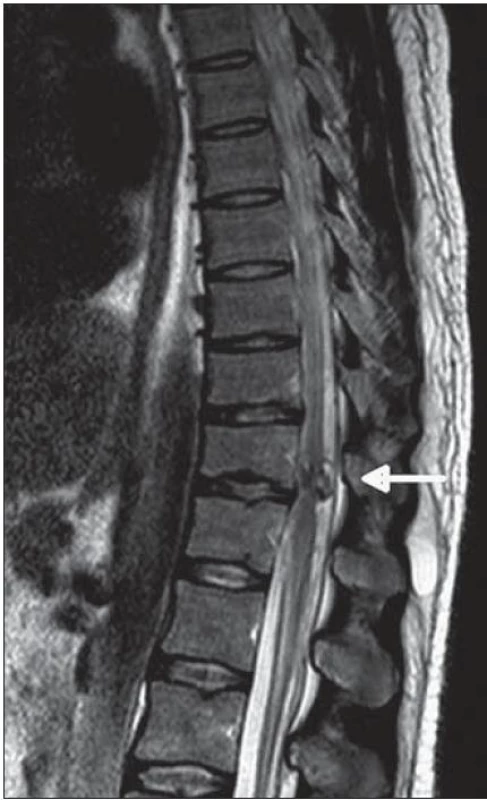
Obr. 2. DSA – intradurální AVM v úrovni Th11/12 zásobená z a. spinalis anterior (cestou a. radicularis magna). 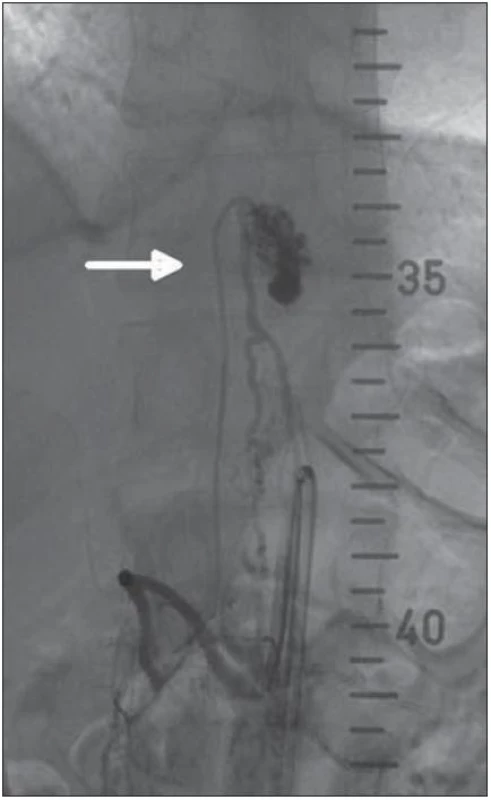
Obr. 3. DSA – nástřik a. lumbalis vpravo, bez plnění AVM po embolizaci. 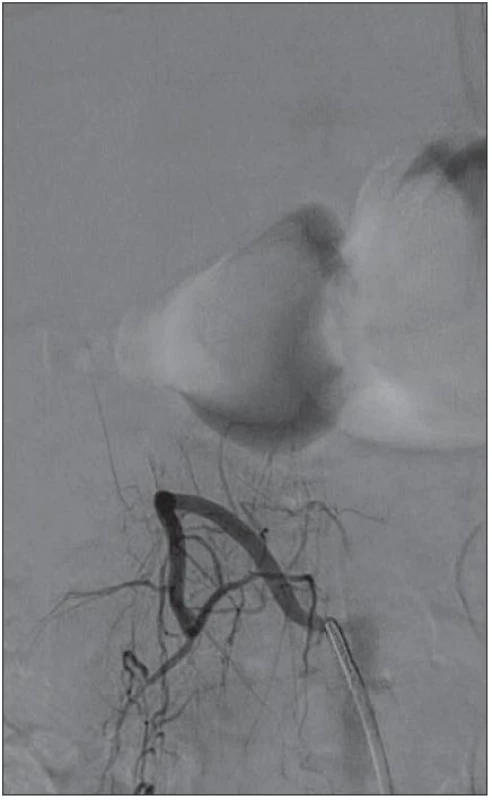
Kazuistika 2
Žena, 41 let, byla dosud zdravá. Při sjezdovém lyžování jí vznikla náhlá prudká bolest za krkem (bez předcházejícího úrazu) doprovázená nevolností. Po příjezdu do nemocnice byla pacientka při vědomí, GCS 15,spontánně ventilující, v neurologickém statu byla přítomna těžká centrální kvadruparéza s levostrannou akcentací a hranicí čití od C1 kaudálně. Pacientce bylo provedeno MR krční míchy s nálezem rozsáhlé infiltrace v míše od zadní jámy až po Th4 s drobným zakrvácením v kaudální části prodloužené míchy a v úrovni C2 s postkontrastně se sytícími ložisky v této úrovni (obr. 4). Kontrolní MR a MRAG krční míchy prokázalo v etáži C2 na angiografických skenech suspektní drobnou AV malformaci. Na DSA vertebrálních tepen (a. vertebralis vlevo) byla detekována v úrovni C2 vinutá cévní struktura tvořící nepravidelné klubko velikostně kolem 1 cm. Hlavní zásobující tepna mikrofistuly uložené povrchově na dorzální straně míchy vlevo byla levá arteria spinalis posterior. Při odstupu mikrofistuly se nacházelo falešné aneuryzma, které bylo zdrojem vlastního krvácení. Ostatní přítoky přicházející z piálních větví arteria spinalis posterior vlevo a arteria spinalis anterior vytvořily malou cévní síť uvnitř míchy (obr. 5). Terapeuticky byla zvažována možnost endovaskulární embolizace, ale i otevřeného výkonu. Pacientka byla konzultována s několika odborníky z České republiky, kteří shodně konstatovali, že diagnostikovaná a již jednou krvácející míšní AV malformace by měla být ošetřena elektivní endovaskulární embolizací. Následně jsme kontaktovali nejbližší specializované pracoviště, které bylo schopno pacientku ošetřit, a to Hôpital Foch ve Francii, a tam byla tři měsíce od prvních příznaků provedena endovaskulární embolizace pomocí tekuté embolizační látky histoakrylu (Histoacryl®, B. Braun, Německo) (obr. 6).
Obr. 4. MR krční páteř T2 TSE – patologický signál míchy od zadní jámy až po Th4 v rámci edému, nehomogenní signál v etáži C2 odpovídající AVM se zakrvácením. 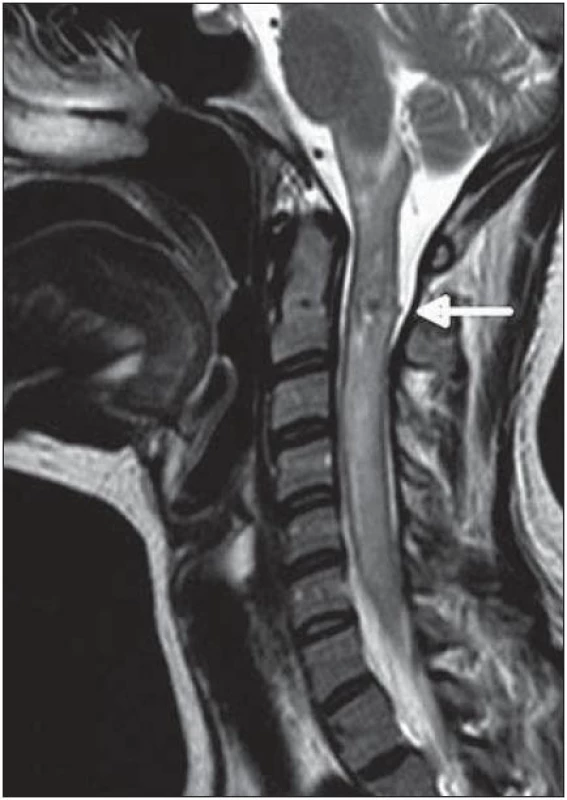
Obr. 5. DSA vertebrálních tepen (a. vertebralis vlevo) – v úrovni C2 se nachází vinutá cévní struktura tvořící nepravidelné klubko velikostně kolem 1 cm. Hlavní zásobující tepnou mikrofistuly uložené povrchově na dorzální straně míchy vlevo je levá arteria spinalis posterior. 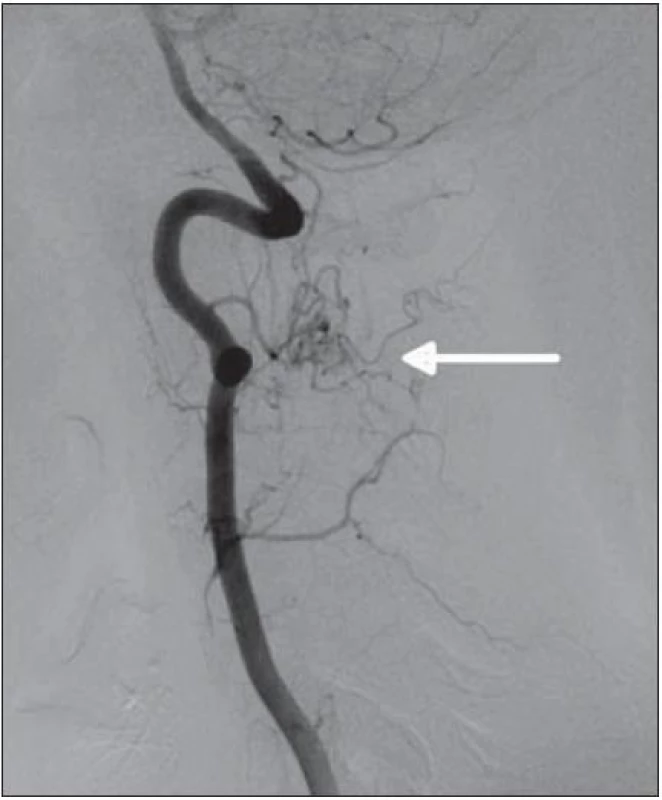
Obr. 6. DSA a. vertebralis vlevo – bez průkazu plnění AVM po embolizaci. 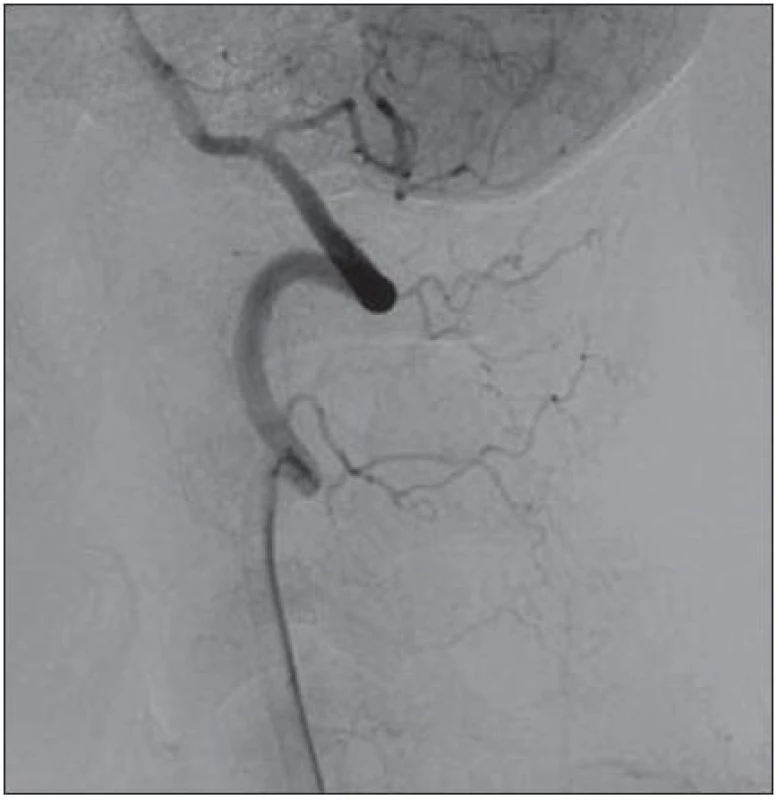
Během dvou měsíců od počátku prvotních příznaků došlo téměř k úpravě centrální kvadruparézy. Před endovaskulárním výkonem přetrvávala levostranná hemihypestezie kaudálně od C3, frustní oslabení levé horní končetiny akrálně a urgentní mikce, tento nález se po výkonu prakticky neměnil. Na kontrolní MR a MRAG s odstupem šesti měsíců od embolizace se v levé porci míchy v úrovni C2 sytilo drobné reziduální ložisko AVM, v mezidobí došlo k regresi velikosti. Tento nález je stacionární i čtyři roky po výkonu (dle DSA, MR a MRAG).
Diskuze
Uvedené kazuistiky popisují dva pacienty s akutní manifestací spinálních cévních malformací. Jedná se o vzácná onemocnění, která se považují za poddiagnostikovaná. Diagnostická obtížnost spočívá v různorodé klinické manifestaci a mnohdy ne zcela jasném nálezu na zobrazovacích metodách s nutností doplnění spinální angiografie.
U prvního prezentovaného pacienta dominovala meningeální symptomatika, navíc se kromě bolestí zad rozvinuly i bolesti hlavy. Diferenciálně diagnosticky jsme nejprve zvažovali mozkové subarachnoidální krvácení, to však nebylo potvrzeno na CT mozku, rovněž CTAG mozkových tepen byla normální. V úvahu přicházela i neuroinfekce a akutní hernie disku. Následně byla provedena lumbální punkce, která prokázala hemoragický likvor, a tím podezření na krvácení v oblasti páteřního kanálu. Nebyla ale přítomna jasná radikulární symptomatika nebo klinické známky myelopatie, a tedy nešlo zacílit zobrazovací vyšetření a muselo být provedeno MR celé páteře, které potvrdilo AVM v hrudní oblasti. V průběhu diagnostického procesu došlo u prvního pacienta k obnovení meningeální symptomatiky způsobené opětovným zakrvácením. V literatuře se uvádí opakování krvácení v 10 % během jednoho měsíce a ve 40 % během jednoho roku.
V kazuistice zmiňujeme i použití tzv. farmakologického testu, který slouží k prevenci vzniku symptomatické ischemie míchy [5]. Selektivním vstřikem krátkodobě působícího barbiturátu (vyřazujícího především neurony) anebo lokálního anestetika (vyřazujícího axony) do nasondované tepny dochází k dočasnému porušení funkce nervových buněk zásobovaných touto tepnou. Tento test tedy poukazuje na riziko možného neurologického deficitu po embolizaci. Na spolehlivost těchto testů jsou ovšem rozporné názory, což dokumentuje i kazuistika našeho prvního pacienta. U tohoto pacienta byl farmakologický test pozitivní, po konzultaci s dr. Rodeschem z Francie bylo rozhodnuto přesto provést embolizaci. Ta byla úspěšná a nevedla k dalšímu neurologickému deficitu. U nemocné ve druhé kazuistice nebyl použit farmakologický test, protože se jednalo o AVM krčního úseku míchy a pacientka byla při výkonu v celkové intubační anestezii, a to hlavně z důvodu možných pohybových artefaktů při DSA. Při této strategii není možné použít funkční testy. Některá pracoviště tyto testy neprovádějí a uvádějí stejnou úroveňkomplikací [5]. K monitorování jsou na některých pracovištích používány i evokované potenciály, nicméně stále není všeobecně uznávaná metoda, která by jednoznačně snížila riziko komplikací.
U druhého prezentovaného případu dominovala jasná míšní symptomatika, které na MR odpovídal nález rozsáhlé míšní infiltrace od zadní jámy až po Th4. V rámci diferenciální diagnostiky jsme zvažovali na prvním místě obraz myelitidy s drobným zakrvácením, míšní ischemii nebo infiltrativní typ tumoru. Lumbální punkcí jsme vyloučili zánět. Z důvodu vyloučení kardioembolizace při zvažované míšní ischemii bylo provedeno transtorakální echo srdce s normálním nálezem. Kontrolní MR a MRAG krční míchy prokázalo v etáži C2 na angiografických skenech suspektní drobnou AV malformaci, a zpětně jsme tedy hodnotili rozsáhlou míšní infiltraci jako edém.
Samostatnou skupinu spinálních cévních lézí představují míšní kavernomy (nezkratové léze). Jedná se o intramedulárně lokalizové cévní malformace, u kterých však není indentifikovatelná přívodná tepna ani drénující žíla. Kavernom je tvořen rozšířenými tenkostěnnými kapilárami a sinusoidami. Kavernomy se typicky manifestují ve středním věku, častěji u žen. Nejvíce postiženou lokalitou bývá hrudní oblast. Kavernomy se zobrazují na MR, ale nikoliv na angiografii. V případě, že se kavernom stane symptomatickým (nejčastěji v důsledku míšního krvácení – venózní či kapilární), je indikováno operační řešení mikrochirurgickou technikou [6].
Z výše uvedeného vyplývá, že diferenciální diagnostika SAVM je složitá. Do úvahy přicházejí míšní a kořenové léze různé etiologie (tumorózní včetně hemangioblastomu, kompresivní, ischemické), intrakraniální subarachnoidální krvácení, neuroinfekce. V případě, že nedojde k akutní manifestaci SAVM, nastává postupný rozvoj míšní dysfunkce v důsledku tlaku malformace nebo chronické ischemizace v oblasti abnormálního cévního zásobení. SAVM pak lze zaměnit například se spondylogenní nebo metabolickou myelopatií (třeba při deficitu vitaminu B12). V literatuře je popisována i záměna s Guillain‑Barrého syndromem nebo s mikčními potížemi při hypertrofii prostaty [15].
Z našich prezentovaných kazuistik je zřejmé, že pro diagnostiku je klíčové zobrazení magnetickou rezonancí, přičemž toto vyšetření nezřídka musí být opakováno k dalšímu upřesnění diagnózy. Pro stanovení správné diagnózy je naprosto nezbytné doplnit vysoce selektivní spinální angiografii, která slouží k detailnímu zobrazení cévní anatomie a hemodynamiky, k určení počtu přítoků AV zkratů a objasnění radikulomedulárních a radikulopiálních přítoků [5].
Správná a včasná léčba SAVM je velmi důležitá, protože jinak hrozí riziko nového krvácení, zvyšuje se mortalita a morbidita zejména v důsledku progrese spinální symptomatiky. U obou našich pacientů byla diagnostikována piální AVM, léčba obou prezentovaných pacientů byla úspěšná a reziduální neurologická symptomatika výrazně nezhoršuje kvalitu jejich života. Pacienti jsou nadále sledováni na našem pracovišti a je v plánu v pravidelných intervalech (po 2 – 3 letech) jim provádět kontrolní MR a MRAG a výsledky konzultovat na pracovištích, kde byla provedena endovaskulární terapie.
Závěr
Spinální arteriovenózní malformace jsou vzácná onemocnění, jejichž diagnostika je obtížná kvůli rozmanité klinické manifestaci a z toho vyplývající široké diferenciální diagnostice. Toto je dokumentováno na dvou kazuistikách. Tato onemocnění se často manifestují krvácením, je tedy nutno na ně pomýšlet zejména při náhlém výskytu intenzivních bolestí zad doprovázených meningeální symptomatikou, či rozvojem míšní léze.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Tereza Andrašinová
Neurologická klinika
LF MU a FN Brno
Jihlavská 20
625 00 Brno
e-mail: tandrasinova@fnbrno.cz
Přijato k recenzi: 6. 2. 2014
Přijato do tisku: 7. 5. 2014
Zdroje
1. Barrow DR, Awad IN. Spinal vascular malformations. 1st ed. New York (NY): Thieme Medical Publisher 1999.
2. Medel R, Crowley RW, Dumont A. Endovascular management of spinal vascular malformations: history and literature review. J Clin Neurosci 2001; 8(4): 299 – 304.
3. Kunc Z, Bret J. Diagnosis and treatment of vascular malformations of the spinal cord. J Neurosurg 1969; 30(4): 436 – 445.
4. Lasjaunias P. Classification of spinal cord arteriovenous malformations. In: Berenstein A, Lasjaunias P, Brugge KG (eds). Surgical Neuroangiography 2.2. Clinical and Endovascular Treatment Aspects in Adults. 2nd ed. Berlin: Springer 2004 : 767 – 774.
5. Krajina A, Náhlovský J, Rodesch G. Endovaskulární léčba cévních onemocnění míchy. In: Krajina A, Peregrin JH (eds). Intervenční radiologie, miniinvazivní terapie. 1. vyd. Hradec Králové: Vydavatelství Olga Čermáková 2005 : 462 – 470.
6. Krings T. Vascular malformations of the spine and spinal cord: anatomy, classification, treatment. Clin Neuroradiol 2010; 20(1): 5 – 24.
7. Kim JK, Spetzler RF. Classification and surgical management of spinal arteriovenous lesions – arteriovenous fistulae and arteriovenous malformations. Neurosurgery 2006; 59 (Suppl 5): S195 – S201.
8. Torok C, Laufer I, Gailloud P. Spontaneous resolution of a thoracic spinal epidural arteriovenous fistula caused by stabbing injury. Spine 2013; 38(11): E683 – E686. doi: 10.1097/ BRS.0b013e31828cf993.
9. Schick U, Hassler WE. Spinal vascular diseases. In: Lumenta Ch, Di Rocco C, Haase J, Mooij J (eds). Neurosurgery. 1st ed. Berlin: Springer 2010 : 393 – 397.
10. Krings T, Mull M, Gilsbach JM, Thron A. Spinal vascular maformations. Eur Radiol 2004; 15 : 267 – 278.
11. Krings T, Geibprasert S. Spinal dural arteriovenous fistulas. AJNR Am J Neuroradiol 2009; 30(4): 639 – 648. doi: 10.3174/ ajnr.A1485.
12. Smrčka M, Juráň V, Navrátil O, Sedmík J, Šprláková - Puková A. Arteriovenózní malformace conus medullaris – kazuistika. Cesk Slov Neurol N 2013; 76/ 109(4): 508 – 511.
13. Veznedaroglu E, Nelson PK, Jabbour PM, Rosenwasser RH. Endovascular treatment of spinal cord arteriovenous malformations. Neurosurgery 2006; 59 (Suppl 5): S202 – S209.
14. Chiriac A, Baldof J, Dobrin N, Poeata I. Embolic materials for cerebral endovascular theraphy. Romanian Neurosurgery 2010; 17(2): 171 – 181.
15. Sheikh S, Busl K, Ning M. Spinal dural arteriovenous fistula mimicking prostate hyperplasia. J Emerg Med 2011; 41(6): e137 – e140. doi: 10.1016/ j.jemermed.2008.05.017.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek Vyšetření senzitivityČlánek Projekt ncRNAPainČlánek Informace o členstvíČlánek Nabídka pro partneryČlánek Neurovaskulární kongres 2014Článek Webové okénkoČlánek Recenze knih
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2014 Číslo 4- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Vyšetření senzitivity
- Postižení nervového systému z nutriční nedostatečnosti po bariatrických operacích
- Genetická variabilita u poruchy pozornosti s hyperaktivitou (ADHD)
- Anaplastické oligodendrogliomy – nadešel čas pro personalizovanou medicínu?
- Prospektivní paměť a její vyšetření – validace Testu paměti pro záměry
- Přínos opakování nepotvrzujícího testu mnohočetné latence usnutí (MSLT) pro stanovení diagnózy narkolepsie
- Rozdíly v postižení prostorové orientace u demencí neurodegenerativní etiologie
- Hodnocení písma u pacientů s Parkinsonovou nemocí
- Projekt ncRNAPain
- AMETYST – observační studie fáze 4 sledující vliv intramuskulárně podávaného interferonu beta‑1a u pacientů s klinicky izolovaným syndromem/ klinicky definitivní roztroušenou sklerózou
- Informace o členství
- Význam (CA)n repetitivní sekvence genu pro beta‑3 podjednotku GABA(A) receptoru při manifestaci tinnitu
- Dědičné ulceromutilující senzitivní neuropatie – klinická, elektrofyziologická a molekulárně genetická studie tří rodin
- Limity zkoušky verbální fluence v diferenciální diagnostice neurologických onemocnění
- Nabídka pro partnery
- Validace dotazníkové sady pro diagnostiku syndromu neklidných nohou v populaci českých těhotných žen
- Nálezy v mozkomíšním moku u dětí s akutním paretickým postižením
- Dlouhodobé sledování kognitivních, emočních a behaviorálních změn u pacientky s roztroušenou sklerózou – kazuistika
- Neurovaskulární kongres 2014
- Spinální arteriovenózní malformace – dvě kazuistiky
- Totální avulze bulbu kombinovaná s poraněním chiazmatu – kazuistika
- Výsledky soutěže o ceny ČNS za rok 2013
- Primář MUDr. Svatopluk Káš, CSc., zemřel
- Zemřel doc. MU Dr. Otakar Keller, CSc. (1945– 2014)
- Vzpomínka na pplk. MU Dr. Ladislava Houšťavu, Ph.D.
- Webové okénko
-
Analýza dat v neurologii
XLVI. Různé typy observačních studií nesou různá rizika zkreslení - Výroční kongres České neurochirurgické společnosti
- Recenze knih
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Vyšetření senzitivity
- Genetická variabilita u poruchy pozornosti s hyperaktivitou (ADHD)
- Spinální arteriovenózní malformace – dvě kazuistiky
- Přínos opakování nepotvrzujícího testu mnohočetné latence usnutí (MSLT) pro stanovení diagnózy narkolepsie
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



