-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Chronicky zvýšená aktivita pečeňových enzýmov
Chronically elevated levels of liver enzymes
The evaluation of increased plasmatic aspartate transaminase, alanine transaminase, γ-glutamyl transpeptidase, and alkaline phosphatase activities is fundamental to a differential diagnosis of liver disease. The correct interpretation of the results of tests for these activities demands much experience. The best option is to use the standardized guidelines to avoid overlooking important pathologies and performing unnecessary tests. Individual patients should be evaluated depending on the urgency of the situation, the timing of the elevation in liver enzymes, and other circumstances. This paper presents a simple recommendation about how to proceed when evaluating elevated liver enzyme levels with respect to evidence-based medicine.
Key words:
aspartate aminotransferase – alanine aminotransferase – γ-glutamyl transferase – alkaline phosphatase – liver diseases – liver tests
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.Submitted:
23. 2. 2016Accepted:
14. 3. 2016
Autoři: M. Janičko; E. Veseliny; P. Jarčuška
Působiště autorů: I. interná klinika LF UPJŠ a UN L. Pasteura Košice, Slovenská republika
Vyšlo v časopise: Gastroent Hepatol 2016; 70(2): 110-117
Kategorie: Hepatologie: přehledová práce
doi: https://doi.org/10.14735/amgh2016110Souhrn
Vyšetrenie plazmatickej aktivity aspartát aminotransferázy, alanín aminotransferázy, γ-glutamyltransferázy a alkalickej fosfatázy patrí k základným testom používaným v diagnostike ochorení pečene. Hodnotenie abnormálnych výsledkov si vyžaduje istú mieru skúsenosti. Najvhodnejšie je riadiť sa určitým štandardizovaným postupom, aby nedošlo k prehliadnutiu závažnejšej patológie, ale ani k zbytočnému indikovaniu vyšetrení. Prístup k pacientovi závisí od naliehavosti stavu, načasovania elevácie a sprievodných okolností. Tento článok ponúka prehľadný návrh, ako postupovať pri vyšetrení elevácie pečeňových enzýmov aj z pohľadu evidence-based medicine.
Kľúčové slová:
aspartát aminotransferáza – alanín aminotransferáza – γ-glutamyltransferáza – alkalická fosfatáza – hepatopatia – pečeňové testyÚvod
Pojem „pečeňové testy“, alebo tiež „jaterní testy“, zahŕňa vyšetrenie aktivity viacerých enzýmov a koncentrácie iných molekúl, ktoré súvisia so štrukturálnou integritou a metabolizmom pečene. V užšom slova zmysle medzi pečeňové testy (HT – hepatálne testy) radíme vyšetrenie plazmatickej aktivity alanín aminotransferázy (ALT), aspartát aminotransferázy (AST), γ-glutamyltransferázy (GGT) a alkalickej fosfatázy (ALP). V širšom zmysle slova do tejto skupiny patria aj bilirubín a parametre pečeňovej funkcie (protrombínový čas alebo koncentrácia hemokoagulačných faktorov V a VII, albumín, amoniak a ďalšie).
AST sa v bunkách vyskytuje v mitochondriálnej a cytoplazmatickej izoforme. Mitochondriálna AST sa podieľa na celkovej plazmatickej aktivite AST 80 %, cytoplazmatická AST 20 % [1]. V organizme katalyzuje transfer aminoskupiny z aspartátu na α-ketoglutarát za vzniku oxaloacetátu a glutamátu. Je relatívne menej pečeň špecifická, vyskytuje sa (v zostupnom poradí) v pečeni, myokarde, kostrovom svalstve, obličkách, mozgu a erytrocytoch [2]. ALT analogicky katalyzuje reverzibilný transfer amino skupiny z alanínu na α-ketoglutarát za vzniku pyruvátu a glutamátu. Dominantne sa vyskytuje v cytoplazme hepatocytov, v minimálnych množstvách aj v obličkách a ostatných tkanivách organizmu. Na rozdiel od AST vykazuje plazmatická aktivita významnú cirkadiánnu variabilitu [2]. Aktivita oboch enzýmov závisí od koncentrácie pyridoxalfosfátu, avšak tento efekt je výraznejší pri ALT. Na rozdiel od všeobecného povedomia k uvoľneniu oboch enzýmov dochádza aj bez nekrózy hepatocytu, a medzi hepatocelulárnym poškodením a aktivitou transamináz je iba slabá korelácia [3].
GGT sa nachádza v bunkovej membráne hepatocytov, epiteli žlčových ciest, pankrease, čreve, obličkách, slezine, srdci a mozgu. Aktivita GGT môže byť indukovaná viacerými liekmi ako napr. orálne kontraceptíva. Takisto dochádza k indukcii GGT cholestázou. Napriek tomu, že jej senzitivita je vysoká, elevácia GGT môže byť prítomná takmer pri všetkých ochoreniach pečene a mnohých extrahepatálnych ochoreniach ako napr. chronická obštrukčná choroba pľúc, renálne zlyhanie, ischemická choroba srdca atď. [4], preto je jej význam v diagnostike hepatálnych ochorení nižší.
ALP je názov skupiny pomerne heterogénnych hydrolytických enzýmov zodpovedných za defosforyláciu rôznych typov molekúl, vrátane nukleotidov, a proteínov. Jej špecifické funkcie nie sú celkom známe. Môže sa podieľať na transmembránovom transporte cholínu, hydrolýze a absorpcii fosfátov z potravy, je takisto zapojená do procesu mineralizácie kostí [5]. Cholestáza indukuje syntézu tkanivovej izoformy ALP a akumulácia žlčových solí stimuluje jej uvoľňovanie z buniek. V ľudskom organizme sa nachádza v podobe troch izoenzýmov (črevný, placentárny a tkanivový) vo všetkých tkanivách, vyššie koncentrácie sú v pečeni, žlčových cestách, obličkách, kosti, črevnej sliznici a v placente [4].
V klinickej praxi sa často spoliehame na vopred stanovené „normálne rozmedzie“ hodnoty určitého testu. Už z princípu tvorby tohto rozmedzia dochádza ku stavu, že určité percento výsledkov je falošne klasifikovaných ako nad - alebo podnormálnych. Normálne rozmedzie výsledkov hepatálnych testov (a každého iného laboratórneho testu) sa stanovuje vyšetrením na skupine zdravých dobrovoľníkov. Ako norma sa berie rozsah ± 2 štandardné odchýlky od priemeru v tejto skupine [3]. Z toho vyplýva, že 5 % jedincov s normálnou hodnotou je klasifikovaných mimo normálneho rozmedzia (2,5 % pod a 2,5 % nad normu). Ďalším problémom je potreba dôslednej definície zdravej populácie. Súčasné normy AST a ALT sa používajú od 50. rokov minulého storočia, kedy bola diagnostika ochorení pečene iba v začiatkoch, a v súčasnosti sa predpokladá, že tieto skupiny dobrovoľníkov zahŕňali aj asymptomatických pacientov s nediferencovanými hepatopatiami [6], čo by mohlo falošne zvýšiť hornú hranicu normy. V posledných rokoch preto pribúdajú návrhy znížiť hornú hranicu normy pečeňových testov [7,8].
Vzory (rysy) elevácie hepatálnych testov
K elevácii hepatálnych testov nedochádza pri všetkých ochoreniach rovnako a rozdiely v plazmatickej aktivite jednotlivých enzýmov môžu poskytnúť prvý náhľad na typ poškodenia u konkrétneho pacienta. Rozdiely v elevácii jednotlivých pečeňových testov sú v tab. 1 [9].
Tab. 1. Rysy (vzory) elevácie hepatálnych enzýmov. Tab. 1. Features (patterns) of liver enzyme elevation. 
AST – aspartát aminotransferáza, ALP – alkalická fosfatáza, ALT – alaninaminotransferáza, GMP – glutamyltransferáza Epidemiológia
Zvýšená plazmatická aktivita transamináz a cholestatických enzýmov je pomerne častá. V Slovenskej republike nie je toto vyšetrenie zahrnuté do preventívnej prehliadky dospelých, preto bohužiaľ nemáme údaje o prítomnosti elevácie pečeňových testov v zdravej, neselektovanej populácii. Rozsiahla populačná štúdia realizovaná v USA pod názvom National Health and Nutrition Examination Survey III v rokoch 1999 – 2002 dokumentovala výskyt elevovanej ALT až v takmer 10 % prípadov a AST až v takmer 5 % prípadov. Po vylúčení pacientov so známou infekciou hepatitídou C alebo nadmernou konzumáciou alkoholu pretrvávala elevácia ALT vo viac ako 7 % a AST v takmer 4 % prípadov. Naviac v porovnaní z predchádzajúcim sledovaním v rokoch 1988 – 1994 vzrástol podiel jedincov s elevovanými AST alebo ALT dvojnásobne [10]. Prakticky identické výsledky priniesla štúdia z vidieckej oblasti Taiwanu, kde bola zistená elevácia ALT u 11 % asymptomatických obyvateľov [11]. Nadlimitné hodnoty aktivity pečeňových testov boli dokumentované až v 17,6 % darcov krvi v Grécku. Zvýšené hodnoty ALT malo v tejto štúdii 14,5 %, AST 4,6 % a GGT 4,7 % dovtedy zdravých darcov krvi [12]. Podobná štúdia z Iránu však dokumentovala eleváciu ALT iba u 5,1 % darcov krvi [13], čo svedčí o veľkých regionálnych rozdieloch. Ešte vyšší podiel zvýšených pečeňových testov je medzi chorými jedincami, bez ohľadu na diagnózu. V skupine 600 po sebe idúcich vyšetrení pečeňových testov indikovaných v rámci bežných kontrol pacientov sledovaných pre rôzne ochorenia bola zistená elevácia GGT v 25 %, elevácia ALT v 20 % a AST v 11 % vyšetrení, avšak až v 36 % vyšetrení bol zvýšený aspoň jeden marker [14].
Z epidemiologického pohľadu sú zaujímavé aj rizikové faktory elevácie HT v týchto skupinách pacientov. Vo väčšine štúdií bol najsilnejším prediktorom elevácie HT body mass index (BMI) alebo obvod pása ako markery obezity, alebo potvrdená prítomnosť nealkoholovej steatózy pečene, a to aj v prácach z oblasti juhovýchodnej Ázie. Prítomnosť obezity či nealkoholovej steatózy pečene ako pravdepodobnej príčiny elevácie ALT alebo oboch transamináz bola udávaná v závislosti od štúdie od 30 do 88 % [10 – 13,15,16]. Druhou najčastejšou pravdepodobnou príčinou bol alkohol, ktorý bol vyhodnotený ako pravdepodobná príčina elevácie transamináz v 30–48 % v západných krajinách [15 – 17]. Na Taiwane a na Blízkom východe to boli vírusové hepatitídy B a C v danom poradí [11,13]. Príčiny chronickej elevácie transamináz sumarizuje tab. 2.
Tab. 2. Príčiny chronickej elevácie transamináz. Tab. 2. Causes of chronic elevation of transaminases. 
*Prevzaté z [9]. Prístup k pacientovi
Prístup k individuálnemu pacientovi závisí od dôsledného zváženia viacerých faktorov (tab. 3).
Tab. 3. Faktory, ktoré ovplyvňujú prístup k pacientovi s eleváciou HT. Tab. 3. Factors influencing the approach to patients with HT elevation. 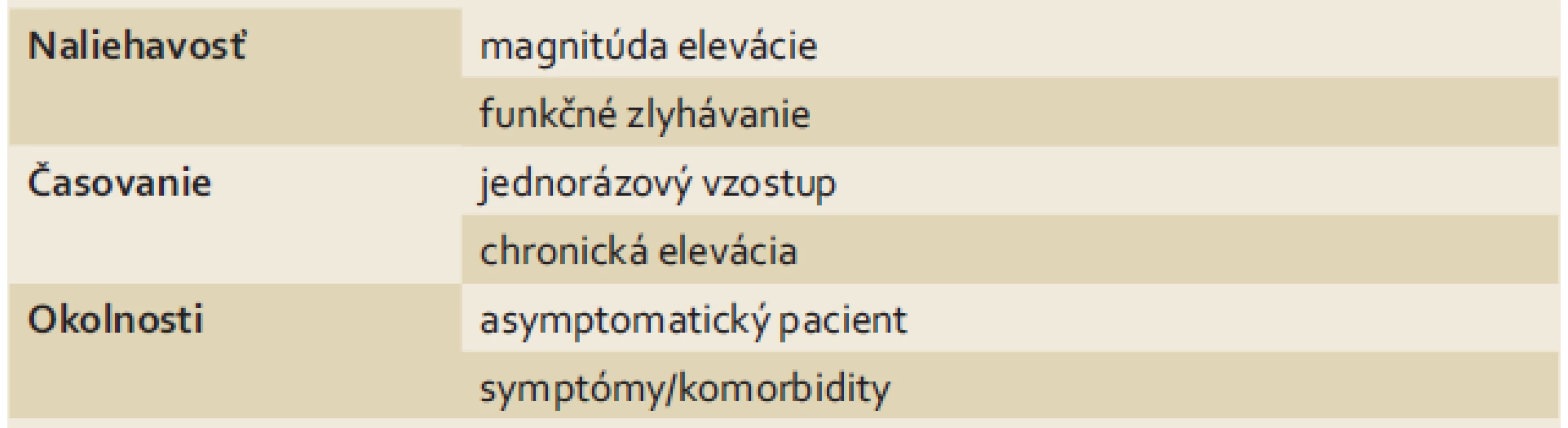
HT – hepatálne testy Naliehavosť
V prvom rade je dôležité zvážiť naliehavosť situácie a riziko rozvoja akútneho zlyhania pečene. Veľmi vysoké hodnoty pečeňových testov, napriek tomu, že iba veľmi nepresne korelujú so stupňom nekrózy hepatocytov [3], môžu viesť k skorému nástupu funkčného zlyhávania, a tým aj k priamemu ohrozeniu života pacienta. Vo všeobecnosti sa elevácia HT dá klasifikovať ako „ľahká“ (do päťnásobku hornej hranice normy), „stredná“ (5–10-násobok hornej hranice normy), a „závažná“ (viac ako 10-násobok hornej hranice normy). Toto rozdelenie je však iba empirické a nemá oporu v evidence-based medicine [4]. Napriek tomu je závažná elevácia HT častejšie spájaná práve s akútnym poškodením pečene. Jedna staršia štúdia ukázala, že hodnota ALT na úrovni 300 IU/l (5,1 µkat/l) mala až 96% senzitivitu a 94% špecificitu pre identifikáciu akútnej vírusovej hepatitídy [18]. Aj keď jednorazovo stanovená hodnota je málo výpovedná, lebo je častokrát problematické určiť, v ktorej fáze ochorenia bol odber realizovaný, dokáže nám stupeň elevácie HT čiastočne poukázať na možnú príčinu hepatopatie. Hodnoty AST a ALT nad 75-násobok hornej hranice normy poukazujú na ischemické alebo toxické poškodenie pečene vo viac ako 90 % prípadov, menej časté pozorujeme takéto zvýšenie pri akútnej hepatitíde [19].
Súčasne s prvým vyšetrením pečeňových testov je nutné vyšetriť aj funkčné parametre pečene. Medzi najdostupnejšie patria najmä protrombínový čas, albumín a amoniak. Pri akútnom alebo fulminantnom zlyhaní pečene má význam aj vyšetrenie koagulačných faktorov V a VII, ktoré vďaka veľmi krátkemu polčasu presnejšie odrážajú syntetickú funkciu pečene. Najmä faktor V, ktorý nezávisí od hladiny vitamínu K [20]. Pacienti s nedodiferencovanou hepatopatiou, u ktorých je kompromitovaná funkcia pečene, by mali byť, kvôli riziku akútneho zlyhania pečene, prijatí na lôžko a iniciálne vyšetrenia realizované počas hospitalizácie.
Trvanie
Na rozdiel od naliehavých stavov, často spojených s akútnym zlyhaním pečene, mierna (menej ako päťnásobok hornej hranice normy), ojedinelá elevácia HT nastáva často z relatívne bežných príčin, ktoré nesúvisia s jednoznačne definovanou alebo klinicky významnou patológiou. Preto je dôležité pred začatím diferenciálnej diagnostiky overiť, či sa jedná skutočne o chronickú eleváciu HT a či výsledok tohto testu nebol ovplyvnený takýmito príčinami. Typickým príkladom takejto situácie je výraznejšia, pre daného pacienta nie celkom typická fyzická aktivita – napr. dovolenka spojená s turistikou alebo príležitostná oslava spojená s konzumáciou alkoholu v období pred vyšetrením HT. Medzi iné príčiny patrí aj dehydratácia alebo vracanie, bežné infekcie typu chrípka, nádcha, iné virózy (respiračné ale aj iné) a pod. Z klinického hľadiska je v takomto prípade dôležité zopakovať vyšetrenie HT s odstupom dvoch mesiacov a súčasne dôsledne kontrolovať prítomnosť interferujúcich javov a medikácie [21]. Aj pri takomto izolovanom náleze je však namieste vyšetriť základné sérológie vírusových hepatitíd B a C, nakoľko najmä pri chronickej hepatitíde C pozorujeme osciláciu plazmatickej aktivity ALT okolo hornej hranice normy [4].
Okolnosti
V diagnostike príčiny elevácie HT je dôležité brať do úvahy sprievodné okolnosti, a preto kľúčovú úlohu hraje dôsledná anamnéza. Pečeň reaguje na väčšinu patologických procesov v organizme a elevácia HT môže byť preto iba sekundárna. V rámci osobnej anamnézy je okrem bežných otázok vhodné cielene sa pýtať na operácie, najmä brušné, súčasti metabolického syndrómu a prítomnosť iných autoimunitných ochorení, ktoré môžu byť iba lokálne (napr. Sicca syndróm) alebo v čase vyšetrenia v remisii. Dôležitá je aj rodinná anamnéza s ohľadom na ochorenie pečene, infekčné ochorenia a vrodené choroby ako cystická fibróza. V rámci epidemiologickej anamnézy je dôležité získať informácie o možnostiach nákazy krvou a sexuálne prenosnými ochoreniami. Pre jednoduchší odber takýchto citlivých informácií je jednoduchšie popísať spôsoby prenosu týchto ochorení a pýtať sa nepriamo na „rizikové správanie“. Z hľadiska parazitárnych infekcií sú dôležité informácie o zdroji pitnej vody, sanitačnom systéme, domácich zvieratách a požívaní tepelne neupraveného/ minimálne upraveného mäsa. Najčastejšou príčinou akútneho zlyhania pečene USA je poliekové poškodenie pečene. Najčastejšou príčinou však nie sú lieky na predpis, ktoré sú častejšie zodpovedné za ľahké zvýšenie HT, ale paracetamol, ktorý bol zodpovedný až za takmer 40 % prípadov [22]. Preto je lieková anamnéza s dôrazom na voľne predajné lieky, bylinky a výživové doplnky veľmi dôležitá. Prehľad potencionálne hepatotoxických rastlinných liečiv je v tab. 4 [23]. V rámci návykovej anamnézy je nutné prediskutovať s pacientom príjem alkoholu, informácia typu „príležitostne“ alebo „sociálne“ nie je dostatočná. Pacient by mal poskytnúť dostatok informácií o množstve alkoholu tak, aby sme vedeli prepočítať priemerný denný príjem štandardného množstva alkoholu, od ktorého sa odvíja riziko alkoholovej choroby pečene [24]. Chronické pečeňové ochorenia sú často asymptomatické, alebo sú sprevádzané iba minimálnou a nešpecifickou symptomatológiou. Prítomnosť symptómov preto môže byť veľmi užitočným vodítkom k správnej diagnóze.
Tab. 4. Bylinky spájané s eleváciou hepatálnych testov alebo poškodením pečene. Upravené podľa [23]. Tab. 4. Herbs associated with liver tests elevation or with hepatic impairment. Adapted from [23]. ![Bylinky spájané s eleváciou hepatálnych testov alebo poškodením pečene. Upravené podľa [23].
Tab. 4. Herbs associated with liver tests elevation or with hepatic impairment. Adapted from [23].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/3db8ecbe12469ffb305d0fe94030290c.png)
Zameriavame sa na dve skupiny príznakov, ktoré sú: 1. príznaky chronického ochorenia pečene, resp. kompenzovanej a dekompenzovanej cirhózy a 2. príznaky vyplývajúce zo základného ochorenia. Dekompenzovaná cirhóza pečene má relatívne jednoznačný klinický obraz, no aj v prípade kompenzovanej cirhózy sú časté kožné príznaky, medzi ktoré patria najmä pavúčikovité névy, ktoré sa vyskytujú u viac ako 80 % pacientov s histologicky potvrdenou cirhózou. Ostatné kožné príznaky zahŕňajú iné formy teleangiektázií, palmárny erytém, zmeny nechtov, gynekomastiu u mužov, Dupuytrénovú kontraktúru, stratu kožných adnex a iné [25]. Druhú skupinu tvoria zvyčajne menej vyjadrené príznaky pôvodného ochorenia. Napriek tomu ich prítomnosť pri fyzikálnom vyšetrení môže byť významnou pomocou pri stanovení správnej diagnózy.
Schematické znázornenie algoritmu vyšetrovania zvýšených HT je na schéma 1.
Schéma 1. Diagnostický algoritmus vyšetrenia elevácie transamináz. Scheme 1. The diagnostic algorithm of examination of elevated transaminases. 
AST – aspartát aminotransferáza ALT – alanín aminotransferáza ULN – horná hranica normy HT – hepatálne testy INT – internista GE – gastroenterológ HEP – hepatológ INF – infektológ ALT – alanín aminotransferáza USG – ultrasonografie NAFLD – nealkoholová steatóza pečene ANA – antinukleárne protilátky ASMA – protilátky proti hladkým svalom LKM – protilátky proti mikrozómom pečene a obličiek Nealkoholová tuková choroba pečene
Nealkoholová steatóza pečene (NAFLD – non-alcoholic fatty liver disease) je v klinickej praxi najčastejšou diagnózou spôsobujúcou eleváciu HT. Zároveň je aj diagnózou per exclusionem. Táto klinická jednotka zahŕňa viacero štádií poškodenia pečene od jednoduchej steatózy cez steatohepatitídu až po cirhózu pečene. Je nutné povedať, že v súčasnosti bez biopsie pečene nevieme spoľahlivo odlíšiť benígnu steatózu od steatohepatitídy [26]. Jednoduchá steatóza, na rozdiel od steatohepatitídy, veľmi zriedkavo progreduje do cirhózy a napriek chronickej miernej elevácii HT má malý klinický význam. Pacienti sú vo veľkej väčšine asymptomatickí, alebo sa sťažujú na prítomnosť príznakov ochorení zo spektra metabolického syndrómu (vysoký krvný tlak, diabetes). Klinické vyšetrenie sa opiera najmä o antropometrické ukazovatele ako BMI, obvod pása alebo waist-hip ratio. BMI samotné nie je na diagnózu obezity najvhodnejšie [27]. Elevácia pečeňových testov prebieha pod tzv. hepatitickým rysom (ALT je vyššie ako AST). Elevácia je vo väčšine prípadov pod 4× hornej hranice normy [3]. Najcitlivejším indikátorom prítomnosti NAFLD je elevované GGT, avšak nízka špecificita veľmi znižuje jeho význam [28].
Alkoholová choroba pečene
Diagnóza alkoholovej choroby pečene v predcirhotickom štádiu vyžaduje veľkú skúsenosť v komunikácii s pacientom. Dôležité je kvantifikovať priemerné denné množstvo konzumovaného alkoholu. V rámci anamnézy je vhodné na stanovenie rizikovej konzumácie použiť štandardizované otázky (napr. v rámci dotazníka AUDIT-c [29]). Typický pomer AST : ALT je > 1, často > 2, avšak pozorujeme ho iba pri recentom konzume alkoholu alebo akútnej alkoholovej hepatitíde. V prípade dlhšieho časového odstupu od príjmu alkoholu sa elevácia AST a ALT vyrovnáva, najmä z dôvodu kratšieho biologického polčasu sérového AST (18 hod) v porovnaní s ALT (36 hod) [1]. Dôvody, kvôli ktorým pozorujeme takýto pomer AST : ALT pri alkoholovej chorobe pečene, nie sú celkom jasné. Za jeden z nich sa považuje deplécia vitamínu B6 v plazme, od ktorého síce závisí aktivita AST aj ALT, avšak rozdiel v aktivite ALT môže tvoriť až 30 % in vitro [30]. Druhým dôvodom je dominantné mitochondriálne poškodenie pri alkoholovej chorobe pečene, ktoré je zrejmé najmä zo zvýšenia mitochondriálnej frakcie AST u týchto pacientov [1]. Pri alkoholovom poškodení býva často aj výrazná elevácia GGT (> 10× hornej hranice normy) bez zodpovedajúcej elevácie ALP (GGT : ALP > 2,5), avšak vždy treba poukázať na nízku senzitivitu GGT. Dôvodom tejto elevácie je pravdepodobne indukcia enzýmu a súčasne znížené odbúravanie [4]. Z ostatných laboratórnych testov nám v diagnóze môžu pomôcť priame markery konzumácie alkoholu, ktorými sú okrem iných karbohydrát deficientný transferín [31], etyl glukuronid, etyl sulfát [32] a fosfatidyletanol [33].
Vírusové hepatitídy
Chronické vírusové hepatitídy B a C prebiehajú u väčšiny pacientov asymptomaticky alebo iba s minimálnymi a nešpecifickými symptómami ako únava či nevýkonnosť. V menšine prípadov dominujú extrahepatálne príznaky, ktoré sú ale na druhej strane veľmi markantné. Pri chronickej hepatitíde C sa vyskytujú častejšie ako v prípade chronickej hepatitídy B. V prípade chronickej hepatitídy C boli extrahepatálne príznaky hlásené až u 74 % pacientov, avšak medzi tieto príznaky boli započítané aj niektoré ochorenia s nejasným vzťahom k infekcii ako napr. artériová hypertenzia alebo diabetes mellitus [34]. Medzi typické extrahepatálne príznaky chronickej hepatitídy C však patrí esenciálna zmiešaná kryoglobulinémia, ktorá sa prejavuje najmä klinicky vyšetriteľnou kožnou vaskulitídou a B-bunkové non-Hodgkinské lymfómy [35]. Z extrahepatálnych príznakov hepatitídy B sa uvádza najmä polyarteritis nodosa, glomerulonefritída a časté sú ľahšie formy artritíd [36]. Pre chronické hepatitídy je typická veľmi mierna elevácia AST aj ALT, ktorá osciluje okolo hornej hranice normy. Individuálny výsledok môže byť aj napriek aktívnej hepatitíde v norme [4]. Pomer AST : ALT je pri chronických vírusových hepatitídach typicky menej než alebo okolo jedna, avšak s progresiou fibrózy stúpa aktivita AST [1]. Kvôli tejto charakteristike odporúčame vyšetriť markery chronických vírusových hepatitíd B (HBsAg) a C (anti-HCV protilátky) aj u pacientov s jednorázovou eleváciou HT, ale aj u pacientov bez elevácie HT s minimálnou symptomatológiou v zmysle únavy, resp. diferenciácie chronického únavového syndrómu, takisto u pacientov s prítomnosťou rizikových faktorov infekcie chronickou vírusovou hepatitídou (transfúzie krvi pred rokom 1992, tetovanie, piercing, rizikové sexuálne správanie, i.v. užívanie drog).
Autoimunitná hepatitída
U pacientov, najmä mladších žien s anamnézou autoimunitného ochorenia, je potrebné myslieť aj na prítomnosť autoimunitnej hepatitídy. Elevácia HT prebieha pod hepatitickým vzorom (AST : ALT < 1). V súčasnosti sa do portfólia prakticky všetkých komerčných laboratórií dostalo vyšetrenie autoprotilátok. Táto široká dostupnosť tohto vyšetrenia si vyžaduje dôslednosť v interpretácii výsledkov. Vyšetrenie autoprotilátok by vždy malo mať dve fázy. Nepriama imunofluorescencia na komerčných, zvieracích substrátoch slúži ako screeningové vyšetrenie. Jeho výsledkom je určitý titer autoprotilátok, ktorého interpretácia nie je priamočiara. Antinukleárne autoprotilátky (ANA) sa v nízkych titroch (1 : 40) nachádzajú až u viac ako 30 % zdravých jedincov [37] a ich klinický význam v tomto prípade nie je známy. Prípadnú pozitivitu imunofluorescenčného vyšetrenia je naviac vhodné potvrdiť buď ELISA vyšetrením, alebo Western blotom, čo však často chýba. Indikujúci lekár musí tieto skutočnosti vziať do úvahy, ak takýto výsledok obdrží. Nie je vhodné spoliehať sa na záver laboratória, ktoré označí vyšetrenie ANA protilátok za „pozitívne“ v prípade nálezu titra napr. 1 : 10, ak naviac chýba konfirmačné vyšetrenie. Diagnostika autoimunitnej hepatitídy je komplexná a opiera sa o štyri základné piliere: 1. negativita vírusových markerov, 2. vyšetrenie IgG, 3. histológiu a 4. autoprotilátky. Preto odporúčame použiť jednoduchý skórovací systém diagnózy autoimunitnej hepatitídy [38].
Cholestatické ochorenia
Ochorenia spojené s poruchou sekrécie a odtoku žlče sú spájané najmä s eleváciou GGT a ALP, pričom najmä GGT ako veľmi citlivý marker môže byť elevovaný prakticky pri všetkých ochoreniach pečene. Ďalším parametrom odrážajúcim cholestatické poškodenie pečene je bilirubín. Detailný prehľad diagnostiky cholestatických ochorení je mimo zámer tohto článku, čitateľ ho nájde inde [39]. Medzi klinické príznaky cholestatických ochorení patria najmä ikterus a pruritus. Charakter pruritu býva relatívne typický, intenzívny najmä večer pred spaním, pociťovaný predovšetkým na ploskách nôh a dlaniach [40]. Pri cholestáze je prakticky vždy prítomná elevácia oboch cholestatických enzýmov, elevácia bilirubínu nemusí byť prítomná, alebo k nej môže dôjsť neskôr. Izolovaná alebo výrazne disproporcionálna elevácia ALP, bez elevácie GGT, svedčí skôr pre extrahepatálny pôvod, overenie je možné vyšetrením izoenzýmov ALP [4]. V ďalšom kroku nasleduje ultrasonografie žlčových ciest za účelom oddiferencovania patológie na extrahepatálnych žlčových cestách. Intrahepatálna cholestáza je často následkom poliekového poškodenia, primárneho alebo sekundárneho ložiskového procesu pečene a v neposlednom rade autoimunitného zápalu žlčových ciest rôzneho kalibru.
Poliekové poškodenie pečene sa môže prejaviť cholestatickým zvýšením pečeňových testov (preferenčný vzostup ALP alebo pomer ALT : ALP < 2) v závislosti od typu medikácie. Poškodenie môže byť klasifikované do piatich základných kategórií: 1. cholestáza bez hepatitídy, 2. cholestáza s hepatitídou, 3. cholestáza s poškodením žlčovodov, 4. duktopénia a 5. poškodenie podobné sklerotizujúcej cholangitíde. S cholestatickým poliekovým poškodením sú spájané hormonálne lieky, anabolické steroidy, glimepirid, metformín, infliximab, makrolidové antibiotiká, amoxicilín-klavulanát, NSAIDs, azathioprin a iné [41].
V rámci primárnej sklerotizujúcej cholangitídy (PSC) aj primárnej biliárnej cholangitídy (PBC) môžeme sledovať variabilnú eleváciu ALP aj GGT, dôležité je brať ohľad na okolnosti. Až 70 % prípadov PSC je asociovaných s prítomnosťou nešpecifických črevných zápalov [42], naproti tomu PBC dominantne postihuje ženy v strednom veku [43]. V prípade podozrenia na autoimunitné ochorenia žlčových ciest je vhodné vyšetriť hladiny imunoglobulínov, keď často pozorujeme eleváciu imunoglobuliny M, antimitochondriálne protilátky a antineutrofilové cytoplazmatické protilátky, nasledované zobrazovacím vyšetrením žlčových ciest (napr. MRCP – magnetic resonance cholangiopancreatografia) [4].
Záver
Väčšina z odporúčaného algoritmu vyšetrovania môže byť v dobre fungujúcom zdravotnom systéme realizovaná všeobecným lekárom pre dospelých. V takomto prípade vždy zostáva možnosť konzultácie gastroenterológa/ hepatológa v prípade identifikácie závažnejšieho ochorenia, alebo v prípade, že navrhnutý postup nevedie k diagnóze. V súčasných podmienkach zdravotného systému na Slovensku je veľká väčšina pacientov za účelom primárnej diferenciálnej diagnostiky odosielaná k špecialistom. Úlohou praktického lekára pre dospelých musí zostať minimálne identifikácia rizikových pacientov a súčasne odfiltrovanie pacientov bez klinicky významnej elevácie HT. V prípade elevácie HT nad päťnásobok hornej hranice normy preto odporúčame odoslať pacienta k špecialistovi ihneď, v prípade asymptomatickej elevácie nižšej ako päťnásobok hornej hranice normy odobrať markery vírusových hepatitíd a následne zopakovať vyšetrenie transamináz s odstupom dvoch mesiacov po vylúčení interferujúcich okolností. Úlohou praktického lekára pre dospelých by mal byť aj dôsledný odber anamnézy najmä v súvislosti s príjmom alkoholu a rizikom prenosu vírusovej hepatitídy. Vzhľadom k tomu že hodnoty aktivity transamináz pri chronických vírusových hepatitídach môžu oscilovať okolo hornej hranice normy, pričom jednotlivé výsledky môžu byť aj po ňou, odber základných markerov vírusových hepatitíd by mal tiež patriť do armamentária rodinného lekára. Na tejto úrovni by malo dôjsť aj k prvej intervencii v zmysle úpravy životného štýlu a vylúčenia alkoholu, event. odporúčaniu psychiatrickej liečby.
Diferenciáciu elevácie aktivity transamináz, ktorá perzistuje aj po dvoch mesiacoch vyššie uvedených opatrení, navrhujeme zveriť špecialistom v odboroch gastroenterológia, vnútorné lekárstvo alebo hepatológia, event. infektológia. Špecializované virologické vyšetrenia, diagnostika autoimunitnej hepatitídy, potvrdenie hemochromatózy, Wilsonovej choroby a ďalších zriedkavých príčin elevácie transamináz patria do rúk hepatológa.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Doručeno: 23. 2. 2016
Přijato: 14. 3. 2016
doc. MU Dr. Peter Jarčuška, PhD.
1. interná klinika LF UPJŠ a UN L. Pasteura Košice
Trieda SNP 1, 040 01 Košice
Slovenská republika
petjarc@yahoo.com
Zdroje
1. Botros M, Sikaris KA. The de ritis ratio: the test of time. Clin Biochem Rev 2013; 34(3): 117–130.
2. Limdi JK, Hyde GM. Evaluation of abnormal liver function tests. Postgrad Med J 2003; 79(932): 307–312.
3. Pratt DS, Kaplan MM. Evaluation of abnormal liver - enzyme results in asymptomatic patients. N Engl J Med 2000; 342(17): 1266–1271.
4. Giannini EG, Testa R, Savarino V. Liver enzyme alteration: a guide for clinicians. CMAJ 2005; 172(3): 367 – 379.
5. Fernandez NJ, Kidney BA. Alkaline phosphatase: beyond the liver. Vet Clin Pathol 2007; 36(3): 223 – 233.
6. Kabir A, Pourshams A, Khoshnia M et al. Normal limit for serum alanine aminotransferase level and distribution of metabolic factors in old population of Kalaleh, Iran. Hepat Mon 2013; 13(10): e10640. doi: 10.5812/hepatmon.10640.
7. Janičko M, Veselíny E, Orenčák R et al. Redefining the alanine aminotransferase upper limit of normal improves the prediction of metabolic syndrome risk. Eur J Gastroenterol Hepatol 2015; 27(4): 405 – 411. doi: 10.1097/MEG.0000000000000297.
8. Pacifico L, Ferraro F, Bonci E et al. Upper limit of normal for alanine aminotransferase: quo vadis? Clin Chim Acta 2013; 422 : 29–39. doi: 10.1016/j.cca.2013.03.030.
9. Lawrence S, Friedman L. Approach to the patient with abnormal liver biochemical and function tests. [online]. Available from: www.uptodate.com/contents/approach-to-the-patient-with-abnormal-liver-biochemical-and-function-tests.
10. Ioannou GN, Boyko EJ, Lee SP. The prevalence and predictors of elevated serum aminotransferase activity in the United States in 1999 – 2002. Am J Gastroenterol 2006; 101(1): 76–82.
11. Chen CH, Huang MH, Yang JC et al. Prevalence and etiology of elevated serum alanine aminotransferase level in an adult population in Taiwan. J Gastroenterol Hepatol 2007; 22(9): 1482–1489.
12. Papatheodoridis GV, Goulis J, Christodoulou D et al. High prevalence of elevated liver enzymes in blood donors: associations with male gender and central adiposity. Eur J Gastroenterol Hepatol 2007; 19(1): 281–287.
13. Pourshams A, Malekzadeh R, Monavvari A et al. Prevalence and etiology of persistently elevated alanine aminotransferase levels in healthy Iranian blood donors. J Gastroenterol Hepatol 2005; 20(2): 229–233.
14. Rác M, Fikselová M, Pecháčová K. Tuková choroba pečene ako príčina hepatocelulárneho karcinómu. Trendy v hepatológii 2015; 7(1): 28–29. [online]. Dostupné z: www.hepatology.sk/trendy/trendy_hepa_01-2015_sec.pdf.
15. Morisco F, Stroffolini T, Mele A et al. Etiology of and risk factors for transient and persistent aminotransferase elevation in a population of virus - free blood donors: a multicentre study. Dig Liver Dis 2010; 42(6): 441 – 445. doi: 10.1016/ j.dld.2009.06.017.
16. Torezan – Filho MA, Alves VA, Neto CA et al. Clinical significance of elevated alanine aminotransferase in blood donors: a follow - up study. Liver Int 2004; 24(6): 575–581.
17. Katkov WN, Friedman LS, Cody H et al. Elevated serum alanine aminotransferase levels in blood donors: the contribution of hepatitis C virus. Ann Intern Med 1991; 115(11): 882–884.
18. Rozen P, Korn RJ, Zimmerman HJ. Computer analysis of liver function tests and their interrelationships in 347 cases of viral hepatitis. Isr J Med Sci 1970; 6(1): 67–79.
19. Dufour DR, Lott JA, Nolte FS et al. Diagnosis and monitoring of hepatic injury. I. Performance characteristics of laboratory tests. Clin Chem 2000; 46(12): 2027–2049.
20. Bailey B, Amre DK, Gaudreault P. Fulminant hepatic failure secondary to acetaminophen poisoning: a systematic review and meta analysis of prognostic criteria determining the need for liver transplantation. Crit Care Med 2003; 31(1): 299–305.
21. Aragon G, Younossi ZM. When and how to evaluate mildly elevated liver enzymes in apparently healthy patients. Cleve Clin J Med 2010; 77(3): 195–204. doi: 10.3949/ ccjm.77a.09064.
22. Ostapowicz G, Fontana RJ, Schiødt FV et al. Results of a prospective study of acute liver failure at 17 tertiary care centers in the United States. Ann Intern Med 2002; 137(12): 947–954.
23. Fogden E, Neuberger J. Alternative medicines and the liver. Liver Int 2003; 23(4): 213–220.
24. Bellentani S, Saccoccio G, Costa G et al. Drinking habits as cofactors of risk for alcohol induced liver damage. The Dionysos Study Group. Gut 1997; 41(6): 845–850.
25. Niederau C, Lange S, Fruhauf M et al. Cutaneous signs of liver disease: value for prognosis of severe fibrosis and cirrhosis. Liver Int 2008; 28(5): 659 – 666. doi: 10.1111/j.1478-3231.2008.01694.x.
26. Dvořák K. Možnosti neinvazivní diagnostiky u NAFLD. Gastroent Hepatol 2015; 69(2): 110–115.
27. Romero-Corral A, Somers VK, Sierra-Johnson J et al. Accuracy of body mass index in diagnosing obesity in the adult general population. Int J Obes (Lond) 2008; 32(6): 959 – 966. doi: 10.1038/ijo.2008.11.
28. Jarčuška P, Janičko M, Dražilová S et al. Gamma-glutamyl transpeptidase level associated with metabolic syndrome and proinflammatory parameters in the young Roma population in eastern Slovakia: a population based study. Cent Eur J Public Health 2014; 22 (Suppl): S43–S50.
29. Dawson DA, Grant BF, Stinson FS et al. Effectiveness of the derived alcohol use disorders identification test (AUDIT - C) in screening for alcohol use disorders and risk drinking in the US general population. Alcohol Clin Exp Res 2005; 29(5): 844 – 854.
30. Hafkenscheid JC, Dijt CC. Determination of serum aminotransferases: activation by pyridoxal - 5’ - phosphate in relation to substrate concentration. Clin Chem 1979; 25(1): 55–59.
31. Golka K, Wiese A. Carbohydrate - deficient transferrin (CDT) – a biomarker for long-term alcohol consumption. J Toxicol Environ Health B Crit Rev 2004; 7(4): 319–337.
32. Jatlow PI, Agro A, Wu R et al. Ethyl glucuronide and ethyl sulfate assays in clinical trials, interpretation, and limitations: results of a dose ranging alcohol challenge study and 2 clinical trials. Alcohol Clin Exp Res 2014; 38(7): 2056 – 2065. doi: 10.1111/ acer.12407.
33. Hansson P, Caron M, Johnson G et al. Blood phosphatidylethanol as a marker of alcohol abuse: levels in alcoholic males during withdrawal. Alcohol Clin Exp Res 1997; 21(1): 108–110.
34. Cacoub P, Poynard T, Ghillani P et al. Extrahepatic manifestations of chronic hepatitis C. Arthritis Rheum 1999; 42(10): 2204–2212.
35. Cacoub P, Gragnani L, Comarmond C. Extrahepatic manifestations of chronic hepatitis C virus infection. Dig Liver Dis 2014; 46 (Suppl 5): S165 – S173. doi: 10.1016/j.dld.2014.10.005.
36. Han SH. Extrahepatic manifestations of chronic hepatitis B. Clin Liver Dis 2004; 8(2): 403–418.
37. Tan EM, Feltkamp TE, Smolen JS et al. Range of antinuclear antibodies in „healthy“ individuals. Arthritis Rheum 1997; 40(9): 1601–1611.
38. Hennes EM, Zeniya M, Czaja AJ et al. Simplified criteria for the diagnosis of autoimmune hepatitis. Hepatology 2008; 48(1): 169 – 176. doi: 10.1002/ hep.22322.
39. Heathcote EJ. Diagnosis and management of cholestatic liver disease. Clin Gastroenterol Hepatol 2007; 5(7): 776–782.
40. Poupon R, Chopra S. Pruritus associated with cholestasis. [online]. Available from: www.uptodate.com/contents/pruritus-associated-with-cholestasis.
41. Padda MS, Sanchez M, Akhtar AJ et al. Drug-induced cholestasis. Hepatology 2011; 53(4): 1377 – 1387. doi: 10.1002/ hep.24229.
42. Matějková P, Drastich P, Jungwir-thová A. Primární sklerozující cholangoitida u pacientů s idiopatickými střevními záněty. Gastroent Hepatol 2012; 66(3): 210–213.
43. Flores A, Mayo MJ. Primary biliary cirrhosis in 2014. Curr Opin Gastroenterol 2014; 30(3): 245 – 252. doi: 10.1097/ MOG. 0000000000000058.
Štítky
Dětská gastroenterologie Gastroenterologie a hepatologie Chirurgie všeobecná
Článek HepatologieČlánek Histologický test
Článek vyšel v časopiseGastroenterologie a hepatologie
Nejčtenější tento týden
2016 Číslo 2- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
-
Všechny články tohoto čísla
- Hepatologie
- Histologický test
- Chronicky zvýšená aktivita pečeňových enzýmov
- Metody neinvazivního stanovení pokročilosti jaterní fibrózy
- Krvácení z varixů – pohled na terapii po Bavenu VI
- Infekcie pri cirhóze pečene – naše skúsenosti
- SOUTĚŽ O DVĚ NEJLEPŠÍ PŮVODNÍ PRÁCE 2016
- Makro-AST jako příčina izolované chronicky zvýšené aktivity AST – popis dvou případů
- Granulomatózní hepatitida jako vzácná terapeutická komplikace
- Závažné život ohrozujúce parazitárne ochorenie pečene komplikované disemináciou do pľúc
- Sartanová enteropatie – kazuistika a přehled literatury
- Úloha vápnika a vitamínu D při prevencii kolorektálneho karcinómu
- Dopis redakci časopisu Gastroenterologie a hepatologie
- 11th Congress of ECCO, Amsterdam, The Netherlands
-
XX. hradecké gastroenterologické a hepatologické dny
a X. mezinárodní endoskopický workshop - Výběr z mezinárodních časopisů
-
Správná odpověď na kvíz
Ganglioneurom tlustého střeva - Kreditovaný autodidaktický test: hepatologie
- Eziclen® – spolehlivý prostředek k očištění střeva před koloskopickým vyšetřením
- Gastroenterologie a hepatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Eziclen® – spolehlivý prostředek k očištění střeva před koloskopickým vyšetřením
- Chronicky zvýšená aktivita pečeňových enzýmov
- Metody neinvazivního stanovení pokročilosti jaterní fibrózy
- Makro-AST jako příčina izolované chronicky zvýšené aktivity AST – popis dvou případů
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



