-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Využití NBI v diagnostice a sledování pacientů s Barrettovým jícnem
Use of NBI in diagnostics and monitoring of patients with Barrett's oesophagus
The aim of the study was to evaluate the accuracy of NBI (Narrow Band Imaging) endoscopy. We wanted to ascertain the ability of NBI to predict dysplastic changes in Barrett’s oesophagus (BE) patients and to predict low-grade dysplasia (low-grade intraepithelial neoplasia, LG) and high-grade dysplasia (high-grade intraepithelial neoplasia, HG).
Material and methods:
Our study was performed on a group of 82 patients with diagnosis of Barrett’s oesophagus. In these patients we compared the results of endoscopic investigation in NBI mode with the histopathological assessment. All samples were examined by two experienced pathologists.Results:
We suspected 27 patients of dysplastic changes based on NBI endoscopy – 24 (88.9%) of them tested positive for the histopathological assessment of dysplasia, while 3 (11.1%) of them tested negative for the histopathological assessment of dysplasia. On the other hand, we saw a high rate of false negative results of NBI endoscopy. Histopathological assessment of dysplasia was found in 40 patients (34 patients LG, 6 patients HG) out of 82. Out of 34 patients with LG dysplasia (histopathological assessment) there were only 18 (52.9%) patients with positive NBI endoscopy, while 16 patients (47.1%) were negative. All patients with HG dysplasia (histopathological assessment) were positive in NBI endoscopy.Conclusion:
The positive prediction of NBI endoscopy for dysplastic changes in BE was 88.9%. Thus, it seems NBI is a useful and beneficial examination method for patients with Barrett’s oesophagus.Key words:
Barrett’s oesophagus – NBI (Narrow Band Imaging) – histopathological assessment – low-grade dysplasia (low-grade intraepithelial neoplasia) – high-grade dysplasia (high-grade intraepithelial neoplasia)
Autoři: J. Gregar 1; V. Procházka 1
; P. Lužná 2; J. Ehrmann jr. 2,3
Působiště autorů: I. interní klinika gastro-enterologická a hepatologická, FN Olomouc , Ústav histologie a embryologie, LF UP Olomouc , Ústav klinické a molekulární patologie, LF UP Olomouc 1
Vyšlo v časopise: Gastroent Hepatol 2012; 66(3): 165-169
Kategorie: Digestivní endoskopie: původní práce
Souhrn
Cílem studie bylo vyhodnotit přesnost NBI (Narrow Band Imaging) endoskopie a zjistit schopnost NBI metody předpovědět dysplastické změny u pacientů s Barrettovým jícnem (BJ). Jednak obecně, jednak v predikci low-grade dysplazie (low-grade intraepiteliální neoplazie, LG) a high-grade dysplazie (high-grade intraepiteliální neoplazie, HG).
Materiál a metody:
Naše studie byla provedena na skupině 82 pacientů s diagnózou Barrettova jícnu. U těchto pacientů jsme srovnávali výsledky endoskopického vyšetření v NBI modu s histopatologickým nálezem. Všechny vzorky byly zhodnoceny dvěma zkušenými patology.Výsledky:
U 27 pacientů byl na základě NBI endoskopie podezřelý nález dysplazie, přičemž u 24 pacientů (88,9 %) byl tento nález histopatologicky potvrzen. U tří pacientů (11,1 %) byl histopatologický nález negativní. Na druhou stranu jsme zjistili vysoký podíl falešně negativních výsledků. Dysplazie byla histopatologicky určena u 40 pacientů (34 pacientů LG, 6 pacientů HG) z celkového počtu 82. Ze 34 pacientů s LG dysplazií (histopatologicky určenou) bylo pouze 18 (52,9 %) pozitivních v NBI endoskopickém nálezu, 16 pacientů (47,1 %) bylo negativních. Všichni pacienti s HG dysplazií potvrzenou histopatologicky byli v NBI endoskopii pozitivní.Závěr:
Pozitivní predikce dysplastických změn u Barrettova jícnu při NBI endoskopii byla 88,9 %. Proto se ukazuje, že NBI je velmi užitečná vyšetřovací metoda pro pacienty s Barrettovým jícnem.Klíčová slova:
Barrettův jícen – NBI (Narrow Band Imaging) – histologie – low-grade dysplazie (low-grade intraepiteliální neoplazie) – high-grade dysplazie (high-grade intraepiteliální neoplazie)Diagnóza Barrettova jícnu (BJ) je známa více než 50 let. Zprvu se Norman Barrett domníval, že jde o vrozený stav [1]. Dnes víme, že změny typické pro BJ jsou získané, jde o komplikaci refluxní choroby jícnu. Zájem o problematiku BJ v posledním desetiletí vzrostl. To je dáno především tím, že incidence adenokarcinomu jícnu se zvýšila za posledních 40 let čtyřnásobně [2]. Dalším důvodem zvýšeného zájmu je zdokonalení endoskopického zobrazení a možnost pozorování stále časnějších slizničních změn a patologií. BJ je náhrada dlaždicobuněčného epitelu jícnu epitelem cylindrickým, který má alespoň v některých úsecích charakter intestinální metaplazie [3]. Vzhledem k možnosti přechodu v dysplazii a následně v adenokarcinom je BJ prekancerózou. Dispenzarizace pacientů s tímto postižením je šancí k odhalení vysokého stupně dysplazie a časné formy adenokarcinomu.
Prevalence BJ je v celé populaci odhadována kolem 1 % [4]. U pacientů s refluxní chorobou jícnu je prevalence BJ odhadována až na 12 % [4], podrobněji však není zdokumentována. V 75 % jsou postiženi muži a průměrný věk pacientů je kolem 50 let. Asi 0,3–2,9 % pacientů s BJ dospěje do adenokarcinomu jícnu [5,7,10,12]. Pětileté přežívání pacientů s adenokarcinomem jícnu je méně než 14 % [2]. BJ zvyšuje riziko adenokarcinomu jícnu 30–200×, přičemž riziko adenokarcinomu se zvyšuje se stupněm dysplazie [2,6,10,11].
Současná doporučení odborných společností většiny zemí nevedou k většímu záchytu pacientů s vysokým stupněm dysplazie nebo časnou formou adenokarcinomu a jsou nazývány „hit and miss system“ [8]. Význam nově zavedených endoskopických technologií pro diagnostiku a dispenzarizaci není dosud zhodnocen. Z hlediska experimentálního je BJ ideálním modelem pro studium kancerogeneze [9]. Využitím nových endoskopických metod, např. NBI, zpřesníme diagnostiku BJ i odběr biopsií a můžeme předvídat histologické změny v reálném čase [8,10]. To by mohlo přinést změny stávajících dispenzárních programů, a zlepšit tak prognózu pacientů.
Cíl práce
Cílem práce bylo zhodnotit schopnost predikce histologických změn na podkladě NBI endoskopického vyšetření u pacientů se známou diagnózou BJ.
Materiál a metodika
Na II. interní klinice FN Olomouc byla od roku 2005 vytvořena databáze celkem 106 pacientů s BJ (v roce 2005 retrospektivně vyhledáno ze zdravotní dokumentace a od roku 2005 také doplňováno o nově diagnostikované pacienty). Z této databáze 106 pacientů souhlasilo s dalším prospektivním sledováním dle protokolu projektu 82 pacientů. K hodnocení jsme nezařadili ty pacienty, kteří měli diagnózu BJ stanovenou nově a zatím neměli alespoň první endoskopickou kontrolu. Všech 82 pacientů zařazených do hodnoceného souboru bylo sledováno alespoň jeden rok a tito jsou i nadále prospektivně sledováni na II. interní klinice FN Olomouc. Charakteristika hodnoceného souboru viz tab. 1. Průměrný věk celého souboru je 61,8 let. Nejmladší pacient měl 19 let a nejstarší pacient 86 let. V souboru je 54 (65,85 %) mužů a 28 (34,15 %) žen. Průměrná délka BJ s použitím tzv. Pražské CM klasifikace byla C1,6 M 3,0 – po zaokrouhlení na jednotky běžně používané jde o C2M3.
Tab. 1. Charakteristika souboru pacientů. Tab. 1. Characteristics of the patient cohort. 
Endoskopická vyšetření byla provedena v souladu s doporučením České gastroenterologické společnosti. Všichni pacienti podepsali informovaný souhlas s endoskopickým vyšetřením horního zažívacího traktu a s odběrem biologického materiálu při endoskopii. K endoskopickému vyšetření byl používán přístroj Olympus GIF Q 260FZ s originálním 4mm capem (pro režim zoom). Přístroj nabízí možnost NBI sledování, zoomu a disponuje modalitou AFI (autofluorescence). Endoskopické nálezy hodnotili dva endoskopisté, jeden s praxí 25 let, druhý s praxí 5 let. BJ byl klasifikován s použitím tzv. Pražské CM klasifikace, která je dnes celosvětově uznávaným a doporučovaným standardem.
K hodnocení suspektních histologických změn při endoskopickém vyšetření bylo využito modality zobrazení pomocí technologie NBI se zoomováním, která je na našem pracovišti k dispozici více než 5 let. Klasifikace předpokládaných histologických změn byla hodnocena dle tzv. pitt patterns a vascular patterns – tedy změn slizniční architektury a změn vaskulární/kapilární sítě. K jednotnému hodnocení endoskopického nálezu v NBI zoom modu jsme použili modifikovanou klasifikaci dle Singha [8]. Klasifikace využívá 4 charakteristické obrazy:
- A – round pits – známka intestinální metaplazie bez dysplazie
- B – villous pits – známka intestinální metaplazie bez dysplazie
- C – absent pits s pravidelnou strukturou cévek – známka intestinální metaplazie bez dysplazie
- D – distorted pits s nepravidelnou strukturou cévek – známka dysplazie
Typy A, B a C jsou suspektní pro histologický nález bez dysplazie. Typ D je známkou možné dysplazie.
Bioptické vzorky byly odebírány jedním druhem endoskopických kleští od dvou různých výrobců (s bodcem, systém swing jaw s výklopnými branžemi). Prvně byla bioptována ložiska suspektních změn v NBI obraze, poté jsme pokračovali v protokolárním odběru biopsií dle doporučení České gastroenterologické společnosti (odběry z jednotlivých kvadrantů, po 1–2cm až nad makroskopicky patrné změny typické pro BJ). Při odběru materiálu k histologickému vyšetření jsme nezaznamenali žádnou komplikaci. Z endoskopií byl pořizován DVD záznam na DVD rekordér a také fotodokumentace na paměťovou kartu (xD, ve formátu jpeg). Lokální anestetikum (xylocain) ke znecitlivění hrdla jsme používali jen na přání pacienta. Analgosedaci či celkovou anestezii jsme k endoskopickému vyšetření využili jen u dvou pacientů (oba měli gastroskopie prováděny v analgosedaci pro intoleranci již dříve). Ostatní vyšetření proběhla bez anestezie. U všech vyšetření byl pacientem podepsán informovaný souhlas a o všech vyšetřeních je řádný záznam v nemocničním informačním systému FN Olomouc. Histologické vyšetření probíhalo standardním postupem, jen jsme u všech histologických vzorků použili tzv. „druhé čtení“ – každý vzorek byl hodnocen nezávisle dvěma zkušenými patology. Léčba pacientů probíhala v souladu s doporučením a současnými poznatky – pacienti byli léčeni inhibitory protonové pumpy (omeprazol, loseprazol, pantoprazol) a eventuelně i v kombinaci s prokinetikem (metoclopramid, itoprid).
Výsledky
Celkový počet hodnocených pacientů byl 82. Histologická analýza: 40 pacientů (48,8 %) z celkového počtu mělo histologický nález dysplazie (z toho 6 pacientů HG a 34 pacientů LG). Zbylých 42 pacientů (51,2 %) mělo nález BJ s intestinální metaplazií. Z 34 pacientů s histologickým nálezem LG dysplazie byl endoskopický nález pozitivní v 18 případech (52,9 %), v 16 případech (47,1 %) byl endoskopický nález negativní. Endoskopická analýza: Pozitivní endoskopický nález (predikovaná dysplazie) byl zjištěn u 27 pacientů, z toho byl u 24 pacientů (88,9 %) pozitivní také histologický nález a ve 3 případech (11,1 %) byl histologický nález negativní. Pozitivní prediktivní hodnota NBI endoskopie pro dysplastické změny je 88,9 %. Predikce dysplazie na základě NBI endoskopie byla u všech šesti pacientů s histologicky verifikovanou HG dysplazií. V resekátu sliznice u jednoho pacienta s histologicky verifikovanou HG dysplazií byl zachycen karcinom. I tento pacient měl pozitivní NBI endoskopické vyšetření.
Podrobnější rozbor 82 pacientů – parametry metody endoskopie NBI při porovnání výsledků vyšetření s histologickým nálezem ukazují následující tab. 2 a 3.
Tab. 2. Porovnání výsledků endoskopie a histologie. Tab. 2. Comparison of endoscopy and histology results. 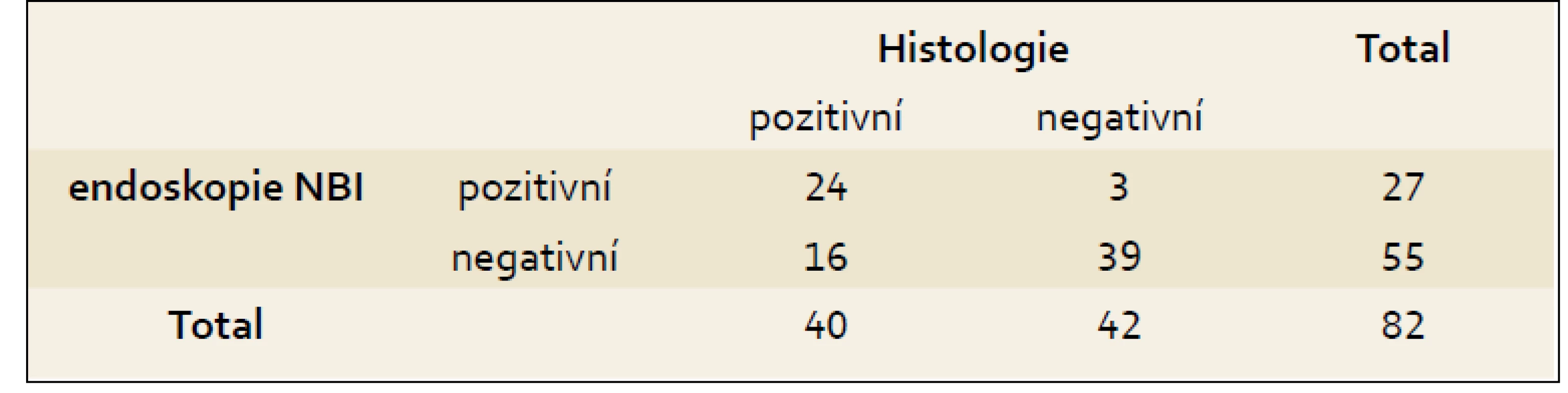
Tab. 3. Výsledky. Tab. 3. Results. 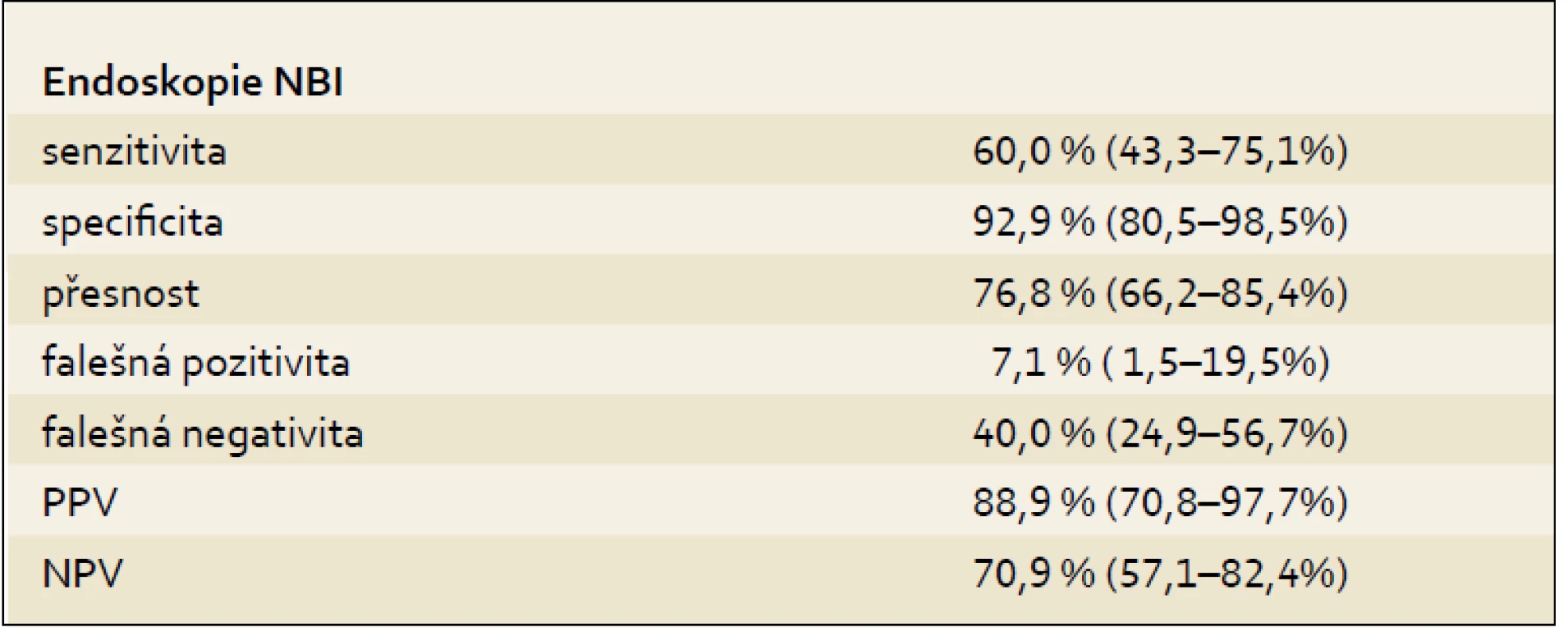
(95% CI) 95% interval spolehlivosti Diskuze
Využití NBI endoskopie v dispenzarizaci pacientů s BJ se jeví jako velmi přínosné. Nejde jen o primární diagnostiku BJ, který je často makroskopicky odlišitelný od fyziologického nálezu v jícnu již endoskopií klasickou, ale spíše o kontroly u pacientů s již známou diagnózou. Endoskopie s NBI pomáhá ve zhodnocení makroskopických změn, pomůže odhalit dysplastické změny a lépe zacílit biopsii. Použití NBI nenahrazuje zavedená doporučení pro odběry biopsií, ale může pomoci při odebrání cílené biopsie s přesnějšími závěry a větší výtěžností. Další bioptické odběry by už měly být odebrány dle doporučení v kvadrantech.
Zkvalitnění rozlišovací schopnosti endoskopů a možnosti speciálních technologií filtrace světla, které umožňují přesnější pozorování slizničních změn a cílený odběr biopsií, jsou velkým přínosem pro sledování pacientů s prekancerózou obecně [8,10]. Prakticky lze použít NBI firmy Olympus, I-scan firmy Pentax nebo F.I.C.E firmy Fuji. V našem případě jsme využili NBI firmy Olympus. Všechny uvedené endoskopické modality (Olympus, Pentax a Fuji) poskytují velmi podobné podmínky pro pozorování suspektních slizničních změn (osobní zkušenosti autorů). Při použití kombinace NBI a zoom endoskopie se dokonce hovoří o histologii v reálném čase, kdy endoskopující lékař, bez závislosti na svých zkušenostech, je s vysokou korelací schopen odhadnout budoucí histologický nález patologa [8].
Otázkou je, zda má smysl sledovat poměrně heterogenní skupinu pacientů s BJ, když riziko vzniku adenokarcinomu je 0,5–2,0 % [2,12]. Recentní studie a práce publikované na světových kongresech a sympoziích ale naznačují, že prevalence BJ je zřejmě vyšší, než se dosud předpokládalo. Alarmující je i fakt o stále se zvyšující incidenci adenokarcinomu jícnu [2,11,12]. Z praktického hlediska je důležité, že až 25 % pacientů s BJ má v době stanovení diagnózy již LG dysplazii [2]. Pacienti s LG dysplazií jsou skupinou s určitým maligním potenciálem a s možností tento potenciál ovlivnit. Z tohoto hlediska má NBI velký význam a přináší novou diagnostickou hodnotu. Pacienti s HG dysplazií jsou vysoce rizikoví (incidence adenokarcinomu je u nich odhadována až na 22 % během jednoho roku trvání BJ) a NBI zde také hraje důležitou roli. U méně než 10 % pacientů s nově diagnostikovaným adenokarcinomem jícnu víme o předchozí diagnóze BJ [7]. Z klinického hlediska naše práce zatím nedává jasné závěry pro BJ s HG dysplazií nebo adenokarcinomem jícnu, a to pro malé množství takových pacientů v našem souboru neumožňující statistické zpracování.
Relativně vysoký věk našeho souboru si vysvětlujeme tím, že takřka polovina souboru je z retrospektivní části databáze pacientů s BJ. Dle literatury jsou věkové průměry podobných souborů kolem 50–55 let. Průměrný věk našeho souboru je 61,8 let. Z pohledu podobných souborů v české populaci je ale průměrný věk našeho souboru srovnatelný [13,14]. V našem souboru máme relativně dost vysoký podíl pacientů s dysplazií, 48,8 %. Naše práce ale není demografickou studií a zařadili jsme i pacienty, kteří k nám byli odesláni z jiných pracovišť.
Dalším aspektem je vlastní histologické vyšetření. V hodnocení dysplastických změn neexistuje absolutní shoda ani mezi patology. Právě shoda při vyhodnocení histologického nálezu low-grade dysplazie (low-grade intraepiteliální neoplazie) u BJ není vysoká. Pro patologa bývá problémem přesně odlišit low-grade dysplazii (low-grade intraepiteliální neoplazii) od reparačních změn, navíc často v terénu postiženém zánětem. Na základě našich výsledků je však možné navrhnout úpravu a doplnění současně platných doporučení ČGS pro sledování pacientů s BJ právě o využití technologie NBI: při endoskopickém vyšetření v NBI modu nejprve odběr bioptických vzorků z ložisek podezřelých z dysplastických změn a teprve potom kvadrantové biopsie
Závěry
Podařilo se nám vytvořit obsáhlý soubor pacientů s BJ, který je statisticky hodnotitelný – v evidenci máme 106 pacientů, do zpracování a vyhodnocení bylo zařazeno 82 pacientů. Na našem pracovišti se nám u pacientů s BJ podařilo zavést NBI endoskopii do rutinní praxe, a nabídnout tak pacientům kvalitnější vyšetření. Ověřili jsme možnost predikce očekávaných histologických změn při endoskopickém vyšetřování s použitím NBI a zoomu. Endoskopista je v 88,9 % schopen predikovat přítomnost dysplastických změn (LG nebo HG dysplazie). To je z klinického hlediska velmi důležité – NBI tedy nabízí hlavně zpřesnění místa odběru biopsie a omezení falešné negativity.
Stále ale existuje určitá skupina pacientů, u kterých při endoskopickém vyšetření nenacházíme změny typické pro možné dysplastické změny, a přesto je histologicky dysplazie potvrzena – naštěstí v našem souboru šlo vždy o LG dysplazii (tedy dysplazii s nižším maligním potenciálem). V neposlední řadě existuje i skupina pacientů s pozitivním endoskopickým nálezem, ale histologické změny odpovídající dysplazii nejsou nalezeny – endoskopická falešná pozitivita. NBI endoskopii s možností zoomu vidíme jako velmi přínosnou v možnosti predikce dysplazie u pacientů s BJ.
Práce byla podpořena granty IGA NS10279-3 (Ministerstvo zdravotnictví České republiky) a Vnitřní grant LF UP Olomouc, č. 91110121 a SM 6198959216 (Ministerstvo školství, mládeže a tělovýchovy České republiky).
Autoři děkují kolektivu pracovníků II. interní kliniky FN Olomouc za asistenci při endoskopických vyšetřeních a kolektivu pracovníků Ústavu klinické a molekulární patologie za zhotovení histologických preparátů.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Doručeno: 7. 2. 2012
Přijato: 10. 3. 2012
MUDr. Jan Gregar
II. interní klinika – gastro-enterologická a hepatologická, FN Olomouc
I. P. Pavlova 6, 775 20 Olomouc
Jan.Gregar@fnol.cz
Zdroje
1. Barrett NR. Chronic peptic ulcer of the oesophagus lined by columnar epithelium. Surgery 1957; 41(6): 881–894.
2. Devesa SS, Blot WJ, Fraumeni JF Jr. Changing patterns in the incidence of esophageal and gastric carcinoma in the United States. Cancer 1998; 83(10): 2049–2053.
3. Guidelines České gastroenterologické společnosti. http://www.cgs-cls.cz/zc/img//Cgs-cls/refluxni_choroba_jicnu.doc.
4. Lukáš K. Barrettův jícen z pohledu gastroenterologa. Novinky z gastroenterologie 2003; 1 : 3–6.
5. Shaheen NJ, Crosby MA, Bozynski EM et al. Is there publication bias in the reporting of cancer risk of Barrett's esophagus? Gastroenterology 2000; 119(2): 333–338.
6. Jankowski J, Provenzale D, Moayyedi P. Oesophageal adenocarcinoma arising from Barrett´s metaplasma has regional variations in the West. Gastroenterology 2002; 122(2): 588–590.
7. Pera M, Manterola C, Vidal O et al. Epidemiology of esophageal adenocarcinoma. J Surg Oncol 2005; 92(3): 151–159.
8. Singh R, Anagnostopoulos GK, Fortun PJ. Narrow-band imaging with magnification in Barrett's esophagus: validation of a simplified grading system of mucosal morphology patterns against histology. Endoscopy 2008; 40(6): 457–463.
9. Kment M. Barrettův jícen – ideální studijní model kancerogeneze? Čes a Slov Gastroent a Hepatol 2007; 61(1): 47–54.
10. Sharma P, Bansal A, Mathur S. The utility of a novel narrow band imaging endoscopy system in patients with Barrett esophagus. Gastrointest Endosc 2006; 64(2): 167–175.
11. Al Tashi M et al. Barrettův jícen. Výskyt a komplikace onemocnění v období 1994–2003. Čes a Slov Gastroent a Hepatol 2005; 59(2): 62–65.
12. Enzinger PC, Mayer RJ. Esophageal cancer. N Engl J Med 2003; 349 : 2241–2252.
13. Martínek J et al. Low incidence of adenocarcinoma and high-grade intraepithelial neoplasia in patients with Barrett´s esophagus: a prospective cohort study. Endoscopy 2008; 40(9): 711–716.
14. Stefanová et al. Přínos autofluorescence v diagnostice lehké intraepiteliální neoplazie u pacientů s Barrettovým jícnem. Gastroent a Hepatol 2011; 65(5): 249–254.
Štítky
Dětská gastroenterologie Gastroenterologie a hepatologie Chirurgie všeobecná
Článek Refrakterní peptický vředČlánek Správná odpověď na kvízČlánek Zpráva o DDW 2012Článek Ostrava Live Endoscopy
Článek vyšel v časopiseGastroenterologie a hepatologie
Nejčtenější tento týden
2012 Číslo 3- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
-
Všechny články tohoto čísla
- Jak kvalitní je Vaše kolonoskopie?
- Představujeme nové členy mezinárodní redakční rady
- Endosonografie v diagnostice choledocholitiázy
- Využití NBI v diagnostice a sledování pacientů s Barrettovým jícnem
- Refrakterní peptický vřed
- Endoskopický trénink na neživém zvířecím modelu zlepšuje endoskopické dovednosti
- Snížení dyskomfortu spojeného s kolonoskopií použitím kombinace vodní imerze a insuflace oxidu uhličitého
- Endosonograficky navigovaná alkoholová ablácia cystickej neoplázie pankreasu
- Pozitivita imunoglobulinu IgG4 v krevním séru u osob s karcinomem slinivky břišní
- Korelace indikace k resekci pankreatu s následným histopatologickým nálezem
- Antibiotická profylaxe u akutní pankreatitidy
- Očekávané počty nádorů jater, žlučníku a pankreatu ve světě
- Primární sklerozující cholangoitida u pacientů s idiopatickými střevnímí záněty
- Standardní diagnostický a terapeutický postup u chronické infekce virem hepatitidy C (HCV)
- Highlights of the 34th Czech and Slovak endoscopic days
- Správná odpověď na kvíz
- Zpráva o DDW 2012
- Ostrava Live Endoscopy
- Prof. MUDr. Julius Špičák, CSc., šedesátníkem
- Prim. MUDr. Karel Lukáš, CSc., sedmdesátiletý
- Moviprep® – moderní příprava střeva před vyšetřením
- Gastroenterologie a hepatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Moviprep® – moderní příprava střeva před vyšetřením
- Antibiotická profylaxe u akutní pankreatitidy
- Primární sklerozující cholangoitida u pacientů s idiopatickými střevnímí záněty
- Snížení dyskomfortu spojeného s kolonoskopií použitím kombinace vodní imerze a insuflace oxidu uhličitého
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



