-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Prietok cez portálnu vénu a kongestívne poškodenie pečene u chorých s pokročilým srdcovým zlyhávaním
Portal vein flow is associated to central hemodynamics and biochemical signs of liver lesion in chronic congestive heart failure
Chronic congestive heart failure (CHF) is a syndrome with multiorgan manifestation. During chronic congestive HF changes in portal vein (PV) flow develop. Instead of normal continuous, pulsatile flow with higher diastolic velocity appears. Aim of the study was to describe PV flow characteristics in advanced CHF and compared them with parameters of central hemodynamics and biochemical sings of liver lesion.
Patients and methods:
74 pts (60 males) aged 47.2 ± 20.2 year with severe left ventricular systolic dysfunction (left ventricular ejection fraction 21 ± 4.1%) were evaluated. Portal vein flow was sampled from the main portal vein using intercostal approach. Systolic and diastolic flow velocities were measured and index of pulsatility (IP, max–min/max PV flow velocity) was calculated. Based on IP patients were assigned to four groups. G1-pts. with continuous or subcontinuous flow in PV, IP < 0.5, n = 12. G2-pts. with pulsatile flow, IP ≥ 5–0.99, n = 30; G3-pts. with intermittent flow, IP = 1, n = 19; G4-pts. with reverse flow during systole, IP > 1, n = 13. Investigation of central hemodynamics using termodilution catheter was done up to 48 hours after echostudies.Results:
Median of IP in all pts. was 0.85 (0–2). IP ≥ 0.5 were found in 85 % of pts. There was a significant linear correlation of IP and right atrial pressure, pulmonary vascular resistance, and mean pulmonary artery pressure (p < 0.01, r = 0.65, 0.52 and 0.45 resp.). Pts. with severe tricuspid regurgitation (TR) (n = 29) had significantly higher IP in comparison with pts. Without TR or TR of lower degrees (1.1 ± 0.38 vs. 0.69 ± 0.39, p < 0.01). Serum total bilirubin levels were lower in G1 than in the rest of the pts. (10.4 ± 4.4 vs. 25.2 ± 12.4 μmol/l, p < 0.01). We noted a decrease of body mass index (BMI) associated with increase of flow pulsatility. There was a significant difference of BMI comparing G1 with G3 of G4 (27.5 ± 4.3 vs. 22.2 ± 3.2 or 21 ± 2.7).Conclusion:
In patients with advanced CHF the flow in PV becomes pulsatile. Pulsatility correlates with parameters of central haemodynamics, biochemical signs of congestive liver lesion and nutritional status in patients with advanced CHF.Key words:
congestive heart failure – portal vein flow – liver lesion
Autoři: E. Goncalvesová; P. Lesný; P. Chňupa; M. Luknár; J. Fabián
Působiště autorů: Transplantačné oddelenie Slovenského ústavu srdcových a cievnych chorôb, Bratislava, Slovenská republika primár prof. MUDr. Juraj Fabián, DrSc.
Vyšlo v časopise: Vnitř Lék 2005; 51(5): 533-538
Kategorie: Původní práce
Souhrn
Pri pokročilom chronickom zlyhávaní srdca sa v portálnej véne (PV) mení charakter prietoku krvi. Normálne kontinuálny prietok sa stáva pulzatilný. Cieľom práce bolo opísať charakteristiky prietoku cez PV pri pokročilom srdcovom zlyhaní (ChSZ) v porovnaní s vybranými parametrami centrálnej hemodynamiky a biochemickými ukazovateľmi hepatálnej lézie.
Súbor chorých a metódy:
Vyšetrili sme 74 pacientov (60 mužov) v priemernom veku 47,2 ± 20,2 roka s ťažkou poruchou systolickej funkcie ľavej komory (ejekčná frakcia [priemer ± SD] = 21 ± 4,1 %). Prietok cez PV sme hodnotili podľa indexu pulzatility (IP). Pacientov sme podľa charakteru prietoku rozdelili do štyroch skupín. S1-pacienti s kontinuálnym alebo subkontinuálnym tokom v PV, IP v PV < 0,5, n = 12. S2-pacienti s pulzatilným prietokom, IP ≥ 5–0,99, n = 30. S3-pacienti s intermitentným tokom, IP = 1, n = 19. S4-pacienti s reverzným tokom v systole, IP > 1, n = 13.Výsledky:
Medián IP bol 0,85 (0–2). IP ≥0,5 sme zistili u 85 % chorých. Potvrdili sme signifikantnú lineárnu koreláciu medzi IP a tlakom v pravej predsieni, pľúcnou vaskulárnou rezistenciou a stredným tlakom v pľúcnici (p < 0,01, r = 0,65; 0,52 a 0,45 resp.). Pacienti so závažnou trikuspidálnou regurgitáciou (n = 29) mali signifikantne vyšší IP ako pacienti s ľahšími stupňami TR alebo bez nej (1,1 ± 0,38 vs. 0,69 ± 0,39, p < 0,01). Hodnoty celkového bilirubínu v sére boli u pacientov s kontinuálnym prietokom cez PV signifikantne nižšie ako u ostatných chorých (10,4 ± 4,4 vs. 25,2 ± 12,4 μmol/l, p < 0,01). Zaznamenali sme zníženie BMI v súvislosti so zvyšovaním pulzatility prietoku. Signifikantný rozdiel bol medzi BMI u chorých s normálnym (kontinuálnym alebo subkontinuálnym) a intermitentným alebo striedavým prietokom (27,5 ± 4,3 vs. 22,2 ± 3,2 a 21 ± 2,7).Záver:
U väčšiny pacientov s pokročilým zlyhávaním srdca sa prietok cez PV stáva pulzatilný. Pulzatilita koreluje s parametrami centrálnej hemodynamiky, biochemickými prejavmi kongescie v pečeni a zníženým stavom výživy.Kľúčové slová:
srdcové zlyhávanie – pečeň – portálna véna – hemodynamikaÚvod
Chronické srdcové zlyhávanie (ChSZ) je komplexný syndróm s multiorgánovou manifestáciou. Poškodenie extrakardiálnych tkanív (obličky, pečeň, pľúca, kostrové svalstvo) sa prejavuje predovšetkým pri pokročilých štádiách ChSZ a má charakteristické funkčné a morfologické prejavy.
Pozorovania u chorých s ChSZ ukázali, že zvýšenie hodnôt aspartát aminotransferázy a celkového bilirubínu signalizujú horšiu prognózu [1], a že chorí s hepatálnou léziou a insuficienciou majú vyššiu mortalitu po transplantácii srdca [2] alebo po implantácii podporných obehových systémov [3].
Hepatálna lézia pri ChSZ je dôsledkom hypoperfúzie, kongescie a, jako lokálnej, tak aj celkovej neurohormonálnej aktivácie.
Poškodenie pečene pri kongestívnom srdcovom zlyhávaní sa klinicky manifestuje hepatomegaliou a subikterom, najmä pri pravostrannej srdcovej nedostatočnosti. Ak prevažuje hypoperfúzia, rozvíja sa obraz ischemickej hepatitídy. Klinické prejavy hepatálnej lézie pri ChSZ sú však málo špecifické a často sú predmetom diferenciálne diagnostických rozpakov [4].
Portálny systém je unikátny tým, že je vmedzerený medzi kapilárnu sieť splanchnického riečiska a sinusoidy pečene. Portálna véna (PV) je dobre dosažiteľná ultrasonograficky a jej prietok možno kvantitatívne analyzovať použitím dopplerovského zobrazenia [5].
Cieľom práce bolo opísať charakteristiky prietoku cez PV pri pokročilom ChSZ a porovnať ich s vybranými parametrami centrálnej hemodynamiky a biochemickými ukazovateľmi hepatálnej lézie.
Súbor chorých a metódy
Vyšetrili sme 74 pacientov s pokročilým ChSZ s ťažkou systolickou dysfunkciou ľavej komory, ktorí boli k nám boli odoslaní ako potenciálni kandidáti transplantácie srdca. Základná charakteristika súboru je v tab. 1. Žiadny z pacientov neudával chronické ochorenie pečene alebo žlčových ciest, alkoholizmus alebo iné závažné ochorenie. Všetci dostávali diuretiká, 95 % ACE-inibítory, 58 % beta-blokátory, 68 % digoxin a 76 % spironolakton.
Tab. 1. Základná charakteristika súboru. 
n – počet, ChSZ – chronické srdcové zlyhávanie, TK – tlak krvi, S – systola, D – diastola, KCH – koronárna choroba, DKMP – dilatačná kardiomyopatia, EF ĽK – ejekčná frakcia ľavej komory, CI – index srdcového výdaja, TR – trikuspidálna regurgitácia Dopplerovské vyšetrenie prietoku cez portálnu vénu sa robilo u pacientov v polohe na chrbte po najmenej 8 až 12hodinovom lačnení. Použili sme prístroj Sonos 2000 Hewlet-Pacard s 2,5 MHz sondou. Signál prietoku bol zaznamenávaný cez interkostálny priestor z kmeňa PV pred
jej rozvetvením. Z tohto prístupu je insonačný uhol dostatočne ostrý, a preto sme korekciu uhla nepoužívali. Vzorkovací objem sme individualizovali. Používali sme čo najväčší, aby bol signál maximálne reprezentatívny. Merania sme robili zo záznamu pri krátkom zastavení dýchania v miernom inspíriu. Vypočítavali sme index pulzatility (IP) jako pomer rozdielu maximálnej a minimálnej rýchlosti a maximálnej rýchlosti prietoku (Vmax – Vmin/Vmax) (obr. 1). Prietok v PV sme hodnotili ako kontinuálny alebo subkontinuálny ak bol IP menší ako 0,5. Za pulzatilný prietok sme považovali prietok s IP ≥ 0,5–0,99. Ak prietok v priebehu srdcového cyklu klesol k nulovým hodnotám, hodnotili sme ho ako intermitentný. V prípade, že sa jeho smer v systole obrátil, hovoríme o prietoku striedavom (obr. 2–6).
Obr. 1. Schéma doplerovského signálu z portálnej vény a výpočtu indexu pulzatility (IP). 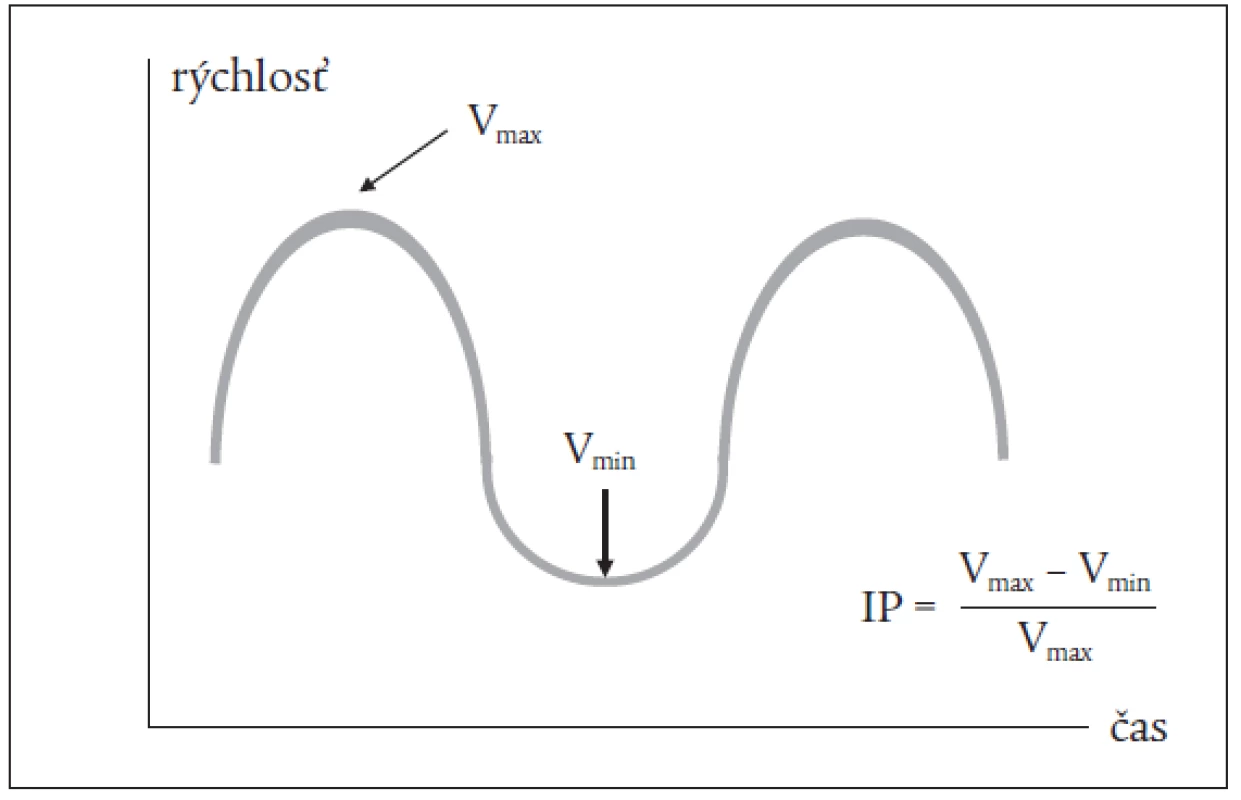
Vmax– maximálna rýchlosť (v diastole), Vmin– minimálna rýchlosť (v systole). Obr. 2. Kontinuálny prietok cez portálnu vénu (PV). 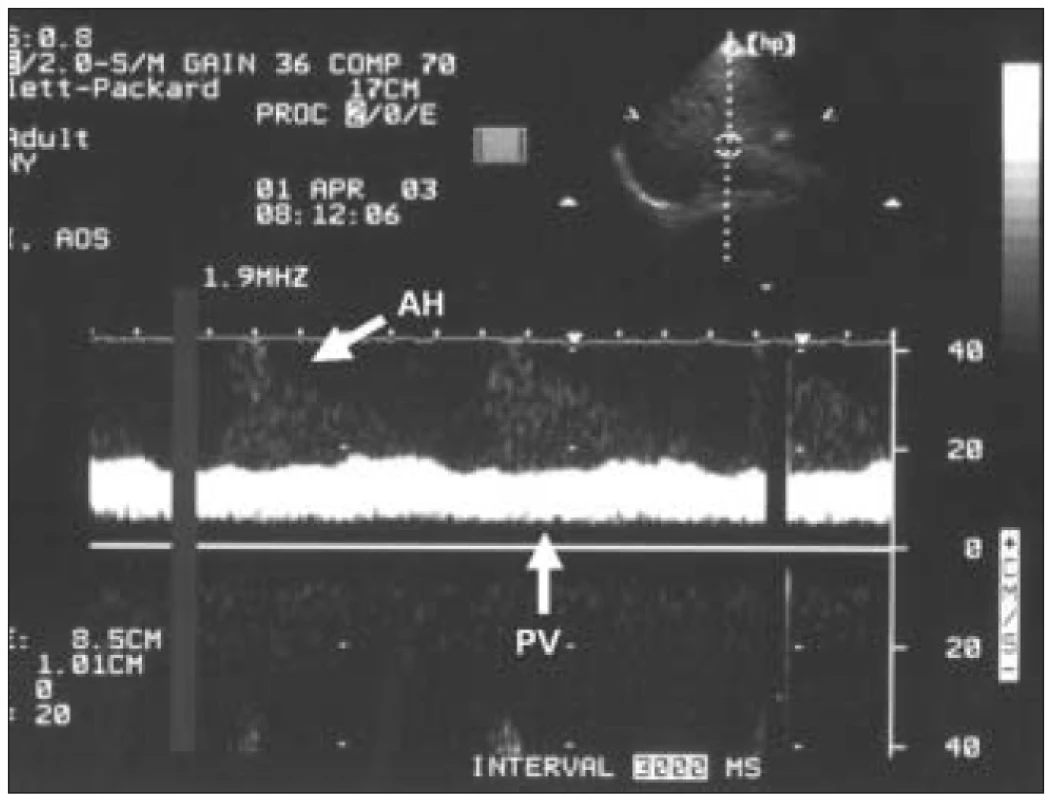
V pozadí vidno slabý signál z hepatálnej artérie (AH). Obr. 3. Pulzatilný prietok cez portálnu vénu. 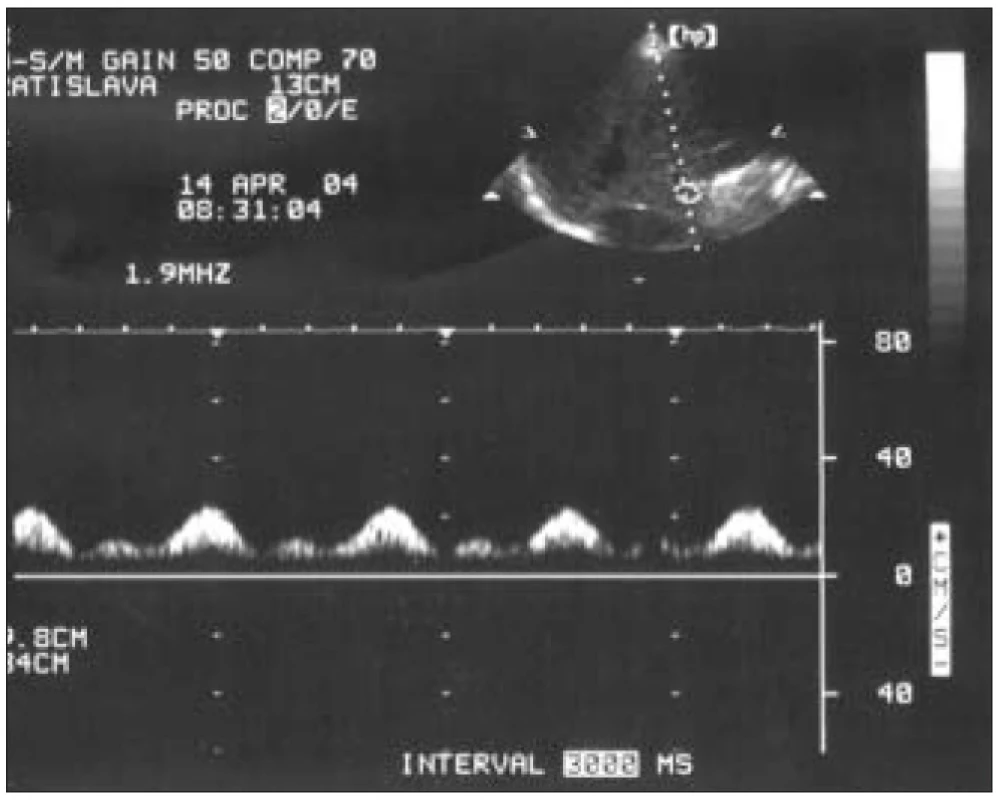
V diastole je rýchlosť toku výraznejšie vyššia ako v systole. Obr. 4. Intermitentný prietok. 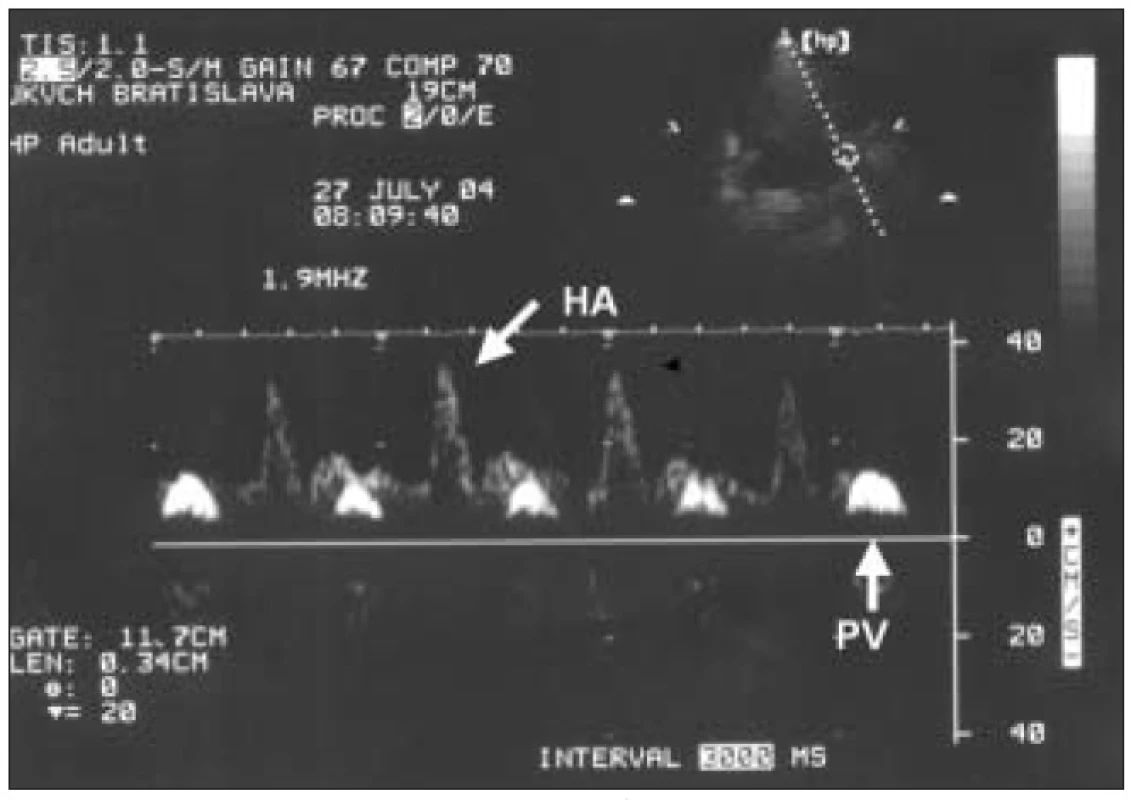
Krátke hepatopetálne prúdenie v diastole. V systole signál prietoku chýba. V pozadí menej intenzívny signál prietoku cez hepatálnu artériu (HA). Obr. 5. Intermitentný prietok pri fibrilácii predsiení. 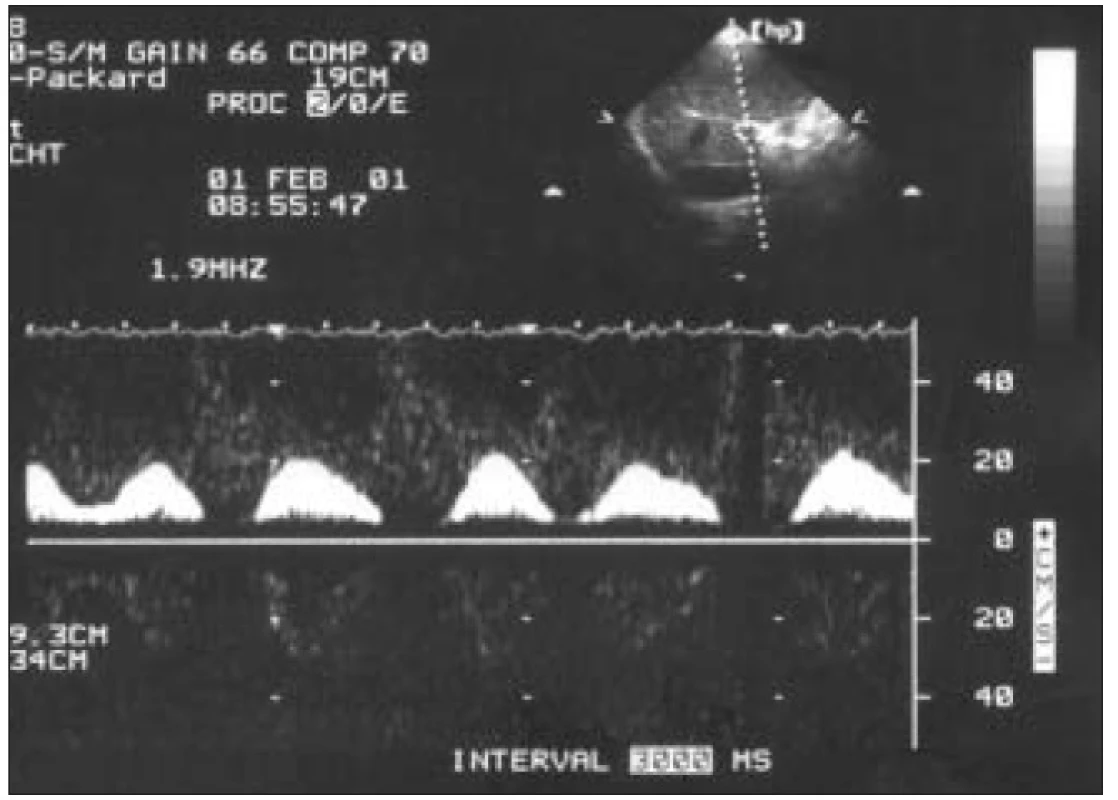
Menlivá frekvencia aj rýchlosť diastolických pulzov. Obr. 6. Krátke reverzné (RT) hepatofugálne prúdenie po systole komôr. 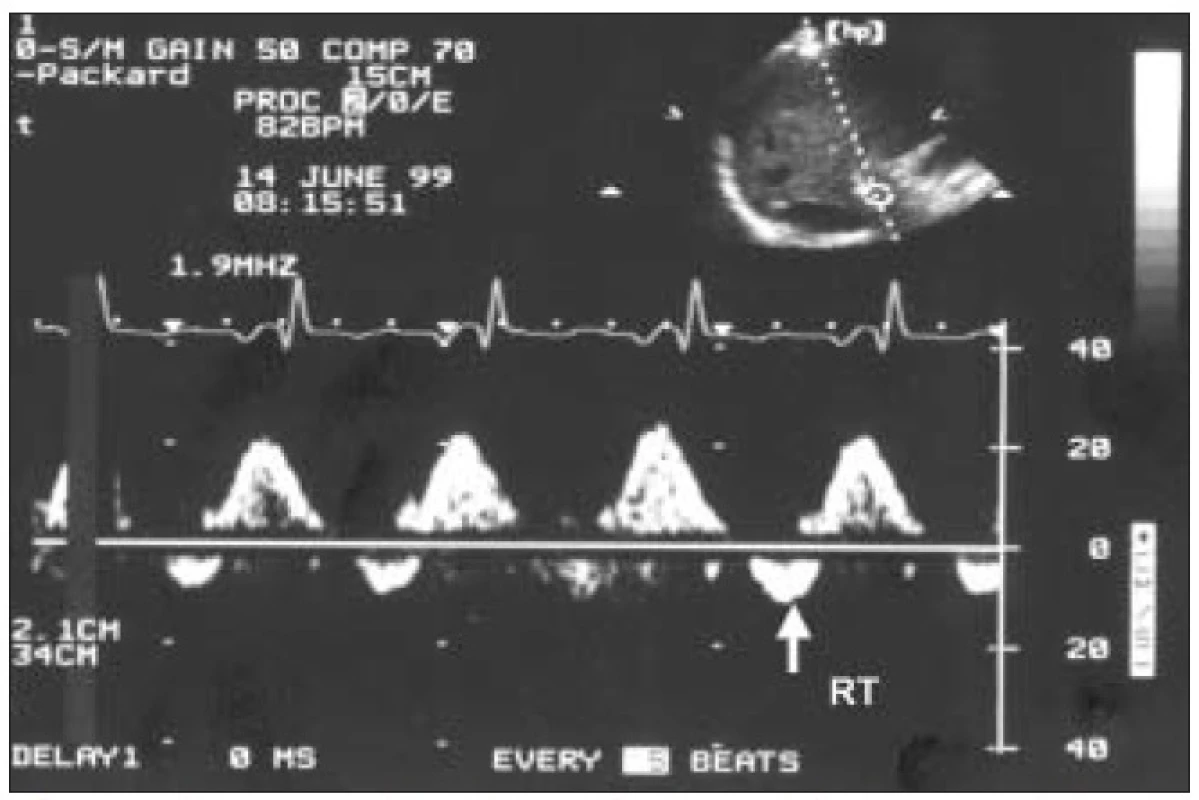
Vyšetrenie centrálnej hemodynamiky ssme robili použitím termodilučného katétra, ktorý sme zavádzali cestou v. jugularis interna. Merali sme tlaky v pravej predsieni (RAP), pravej komore (RVP), pľúcnici (PAP) a v zaklinení (PCWP). Ďalej sme hodnotili minútový objem (CO) a vypočítali hodnoty pľúcnej vaskulárnej rezistencie (PVR) a srdcového indexu (CI). Meranie centrálnej hemodynamiky sa realizovalo do 48 hodín od echokardiografického a ultrasonografického vyšetrenia.
Všetci pacienti mali rutinné echokardiografické vyšetrenie a biochemické vyšetrenie tzv. Hepatálnych testov [celkový bilirubín (TB), alkalická fosfatáza (ALP), aspartát aminotransferáza (AST)].
BMI (body mass index) sme počítali z hmotnosti pacienta pred prepustením do ambulantnej liečby.
Na hodnotenie výsledkov sme použili metódy deskriptívnej štatistiky, lineárnu korelačnú a regresnú analýzu a nepárový Studentov t-test.
Výsledky
Medián IP v celom súbore bol 0,85 (0–2,0), IP ≥ 0,5 sme zistili u 62 (86 %) pacientov. Z týchto sme pulzatilný (IP 0,5–0,99) prietok zistili u 30 (44 %), intermitentný (IP = 1) u 19 (31 %) a striedavý (IP > 1) u 13 (25 %).
Štatisticky signifikantný lineárny vzťah bol medzi IP a RAP (r = 0,65), IP a PVR (r = 0,52) a IP a mPAP (r = 0,49), IP a PCWP (r = 0,5) (p < 0,01) (graf 1). Z 50 pacientov s RAP > 7 mm Hg malo 45 (90 %) IP ≥ 0,5.
Graf 1. Závislosť medzi indexom pulzatility (IP) a tlakom v pravej predsieni (RAP). 
Pacienti s ťažkou trikuspidálnou regurgitáciou (TR) (III/IV) (n = 29) mali signifikantne vyšší IP ako pacienti s ľahšími stupňami (I/II), (1,1 ± 0,58 vs. 0,69 ± 0,49, p < 0,01). Z 29 pacientov so závažnou TR sa zistil reverzný prietok po systole komôr u 10. Dvaja mali prietok subkontinuálny, ostatní pulzatilný alebo intermitentný.
Priemerná hodnota TB v celom súbore bola 22,5 ± 6,7 μmol/l, AST 0,51 ± 0,18 a ALP 0,63 ± 0,24 μkat/l.
Hodnoty TB v sére boli u pacientov s kontinuálnym prietokom cez PV signifikantne nižšie ako
u ostatných chorých (10,4 ± 4,4 vs. 25,2 ± 12,4 μmol/l, p < 0,01). Významný rozdiel v koncentrácii TB bol aj medzi skupinou pacientov s pulzatilným a pacientmi s intermitentným a striedavým prúdením v PV (14,7 ± 4,8 vs. 27,4 ± 8,3 a 32,6 ± 13,7, p < 0,01) (graf 2). Nezistili sme signifikantné rozdiely v hodnotách AST a ALP vo vzťahu k prietoku cez PV.
Graf 2. Priemerné hodnoty celkového bilirubínu v jednotlivých skupinách pacientov podľa charakteru prietoku v portálnej véne (PV) 
(komentár v texte). Charakter prietoku cez PV sme analyzovali aj v súvislosti s BMI. Zaznamenali sme nižšie BMI pri zvyšovaní pulzatility.
Rozdiel v BMI bol u chorých s normálnym (kontinuálnym alebo subkontinuálnym) prietokom v porovnaní s intermitentným a striedavým (27,5 ± 4,3 vs. 22,2 ± 3,2 a 21 ± 2,7 resp.) (graf 3).
Graf 3. Priemerné hodnoty BMI v jednotlivých skupinách pacientov podľa charakteru prietoku v portálnej véne (PV). 
Diskusia
Zmeny vo morfológii a funkcii pečene patria k charakteristickým prejavom kongestívneho ChSZ. Sú dôsledkom komplexných porúch jej perfúzie. S ohľadom na vývoj v epidemiológii ChSZ a pokroky v oblasti transplantácie srdca, ako aj pokroky v iných radikálnych postupoch liečby pokročilého SZ, sa otázky zlyhávania a reverzibility cirkulačnej lézie životne dôležitých orgánov stávajú čoraz naliehavejšie.
Vyšetrenie prietoku v hepatálnych vénach patrí k štandardnej echokardiografickej diagnostike trikuspidálnej regurgitácie a funkcie pravej komory. Analýza spektrálnych záznamov z hepatálnych vén môže však byť komplikovaná pre ich komplexný charakter, významné zmeny rýchlostí v súvislosti s respiráciou a zmenou insonačného uhla pri dýchaní. Problémy pri ich hodnotení sa môžu vyskytnúť aj pri tachykardii [6].
Pri kongestívnom ChSZ dochádza k zmenám aj v prietoku cez PV. Za normálnych okolností je v PV kontinuálny alebo subkontinuálny prietok (IP < 0,5). Prietok cez PV sa mení pri rôznych ochoreniach pečene a pri portálnej hypertenzii. V prípade venostázy v dôsledku ChSZ sa prietok mení na puzatilný [5,7,8]. V našej práci sme sledovali vzťah IP a parametrov centrálnej hemodynamiky u chorých s pokročilým ChSZ. Zistili sme štatisticky významnú lineárnu závislosť medzi IP a tlakmi v pravej predsieni a pľúcnici. Najtesnejšia bola závislosť medzi IP a RAP (r = 0,65). Iní autori sa dopracovali k podobným výsledkom, s ešte užšou lineárnou závislosťou [9]. V práci citovaných autorov 90 % pacientov s pulzatilným, intermitentným alebo reverzným prietokom malo zvýšený tlak v pravej predsieni (> 8 mm Hg). Toto pozorovanie je v súlade s nálezmi Hu et al. [10], ktorí u všetkých pacientov so SZ a s RAP ≥ 10 mm Hg pozorovali pulzatilný až reverzný prietok v PV. Nie je vylúčené, že naše pozorovania boli čiastočne ovplyvnené tým, že meranie centrálnej hemodynamiky sa nerobilo bezprostredne při meraní prietokov cez portálnu vénu. V prípade uplatnenie takého postupu by vzhľadom na premenlivosť hemodynamických parametrov boli sledované závislosti pravdepodobne ešte významnejšie.
Pulzatilný tok sa niekedy zisťuje u mladých, zdravých chudých jednotlivcov. Vysvetľuje sa prenesením pulzácii z blízko ležiacej dolnej dutej žily [11].
U 10 (34 %) chorých so závažnou TR sme pozorovali reverzný prietok po systole komôr. Lopefrido et al. [12] reverzný prietok v PV pri ťažkej TR zistili u 32 % pacientov. U 4 pacientov, ktorí mali závažnú TR a mali kontinuálny prietok cez PV, urobili biopsiu pečene. U všetkých 4 sa našli ťažké fibrotické zmeny.
Znamená to, že zvýšenie plniaceho tlaku PK v dôsledku jej zlyhávania vedie k zmenám v prietokoch cez dolnú dutú žilu a hepatálne vény, ktoré sa cez pečeňové sínusoidy prenášajú do PV.
Pri ľahších zmenách sa prietok cez PV v systole spomaľuje, v rozvinutejších a ťažších štádiách SZ celkom zastavuje, prípadne až obracia. Sledovanie reverzibility týchto zmien nebolo cieľom tejto práce. Zo skúseností však vieme, že po rekompenzácii dochádza k zmierneniu až vymiznutiu pulzatility prietoku v PV. V prípade, že u pacientov s prejavmi zlyhávania pravej komory alebo závažnou TR nenachádzame zmeny v prietoku cez PV, je to pravdepodobne dôsledok ťažkej parenchýmovej lézie pečene s prestavbou, ktorá znemožňuje prenos tlakov cez sínusoidy pečene.
Biochemická odozva kongestívneho poškodenia pečene pri ChSZ zvyčajne nie je nápadná. K prudkému zvýšeniu predovšetkým aminotransferáz môže dôjsť pri dlhšie trvajúcej náhle vzniknutej hypotenzii alebo až šokovom stave, v dôsledku hepatálnej ischémie [13]. při chronických formách, kde dominuje kongescia, je časté zvýšenie koncentrácií celkového a hlavne konjugovaného bilirubínu. Ľahko zvýšené môžu byť aj aminotransferázy a alkalická fosfatáza. V našom súbore sme zistili ľahké zvýšenie hodnôt TB, ktoré bolo spojené s charakterom prietoku cez PV. Hodnoty AST a ALT boli normálne alebo len ľahko zvýšené a nemali vzťah k charakteru prietoku cez PV.
Kardiálna kachexia je prejavom pokročilého chronického SZ so zlou prognózou. Strata hmotnosti, ktorá ide na úkor straty tuku, svalovej aj kostnej hmoty, sa dáva do súvisu so zápalovou aktiváciou a zvýšenou hladinou zápalových cytokínov, najmä TNF alfa. Príčinou tohoto javu je s najväčšou pravdepodobnosťou prenik baktérií a endotoxínov cez edematóznu a hypoxickú stenu čreva s následnou celkovou zápalovou reakciou [14]. Zisťovali sme vzťah medzi BMI, ktorý sme počítali z hmotnosti po podstatnej alebo úplnej eliminácii edémov, a charakterom prúdenia v PV. Zistili sme, že chorí s väčšou pulzatilitou prúdenia majú signifikantne nižšie BMI ako chorí s kontinuálnym alebo subkontinuálnym prietokom.
Prerušovaný až čiastočne inverzný prietok cez PV signalizuje stázu v črevnej stene. Takýto nález u nekachektizujúceho pacienta by mohol signalizovať riziko vývoja kachexie, ev. by mohol slúžiť aj ako dôvod pre realizáciu niektorých novších liečebných postupov pri ChSZ, ako je napr. selektívna intestinálna dekontaminácia [15].
Prietok cez PV sa u chorých so srdcovým zlyhávaním vyšetruje zriedka, napriek tomu, že skúsený vyšetrujúci dosiahne z interkostálneho prístupu obraz dobrej kvality u viac ako
90 % pacientov. V niektorých situáciách môže toto vyšetrenie poskytnúť hodnotnú informáciu. Pulzatilita prietoku sa zvyšuje so stúpajúcim plniacim tlakom pravej komory. Pulzatilný prietok je špecifickým prejavom kongestívnej lézie pečene a môže pomôcť pri diferenciálne diagnostických úvahách o príčinách hyperbilirubinémie alebo zvýšenia tzv. hepatálnych testov. Zmeny prietoku cez portálnu vénu pri ChSZ sprostredkovane odrážajú funkciu pravej komory, a preto ich sledovanie môže mať aj prognostickú hodnotu. Tento aspekt však doteraz nebol predmetom prospektívnych pozorovaní.
Práca vychádza z pilotnej štúdie Portal vein flow and biochemical liver lesion in congestive heart failure, ktorá bola prezentovaná na Heart failure update, Venice 2000 a publikovaná v Europ J Heart Failure 2000; 2(Suppl 2): 120.
doc. MUDr. Eva Goncalvesová, CSc.
www.susch.sk
e-mail: goncal@susch.sk
Doručeno do redakce: 31. 8. 2004
Přijato po recenzi: 11. 10. 2004
Zdroje
1. Batin P, Wickens M, McEntegart D et al. The importance of abnormalities of liver function tests in predicting mortality in chronic heart failure. Europ Heart J 1995; 16 : 613–618.
2. Kirsch M, Baufreton Ch, Naftel DC et al. Pretransplantation risk factors for death after heart transplantation: The Henri Mondor Experience. Journal Heart Lung Transplant 1998; 17 : 268–277.
3. Reinhartz O, Farrar DJ, Hershon JH et al. Importance of preoperative liver function as a predictor of survival in patients supported with Thoratec ventricular assist devices as a bridge to transplantation.
J Thorac Cardiovasc Surg 1998; 116 : 633–640.
4. Szántová M. Hepatálne poškodenie u kardiálneho pacienta. Medicínsky Monitor 2002; 5 : 13–14.
5. Goncalvesová E. Portálny systém. In: Kováč A et al. Abdominálna ultrasonografia. 2. ed. Martin: Osveta 1995 : 323–332.
6. Feigenbaum H. Echocardiography. 5th ed. Philadelphia: Lea & Febiger 1994.
7. Hosoki T, Ariasawa J, Marukawa T et al. Portal blood flow in congestive heart failure: pulsed duplex sonographic findings. Radiology 1990; 174 : 733–736.
8. Abu-Yousef MM. Normal and respiratory variations of the hepatic and portal venous duplex doppler waveforms with simultaneous electrocardiographic correlation J Ultrasound Med 1992; 11 : 263–268.
9. Rengo C, Brevetti G, Sorrentino G et al. Portal vein pulsatility ratio provides a measure of right heart function in chronic heart failure. Ultrasound Med Biol 1998; 3 : 327–332.
10. Hu JT, Yang SS, Lai YCh et al. Percentage of peak-to-peak pulsality of portal blood flow can predict right–sided congestive. World J Gastroenterol 2003; 9 : 1828–1831.
11. Gallix BP, Taourel P, Dauzat M et al. Flow Pulsatility in the Portal Venous System: A Study of Doppler Sonography in Healthy Adults. AJR 1997; 69 : 141–144.
12. Loperfido F, Lombardo A, Amico CM et al. Doppler Analysis of Portal Vein Flow in Tricuspid Regurgitation. J Heart Valve Dis 1993; 2 : 174–182.
13. Naschitz JE, Slobodin G, Lewis RJ et al. Heart diseases affecting the liver and liver diseases affecting the heart. Am Heart J 2000; 140 : 111–120.
14. Anker SD, Sharma R. The syndrome of cardiac cachexia. Int J Cardiol 2002; 85 : 51–66.
15. Conraads VM, Jorens PG, De Clerck LS et al. Selective intestinal decontamination in advanced chronic heart failure: a pilot trial. Eur J Heart Fail 2004; 6 : 483–491.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2005 Číslo 5- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
-
Všechny články tohoto čísla
- Katetrová ablace atrioventrikulární nodální reentry tachykardie
- Prodloužené podávání nízkomolekulárních heparinů
- Genetické testy v predikci toxicity chemoterapie – první krok nové éry onkoterapie
- Normoglykemie – terapeutický cíl pro diabetiky (i nediabetiky) v kritickém stavu
- Obezita, spánková apnoe a erektilní dysfunkce: tři vrcholy jednoho trojúhelníku?
- Naše zkušenosti s léčbou membranózní nefropatie cyklosporinem
- Akútna myokarditída, výskyt, diagnostika a liečba v spádovej nemocnici
- Prevence žilní trombózy a plicní embolie na interním oddělení
- Příčina klinických projevů chronické žilní nedostatečnosti u pacientů s nadváhou a obezitou
- Urgentní endoskopická papilosfinkterotomie u osob starších 70 let
- Prietok cez portálnu vénu a kongestívne poškodenie pečene u chorých s pokročilým srdcovým zlyhávaním
- Katetrová ablace atrioventrikulární nodální reentry tachykardie (neinvazivní možnosti diagnostiky, okamžité a jednoroční výsledky sledování skupiny 40 nemocných s provedenou radiofrekvenční ablací v roce 2002)
- Vazospastická angina pectoris – patogeneza, diagnostika a léčba
- Prodloužené podávání nízkomolekulárních heparinů v prevenci pooperační trombózy
- Genetické testy v predikcii účinnosti a toxicity chemoterapie u onkologických pacientov
- Pneumologická problematika pacientů s diabetes mellitus
- Obstrukční spánková apnoe, hypertenze a erektilní dysfunkce
- Lokalizace zdroje recidivujícího krvácení v tenkém střevě u hemoragické hereditární teleangiektazie pomocí scintigrafie s in vivo označenými erytrocyty pomocí 99mTc−pertechnetátu
- Systémová AL−amyloidóza s dominující klinickou manifestací v trávicím traktu
- Primář MUDr. Petr Svačina jubilující
- XXIV. dny mladých internistů, Olomouc 26.–27. 5. 2005 – gastroenterologie
- XXIV. dny mladých internistů, Olomouc 26.–27. 5. 2005 – hematologie
- XXIV. dny mladých internistů, Olomouc 26.–27. 5. 2005 – kardiologie
- XXIV. dny mladých internistů, Olomouc 26.–27. 5. 2005 – nefrologie
- XXIV. dny mladých internistů, Olomouc 26.–27. 5. 2005 – poruchy metabolizmu, endokrinologie, diabetes mellitus
- XXIV. dny mladých internistů, Olomouc 26.–27. 5. 2005 – revmatologie
- XXIV. dny mladých internistů, Olomouc 26.–27. 5. 2005 – varia
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Akútna myokarditída, výskyt, diagnostika a liečba v spádovej nemocnici
- Vazospastická angina pectoris – patogeneza, diagnostika a léčba
- Naše zkušenosti s léčbou membranózní nefropatie cyklosporinem
- Pneumologická problematika pacientů s diabetes mellitus
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



