-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Břišní aktinomykóza – 3 kazuistiky a přehled literatury
Abdominal actinomycosis – 3 case reports and literature overview
The authors present three cases of abdominal actinomycosis that were initially diagnosed as acute appendicitis, an abscess in the left groin and pelvic tumour, probably of gynaecological origin. Definitive diagnosis of abdominal actinomycosis was established as late as postoperatively.
Abdominal actinomycosis is a chronic, infectious disease characterized most frequently by non-specific symptoms such as abdominal pain, fever, vomiting, bowel obstruction, weight loss, sometimes palpable resistance, and leukocytosis [1–9]. Diagnosis may be difficult and needs to be taken into account, especially in patients with risk factors.Keywords:
actinomycosis – abdominal actinomycosis – sulfur granules
Autoři: J. Majernik; D. Bis; P. Hanousek; V. Ninger
Působiště autorů: Chirurgické oddělení Chrudimská nemocnice, a. s., přednosta: MUDr. V. Ninger, PhD.
Vyšlo v časopise: Rozhl. Chir., 2013, roč. 92, č. 5, s. 260-263.
Kategorie: Kazuistika
Souhrn
Autoři prezentují tři případy břišní aktinomykózy, které byly iniciálně diagnostikované jako akutní apendicitida, absces v levém třísle a tumor malé pánve nejspíše gynekologického původu. Definitivní diagnóza abdominální aktinomykózy byla stanovena až pooperačně.
Břišní aktinomykóza je vleklé infekční onemocnění projevující se nejčastěji nespecifickými příznaky, jako jsou bolest břicha, horečka, zvracení, poruchy pasáže, úbytek na váze, někdy i hmatné rezistence a leukocytóza [1–9]. Diagnostika bývá obtížná a je nutno na ni pomýšlet, zvláště u pacientů s rizikovými faktory.Klíčová slova:
aktinomykóza – břišní aktinomykóza – drúzaÚvod
Aktinomykóza je vleklé infekční onemocnění vyvolané nesporulující gram pozitivní fakultativně anaerobní až anaerobní bakterií rodu Actinomyces. Nejčastějším původcem onemocnění je u člověka Actinomyces israelii, vzácněji pak Actinomyces naeslundii, odontolyticus, viscosus nebo myrei [1]. Aktinomykóza je charakterizována granulomatózní zánětlivou reakcí, s tvorbou abscesů často vícečetných, s tvorbou píštělí, produkující nevelké množství hnisu. Hnis může obsahovat charakteristické sírově žlutavé vločky – drúzy, které mají charakteristický histologický obraz. Onemocnění může být lokalizováno v různých anatomických oblastech. Nejčastěji postižené oblasti jsou cervikofaciální (55 %), hrudní (15–20 %) a oblast břicha a malé pánve (15–20 %) [1,5]. Onemocnění se častěji vyskytuje u mužů dospělého věku. Nitroděložní tělísko (IUD – intra-uterine device ) zvyšuje riziko abdominální aktinomykózy u žen [5]. Břišní aktinomykóza postihuje nejčastěji cékum a apendix [1,8]. Klinické příznaky u pacientů s abdominální aktinomykózou jsou různé. Nejčastější jsou nespecifické příznaky, jako jsou bolest břicha, horečka, zvracení, poruchy pasáže až ileus způsobený útlakem střeva zánětlivými masami. Mohou se vyskytnout hmatné útvary v břišní dutině, způsobené přítomností zánětlivých ložisek [2,4,6]. V našem článku jsou uvedeny tři případy břišní aktinomykózy, které byly iniciálně diagnostikované jako akutní apendicitida, absces v levém třísle a tumor malé pánve nejspíše gynekologického původu. Definitivní diagnóza abdominální aktinomykózy byla stanovena až pooperačně.
Kazuistika 1
Pacientka, 16 let, byla přijata pro dva dny trvající píchavé bolesti kolem pupku s propagací do pravého podbřišku. Anamnesticky jen běžná dětská onemocnění. Dle fyzikálního vyšetření přítomna palpační bolestivost v pravém podbřišku bez známek peritoneálního dráždění, laboratorně vstupně leukocytóza 12,2 (109/l), CRP 83 (mg/l), sonograficky patologické rozšíření apendixu s hypoechogenní rozšířenou stěnou, infiltrace okolí a kolekce volné tekutiny v malé pánvi. Při přijetí provedeno gynekologické vyšetření se závěrem normálního gynekologického nálezu. Pacientka byla indikována k laparoskopické apendektomii; explorace dutiny břišní s nálezem čiré volné tekutiny v malé pánvi, apendix uložen retrocékálně ve vyzrálém tuhém infiltrátu tvořeném terminálním ileem a cékem. Vzhledem ke kontaktnímu krvácení infiltrátu a nepřehlednosti terénu výkon konvertován ke klasické apendektomii. Po rozvolnění infiltrátu nalezen enormně ztluštělý apendix budící dojem tumoru (Obr. 1), baze apendixu volná, ale cékum opět v infiltrátu. Spádové lymfatické uzliny zvětšeny. Provedena apendektomie obvyklým způsobem. Preparát apendixu i na řezu budí dojem tumoru, proto provedeno peroperační histologické vyšetření, které bylo bez nálezu nádorových buněk, pouze zánětlivé změny nesvědčící pro Crohnovu chorobu. Definitivní histologické vyšetření prokázalo chronickou apendicitidu s přetrvávající leukocytární infiltrací, místy až s tvorbou abscísků a výraznými produktivními zánětlivými změnami. V několika řezech byly zachyceny aktinomykotické drúzy. V celém preparátu bez průkazu malignity. V pooperačním období postupný pokles leukocytózy a CRP až k normálním hodnotám. Pacientka subjektivně bez obtíží, operační rány hojící se per primam. Pacientka byla přeléčena antibiotiky – Augmentin 1,2 g i.v. po dobu 6 dnů, dále Augmentin 1 g p.o. 3krát denně po dobu dalších 20 dnů. Propuštěna 8. pooperační den. Po ukončení terapie antibiotiky zcela bez obtíží, operační rány zhojeny per primam.
Obr. 1. Enormně ztluštěný appendix budící dojem tumoru Fig. 1: Enormously thickened appendix, giving an impression of being a tumour 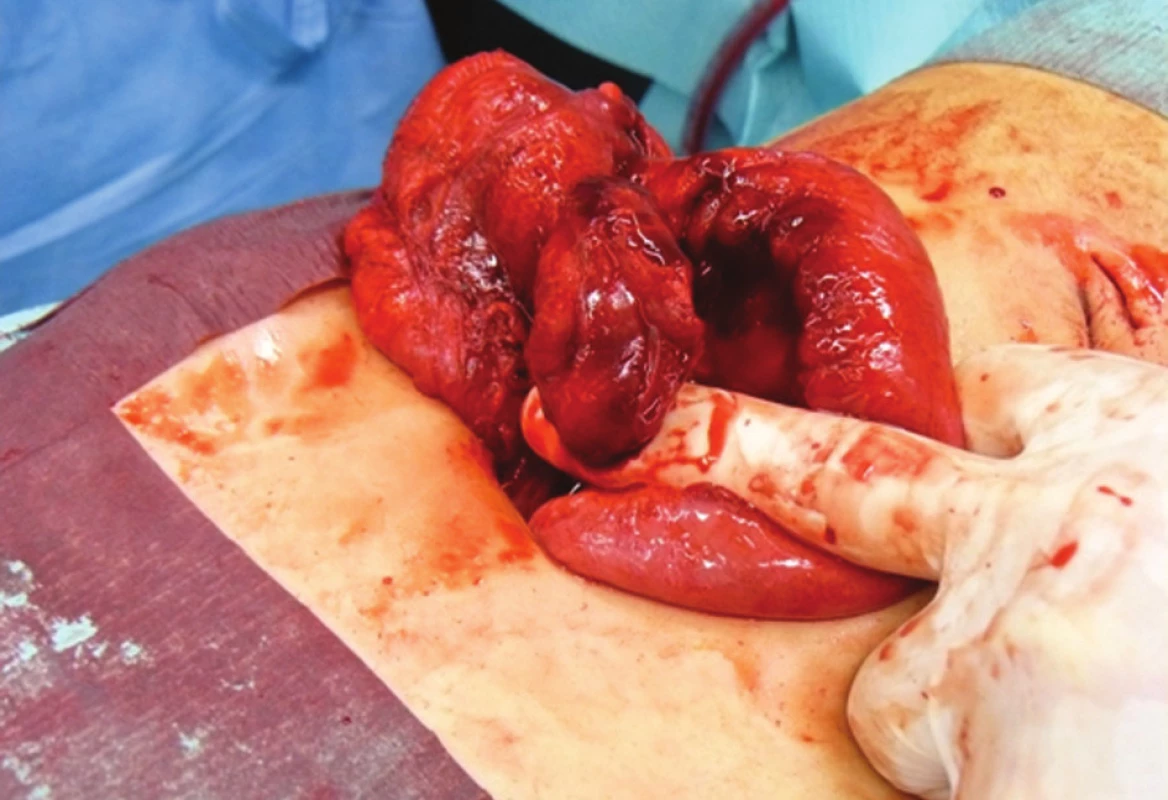
Kazuistika 2
Pacientka, 57 let, byla přijata pro 14 dní trvající zvětšující se rezistenci v levém třísle, poslední 4 dny již i bolestivost a zarudnutí. Anamnesticky: pacientka měla před 30 lety IUD (nitroděložní tělísko), na pravidelné gynekologické kontroly nechodila, dále snad zjištěna hypertenze, medikaci ale neužívala. Dle klinického vyšetření bylo břicho měkké, palpačně nebolestivé, bez známek peritoneálního dráždění, v levém třísle palpačně bolestivá elastická rezistence 10x4 cm. Laboratorně vstupně leukocytóza 18,5 (109/l ), CRP 129 (mg/l ). Při přijetí provedeno gynekologické vyšetřeni s nálezem IUD, s následnou extrakcí IUD. Sonografické vyšetření prokázalo tekutinovou kolekcí v levém třísle se suspektní komunikací rezistence s dutinou břišní, proto indikováno CT vyšetření břicha (Obr. 2) se závěrem ohraničené tekutinové kolekce před stěnou břišní bez známek její komunikace. Pacientka byla indikována k incizi a drenáži ložiska v levém třísle v celkové anestezii. Po incizi nad levým tříselným vazem v maximu vyklenutí rezistence, evakuováno asi 150 ml hustého žlutohnědého hnisu s obsahem bělavých vloček. Vzhledem k netypickému nálezu odebrán stěr na kultivaci a tkáňový detritus, odeslán k histologickému vyšetření. Revize abscesové dutiny neprokázala komunikaci s dutinou břišní ani další patologie. Zaveden proplachovací trubicový drén. Definitivní histologické vyšetření se závěrem hemoragicko-purulentní exudát s obsahem vícečetných aktinomykotických drúz. Pacientka zaléčena penicilinem G i.v. 20 mil.IU/den po dobu 10 dní, dále převedena na V-penicilin 750 mg p.o. 3krát denně po dobu dalších 10 dní, následně V-penicilin 500 mg p.o. 3krát denně po dobu půl roku, dle doporučení mikrobiologického centra. V pooperačním období postupný pokles leukocytózy a CRP až k normálním hodnotám. Lokální nález ustupující flegmóny s umírňující se bělavou sekrecí. Pacientka propuštěna 18. pooperační den. Po ukončení terapie antibiotiky byla pacientka zcela bez obtíží, rána zhojena bez rezistence.
Obr. 2. CT obraz abscesu v L třísle bez komunikace s dutinou břišní Fig. 2: CT image of the left groin abscess without communication with the abdominal cavity 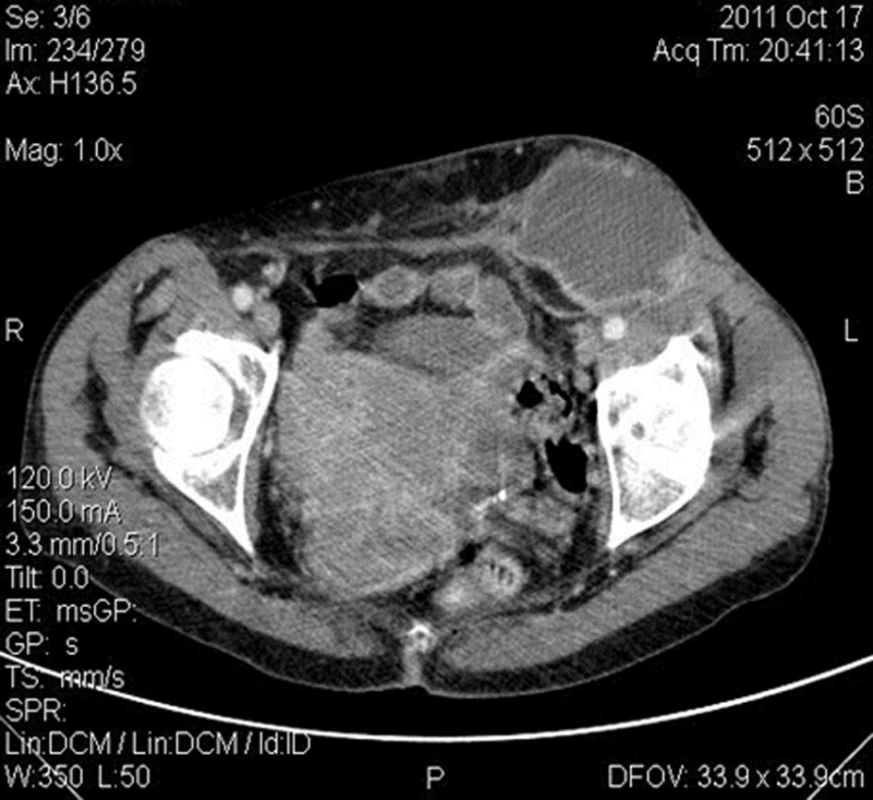
Kazuistika 3
Pacientka, 56 let, byla přijata pro tři dny trvající postupně progredující difúzní bolesti břicha křečovitého charakteru, nauzeu, zástavu větrů a stolice. Pacientka udávala váhový úbytek cca 10 kg za poslední 3 měsíce. Jinak bez závažnějších onemocnění a bez trvalé medikace, anamnesticky IUD zavedené před 8 lety. Dle klinického vyšetření bylo břicho vzedmuté s bubínkovým poklepem, palpačně difúzně citlivé bez známek peritoneálního dráždění, poslechově obleněná peristaltika, per rectum ampula prázdná, v Douglasově prostoru vlevo hmatná tuhá infiltrace. Laboratorně vstupně leukocytóza 29,24 (109/l), CRP 192 (mg/l). Gynekologické vyšetřeni s nálezem uterus myomatosus, přítomno IUD (nitroděložní tělísko), které extrahováno, a rezistence v malé pánvi. Sonografické a následné CT vyšetření břicha a malé pánve prokázalo distenzi tračníku, obraz tumoru gynekologické etiologie vycházející nejspíše z levých adnex se zavzetím levého ureteru a levostranného ilického cévního svazku, dále obraz tumoru rekta s těsnou stenózou, ascites a lymfadenopatie paraaortálně a parailicky bilaterálně (Obr. 3). Odebrány tumorózní markery, kde CA-125 : 257,4 kIU/l, CA-153 : 29,7 kIU/l. Poté provedena krátká kolonoskopie s nálezem těsné stenózy rekta podmíněné útlakem z okolí (stenóza od 7 cm zhruba do 15 cm), odebraná histologie bez nálezu maligních buněk. V průběhu hospitalizace provedeno také MRI vyšetření, které bylo s obdobným výsledkem jako CT, ale vysloveno také podezření na aktinomykotický proces. Vzhledem k progresi ileózního stavu pacientka indikována nejprve k diagnostické laparoskopii a vyšití transverzostomie. Následně provedena cystoskopie a zavedení ureterálního stentu vlevo a poté vpravo pro hydronefrózu a hydroureter způsobené zevním útlakem. V další době operační revize spolu s gynekologem s nálezem „frozen pelvis“ (nelze diferencovat dělohu či adnexa pro četné adheze), po uvolnění adhezí nález zánětlivého tumoru, do kterého zavzata obě adnexa a levá hrana děložní, sigmoideum odpreparováno bez známek infiltrace stěny. Provedena hysterektomie a bilaterální adnexektomie. Cytologie z ascitu málo buněčná, tvořená převážně lymfocyty, neutrofily, méně početné erytrocyty a mezotelie, bez průkazu maligně změněných buněk, kultivačně negativní. Definitivní histologické vyšetření prokázalo abscedující salpingooophoritis více vlevo (Obr. 4), abscesy v oblasti děložního čípku a parametria (Obr. 5) s obsahem početných aktinomykotických drúz (Obr. 6). V terapii vstupně nasazena empiricky trojkombinace antibiotik (Augmentin 1,2 g po 8 hod., Metronidazol 0,5 g po 8 hod. a Gentamicin 240 mg po 24 hod.), po stanovení definitivní diagnózy byla ATB terapie konzultována a postupně upravována dle mikrobiologického centra. Nejprve léčba parenterálním penicilinem (Penicilin G i.v. 20 mil. IU/den), následně převedena na perorální V-penicilin 15 mil. IU/den (V-PNC 1,2 g (4-3-3-3), který doporučen po dobu půl roku. V dalším průběhu hospitalizace postupný pokles leukocytózy a CRP až k normálním hodnotám. Pacientka subjektivně bez obtíží, rána zhojena per primam, stomie vitální, ATB terapii tolerovala. Propuštěna do ambulantní péče a pravidelně sledována ve stomické poradně s UZ a laboratorními kontrolami. S odstupem 4 měsíců pacientka indikována k dekolostomii a extakci ureterálních stentů. Výkonu předcházelo CT vyšetření a kontrolní kolonoskopie, obě bez patologického nálezu. Další průběh bez komplikací. Po ukončení terapie antibiotiky je pacientka zcela bez obtíží, rána zhojena, pasáž GIT normální.
Obr. 3. CT obraz tumorózní masy malé pánve Fig. 3: CT image of pelvic tumour mass 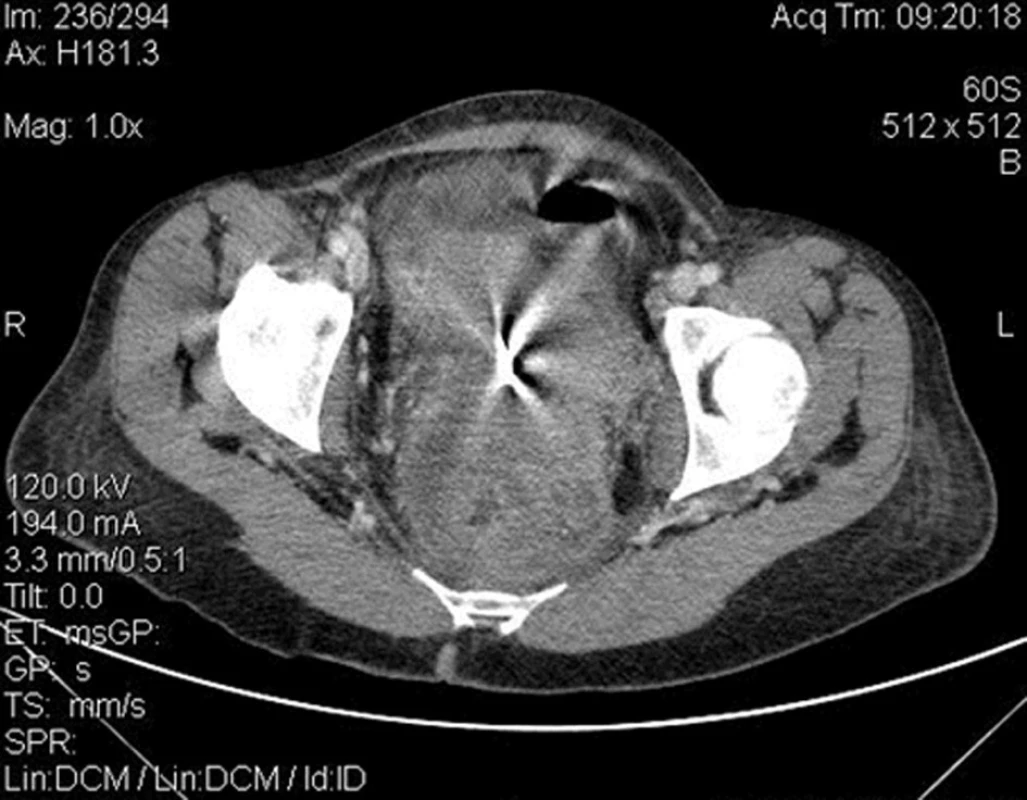
Obr. 4. Hnisavě změněné levé ovarium s tubou na řezu Fig. 4: Suppuratively changed left ovary with a salpinx on the cut 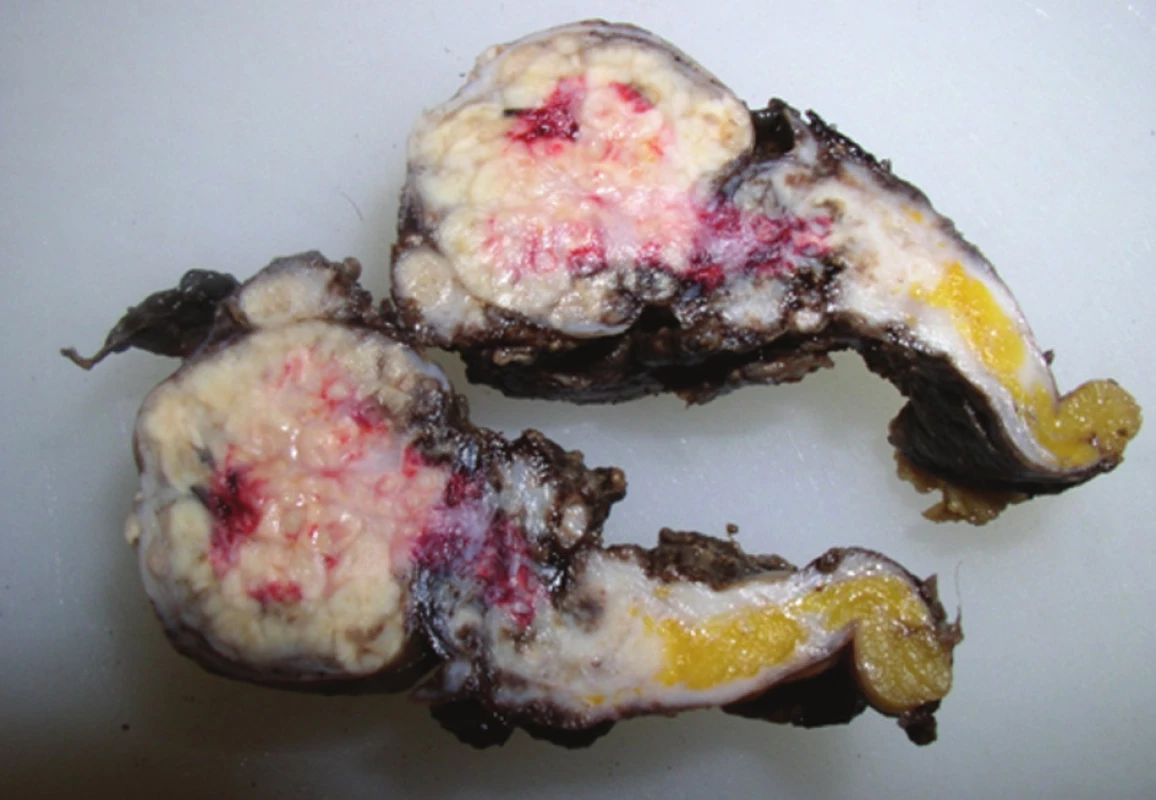
Obr. 5. Děloha na řezu, s úzkou dutinou, nad ní myom, patrné okrsky průniku zánětlivé infiltrace do myometria Fig. 5: A section through the uterus with a narrow cavity, the myoma above, noticeable penetration districts of inflammatory infiltration into the myometrium 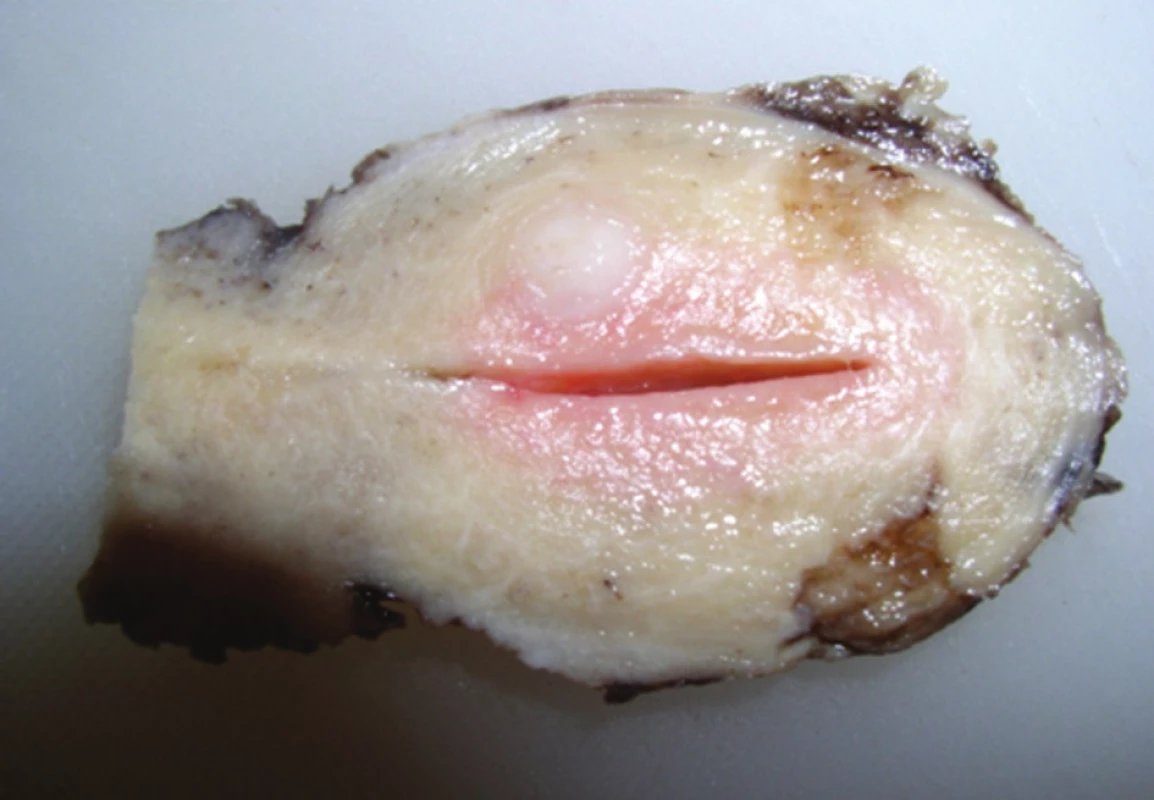
Obr. 6. Ovarium - charakteristická drúza v zánětlivém infiltrátu Fig. 6: The ovary – characteristic sulfur granule in inflammatory infiltration 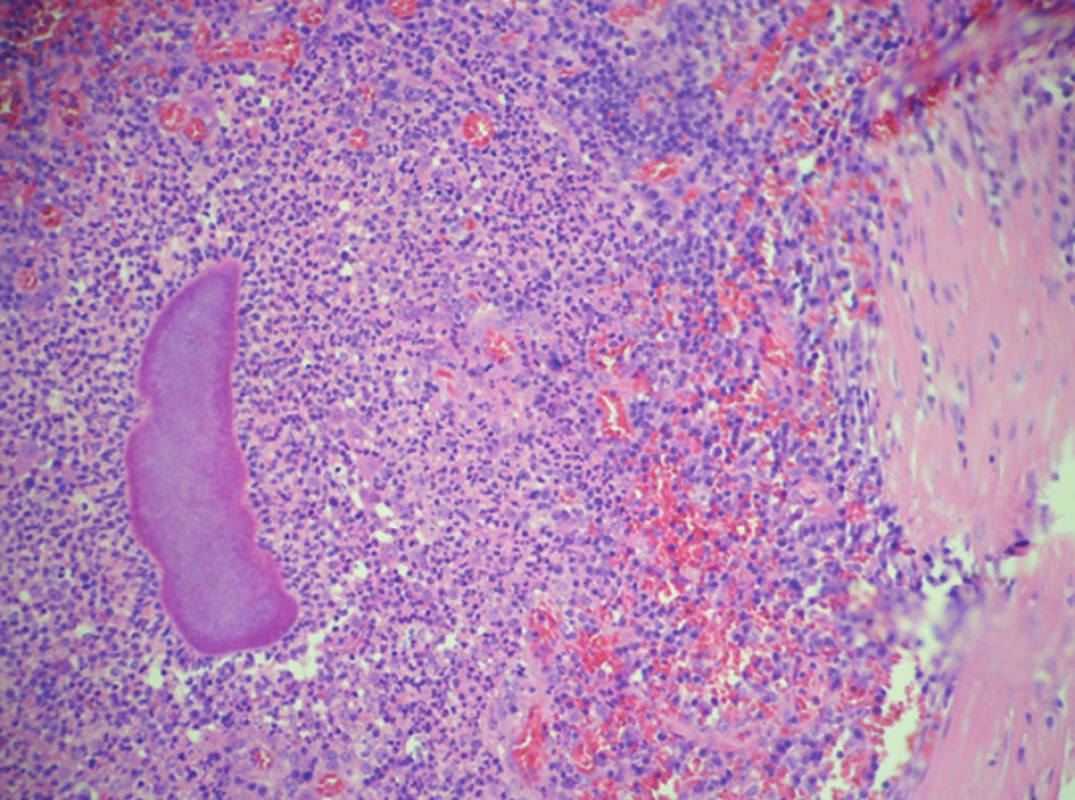
Diskuze
Aktinomykóza je vleklé infekční onemocnění vyvolané nesporulující gram pozitivní fakultativně anaerobní až anaerobní bakterií rodu Actinomyces. Nejčastějším původcem onemocnění je u člověka Actinomyces israelii, vzácněji pak Actinomyces naeslundii, odontolyticus, viscosus nebo myrei [1]. Zdrojem infekce je většinou vlastní flóra. Aktinomycety jsou přítomny jako endogenní osídlení na sliznicích nejčastěji v dutině ústní, v horním respiračním traktu a v gastrointestinálním traktu. Odhadovaná prevalence v populaci je přibližně jeden případ na 40–119 000 obyvatel a má snižující se tendenci [1].
Aktinomykóza je charakterizována granulomatózní zánětlivou reakcí, s tvorbou abscesů často vícečetných, s tvorbou píštělí, produkujících nevelké množství hnisu. Hnis může obsahovat sírově žlutavé vločky – drúzy, které mají charakteristický histologický obraz. Onemocnění může být lokalizováno v různých anatomických oblastech. Nejčastěji postižené oblasti jsou cervikofaciální (55 %), hrudní (15–20 %) a oblast břicha a malé pánve (15–20 %) [1,5]. Onemocnění se častěji vyskytuje u mužů dospělého věku. Nitroděložní tělísko (IUD – intra-uterine device ) zvyšuje riziko abdominální aktinomykózy u žen [5]. Břišní aktinomykóza postihuje nejčastěji cékum a apendix [1,8], ale může postihovat prakticky každý orgán dutiny břišní. Klinické projevy břišní aktinomykózy jsou často nespecifické, jako jsou bolest břicha, horečka, zvracení, poruchy pasáže, úbytek na váze, někdy i hmatné rezistence [1–9]. Rizikové faktory vzniku břišní aktinomykózy zahrnují břišní operace, poranění břišní stěny, opakované záněty zažívacího traktu, dlouhodobé používání IUD [5] a imunosuprese. Laboratorní výsledky ukazují na nespecifickou zánětlivou reakci (leukocytóza, elevace CRP). Zobrazovací metody jako sonografie a CT vyšetření ukazuji nespecifickou masu často s nálezem abscesů, případnou obstrukci střevní [1–9]. Diagnóza břišní aktinomykózy bývá obtížná pro podobný obraz malignity nebo zánětlivé příhody břišní. Definitivní diagnóza často vzniká až na základě histologického vyšetření chirurgicky odstraněných preparátů, s nálezem charakteristických drúz. Lékem volby při prokázání aktinomykózy je dlouhodobé podávání penicilinu ve vysokých dávkách, při závažných stavech nejdříve i.v., rezistence na léčbu je vzácná. Lze užít i beta-laktamová antibiotika s inhibitorem beta-laktamázy [10]. Délka léčby antibiotiky je závislá na klinickém stavu pacienta a na rozsahu postižení, trvá v délce až do 12 měsíců [1–9], dle mikrobiologického centra. Při alergii pacienta na penicilin lze podávat tetracyklin, erytromycin, doxycilin a clindamycin; účinnost terapie je však nižší.
Břišní aktinomykóza je onemocnění, které se často maskuje jako různé variety nitrobřišních onemocnění, počínaje akutními zánětlivými onemocněními, jako je apendicitida, až ke kolorektálním nebo gynekologickým malignitám [1–9]. Chirurgické odstranění silně postižených orgánů se často doporučuje jako doplnění antibiotické léčby k odstranění bakteriálního ložiska.
Použité zkratky:
MRI – magnetic resonance imaging
IUD – intra-uterine device
p.o. – perorální
CT – computered tomography
GIT – gastrointestinální trakt
i.v. – intravenózní
MUDr. Josef Majernik
Chrudimská nemocnice, a. s.
Václavská 570,
537 01 Chrudim II
e-mail: pepaa8@gmail.com
Zdroje
1. Garner JP. Abdominal actinomycosis. International journal of surgery 2007;5 : 441–448.
2. Janík M. Aktinomykóza pľúc predstierajúca pancoastoidný rakovinový nádor. Rozhl Chir 2006;6 : 266–268.
3. Thomas L. Isolated hepatic actinomysosis: a case report. Journal of medical case reports 2010;4 : 45–49.
4. Simsek A. Pelvic actinomycosis presenting as a malignant pelvic mass: a case report. Journal of medical case reports 2011;5 : 40–43.
5. Faustino R. Female pelvic actinomycosis and intrauterine contraceptive devices, Open Access journal of contraception. 2010;1 : 35–38.
6. Nozawa H. Pelvic actinomycosis presenting with a large abscess and bowel stenosis with marked reponse to conservative treatement: a case report. Journal of medical case reports 2007;1 : 141–146.
7. Devendra K. Pelvic actinomycosis masquerading as an acute abdomen from a small bowel perforation. Singapore med Journal 2008;49 : 158–159.
8. Karagulle E. Abdominal actinomycosis mimicking acute apendicitis. Canadien Journal of surgery 2008;51 : 109–110.
9. Tamer A. Abdominal Actinomycosis: a report of two cases, Acta chir Belg 2006;106 : 351–353.
10. Smith A. Antimicrobial susceptibility testing of Actinomyces species with 12 antimicrobial agents, Journal of Antimicrobial Chemotherapy 2005;56 : 407–409.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Intenzivní péče v chirurgiiČlánek Elektrotrauma
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2013 Číslo 5- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Jak souvisí postcovidový syndrom s poškozením mozku?
- Hojení análních fisur urychlí čípky a gel
-
Všechny články tohoto čísla
- Intenzivní péče v chirurgii
- Vakuová drenáž jako varianta terapie infektu cévní infrainguinální protetické rekonstrukce – zkušenosti z našeho pracoviště a shrnutí problematiky
- Vliv dehiscence anastomózy na onkologické výsledky u resekčních výkonů pro karcinom rekta
- Hodnocení lymfatických uzlin v resekátech tlustého střeva s kolorektálním karcinomem
- Artrodéza ramene zevním fixatérem v léčbě chronických zánětlivých komplikací zlomenin proximálního humeru
- Zemřel profesor Jindřich Šebor
- Břišní aktinomykóza – 3 kazuistiky a přehled literatury
- Významné životní jubileum profesora Jana Schütznera
- Několik poznámek k současným principům léčby termických úrazů
- Chirurgické výkony v léčbě popáleninového traumatu
- Možnosti náhrady kože v 21. storočí
- Současné podmínky přípravy a použití biologických kožních krytů pro léčbu popálenin v České republice
- Kožní náhrada Integra® v klinické praxi
- Elektrotrauma
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Chirurgické výkony v léčbě popáleninového traumatu
- Hodnocení lymfatických uzlin v resekátech tlustého střeva s kolorektálním karcinomem
- Elektrotrauma
- Kožní náhrada Integra® v klinické praxi
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



