-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Infekce náhrad abdominální aorty
Infrarenal Aortic Graft Infection
Introduction:
The incidence of vascular replacement infection is reported between 0.5–6.0%. The infection of aortal valve replacement is usually managed by its removal and axilofemoral reconstruction. Replacement removal and reconstruction in situ is another alternative. The aim of our work is to give the comparison of the results obtained with the extra-anatomic reconstruction and alternative techniques.Materials and methods:
Between January 1987 and August 2008 1324 abdominal aortal replacements were performed in our department. In 14 patients (1.05%) the infection of the replacement occurred; one of the patients was operated on in another hospital. In eight patients axilobifemoral/axilopoplietal by-pass was applied (Group A). In two patients the whole replacement was removed together with in situ reconstruction (ISR) using a new bifurcation replacement. In two patients a partial resection of the replacement and the resected part substitution or femoro-femoral cross-over by-pass was performed. Three patients were treated with a total or partial replacement removal without the following reconstruction.Results:
In Group A no haemorrhage from the aortal stub occurred. The mean value of surgical management due to the replacement infection was 3.5 (1–6). For Group B the number was 5 (1–16). In Group B there were three reinfections, in Group A none. In both Group A and B one patient died; one thigh amputation was necessary in Group A, two in Group B.Conclusions:
The partial or total removal of the replacement followed with in situ reconstruction is considered a safe and good method solving the infection of the aortal replacement in some patients. The results are comparable to those obtained with extra-anatomic reconstruction that remains the method of choice in patients with virulent infections.Key words:
graft infection – axilobifemoral bypass – in situ reconstruction
Autoři: J. Herman; P. Utíkal; Z. Sekanina; P. Bachleda
Působiště autorů: II. chirurgická klinika FN a LF UP Olomouc, přednosta: doc. MUDr. P. Bachleda, CSc.
Vyšlo v časopise: Rozhl. Chir., 2009, roč. 88, č. 7, s. 349-352.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Cíl:
Incidence infekce cévních náhrad kolísá v rozmezí 0,5 až 6 %.Tradičním postupem při řešení infekce aortální náhrady je její odstranění a axilofemorální rekonstrukce. Alternativním postupem je odstranění protézy s in situ rekonstrukcí. Cílem práce je porovnat výsledky extraanatomické rekonstrukce s alternativními postupy.Materiál a metodika:
V období leden 1987 až srpen 2008 bylo na našem pracovišti provedeno celkem 1324 náhrad abdominální aorty, z nichž u 14 pacientů (1,05 %) došlo k infekci cévní náhrady, jeden pacient byl primárně operován na jiném pracovišti. U osmi pacientů byl založen axilobifemorální/axilopopliteální bypass (skupina A). U dvou byla odstraněna celá protéza a současně provedena in situ rekonstrukce (ISR) novou bifurkační protézou, u dvou jen parciální resekce protézy s náhradou resekovaného úseku nebo femorofemorálním crossover bypassem. Tři pacienti podstoupili pouze totální nebo parciální odstranění protézy bez další rekonstrukce.Výsledky:
Ve skupině A nedošlo ani u jednoho ke krvácení z pahýlu aorty, bylo provedeno v průměru 3,5 (1–6) operace po objevení se infekce. Ve skupině B bylo v průměru provedeno 5 (1–16) operací po objevení se infekce. Ve skupině B se objevily tři reinfekce, ve skupině A nedošlo k reinfekci. V každé skupině zemřel jeden nemocný a byla nutná jedna amputace ve stehně ve skupině A a dvě ve skupině B.Závěr:
Odstranění části nebo celé protézy s in situ rekonstrukcí považujeme za bezpečnou a přínosnou metodu v řešení infekce aortální náhrady u vybraných pacientů. Výsledky jsou srovnatelné s extraanatomickou rekonstrukcí, která i nadále zůstává metodou volby u stavů s virulentní infekcí.Klíčová slova:
infekce cévní protézy – axilobifemorální bypass – in situ rekonstrukceÚVOD
Použití náhrad v cévní chirurgii výrazně rozšířilo nejen možnosti oboru, ale i spektrum komplikací. Tou nejvíce obávanou komplikací v cévní rekonstrukční chirurgii je infekce, která představuje bezprostřední ohrožení končetiny i života pacienta.
Incidence infekce cévních náhrad kolísá v rozmezí 0,5 až 6 % [1, 2] a ani při použití všech dostupných preventivních opatření jí nelze zcela zabránit. Léčba infikovaného štěpu závisí na jeho lokalizaci, rozsahu infekce a infekčním agens a je výzvou i pro zkušeného cévního chirurga.
Infekce cévní protézy se může objevit kdykoliv, většinou ale nejdříve po prvním roce po jejím založení.
Tradičním postupem při řešení infekce aortální náhrady je její odstranění a axilofemorální rekonstrukce. Tento postup má četná negativa: krvácení z pahýlu aorty (10–20 %), trombóza/infekce štěpu v 10–24 % [2, 3], mortalita 10–19 %, amputace končetiny 5–20 % [4, 5].
Primární pětiletá průchodnost extraanatomické rekonstrukce v literatuře značně kolísá od 30 % po 100 % [2, 4].
Alternativním postupem je odstranění protézy, rozsáhlé debridement infikovaných tkání a založení nové in situ rekonstrukce, to vše v jedné době. Jako náhradu lze použít vlastní žílu (v. femoralis) [6, 7, 8], tepenný nebo žilní allograft nebo protézy, nejlépe impregnované antibiotikem nebo stříbrem. U tohoto typu rekonstrukce odpadá riziko krvácení z pahýlu aorty a očekává se nižší mortalita a menší počet amputací končetiny [3, 9]. Lze provést i pouhé odstranění protézy bez náhrady, je-li dostatečný kolaterální oběh, nebo parciální resekci protézy. Cílem práce je porovnat výsledky extraanatomické rekonstrukce s alternativními postupy.
MATERIÁL A METODA
V období leden 1987 až srpen 2008 bylo na našem pracovišti provedeno celkem 1324 náhrad abdominální aorty, z nichž u 14 pacientů (1,05 %) došlo k infekci cévní náhrady, jeden pacient byl primárně operován na jiném pracovišti. Jednalo se o 14 mužů a jednu ženu ve věku 45–74 (prům. 60,9). Osm pacientů (44 %) podstoupilo více než jednu operaci (rekonstrukce jiného úseku, trombektomie, resekce výdutě v anastomóze) před objevením se infekce (Tab. 1). Infekce se objevila po 35 měsících (0,5–96 měsíců). Pouze čtyři pacienti neměli žádné další doprovodné onemocnění (Tab. 2). V devíti případech se infekce manifestovala v třísle, čtyřikrát septickým stavem, jednou retroperitoenálním abscesem, uzávěrem štěpu a krvácením. U osmi pacientů byl, po odstranění původní protézy, založen axilobifemorální/axilopopliteální bypass (skupina A). U dvou byla odstraněna celá protéza a současně provedena in situ rekonstrukce (ISR) novou bifurkační protézou, u dvou jen parciální resekce protézy s náhradou resekovaného úseku nebo femorofemorálním crossover bypassem. Tři pacienti podstoupili pouze totální nebo parciální odstranění protézy bez další rekonstrukce (Tab. 3) (skupina B). Průměrná doba sledování pacienta od operace pro infekci je 35,8 (1–108 měsíců).
Tab. 1. Počty operací před a po objevení se infekce cévní náhrady Tab. 1 Numbers of surgical procedures before and after the onset of vascular prostheses infections 
Tab. 2. Doprovodná onemocnění Tab. 2. Underlying conditions 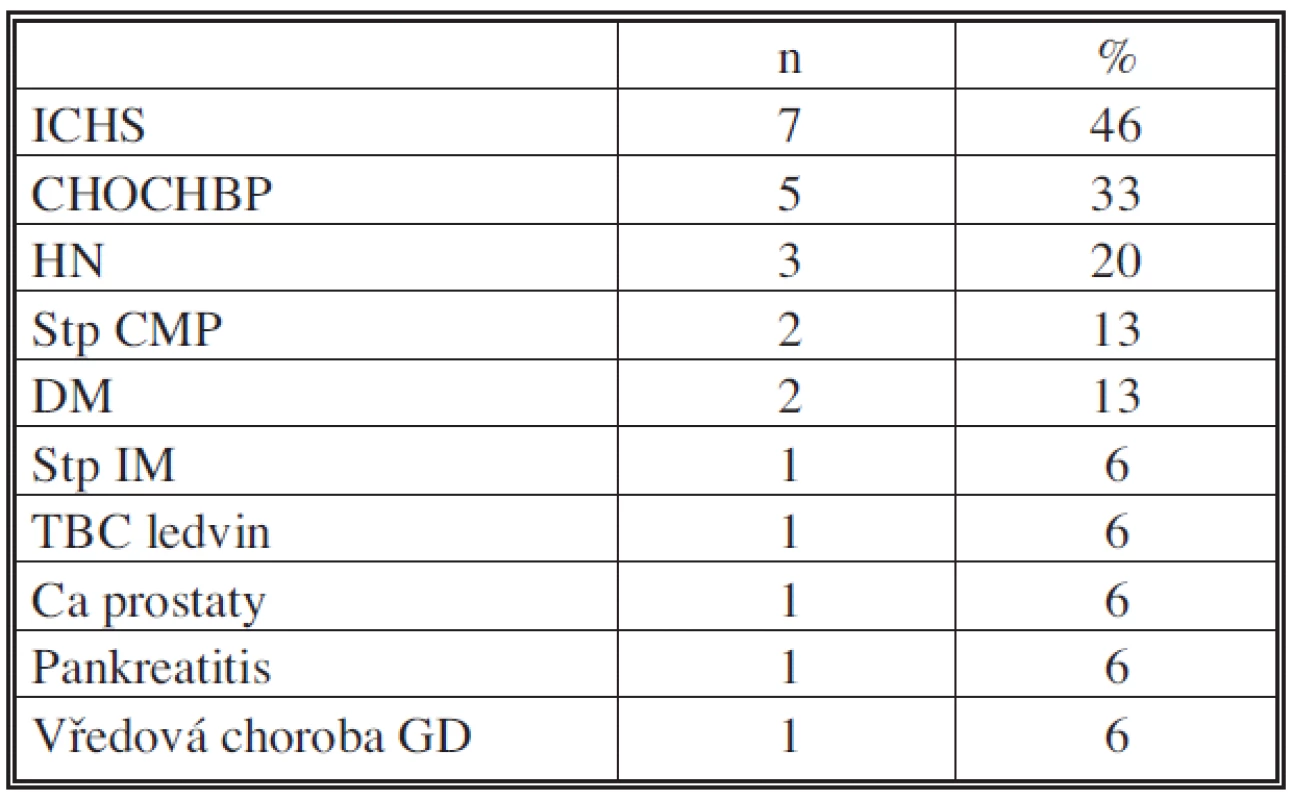
Tab. 3. Charakteristika pacientů Tab. 3. Patient group characteristics 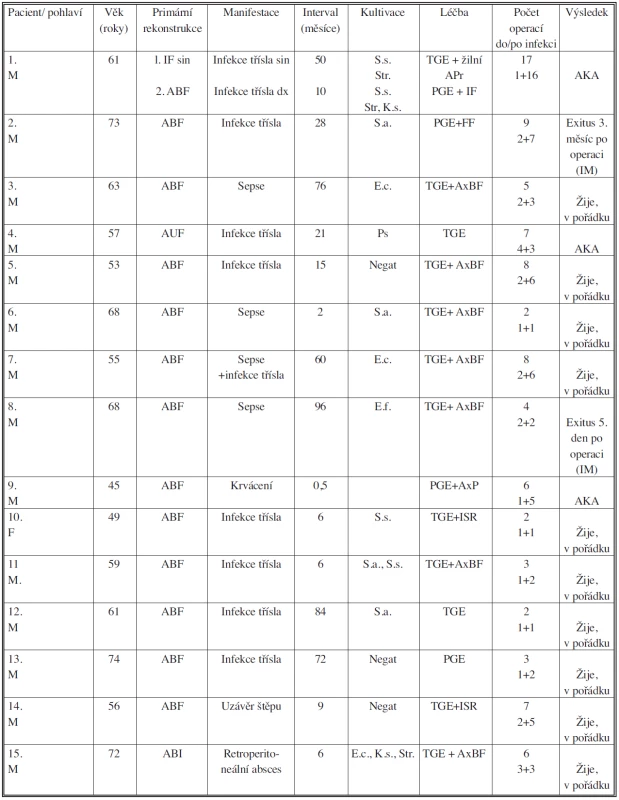
ABF – aortobifemorální rekonstrukce, AUF – aortounifemorální rekonstrukce, ABI – aortobiiliakální rekonstrukce, FF – femorofemorální rekonstrukce, AxP – axilopopliteální rekonstrukce, IF – ilikofemorální rekonstrukce, AxBF – axilobifemorální rekonstrukce, APr – aortoprofundální rekonstrukce, AKA – amputace ve stehně, TGE – totální odstranění štěpu, PGE – částečné odstranění štěpu, ISR – in situ rekonstrukce. S.s. – Staphylococcus species, S.a. – Staphylococcus aureus, E.c. – Escherichia coli, Str. – Streptococcus, Ps – Pseudomona aeruginosas, K.s. – Klebsiela sp, E.f. – Enterococcus faecalis VÝSLEDKY
Dva nemocní zemřeli, jeden pátý pooperační den na infarkt myokardu, druhý tři měsíce po operaci ze stejné příčiny. Třikrát byla nutná amputace končetiny ve stehně, ostatní pacienti přežili a jsou v dobrém stavu.
Ve skupině A nedošlo ani u jednoho ke krvácení z pahýlu aorty, oblast lůžka protézy se rychle zhojila u všech pacientů, nedošlo k vytvoření abscesu. Bylo provedeno v průměru 3,5 (1–6) operace po objevení se infekce (trombektomie, resekce výdutě v anastomóze, trombóza a. axilaris, krvácení, embolie a. cubiti, revize pro střevní píštěl) (Tab. 4). V této skupině je jeden pacient, u kterého nebyla nutná další operace po založení extraanatomické rekonstrukce.
Tab. 4. Komplikace ve skupině A Tab. 4. Complications – Group A 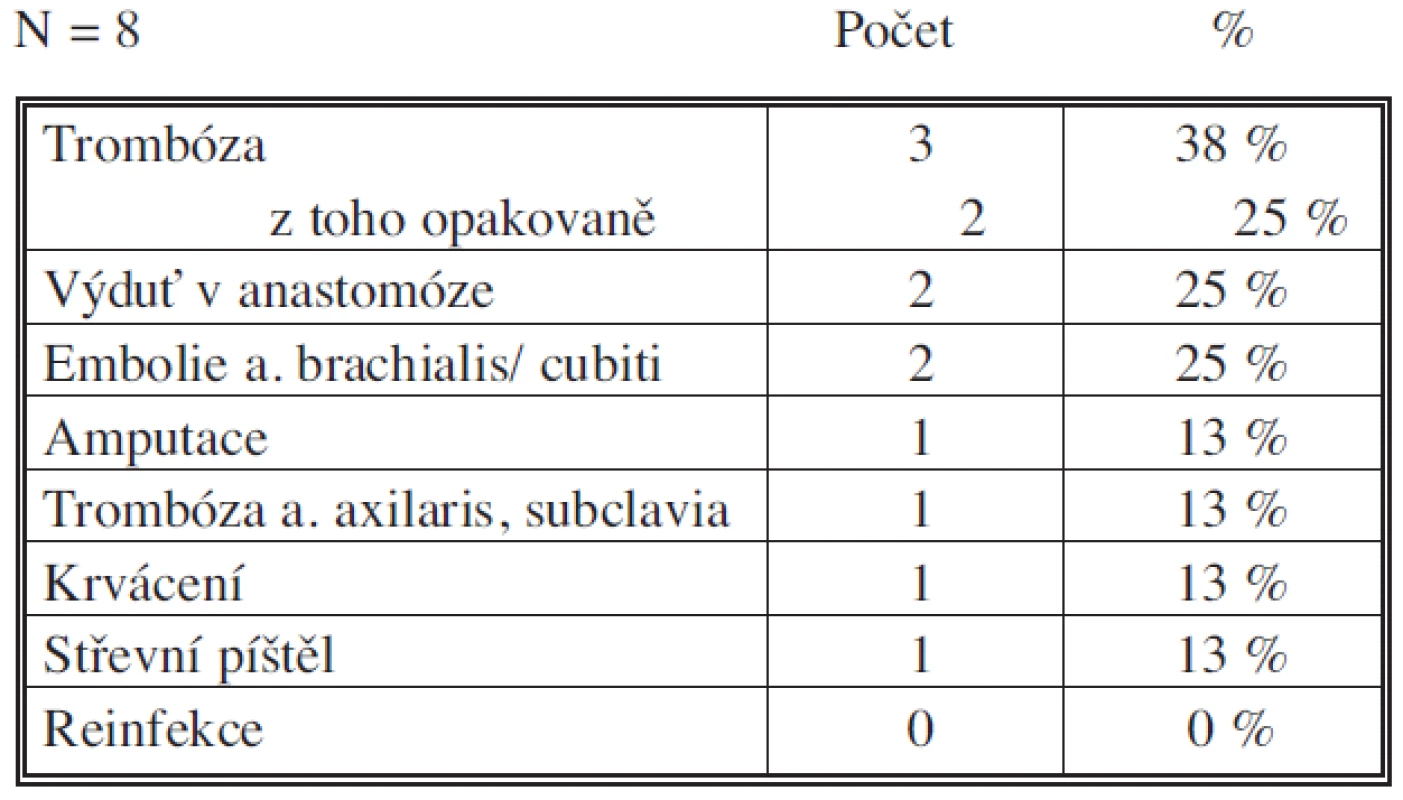
Ve skupině B bylo v průměru provedeno 5 (1–16) operací po objevení se infekce (trombóza raménka protézy, nepravá výduť – krvácení z anastomózy, sutura střeva pro píštěl, resutura pro dehiscenci laparotomie) (Tab. 5). U některých pacientů se vyskytlo více komplikací současně. Dva pacienti nevyžadovali žádnou další operaci. Není rozdíl v infekčním agens (Tab. 3), avšak u žádného pacienta v celém souboru se nevyskytla MRSA. Ve skupině B se objevily tři reinfekce, které byly řešeny u jednoho pacienta odstraněním protézy, u druhého založením axilofemorálního bypassu a u třetího resekcí raménka bifurkační protézy s protézo-profundální interpozicí. V prvním případě dostal pacient pooperačně akutní IM a za tři měsíce si ischemie končetiny vyžádala amputaci ve stehně, zbylí dva pacienti žijí a jsou v pořádku.
Tab. 5. Komplikace skupina B Tab. 5. Complications – Group B 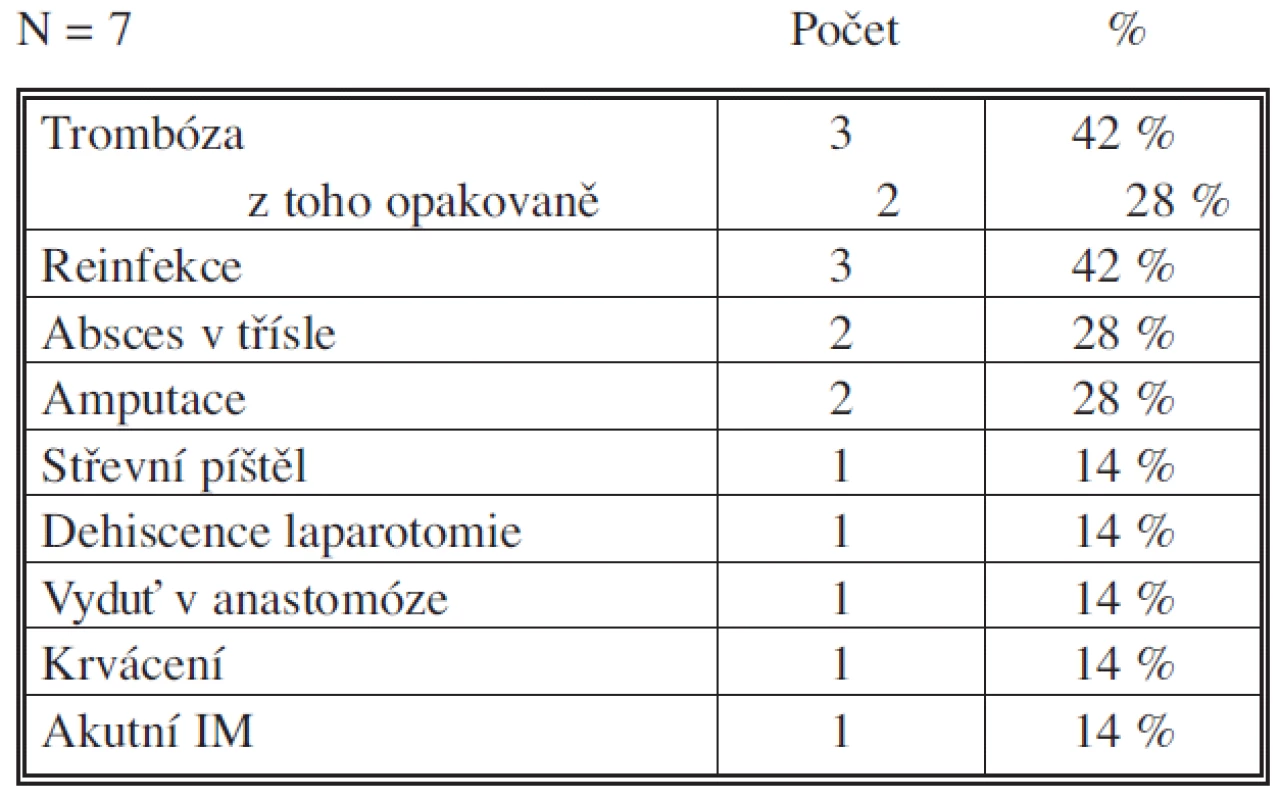
Ve skupině A nedošlo k reinfekci. V každé skupině zemřel jeden nemocný a byla nutná jedna amputace ve stehně ve skupině A a dvě ve skupině B.
DISKUSE
Infekce náhrad aorty je jednou z nejzávažnějších komplikací v cévní chirurgii, jejíž řešení vyžaduje individuální přístup. Není jednotné schéma léčby. Pacienti se liší klinickým obrazem, doprovodnými onemocněními, jsou jiná vyvolávající agens a i sám chirurg má své preference.
Za metodu volby byla považována extraanatomická rekonstrukce, u které očekáváme nízké procento reinfekce, ale současně je spojena s obavami z krvácení z pahýlu aorty a z vysoké amputace. Může být problém s napojením protézy v třísle tak, abychom se vyhnuli infikovanému terénu. Průchodnost axilopopliteálního bypassu je nízká [4], což se potvrdilo i u našeho pacienta. Proto se v posledních letech stále častěji uplatňuje in situ rekonstrukce. Její předností má být nižší procento amputací a definitivní řešení infekce, bez nutnosti další rekonstrukce. Je zde ale obava z reinfekce. Oderich snížil reinfekci z 31 na 5 % tím, že se snažil vést protézu novým tunelem, pokud to šlo, a kryl ji po celém obvodu omentem [5]. Slibně se jeví použití náhrady z hluboké žíly dolní končetiny, ale i zde se vyskytují komplikace jako žilní trombóza a akutní žilní hypertenze [7]. Ve skupině 13 pacientů s žilní náhradou došlo k jejímu selhání jen u jednoho pacienta s MRSA infekcí [3]. Mezi oběma soubory jsme našli rozdíl pouze v reinfekci (skupina A – 0, skupina B – 3, tj. 42,8 %). Ostatní sledované parametry jsou obdobné. Je stejná mortalita, podobný počet amputací i stejné procento komplikací. Ve skupině B jsou dva pacienti (28 %), kteří nevyžadovali další reoperaci, ve skupině A jeden.
Uvědomujeme si, že vložit novou protézu do infekčního prostředí se jeví riskantním a že soubor 15 pacientů není tak velký, abychom mohli činit jednoznačné závěry. Za důležitý považujeme samotný operační postup při ISR, tj. důkladné debridement infikovaných tkání a krytí protézy omentem. U virulentních infekcí a retroperitoneálních abscesů však, alespoň prozatím, zůstane extraanatomická rekonstrukce metodou volby.
ZÁVĚR
Odstranění části nebo celé protézy s in situ rekonstrukcí považujeme za bezpečnou a přínosnou metodu v řešení infekce aortální náhrady u vybraných pacientů. Výsledky jsou srovnatelné s extraanatomickou rekonstrukcí, která i nadále zůstává metodou volby u stavů s virulentní infekcí.
Doc. MUDr. J. Herman, Ph.D.
Prasková 1
772 00 Olomouc
e-mail: jiriherman@seznam.cz
Zdroje
1. Brown, P. M., Kim, V. B., Lalikos, J. F., et al. Autologous superficial femoral vein for aortic reconstruction in infected fields. Ann. Vasc. Surg., 13 : 32–36, 1999.
2. Swain, T. W., Calligaro, K. D., Dougherty, M. D. Management of Infected Aortic Prosthetic Grafts. Vasc. Endovascular. Surg., 2004 Jan-Feb; 38(l): 75–82.
3. Bandyk, D. F., Novotney, M. L., Back, M. R., et al. Expanded application of in situ replacement for prosthetic grafit infection. J. Vasc. Surg., 2001, 34 : 411–420.
4. Seeger, J. M. Management of patients with prosthetic vascular graft infection. Am. Surg., 2000 Feb; 66(2): 166–177.
5. Oderich, G. S., Bower, T. C., Cherry, K. J. Jr., et al. Evolution from axillofemoral to in šitu prosthetic reconstruction for the treatment of aortic graft infections at a single center. J. Vasc. Surg., 2006 Jun; 43(6): 1166–1174.
6. Cardozo, M. A., Frankini, A. D., Bonamigo, T. P. Use of superficial femoral vein in the treatment of infected aortoiliofemoral prosthetic grafts. Cardiovasc. Surg., 2002 Aug; 10(4): 304–310.
7. Clagett, G. P., Valentine, R. J., Hagino, R. T. Autogenous aortoiliac/femoral reconstruction from superficial femoral-popliteal všine: feasibility and durability. J. Vasc. Surg., 1997, 25 : 255–270.
8. Staffa, R., Kříž, Z., Vlachovský, R. Hluboká žíla dolní končetiny jako tepenná náhrada při řešení infekce cévní protézy. Rozhl. Chir., 2008, 87, 4 : 186–189.
9. Young, R. M., Cherry, K. J., Davis, P. M., et al. The Results of In Situ Prosthetic Replacement for Infected Aortic Grafts. Am. J. Surg., 1999, 178 : 136–140
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2009 Číslo 7- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Stillova choroba: vzácné a závažné systémové onemocnění
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
-
Všechny články tohoto čísla
- Jaké jsou současné úkoly intenzivní péče v chirurgii?
- Infekce náhrad abdominální aorty
- Perioperační metabolická péče u diabetického pacienta – doporučení
- Antibiotická profylaxe v urologii
- Levostranné resekce pankreatu: indikace, chirurgická technika a komplikace
- Experimentální terapie nádoru pomocí intratumorózní aplikace dendritických buněk
- Minimalizace krevních ztrát v jaterní chirurgii
- Úloha klasickej chirurgie pri liečbe náhlych príhod brušných u onkologických pacientov
- Nekrotizující infekční komplikace u syndromu diabetické nohy a jejich řešení
- Moderní radioterapie v komplexní léčbě sarkomů měkkých tkání a kostí u dospělých – aktuální přehled a vlastní zkušenosti
- Komplikace IPOM plastiky – naše zkušenosti
- Septický šok u pacienta s Fourniérovou gangrénou s fatálním koncem
- Komplikace periproktálního abscesu – Fourniérova gangréna nebo nekrotizující fasciitida? Kazuistika
- Nutriční intervence v chirurgii
- The Occurrence of Gallbladder Carcinoma in Yemeni Patients Undergoing Cholecystectomy in Two Hospitals
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Septický šok u pacienta s Fourniérovou gangrénou s fatálním koncem
- Komplikace IPOM plastiky – naše zkušenosti
- Komplikace periproktálního abscesu – Fourniérova gangréna nebo nekrotizující fasciitida? Kazuistika
- Antibiotická profylaxe v urologii
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



