-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Epidemiologie a ekonomie zlomenin proximálního femuru, proximálního humeru, distálního radia a luxačních zlomenin hlezna
Epidemiology and Economic Implications of Fractures of Proximal Femur, Proximal Humerus, Distal Radius and Fracture-dislocation of Ankle
The authors analyze the results of their long-term follow-up of basic epidemiological characteristics in fractures of proximal humerus (1 464 patients), distal radius (2 514 patients), proximal femur (3 340 patients) and fracture-dislocation of the ankle (1 195 patients).
In fractures of the proximal femur, the average age was 78 years; 71.6 years in men and 80.3 years in women; male-female ratio was 27 : 73.
In fractures of the proximal humerus, the average age was 67 years; 58.8 years in men and 71.2 years in women; male-female ratio was 30 : 70.
In fractures of the distal radius, the average age was 59 years; 45.8 years in men and 64.7 years in women; male-female ratio was 29 : 71.
In fracture-dislocation of the ankle the average age was 49 years; 43.4 years in men and 54.7 years in women; male-female ratio was 50 : 50.
Until 5th decade men had higher representation in all groups of fractures, starting from 6th decade the ratio changed.
Introduction of new implants (locking plate, new generation of nails) for fractures of the distal radius and proximal humerus increased significantly the percentage of patients operated on.Key words:
epidemiology – ankle fractures – proximal femur fractures – proximal humerus fractures – distal radius fractures
Autoři: J. Bartoníček *; V. Džupa *; V. Frič *; V. Pacovský *; J. Skála-Rosenbaum *; F. Svatoš *
Působiště autorů: Ortopedicko-traumatologická klinika 3. LF UK a FNKV, Praha-Vinohrady, přednosta prof. MUDr. J. Bartoníček, DrSc. ; Ortopedicko-traumatologická klinika 3. LF UK a FNKV, Praha-Vinohrady, přednosta Všichni jmenovaní přispěli při vzniku práce stejným dílem a proto jsou uvedeni v abecedním pořadí. *
Vyšlo v časopise: Rozhl. Chir., 2008, roč. 87, č. 4, s. 213-219.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Autoři sledovali dlouhodobě základní epidemiologické charakteristiky u zlomenin proximálního humeru (1464 pacientů), distálního radia (2514 pacientů), proximálního femuru (3340 pacientů) a luxačních zlomenin hlezna (1195 pacientů).
U zlomenin proximálního femuru byl celkový průměrný věk 78 roků, průměrný věk mužů 71, 6 roků a u žen 80,3 roku, poměr muži/ženy byl 27 : 73.
U zlomenin proximálního humeru byl celkový průměrný věk 67 roků, u mužů 58,8 roků, u žen 71,2 roku a poměr muži/ženy činil 30 : 70.
U zlomenin distálního radia byl celkový průměrný věk 59 roků, průměrný věk mužů 45,8 roků a žen 64,7 roků, poměr muži/ženy činil 29 : 71.
Luxačních zlomenin hlezna byl průměrný věk 49 roků, průměrný věk mužů 43,4 roků a žen 54,7 roků, poměr muži/ženy činil 50 : 50.
Do konce 5. dekády bylo u všech zlomenin vyšší zastoupení mužů, od 6. dekády se poměr obrátil.
Zavedení nových implantátů (úhlově stabilní dlahy, nová generace hřebů) pro zlomeniny distálního radia a proximálního humeru zvýšilo významně procento operovaných pacientů.Klíčová slova:
epidemiologie – zlomeniny hlezna – zlomeniny proximální lemuru – zlomeniny proximálního humeru – zlomeniny distálního radiaZvyšující se frekvence úrazů a ekonomické důsledky jsou jedním z velmi častých témat dnešní doby a to zvláště při financování zdravotní péče. Na našem pracovišti jsme se v minulosti zabývali cenou zdravotní péče u zlomenin proximálního femuru, která přinesla velmi zajímavé a v řadě ohledů v české literatuře prioritní údaje [14–18]. Postupně jsme začali sledovat další, velmi často se vyskytující zlomeniny, tj. zlomeniny distálního radia, proximálního humeru a luxační zlomeniny hlezna [25, 37]. Výsledkem několikaletého sledování je tato práce zabývající se epidemiologií uvedených zlomenin a náklady na implantáty používané při jejich operační léčbě.
MATERIÁL A METODA
Pro studii jsme využili naše „registry“ vybraných zlomenin, tj. zlomenin proximálního humeru, distálního radia, proximálního femuru a luxačních zlomenin hlezna. Roční počet každé z těchto zlomenin ošetřených na našem pracovišti se pohybuje v řádu stovek, zatímco ostatní zlomeniny se pohybují v řádu desítek.
U každé zlomeniny jsme během každého kalendářního roku sledovali tyto základní údaje:
- počet zlomenin,
- počet mužů a žen a jejich poměr,
- průměrný věk mužů, žen a celého souboru,
- výše uvedené údaje jsme spočítali i z celkového počtu všech pacientů v každém z „registrů“.
Současně jsme sledovali následující údaje v roce založení registru a v roce 2006:
- počet hospitalizovaných pacientů a jejich procentuální podíl na celém souboru,
- počet operovaných pacientů a jejich procentuální podíl na celém souboru,
- typ použitých implantátů,
- cenu jednotlivých implantátů,
- průměrnou cenu implantátů na jednu operaci,
- celkovou cenu všech použitých implantátů.
Nakonec jsme porovnali tyto údaje v roce založení registru a v roce 2006. Procentuální nárůst jednotlivých typů zlomenin jsme hodnotili srovnáním roku 2001 a roku 2006.
VÝSLEDKY
Jsou uvedeny v tabulkách 1 až 5. Z nich vyplývá, že nejčetnější jsou zlomeniny distálního radia, dále zlomeniny proximálního femuru, zlomeniny hlezna a nejméně je zlomenin proximálního humeru.
Tab. 1. a. Zlomeniny proximálního femuru Tab. 1a. Proximal femur fractures Tab. 1b. Zlomeniny proximálního femuru Tab. 1b. Proximal femur fractures 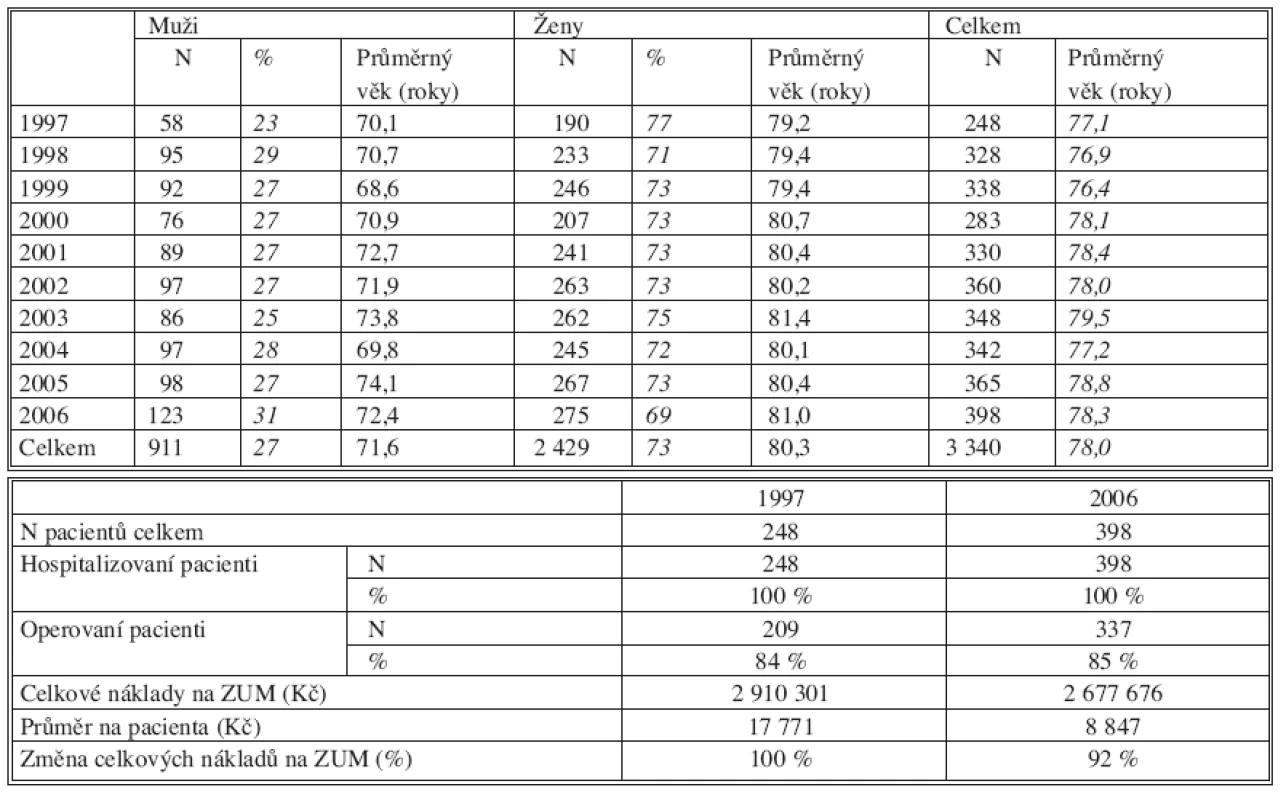
Tab. 2. a. Zlomeniny hlezna Tab. 2a. Ankle fractures Tab. 2b. Zlomeniny hlezna Tab. 2b. Ankle fractures 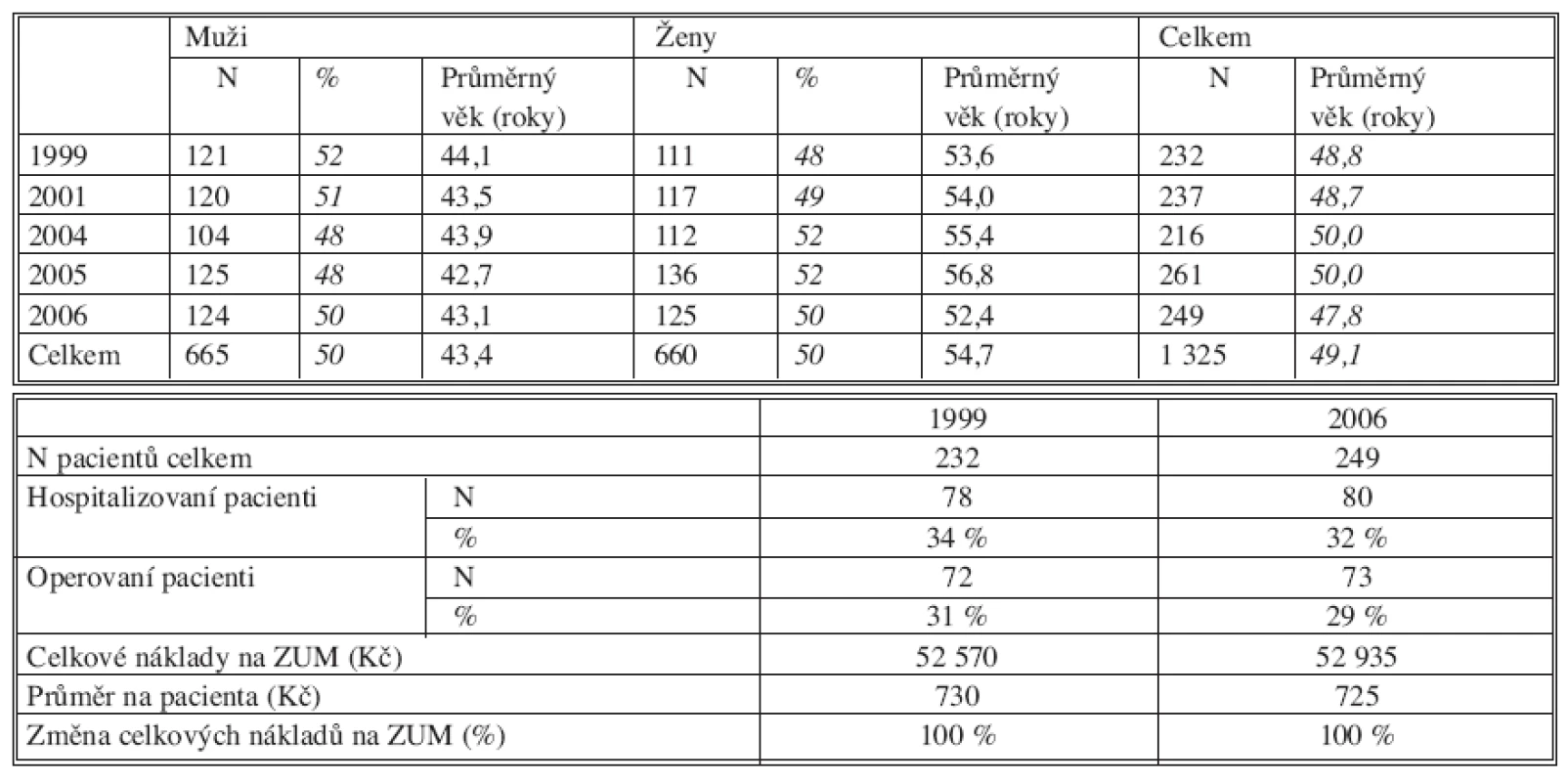
Tab. 3. a. Zlomeniny proximálního humeru Tab. 3a. Proximal humerus fractures Tab. 3b. Zlomeniny proximálního humeru Tab. 3b. Proximal humerus fractures 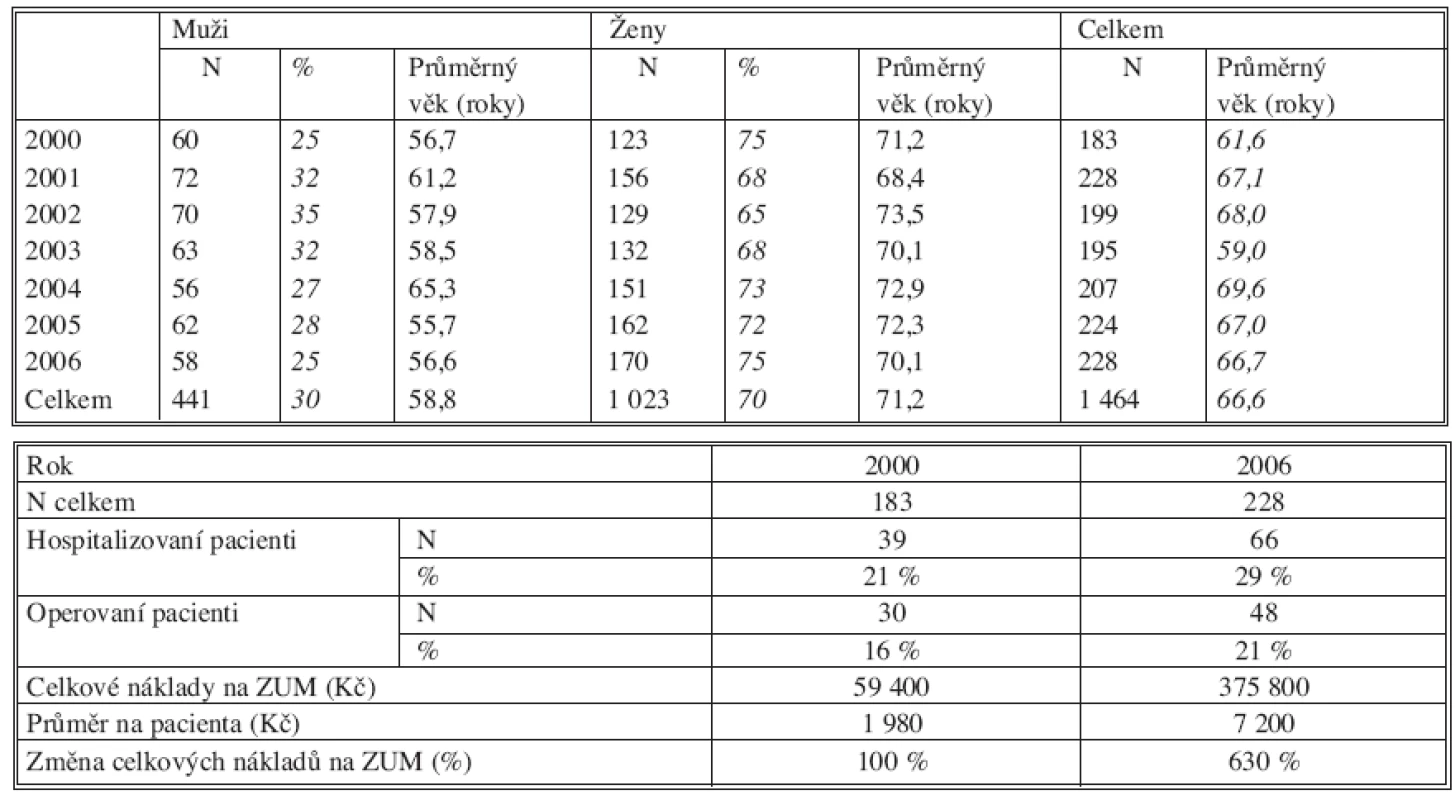
Tab. 4. a. Zlomeniny distálního radia Tab. 4a. Distal radius fractures Tab. 4b. Zlomeniny distálního radia Tab. 4b. Distal radius fractures 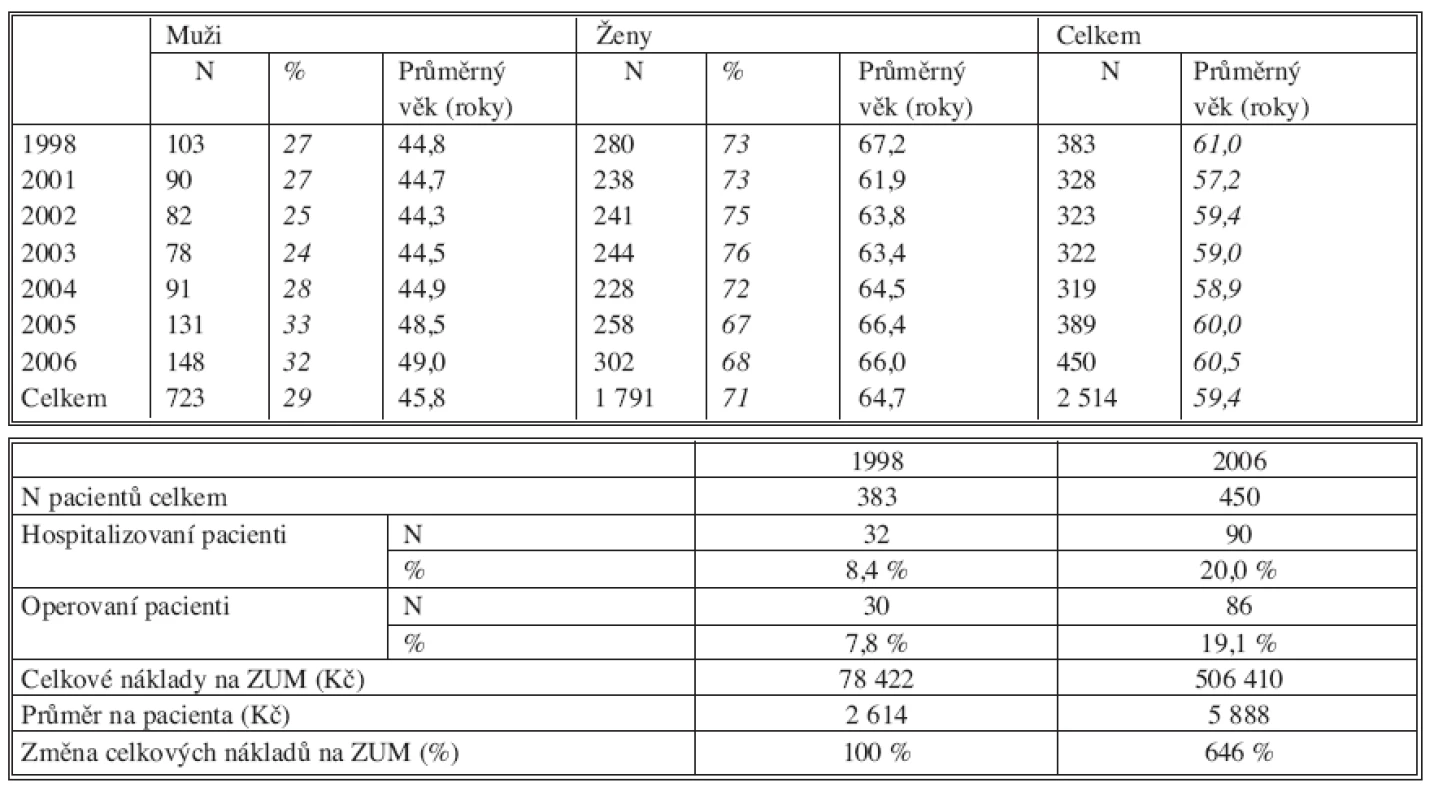
Tab. 5. Celkové srovnání Tab. 5. Overall comparison 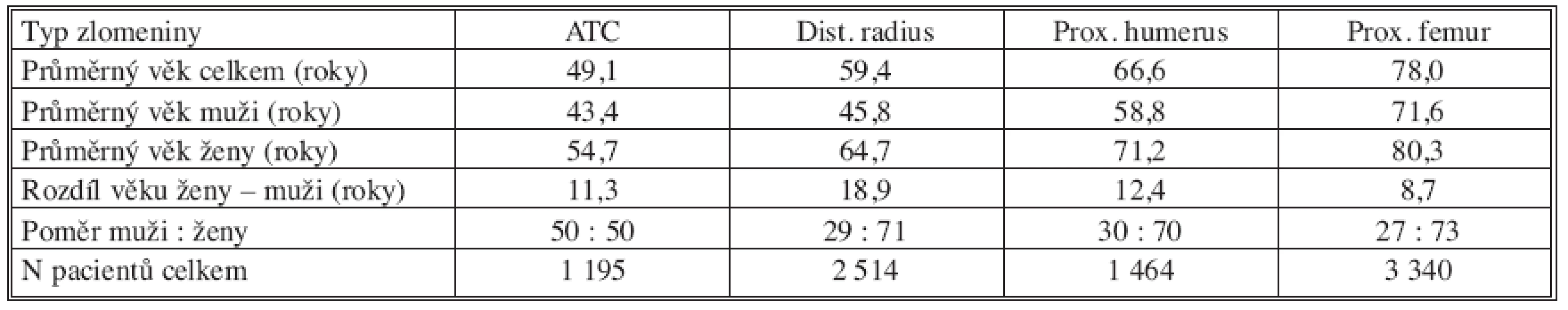
Průměrný věk pacientů se během sledování příliš neměnil a jemně osciloval kolem celkového průměru. Ten byl nejvyšší u zlomenin proximálního femuru – 78 roků, nejnižší u zlomenin hlezna – 49 roků. U každé zlomeniny se však lišil věkový průměr mužů a žen. Největší rozdíl mezi průměrným věkem mužů a žen byl u zlomenin distálního radia – 19 roků, nejmenší u zlomenin proximálního femuru – 9 roků.
Poměr mužů a žen byl stejný u zlomenin hlezna 50 : 50 (průměrný věk 49 roků), největší rozdíl byl u zlomenin proximálního femuru 27 : 73 ve prospěch žen (průměrný věk 78 roků). Téměř ten samý poměr byl u zlomenin distálního radia 29 : 71 (průměrný věk 59 roků) i u zlomenin proximálního humeru 30 : 70 (průměrný věk 67 roků). S narůstajícím průměrným věkem se tedy zastoupení žen zvyšovalo, ale nejdramatičtější změna přišla v 6. dekádě, pak už byl nárůst minimální.
Procentuální nárůst v počtu zlomenin mezi rokem 2001 až 2006 byl nulový u zlomenin proximálního humeru, u zlomenin hlezna činil 5 %, u zlomenin proximálního femuru 20 %, u zlomenin distálního radia to bylo 37 %.
Procento hospitalizovaných bylo nejvyšší u zlomenin proximálního femuru – 100 %, a to jak v době založení registru v r. 1997, tak v roce 2006. U zlomenin hlezna bylo v roce 1999 hospitalizováno 34 % pacientů, v roce 2006 to bylo 32 %. U zlomenin proximálního humeru v roce 2000 bylo hospitalizováno 21 % pacientů, v roce 2006 již 29 %. U zlomenin distálního radia v roce 1997 bylo hospitalizováno 7 %, v roce 2006 již 20 % pacientů.
Procento operovaných se téměř nezměnilo u zlomenin hlezna (31 % versus 29 %) a zlomenin proximálního femuru (84 % versus 85 %). Nárůst jsme zaznamenali u zlomenin proximálního humeru (16 % versus 21 %) a především u zlomenin distálního radia (7 % versus 19 %).
Velmi zajímavé výsledky jsme zjistili při vyčíslení ceny implantátů u jednotlivých typů zlomenin a to jak v celkové sumě, tak i v průměru na jednu operaci.
Náklady na implantáty se nezměnily u zlomenin hlezna ani v průměru na jednu operaci ani v celkové sumě (1999 versus 2006). U zlomenin proximálního femuru naopak došlo k poklesu průměrných nákladů na jednu operaci o 50 % i k poklesu celkové sumy o 8 % i při nárůstu počtu operovaných o 61 % (1997 versus 2006). U zlomenin distálního radia se průměrná cena implantátů na jednu operaci zvýšila o 125 % a celková suma za kalendářní rok (1998 versus 2006) o 546 %. U zlomenin proximálního humeru se zvýšily průměrné náklady na jednu operaci o 260 % a celková suma za kalendářní rok (2000 versus 2006) o 530 %.
DISKUSE
V literatuře lze najít práce týkající se pouze epidemiologie námi sledovaných zlomenin, nikoli však práce současně sledující ekonomické údaje [1, 2, 8, 9, 11, 12, 19, 22, 23, 24, 26–29, 33, 36, 40, 41, 44, 45).
Určitou nevýhodou naší studie je nestejná doba založení jednotlivých „registrů“, které vznikaly postupně v letech 1997 až 2000. Tomu odpovídá i časový interval, v kterém jsou změny hodnoceny, tj. u zlomenin proximálního femuru 10 let, u zlomenin distálního radia 9, u zlomenin hlezna 8 let a u zlomenin proximálního humeru 7 let. Zde je nutné zmínit, že v roce 1998 nám byl rozšířen základní spád o zbývající část Prahy 3 (Žižkov), což se zřejmě odrazilo i na skokovém nárůst počtu zlomenin proximálního femuru mezi roky 1997 a 1998. Od roku 1998 zůstalo naše základní spádové území stejné.
Z tabulek 1 až 4 je patrné, že základní charakteristiky jednotlivých souborů zlomenin (průměrný věk, poměr muži/ženy) se po celou dobu sledování téměř neměnily. Nárůst počtu zlomenin jsme sledovali ve stejném intervalu tj. 2001 až 2006 a změny v nákladech na implantáty jsou podmíněny dobou zavedení nových implantátů do klinické praxe.
Ze sledovaných čtyř typů zlomenin jsou tři z nich, tj. zlomeniny proximálního femuru, proximálního humeru a zlomeniny distálního radia, označovány jako osteoporotické zlomeniny. Velmi zajímavé je však srovnání průměrného věku celého souboru každé ze zlomenin a především průměrného věku mužů a žen odděleně (Tab. 5). Tato tabulka ukazuje výrazné věkové rozdíly mezi průměrným věkem mužů a žen, přičemž průměrný věk žen je vždy vyšší než 50 let. U mužů je patrný skokový rozdíl mezi průměrným věkem pacientů se zlomeninou hlezna a distálního radia na straně jedné a pacientů se zlomeninou proximálního humeru a femuru na straně druhé. U žen je nárůst průměrného věku u jednotlivých zlomenin plynulý, a to v průměru o 9 let. Největší věkový rozdíl mezi muži a ženami je u zlomenin distálního radia – 18,9 roků a nejmenší u zlomenin proximálního femuru 8,7 roků.
Procento hospitalizovaných úzce souviselo s procentem operovaných pacientů. U zlomenin proximálního femuru vylučoval charakter poranění možnost ambulantní léčby. U ostatních tří typů zlomenin bylo procento hospitalizovaných vždy nepatrně vyšší než procento operovaných. Důvody byla dva. První byla nutnost sociální hospitalizace u některých starších, konzervativně léčených pacientů. Druhým důvodem byla hospitalizace, kterou si vyžádala operace jiného poranění u téhož pacienta.
V ekonomických nákladech na implantáty se u jednotlivých zlomenin odráží zavedení nových zahraničních implantátů a nárůst počtu operovaných pacientů. Situace je proto u každého z jednotlivých typů zlomenin odlišná.
U zlomenin hlezna se celkové náklady na implantáty ani průměr na jednu operaci nezměnil. Je to dáno tím, že jsou používány stále stejné implantáty a indikační kritéria se rovněž nezměnila. Nárůst počtu zlomenin mezi rokem 1999 a 2006 byl přitom pouhých 7 %, nepatrně se však zmenšilo procento operovaných z 31 % na 29 %.
U zlomenin proximálního femuru došlo k poklesu průměrných nákladů na implantáty na jednu operaci o 50 % a tím se během 10 let zmenšila i celková suma a to i při nárůstu počtu operovaných o 61 %. Důvodem je především snížení ceny nitrodřeňového hřebu pro trochanterické zlomeniny a dále snížení nákladů u aloplastiky [14–17]. V roce 1997 byl k dispozici pouze Gamma hřeb (Howmedica) stojící 35 000 Kč. V roce 2006 jsme používali hřeb PFN-A (Synthes) stojící 14 000 a hřeb PFH (Medin) stojící 7 000 Kč.
Pokles nákladů u cervikokapitálních náhrad byl způsoben ukončením výroby modulární keramické hlavice české provenience (Dias Turnov), kterou jsme zkoušeli pro její tribologické vlastnosti a předpokládané menší poškození chrupavky acetabula. Největší pokles nákladů byl způsoben přechodem z hybridní totální endoprotézy kyčelního kloubu (necementovaná jamka, cementovaný dřík) na cementovaný komplet. Tento přechod si vynutila změna úhrady, stále snižující se celkové prostředky na ZUM (zvlášť účtovaný materiál), které jsme dostávali a dostáváme. Tato úspora může být kontraproduktivní, neboť traumatickou TEP nelze z hlediska kvality kosti srovnávat s TEP prováděnou pro primární koxartrózu. Na základě hodnocení střednědobých výsledků našich traumatických TEP se domníváme, že necementovaná jamka by měla být indikována u traumatických TEP i ve vyšším věku než je tomu u primární koxartrózy. Podrobnější rozklad je však mimo rozsah tohoto článku.
Nutno je zmínit i fakt, že nepoužíváme bipolární cervikokapitální endoprotézu, jejíž cena (Beznoska) je vyšší než u monoblokové cervikokapitální endoprotézy stejného výrobce [6]. Nicméně lze říci, že snížení cen nitrodřeňových hřebů jak domácí, tak zahraniční provenience, snížení cen dynamického kyčelního šroubu (DHS), snížilo náklady na osteosyntézu zlomenin proximálního femuru. U aloplastiky je z výše uvedených důvodů situace kontroverzní.
U zlomenin distálního radia to byly zamykací dlahy (LCP-Synthes), které zásadním způsobem změnily dosavadní způsob ošetření ve prospěch vnitřní osteosyntézy. Tyto dlahy, které umožnily ošetřování zlomenin dosud léčených konzervativně s nepříliš dobrým funkčním výsledkem, jsme začali používat od roku 2005. Že se nejedná o módu, ukazují postupně výsledky studií publikovaných v literatuře [7, 38].
U zlomenin proximálního humeru byla situace obdobná. Dlaha pro proximální humerus s úhlově stabilními šrouby (Philos-Synthes) a hřeby nové generace pro proximální humerus i jeho diafýzu (Targon-Aeskulap) znamenaly kvalitativní změnu v ošetřování zlomenin proximálního humeru a rozšíření indikačního spektra [10, 21, 32, 34, 35, 39, 42]. Tyto implantáty jsou dnes s úspěchem používány v celé České republice [20, 31, 43, 46].
„Negativní“ stránkou věci je samozřejmě cena těchto implantátů. U zlomenin distálního radia a proximální humeru tak došlo k progresivnímu nárůstu celkové ceny i průměrné ceny implantátů na jednu operaci. U distálního radia se zvýšila průměrná cena na jednu operaci o 120 % a celková suma o 546 %. U zlomenin proximálního humeru narostla průměrná cena na jednu operaci dokonce o 260 %, celková suma se zvýšila o 530 %. V obou případech se jedná o implantáty zahraniční výroby, které dosud nemají klinicky vyzkoušený ekvivalent domácí provenience.
Naše studie ukazuje, že i při nárůstu počtu zlomenin má zásadní vliv na náklady na implantáty vývoj nových metod osteosyntézy a jejich cena. Ta se samozřejmě liší u domácích a zahraničních výrobců. Je neoddiskutovatelnou pravdou, že domácí produkce sleduje s určitým časovým zpožděním světový vývoj a do značné míry tyto implantáty více či méně úspěšně kopíruje. Pokud je výsledkem tohoto procesu kvalitou srovnatelný implantát s vyhovujícím instrumentáriem, pak se z ekonomických důvodů na domácím trhu zcela jistě prosadí. Příkladem může být DHS a PFH firmy Medin používaných řadou ortopedických, chirurgických i traumatologických pracovišť v České republice [30]. Pro zlomeniny proximálního humeru a distálního radia zatím domácí, praxí osvědčené implantáty chybí.
Přijmout v současné ekonomické situaci nedostatečného financování traumatologie pohybového aparátu filozofii co nejlacinějších implantátů by bylo zásadní chybou. Není daleko doba, kdy z ekonomických důvodů byla řada trochanterických zlomenin ošetřována Enderovými hřeby. Primární úspora byla jen zdánlivá, neboť počty komplikací, náklady na jejich řešení a počty špatných funkčních výsledků jasně ukázaly, že takto ušetřit nelze [3–5, 13, 30]. Vždy je nutno zohlednit nejen cenu implantátu, ale i jeho kvalitu včetně příslušného instrumentária a servisu. Domníváme se, že zdánlivě vyšší investice na začátku se v celkovém účtu za léčení a hlavně konečném výsledku operace projeví pozitivně. Navíc je nutné průběžně zkoušet i nové implantáty, u kterých je předpoklad snížení počtu komplikací a zlepšení konečných výsledků. Současným příkladem může být hřeb PFN-A (Synthes) pro trochanterické zlomeniny.
ZÁVĚR
Naše studie prokázala nárůst počtu zlomenin proximálního humeru, distálního radia, proximálního femuru a hlezna v období 2001 až 2006 ošetřovaných na našem pracovišti. Se zavedením nových implantátů pro zlomeniny proximálního humeru a distálního radia došlo k procentuálnímu nárůstu operovaných a současně i k výraznému zvýšení průměrné ceny implantátu na jednu operaci i celkové sumy za kalendářní rok.
Věnováno 80. narozeninám prof. MUDr. Oldřicha Čecha, DrSc.
Práce vznikla v rámci řešení Grantu IGA MZ NR 8531-4: Nejčastější zlomeniny dlouhých kostí – srovnání základních demografických a epidemiologických údajů, zhodnocení těchto vlivů na hospitalizovanost a prognózu.
Prof. MUDr. J. Bartoníček, DrSc.
Ortopedicko-traumatologická klinika 3. LF UK a FNKV
Šrobárova 50
100 34 Praha 10
e-mail: bartonic@fnkv.cz
Zdroje
1. Alffram, P. A., Bauer, G. Ch. Epidemiology of fractures of the forearm. A biomechanical investigation of bone strength. J. Bone Joint Surg., 1962, 44-A, 105–114.
2. Baron, J. A., Barrett, J. A., Karagas, M. R. The epidemiology of peripheral fractures. Bone, 1996, 18 (Suppl 3), 209S–213S.
3. Bartoníček, J., Douša, P., Krbec, M. Osteosyntéza zlomenin proximálního femuru krátkým gama hřebem. Acta Chir. Orthop. Tramatol. Čechoslov., 1998, 65, 74–83.
4. Bartoníček, J., Douša, P., Krbec, M. Komplikace osteosyntézy zlomenin horního konce femuru gama hřebem. Acta Chir. Orthop. Tramatol. Čechoslov., 1998, 65, 84–99.
5. Bartoníček, J. Enderovo hřebování při zlomeninách proximálního femuru. III. část: Výsledky a komplikace. Acta Chir. Orthop. Tramatol. Čechoslov., 1998, 65, 262–276.
6. Bartoníček, J., Skála-Rosenbaum, J., Džupa, V., Svatoš, F., Bartoška, R. Cervikokapitální náhrada u intrakapsulárních zlomenin krčku femuru. Rozhl. Chir., 2005, 84, 88–95.
7. Bartoníček J. Pokroky v operační léčbě zlomenin. Sanquis, 2006, 46, 17–23.
8. Bauer, M., Jonsson, K., Nilsson, B. Thirty-year follow-up of ankle fractures. Acta Orthop. Scand., 1985, 56, 103–106.
9. Bengnér, U., Johnell, Redlund-Johnell, I. Epidemiology of ankle fracture 1950 and 1980. Acta Orthop. Scand., 1986, 57, 35–37.
10. Björkenheim, J.-M., Pajarinen, J., Savolainen, V. Internal fixation of proximal humeral fractures with a locking compression plate. A retrospective evaluation of 72 patients followed for a minimum of 1 year. Acta Orthop Scand, 2004, 75, 741–745.
11. Court-Brown, C. M., Garg, A., McQueen, M. M. The epide - miology of proximal humeral fractures. Acta Orthop Scand, 2001, 72, 365–371.
12. Daly, P. J., Fitzgerald, R. H., Melton, L. J., Ilstrup, D. M. Epidemiology of ankle in Rochester, Minnesota. Acta Orthop. Scand., 1987, 58, 539–544.
13. Douša, P., Bartoníček, J., Jehlička, D., Skála-Rosenbaum, J. Osteosyntéza trochanterických zlomenin proximálním femorálním hřebem (PFN Synthes). Acta Chir. Orthop. Tramatol. Čechoslov., 2002, 69, 22–30.
14. Džupa, V., Bartoníček, J., Skála-Rosenbaum, J. Rozbor pacientů léčených v roce 1997 pro zlomeninu proximálního femuru – základní analýza souboru. Acta Chir. Orthop. Tramatol. Čechoslov., 1999, 66, 235–239.
15. Džupa, V., Bartoníček. Rozbor pacientů léčených v roce 1997 pro zlomeninu proximálního femuru – ekonomické aspekty léčení. Acta Chir. Orthop. Tramatol. Čechoslov., 1999, 66, 277–279.
16. Džupa, V., Bartoníček, J., Skála-Rosenbaum, J. Ekonomické aspekty léčení zlomenin proximálního femuru v našich podmínkách. Čas. Lék. česk., 1999, 138, 756–758.
17. Džupa, V., Bartoníček, J., Skála-Rosenbaum, J. Roční náklady léčení pacientů se zlomeninou proximálního femuru. Osteol. Bull., 2001, 6, 121–125.
18. Džupa, V., Bartoníček, J., Príkazský, V., Skála-Rosenbaum, J. Sociálně-ekonomická studie pacientů léčených pro zlomeninu proximálního femuru. Rozhl. Chir., 2003, 82, 108–114.
19. Falch, J. A. Epidemiology of fractures of the distal forearm in Oslo, Norway. Acta Orthop. Scand., 1983, 54, 291–295.
20. Frič, V., Pazdírek, P., Bartoníček, J. Nepředvrtané zajištěné nitrodřeňové hřebování humeru – základní hodnocení souboru. Acta Chir. Orthop. Tramatol. Čechoslov., 2001, 68, 345–356.
21. Gradl, G., Dietze, A., Arndt, D., Beck, M., Gierer, P., Börsch, T., Mittlmeier, T. Angular and sliding stable antegrade nailing (Targon PH) for the treatment of proximal humeral fractures. Arch. Orthop. Trauma Surg., 2007, 127, 937–944.
22. Hanson, I. L., Ceder, L., Svensson, K., Thorngren, K. G. Incidence of fractures of the distal radius and proximal femur. Acta Orthop. Scand., 1982, 53, 721–726.
23. Hintermann, B., Regazzoni, P., Lampert, C., Stutz, G., Gaechter, A. Arthroscopic findings in acute fractures of the ankle. J. Bone Joint Surg., 2000, 82-B, 345–351.
24. Chang, K. P., Center, J. R., Nguyen, T. V., Eisman, J. A. Incidence of hip and other osteoporotic fractures in elderly men and women: dubbo osteoporosis epidemiology study. J. Bone Miner. Res., 2004, 19, 532–536.
25. Jehlička, D., Bartoníček, J., Svatoš, F., Dobiáš, J. Luxační zlomeniny hlezna u dospělých. I. část: Epidemiologické zhodnocení ročního souboru. Acta Chir. Orthop. Tramatol. Čechoslov., 2002, 69, 243–247.
26. Jensen, S. L., Andresen, B., Mencke, S., Nielsen, P. T. Epidemiology of ankle fractures. A prospective population-based study of 212 cases in Aalborg, Denmark. Acta Orthop. Scand., 1998, 69, 48–50.
27. Johnell, O., Kanis, J. Epidemiology of osteoporotic fractures. Osteoporos. Int., 2005, 16, S3–S7.
28. Kanis, J. A. The Incidence of Hip Fracture in Europe. Osteoporos. Int., 1993, 3 (Suppl 1), S10–S15.
29. Kristiansen, B., Barford, G., Bredesen, J., Erin-Madsen, J., Grum, B., Horsnaes, M. W., Aalberg, J. R. Epidemiology of proximal humeral fractures. Acta Orthop. Scand., 1987, 58, 75–77.
30. Košťál, R., Douša, P., Bartoníček, J. PFH (proximální femorální hřeb) – další alternativa osteosyntézy trochanterických zlomenin. Rozhl. Chir., 2003, 82, 28–31.
31. Křivohlávek, M., Lukáš, R., Taller, S., Šrám, J. Použití úhlově stabilní dlahy Philos u zlomenin proximálního humeru. Úraz. Chir., 2005, 13, 52–59.
32. Linhart, W., Ueblacker, P., Grossterlinden, L., Kschowak, P., Briem, D., Janssen, A., Hassunizadeh, B., Schinke, M., Windolf, J., Rueger, J. M. Antegrade nailing of humeral head fractures with captured interlocking screws. J. Orthop. Trauma, 2007, 21, 285–294.
33. Matkovic, V., Kostial, K., Šimonovic, I., Buzina, R., Brodarec, A., Nordin, B. C. Bone Status and fracture rates in two regions of Yugoslavia. Amer. J. Clin. Nutrition, 1979, 32, 540–549.
34. Mittlmeier, T. W. F., Stedtfeld, H. W., Eweret, A., Beck, M., Frossch, B., Gald, G. Stabilisation of proximal humeral fractures with an angular an sliding stable antegrade locking nail (Targon PH). J. Bone Joint Surg., 2003, 85-A, 136–146.
35. Moonot, P., Ashwood, N., Hamlet, M. Early results for treatment of three - and four-part fractures of the proximal humerus using the PHILOS plate system. J. Bone Joint Surg., 2007, 89-B, 1206–1209.
36. Owen, R. A., Melton, L. J., Johnson, K. A., Ilstrup, D. M., Riggs, B. L. Incidence of Colles‘ fracture in a North American community. Amer. J. Public Health, 1982, 72, 605–607.
37. Pacovský, V. Zlomeniny distálního radia. I. část: Statistické zhodnocení souboru. Acta Chir. orthop. Tramatol. Čechoslov., 2003, 70, 108–111.
38. Ring, D., Jupiter, J. B. Treatment of osteoporotic distal radius fractures. Osteoporos. Int., 2005, 16, S80–S84.
39. Ring, D. Current concepts in plate and screw fixation of osteoporotic proximal humeral fractures. Injury, 2007, 38, 59–68.
40. Singer, B. R., McLauchlan, G. J., Robinson, C. M., Christie, J. Epidemiology of fractures in 15 000 adults. The influence of age and gender. J. Bone Joint Surg., 1998, 80-B, 243–248.
41. Solgard, S., Petersen, V. S. Epidemiology of the distal radius fractures. Acta Orthop. Scand., 1985, 56, 391–393.
42. Suckel, A. Minimal-invasive winkelstabile Plattenosteosynthese bei komplexer Humerusfraktur. Unfallchirurg, 2007, 110, 707–710.
43. Šrám, J., Lukáš, R., Křivohlávek, M., Taller, S. Použití hřebu Targon PH long u etážových zlomenin a zlomenin metafýzy proximálního humeru. Rozhl. Chir., 2007, 86, 254–262.
44. Vaculík, J., Malkus, T., Majerníček, M., Podškubka, A., Dungl, P. Incidence zlomenin proximálního femuru. Ortopedie, 2007, 1, 62–68.
45. van Staa, T. P., Dennieson, E. M., Leufkens, H. G. M., Cooper, C. Epidemiology of Fractures in England and Wales. Bone, 2001, 29, 517–522.
46. Višňa, P., Beitl, E., Jaganjac, E., Kalvach, J., Šmíd, Z. Ošetření zlomenin proximálního humeru pomocí úhlově stabilního antegrádního zajištěného nitrodřeňového hřebu – prospektivní studie. Rozhl. Chir., 2007, 86, 194–200.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2008 Číslo 4- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Hojení análních fisur urychlí čípky a gel
- Stillova choroba: vzácné a závažné systémové onemocnění
-
Všechny články tohoto čísla
- Akutní endovaskulární řešení disekce hrudní aorty a následné ischemie dolních končetin
- Výskyt a řešení prolongovaného úniku vzduchu po plicní lobektomii
- Biopsie sentinelové uzliny u karcinomu prsu v klinické praxi
- Hluboká žíla dolní končetiny jako tepenná náhrada při řešení infekce cévní protézy
- Skúsenosti s plastikou ventrálnych hernií podľa Chevrela s „on lay“ prolénovou sieťkou
- Naše zkušenosti s resekčními výkony na pankreatu. Retrospektivní analýza
- Chronická pankreatitída, indikácie k resekčným výkonom a pooperačné komplikácie
- Kvalita života pacientov po resekčných výkonoch pre chronickú pankreatitídu
- Epidemiologie a ekonomie zlomenin proximálního femuru, proximálního humeru, distálního radia a luxačních zlomenin hlezna
- Prof. MUDr. Václav Vojtěch Tošovský, DrSc., zemřel ve věku 95 let
- Životní jubileum prof. MUDr. Vl. Krále, CSc. (29. 3. – 70 let)
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Kvalita života pacientov po resekčných výkonoch pre chronickú pankreatitídu
- Skúsenosti s plastikou ventrálnych hernií podľa Chevrela s „on lay“ prolénovou sieťkou
- Chronická pankreatitída, indikácie k resekčným výkonom a pooperačné komplikácie
- Naše zkušenosti s resekčními výkony na pankreatu. Retrospektivní analýza
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



