-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
MOŽNOSTI RESPIRAČNÍ FYZIOTERAPIE U PACIENTŮ S NEUROLOGICKÝM ONEMOCNĚNÍM
RESPIRATORY PHYSIOTHERAPY TECHNIQUES USED IN PATIENTS WITH NEUROLOGICAL DISEASE
Breathing and its disorders are in the centre of interest of many medical and healthcare specialists. Paresis or loss of strength of skeletal muscles may often be observed in patients with neurological disease. However, muscles of respiration are also skeletal muscles and loss of their strength may cause restrictive pattern of ventilation disorder along with many other complications. Multidisciplinary approach and awareness of physical rehabilitation of respiratory functions thus may help with management of acute or chronic breathing disorders in patients with neurological disease.
Keywords:
traumatic brain injury – orofacial – dysarthria – dysphagia – respiratory muscles – effective expectoration – respiratory muscle training
Autoři: Mgr. Botiková Daniela 1,2
Působiště autorů: Rehabilitační oddělení Fakultní nemocnice Brno 1; Neurologická klinika Lékařské fakulty Masarykovy univerzity a Fakultní nemocnice Brno 2; FN Brno, Jihlavská 20, 625 00 Brno, tel. : 532 236 061
Vyšlo v časopise: Listy klinické logopedie 2019; 3(2): 34-40
Kategorie: Hlavní téma
Souhrn
Dýchání a jeho poruchy jsou oblastí zájmu mnoha zdravotnických lékařských i nelékařských oborů. U pacientů s neurologickým onemocněním dochází k paréze, tedy poklesu svalové síly, kromě jiného i dechových svalů, což má za následek vznik restrikční ventilační poruchy spolu s mnohými dalšími komplikacemi. Multidisciplinární přístup a povědomí o možnostech rehabilitace dechových funkcí může zajistit efektivní zvládnutí akutních i chronických dechových obtíží způsobených neurologickým onemocněním.
Klíčová slova:
dechové svaly – efektivní kašel – trénink dechových svalů
Úvod do kineziologie dýchání
Dýchání je jednou ze základních životních funkcí. Výměna plynů mezi atmosférou a lidským tělem je zprostředkována systémem, který je řízen na různých úrovních nervového systému. Konečným vykonavatelem, tedy efektorem výše uvedeného systému, jsou dechové svaly (Pasparaki et al., 2017). Ty můžeme dělit na tři skupiny, a to na nádechové, výdechové a pomocné dechové svaly. Svaly horních dýchacích cest, které souhrnně nazýváme glottické svaly, udržují průchodnost horních dýchacích cest a umožňují tak proudění vzduchu dovnitř a ven z plic. Tyto svaly jsou často považovány taktéž za dechové svaly, a to pro jejich funkční propojení s hlavními dechovými svaly. Inervovány jsou hlavovými nervy a centrálně jsou řízeny stejnými centry jako ostatní dechové svaly (Benditt, 2018; Reid et al., 2010).
Bránice je hlavním nádechovým svalem a u zdravého jedince vykazuje přibližně 70 % práce při klidovém nadechnutí plného objemu vzduchu. Mezižeberní svaly, v závislosti na jejich postavení vůči směru žeber, svojí kontrakcí zvětšují nebo zmenšují obvod hrudního koše. Vnější mezižeberní svaly hrudní koš rozšiřují a pomáhají tak nádechu, vnitřní ho naopak zužují, tedy pomáhají výdechu. Břišní svaly slouží během dechového cyklu k několika účelům. Jejich zásadním úkolem je aktivní, svalově podpořený výdech, který člověk potřebuje pro efektivní kašel a pro tvorbu plynulé a zvučné řeči. Dále udržují vzpřímené postavení trupu, čímž vytváří bránici pevný bod pro její efektivní práci a funkci, a tím se stávají jejími synergisty (Troyer, Kelly, Zin, 1983; Kapandji, 2008).
Pomocné dechové svaly odstupují z oblasti krční páteře a pletenců ramenních a upínají se na hrudník. Svojí kontrakcí, při pevném bodě na krční páteři a horních končetinách, mohou zvednout a rozšířit hrudní koš. V případě zvýšených ventilačních nároků, jakými může být zvýšená fyzická či psychická námaha, napomáhají dechové práci bránice a zevních mezižeberních svalů. Stejně tak účinkují i v případě, že primární dechové svaly jsou oslabeny určitým onemocněním (Benditt, 2018; Benditt, 2006).
Patofyziologie dýchání pacientů s neurologickým onemocněním
Patofyziologický mechanizmus, který ohrožuje respirační systém pacientů s neurologickým onemocněním, spočívá v paréze, tedy oslabení síly dechových svalů. Nádechové ani výdechové svaly nemají dostatečnou sílu na to, aby adekvátně rozvíjely hrudník a přiváděly a odváděly požadovaný objem vzduchu do a ven z plic. To má za následek restrikční změny ve ventilaci spolu s poklesem hodnot vitální kapacity plic (vital capacity – VC) a průtokově-objemových hodnot, což lze měřit spirometricky. U kraniotraumat nebo u léze v oblasti krční a hrudní páteře je efekt poklesu síly dechových svalů na VC hyperakutní a tento stav často vyžaduje intubaci a umělou plicní ventilaci. Další objektivní a validní metodou, kterou lze hodnotit globální sílu dechových svalů, je měření maximálních ústních tlaků – maximálního nádechového ústního tlaku (PImax) a maximálního výdechového ústního tlaku (PEmax). V případě závažné bulbární symptomatologie je vhodnější měření tlaku v nosní dutině během maximálního nádechu nosem (sniff nasal inspiratory pressure – SNIP) (Žurková, 2012).
V návaznosti na pokles síly dechových svalů můžou vznikat další komplikace, které ohrožují pacienta a jeho dýchání. Patří mezi ně neefektivita kašle způsobená oslabením výdechových svalů. Dysfunkce glottis nebo ztráta vědomí zase zvyšují riziko aspirace (Pasparaki et al., 2017; Reid et al., 2010). Pokles síly dechových svalů je asociován se změnami v hrudní a plicní mechanice ve smyslu poklesu poddajnosti měkkých tkání. To zpětně celou situaci komplikuje, protože nepoddajné měkké tkáně zatěžují dechové svaly odporem, který musí být jejich kontrakcí při nádechu překonán. Tak se může rozvíjet dušnost už při fyzicky méně náročných situacích nebo při mluvení (Neumannová, Kolek, 2012).
Vliv polohy těla na dýchání
Většina studií hodnotících vliv polohy těla na dýchání se shoduje v tom, že plicní funkce se zlepšují se vzpřímením postury, a to jak u zdravé populace, tak u pacientů s neurologickým onemocněním (Katz et al., 2018). Výjimku tvoří pacienti s poraněním míchy, a to hlavně tetraplegici, u kterých chybí napětí břišních svalů nutné pro správné uložení břišních orgánů ve vertikálním nastavení. Orgány se bez podpory břišních svalů vyklenují ventrálně a dochází k oploštění bránice. Následkem je zhoršení exkurze hrudního koše za pomoci hlavního nádechového svalu, a v tomto případě taktéž jediného funkčního dechového svalu (Reid et al., 2010).
Usilovná dechová kapacita – forced vital capacity (FVC), měřená spirometrií, je parametr vypovídající o globální síle dechových svalů, neboť jsou u tohoto manévru zapojeny všechny skupiny dechových svalů, jak nádechových, tak výdechových, a nakonec i pomocných dechových svalů. Fyziologicky hodnota FVC v lehu na zádech klesá kvůli posunu orgánů dorzokraniálním směrem vlivem gravitace, což má za následek kraniální posun bránice. V poloze na zádech je navíc napětí břišních svalů a pomocných dechových svalů nižší než ve vertikálním napřímení. Tím je téměř celá dechová práce ponechána na bránici. Tato mechanicky nevýhodná situace způsobuje pokles hodnot FVC u zdravého člověka asi o 5 % náležité hodnoty. V případě, že je bránice oslabená samotnou podstatou neurologického onemocnění, bývá tento efekt zvýrazněný a hodnoty FVC v lehu na zádech mohou klesnout až o 25 % (Benditt, 2018; Sharma, Wolfe, 2017). Častým projevem je pak porucha dýchání během spánku nebo dušnost v poloze na zádech. Dušnost, nepříjemný a tísnivý vjem, může dále způsobit nedostatečnou koncentraci a výkonnost pacienta například během terapie s fyzioterapeutem nebo logopedem. Proto pokud je to možné, volíme pro práci s neurologickým pacientem polohy, ve kterých pacient zaujímá zvýšenou polohu trupu pro vyloučení zvýšeného tlaku orgánů na bránici. Podložením dolních končetin usnadníme břišním svalům jejich aktivaci a spolupráci v rámci dechového cyklu. Lépe se tak zapojí do aktivního výdechu, což vede k efektivnímu kašli a také k výdechu proti odporu, který vytvářejí hlasivky při tvorbě řeči. Vypodložení horních končetin do polohy abdukce, tedy upažení poníž, se zevní rotací a při možnosti zapřít se o předloktí, umožní pomocným dechovým svalům zapojit se do dechových pohybů. Ty si tak vytvoří pevný bod na pletencích ramen a jsou schopny zvednout hrudní koš a tím pomoci nádechu. Nadměrná aktivita pomocných dechových svalů z dlouhodobého hlediska není žádoucí, ale v případě dechové tísně může akutně zlepšit momentální stav pacienta a jeho vnímání dušnosti.
V případě, že je pacient již vertikalizován do vyšších posturálních poloh, například do sedu s nohama spuštěnýma přes okraj lůžka, je nutno dbát na zachování co nejnapřímenějšího postavení trupu. Chabé držení těla, zejména prohloubení kyfotického zakřivení, které je způsobeno hypotonem posturálních svalů, může taktéž uvádět dechové svaly do mechanicky nevýhodného nastavení, ze kterého nemají možnost podat dostatečně velkou sílu a výkon, což opět může omezit spolupráci pacienta během logopedie a rehabilitace. Kyfotizace hrudní páteře zamezuje přirozenému rozvíjení hrudníku při dýchání. Proto musí být dechové pohyby nahrazeny elevací hrudního koše spolu s pletenci ramenními pomocnými dechovými svaly při jejich úponu na krční páteři (Neumannová, Kolek, 2012). Při těžkém oslabení bránice a interkostálních svalů jejich kontrakci sice s výhodou využíváme, ovšem při chabém postavení hrudníku, kdy jejich aktivita předbíhá a tlumí potenciál primárních dechových svalů, se snažíme jejich práci vyloučit. Insuficience dolních fixátorů hrudníku, tedy břišních svalů, ve smyslu funkčního hypotonu, taktéž patří k obrazu chabého držení těla. Bez jejich aktivity ztrácí bránice punctum fixum, tedy pevný bod pro svoji efektivní kontrakci (Kolář et al., 2009).
Aktivní držení těla neboli aktivita hlubokého stabilizačního systému páteře, zejména synergie mezi bránicí a hlubokými břišními svaly, úzce souvisí s exkurzemi dechových pohybů (Kolář et al., 2010). Správně koordinované svalstvo trupu zlepšuje podmínky pro dechové svaly a zefektivňuje tak mechaniku dýchání, čímž se snižují energetické nároky na dechové pohyby a eliminuje se dušnost.
Kašel a jeho poruchy
Kašel je obranný reflex, který udržuje hygienu dýchacích cest odstraňováním cizorodých těles, mikrobů, tekutin nebo sekretů z dolních dýchacích cest a jejich posouváním do dutiny ústní. Ve většině případů jde o reflexní, obranný děj, lze ho však vyvolat i vědomě. Sestává z několika fází. Po nadechnutí plného objemu plic dochází prostřednictvím narůstajícího nitrohrudního tlaku k uzavírání glottis. Její otevření je následováno silným, rychlým výdechovým proudem, který usnadňuje posun sekrece směrem do horních cest dýchacích až do dutiny ústní. Schopnost nadechnout plný objem plic je dána silou nádechových svalů, které jsou však u pacientů trpících neurologickým onemocněním často oslabeny (Kang et al., 2006). Vdechnutí nižších objemů vzduchu snižuje elastickou energii uchovanou v měkkých tkáních hrudní stěny a plic, která za normálních okolností taktéž přispívá k maximálním výdechovým průtokům (Reid et al., 2010; Kang and Bach, 2000). Usilovný výdechový průtok může být taktéž snížen při oslabení výdechových svalů (Lahrmann et al., 2003; Suarez et al., 2002). Nakonec i dysfunkce samotné glottis může vést k neefektivitě kašle dyskoordinací prudkého uzávěru a otevření glottis v cyklu kašle (Benditt, 2018).
Neefektivní expektorace z dlouhodobého hlediska ohrožuje pacienta především vznikem zánětů dolních dýchacích cest, pneumonií a atelektáz (Lee, Rincon, 2012). Pacientovo aktuální vnímání neschopnosti zbavit se dráždivého sekretu s nutkáním ke kašli, který je bez efektu, často vyúsťuje v dušnost a zvýšení psychického napětí, tedy anxietu. Obojí však ztíží dechovou práci kvůli zvýšení dechové frekvence, což přispívá k další svalové únavě, zhoršení dušnosti a strachu (Smolíková, Máček, 2010; Vondra, 2017).
Možnosti ovlivnění kašle
Mechanická insuflace – exsuflace
V akutní fázi neurologického onemocnění bývají síla a napětí svalů, krom jiného i dechových a posturálních, nízké a není výjimkou, že pacientova aktivní spolupráce je omezená (Asehnoune, Roquilly, Cinotti, 2018; Galeiras Vázquez et al., 2013). V takovém případě je nutná mechanická asistence kašle. Lze jí dosáhnout mechanickou insuflací – exsuflací (MIE). Jedná se o dodání pozitivního tlaku do pacientova nádechu s náhlou změnou tlaku do negativních hodnot při výdechu. Tato náhlá a prudká změna tlaků v dýchacích cestách imituje přirozený kašel. Napomáhá při uvolnění, mobilizaci a uvedení sekretu z dolních dýchacích cest až do dutiny ústní, případně lze touto metodou odstranit aspirované sousto (Lahrmann et al., 2003). Kromě toho metodu MIE využíváme na udržení poddajnosti měkkých tkání hrudní stěny a plic. Udržení jejich pružnosti je zásadní prevencí vzniku retrakčního odporu ztěžujícího práci nádechových svalů a způsobujícího dušnost a pokles vitální kapacity plic (Stehling et al., 2015). Pro účely mechanické insuflace – exuflace je v České republice od roku 2009 využíván přístroj CoughAssist a od roku 2012 jeho verze CoughAssist E70, která nabízí širší možnosti funkcí a režimů. Pro terapii je k přístroji zaveden pacientský okruh, který pozůstává z bakteriálního filtru, hadice a obličejové masky. Ta může být dle potřeby nahrazena náustkem nebo tracheostomickou spojkou (Neumannová et al., 2017).
Přístroj CoughAssist E70 lze získat i k domácímu použití, je totiž možná úhrada ze zdravotního pojištění. Pacient však musí splňovat indikační kritéria, tedy musí u něj být prokazatelně přítomná porucha expektorace. Požadavek hodnotí revizní lékař dané zdravotní pojišťovny a po jeho schválení pacient obdrží přístroj od distributora.(obr.1, 2)
Obr. 1. Pacientka na jednotce intenzivní péče po zaškolení samostatně používá přístroj CoughAssist v automatickém režimu s použitím obličejové masky. Přístroj spouští cyklus MIE dle vysledovaného pacientova dechového úsilí. Fotografie byla pořízena s informovaným souhlasem pacientky. 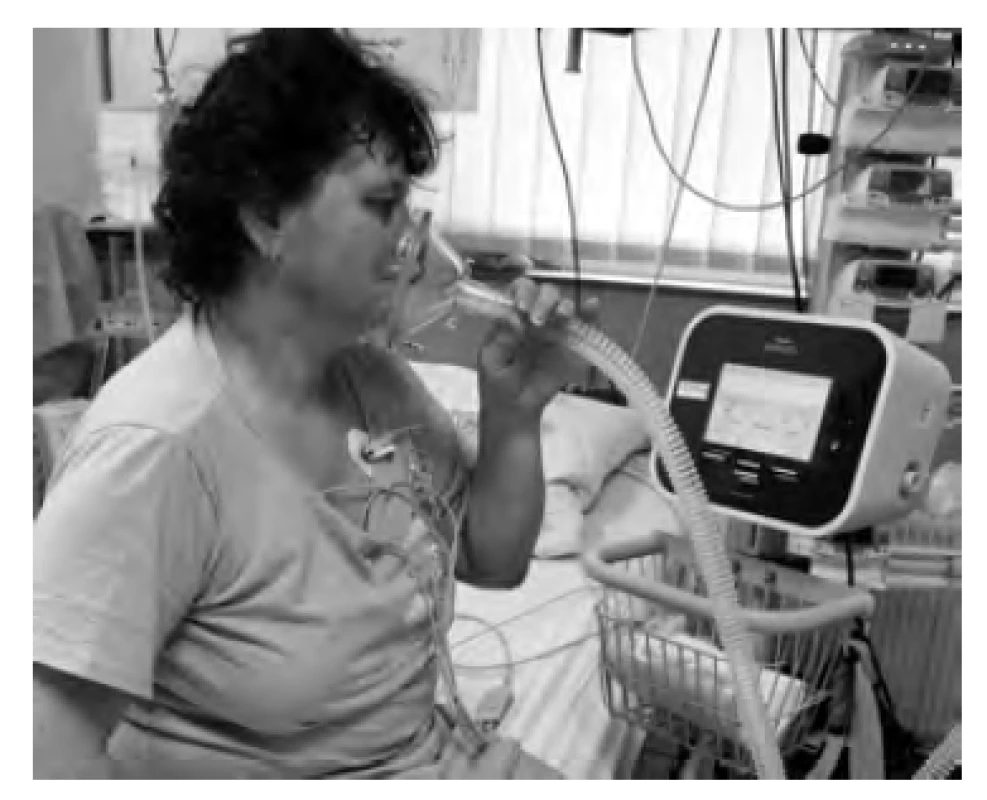
Obr. 2. Mechanická insuflace – exsuflace pomocí přístroje CoughAssist aplikovaná terapeutem v manuálním režimu. Terapeut pomocí klapky na přístroji spouští insuflaci s pacientovým nádechem a exsuflaci s pacientovým výdechem, resp. kašlem. Řídí se přitom pohyby pacientova hrudníku, případně dle domluvné reakce očí pro větší komfort pacienta. Fotografie byla pořízena s informovaným souhlasem pacienta. 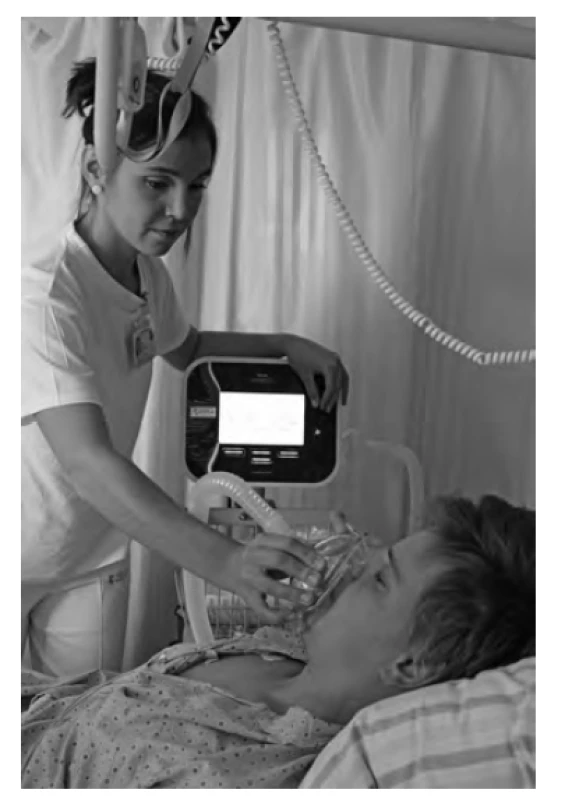
Mechanická insuflace a manuálně asistovaný kašel
Technicky a finančně méně náročná metoda, která však u nás není příliš využívána, je Lung Volume Recruitment (LVR). Jde o mechanickou insuflaci, která je do pacientových plic přiváděna ambuvakem spojeným s jednocestně usměrněnou chlopní. Nutná je však plná spolupráce pacienta. Po maximálním možném volném nádechu pacienta a krátké preexpirační pauze přivádíme do plic další objem vzduchu obličejovou maskou a výše uvedeným systémem. Větší nadechnutý objem vzduchu umožní vyšší výdechový průtok, který má potenciál odstranit sekret z dýchacích cest (Pinto, de Carvalho, 2014; Bach et al., 2008). Tuto techniku lze doplnit manuálním tlakem na hrudní stěnu, který podpoří sílu kontrakce břišních svalů a tím může navýšit výdechový průtok. Manuální tlak vyvíjený na pacientovu dolní hrudní stěnu však musí být přiměřený a zkoordinovaný s pacientovým dechovým cyklem. To vyžaduje jistou zručnost osoby, která techniku provádí (Bach, 2004) (obr.3).
Obr. 3. Příslušenství k Lung volume recruitment se skládá z označeného ambuvaku, který není určen pro resuscitaci. Ten je spojený s jednocestně usměrněnou chlopní a trubicí, kterou s použitím filtru lze zakončit obličejovou maskou nebo náustkem v případě použití nosního klipu.2 
V rámci respirační fyzioterapie známe i další techniky a pomůcky, které napomáhají mobilizaci a eliminaci bronchiálního sekretu a podílejí se tak na redukci a prevenci plicních komplikací. Jsou to například techniky autogenní drenáž nebo kontrolovaný kašel či huffing. U všech těchto technik učíme pacienta vědomě a koordinovaně vydechovat přes otevřenou hlasivkovou štěrbinu pro eliminaci nadbytečného odporu vydechovanému proudu vzduchu, a tedy pro snížení únavnosti dechových svalů během kašle. Využívají se přitom různé délky expiria a inspiria, preexpirační a preinspirační pauzy (Smolíková, Máček 2010). Bližší popis technik není předmětem tohoto přehledového článku. Mezi pomůcky, které vytváří oscilující odpor vydechovanému vzduchu, čímž pomáhají mobilizaci sekretu z dýchacích cest, patří například Acapella modrá, zelená a Acapella Choice, PARI O-PEP a RC Cornet, pomůcky Shaker Classic, Shaker Deluxe a Shaker Plus. To vše lze podpořit přístrojovou inhalací mukoaktivních léčiv ulehčujících odstraňování hlenů a redukujících hlenovou hypersekreci. Většina z výše uvedených technik však vyžaduje jak aktivní spolupráci pacienta, tak jistou sílu a vytrvalost dechových svalů (Žurková, 2012). Proto mají tyto techniky při práci s neurologickým pacientem své limitace (obr.4).
Obr. 4. Pomůcky tvořící oscilující odpor vydechovanému proudu vzduchu Acapella (vlevo) a Shaker Classic (vpravo). 
Techniky tréninku dechových svalů
Z dlouhodobého hlediska je důležité, aby docházelo k postupnému zvýšení síly a kondice dechových svalů a tím k trvalému zlepšení efektivity kašle, zmírnění dušnosti a ke snížení celkových nároků na dechovou práci (Plowman et al., 2019). Dechové svaly mohou být trénovány stejně jako jakékoliv jiné příčně pruhované kosterní svaly. Trénink dechových svalů používá stejné principy, jakými jsou specifita, intenzita, frekvence a délka trvání. Vzhledem k obecným principům zatížení by měla intenzita cvičení převyšovat aktuální kapacitu svalů a tím ji má potencovat. To znamená, že prvotně zadaná intenzita musí být v průběhu času upravována. Délka trvání zátěže a frekvence cvičení určuje a podmiňuje délku trvání a míru odpovědi na trénink. Ukončením pravidelného cvičení se postupně ztrácejí získané benefity, což je principem dekondice (Pinto and Carvalho, 2014; Walterspacher et al., 2018). Posilování dechových svalů se tedy pro pacienty s chronickým, případně chronicky progredujícím neurologickým onemocněním často stává dlouhodobým až celoživotním programem.
Dechové svaly lze posilovat několika způsoby. Většina technik pro trénink dechových svalů využívá odpor kladený nadechovanému nebo vydechovanému proudu vzduchu. Odporovat lze i dechovým pohybům hrudního koše, například tahem pružné gumy (Ramsook et al., 2016). Odpor nadechovanému nebo vydechovanému proudu vzduchu můžeme klást prostým našpulením rtů (Seo, Hwan, Park, 2017). Tento odpor však není specifický a neumíme ho s jistotou dávkovat. V rámci respirační fyzioterapie využíváme dechové trenažéry, které kladou odpor toku vzduchu a zároveň poskytují pacientovi zpětnou vazbu o jeho dechovém úsilí. Jiné pomůcky mají posuvnou stupnici zátěže, a tak lze pacientovi specificky, dle typu tréninku, nastavovat odpor v cmH2O (Neumannová, Kolek, 2012). Walterspacher et al. ve své studii zjišťovali, které svaly se v jednotlivých typech vybraných dechových tréninků aktivují predominantně a v jakém pořadí. Jedním ze závěrů studie bylo, že instrukce podávané pacientovi o tom, jakým způsobem má cvičení provádět, a pacientovo pochopení podaných instrukcí do velké míry ovlivňují zapojení jednotlivých dýchacích svalů v rámci dechového cyklu při provádění cvičení. Proto je velmi důležité kontrolovat, jakým způsobem je cvičení prováděno k docílení žádaného terapeutického efektu na specifických svalových skupinách (Walterspacher et al., 2018).
Cvičení k obnově dechového vzoru
Pomůcky, jako například Triflo, DHD Coach 2 nebo Flow-Ball, používáme k reedukaci dechového stereotypu, který je potřebný k ekonomizaci dechové práce. Dechový vzor a stereotyp se dýcháním s trenažérem stává uvědomělým, tedy kortikálně řízeným. Většina těchto pomůcek funguje na principu zpětné vazby. Pacient má za úkol například silou svého nádechu vytáhnout kuličky ve sloupcích směrem nahoru nebo výdechem vytlačit rysku do zadané polohy. Ke zdárnému splnění zadaného úkolu musí být pacient schopen regulovat délku a sílu svého dechu, a to za plné kontroly dechového stereotypu a dechové vlny, tedy pořadí zapojení svalů a rozvíjení hrudníku (Neumannová, Kolek, 2012; Smolíková, Máček, 2010) (obr.5,6,7).
Obr. 5. Pacientka cvičí s nádechovou pomůckou DHD Coach 2, která funguje na principu zpětné vazby a slouží tak k reedukaci dechového stereotypu. Fotografie byla pořízena s informovaným souhlasem pacientky. 
Obr. 6. Pacientka cvičí s nádechovou pomůckou Triflo, která funguje na principu zpětné vazby a slouží tak k reedukaci dechového stereotypu. Fotografie byla pořízena s informovaným souhlasem pacientky. 
Obr. 7. Plynulost a koordinaci svého výdechu pacientka kontroluje a řídí dle výšky vyfouknutého balónku s použitím výdechové pomůcky Flow-Ball. Fotografie byla pořízena s informovaným souhlasem pacientky. 
Specifický trénink dechových svalů
V České republice se ke specifickému posilování dechových svalů již 14 let využívají dechové trenažéry Threshold positive expiratory pressure (PEP) a Threshold inspiratory muscle trainer (IMT). Pomocí posuvné stupnice zátěže, která je na pomůckách uvedena v jednotkách cmH2O, lze individuálně nastavit žádaný odpor pro posílení výdechu v případě Threshold PEP, nebo pro posílení nádechu v případě Threshold IMT. Intenzitu zátěže volíme na základě vyšetření maximálního nádechového tlaku (PImax) a maximálního výdechového tlaku (PEmax), ale i podle toho, zda je záměrem tréninku budování svalové síly nebo vytrvalosti. Pro vytrvalostní trénink volíme nižší intenzitu cvičení po delší časový úsek a naopak, pro silový trénink volíme vyšší intenzitu zátěže po kratší dobu. Intenzita odporu pro vytrvalostní trénink dechových svalů se má pohybovat mezi 15–30 % naměřené hodnoty maximálních ústních tlaků. Pro silový trénink se začíná s hodnotami od 30 % naměřené hodnoty maximálních ústních tlaků a spolu s rostoucími hodnotami maximálních ústních tlaků zvyšujeme i odpor kladený trenažérem (Neumannová et al., 2014). V případě závažnějších neurologických stavů však naměřené hodnoty ústních tlaků můžou být velmi nízké. Intenzitu cvičení tehdy přizpůsobujeme aktuálnímu zdravotnímu stavu pacienta a jeho subjektivním pocitům. Během tréninku se pacientovi nesmí zhoršit dechové obtíže, stejně tak se nesmí objevit tlak nebo bolesti hlavy. Naopak, když stupnice zátěže poskytovaná pomůckou Threshold PEP již neumožňuje další zvyšování odporu, lze využít pomůcku EMST150 , na které je zátěž možné stupňovat až do hodnot 150 cmH2O. Hlavním kritériem však je, aby byl pacient schopen proti odporu trenažéru udržet správný dechový stereotyp. Tyto pomůcky lze použít v různých polohách při nezměněném odporu nadechovaného nebo vydechovaného vzduchu. Pacient k trenažéru dostává náustek a nosní klip jako základní a nejpoužívanější příslušenství. V případě oslabení mimických svalů, kdy pacient není schopen obemknout náustek ústy, lze využít i obličejovou masku. Na lůžkách intenzivní péče je možnost nasadit trenažér Threshold PEP/IMT na tracheostomickou kanylu (Neumannová, Kolek, 2012) (obr.8,9).
Obr. 8. Dechové trenažéry Threshold positive expiratory pressure (PEP), vlevo, a Threshold inspiratory muscle trainer (IMT), vpravo, pro použití s náustkem a nosním klipem. 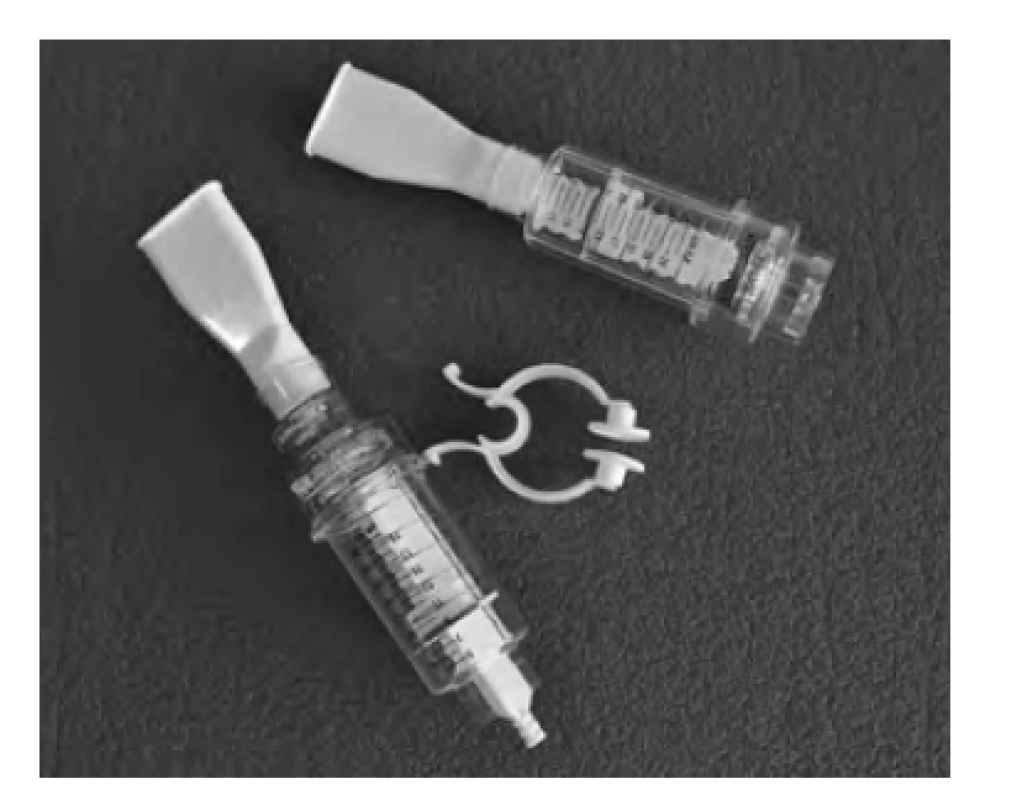
Obr. 9. Threshold positive expiratory pressure (PEP) pro použití s obličejovou maskou. 
Cílem terapie, tedy cvičení s pomůckou Threshold IMT, je zvýšit sílu nádechových svalů pro eliminaci dušnosti v klidu, při mluvení a při fyzické zátěži (McDonald, Stiller, 2019; Pinto, de Carvalho, 2013). Posilování výdechových svalů pomocí trenažéru Threshold PEP může zlepšit mobilitu bronchiální sekrece a usnadnit expektoraci koaktivací výdechových svalů. Tímto tréninkem může taktéž dojít ke zlepšení bulbární symptomatologie (Lahrmann et al., 2003). Silově podpořený výdech pomáhá překonat odpor vytvářený hlasivkami a dutinou ústní při artikulaci a umožňuje tak tvorbu plynulé a zvučné řeči (Neumannová, Kolek, 2012). Posílení břišních svalů dále přispívá ke zlepšení aktivního a vzpřímeného držení těla (Obayashi et al., 2012). Všechny z uvedených typů cvičení dechových svalů mohou ovlivnit a zlepšit rozvíjení hrudníku prostřednictvím zdůraznění exkurzí dechových pohybů v průběhu cvičení (obr.10).
Obr. 10. Pacientka vydechuje proti odporu trenažéru Threshold PEP, přičemž se snaží udržet správné posturální nastavení. Fotografie byla pořízena s informovaným souhlasem pacientky. 
Závěr
Dýchání je jednou ze základních životních funkcí. Pro člověka je tento děj sice automatický a samozřejmý, nicméně v situacích, kdy dochází k jeho selhávání, si uvědomujeme, kolik dalších funkcí v těle podmiňuje. Proto se stává oblastí zájmu mnoha zdravotnických oborů. Respirační fyzioterapie nabízí velký počet technik a pomůcek, které lze u pacientů s neurologickým onemocněním použít ke zmírnění dechových obtíží. Na základě kineziologického a spirometrického vyšetření fyzioterapeut vyhodnotí, která z pomůcek může danému pacientovi v dané situaci pomoci. Lékař, tedy neurolog nebo pneumolog, vyloučí možné kontraindikace a přidružená onemocnění, která by terapii mohla zkomplikovat. Nakonec samotný nácvik práce s pomůckami může provádět jak fyzioterapeut, tak logoped, jelikož benefity dosažené cvičením pak využívají obě odbornosti k dosažení cíle a náplně své terapie. Ideálem komprehensivní rehabilitace je, aby se jednotlivé profese ve svých odbornostech a možnostech terapie navzájem doplňovaly a obohacovaly se ve svých poznatcích. Mezioborová spolupráce je cestou, jak dosáhnout společného cíle, tedy navrácení pacienta do jeho přirozeného prostředí a k jeho obvyklým aktivitám.
Práce byla podpořena z prostředků MZ ČR – RVO (FNBr, 65269705)
Mgr. Daniela Botiková1,2
1 Rehabilitační oddělení Fakultní nemocnice Brno
2 Neurologická klinika Lékařské fakulty Masarykovy univerzity a Fakultní nemocnice Brno
FN Brno, Jihlavská 20, 625 00 Brno, tel.: 532 236 061
Zdroje
- ASEHNOUNE, K., ROQUILLY, A., CINOTTI, R. Respiratory Management in Patients with Severe Brain Injury. Critical Care (London, England.). 2018, 22(1):76.
- BACH, J. Don’t Forget the Abdominal Thrust. Chest. 2004, 126 : 1388–89; author reply 1389.
- BACH, J. R., MAHAJAN K., LIPA, B., SAPORITO, L., GONCALVES, M. a KOMAROFF, E. Lung Insufflation Capacity in Neuromuscular Disease. American Journal of Physical Medicine & Rehabilitation. 2008, 87(9):720–25.
- BENDITT, J. O. The Neuromuscular Respiratory System: Physiology, Pathophysiology, and a Respiratory Care Approach to Patients. Respiratory Care. 2006, 51(8):829–37; discussion 837–839.
- BENDITT, J. O. Pathophysiology of Neuromuscular Respiratory Diseases. Clinics in Chest Medicine. 2018, 39(2):297–308.
- GALEIRAS VÁZQUEZ, R., RASCADO, S. P., FARINA, M. M., MARQUES, A. M. a VELASCO, M. E. F. Respiratory Management in the Patient with Spinal Cord Injury. BioMed Research International. 2013 : 168757.
- KANG, S. W. a BACH, J. R. Maximum Insufflation Capacity: Vital Capacity and Cough Flows in Neuromuscular Disease. American Journal of Physical Medicine & Rehabilitation. 2000, 79(3):222–27.
- KANG, S. W., SHIN, J. C., PARK, C. I, MOON, J. H., RHA, D. W. a CHO D. Relationship between Inspiratory Muscle Strength and Cough Capacity in Cervical Spinal Cord Injured Patients. Spinal Cord. 2006, 44(4):242–48.
- KAPANDJI, I. A. The Physiology of the Joints: The Spinal Column, Pelvic Girdle and Head 6th Edition. New York: Churchill Livingstone. 2008. ISBN-10 : 0702029599.
- KATZ, S., ARISH, N., ROKACH, A., ZALTZMAN, Y. a MARCUS, E.-L. The Effect of Body Position on Pulmonary Function: A Systematic Review. BMC Pulmonary Medicine. 2018, 18(1):159.
- KOLÁŘ, P., SULC, J., KYNCL, M., SANDA, J., NEUWIRTH J., BOKARIUS, A. V., KRIZ, J.a KOBESOVA, A. Stabilizing Function of the Diaphragm: Dynamic MRI and Synchronized Spirometric Assessment. Journal of Applied Physiology. 2010, 109(4):1064–71.
- KOLÁŘ, P. et al. Rehabilitace v klinické praxi. Praha: Galén. 2009. ISBN 978-80-7262-657-1.
- LAHRMANN, H., WILD, M., ZDRAHAL, F. a GRISOLD, W. Expiratory Muscle Weakness and Assisted Cough in ALS. Amyotrophic Lateral Sclerosis and Other Motor Neuron Disorders: Official Publication of the World Federation of Neurology, Research Group on Motor Neuron Diseases. 2003, 4(1):49–51.
- LEE, K. a RINCON, F. Pulmonary Complications in Patients with Severe Brain Injury. Critical Care Research and Practice. 2012 : 207247.
- McDONALD, T. a STILLER, K. Inspiratory Muscle Training Is Feasible and Safe for Patients with Acute Spinal Cord Injury. The Journal of Spinal Cord Medicine. 2019, 42(2):220–27.
- NEUMANNOVÁ, K., DOUŠOVÁ, T., SEDLÁK, V., ZATLOUKAL, J. a KOS, S. Doporučený postup České pneumologické a ftizeologické společnosti a České společnosti dětské pneumologie pro dlouhodobou domácí léčbu poruch expektorace pomocí přístroje CoughAssist. Cesk Slov Neurol N. 2017, 80/113(4): 480–484. doi: 10.14735/amcsnn2017480.
- NEUMANNOVÁ, K., ZATLOUKAL, J. a KOBLÍŽEK, V. Doporučený postup plicní rehabilitace. 2014. Dostupné na http://www.pneumologie.cz/guidelines/
- NEUMANNOVÁ, K. a KOLEK, V. Asthma bronchiale a chronická obstrukční plicní nemoc Možnosti komplexní léčby z pohledu fyzioterapeuta. Praha: Mladá fronta. 2012. ISBN 978-80-204-2617-8.
- OBAYASHI, H., URABE, Y., YAMANAKA, Y. a OKUMA, R,. Effects of Respiratory-Muscle Exercise on Spinal Curvature. Journal of Sport Rehabilitation. 2012, 21(1):63–68.
- PASPARAKI, E., BIBAKI, E., MELETIS, Y. a FERDOUTSIS, E. Neuromuscular Diseases and Respiratory System. 2017, 30(3):12.
- PINTO, S. a DE CARVALHO, M. Can Inspiratory Muscle Training Increase Survival in Early-Affected Amyotrophic Lateral Sclerosis Patients? Amyotrophic Lateral Sclerosis & Frontotemporal Degeneration. 2013, 14(2):124–26.
- PINTO, S. a DE CARVALHO, M. Breathing New Life into Treatment Advances for Respiratory Failure in Amyotrophic Lateral Sclerosis Patients. Neurodegenerative Disease Management. 2014, 4(1):83–102.
- PLOWMAN, E. K., TABOR-GRAY, L., ROSADO, M., VASILOPOULOS, T, ROBISON, R., CHAPIN, J. L., GAZIANO, J., VU, T. a GOOCH, C. Impact of Expiratory Strength Training in Amyotrophic Lateral Sclerosis: Results of a Randomized, Sham-Controlled Trial. Muscle & Nerve. 2019, 59(1):40–46.
- RAMSOOK, A. H., KOO, R., MOLGAT-SEON, Y., DOMINELLI, P. B., SYED, N., RYERSON, CH. J., SHEEL, A. W. a GUNTTE, J. A. Diaphragm Recruitment Increases during a Bout of Targeted Inspiratory Muscle Training. Medicine and Science in Sports and Exercise. 2016, 48(6):1179–86.
- REID, W. D., BROWN, J. A., KONNYU K. J., RURAK, J. M. E. a SAKAKIBARA, B. M. Physiotherapy Secretion Removal Techniques in People with Spinal Cord Injury: A Systematic Review. The Journal of Spinal Cord Medicine. 2010, 33(4):353–70.
- SEO, K. CH., HWAN, P. S. a PARK, K. Y. The Effects of Inspiratory Diaphragm Breathing Exercise and Expiratory Pursed-Lip Breathing Exercise on Chronic Stroke Patients’ Respiratory Muscle Activation. Journal of Physical Therapy Science. 2017, 29(3):465–69.
- SHARMA, R. and WOLFE, L. Use of Non-Invasive Ventilation in Neuromuscular Disease. Current Sleep Medicine Reports. 2017, 3(4):290–98.
- SMOLÍKOVÁ, L., MÁČEK, M. Respirační fyzioterapie a plicní rehabilitace. Národní centrum ošetřovatelství a nelékařských zdravotnických oborů. 2010. ISBN 978-80-7013-527-3.
- STEHLING, F., BOUIKIDIS, A., SCHARA, U. a MELLIES, U. Mechanical Insufflation/Exsufflation Improves Vital Capacity in Neuromuscular Disorders. Chronic Respiratory Disease. 2015, 12(1):31–35.
- SUAREZ, A., PESSOLANO, F. A., MONTEIRO, S., FERREYRA, G., CAPRIA, M. E., MESA, L., DUBROVSKY, A. a DE VITO E. Peak Flow and Peak Cough Flow in the Evaluation of Expiratory Muscle Weakness and Bulbar Impairment in Patients with Neuromuscular Disease. American Journal of Physical Medicine & Rehabilitation / Association of Academic Physiatrists. 2002, 81 : 506–11.
- DE TROYER, A., KELLY, S. a ZIN, W. A. Mechanical Action of the Intercostal Muscles on the Ribs. Science. 1983, 220(4592):87–88.
- VONDRA, V. Dušnost: problém mnoha oborů. Mladá fronta. 2017. ISBN 978-80-204-4610-7.
- WALTERSPACHER, S., PIETSCH, F., WALKER, D. J., ROCKER, K. a KABITZ, H. J. Activation of Respiratory Muscles during Respiratory Muscle Training. Respiratory Physiology & Neurobiology. 2018, 247 : 126–32.
- ŽURKOVÁ, P., SKŘIČKOVÁ, J. Přehled dechových pomůcek pro hygienu dýchacích cest v praxi. Medicína pro praxi. 2012, 5 : 250-254. ISSN 1214-8687.
Štítky
Logopedie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseListy klinické logopedie
Nejčtenější tento týden
2019 Číslo 2- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Syndrom Noonanové: etiologie, diagnostika a terapie
- Condylomata accuminata a jejich prevence i léčba
- Orální lichen planus v kostce: Jak v praxi na toto multifaktoriální onemocnění s různorodými symptomy?
- Fyzioterapie u pacientů s Parkinsonovou nemocí
-
Všechny články tohoto čísla
- VYUŽITÍ TESTU OROFACIÁLNÍ PROFIL K DETAILNÍ DIAGNOSTICE OROFACIÁLNÍ OBLASTI U DOSPĚLÝCH S DIAGNÓZOU ZÍSKANÉ MOTORICKÉ ŘEČOVÉ PORUCHY
- EDITORIAL
- TRÉNINK KOGNITIVNÍCH FUNKCÍ U PACIENTA PO KRANIOCEREBRÁLNÍM PORANĚNÍ Z POHLEDU ERGOTERAPEUTA
- MOŽNOSTI RESPIRAČNÍ FYZIOTERAPIE U PACIENTŮ S NEUROLOGICKÝM ONEMOCNĚNÍM
- GARANCE LOGOPEDICKÉ A PSYCHOLOGICKÉ PÉČE V KOMPLEXNÍ NEUROREHABILITAČNÍ PÉČI U PACIENTŮ SE ZÍSKANÝM POŠKOZENÍM MOZKU – KRANIOPROGRAM
- KRANIOCEREBRÁLNE PORANENIE – KAZUISTIKA
- NEUROPSYCHOLOGICKÁ REHABILITACE U DĚTÍ S TRAUMATICKÝM POŠKOZENÍM MOZKU
- KOMPLEXNÍ REHABILITAČNÍ PÉČE U DÍVKY SE ZÍSKANÝM POŠKOZENÍM MOZKU
- LEHKÉ MOZKOVÉ PORANĚNÍ
-
PO VÝBORNÉ AKUTNÍ PÉČI U NÁS ČASTO NEPŘICHÁZÍ STEJNĚ KVALITNÍ PÉČE NÁSLEDNÁ
ROZHOVOR S JANOU DOBRKOVSKOU, ŘEDITELKOU SDRUŽENÍ CEREBRUM -
JE TO PRO MĚ VELKÁ ŠKOLA TRPĚLIVOSTI, SEBEOVLÁDÁNÍ A NACHÁZENÍ MALÝCH KAŽDODENNÍCH RADOSTÍ
ROZHOVOR S MANŽELKOU PACIENTA PO KRANIOTRAUMATU -
VÍTANÁ POMOC LOGOPÉDOM PRACUJÚCIM S DEŤMI V OBLASTI RANEJ INTERVENCIE
RECENZIA MONOGRAFIE ROZVOJ KOMUNIKAČNÍCH A JAZYKOVÝCH SCHOPNOSTÍ OD BARBORY ČERVENKOVÉ1 -
RECENZE KNIHY
MOTOR SPEECH DISORDERS: DIAGNOSIS AND TREATMENT OD DONALDA FREEDA -
POKROK SE NEDÁ ZASTAVIT ANI V NAŠEM OBORU, KDO CHCE BÝT ÚSPĚŠNÝ, MUSÍ JÍT S DOBOU
ROZHOVOR S PŘEDSEDKYNÍ AKL ČR PAEDDR. IRENOU CUDLÍNOVOU - SOUČASNÉ POŽADAVKY NA VČASNOU DIAGNOSTIKU A LÉČBU VROZENÉ OBOUSTRANNÉ VELMI TĚŽKÉ VADY SLUCHU
- SOUČASNÉ MOŽNOSTI TELEREHABILITACE U PACIENTŮ S AFÁZIÍ
- JAKOŚĆ ŻYCIA DOROSŁYCH OSÓB Z JĄKANIEM – IMPLIKACJE DLA PRAKTYKI LOGOPEDYCZNEJ
- KVALITA ŽIVOTA KOKTAVÝCH – IMPLIKACE PRO KLINICKOU PRAXI
- PŘEHLED VYBRANÝCH NOVĚ VYTVOŘENÝCH A ADAPTOVANÝCH DIAGNOSTICKÝCH NÁSTROJŮ PRO OSOBY S NARUŠENOU KOMUNIKAČNÍ SCHOPNOSTÍ
- Listy klinické logopedie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- LEHKÉ MOZKOVÉ PORANĚNÍ
- KRANIOCEREBRÁLNE PORANENIE – KAZUISTIKA
- TRÉNINK KOGNITIVNÍCH FUNKCÍ U PACIENTA PO KRANIOCEREBRÁLNÍM PORANĚNÍ Z POHLEDU ERGOTERAPEUTA
- MOŽNOSTI RESPIRAČNÍ FYZIOTERAPIE U PACIENTŮ S NEUROLOGICKÝM ONEMOCNĚNÍM
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




