-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Možnosti ovlivnění diplopie při paralytickém strabizmu konzervativní léčbou
The Effect of Conservative Therapy on Diplopia in Patients with Paralytic Strabismus
Aim:
To evaluate efficacy of pleoptic and orthoptic therapy combined with a home rehabilitation program with a support of a specifically ‑ developed software in patients with ocular motility disorder and diplopia.Methods:
Our study involved 86 adult patients with ocular motility disorder and diplopia (33 with rehabilitation – a study group, 53 without any rehabilitation – a control group). The causes of ocular motility disorders included cerebrovascular accident, craniocerebral trauma and vascular disease. A comprehensive ophthalmological and orthoptic examination were performed in all patients. The Hess ‑ Lancaster screen tests were performed to objectify ocular motility disorder with diplopia. Follow‑up period ranged between 3 and 6 months in both groups.Results:
The mean improvement of horizontal deviation in patients with the sixth cranial nerve palsy on one eye was 96.8% in the study group (p ≤ 0.01) and 28.2% in the control group (p ≤ 0.00001), and it was 73.7% in the study group (p ≤ 0.0008), 36.3% in the control group (p ≤ 0.05) in patients with the third and fourth cranial nerve palsy on one eye. The mean improvement of vertical deviation was 43.5% in the study group (p ≤ 0.002), 19.9% in the control group (p ≤ 0.04).Conclusion:
This study demonstrates greater improvement of deviation and ocular motility deficit in adult patients who underwent the pleoptic and orthoptic therapy combined with a home rehabilitation program.Key words:
paralytic strabismus – diplopia – conservative treatment – rehabilitation
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Autoři: L. Pražáková 1; J. Timkovič 2–4; R. Autrata 3,5; P. Rezek 1; P. Novák 6; L. Bláhová 7
Působiště autorů: Oční oddělení, Oblastní nemocnice Kolín 1; LF OU, Ostrava 2; LF MU, Brno 3; Oční klinika LF OU a FN Ostrava 4; Dětská oční klinika LF MU a FN Brno 5; Katedra kybernetiky, Fakulta elektrotechnická, ČVUT v Praze 6; Neurologické oddělení, Oblastní nemocnice Kolín 7
Vyšlo v časopise: Cesk Slov Neurol N 2015; 78/111(2): 181-187
Kategorie: Původní práce
Souhrn
Cíl:
Zhodnotit efektivitu ambulantního pleopticko‑ortoptického cvičení doplněného o domácí rehabilitaci za pomoci speciálně upraveného softwaru u pacientů s náhle vzniklou okohybnou poruchou a diplopií.Soubor a metodika:
Soubor tvořilo 86 dospělých pacientů (33 rehabilitujících – studijní skupina, 53 nerehabilitujících – kontrolní skupina) s náhle vzniklou okohybnou poruchou a diplopií. Příčinou okohybné poruchy byla cévní mozková příhoda, kraniocerebrální poranění nebo vaskulární onemocnění. U všech pacientů bylo provedeno komplexní oční a ortoptické vyšetření s objektivizací okohybné poruchy a diplopie na Lancasterově a Hessově plátně. Sledovací doba byla u obou skupin v intervalu 3 – 6 měsíců.Výsledky:
Průměrné procentuální zlepšení horizontální úchylky šilhání u pacientů s postižením n. VI na jednom oku bylo 96,8 % (p ≤ 0,01) ve studijní skupině, 28,1 % (p ≤ 0,00001) v kontrolní skupině, s postižením n. III a n. IV na jednom oku 73,7 % (p ≤ 0,0008) ve studijní skupině, 36,3 % (p ≤ 0,05) v kontrolní skupině. Průměrné procentuální zlepšení vertikální úchylky šilhání u pacientů s postižením n. III a n. IV ve studijní skupině bylo 43,5 % (p ≤ 0,002), v kontrolní skupině 19,9 % (p ≤ 0,04).Závěr:
Studie prokázala vyšší procentuální zlepšení velikosti úchylky šilhání a deficitu hybnosti u dospělých rehabilitujících pacientů ve srovnání se spontánní částečnou úpravou okohybné poruchy u pacientů bez léčby. Domácí rehabilitace za pomoci speciálně upraveného softwaru se jeví jako vhodný doplněk ke klasické léčbě ve formě pleopticko‑ortoptických cvičení, která mají nezastupitelné místo v rehabilitaci okohybných poruch nejrůznější etiologie.Klíčová slova:
paralytický strabizmus – diplopie – konzervativní léčba – rehabilitaceÚvod
Výskyt paralytického (inkomitantního) strabizmu je v populaci mnohem nižší, než je tomu u strabizmu dynamického. Literatura uvádí jeho výskyt v dospělé populaci u 30 – 40 % strabujících dospělých ve srovnání s 5 – 10 % v dětské populaci [1 – 4]. Častější výskyt u dospělých je dán nejspíše vyšším výskytem kraniocerebrálních poranění a některých celkových onemocnění, která představují predisponující faktor vedoucí ke vzniku okohybné poruchy.
Nejčastějšími příčinami paralytického strabizmu u dospělých jsou cévní mozkové příhody a poruchy cévního zásobení u některých celkových onemocnění, které jsou charakterizovány mikroangiopatií (diabetes mellitus, ateroskleróza a arteriální hypertenze), kraniocerebrální poranění při úrazech a nádory mozku. Dalšími možnými společnými příčinami jsou aneuryzmata, jež se uvádějí jako samostatná skupina. Z patofyziologického hlediska se na vzniku paretického šilhání nejčastěji podílí poranění šestého hlavového nervu, což je dáno jeho dlouhým intrakraniálním průběhem. Komprese nebo jeho případné roztržení je obvyklé u fraktur baze lební, u krvácení ze sinus petrosus, u nádorů mozku nebo při vzestupu intrakraniálního tlaku nejrůznější etiologie. Jeden z nejvíce frekventovaných mechanizmů, který vede k postižení třetího hlavového nervu, je ischemie. Ta je příčinou charakteristického klinického obrazu obrny n. oculomotorius šetřící zornici. Traumatické léze, které jsou nejčastější příčinou poranění čtvrtého hlavového nervu, jsou často ve spojení s frakturami očnice a lebeční spodiny [5 – 11].
Samostatnou a specifickou kapitolu představují latentní formy šilhání, tzv. heteroforie, jež mohou za určitých okolností přejít do šilhání manifestního. Toto náhle vzniklé manifestní šilhání bývá doprovázeno dvojitým viděním, které může za určitých okolností způsobovat, zejm. u nezkušených oftalmologů, diagnostické rozpaky. Příčinami náhlé manifestace latentního šilhání mohou být celková anestezie, lumbální punkce nebo neuroinfekce. Na rozdíl od typického paralytického strabizmu však bývá motilita bulbů u těchto stavů zcela bez omezení. Diplopie je prokazatelná při ortoptickém rozboru a při vyšetření na Hessově nebo Lancasterově plátně [12,13].
Diplopie neboli dvojité vidění je nejvíce obtěžující a častokrát jediný subjektivní problém pacienta, který ho přivádí k odbornému vyšetření. Patofyziologickým podkladem vzniku diplopie je promítání obrazu pozorovaného předmětu na disparátní místa sítnice obou očí v různé prostorové lokalizaci. Změny v postavení očí u čerstvých okohybných poruch způsobují špatnou lokalizaci objektů v prostoru – past pointing [14 – 16].
Terapeutické možnosti ovlivnění paralytického strabizmu, zejm. v prvních měsících vzniku potíží, jsou velice omezené. Léčba je závislá na příčině, stupni poškození a době, která uplynula od vzniku okohybné poruchy. Jejím cílem je zrušení subjektivně špatně snášené diplopie. Nejčastějšími prostředky vedoucími k symptomatickému ovlivnění diplopie v prvních měsících od vzniku potíží jsou ortoptická cvičení, okluze a prizmatická korekce fólií nebo brýlovými skly. Chirurgická intervence s cílem ovlivnit postavení očí, a tím i diplopie, je indikována až po stabilizaci velikosti úchylky šilhání, obvykle ne dříve než 12 měsíců od vzniku potíží [11,14,17 – 21].
Od roku 2010 používáme na Očním oddělení Oblastní nemocnice Kolín pleopticko‑ortoptický počítačový program vyvinutý Ing. Petrem Novákem, Ph.D. ve spolupráci s ortoptickou sestrou Libuší Kozelkovou. Program je vytvořen na základě tradičních pleopticko‑ortoptických cvičení, která jsou převedena do softwarové podoby. Soubory úloh jsou zaměřeny na diagnostiku poruch jednoduchého binokulárního vidění a jejich následnou rehabilitaci.
Cílem předložené práce je zhodnotit efektivitu a možnosti ambulantního pleopticko‑ortoptického cvičení doplněného o domácí rehabilitaci za pomoci speciálně upraveného softwaru u pacientů s náhle vzniklou okohybnou poruchou doprovázenou subjektivně špatně snášenou diplopií.
Soubor a metodika
Charakteristika studijní skupiny
Do studijní skupiny prospektivního hodnocení byli zařazeni dospělí pacienti, kteří byli vyšetřeni a léčeni pro paralytický strabizmus s diplopií na Očním oddělení Oblastní nemocnice Kolín v době od 1. ledna 2010 do 31. září 2013. Do studijní skupiny byli zařazeni pacienti, kteří v daném období splňovali následující inkluzní kritéria: délka trvání potíží max. šest měsíců před prvním očním vyšetřením, velikost úchylky šilhání na postiženém oku do 20 stupňů (40 prizmatických dioptrií), příčinami okohybné poruchy byla cévní mozková příhoda (CMP), vaskulární onemocnění (diabetes mellitus, ateroskleróza, arteriální hypertenze a aneuryzmata) a kraniocerebrální poranění (KCP). Do souboru byli zařazeni pouze pacienti bez chirurgické intervence na okohybných svalech. Primárně byli vyloučeni ze souboru pacienti s diplopií při endokrinní orbitopatii, u blow ‑ out fraktur a myositid. Příčiny dvojitého vidění jsou u těchto skupin onemocnění natolik specifické, že je nelze ovlivnit jen konzervativními ortoptickými metodami.
U všech pacientů ve studijní skupině bylo provedeno komplexní oční vyšetření zahrnující vyšetření refrakce, vizu do dálky a blízka, změření nitrooční tenze, vyšetření předního a zadního segmentu biomikroskopicky v arteficiální mydriáze. Rozbor okohybné poruchy zahrnoval kompletní ortoptické vyšetření – vyšetření postavení očí, motility, fixace, akomodace a konvergence, vyšetření binokulárních funkcí v prostoru pomocí Worthových světel a Bagoliniho skel, velikosti úchylky šilhání v prizmatických dioptriích a na troposkopu. Okohybná porucha byla hodnocena na Hessově plátně v digitální podobě. U všech pacientů byla normální retinální korespondence. U žádného z pacientů s obrnou n. III nebyla přítomna úplná ptóza horního víčka, která by znemožňovala následnou pleopticko‑ortoptickou rehabilitaci. Všichni pacienti ze studijní skupiny absolvovali celkově 10 návštěv ve dvou cyklech klasického ambulantního pleopticko‑ortoptického cvičení, které bylo doplněno o cvičení na počítačovém rehabilitačním programu. Návštěvy probíhaly vždy jednou týdně a trvaly standardně půl hodiny. Současně obdržel každý pacient vstupní heslo pro online přístup k rehabilitačnímu softwaru. Tímto způsobem tedy mohli všichni pacienti cvičit také sami v domácím prostředí. Frekvence cviků byla doporučena dvakrát týdně, opět s dobou půl hodiny. Výsledky byly automaticky zaznamenány a vyhodnocovány online pleopticko‑ortoptickým rehabilitačním softwarem.
Charakteristika kontrolní skupiny
Retrospektivní analýzou zdravotní dokumentace byli do kontrolní skupiny zařazeni pacienti s paralytickým šilháním a diplopií, kteří byli vyšetřeni na Oční klinice LF OU a FN Ostrava a Dětské oční klinice LF MU a FN Brno v době od 1. 6. 2011 do 31. 5. 2014. U všech pacientů byl kromě kompletního očního vyšetření proveden komplexní ortoptický rozbor zahrnující vyšetření na troposkopu, prizmaty, barevnými filtry, Bagoliniho skly a pomocí Worthových světel. Okohybná porucha byla objektivizována a dokumentována na Lancasterově plátně. Do kontrolní skupiny byli zařazeni všichni pacienti, kteří z nejrůznějších důvodů odmítli docházet na ambulantní pleopticko‑ortoptické cvičení a zároveň splňovali následující inkluzní kritéria: věk nad 30 let, délka trvání potíží max. šest měsíců před prvním očním vyšetřením, příčinami okohybné poruchy byla cévní mozková příhoda, vaskulární onemocnění nebo kraniocerebrální poranění. Z kontrolního souboru byl vyřazen jeden pacient s protanopií, z důvodu neschopnosti rozeznat červenou značku při vyšetření na Lancasterově plátně. U všech pacientů v kontrolní skupině probíhala rehabilitace výhradně v domácím prostředí bez specifických očních opatření ve smyslu pleopticko‑ortoptických cvičení.
Pro určení statistické významnosti srovnávané velikosti úchylky šilhání a deficitu hybnosti okohybných svalů při vstupním vyšetření a na konci sledovaného období u pacientů v obou skupinách byl použit Studentův t‑test (statistický program Microsoft Office Professional Edition, 2003). Indikátorem statistické významnosti byla hodnota p ≤ 0,05.
Výsledky
Studijní skupina
Studijní skupinu tvořilo 33 dospělých pacientů (19 mužů, 14 žen) s průměrným věkem 55 let (SD ± 14,7; medián 55 let; interval 30 – 85 let) s paretickým šilháním a diplopií. Procentuální zastoupení jednotlivých typů paréz a jejich příčiny s ohledem na věk pacientů v době vzniku okohybné poruchy v přehledu zobrazuje graf 1 a 2.
Graf 1. Procentuální zastoupení jednotlivých typů paréz a jejich kombinace ve studijní skupině. 
Graf 2. Příčiny okohybných poruch ve studijní skupině podle věku. 
CMP – cévní mozková příhoda, KCP – kraniocerebrální poranění. Průměrná délka trvání potíží u pacientů před zařazením do studijního souboru byla 10 týdnů (SD ± 7,6; medián 5 týdnů; interval 1 – 26 týdnů). Průměrná sledovací doba byla tři měsíce (SD ± 0,80; medián 3,2 měsíce; interval 3 – 6 měsíců).
Průměrná velikost primární horizontální úchylky šilhání na postiženém oku naměřené na Hessově plátně při první oční kontrole u pacientů s izolovanou obrnou n. III a n. IV s jednostranným postižením byla 3,5 stupně, na konci sledovaného období 0,9 stupně, vertikální úchylka 0,9 stupně, na konci sledovaného období 0,5 stupně. Rozdíl mezi průměrnými hodnotami primární horizontální a vertikální úchylky šilhání při prvním očním vyšetření a na konci sledovaného období byl statisticky významný (p ≤ 0,0008; resp. p ≤ 0,002).
Průměrná velikost primární úchylky šilhání na postiženém oku naměřené při prvním očním vyšetření na Hessově plátně u pacientů s izolovanou obrnou n. VI s jednostranným postižením byla 5,3 stupně, na konci sledovaného období 0,2 stupně. Rozdíl mezi průměrnými hodnotami byl opět statisticky významný (p ≤ 0,01).
Srovnání průměrných velikostí úchylek šilhání a deficitů hybnosti postiženého oka u jednotlivých okohybných poruch při prvním očním vyšetření a na konci sledovaného období v přehledu zobrazuje tab. 1.
Tab. 1. Porovnání průměrných velikostí úchylek šilhání a defi citů hybnosti postiženého oka ve stupních u jednotlivých okohybných poruch mezi oběma skupinami. 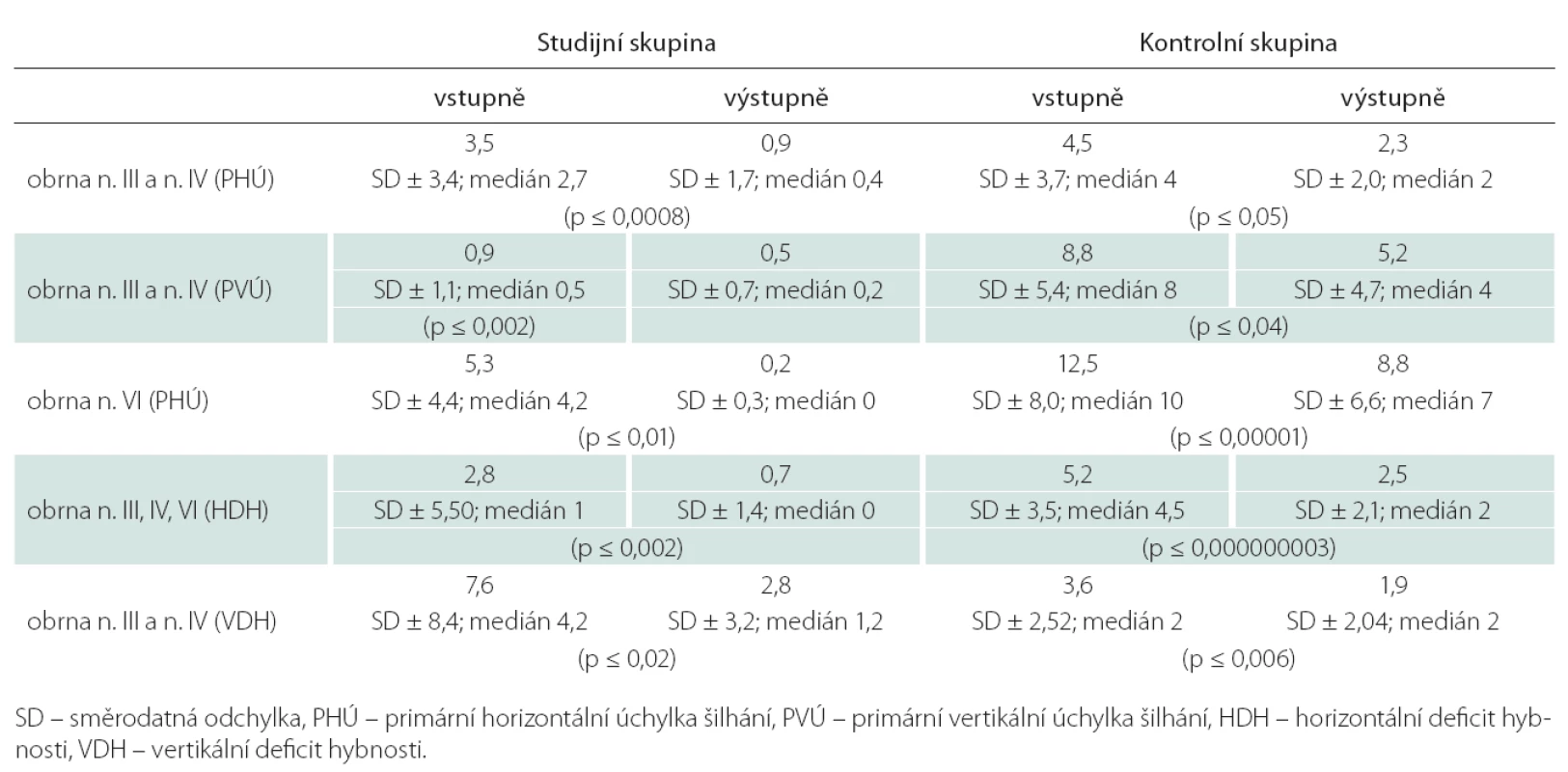
Průměrná velikost deficitu hybnosti postiženého oka ve vertikále při prvním očním vyšetření u pacientů s obrnou n. III a n. IV byla 7,6 stupně, na konci sledovaného období 2,8 stupňů. Rozdíl mezi průměrnými hodnotami byl statisticky významný (p ≤ 0,002). Průměrný deficit hybnosti v horizontále u pacientů s obrnou n. III, n. IV a n. VI byl při prvním očním vyšetření 2,8 stupně, na konci sledovaného období 0,7 stupně. Rozdíl mezi průměrnými hodnotami horizontálního deficitu hybnosti při zařazení do studijní skupiny a na konci sledovaného období byl u těchto pacientů statisticky významný (p ≤ 0,02). Srovnání rozsahu omezení horizontální hybnosti postiženého oka při první oční kontrole a na konci sledovaného období u jednotlivých okohybných poruch v přehledu zobrazuje graf 3.
Graf 3. Srovnání velikosti defi citu hybnosti v horizontálním směru u pacientů ve studijní skupině. 
Kontrolní skupina
Kontrolní skupinu tvořilo 53 pacientů (31 mužů, 22 žen), s průměrným věkem 57 let v době vzniku očních potíží (SD ± 13,0; medián 60 let; interval 32 – 75 let). Procentuální zastoupení jednotlivých typů okohybných poruch a jejich příčiny s přihlédnutím na věk pacientů v přehledu zobrazuje graf 4 a 5. U 40 pacientů (76 %) se jednalo o izolovanou poruchu jednoho okohybného nervu s postižením jednoho oka, v šesti případech (11 %) kombinovanou poruchu dvou okohybných nervů na jednom oku, ve zbylých případech (sedm pacientů, 13 %) se jednalo o kombinovanou poruchu dvou a více okohybných nervů s oboustranným postižením. Průměrná délka trvání potíží u pacientů před zařazením do kontrolní skupiny byla osm týdnů (SD ± 6,5; medián 4 týdny; interval 1 – 24 týdnů). Průměrná sledovací doba byla 4 měsíce (SD ± 1,2; medián 4 měsíce; interval 3 – 6 měsíců).
Graf 4. Procentuální zastoupení jednotlivých typů paréz a jejich kombinace v kontrolní skupině. 
Graf 5. Příčiny okohybných poruch v kontrolní skupině podle věku. 
CMP – cévní mozková příhoda, KCP – kraniocerebrální poranění. Průměrná velikost primární horizontální úchylky šilhání naměřené na Lancasterově plátně při prvním očním vyšetření u pacientů s izolovanou obrnou n. III a n. IV s jednostranným postižením byla 4,5 stupňů, na konci sledovaného období 2,3 stupňů. Rozdíl mezi průměrnými hodnotami primární horizontální úchylky na postiženém oku při prvním očním vyšetření a na konci sledovaného období byl na hranici statistické významnosti (p ≤ 0,05). Průměrná velikost primární vertikální úchylky šilhání naměřené na Lancasterově plátně u těchto pacientů byla 8,8 stupně, na konci sledovaného období 5,2 stupně. Rozdíl mezi průměrnými hodnotami byl statisticky významný (p ≤ 0,04).
Průměrná velikost primární horizontální úchylky šilhání naměřené při prvním očním vyšetření na Lancasterově plátně u pacientů s izolovanou obrnou n. VI s jednostranným postižením byla 12,5 stupně, na konci sledovaného období 8,8 stupně. Rozdíl mezi průměrnými hodnotami byl rovněž statisticky významný (p ≤ 0,00001).
Rozdíl ve velikosti úchylek šilhání a deficitů hybnosti postiženého oka u jednotlivých okohybných poruch při prvním očním vyšetření a na konci sledovaného období v přehledu zobrazuje tab. 1.
Průměrná velikost deficitu hybnosti postiženého oka ve vertikále při prvním očním vyšetření u pacientů s obrnou n. III a n. IV byla 3,6 stupně, na konci sledovaného období 1,9 stupně. Rozdíl mezi průměrnými hodnotami byl statisticky významný (p ≤ 0,006). Srovnání rozsahu omezení horizontální hybnosti postiženého oka při první oční kontrole a na konci sledovaného období u jednotlivých okohybných poruch v přehledu zobrazuje graf 6.Z grafu 6 je patrno zhoršení okohybné poruchy u šesti pacientů, které korespondovalo se zhoršením neurologického deficitu během sledovaného období u pacientů s cévní mozkovou příhodou. Průměrný deficit hybnosti horizontálních svalů u pacientů s obrnou n. III, IV a VI byl při prvním očním vyšetření 5,2 stupně, na konci sledovaného období 2,5 stupně. Rozdíl mezi průměrnými hodnotami horizontálního deficitu hybnosti při zařazení do kontrolní skupiny a na konci sledovaného období byl statisticky významný (p ≤ 0,000000003).
Graf 6. Srovnání velikosti defi citu hybnosti v horizontálním směru u pacientů v kontrolní skupině. 
Studijní versus kontrolní skupina
Srovnání zmenšení velikosti primární úchylky šilhání a zlepšení deficitu hybnosti postiženého oka u jednotlivých typů obrn okohybných nervů mezi oběma skupinami v přehledu zobrazuje tab. 2. Z tab. 2 vyplývá, že k statisticky významnému částečnému zlepšení okohybné poruchy dochází i spontánně bez vlivu rehabilitace. Tuto částečnou spontánní úpravu jsme zaznamenali u všech typů okohybných poruch v zhruba stejném procentuálním zastoupení. Z tab. 2 rovněž vyplývá vyšší procentuální úspěšnost úpravy okohybné poruchy u pacientů, kteří absolvovali ambulantní pleopticko‑ortoptické cvičení, na které navazovala rehabilitace v domácím prostředí prostřednictvím speciálně upraveného online pleopticko‑ortoptického rehabilitačního softwaru. U všech typů okohybných poruch ve studijní skupině jsme prokázali významně vyšší procentuální zlepšení okohybné poruchy ve srovnání se skupinou pacientů se spontánní úpravou bez léčby. Největší vliv rehabilitace lze vypozorovat u pacientů s izolovanou obrnou šestého hlavového nervu, u kterých jsme dosáhli téměř úplné nápravy okohybné poruchy (97% zlepšení). Naopak nejmenší vliv měla rehabilitace na vertikální úchylku šilhání u pacientů s obrnou n. III a n. IV (44% zlepšení).
Tab. 2. Porovnání procentuálního zlepšení primární úchylky šilhání a defi citu hybnosti na postiženém oku u jednotlivých typů obrn okohybných nervů mezi oběma skupinami. 
Diskuze
Problematika rehabilitace okohybných poruch představuje oblast péče na pomezí oftalmologie a neurologie. Pacienti po překonání akutní fáze neurologického onemocnění či kraniocerebrálního poranění obvykle zrehabilitují jenom celkovou motoriku, ale okohybné poruchy jsou bohužel i v současnosti lékaři ponechávány ke spontánní úpravě. Ortoptické cvičení u dospělých pacientů s okohybnou poruchou je v České republice zatím prováděno jen zřídka. Diplopie jako hlavní subjektivní příznak okohybné poruchy je postiženým pacientem velice špatně tolerována. Z tohoto pohledu je rychlá a účinná rehabilitace s případným korigováním zbytkové úchylky šilhání prizmaty pro tyto pacienty zcela zásadní [20].
Od roku 2010 používáme na Očním oddělení nemocnice Kolín pleopticko‑ortoptický počítačový program vytvořený na základě tradičních pleopticko‑ortoptických cvičení, která jsou převedena do softwarové podoby. První pokusy o převedení ortoptických cvičení do počítačové podoby sahají do roku 2007, kdy byly publikovány dvě práce na téma digitalizace Hessova plátna [12,22]. Zároveň byly vytvořeny první počítačové soubory úkolů pro rehabilitaci jednoduchého binokulárního vidění. Bohužel v obou pracích jsou pouze technické parametry bez klinických výstupů na souborech pacientů. V naší studijní skupině absolvovali pacienti jednou týdně klasické ortoptické cvičení. To bylo navíc doplněno o možnost použití ortoptických softwarových cvičení, která mohli pacienti provádět sami v domácím prostředí. Soubor úloh dokáže dobře doplnit klasickou léčbu. Navíc nabízí úlohy nové, na kterých mohou pacienti rehabilitovat binokulární funkce. Pacient má jednoduchý vstup do systému přes domácí počítač, a může tedy kdykoliv „trénovat“. Program se ovládá počítačovou myší, a je tudíž vhodný i pro pacienty s postižením jemné motoriky. Softwarové provedení dovoluje lékaři či ortoptické sestře hodnotit, jak pacient pracuje a jakého zlepšení v čase dosáhl. Výsledky jsou lehce interpretovatelné a dobře porovnatelné.
Diplopie jako hlavní subjektivní problém pacientů s okohybnou poruchou byla u většiny pacientů ve studijní skupině odstraněna nebo alespoň významně zmenšena v relativně krátkém časovém období. Délka rehabilitace a obnovení funkce postiženého okohybného aparátu je značně závislá na podmínkách vzniku strabizmu a celkovém zdravotním stavu pacienta. V obou skupinách jsme prokázali statisticky významné zmenšení úchylky šilhání jak v horizontále, tak vertikále, přičemž ve studijní skupině při relativně kratší době rehabilitace též vyšší procentuální úspěšnost při zmenšení úchylky šilhání postiženého oka. Zásluhou rehabilitace se podařilo v relativně krátké době odstranit nebo alespoň zmenšit velikosti disparace obrazů, s následnou možností korigování zbytkové úchylky šilhání, a tím i diplopie prizmaty. Pacienti subjektivně lépe vnímali možnost aktivně rehabilitovat doma, a tak se podílet na léčbě. Limitem této studie je však relativně malý soubor pacientů s ne zcela přesně srovnatelnou vstupní velikostí úchylky šilhání v době vzniku potíží mezi studijní a kontrolní skupinou. Relativní problém je rovněž ne zcela shodné spektrum jednotlivých typů paréz, jejich příčiny a výskyt u jednotlivých věkových kategorií. Každopádně pro základní srovnání obou skupin pacientů je jejich rozložení pro porovnání dostačující. Pro přesnější zhodnocení velikostí úchylek šilhání v daném období a jejich změny v čase by bylo do budoucna přínosem provést rozsáhlejší multicentrickou studii, která by splňovala tyto požadavky pro přesnější statistické hodnocení.
Do současné doby se nám v naší ani zahraniční literatuře nepodařilo nalézt publikovanou původní práci, která by se zabývala problematikou rehabilitace diplopie při okohybné poruše u dospělých pacientů. Dosud byly publikovány pouze práce zabývající se jednotlivými případy [16]. Srovnání výsledků naší práce pro absenci větších studií věnovaných této problematice bohužel v tuto chvíli tedy není možné.
Závěrem lze konstatovat, že problematika okohybných poruch doprovázených subjektivně špatně tolerovatelnou diplopií je téma aktuální a zasluhuje pozornost nejen oftalmologů, ale také neurologů a vyžaduje úzkou mezioborovou spolupráci. Rehabilitační počítačový program lze v tuto chvíli minimálně doporučit jako doplněk ke klasické léčbě ve formě pleopticko‑ortoptických cvičení, která mají v současné době nezastupitelné místo v rehabilitaci okohybných poruch nejrůznější etiologie.
Přijato k recenzi: 2. 1. 2015
Přijato do tisku: 9. 2. 2015
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Juraj Timkovič
Oční klinika
LF OU a FN Ostrava
17. listopadu 1790
708 52 Ostrava-Poruba
e-mail: timkovic.j@bluepoint.sk
Zdroje
1. Martinez ‑ Thompson JM, Diehl NN, Holmes JM, Mohney BG. Incidence, types, and lifetime risk of adult ‑ onset strabismus. Ophthalmology 2014; 121(4): 877 – 882. doi: 10.1016/ j.ophtha.2013.10.030.
2. Promelle V, Bremond ‑ Gignac D, Milazzo S. Epidemiology of patients undergoing strabismus surgery at adult age: Retrospective study of 221 patients. Acta Ophthalmologica 2013; 91 : 252.
3. Curtis TH, McClatchey M, Wheeler DT. Epidemiology of surgical strabismus in Saudi Arabia. Ophthalmic Epidemiol 2010; 17(5): 307 – 314. doi: 10.3109/ 09286586.2010.508351.
4. Graham PA. Epidemiology of strabismus. Br J Ophthalmol 1974; 58(3): 224 – 231.
5. Brazis PW, Lee AG. Acquired binocular horizontal diplopia. Mayo Clin Proc 1999; 74(9): 907 – 916.
6. Brazis PW, Lee AG. Binocular vertical diplopia. Mayo Clin Proc 1998; 73(1): 55 – 56.
7. Patel S, Holmes J, Hodge D, Burke J. Diabetes and hypertension in isolated sixth nerve palsy: a population‑based study. Ophthalmology 2005; 112(5): 760 – 763.
8. Politzer T, Lenahan D. Double vision caused by neurologic disease and injury. Neurorehabilitation 2010; 27(3): 247 – 254. doi: 10.3233/ NRE ‑ 2010 ‑ 0605.
9. Tamhankar MA, Biousse V, Ying GS, Prasad S, Subramanian PS, Lee MS et al. Isolated third, fourth, and sixth cranial nerve palsies from presumed microvascular versus other causes. Ophthalmology 2013; 120(11): 2264 – 2269. doi: 10.1016/ j.ophtha.2013.04.009.
10. Murchison AP, Gilbert ME, Savino PJ. Neuroimaging and acute ocular motor mononeuropathies. Arch Ophthalmol 2011; 129(3): 301 – 305. doi: 10.1001/ archophthalmol.2011.25.
11. Staubach F, Lagreze WA. Oculomotor, trochlear, and abducens nerve palsies. Ophthalmologe 2007; 104(8): 733 – 746.
12. Wang LP, Yu D, Qiu F, Shen J. A digital diagnosis instrument of hess screen for paralytic strabismus. 1st international conference on bioinformatics and biomedical engineering 2007; 1 : 1234 – 1237.
13. Kosikowski L, Czyzewski A. Computer‑based system for strabismus and amblyopia therapy. International multiconference on computer science and information Technology 2009; 1 : 493 – 496.
14. Dudee J. Diplopia [online]. Available from URL: http:/ / emedicine.medscape.com/ article/ 1214490 – overview.
15. Borchert MS. Principles and techniques of the examination of ocular motility and alignment. In: Miller NR, Newman NJ, Biousse V (eds). Walsh and Hoyt’s clinical neuro‑ophthalmology. 6. ed. Philadelphia: Lippincott Williams 2005 : 887 – 905.
16. Siatkowski RM. The decompensated monofixation syndrome (an American Ophthalmological Society Thesis). Trans Am Ophthalmol Soc 2011; 109 : 232 – 250.
17. Flanders M, Hasan J, Al ‑ Mujaini A. Partial third cranial nerve palsy: clinical characteristics and surgical management. Can J Ophthalmol 2012; 47(3): 321 – 325. doi: 10.1016/ j.jcjo.2012.03.030.
18. Cabrejas L, Hurtado ‑ Ceña FJ, Tejedor J. Predictive factors of surgical outcome in oculomotor nerve palsy. J AAPOS 2009; 13(5): 481 – 484. doi: 10.1016/ j.jaapos.2009.08.008.
19. Yonghong J, Kanxing Z, Wei L, Xiao W, Jinghui W, Fanghua Z. Surgical management of large ‑ angle incomitant strabismus in patients with oculomotor nerve palsy. J AAPOS 2008; 12(1): 49 – 53.
20. Hatt SR, Leske DA, Liebermann L, Holmes JM. Successful treatment of diplopia with prism improves health‑related quality of life. Am J Ophthalmol 2014; 157(6): 1209 – 1213. doi: 10.1016/ j.ajo.2014.02.033.
21. Phillips P. Treatment of diplopia. Semin Neurol 2007; 27(3): 288 – 298.
22. Hatt SR, Leske DA, Holmes JM. Comparing methods of quantifying diplopia. Ophthalmology 2007; 114(12): 2316 – 2322.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek Neuromyelitis opticaČlánek Agresivní hemangiom obratleČlánek Projekt ncRNAPainČlánek Webové okénkoČlánek Recenze knih
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2015 Číslo 2- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
-
Všechny články tohoto čísla
- Neuromyelitis optica
- Radiologické hodnocení lumbální spinální stenózy a jeho klinická korelace
- Agresivní hemangiom obratle
- Použití antipsychotik u nemocných s demencí
- Skrat u karotických endarterektomií zvyšuje riziko ischemického iktu
- Chirurgická léčba laterální bederní stenózy perkutánně zavedeným interspinózním implantátem
- Chirurgický přístup k tumorům thalamu
- Možnosti ovlivnění diplopie při paralytickém strabizmu konzervativní léčbou
- Dotazník funkcionální komunikace (DFK) – validace originálního českého testu
- Rozdiely medzi pohlaviami v klinických prejavoch a výskyte porúch spánku u pacientov s Parkinsonovou chorobou – populačná štúdia
- Penilní vibrostimulace u pacientů s míšním poraněním
- Registr mechanických rekanalizací u akutního iktu – pilotní výsledky multicentrického registru
- Progredující demence s parkinsonizmem a poruchami chování – od prvních příznaků k neuropatologické diagnóze (kazuistika)
- Projekt ncRNAPain
- Kongenitální centrální hypoventilační syndrom (Ondinina kletba)
- Neurologická komplikace hepatitidy E – kazuistika
- Neurologické projevy Behçetovy nemoci – kazuistika
- Úspešne liečená depresia u pacienta s epilepsiou – kazuistika
- Zánětlivý pseudotumor imitující intrakraniální, konvexitární meningeom – kazuistika
- Odešel prof. MU Dr. Jiří J. Vítek (29. 3. 1935– 19. 12. 2014)
- Padesát let prof. MU Dr. Milana Brázdila, Ph.D., FCMA
- Webové okénko
-
Analýza dat v neurologii
L. Vybrané komentáře k odhadům a interpretaci poměru šancí - Recenze knih
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Agresivní hemangiom obratle
- Neuromyelitis optica
- Kongenitální centrální hypoventilační syndrom (Ondinina kletba)
- Radiologické hodnocení lumbální spinální stenózy a jeho klinická korelace
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



