-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Vývoj neurologického a funkčního obrazu po poranění míchy
Development of Neurological and Functional Clinical Picture after Spinal Cord Injury
Aim:
To present neurological and functional outcome in patients one year after spinal cord injury (SCI).Patients and method:
Patients with traumatic spinal cord lesion hospitalized at the Spinal Cord Unit in Prague from 2006 to 2012 were examined in regular intervals within one year after the injury. A total of 113 patients, 87 males and 26 females were included. Neurological examination according to the International Standards for Neurological Classification of Spinal Cord Injury (ISNCSCI) and functional assessment according to the Spinal Cord Independence Measure (SCIM) was performed.Results:
Patients after complete lesion (74 patients) had the mean increase in the motor score of 3.45 ± 5.88 points (± SD) and patients after incomplete lesion (39 patients) had the mean increase of 12.41 ± 10.21 points, respectively. The sensory score increased by 7.14 ± 10.07 points in patients with complete and by 8.46 ± 16.23 points in patients with incomplete lesion. The mean increase in SCIM was 41.23 ± 15.15 points in patients with motor complete lesion and by 55.04 ± 26.30 points in patients with motor incomplete lesion. Comparing the 1st and 3rd functional assessment, at least one segment neurological level improvement was found in 48.72% of patients. In 29.73% patients, the initially complete lesion changed to an incomplete lesion (AIS A to AIS B – D), a change from AIS B to AIS C or D was found in 37.5% and a change from AIS C to ASI D in 92.31%.Conclusion:
We identified a significant improvement in motor and sensory function in individuals one year after spinal cord injury. The neurological level of injury and the extent of injury may thus change with time. Improvement in functional abilities is even more obvious. The results should serve as a guidance for future therapeutic interventions.Key words:
spinal lesion – neurological classification – functional classification – compensation – recovery
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Autoři: J. Kříž 1,2; V. Hyšperská 1
Působiště autorů: Spinální jednotka při Klinice RHB a TVL 2. LF UK a FN v Motole 1; Ortopedicko-traumatologická klinika 3. LF UK a FNKV 2
Vyšlo v časopise: Cesk Slov Neurol N 2014; 77/110(2): 186-195
Kategorie: Původní práce
Poděkování RNDr. Marku Malému, CSc., za pomoc se statistickým zpracováním souboru.
Souhrn
Cíl:
Prezentovat neurologický a funkční vývoj u pacientů v prvním roce po míšním poranění.Soubor a metodika:
Pacienti s traumatickou míšní lézí hospitalizovaní na spinální jednotce FN Motol v letech 2006 – 2012 byli vyšetřeni v pravidelných časových intervalech do jednoho roku po zranění. Soubor tvoří 113 pacientů, 87 mužů a 26 žen. Neurologické vyšetření bylo prováděno podle mezinárodních standardů neurologické klasifikace míšního poranění (ISNCSCI) a funkční vyšetření měřením nezávislosti u míšního poranění (SCIM).Výsledky:
Bylo zaznamenáno zvýšení motorického skóre u kompletních lézí (74 pacientů) průměrně (± SD) o 3,45 ± 5,88 bodů a u nekompletních lézí (39 pacientů) o 12,41 ± 10,21 bodů. Senzitivní skóre se zvýšilo u kompletních lézí o 7,14 ± 10,07 bodů a u nekompletních lézí o 8,46 ± 16,23 bodů. Nárůst ve SCIM byl u motoricky kompletních lézí průměrně o 41,23 ± 15,15 bodů a u motoricky nekompletních lézí o 55,04 ± 26,30 bodů. Při porovnání neurologické úrovně léze při prvním a posledním měření jsme ve 48,72 % zaznamenali zlepšení nejméně o jeden segment. U kompletních lézí došlo ve 29,73 % ke změně na nekompletní (AIS A na AIS B – D), posun z AIS B na AIS C, D byl ve 37,5 % a z AIS C na AIS D v 92,31 %.Závěr:
V prvním roce po míšním poranění dochází k významnému zlepšení motorických i senzitivních funkcí. Může se tak měnit úroveň míšní léze i její rozsah. Ještě zřetelnější je vývoj ve funkčních schopnostech. Výstupy by měly být vodítkem pro reálné hodnocení budoucích terapeutických intervencí.Klíčová slova:
míšní léze – neurologická klasifikace –funkční klasifikace – kompenzace – zotaveníÚvod
U pacientů po poranění míchy dochází v poúrazovém průběhu k částečnému obnovení ztracených senzomotorických funkcí. Klinické zlepšení je patrné po inkompletní, ale i po kompletní transverzální míšní lézi. Může se na něm podílet několik mechanizmů. V prvních týdnech po úraze je neurologický obraz ovlivněn také probíhajícím míšním šokem. Toto období je charakterizováno vymizením reflexní aktivity, svalovou atonií a anestézií pod úrovní poranění. Po jeho odeznění může dojít k nástupu hybnosti či citlivosti pod úrovní míšní léze někdy označovanému termínem spontánní zotavení [1].
V této retrospektivní studii bychom chtěli na souboru našich pacientů dokumentovat neurologický a funkční vývoj u kompletního a nekompletního míšního poranění v prvním roce po úraze. Hodnotili jsme změny v motorickém a senzitivním skóre dle ISNCSCI, vývoj funkčního zlepšení v závislosti na úrovni míšní léze, vztah mezi neurologickou úrovní léze a výškou poranění. Zvláště jsme studovali změny v neurologické úrovni a rozsahu míšní léze v průběhu prvního roku po zranění.
Pacienti a metoda
V retrospektivní studii jsme částečně využili data z vyšetření pacientů, která dlouhodobě zasíláme do centra v Zürichu v rámci evropského projektu EMSCI (European Multicenter Study about Spinal Cord Injury) [2]. Jedná se o pacienty hospitalizované v letech 2006 – 2012. Všichni měli traumatickou míšní lézi. Zařazeno bylo celkem 113 pacientů (87 mužů a 26 žen) v průměrném věku 35 let. Čtyřicet osm pacientů mělo postižení krční páteře a 65 pacientů mělo trauma hrudní či bederní páteře. V příčinách úrazu byly na prvním místě autonehody a nehody na motorce, na druhém místě pády z výšky a dále sportovní úrazy (tab. 1). Vyřadili jsme subjekty s přidruženým poraněním mozku nebo jiným neurologickým onemocněním v anamnéze. Časový harmonogram vyšetření pacienta zahrnoval pět období – velmi akutní (0 – 15 dní), akutní I (16 – 40 dní), akutní II (70 – 98 dní), akutní III (150 – 186 dní) a chronické (300 dní a více). Pacient mohl být zařazen do studie, pokud u něj byla provedena alespoň tři z pěti vyšetření (M1 – velmi akutní/ akutní I, M2 – akutní II/ akutní III, a M3 – chronické). V našich podmínkách se 48 pacientů (42,48 %) podařilo zachytit ve velmi akutním stadiu, ostatní byli ze spondylochirurgických pracovišť překládáni kolem 3 – 4 týdne po zranění (akutní I). Akutní stadium II (tři měsíce po úraze) se časově shoduje s překladem do rehabilitačního ústavu (RÚ), a proto u většiny pacientů mohlo být vyšetření v této době provedeno. Naproti tomu v akutním stadiu III (šest měsíců po úraze) již většinou probíhala rehabilitace v RÚ, tudíž jsme těchto vyšetření provedli pouze několik. Poslední vyšetření jsme uskutečnili při ambulantní dispenzarizační kontrole po jednom roce od úrazu.
Tab. 1. Charakteristika souboru. 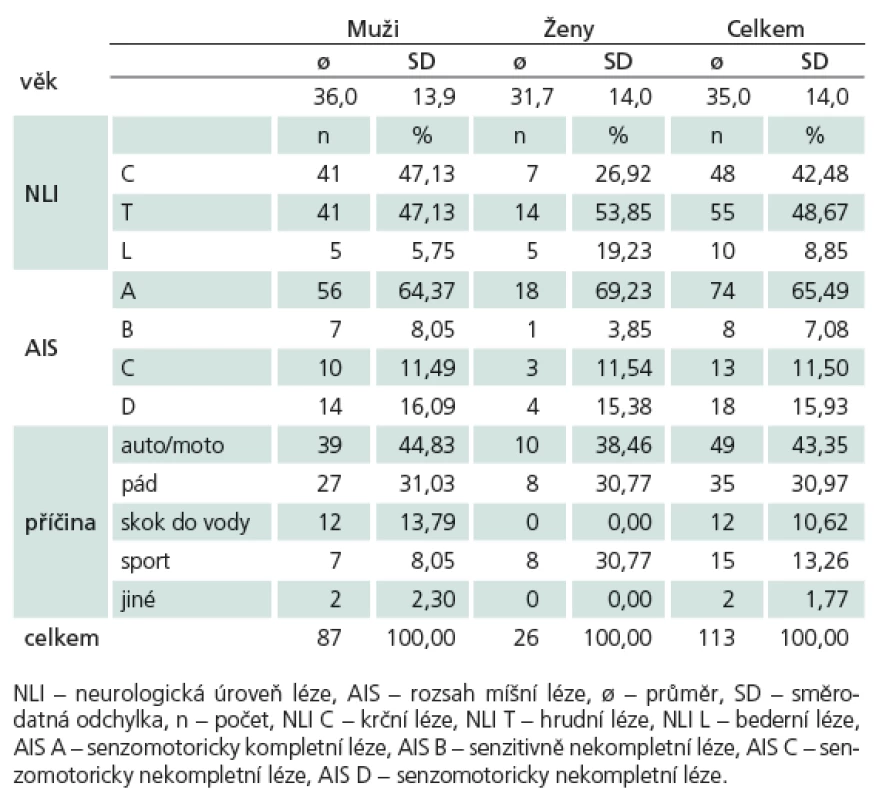
K objektivnímu hodnocení neurologického vývoje jsme použili Mezinárodní standardy pro neurologickou klasifikaci míšního poranění (International Standards for Neurological Classification of Spinal Cord Injury – ISNCSCI) [3] a k hodnocení funkčního stavu Měření nezávislosti u míšního poranění (Spinal Cord Independence Measure – SCIM) [4]. ISNCSCI (obr. 1) byl poprvé publikován Americkou asociací spinálního poranění (ASIA) v roce 1982 a od té doby doznal několika revizí, poslední v roce 2013. Na základě vyšetření motorických a senzitivních funkcí hodnotí neurologickou úroveň léze a její rozsah. Neurologická úroveň vychází z motorické a senzitivní úrovně míšní léze. Motorická úroveň se určuje pomocí klíčových svalů pro horní a dolní končetiny, jejichž síla se hodnotí stupni 0 – 5. Senzitivní úroveň se hodnotí testováním lehkého dotyku a rozlišení tupého a ostrého podnětu pomocí píchnutí špendlíkem v klíčových bodech v dermatomech od C2 po S4/ 5. Důležité je testování hluboké anální kontrakce a hlubokého análního tlaku ke zhodnocení motorické a senzitivní funkce v sakrálních segmentech, což napomáhá rozlišit mezi kompletní či nekompletní lézí. Rozsah míšní léze se určuje pomocí škály AIS (ASIA Impairment Scale), kdy AIS A je senzomotoricky kompletní léze, B je senzitivně nekompletní, C a D je senzomotoricky nekompletní (rozdíl mezi C a D je v síle klíčových svalů pod neurologickou úrovní léze) a E je normální motorická i senzitivní funkce s dřívějším deficitem.
Obr. 1. Mezinárodní standardy pro neurologickou klasifikaci míšního poranění (ISNCSCI). 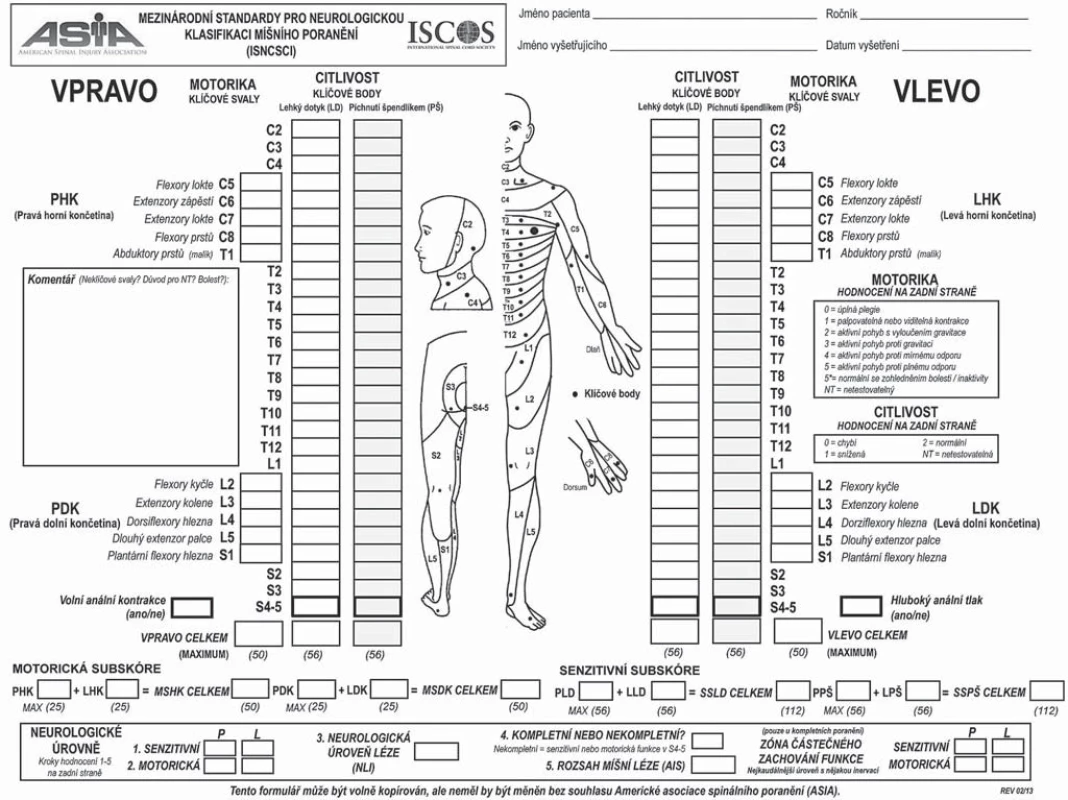
SCIM vychází z nejrozšířenějšího hodnocení funkční nezávislosti FIM (Functional Independence Measure) [5]. FIM skóre tvoří 13 motorických a pět kognitivních složek. U pacientů po míšním poranění je obecně kognice méně ovlivněna například oproti pacientům po cévní mozkové příhodě, proto bylo vytvořeno skóre SCIM, které lépe odráží změny v provádění běžných denních aktivit, soběstačnosti a mobilitě u spinálních pacientů, a to i u kompletních míšních lézí. Skóre se může pohybovat mezi 0 (nejhorší výsledek) a 100. V současné době je používána 3. verze – SCIM III (obr. 2a,b), jež je považována za nejlepší nástroj k hodnocení efektu rehabilitačního procesu u spinálních pacientů [1].
Obr. 2a) Měření nezávislosti u míšního poranění (SCIM III). 
Obr. 2b) Měření nezávislosti u míšního poranění (SCIM III). 
Ve studii jsme v čase porovnávali několik proměnných: motorické subskóre pro horní končetiny (MSHK), motorické subskóre pro dolní končetiny (MSDK), senzitivní subskóre pro lehký dotyk (SSLD), senzitivní subskóre pro píchnutí špendlíkem (SSPŠ), motorickou úroveň (MÚ), senzitivní úroveň (SÚ), neurologickou úroveň léze (NLI), rozsah míšní léze (AIS) a hodnocení funkční nezávislosti (SCIM).
Skórové hodnoty jsou charakterizovány aritmetickými průměry a směrodatnými odchylkami. Porovnání velikosti změny mezi jednotlivými podskupinami je založeno na dvouvýběrovém Studentově t‑testu. Kategoriální data jsou prezentována ve formě absolutních a relativních četností. Pro porovnání skupin byl použit Fisherův exaktní test, pro hodnocení posunu v čase Bowkerův test. Všechny testy byly prováděny jako oboustranné na hladině významnosti 0,05.
Výsledky
Změny v senzitivním a motorickém skóre
V poúrazovém průběhu bylo zaznamenáno postupné významné zlepšení v motorickém i senzitivním skóre. K vyjádření těchto změn jsme použili rozdíl mezi M1 a M3. Motorické subskóre pro horní končetiny se zlepšilo u pacientů AIS A o 3,55 ± 7,35 bodů (průměr ± SD), u pacientů AIS B o 3,38 ± 6,39 bodů, u pacientů AIS C o 14,46 ± 14,48 bodů a u pacientů AIS D o 11,50 ± 8,42 bodů. Nárůst motorického subskóre pro dolní končetiny byl u pacientů AIS A o 3,34 ± 8,25 bodů, u pacientů AIS B o 6,00 ± 9,58 bodů, u pacientů AIS C o 25,38 ± 14,36 bodů a u pacientů AIS D o 9,33 ± 7,22 bodů. Souhrnně bylo zvýšení motorického skóre u kompletních lézí (AIS A) průměrně o 3,45 ± 5,88 bodů a u nekompletních lézí (AIS B – D) o 12,41 ± 10,21 bodů. Tento rozdíl je statisticky významný (p < 0,001).
Senzitivní subskóre pro lehký dotyk se u pacientů AIS A zvýšilo o 9,28 ±± 14,25 bodů (průměr ± SD), u pacientů AIS B o 3,25 ± 7,23 bodů, u pacientů AIS C o 18,00 ± 23,41 bodů a u pacientů AIS D o 5,78 ± 15,95 bodů. Senzitivní subskóre pro píchnutí špendlíkem se u pacientů AIS A zvýšilo o 4,99 ± 8,19 bodů, u pacientů AIS B o 7,50 ± 13,45 bodů, u pacientů AIS C o 10,92 ± 24,07 bodů a u pacientů AIS D o 5,23 ± 13,20 bodů. Souhrnně se senzitivní skóre zvýšilo u kompletních lézí o 7,14 ± 10,07 bodů a u nekompletních lézí o 8,46 ± 16,23 bodů. Tento rozdíl nedosáhl statistické významnosti (p = 0,594) (tab. 2, graf 1a – d). Při porovnání motorického a senzitivního skóre byl největší rozdíl mezi M1 a M3 zaznamenán u motorického subskóre pro dolní končetiny.
Tab. 2. Vývoj motorického a senzitivního skóre a SCIM skóre. 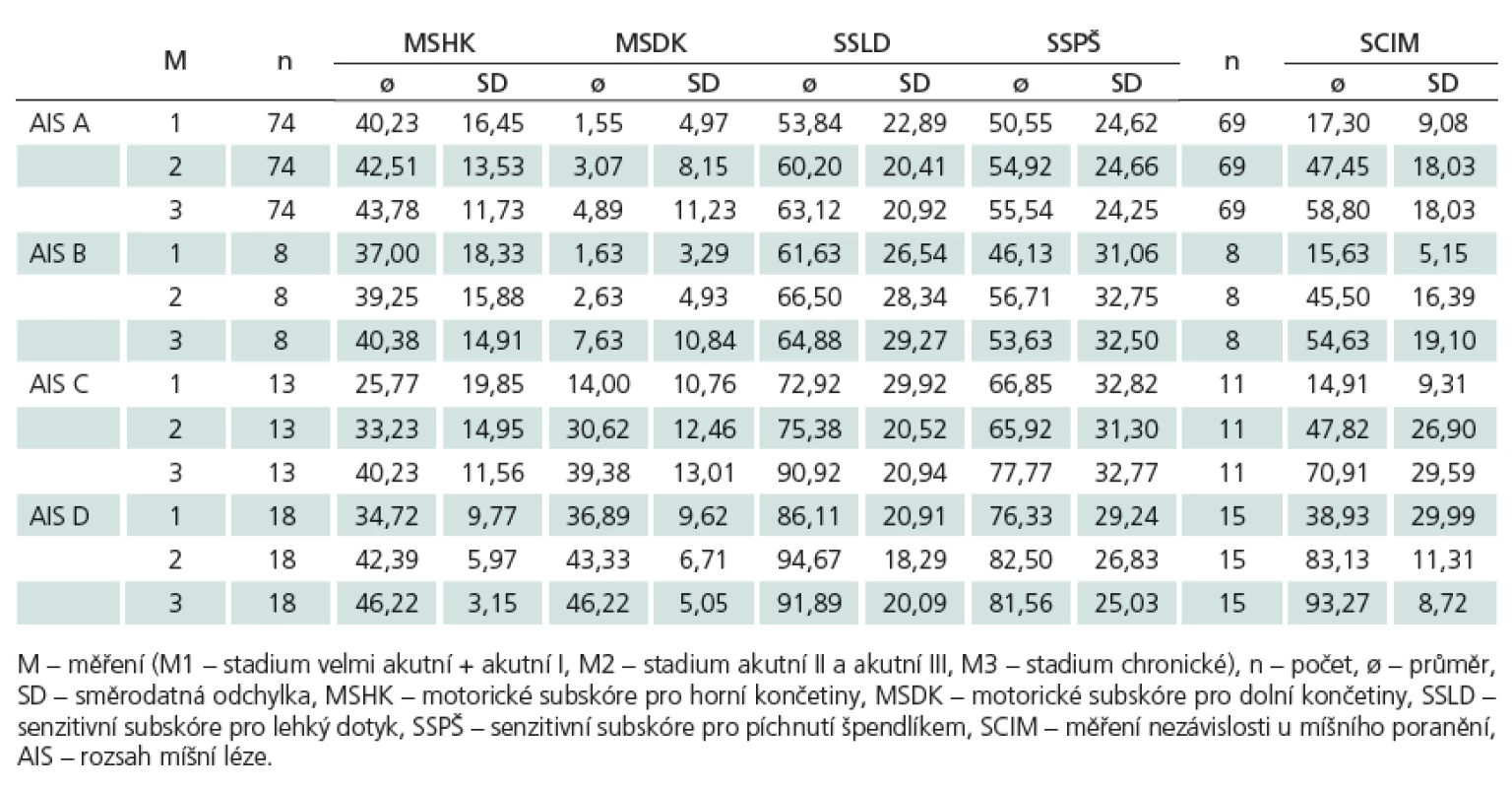
Graf 1a) Vývoj motorického subskóre pro horní končetiny (MSHK). AIS – rozsah míšní léze, M1 – stadium velmi akutní/akutní I, M2 – stadium akutní II/akutní III, a M3 – stadium chronické. 
Graf 1b) Vývoj motorického subskóre pro dolní končetiny (MSDK). AIS – rozsah míšní léze, M1 – stadium velmi akutní/akutní I, M2 – stadium akutní II/akutní III, a M3 – stadium chronické. 
Graf 1c) Vývoj senzitivního subskóre pro lehký dotyk. AIS – rozsah míšní léze, M1 – stadium velmi akutní/akutní I, M2 – stadium akutní II/akutní III, a M3 – stadium chronické. 
Graf 1d) Vývoj senzitivního subskóre pro píchnutí špendlíkem. AIS – rozsah míšní léze, M1 – stadium velmi akutní/akutní I, M2 – stadium akutní II/akutní III, a M3 – stadium chronické. 
Změny ve funkčním obraze
U všech subjektů bylo zaznamenáno významné zlepšení ve SCIM skóre v průběhu prvního roku po zranění (tab. 2, graf 2). Nejdříve jsme porovnávali rozdíly mezi pacienty s krční a hrudní či bederní lézí. Průměrné skóre u tetraplegie/ tetraparézy bylo při M1 17,89 ± 22,19 bodů a při M3 58,23 ± 30,89 bodů, u paraplegie/ paraparézy bylo při M1 21,69 ± 8,33 bodů a při M3 69,68 ± 10,19 bodů. Mezi M1 a M3 vzrostla průměrná hodnota u tetraplegiků o 40,34 ± 26,27 bodů a u paraplegiků o 47,99 ± 11,22 bodů (p = 0,048). Rozdělení souboru podle rozsahu míšní léze ukázalo nárůst mezi M1 a M3 u AIS A o 41,49 ± 14,94 bodů, u AIS B o 39,00 ± 17,79 bodů, u AIS Co 56,00 ± 25,00 bodů a u AIS D o 54,33 ± 28,07 bodů. Rozdíl v nárůstu SCIM skóre mezi skupinami motoricky kompletních (AIS A, B) lézí (průměrně o 41,23 ± 15,15 bodů) a motoricky nekompletních (AIS C, D) lézí (o 55,04 ± 26,30 bodů) byl statisticky významný (p = 0,001). U početné skupiny motoricky kompletních lézí (n = 69) bylo možné porovnat výšku míšní léze s dosaženým SCIM skóre v roce od úrazu. U C lézí se SCIM skóre pohybovalo v intervalu 11 – 72 bodů s průměrem 36,50 bodů, u T1 – T6 lézí v intervalu 49 – 73 bodů s průměrem 67,05 bodů a u T7 – L3 lézí v intervalu 35 – 84 bodů s průměrem 68,43 bodů.
Graf 2. Vývoj SCIM skóre. SCIM – měření nezávislosti u míšního poranění, AIS – rozsah míšní léze, M1 – stadium velmi akutní/akutní I, M2 – stadium akutní II/akutní III, a M3 – stadium chronické. 
Změny v neurologické úrovni a rozsahu míšní léze
Ke zhodnocení změn v NLI a AIS jsme použili opět výsledky z M1 a M3. V případě NLI jsme zvlášť hodnotili skupinu C lézí a T,L lézí. U tetrapostižení došlo k distalizaci o jeden a více segmentů ve 23 případech (48,94 %), k proximalizaci pouze jedenkrát. U 23 pacientů (48,94 %) zůstala neurologická úroveň léze v průběhu prvního roku nezměněna. U parapostižení došlo k distalizaci o jeden a více segmentů ve 32 případech (48,48 %), k proximalizaci v 10 případech (15,15 %). U 27 pacientů (40,9 %) zůstala neurologická úroveň léze nezměněna.
Při sledování změn v AIS jsme zaznamenali posun z AIS A na AIS B – D u 22 pacientů (29,73 %), u 52 pacientů (70,27 %) se AIS A nezměnilo. Posun z AIS B na AIS C – D byl zaznamenán u tří pacientů (37,5 %), tři pacienti zůstali nezměněni (37,5 %), u dvou (25 %) došlo naopak k přehodnocení na AIS A. Posun z AIS C na AIS D byl zaznamenán u 12 pacientů (92,31 %). Jednalo se o všechny pacienty AIS C až na jednoho, který byl překlasifikován na AIS B (graf 3).
Graf 1. Konverze AIS A-D v období od M1 po M3. AIS – rozsah míšní léze, na ose x je rozsah míšní léze v M1 (stadium velmi akutní/akutní), sloupce charakterizují procentuální zastoupení rozsahu míšní léze v M3 (stadium chronické). 
Rozdíl mezi výškou poranění a neurologickou úrovní léze
Sledovali jsme, zda se měnil vztah mezi poraněným obratlem a neurologickou úrovní léze v průběhu třech sledovaných období. U luxací jsme výšku poranění umístili mezi luxované obratle. U krčních lézí byla při M1 NLI ve 27 případech (56,25 %) proximálně a ve dvou případech (4,17 %) distálně od zraněného obratle, při M2 byla NLI ve 20 případech (41,67 %) proximálně a ve třech případech (6,25 %) distálně od zraněného obratle a při M3 již pouze ve 14 případech (29,17 %) proximálně a v šesti případech (12,5 %) distálně od zraněného obratle. U parapostižení byla při M1 NLI ve 49 případech (75,38 %) proximálně a v 7 případech (10,77 %) distálně od zraněného obratle, při M2 byla NLI ve 44 případech (67,69 %) proximálně a v 10 případech (15,38 %) distálně od zraněného obratle a při M3 ve 41 případech (63,08 %) proximálně a v 12 případech (18,46 %) distálně od zraněného obratle (graf 4). Mezi M1 a M3 došlo ke statisticky významnému posunu u tetrapostižení (p = 0,001), u parapostižení byl posun na hranici významnosti (p = 0,057). Rozdíl mezi tetra a parapostižením nebyl prokazatelný při prvním měření (p = 0,120), ale byl statisticky signifikantní při třetím (p = 0,001).
Graf 2. Posun mezi neurologickou úrovní léze a poraněným obratlem. NLI – neurologická úroveň léze, M1 – stadium velmi akutní/akutní I, M2 – stadium akutní II/akutní III, M3 – stadium chronické, C – krční, T – hrudní, L – bederní, NLI prox. – posun neurologické úrovně proti poraněnému obratli proximálně, NLI dtto – shodná neurologická úroveň s poraněným obratlem, NLI dist. – posun neurologické úrovně proti poraněnému obratli distálně. 
Vztah mezi senzitivní, motorickou a neurologickou úrovní léze
Z celkového počtu 350 měření byla neurologická úroveň určena shodně motorickou a senzitivní úrovní v 55 případech (15,71 %). Pouze ve 32 případech (9,14 %) byla neurologická úroveň určena motorickou úrovní. Při ostatních 263 měřeních (75,14 %) byla NLI určena pomocí senzitivní úrovně, z toho 72krát bylo senzitivní subskóre pro lehký dotyk a píchnutí špendlíkem bodově shodné. Jen ve 20 případech odráželo senzitivní úroveň SSLD, většinou však byla určena prostřednictvím SSPŠ (171 případů) (graf 5).
Graf 3. Podíl kroků v ISNCSCI na určení neurologické úrovně léze. Výsečový graf vlevo – podíl senzitivní a motorické úrovně na určení neurologické úrovně léze. Dílčí výseč vpravo – podíl senzitivních subskóre na určení senzitivní úrovně. MÚ – motorická úroveň, SÚ – senzitivní úroveň, SSLD – senzitivní subskóre pro lehký dotyk, SSPŠ – senzitivní subskóre pro píchnutí špendlíkem. 
Diskuze
V literatuře zabývající se vývojem po míšním poranění jsou často používány dva termíny popisující zlepšení stavu, a to „zotavení“ a „kompenzace“. Jako zotavení je popisován návrat funkce, která byla po zranění ztracena. U pohybových strategií to znamená obnovení schopnosti provádět pohyb stejným způsobem jako před úrazem. Největší podíl na zotavení má pravděpodobně neurální plasticita, která zahrnuje reorganizaci neuronálních okruhů a vyskytuje se například během motorického učení, ale také po neurotraumatu. Může jí být dosaženo specifickými rehabilitačními přístupy (metody na neurofyziologickém podkladě, repetitivní trénink). Termín kompenzace vyjadřuje získání (náhradní) funkce, která nebyla přítomna před úrazem. Představuje vytvoření nových svalových synergií a pohybových stereotypů, jež jsou schopné částečně nahradit ztracenou funkci. Například se může jednat o provádění původního pohybu novým způsobem (náhradním mechanizmem) [6]. Kompenzační mechanizmy také zahrnují provádění denních aktivit s kompenzačními pomůckami nebo v přizpůsobeném prostředí, které umožní vyšší úroveň soběstačnosti. Curt et al používají termín kompenzace pro zlepšení funkce, které není doprovázeno změnou neurologického deficitu [7]. Prezentuje skupinu motoricky kompletních subjektů, u nichž se obnovily aktivity v ADL sledované ve SCIM, aniž došlo ke změnám v motorickém skóre. Z naší studie je patrné, že i u kompletních lézí nastává v průběhu prvního roku po úraze zlepšení v senzomotorických funkcích, i když ne tak výraznému jako u lézí nekompletních. To je ve shodě např. s výsledky Ditunna et al, kteří hodnotili soubor 167 pacientů s traumatickou krční lézí a odhalili zlepšení v motorickém skóre u nekompletních i kompletních lézí [8]. Na rozdíl od autorů Curt et al [7] byly v našem souboru změny ve SCIM u prakticky všech pacientů AIS A doprovázeny alespoň mírným zvýšením senzomotorického skóre. Nicméně souhlasíme s předpokladem, že právě mechanizmus kompenzace se nejvíce podílí na zlepšení funkce u pacientů s kompletní míšní lézí. Neurologický obraz a funkční schopnosti se pak významně zlepšily u pacientů s nekompletní míšní lézí (AIS B – D). Ve shodě s ostatními autory [1,7] předpokládáme, že neurální plasticita v míše reprezentuje hlavní faktor funkčního zotavení u nekompletních míšních lézí.
Naše studie ukázala, že v poúrazovém průběhu dochází k významnému zlepšení funkčních schopností ve škále SCIM u pacientů s kompletní i nekompletní míšní lézí. Při hodnocení zlepšení byl u krčních lézí nižší nárůst bodů než u lézí torakolumbálních, nicméně bez statistické významnosti. Rozdělení souboru na pacienty s motoricky kompletní lézí (AIS A,B) a motoricky nekompletní lézí (AIS C,D) ukázalo statisticky významně větší nárůst SCIM skóre u druhé skupiny. Nezaznamenali jsme žádné zhoršení ve 48. týdnu, které pozorovali Högel et al u několika pacientů a které se týkalo oddílu ovládání svěračů [9].
Při sledování změn neurologické úrovně léze v poúrazovém vývoji jsme ve shodě s autory Zariffa et al [10] zjistili, že NLI nejvíce koreluje se senzitivním subskórem pro píchnutí špendlíkem (SSPŠ). Zariffa et al zkoumali data 399 pacientů s kompletní hrudní lézí a nenalezli mezi SSPŠ a NLI významný rozdíl, zatímco senzitivní subskóre pro lehký dotyk (SSLD) bylo pro hodnocení neurologické úrovně méně spolehlivé a v některých časových bodech se od NLI významně lišilo [10]. Z našeho sledování vyplývá, že v akutní fázi je senzitivní úroveň často posunuta o jeden až dva segmenty, výše a mění tak neurologickou úroveň léze proti motorické úrovni. Například pacient po poranění pátého krčního obratle se svalovou silou bicepsů na stupni pět může být přechodně zařazen do NLI C3. V časovém odstupu se tato diskrepance zmírňuje, jak ukazují naše výsledky z posledního měření. Steeves et al ve shodě s dalšími autory zároveň uvádějí, že většina jedinců s kompletní míšní lézí v krčních segmentech znovu získala nejméně jednu motorickou úroveň v průběhu prvního roku po zranění [11].
Vývoj neurologického stavu je v naší studii dobře patrný rovněž ze změny v AIS. Zaznamenali jsme konverzi AIS A ve 29,73 % proti AIS B ve 37,5 % a AIS C dokonce v 92,31 %. Spiess et al [12] uvádí rovněž konverzi AIS A ve 30 %, což je o 10 – 15 % více proti předchozím studiím. Ve shodě s jinými autory popisuje relativní stabilitu AIS A a D proti AIS B a C. Z našich výsledků si nedovolujeme provádět podobné závěry vzhledem k malému počtu pacientů především ve skupině AIS B.
Porovnání neurologické úrovně léze s výškou poranění ukázalo nejvyšší korelaci v chronickém období tak, jak se posouvala NLI v závislosti na změně citlivosti, případně hybnosti. V 29,17 % případů u krčních lézí a dokonce v 63,08 % u T a L lézí však zůstávala NLI nejméně o jeden segment výše proti poraněnému obratli. Je zřejmé, že v závislosti na rozsahu primárního a sekundárního poranění míchy může ložisko myelopatie zasahovat i několik segmentů proximálně.
Bezprostředně po poranění míchy je velmi obtížné predikovat další neurologický vývoj. O kompletní transverzální míšní lézi můžeme hovořit pouze v případě, že je na magnetické rezonanci nebo během spondylochirurgického výkonu zřetelně patrný defekt míchy. Většinou však dochází pouze k její kompresi. Zásadní úlohu pak hraje sekundární poranění následným hematomem, otokem a ischemií při redukci mikrocirkulace. Další problém v predikci vývoje představuje míšní šok, po jehož odeznění se může neurologický obraz měnit. Proto dochází u všech pacientů po míšním poranění k určitému zlepšení neurologického a funkčního stavu. Pro jejich objektivní hodnocení je nezbytná znalost a precizní provádění standardizovaných postupů. I přesto nelze zcela vyloučit drobné diskrepance ve výsledcích mezi jednotlivými vyšetřujícími.
Stále neumíme zhodnotit, nakolik se v poúrazovém vývoji odrážejí výše uvedené mechanizmy, ani jak významně do něj zasahují rehabilitační intervence. Nicméně všechny probíhající studie týkající se kmenových buněk, růstových faktorů nebo např. inhibitorů tvorby jizevnaté tkáně by měly tento vývoj akceptovat a nepřisuzovat zlepšení stavu vlastnímu preparátu. Je neetické na základě takových výsledků dávat pacientovi jakékoliv plané naděje na zlepšení zdravotního stavu po podání přípravku a brát si ho jako rukojmí vědy.
Závěr
V prvním roce po míšním poranění dochází ke zlepšení motorických i senzitivních funkcí. Toto zlepšení provází především nekompletní míšní léze, v menším rozsahu ho pozorujeme také po kompletním poranění. Klinicky se může změna projevit na neurologické úrovni míšní léze a jejím rozsahu, ale především v hodnocených funkčních schopnostech. Výstupy by měly být vodítkem pro reálné hodnocení budoucích terapeutických intervencí.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Přijato k recenzi: 15. 8. 2013
Přijato do tisku: 24. 10. 2013
MUDr. Jiří Kříž, Ph. D.
Spinální jednotka při Klinice RHB a TVL
2. LF UK a FN v Motole
V Úvalu 84
150 06 Praha 5
e-mail: jiri.kriz@fnmotol.cz
Zdroje
1. Van Hedel HJ. Improvement in function after spinal cord injury: the black - box entitled rehabilitation. Swiss Med Wkly 2012; 20(12): 2 – 14.
2. Curt A, Schwab ME, Dietz V. Providing the clinical basis for new interventional therapies: refined diagnosis and assessment of recovery after spinal cord injury. Spinal Cord 2004; 42(1): 1 – 6.
3. Kirshblum SC, Waring W, Biering – Sorensen F, Burns SP, Johansen M, Schmidt-Read M et al. Reference for the 2011 revision of the International Standards for Neurological Classification of Spinal Cord Injury. J Spinal Cord Med 2011; 34(6): 547 – 554.
4. Catz A, Itzkovich M, Tesio L, Biering-Sorensen F, Weeks C, Laramee MT et al. A multicenter international study on the Spinal Cord Independence Measure, version III: Rasch psychometric validation. Spinal Cord 2007; 45(4): 275 – 291.
5. Keith RA, Granger CV, Hamilton BB, Sherwin FS. The functional independence measure: a new tool for rehabilitation. Adv Clin Rehabil 1987; 1 : 6 – 18.
6. Levin MF, Kleim JA, Wolf SL. What do motor “recovery” and “compensation” mean in patients following stroke? Neurorehabil Neural Repair 2009; 23(4): 313 – 319.
7. Curt A, Van Hedel HJ, Klaus D, Dietz V; EM – SCI Study Group. Recovery from a spinal cord injury: significance of compensation, neural plasticity, and repair. J Neurotrauma 2008; 25(6): 677 – 685.
8. Ditunno JF Jr, Cohen ME, Hauck WW, Jackson AB, Sipski ML. Recovery of upper - extremity strength in complete and incomplete tetraplegia: a multicenter study. Arch Phys Med Rehabil 2000; 81(4): 389 – 393.
9. Högel F, Mach O, Maier D. Functional outcome of patients 12 and 48 weeks after acute traumatic tetraplegia and paraplegia: data analysis from 2004 – 2009. Spinal Cord 2012; 50(7): 517 – 520.
10. Zariffa J, Kramer JL, Fawcett JW, Lammertse DP, Blight AR, Guest J et al. Characterization of neurological recovery following traumatic sensorimotor complete thoracic spinal cord injury. Spinal Cord 2010; 49(3): 463 – 471.
11. Steeves JD, Kramer JK, Fawcett JW, Cragg J, Lammertse DP, Blight AR et al. Extent of spontaneous motor recovery after traumatic cervical sensorimotor complete spinal cord injury. Spinal Cord 2011; 49(2): 257 – 265.
12. Spiess MR, Müller RM, Rupp R, Schuld C; EM – SCI Study Group, van Hedel HJ. Conversion in ASIA impairment scale during the first year after traumatic spinal cord injury. J Neurotrauma 2009; 26(11): 2027 – 2036.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek NeuromodulaceČlánek Cerebrální vazospazmy po subarachnoidálním krvácení – možnosti diagnostiky, monitorace a léčbyČlánek Projekt ncRNAPainČlánek Webové okénkoČlánek Recenze knihyČlánek Recenze knihy
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2014 Číslo 2- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
-
Všechny články tohoto čísla
- Neuromodulace
- Alkoholový odvykací stav a delirium – od patofyziologie k léčbě
- Cerebrální vazospazmy po subarachnoidálním krvácení – možnosti diagnostiky, monitorace a léčby
- Autonomní dysreflexie – závažná komplikace u pacientů po poranění míchy
- Ortostatická hypotenze jako autonomní dysregulační porucha po poranění krční míchy
-
Komentář k článku autorek Ondrušová a Nováková
Ortostatická hypotenze jako autonomní dysregulační porucha po poranění krční míchy - Porovnanie validity diagnostických kritérií sclerosis multiplex 2005 vs 2010 s aspektom včasnej diagnostiky
- Vývoj neurologického a funkčního obrazu po poranění míchy
- Projekt ncRNAPain
- Vztah mezi parametry transkraniální dopplerometrie a tkáňovou oxymetrií u pacientů s těžkým subarachnoidálním krvácením
- Posuzování gramatičnosti v Brocově afázii – příklad dvou pacientů
- Normativní hodnoty parametrů vedení pro nervus ulnaris a nervus medianus měřené standardizovaným způsobem
- Volumetrické vyhodnocení efektu následné onkologické léčby při inoperabilní progresi či reziduu nízkostupňového gliomu
- Ovlivnění funkce sluchové dráhy u pacientů s vestibulárním schwannomem léčených Leksellovým gama nožem
- REaDY – český registr svalových dystrofií
- Intoxikace metanolem v obraze magnetické rezonance – kazuistiky
- Krční epidurální absces – dvě kazuistiky
- Syndrom Dravetové: těžká myoklonická epilepsie v časném dětství – kazuistiky
- Nemalinová myopatie asociovaná s monoklonální gamapatií – kazuistika
- Za MUDr. Luďkem Navrátilem, Ph.D
- Prof. MUDr. Jiří Tichý, DrSc. pětaosmdesátiletý
- Prof. MUDr. Josef Bednařík, CSc., slaví 60. narozeniny
- Webové okénko
- Recenze knihy
- Recenze knihy
-
Analýza dat v neurologii
XLIV. Grafy usnadňující studium zavádějících faktorů v asociačních studiích – II. Zdroj dat jako zavádějící faktor
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Autonomní dysreflexie – závažná komplikace u pacientů po poranění míchy
- Syndrom Dravetové: těžká myoklonická epilepsie v časném dětství – kazuistiky
- Normativní hodnoty parametrů vedení pro nervus ulnaris a nervus medianus měřené standardizovaným způsobem
- Neuromodulace
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



