-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Rizika přenosu nemocí hmyzem na území Česka a Slovenska
The risk of insect-borne diseases transmission in the Czech Republic and Slovakia
There are many species of arthropods in the Czech Republic and Slovakia that suck blood in humans and cause unpleasant skin reactions. The extent and type of local reaction depends on the number of previous exposures to the given ectoparasite species, which is also related to possible therapeutic interventions. The review summarizes the classes of arthropods that suck blood in humans in the Czech Republic and Slovakia. The most important families of ticks (Ixodidae) and mosquitoes (Culicidae) pose the risk of transmitting the infection to humans. The individual infectious diseases, especially the possibilities of diagnosis and treatment of stages not requiring hospital care, and the most common myths related to this issue are briefly described.
Keywords:
insect – arthropods – infection – Czech Republic – Slovakia
Autoři: Matúš Mihalčin
Působiště autorů: Klinika infekčních chorob LF MU a FN Brno
Vyšlo v časopise: Čas. Lék. čes. 2021; 160: 81-87
Kategorie: Přehledový článek
Souhrn
Na území Česka a Slovenska žije mnoho druhů členovců sajících krev na lidech a způsobujících nepříjemné kožní reakce. Rozsah i typ lokální reakce závisí na počtu předchozích expozic danému druhu ektoparazita, s čím souvisí i případné terapeutické intervence. V přehledu jsou uvedeny třídy členovců sající krev u lidí na území Česka a Slovenska. U nejvýznamnějších čeledi klíšťatovitých (Ixodidae) a komárovitých (Culicidae) existuje riziko přenosu infekce na lidi. Stručně jsou popsány jednotlivé infekční nemoci, zejména možnosti diagnostiky a léčby stadií nevyžadujících nemocniční péči a nejčastější se vyskytující mýty související s touto problematikou.
Klíčová slova:
hmyz – členovci – infekce – Česko – Slovensko
ÚVOD
Již téměř celoročně se lze v ambulancích setkat s četnými kožními projevy poštípání členovci, zejména z řádů hmyzu (Insecta) nebo klíšťatovců (Ixodida). Pro obavy z nakažení infekci po poštípání jsou tyto reakce často nesprávně léčeny antibiotiky. Na území Česka a Slovenska sice žije mnoho druhů členovců, které saním krve mohou způsobit nepříjemné kožní reakce, ale jen několik z nich může přenést nakažlivou nemoc. Kožní reakce mohou být způsobeny přímým poškozením kůže sacím ústrojím (například řezavým ústrojím u čeledí ovádovitých) nebo působením složek slin a rozvojem imunitní reakce na složky slin. V přehledu jsou uvedena rizika spojená s poštípáním členovci. Pro zjednodušení zoologicky nesprávně pojmenováváme jako hmyz i klíšťata a další roztoče.
Sliny ektoparazitů obsahují řadu farmakologicky aktivních látek, které působí proti hemostáze (vazodilatátory, antikoagulanty, inhibitory agregace destiček, fibrinolytické faktory), snižují bolest a také výrazně ovlivňují imunitní odpověď hostitele, což usnadňuje parazitům sání krve. Potlačení imunitní reakce hostitele využívají patogeny obsažené ve slinách. Jedná se o tzv. slinami aktivovaný přenos patogenů (saliva-activated transmission).
Ve slinách byly prokázány aktivity ovlivňující většinu známých mechanismů přirozené nespecifické i specifické adaptivní imunity. Sliny klíšťat obsahují inhibitory komplementu, bílkoviny vážící s vysokou afinitou histamin nebo serotonin, proteinové molekuly vážící imunoglobuliny hostitele a některé cytokiny, čímž potlačují jejich biologickou aktivitu (1).
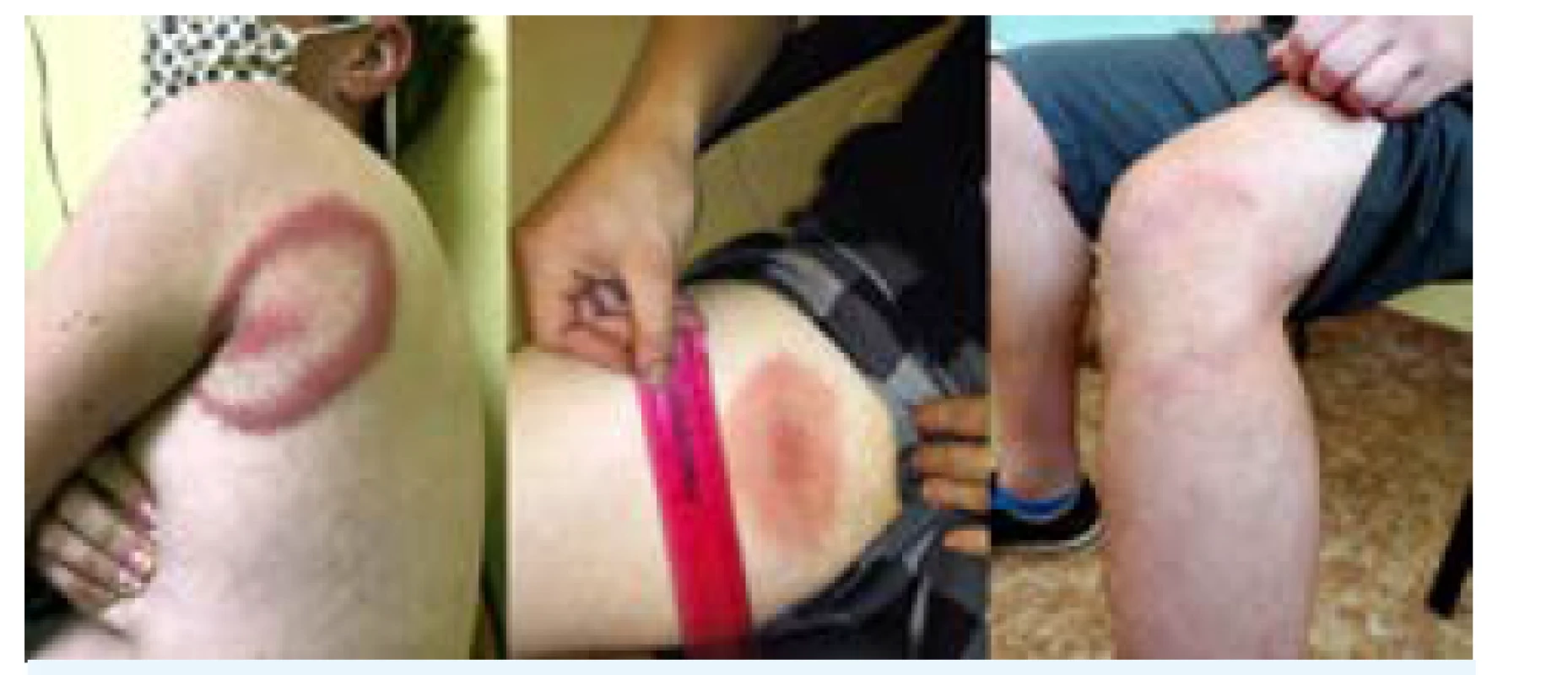
Při sání krve může v reakci na cizí molekuly v slinách vzniknout alergická kožní reakce, většinou v prvních dnech po přisátí a rozsahem nebývá větší než několik milimetrů (může ale dosahovat i několik centimetrů). Rozsah i typ reakce závisí na počtu předchozích expozic danému druhu parazita, proto i členové jedné domácnosti mohou mít projevy poštípaní stejným druhem hmyzu odlišné. Příklady alergických reakcí po poštípání členovci jsou na obr. 1. Lokální reakce se vyvíjí v čase a lze je obecně rozdělit na okamžité účinky (související s traumatem způsobeným sacím aparátem a okamžitou hypersenzitivitou zprostředkovanou žírnými buňkami), pozdní účinky (související s nekrotoxickými složkami, eozinofilní degranulací, imunoglobuliny zprostředkovanou aktivitou) a opožděné reakce (antigenně nespecifická reakce imunity na poškození tkáně a specifická imunitní odpověď T lymfocytů), jak přehledně shrnuje tab. 1.
Obr. 1. Alergické reakce po poštípání členovci 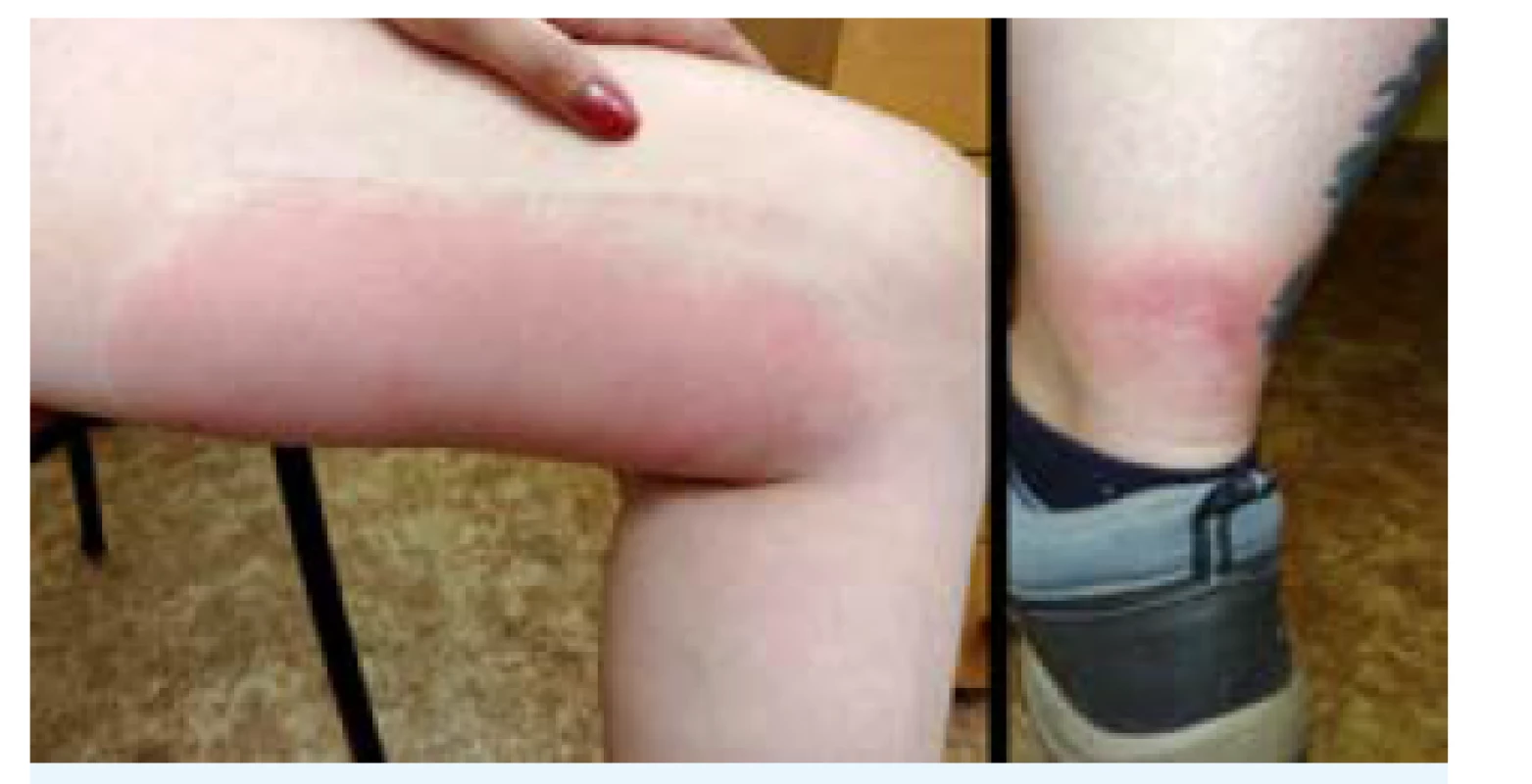
Tab. 1. Závislost typu kožní reakce na počtu předchozích expozic konkrétnímu druhu hmyzu (upraveno podle: 2) 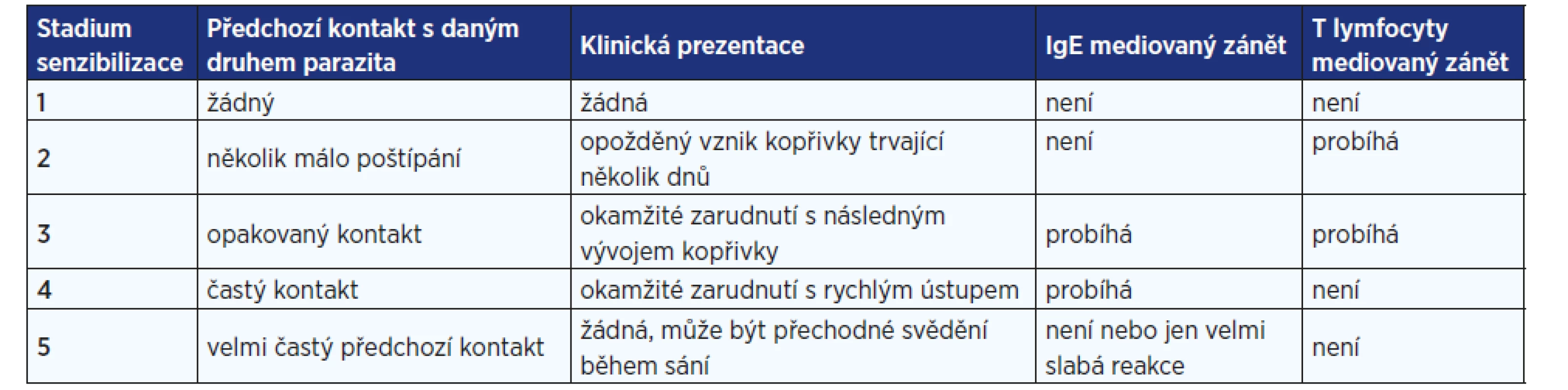
IgE mediovaná degranulace při okamžité reakci imunitního systému je zprostředkována nemyelinizovanými nervovými vlákny C, které reagují na histamin a lze jí proto potlačit antihistaminiky (kortikosteroidy na ně ovšem nepůsobí). Svědění způsobené zánětem opožděného typu je vedeno nervovými vlákny Aδ, které nereagují na histamin. Jejich aktivitu ale lze tlumit kortikoidy, které potlačí činnost T lymfocytů (jejich efekt není okamžitý, dostaví se do několika hodin) (2).
Reakce přecitlivělosti opožděného typu mohou být u některých jedinců neobvykle robustní a mohou být doprovázeny zvýšenou teplotou a únavou, současně s kožním nálezem trvajícím až týden nebo déle. Simonsová a Pengová označily reakci termínem skeeter syndrome, popisujícím hypersenzitivitu opožděného typu po poštípání komáry (3).
K jinému typu lokálního zánětu může dojít v případě rozvoje lokalizované kožní infekce při uváznutí části sacího ústroji po extrakci klíštěte nebo pravděpodobně i přenosem různých bakterií bodavým hmyzem do kůže. K infekci rány může dojít i s odstupem, zanesením bakterií při škrábání kůže.
ČLENOVCI SAJÍCÍ KREV
Z hlediska přenosu lidských patogenů jsou mezi krevsajícími členovci ve střední Evropě nejvýznamnější čeledi klíšťatovití (Ixodidae) a komárovití (Culicidae).
Klíšťatovití (Ixodidae)
Nejrozšířenějším zástupcem této čeledi je klíště obecné (Ixodes ricinus). Lze se setkat i s přisátím druhů piják lužní (Dermacentor reticulatus), piják stepní (Dermacentor marginatus) nebo klíšť lužní (Haemaphysalis concinna). Během vývojového cyklu klíště obecné prochází 3 stadii, proto můžeme v přírodě nalézt klíšťata různých velikostí, tvarů a barev. Z epidemiologického hlediska jsou nejvýznamnější nymfy Ixodes ricinus, které jsou jen 1,5 mm velké a snadno přehlédnutelné. Klíšťata všech stadií mohou na člověka přenést řadu infekcí, množství nakažených klíšťat se ale geograficky významně liší.
Z patogenů schopných vyvolat infekci u lidí jsou nejvýznamnější virus klíšťové encefalitidy a bakterie Borrelia burgdorferi sensu lato, původce lymeské borreliózy. Vzácně se vyskytují infekce bakteriemi Anaplasma phagocytophilum, Francisella tularensis a Bartonella henselae. Existuje i teoretická možnost přenosu dalších agens, které se nevyskytují ve střední Evropě běžně, například prvoka Babesia microti, B. venatorum, viry Tribeč, Bhandža, Uukuniemi, bakterie Rickettsia helvetica, R. sibirica, R.conorii, R.slovaca, R. monacensis či Coxiella burnetti (4, 5).
Klíšťata jsou aktivní v průběhu celého roku, pokud nejsou déle trvající mrazy nebo souvislá sněhová pokrývka. Je proto možné se setkat s časným stadiem lymeské borreliózy nebo s klíšťovou encefalitidou i v zimních měsících. Nejvyšší incidence klíšťaty přenášených infekcí je ale v letních měsících. Klíšťata se mohou vyskytovat všude, kde se nachází vyšší tráva či keře, včetně městských oblastí. Důležitá je dostatečná vzdušná vlhkost a přítomnost potenciálních hostitelů. K jejich přenosu je nutný kontakt s kůží či oblečením (klíšťata neskáčou). S oteplováním se rozšiřuje výskyt Ixodes ricinus i do nadmořských výšek přes 1000 metrů nad mořem (6). Riziko přenosu infekce po přisátí stoupá s dobou přisátí. U borreliózy je podmínkou přenosu infekce přisátí několik hodin. Pokud je klíště odstraněno do 24 hodin od přisátí, je riziko přenosu nákazy malé, podle posledních studií se uvádí od 1,4 do 4 % (7). Přenos virových infekci je možný ihned, riziko ale taktéž narůstá s délkou přisátí.
Doposud neexistují studie podporující konkrétní způsob vytažení přisátého klíštěte. Doporučovaným způsobem je ale uchopení klíštěte pinzetou co nejblíže kůži a pomalý tah kolmo od kůže, bez rotace, bez aplikace jakýchkoliv preparátů, kromě dezinfekce místa přisátí po extrakci (8).
Po odstranění přisátého klíštěte je vhodné poučit pacienta o potřebě sledování místa přisátí. Pokud se v daném místě za několik dnů objeví zarudnutí, které se zvětšuje nad cca 5 cm, je potřeba vyhledat lékaře ke zvážení zavedení antibiotické léčby. S velkou pravděpodobnosti se bude jednat o erythema migrans při lymeské borrelióze a antibiotická terapie by měla být zahájena podle klinického obrazu, bez odebírání sérologie. Příklady erythema migrans jsou na obr. 2. Pokud v období přibližně 2–3 týdnů po přisátí klíštěte dojde k rozvoji horeček bez jiného vysvětlení, je potřeba vyhledat lékaře v každém případě.
Původcem lymeské borreliózy je gramnegativní spirálovitá bakterie patřící do komplexu Borrelia burgdorferi sensu lato. Jednotlivé druhy borrelií se liší svou antigenní výbavou, tyto rozdíly ale nejsou z hlediska kliniky zásadní, protože každý druh může vyvolat kteroukoliv orgánovou manifestaci. V Česku je v průměru infikováno borreliemi asi 10-20 % klíšťat. Vyskytují se však místa, kde se borrelie v klíšťatech téměř nevyskytují, nebo kde je naopak borreliemi infikována až polovina klíšťat. Klinická prezentace infekce je velmi různorodá, od asymptomatických průběhů, přes kožní projevy (erythema migrans u 30-80 % infikovaných, méně často mnohočetná erytemata, borreliový lymfocytom, acrodermatitis chronica atrophicans), různorodá postižení nervového systému (nejčastěji meningoradikuloneuritida provázená jednostrannými kořenovými bolestmi končetin, parézami a parestéziemi, nebo periferní neuritida, typicky léze lícního nervu), muskuloskeletální postižení (ataka/y bolesti a otoku jednoho nebo několika velkých! kloubů), vzácně karditida (nově vzniklý atrioventrikulární blok nebo projevy myokarditidy) nebo různé oční projevy spolu s některým z předchozích symptomů. Diskutován je tzv. postborreliózový syndrom (subjektivně udávaná únava, bolesti hlavy, poruchy spánku, kognitivní deficit, parestézie, artralgie, myalgie a další) u pacientů s pozitivním sérologickým nálezem protilátek proti borreliím. Shodné příznaky se vyskytují u řady onemocnění jiného původu nebo z nezjištěných příčin. Na základě dosud provedených studií bylo prokázáno, že zde ani standardní, ani dlouhodobá antibiotická léčba nepřináší pozitivní efekt jiný než placebový. Etiologie tohoto stavu bude v budoucnu pravděpodobně upřesněna.
Diagnostika lymeské nemoci je založená především na přítomnosti klinických příznaků. Sérologické metody mohou pomoct rozlišit nejasné případy, ale jakýkoliv výsledek sérologických vyšetření bez přítomnosti klinických příznaků není indikací k zahájení antibiotické terapie. Léčba antibiotiky je u jasně klinicky definovaných případů účinná rychle. U kožních forem lze použít doxycyklin, amoxicilin, fenoxymethylpenicilin, cefuroxim-axetil či makrolidy, u jiných forem je lépe konzultovat infektologa. Neexistuje spolehlivý laboratorní test prokazující vyléčení infekce. Koncentrace protilátek není hodnoticím parametrem úspěšnosti léčby, jelikož pokles titru lze očekávat v řadu měsíců i let (9).
Přenos borreliózy jiným krev sajícím hmyzem nebyl doposud prokázán a není ani pravděpodobný. Přestože byly borrelie prokázány i v jiných krev sajících biologických organismech (např. v komárech), zřejmě se v přenosu infekce neuplatňují. Jeden z důvodů je fakt, že spirochety potřebují k získání patogenity pro teplokrevné živočichy biologickou transformaci, která probíhá specificky v klíšťatech. Ta je indukována sáním krve a zabírá jistý čas (udává se přibližně 24 hodin). Potom infekciozita takto transformovaných spirochet narůstá (9).
Vyšetření odstraněného klíštěte nemá klinický význam. I v případě pozitivního nálezu borreliové DNA v klíštěti se nedoporučuje sérologické vyšetření ani antibiotická léčba. Význam má pouze sledování klinických projevů pacienta přibližně po dobu 30 dnů (9).
Po odstranění klíštěte není indikované preventivní sérologické vyšetření. Protilátky se tvoří později, nevytvoří se u všech infikovaných a jejich přítomnost bez klinických projevů je bezvýznamná. Antibiotická profylaxe po odstranění nasátého klíštěte není doporučena (9).
Detailnější informace o diferenciální diagnostice a léčebných přístupech lymeské borreliózy lze najít v Doporučeném postupu diagnostiky a léčby lymeské borreliózy Společnosti infekčního lékařství České lékařské společnosti J. E. Purkyně na webu www.infekce.cz (9).
Lymeská borrelióza je paradoxně považována za nejobávanější „klíšťové“ onemocnění, ačkoliv většina nákaz proběhne inaparentně a klinické formy onemocnění jsou dobře léčitelné antibiotiky. Mnohem závažnější průběhy, každoročně s několika desítkami případů trvalých následků či úmrtí, má onemocnění způsobené virem klíšťové meningoencefalitidy (KME). Klinický obraz KME závisí na formě onemocnění. Abortivní forma se manifestuje po inkubační době 4-28 dnů pouze první fází nemoci (chřipkové příznaky s mírně zvýšenou teplotou). V laboratorních nálezech bývá leukopenie, trombocytopenie a zvýšená aktivita sérových aminotransferáz. U většiny pacientů nemoc dále neprogreduje. U části pacientů ale dochází po několikadenní bezpříznakové fázi k rozvoji horečky a neurologických symptomů (silné bolesti hlavy, třes, parézy, poruchy kognitivních funkcí až porucha vědomí). V druhé fázi nebývají základní laboratorní nálezy přínosné (C-reaktivní protein není významně zvýšený, krevní obraz je většinou v normě nebo s mírnou leukocytózou, neutrofilií), již ale lze detekovat protilátky proti viru KME v krvi. V diagnostice je ale zásadní vyšetření mozkomíšního moku. Většinou lze již na základě anamnézy přisátí klíštěte v posledním měsíci a dvoufázového průběhu nemoci celkem spolehlivě vyslovit podezření na onemocnění. Léčba je symptomatická, v případě neurologických projevů za hospitalizace.
Odlišit jiné z výše zmiňovaných virových onemocnění není bez sérologického vyšetření možné. Dostupnost těchto sérologických vyšetření je velmi omezená a je nutné počítat s možností zkřížené reaktivity. Přesné určení virové etiologie nemá významný přínos pro další terapeutický postup, jelikož léčba většiny virových infekci je doposud pouze symptomatická.
Bez laboratorního vyšetření nelze vyloučit ehrlichiózu (anaplazmózu). Jedná se o vzácnou bakteriální infekci (v Česku do 10 hlášených případů ročně). Její klinický průběh je podobný první fáze klíšťové meningoencefalitidy. Bývají při ní přítomné horečky, myalgie, artralgie, bolesti hlavy, u části pacientů (cca 1/3) bývá přítomen nespecifický exantém, mohou se vyskytnout i průjem, zvracení či neurologické symptomy. Závažnější průběhy bývají popisované u imunosuprimovaných pacientů. V krvi bývá zaznamenána leukopenie, trombocytopenie a zvýšená aktivita sérových aminotransferáz a hodnot C-reaktivního proteinu (desítky mg/l). Při podezření na nemoc se empiricky nasazuje doxycyklin na 2 týdny. Potvrzení diagnózy je možné zpětně - vyšetřením sérologie s odstupem alespoň tří týdnů.
Tularémie je v našich podmínkách vzácná bakteriální infekce přenášená hlodavci. Má několik klinických forem onemocnění. Při přisátí klíštěte existuje možnost vzniku ulceroglandulární formy tularémie, i když prokázat kauzální souvislost je obtížné. Ulceroglandulární forma se projevuje nehojícím se kožním defektem v místě přisátí klíštěte a bolestivým zduřením regionálních uzlin, většinou i se zvýšenou teplotou. U neléčených osob dochází ke kolikvaci uzlin a později ke vzniku píštělí, jak vyobrazuje obr. 3. Laboratorně bývají během manifestovaného onemocnění v krvi známky bakteriální infekce, zvýšené zánětlivé parametry a leukocytóza s neutrofilií, někdy i zvýšená aktivita sérových aminotransferáz. Léčba se opět nasazuje empiricky, na základě klinického obrazu. Antibiotikem volby je opět doxycyklin na 2-3 týdny. Protilátky lze v séru detekovat nejdříve ve 3. týdnu, v titru vyšším než 1 : 80 nebo 4násobným vzestupem titru v párovém vzorku odebraném po 6 týdnech. Při kolikvaci uzlin je nutný chirurgický výkon.
Obr. 3. Tularémie: axilární lymfadenopatie, jizva po drenáži kolikvované krční uzliny 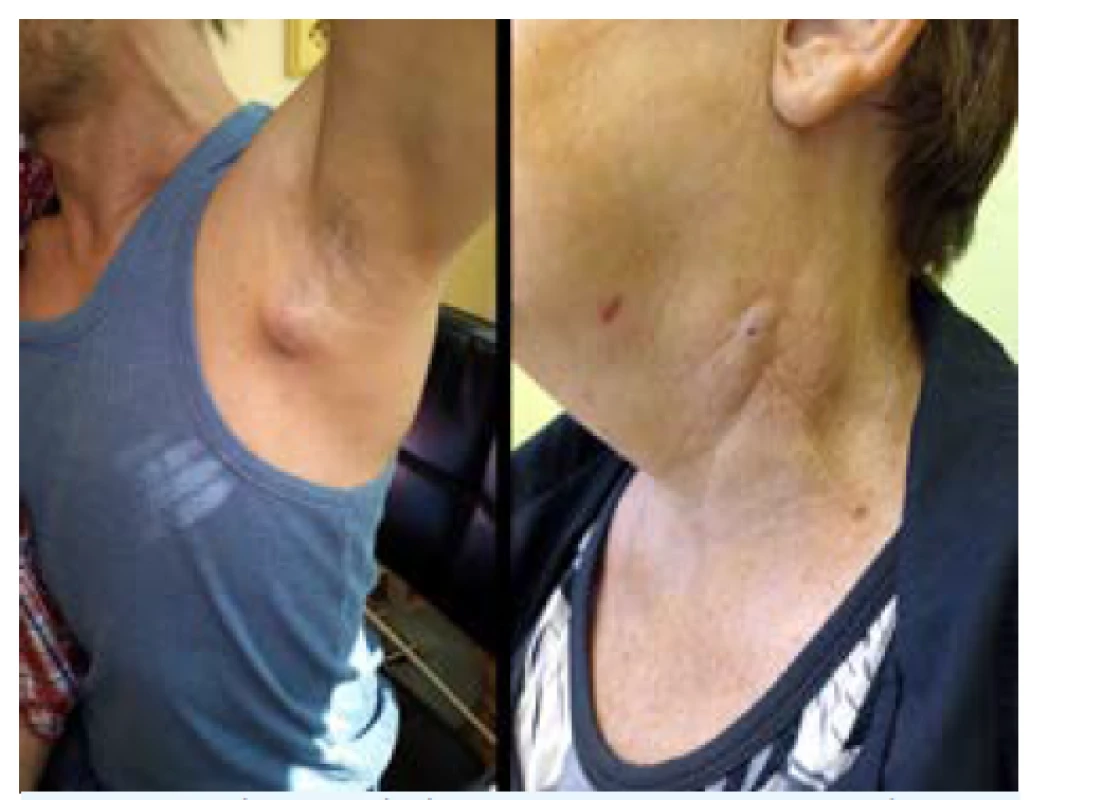
Bartonelóza, často označována jako nemoc kočičího škrábnutí, je bakteriální infekce ovlivňující lymfatické uzliny, které drénují místo vstupu infekce přes kožní bariéru, tj. v místě přisátí klíštěte. V místě přisátí dochází k tvorbě papulky, kterou po několika týdnech následuje zduření regionálních lymfatických uzlin, jež může trvat i několik měsíců, ale může vymizet i bez léčby. Přítomna může být i zvýšená teplota, únava a chřipkové příznaky. U imunokompromitovaných pacientů může dojít k diseminaci a tvorbě různých orgánových projevů nebo i k tvorbě angioproliferativních lézí na kůži. Diagnóza je možná na základě sérologického vyšetření krve, s vysoce suspektním titrem protilátek 1 : 64, nebo 4násobným vzestupem titru po 6 týdnech. Základní biochemické vyšetření krve či krevní obraz nejsou významně přínosné.
Velmi vzácně se lze na Slovensku i v Česku setkat s rickettsiálním onemocněním označovaným zkratkami TIBOLA (tick-borne lymphadenopathy) nebo DEBONEL (dermacentor-borne necrosis erythema lymphadenopathy). Původci tohoto onemocnění jsou Rickettsia slovaca a R. raoultii, které přenáší klíšťata, nejčastěji Dermacentor marginatus. Projevuje se vznikem nekrotické léze v místě přisátí klíštěte a bolestivým zduřením lymfatických uzlin asi za 4-5 dnů po přisátí klíštěte, většinou bez horečky. Klinické příznaky znázorňuje obr. 4. Lékem volby při podezření je doxycyklin. Sérologickou diagnostiku lze doplnit s odstupem minimálně 3 týdnů.
Obr. 4. Vřídek a erytém v místě přisátí klíštěte, s odstupem eschara a petechie při rickettsiové infekci 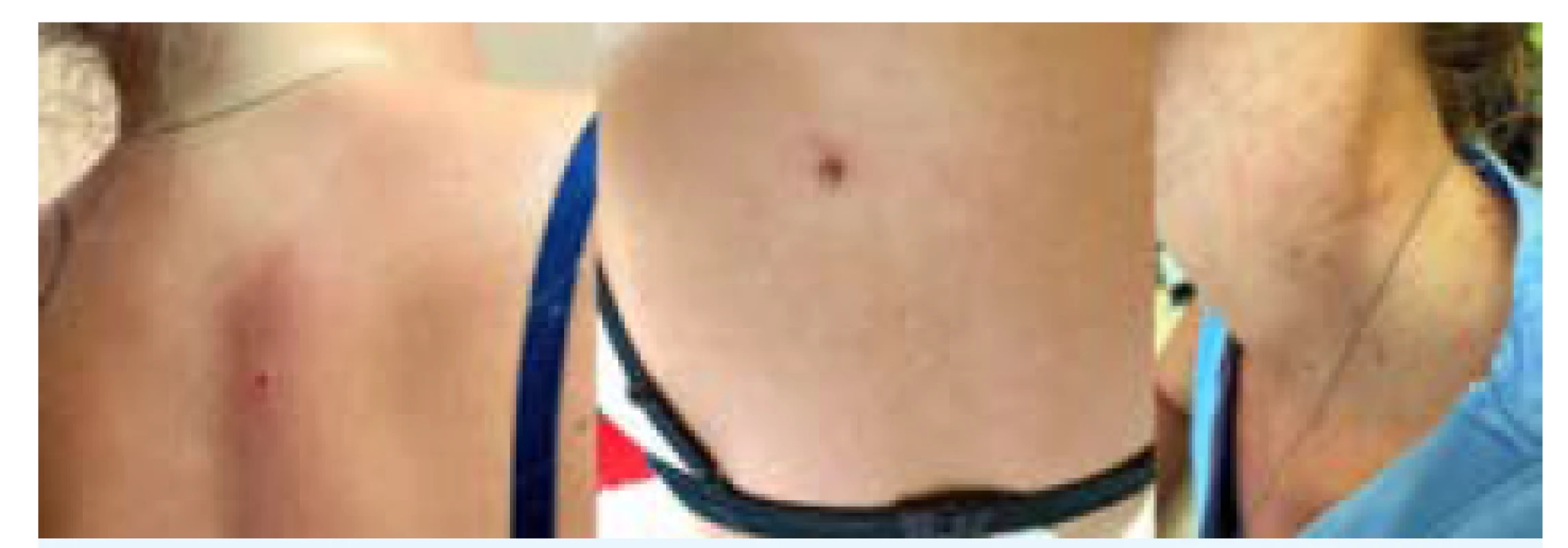
Lidská babezióza je velmi vzácné parazitární onemocnění přenášené klíšťaty. Původcem je jednobuněčný parazit rodu Babesia, který primárně napadá jiné obratlovce než člověka. Případy lidských onemocnění v Evropě jsou popisovány sporadicky, i když výskyt u zvířat je popisován častěji. Babesie se množí v erytrocytech, podobně jako malárie, se kterou mají podobnou i klinickou prezentaci. U pacientů s imunodeficitem, vyšším věkem nebo asplenií může dojít k rozvoji symptomatické infekce, projevující se horečkou, zimnicí, myalgiemi, artralgiemi, bolestí hlavy. Inkubační doba je nejčastěji 1-3 týdny. V laboratorním vyšetření jsou známky hemolytické anémie, lymfocytopenie, trombocytopenie, vyšší sérová aktivita laktátdehydrogenázy a většinou i sérových aminotransferáz a koncentrace bilirubinu. K potvrzení infekce lze provést mikroskopické hodnocení krevního nátěru nebo PCR vyšetření krve.
Roztoči (Acari)
Mezi roztoče patří i klíšťata, o kterých bylo, vzhledem k jejich klinickému významu, pojednáno samostatně. Klíšťatům podobné čeledi jsou klíšťákovití (Argasidae), čmelíkovití (Dermanyssidae) a sametkovití (Trombiculidae). Nejedná se o typicky lidské ektoparazity. V období nedostatku jiných zdrojů se ale člověk může stát jejich náhradním hostitelem.
Klíšťáci jsou přes den ukrytí ve zvířecích norách (i kurnících a holubnících) nebo v podlahách. Nejpravděpodobnějším druhem v Česku je klíšťák holubí (Argas reflexus). Na rozdíl od klíšťat, klíšťáci sají jen několik minut. K napadení obyvatel dochází především ve starší zástavbě a v půdních vestavbách. Samotné pobodání může být bolestivé a následné kožní projevy bývají často značně nápadné. K úplnému vymizení projevů dochází v některých případech až po několika týdnech. U přecitlivělých jedinců se mohou přidružit i další doprovodné projevy. Přenos nemocí na lidi nebyl prokázán. Léčba alergické reakce není potřeba. V případě významného svědění lze na postižené místo potírat gely s antihistaminiky. (4)
Obdobná situace, kdy je člověk jenom hostitelem „z nouze“, je možná v případě čmelíků, kteří primárně parazitují na ptácích, savcích nebo plazech. K napadení člověka může docházet u chovatelů (například exotických plazů či ptáků) nebo lidí manipulující s hnízdy. Příkladem mohou být rody Dermanyssus, Ornithonyssus, Ophionyssus.
Drobné larvy sametky podzimní (Neotrombicula autumnalis), velké jen 0,1-0,2 mm, mohou být příčinou trombikulózy, kožního onemocnění vyskytujícího se koncem léta a na podzim. Napadá různé obratlovce, ale i člověka. Larva bývá přisáta obvykle 1–2 dny, většinou v oblasti třísel, vnitřní strany stehen, podbřišku, pupku, podpaží či na flexorové straně velkých kloubů končetin. Do vzniklé ranky larva vypouští silně lytický sekret svých slinných žláz, který obsahuje trávící enzymy. Larva se neživí krví, ale saje takto vzniklou drť nekrotických kožních buněk svého hostitele. Po sání, které trvá 2–3 dny, odpadne a vyvine se postupně do dospělého jedince, který je již neškodný. Podstatou onemocnění je reakce na sací ústrojí, které zůstává v kůži a svědivá reakce proto může perzistovat dny až týdny. Těžší formy mohou připomínat svrab. Výskyt sametky podzimní není na našem území rovnoměrný, proto i podzimní kožní vyrážky mohou být v některých oblastech běžnější a jinde zcela raritní (2, 4).
Výhradně lidské parazity jsou zákožka svrabová (Sarcoptes scabiei), způsobující svrab, a dva druhy lidských trudníků (Demodex folliculorum a D. brevis). V případě zákožek je možný i výskyt tzv. pseudosvrabu, kdy u člověka dochází k napadení zvířecími druhy (prasečím, psím apod.), které ale po nějaké době samovolně vymizí.
U těchto čeledí nedochází při napadení k přenosu specifického infekčního onemocnění.
Komárovití (Culicidae)
Za druhou nejrizikovější skupinu v našich podmínkách lze považovat čeleď komárovitých. Celosvětově se jedná o skupinu přenášející největší počet nemocí, převážná většina se ale vyskytuje v subtropických a tropických oblastech (dengue, chikungunya, žlutá zimnice a různé další arboviry). V našich podmínkách se vyskytující komár Culex pipiens běžně nepřenáší žádné nemoci. Existuje ale možnost přenosu západonilské horečky, jelikož její výskyt byl popsán na Moravě a na Slovensku (10, 11). Další druhy komárů rodů Aedes, Culiseta či Anopheles mohou být vzácně v některých oblastech (zejména jižní Morava a jižní regiony Slovenska) přenášeči virů Ťahyňa (Valtická horečka), Tribeč, Usutu, Batai a pravděpodobně i jiných virů (12).
Symptomatologie těchto virových infekcí zahrnuje „chřipkové příznaky“ s horečkou, bolesti svalů a kloubů, někdy i gastrointestinálními projevy či příznaky postižení centrální nervové soustavy (možnost vzniku serózní meningoencefalitidy). Došetřování nemá klinický význam, protože neexistuje kauzální léčba a příznaky většinou odezní do několika dnů. Pokud ale horečka neodeznívá a objevuje se silná bolest hlavy, zvracení či jiné neurologické symptomy, je vhodné konzultovat infektologa ke zvážení vyšetření mozkomíšního moku.
Existuje také teoretická možnost přenosu parazitické hlístice rodu Dirofilaria (dirofilarióza) komáry na člověka. Jejích výskyt byl zaznamenán u psů na území Česka i Slovenska, s ojedinělými případy infestace u lidí (13, 14). Dirofilarie ve svých životních cyklech střídají šelmy a komáry, avšak komár může přenést dirofilarie i na člověka. Nejčastějším druhem působícím symptomatickou dirofilariózu v Evropě je Dirofilaria repens, méně D. immitis. Mohou působit u člověka kardiopulmonární infekce (většinou asymptomatické), podkožní uzly nebo klinicky nejvíce patrné infekce spojivky, očního víčka nebo i sklivce. V lidském organismu nedosahují dospělosti, dorůstají do délky kolem 10 cm, nemohou se pářit a běžně se v krvi neobjevují mikrofilarie. Diagnostika je možná přímím průkazem nebo sérologicky. Léčba je možná mikrochirurgickým odstraněním parazita a okolní nekrotické tkáně. V případě nutnosti podání antihelmintik by se jednalo o zde neregistrované preparáty ivermektin nebo diethylkarbamazin (15).
Pakomárcovití (Ceratopogonidae)
Pakomárci neboli tiplíci (pozor, nezaměňovat za tiplice, Tipula) jsou drobný hmyz (1–2,5 mm), šedočerné barvy těla, většinou se skvrnitými křídly. Přes den se zdržují ve stínu a při setmění napadají pasoucí se dobytek a koně, u kterých mohou přenášet různé infekční nemoci. Pakomárci můžou napadnout i člověka. Jejich bodnutí vyvolává silnou alergickou reakci, která někdy přetrvává až 2 týdny. Z druhu Culicoides obsoletus byl v Česku izolován virus Ťahyňa, přenos infekčního onemocnění na člověka zatím ale prokázán nebyl (16).
Muchničkovití (Simuliidae)
Drobné mušky (3–6 mm), sají krev na ptácích a savcích, některé druhy i na člověku, a to pouze ve dne, nejvíce ráno a k večeru. U lidí může dojít po přisátí k silné alergické reakci anebo k nekróze tkáně. Při silnějším napadení zvířat na pastvě může dojít k úhynu zvířat při celkové intoxikaci, jak bylo několikrát pozorováno i v Česku. (4) Zástupci čeledi ve světě, převážně v tropických oblastech, přenáší několik infekčních nemocí, ve střední Evropě ale doposud přenos infekce popsán nebyl.
Ovádovití (Tabanidae)
Vzhledem připomínají velké mouchy, v přírodě létají od června do srpna, sají krev na velkých savcích, zvláště koních a dobytku. Člověk je napadán druhy rodů Chrysops a Haematopota, nejčastěji na přímém slunci a před bouřkou. Ovádi mohou být mechanickými přenašeči různých bakterií (viz níže – Mechanický přenos infekce), jako přímý vektor konkrétního infekčního onemocnění pravděpodobně nepůsobí.
Bodalkovití (Stomoxyidae)
U nás rozšířená bodalka stájová Stomoxys calcitrans je vzhledem podobná mouše domácí. Krev saje hlavně na skotu a koních a zdržuje se často ve stájích a chlévech, případně na pastvinách. Občas napadne i člověka. Mechanicky může přenést infekce z okolí (viz níže – Mechanický přenos infekce).
Klošovití (Hippoboscidae)
V dospělosti se jedná obvykle o bezkřídlé anebo křídla odhazující „mušky“, vzhledem trochu připomínající „létající klíště“. Sají krev ptáků a savců, člověka zřídka. Nejběžněji se u nás lze setkat s kloši rodu Lipoptena. Jejich nálety během pobytu v lese mohou být vnímány nepříjemně, ale i v případech raritního sání krve k přenosu žádné nemoci na lidi nedochází.
Štěnice (Cimicidae)
Hmyz s plochým tělem rezavé až tmavohnědé barvy, délky do 9 mm. Většina současných lidských případů výskytu štěnic na území Česku je způsobena druhem Cimex lectularius. Přes den se ukrývají v postelích, škvírách nábytku či zdí. Krev sají v noci. Jejich přítomnost prozrazují červenohnědé skvrny v místech výskytu (zbytky nestrávené krve). Sají krátce, přibližně 3–15 minut, nejčastěji na pažích, nohách, zádech a obličeji kolem očí spících lidí, v noci asi 1 hodinu před rozedněním, ale i během denního spánku. Typická jsou 2-3 bodnutí v nepravidelné linii. Citlivé osoby reagují erytémem, kopřivkou nebo extrémně až tvorbou vezikul.
Štěnice se mohou podílet na mechanickém přenosu bakterií, ale zejména jsou příčinou škrábání, při kterém se exkoriace mohou sekundárně infikovat. Z trávicí trubice štěnic v různých částech světa sice byli izolováni původci mnoha lidských onemocnění, kteří byli nasáti s krví hostitele, ve štěnicích se však nemnoží a nejsou přenášeni na jiné hostitele. V posledních desetiletích se štěnice objevují častěji i ve vyspělých zemích, včetně Česka, a narůstá jejich rezistence k insekticidům. Šíření probíhá převážně pasivně, v oděvech a zavazadlech.
Blechy (Siphonaptera)
Blechy některých druhů (lidské Pulex irritans, slepičí Ceratophyllus gallinae, kočičí Ctenocephalides felis, méně psí Ctenocephalides canis aj.) napadají v době potravní nouze i člověka. I když kočičí a psí blechy dokáží na lidech sát, nedokáží se bez svého přirozeného hostitele rozmnožovat. Bodnutí blechy svědí. U některých jedinců zanechává bodnutí pupence. V našich podmínkách nemoci na lidi nepřenáší.
Vši (Anoplura)
Vši jsou drobný bezkřídlý hmyz s plochým tělem. Jejich bodnutí bolí a svědí. Škrábáním může docházet k druhotné kontaminaci ranek bakteriemi a vzniku mikrobiálního ekzémů nebo hnisání. Mezi lidské vši patří veš dětská neboli hlavová (Pediculus capitis), veš šatní (P. humanus) a veš muňka (Phthirus pubis). Pouze první jmenovaná se vyskytuje v Česku hojněji. Stejně jako se lidskou vší nemůže nakazit nikdo kromě člověka, člověk se nemůže nakazit všemi jiných savců. Veš dětská žije ve vlasech, zřídka na vousech a obočí, veš muňka žije v ochlupení ohanbí a v podpaží. Vši se přenáší přímým kontaktem a šatstvem. Kromě svědění jsou typickým projevem napadení vajíčka ulpívající na vlasech (hnidy). Odvšivení se provádí vyčesáváním hustým hřebenem nebo aplikaci sprejů či šampónů působících proti parazitům (insekticidy orthosan, malathion, permethrin, pyrimifos-methyl či karbaryl). Existuji ale i vši odolné vůči některému ze jmenovaných insekticidů. Tyto druhy vší nepřenáší žádné nemoci.
MECHANICKÝ PŘENOS INFEKCE
Jakýkoliv hmyz může přenášet bakterie, které na svém povrchu zachytil při kontaktu se zvířaty či prostředím (například výkaly, nemocnice, odpadní vody atd.). Jedná se o takzvaný mechanický přenos. Takovým způsobem by mohly být bakterie přeneseny i na potraviny, kde by teoreticky mohly po pomnožení vést například k rozvoji průjmu. Stejným mechanismem může být kontaminována i rána, kterou hmyz bodnutím způsobí nebo která byla na kůži již přítomná. Bakterie pak mají možnost vniknout do kůže a podkoží a způsobit tam infekci (flegmónu). U lidí bez významné poruchy imunity je toto riziko malé.
Místo poštípání může být bolestivé, oteklé, rudé a teplé, přesto ale není nutné při něm ve většině případů nasazovat antibiotika. Až v případě vzestupu teploty nebo progrese lokálního zánětu lze o jejich užití uvažovat (zejména antibiotika se spektrem působícím proti grampozitivním kožním bakteriím, V-penicilin, eventuálně kotrimoxazol, doxycyklin, aminopeniciliny, cefalosporiny nebo klindamycin k pokrytí stafylokoků). Obdobné projevy mohou navíc vzniknout po poštípání mravenci, pavoukem, včelou, vosou, sršní a dalšími členovci, u nichž není ve většině případů potřeba žádná léčba. U závažnějších reakcí spočívá v potlačování alergické reakce antihistaminiky.
ZÁVĚR
Převážná většina akutních kožních projevů, u kterých se dle lokalizace a vzhledu (spíše řídké, ne generalizované exantémy) předpokládá jako příčina poštípání členovci, nemusí být léčena antibiotiky. Výjimku tvoří typický obraz erythema migrans, i bez anamnézy přisátí klíštěte, nebo rozšiřující se nespecifický erytém v okolí místa přisátí klíštěte.
V ostatních případech lze aplikovat gely s antihistaminiky k potlačení svědivé alergické reakce (například Fenistil gel, Psilo-Balsam), případně antihistaminika podávat perorálně. Lokální kortikoidy představují riziko zamaskování vývoje erythema migrans, proto jejich použití na kožní reakce po klíštěti nelze doporučit. V ostatních případech jsou kortikoidy rezervní možnosti při rozsáhlých projevech přecitlivělosti.
Přehled v Česku hlášených infekčních nemocí, u kterých lze předpokládat možnost přenosu hematofágními členovci, uvádí tab. 2.
Tab. 2. Přehled hematofágních vektorů v Česku a infekční agens, jež přenášejí. 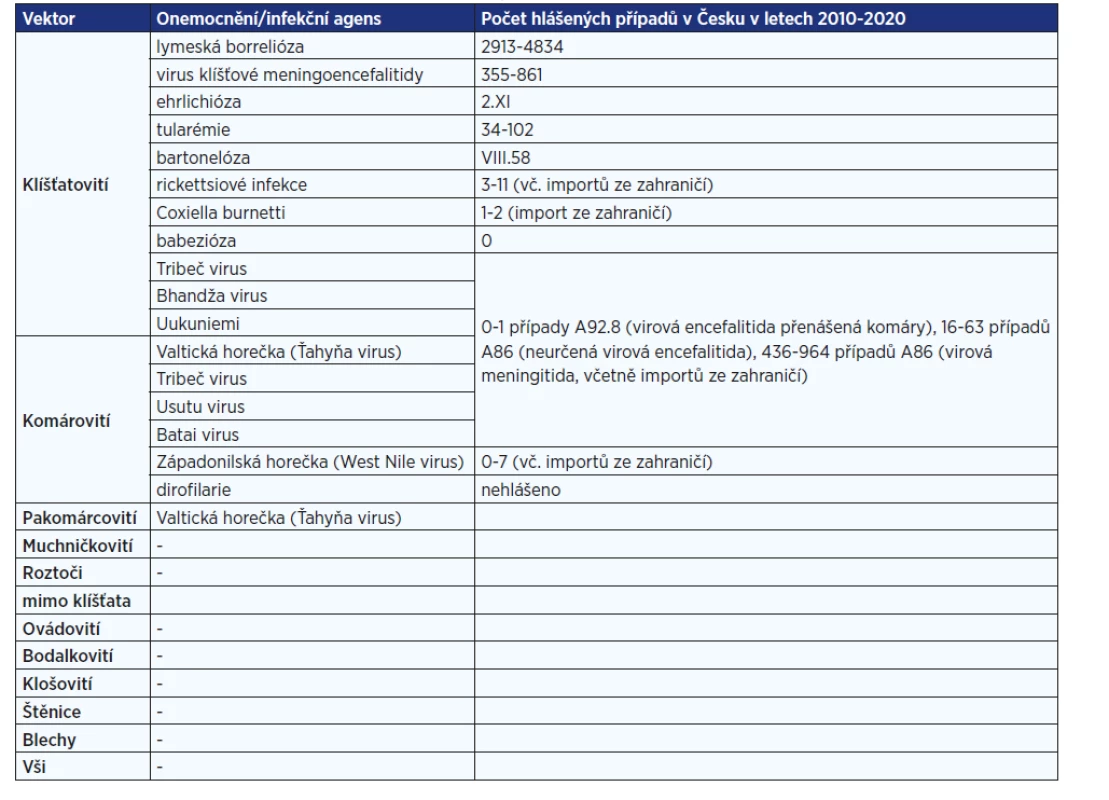
Důvodem ke konzultaci infektologa je horečnaté onemocnění s neurologickými projevy v letních měsících nebo kloubní či neurologické potíže vzniklé u pacienta po léčbě erythema migrans.
Seznam zkratek
IgE imunoglobulin třídy E
KME klíšťová meningoencefalitida
PCR polymerázová řetězová reakce
Adresa pro korespondenci:
MUDr. Matúš Mihalčin
Klinika infekčních chorob LF MU a FN Brno
Jihlavská 20, 625 00 Brno
Tel.: 532 232 265
e-mail: mihalcin.matus@fnbrno.cz
Zdroje
1. Kotál J, Langhansová H, Lieskovská J et al. Modulation of host immunity by tick saliva. J Proteomics 2015; 128 : 58-68.
2. Freeman TM, Tracy JM (eds.). Stinging Insect Allergy. Chapter 13. Springer, 2017.
3. Simons FER, Peng Z. Skeeter syndrome. J Allergy Clin Immunol 1999; 104(3): 705-707.
4. Hubálek Z, Rudolf I. Mikrobiální zoonózy a sapronózy. Masarykova univerzita, Brno, 2014.
5. Honig V, Carolan HE, Vavrušková Z et al. Broad-range survey of vector-borne pathogens and tick host identification of Ixodes ricinus from Southern Czech Republic. FEMS Microbiol Ecol 2017; 93(11): fix129.
6. Daniel M, Materna J, Hönig V et al. Vertical distribution of the tick Ixodes ricinus and tick-borne pathogens in the northern moravian mountains correlated with climate warming (Jeseníky Mts., Czech Republic). Cent Eur J Public Health 2009; 17(3): 139-145.
7. Wilhelmsson P, Fryland L, Lindblom P et al. A prospective study on the incidence of Borrelia burgdorferi sensu lato infection after a tick bite in Sweden and on the Åland Islands, Finland (2008-2009). Ticks Tick-Borne Dis 2016; 7(1): 71-79.
8. Huygelen V, Borra V, De Buck E, Vandekerckhove P. Effective methods for tick removal: A systematic review. J Evid-Based Med 2017; 10(3): 177-188.
9. Společnost infekčního lékařství České lékařské společnosti JEP. Doporučený postup diagnostiky a léčby lymeské boreliózy. SIL, 2018. Dostupné na: www.infekce.cz/DPLB18.htm
10. Hubálek Z, Tomešek M, Kosina M et al. West Nile virus outbreak in captive and wild raptors, Czech Republic, 2018. Zoonoses Public Health 2019; 66(8): 978-981.
11. Korytár Ľ, Peňazziová K, Pistl J et al. Retrospective review and current knowledge on the occurrence of West Nile virus in mosquito vectors, reservoirs and hosts in Slovakia (Central Europe). Acta Virol 2020; 64(2): 187-200.
12. Rudolf I, Hubálek Z, Sikutová S, Švec P. Opomíjené virové infekce přenášené hematofágními členovci v České republice. Epidemiol Mikrobiol Imunol 2008; 57(3): 80-89.
13. Miterpáková M, Antolová D, Ondriska F, Gál V. Human Dirofilaria repens infections diagnosed in Slovakia in the last 10 years (2007–2017). Wien Klin Wochenschr 2017; 129(17-18): 634-641.
14. Svobodová V, Mišoňová P. The potential risk of Dirofilaria immitis becoming established in the Czech Republic by imported dogs. Vet Parasitol 2005; 128(1-2): 137-140.
15. Capelli G, Genchi C, Baneth G et al. Recent advances on Dirofilaria repens in dogs and humans in Europe. Parasit Vectors 2018; 11(1): 663.
16. Halouzka J, Pejcoch M, Hubálek Z, Knoz J. Isolation of Tahyna virus from biting midges (Diptera, Ceratopogonidae) in Czecho-Slovakia. Acta Virol 1991; 35(3): 247-251.
Štítky
Adiktologie Alergologie a imunologie Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská gastroenterologie Dětská chirurgie Dětská kardiologie Dětská neurologie Dětská otorinolaryngologie Dětská psychiatrie Dětská revmatologie Diabetologie Farmacie Chirurgie cévní Algeziologie Dentální hygienistka
Článek Představujeme publikaciČlánek ÚVODEM
Článek vyšel v časopiseČasopis lékařů českých
Nejčtenější tento týden
2021 Číslo 2-3- Psilocybin je v Česku od 1. ledna 2026 schválený. Co to znamená v praxi?
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Pitvy před Vesaliem a Jeseniem
- Špitální péče řádu sv. Jana na evropské půdě do 18. století
-
Gertrude Belle Elionová
(1918–1999) - Zamyšlení nad Spolkem českých lékařů v Praze
-
K devadesátinám prof. MUDr.
Jany Pařízkové, DrSc. - Sedmdesát let prof. Aleše Žáka
- Vzpomínka na prof. Rostislava Koďouska
- Představujeme publikaci
- ÚVODEM
- Alokace vzácných zdrojů v době pandemie
- Protilátkové repetitorium – vyšetření protilátek proti koronaviru v běžné praxi
- Techniky zvládání stresu jako součást profesní výbavy zdravotníků (nejen) pro boj s pandemií COVID-19
- Využití kognitivně-behaviorálního přístupu k terapii nadváhy a obezity
- Nealkoholová tuková choroba jater: Jak nejúčinněji bojovat s nejčastějším hepatologickým onemocněním současnosti?
- ATP-senzitivní draslíkové kanály: klíčoví hráči v patofyziologii mnoha chorob
- Rizika přenosu nemocí hmyzem na území Česka a Slovenska
- Syndrom počítačového vidění – projevy a možnosti předcházení
- Principy medicíny založené na důkazu: od postulátů Roberta Kocha po současnou EBM
- K počátkům evropské gynekologie: archeologické a literární prameny k vývoji gynekologie v Řecku před rokem 500 př. Kr.
- Časopis lékařů českých
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Protilátkové repetitorium – vyšetření protilátek proti koronaviru v běžné praxi
- Rizika přenosu nemocí hmyzem na území Česka a Slovenska
- Syndrom počítačového vidění – projevy a možnosti předcházení
- Nealkoholová tuková choroba jater: Jak nejúčinněji bojovat s nejčastějším hepatologickým onemocněním současnosti?
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání