-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Plicní hypertenze u Takayasuovy arteritidy: kazuistika
Pulmonary hypertension in Takayasu arteritis
Takayasu arteritis (TA) is a rare chronic vasculitis primarily involving the aorta and its main branches. The disease affects women much more frequently than men, the ratio being 8 : 1. The onset occurs in the teenage years, always before age of 40. Aortic regurgitation is rare. The pulmonary artery stenosis may also rarely occur. We report the case of a 49-year old female patient with Takayasu arteritis who presented with severe left pulmonary trunk stenosis resulting in pulmonary hypertension, severe aortic regurgitation due to the dilatation of the ascending aorta, mitral insufficiency, critical left renal artery stenosis, and probably with left main coronary artery stenosis. No severe stenosis or occlusion in the mid portion of mid subclavian artery lesion were present. Because the patient presented with serious congestive heart failure, she underwent mitral valvuloplasty and aortic valve replacement. However, the patient died in early postoperative period due to pulmonary hypertension which failed to respond to pharmacotherapy.
Key words:
pulmonary hypertension – Takayasu arteritis – aorta – aortic regurgitation
Autoři: M. Škvařilová 1; J. Lindner 2; B. Hanzová 3; J. Dušková 3; P. Jansa 1; T. Paleček 1; M. Aschermann 1
Působiště autorů: Centrum pro plicní arteriální hypertenzi II. interní kliniky kardiologie a angiologie 1. lékařské fakulty UK a VFN v Praze, přednosta prof. MUDr. Aleš Linhart, DrSc. 1; II. chirurgická klinika 1. lékařské fakulty UK a VFN v Praze, přednosta doc. MUDr. Jan Tošovský, CSc. 2; Ústav patologie 1. lékařské fakulty UK a VFN v Praze, přednosta prof. MUDr. Cyril Povýšil, DrSc. 3
Vyšlo v časopise: Vnitř Lék 2007; 53(1): 71-77
Kategorie: Kazuistiky
Souhrn
Takayasuova arteritida je vzácná chronická vaskulitida postihující zejména aortu a její hlavní větve, která postihuje mnohem častěji ženy v poměru 8 : 1 k mužům a vzniká téměř výlučně ve věku do 40 let života. Velmi vzácně se projevuje vznikem závažné aortální regurgitace nebo významnou stenózou hlavních kmenů plicnice. Popisujeme případ 49leté nemocné, u které se projevila kritickou stenózou hlavního kmene plicnice vlevo s následnou plicní hypertenzí, těžkou aortální regurgitací, kritickou stenózou levé renální tepny a pravděpodobně i stenózou kmene levé věnčité tepny. Střední úseky podkličkových tepen výrazněji postiženy nebyly. Vzhledem k těžkému srdečnímu selhávání nemocná podstoupila plastiku mitrální chlopně a náhradu aortální chlopně. V časném pooperačním období však zemřela na nezvladatelnou plicní hypertenzi.
Klíčová slova:
plicní hypertenze - Takayasuova arteritida - aorta - aortální regurgitaceÚvod
Takayasuova arteritida (TA) je zánětlivé a stenózující onemocnění neznámé etiologie postihující především velké a střední tepny odstupující z oblouku aorty a samotný oblouk aorty. Poprvé ji popsal japonský oftalmolog Takayasu v roce 1908. Projevuje se lymfocytární infiltrací adventicie nebo medie, při které dochází k vazivovému jizevnatění s tendencí ke vzniku pozánětlivé stenózy. Vzhledem k typickému histologickému nálezu je TA řazena mezi obrovskobuněčné arteritidy společně s temporální arteritidou. Klasická TA je popisována zejména v asijské populaci, výskyt v Evropě a Severní Americe je vzácný a odhaduje se na 1,2-2,6 případů na milión obyvatel. Ženy jsou ve srovnání s muži postiženy v poměru 8 : 1. TA postihuje nejčastěji oblouk aorty a tepny z ní odstupující, především truncus brachiocephalicus, karotidy, podklíčkové tepny a renální tepny. Může postihnout i plicní tepny, vznik klinicky významné plicní hypertenze je však velmi vzácný [1]. Raritní je současný výskyt postižení plicních tepen a hemodynamicky významné aortální insuficience. Zúžení koronárních tepen v souvislosti s TA je popisováno u méně než 10 % nemocných.
Léčebně byl u TA opakovaně ověřen dobrý efekt glukokortikoidů [2] na stenózy systémových arterií, ale zatím nebylo prokázáno pozitivní ovlivnění stenóz plicních tepen touto farmakologickou léčbou. Protože se jedná o onemocnění, se kterým se setkáváme výjimečně a jehož diagnostika má řadu záludností, dovolujeme si předložit kazuistiku naší nemocné.
Popis případu
49letá žena byla odeslána do našeho centra ke zjištění příčiny plicní hypertenze. Od mládí se léčila pro asthma bronchiale s polyvalentní alergií (prach, pyly, roztoči). Tato nemocná začala mít poprvé větší problémy s dušností v roce 1999. Současně se objevila bolest na hrudi, která rychle progredovala do klidové anginy pectoris. Dušnost a klidové stenokardie byly důvodem k provedení ergometrie a následně koronarografie, která prokázala téměř kritickou ostiální stenózu kmene levé věnčité tepny. Mimo postižení kmene levé věnčité tepny další stenózy nalezeny nebyly. Akutně byla provedena chirurgická revaskularizace, při které byl našit žilní aortokoronární bypass na ramus marginalis sinister (RMS) a tepenný s použitím levé mamární tepny na ramus interventricularis anterior (RIA). Po této operaci došlo k vymizení stenokardií a zmírnění dušnosti. O rok později byla u nemocné zjištěna arteriální hypertenze a hypotyreóza a byla nasazena farmakologická léčba. V roce 2002 tato nemocná prodělala ataku klidové dušnosti, za jejíž příčinu byla určena embolie do plic (verifikováno plicní scintigrafií). Od této příhody užívala warfarin. Přesto se dušnost nadále zhoršovala, objevil se dráždivý kašel a 1krát se vyskytla hemoptýza. V roce 2003 byly na RTG srdce a plic v levém středním poli nalezeny infiltráty, k jejichž etiologii se pouze na základě RTG-snímku nebylo možné vyjádřit. Nález na kontrolní plicní scintigrafii podporoval diagnózu plicní embolie, ale nevyloučil ani případný tumor levé plíce. Proto bylo provedeno vyšetření magnetickou rezonancí, která přítomnost nádoru vyloučila, avšak překvapivě prokázala nepravidelná ztluštění ve stěně tepen odstupujících z oblouku aorty typické pro Takayasuovu arteritidu. Byly nasazeny kortikoidy s počáteční dávkou 1 500 mg metylprednizonu i.v. denně a pokračovalo se po 6 měsíců podáváním prednizonu perorálně v dávce 60 mg denně. Přesto dušnost nadále progredovala. V březnu roku 2004 byla zjištěna významná aortální regurgitace 3.-4. stupně a na základě echokardiografického vyšetření bylo také vysloveno podezření na těžkou plicní hypertenzi a nemocná byla odeslána do našeho centra. Při prvním přijetí v dubnu roku 2004 byla nemocná klidově dušná, bez známek cyanózy. Na karotidách byl oboustranně slyšitelný systolický šelest, náplň krčních žil nebyla zvýšená. Dýchání nad oběma plicními poli bylo sklípkové, bez vedlejších fenoménů. Akce srdeční byla pravidelná s hlučným diastolickým šelestem s maximem v 2. mezižebří vpravo a ve 4. mezižebří vlevo. Dolní končetiny byly bez otoků a známek zánětu, s oboustrannými klidnými varixy. Játra ani slezina nebyly palpačně zvětšené. Krevní tlak na levé horní končetině byl 185/85 mm Hg, na pravé 160/ 80 mm Hg, tepová frekvence 80/min. Z pomocných vyšetření u nás uvádíme jen ta nejdůležitější:
EKG: SR, frekvence 80/min se srdeční osou doprava a se známkami hypertrofie pravé komory (obr. 1).
Obr. 1. EKG: SR, fr. 80/min s výraznými známkami hypertrofie pravé komory. 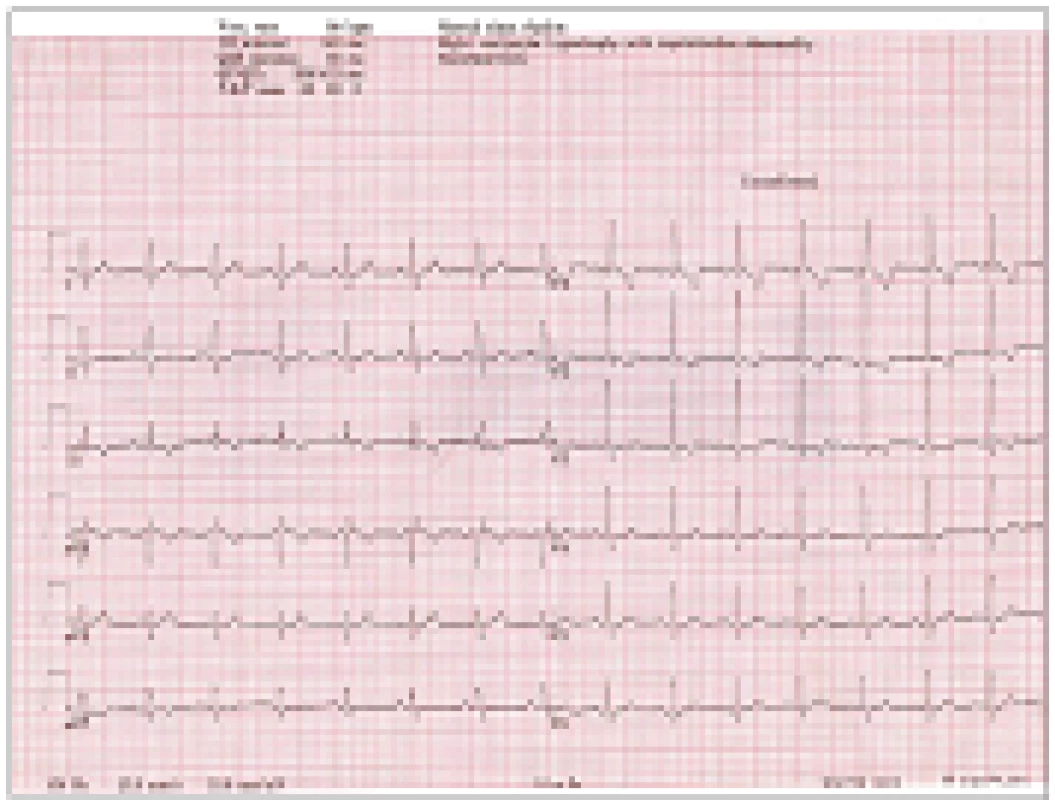
Skiagram hrudníku: rozšíření centrálních kmenů plicnice, v plicích značně, ale velmi nepravidelně zmnožené interstitium s nepravidelnou distribucí vzduchu; zvětšení srdečního stínu.
Spirometrie: ventilační hodnoty v dolním pásmu normy, lehká obstrukce.
Echokardiografie: dobrá systolická funkce levé komory s ejekční frakcí 61 %; masivní aortální regurgitace stupně 4+ a významná mitrální regurgitace stupně 3+; výrazná dilatace pravé síně (54 mm), nezvětšená pravá komora (enddiastolický rozměr v parasternální projekci na dlouhou osu 23 mm); střední systolická dysfunkce PK (systolický pohyb trikuspidálního anulu 17 mm); hraniční tenze v pravé síni a výrazně zvýšená tenze v plicnici (odhad systolického tlaku asi 94 mm Hg) a významná trikuspidální regurgitace 3.-4. stupně.
Sonografie karotid s bilaterálně zesílenou stěnou arteria carotis communis.
Sonografie břicha: zmenšení levé ledviny s redukcí parenchymu na 6 cm, duté systémy bez dilatace.
Dynamická scintigrafie ledvin: významná funkční stranová asymetrie. Levá ledvina menší, s podílem na celkové glomerulární filtrace 29 %.
CT renálních tepen: vlasová stenóza levé renální tepny (obr. 2).
Obr. 2. CT renálních tepen: vlasová stenóza levé renální tepny (šipka). 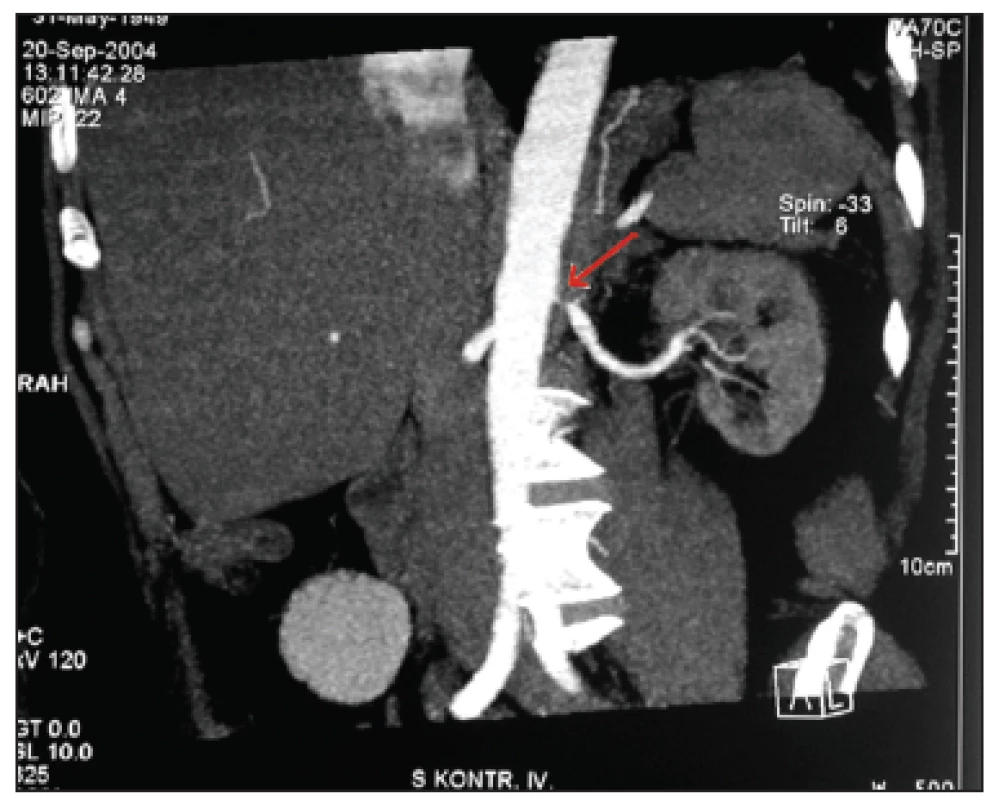
Angiografie břišní aorty: 99% ostiální stenóza levé renální tepny; ad hoc byla provedena angioplastika této stenózy s implantací stentu.
Angiologické CT-vyšetření aorty a jejích větví, koronárních a pulmonálních tepen: těžké změny na arteriálním řečišti pravé plíce charakteru plicní hypertenze; vlevo téměř nedetekovatelná perfuze s kritickou stenózou kmene levé plicní tepny; vlastní hlavní kmen plicnice s nerovnými konturami a nepravidelně zesílenou ventrální stěnou; na větvích odstupujících z oblouku aorty nález cirkulárně zesílených stěn zatím bez zúžení lumina s maximem nálezu na truncus brachiocephalicus; volně průchodný žilní bypass na ramus marginalis, uzavřený arteriální bypass na RIA.
CT hrudníku: vpravo nález na a. pulmonalis v mezích normy, vlevo nalezeno kritické zúžení hlavního kmene plicnice s redukcí plicní kresby v celém levém plicním křídle; na úrovni segmentálního větvení vlevo bylo nalezeno množství trombů v luminu, částečně rekanalizovaných; rozsáhlé ložiskové změny vlevo charakteru fibrózních infiltrátů nejspíše po plicních infarktech (obr. 3).
Obr. 3. MIP rekonstrukce CT hrudníku: kritická stenóza levé a. pulmonalis (šipka). 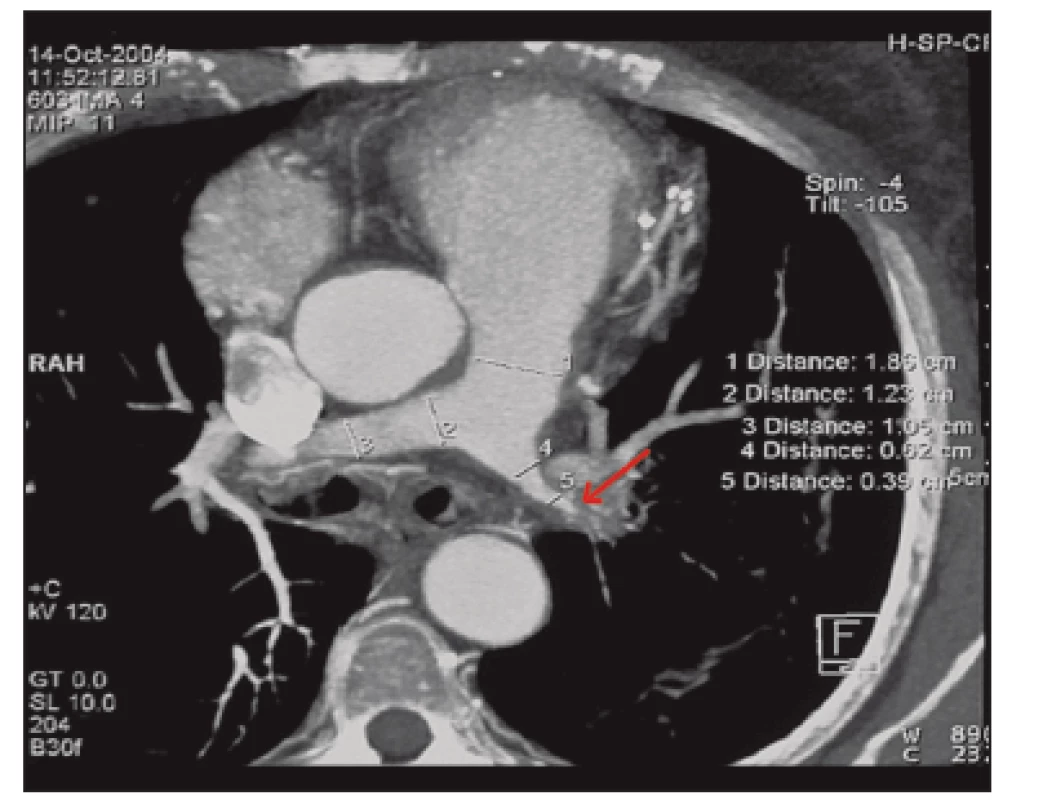
Selektivní koronarografie: ústí kmene levé věnčité tepny s hraniční stenózou (obr. 4), která nepřestupovala do odstupu ramus circumflexus (RCx); RCx se plnila do poloviny tepny, kde byla patrna kompetice bypassu; tepenný bypass na RIA byl uzavřen, žilní bypass na RCx byl volně průchodný; další tepny byly bez stenóz; při aortografii byla patrná mohutná regurgitace do levé komory širokým jetem, angiograficky 4. stupně (obr. 5) a mitrální regurgitace angiograficky 3. stupně (obr. 6).
Obr. 4. Koronarografie: ústí kmene levé věnčité tepny s hraniční stenózou (šipka), která nepřestupuje do odstupu ramus circumflexus (RCx). 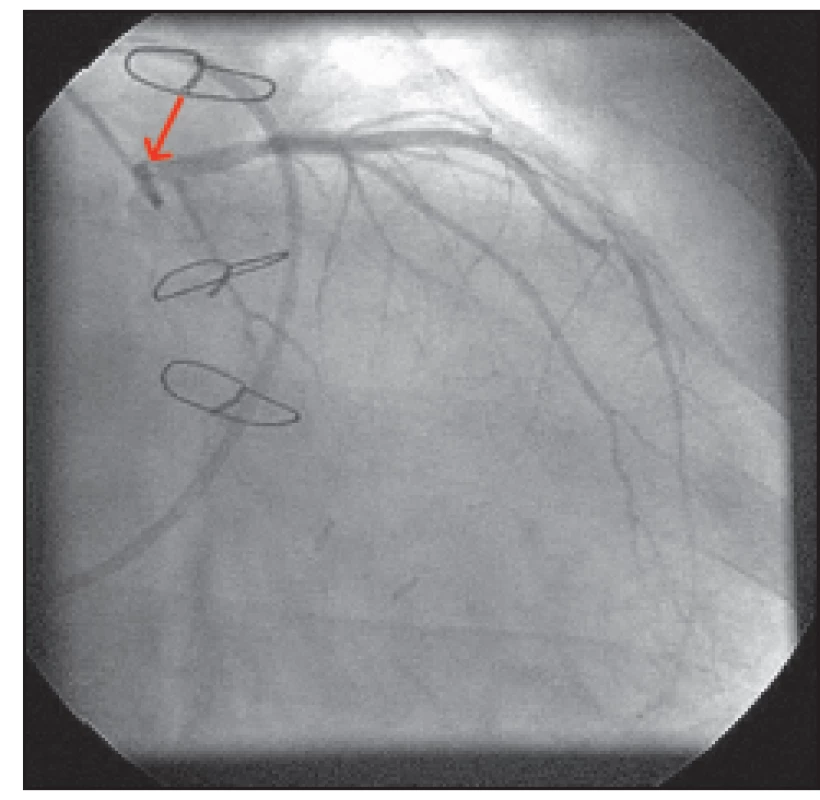
Obr. 5. Obr. 5. Bulbografie: mohutná regurgitace kontrastní látky do levé komory širokým jetem (šipka), angiograficky aortální regurgitace 4. stupně. 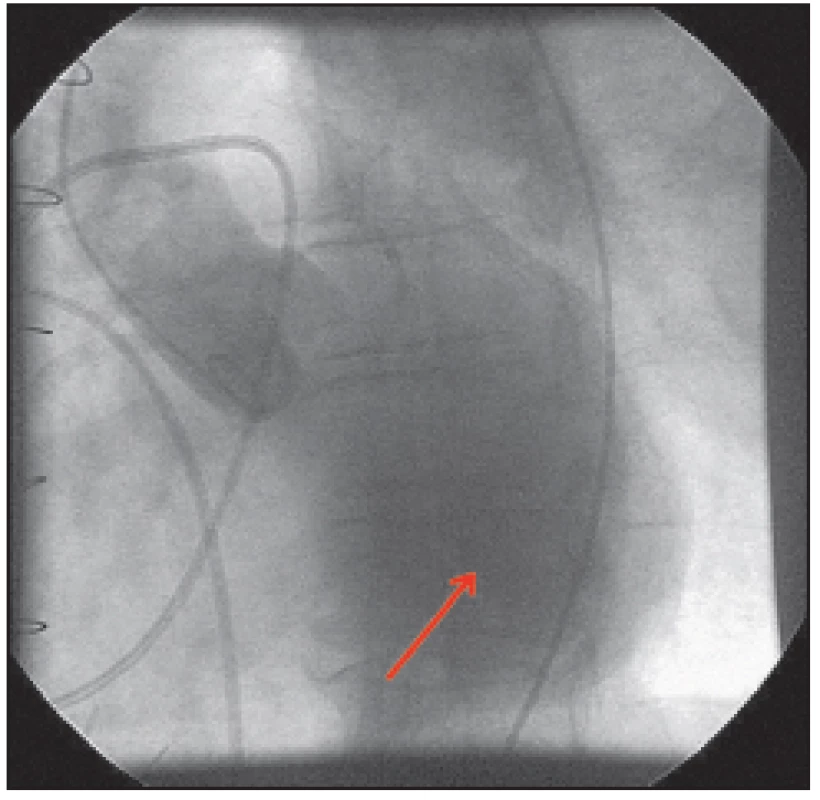
Obr. 6. Mitrální regurgitace 3. stupně. Dilatovaná levá síň naplněná kontrastní látkou (šipka). 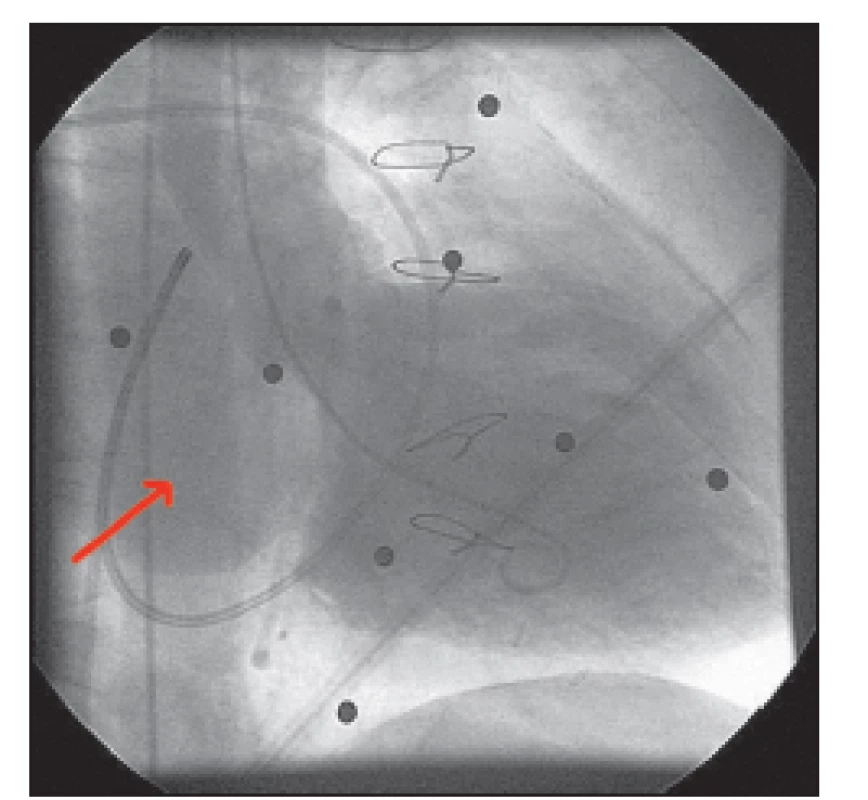
Pravostranná katetrizace: pravá síň 14 mm Hg; pravá komora 71/19 mm Hg; plicnice 65/19/36 mm Hg; tlak v zaklínění 21 mm Hg; srdeční výdej 2,83 l min; srdeční index 1,5 l/min/m2; transpulmonální gradient 15 mm Hg; plicní arteriální rezistence 5,35 W.j.; test akutní plicní vazodilatace s analogem prostacyklinů byl pozitivní.
Laboratorní nálezy: FW 2/6 ... 60/74; vyšetření krevních plynů a acidobazické rovnováhy v tepenné krvi: pO2 7,2 kPa; SaO2 87,4 %; pCO2 4,7 kPa; vyšetření krevních plynů a acidobazické rovnováhy v centrální žíle: pO2 5,1 kPa; pCO2 5,02 kPa.; SaO2 68,4 %.
Ostatní hodnoty pH, BE, BB, ABE v mezích normy. Z dalších laboratorních výsledků v mezích normy: KO a diferenciál, urea, kreatinin, jaterní testy, bilirubin, in vitro testy, glykemie, moč + sediment, koagulační parametry, D-dimery, protilátky proti hepatitidám, triacylglyceroly, HDL-cholesterol, syphilis sérum - VLDR negativní; zvýšeny: CRP 25,7; celkový cholesterol 5,6 mmol/l; LDL-cholesterol 3,16mmol/l.
Léčba
Jako první léčebný výkon byla provedena angioplastika stenózy levé renální tepny s implantací stentu. Vzhledem k vážnému celkovému stavu s klidovou dušností, hypoxemií a známkám srdečního selhání při masivní aortální regurgitaci, závažné mitrální regurgitaci a smíšenému typu plicní hypertenze, byla nemocná následně indikována k náhradě aortální chlopně a výkonu na mitrální chlopni, a to i přes vysoké operační riziko. Předpokládali jsme, že perioperační odebrání vzorků k histologickému vyšetření umožní naše podezření na TA potvrdit, nebo vyvrátit.
Po předchozí přípravě nemocné byla v mimotělním oběhu provedena anuloplastika mitrální chlopně Carpentierovým-Edwardsovým ringem číslo 26 a náhrada aortální chlopně mechanickou chlopní St. Jude Medical číslo 21 do supraanulární pozice. Pro atypicky ztluštělou stěnu aorty na 5 mm, která připomínala vyhojenou disekci nebo aortitidu, byl odebrán vzorek ze stěny aorty a odeslán k histologickému vyšetření. Po odpojení mimotělního oběhu však došlo ještě na operačním sále k dramatické progresi plicní hypertenze, která si vyžádala přímou srdeční masáž a inhalaci analoga prostacyklinu illoprostu a podání katecholaminů. Další hodiny po operaci přetrvávala těžká plicní hypertenze se systolickým tlakem v plicnici 100 mm Hg, která se neměnila ani přes intravenózně podávaný epoprostenol. Nemocná zemřela 2. pooperační den pod obrazem nezvladatelného pravostranného srdečního selhání.
Sekční nález
Makroskopický nález: Plíce: chronická venostáza, emfyzém, edém, chronická astmatická bronchitida. V horním laloku vpravo fokální intersticiální fibróza s kulatobuněčnou celulizací. Arterie středního kalibru obou plic stenózované s řídkou zánětlivou celulizací ve stěně. A. pulmonalis dx. pro horní a střední lalok je středně stenózována se ztlustlou stěnou, pro dolní lalok je přiměřeně prostorná. A. pulmonalis sin. pro horní i dolní lalok s výraznou stenózou, obvod po rozstřižení šíře 7 mm (ve srovnání s a. pulmonalis l. dx., která měla obvod po rozstřižení 40 mm). Povrch lumen této tepny zhrubělý, asi 2,5 cm od odstupu z truncus pulmonalis defekt intimy a zbytky trombu, povrch lumina hladký (obr. 7). Stěna arterie výrazně ztluštělá. V dolním laloku vlevo byla nalezena rozsáhlá mapovitá infarktová ložiska s demarkační reakcí a známkami organizace na periferii. Věnčité tepny: pravá věnčitá tepna s ojedinělými vazivovými aterosklerotickými pláty, nezužujícími výrazně lumen, odstup levé koronární arterie výrazně stenózován. Dále do periferie RIA a RC s ojedinělými vazivovými aterosklerotickými pláty. Aortokoronární bypassy: v aortě vyšit bypass kopírující průběh ramus circumflexus, je volný, průchodný. RIA - průběh kopírován bypassem vyšitým z levé mamární arterie (LIMA), nitkovité lumen. V průběhu mamárního bypassu několik kovových svorek.
Obr. 7. Stenóza obou větví a. pulmonalis, výrazněji vlevo (šipka). 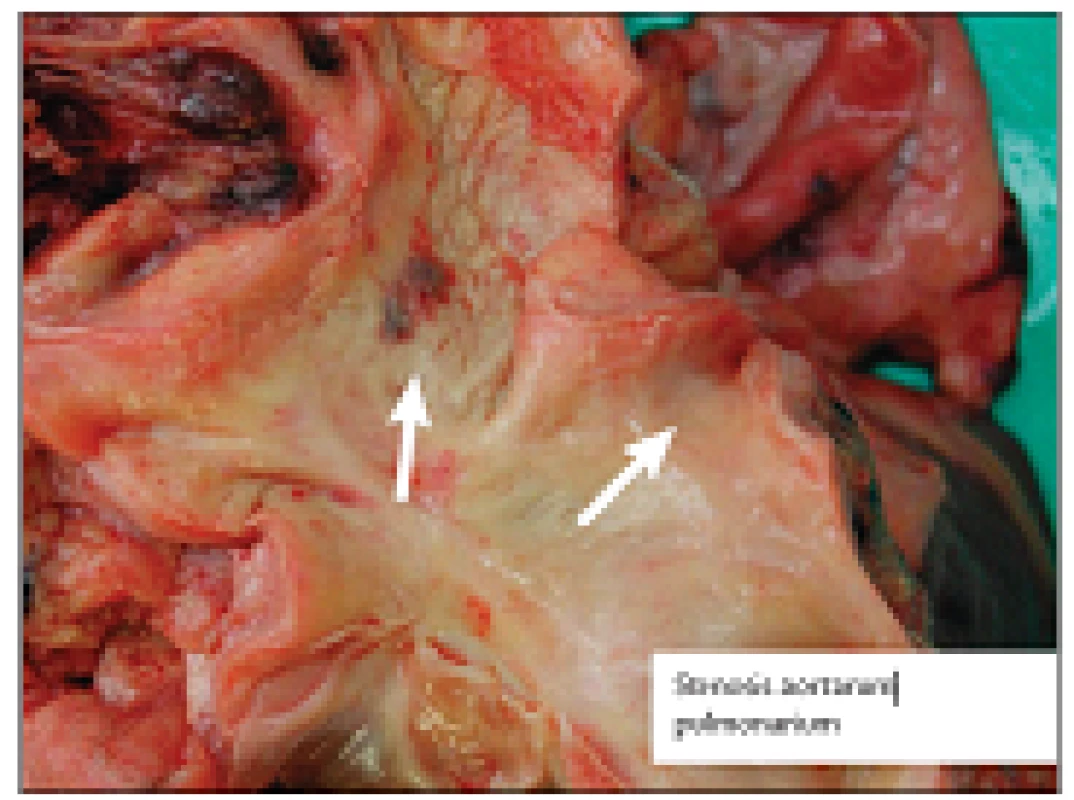
Nález mikroskopický (výtah): Histologicky vykazovaly všechny vyšetřené cévy - aorta, truncus brachiocephalicus, a. carotis com. sin., a. subclavia sin., a. pulmonalis následující změny: fibrotizace intimy, destrukce elastiky medie, fibroprodukce v adventicii s kulatobuněčnou celulizací vasa vasorum (obr. 8). Přítomnost obrovských vícejaderných buněk byla prokázána pouze v excizi z a. pulmonalis (obr. 9). Uvedené změny odpovídající granulomatózní vaskulitidě typu TA byly nejvíce vyjádřeny v levé a. pulmonalis. V jedné z větví a. pulmonalis sin. byl zachycen obturující rekanalizovaný trombus. Štítná žláza: chronická fibrotizující lymfoplazmocelulární tyroiditida.
Obr. 8. Destrukce elastických lamel v lamina media aortae. Barvení dle van Giesona s elastikou (původní zvětšení 200krát). 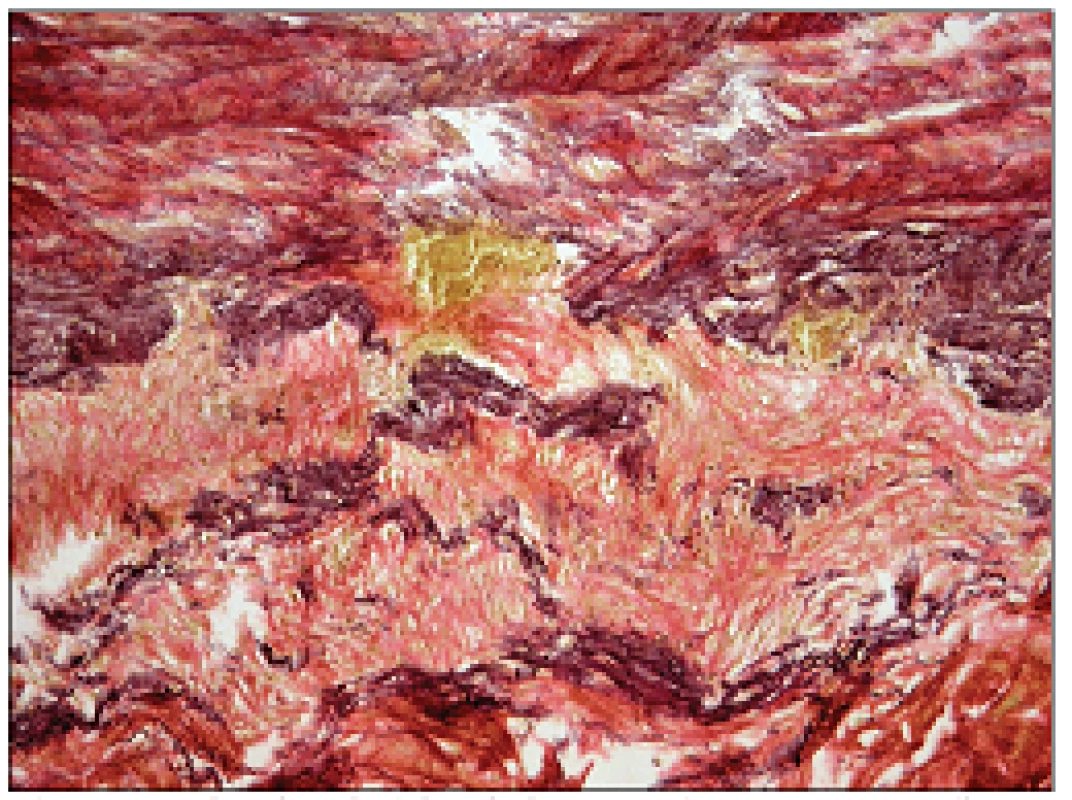
Obr. 9. Obrovskobuněčná granulomatózní arteritis a. pulmonalis (barvení HE; původní zvětšení 400krát). 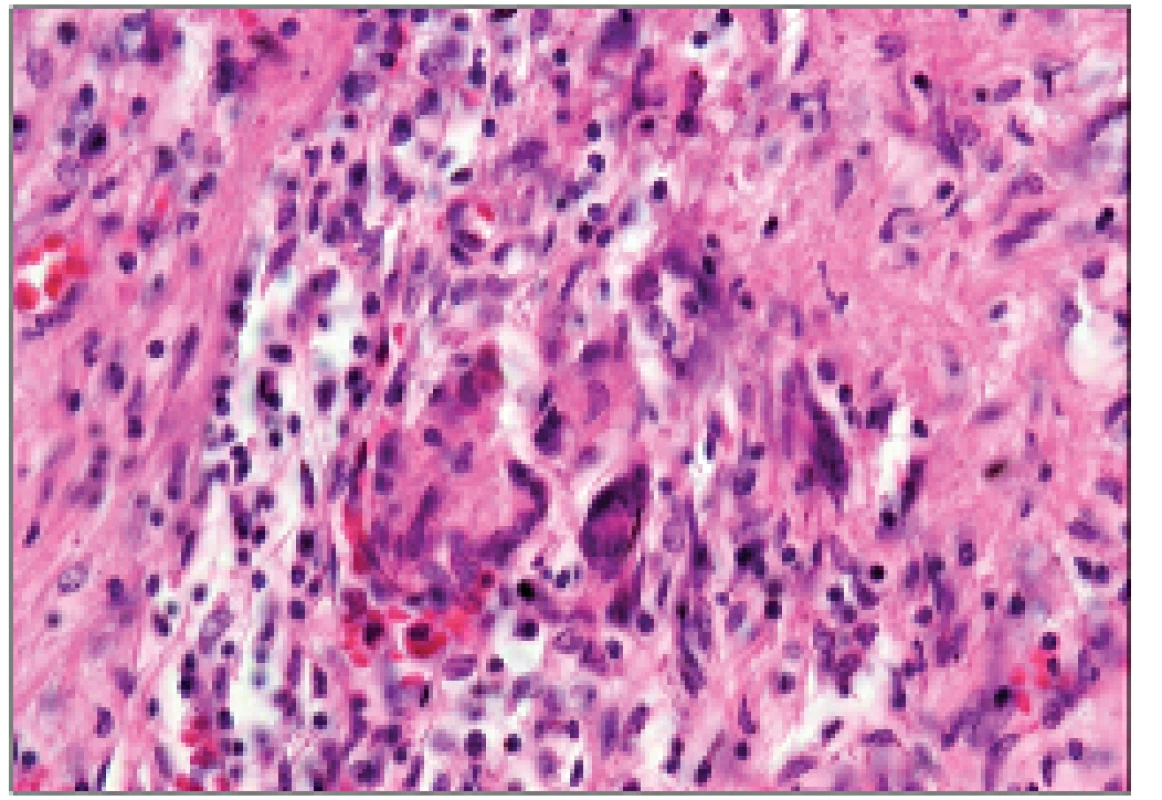
Diskuse
V literatuře bývají obvykle popisovány 3 základní typy TA.
U typu I je predilekčně postižen truncus brachiocephalicus, karotidy a podkličkové tepny. Typ II postihuje predilekčně břišní aortu a z ní odstupující tepny a typ III je kombinací typu I. a II. [3]. Teprve v roce 1977 byl popsán typ IV [4], pro který je charakteristické především postižení plicních tepen. Jiné řazení jednotlivých typů uvádí Cirillo [5]. Hlavní a vedlejší kritéria TA jsou shrnuta v tab. 1 [6]. Se vznikem aortální insuficience se u TA setkáváme vzácně, v kombinaci se stenózou hlavního kmene plicnice raritně [7,8]. Klinicky se nemoc manifestuje většinou do 30 let, u řady nemocných již v době dospívání. Protože většina symptomů TA je nespecifických, stanovení správné diagnózy může trvat měsíce až roky. U většiny nemocných první projevy nemoci poukazují na chronické zánětlivé onemocnění. Typické jsou teploty, nechutenství, únava, váhový úbytek, noční pocení, artralgie, případně pleurální bolest [9]. Nemocní s II. a III. typem TA mívají klaudikace dolních končetin a často u nich nacházíme arteriální hypertenzi, jejíž příčinou je stenóza renální tepny [10]. Nemocní s I. typem mívají nehmatný pulz na horních končetinách, nebo alespoň tlakový rozdíl mezi pravou a levou horní končetinou kolem 30 mm Hg a rovněž bývá tlakový gradient mezi horními a dolními končetinami [11]. Retinopatie, původně popsaná Takayasuem, se vyskytuje jen u čtvrtiny nemocných a je vždy doprovázena stenózou karotid [12].
Jako hlavní komplikace TA jsou uváděny: v 50-60 % vznik renovaskulární arteriální hypertenze vznikající na podkladě stenózy renální tepny [13,14] a progresivní srdeční selhání (28 %) [15], mnohem vzácněji pak aortální regurgitace [16,17]. Rovněž postižení věnčitých tepen je vzácné a může být příčinou anginy pectoris nebo i akutního infarktu myokardu [18,19].
Plicní hypertenze u TA se vyskytuje výjimečně a je důsledkem mechanické obstrukce cévního řečiště při stenózách plicních arterií. Cévní chirurg může pouze v některých případech korigovat těsnou stenózu hlavních kmenů plicnice. Léčebně byl popsán dobrý efekt vazodilatancií na pokles středního tlaku v plicnici u 4 nemocných léčených inhalací oxidu dusnatého a podáváním prostacyklinu [20].
Diagnosticky jsou v současné době považovány za nejpřínosnější pozitronová emisní tomografie (PET) společně se zobrazením magnetickou rezonancí (MRI) [21]. MRI může být užitečná zejména při průkazu ztluštění arteriální stěny v časném stadiu nemoci. Tyto neinvazivní techniky jsou výhodné zejména u dětí a mladistvých. Mohou pomoci i při načasování invazivních postupů, protože do jisté míry umí odlišit aktivní fázi nemoci od chronické [22]. Jedinou nevýhodou MRI je nemožnost změřit tlakové gradienty v tepnách, a tak stanovit hemodynamickou významnost stenóz.
Nemocní bez přítomnosti závažných komplikací při léčbě kortikoidy přežívají 15 let v 83 %. Pokud se ale objeví srdeční selhání nebo těžká arteriální hypertenze, pak přežívá tuto dobu pouze 66 % postižených [23]. Příčinou úmrtí jsou většinou cévní mozkové příhody, srdeční selhání a infarkt myokardu [24].
Indikace k chirurgické léčbě TA nejsou přesně stanoveny. Nejčastěji prováděnou intervencí u TA je angioplastika renální tepny s implantací stentu [25,26]. Chirurgická léčba bývá nezbytná u významných stenóz věnčitých tepen a je také nutným řešením závažného aneuryzmatu aorty nebo těžké aortální regurgitace. Pokud je chirurgická léčba urgentní, doporučuje se nasadit vysoké dávky glukokortikoidů co nejdříve po operaci [27].
Námi referovaná nemocná byla do centra pro léčbu plicní arteriální hypertenze doporučena pro středně významnou plicní hypertenzi s nálezem těžké stenózy hlavního kmene levé plicní tepny. Podezření na Takayasuovu arteritidu bylo vysloveno na základě výsledku vyšetření MRI již na odesílajícím pracovišti, přesto byla řada vyšetření, která tuto diagnózu nepodporovala. Především to byl věk nemocné (49 let), nebyly nalezeny významné stenózy podklíčkových tepen, při přijetí byla zjištěna normální hodnota sedimentace erytrocytů (která diagnózu TA prakticky vylučuje), normální hladina leukocytů a ANCA. Elektroforéza bílkovin prokázala rovněž pouze vyšší hladinu imunoglobulinu A, nikoliv imunoglobulinu G a M. Pulzace na obou radiálních tepnách byla dobře hmatná, přestože rozdíl mezi systolickým tlakem na pravé a levé horní končetině byl 25 mm Hg. Nemocná neměla celkové příznaky jako horečky, artralgie, anorexii s poklesem váhy a noční pocení, často postihující tyto nemocné [9], tedy z obecně uznávaných kritérií pro stanovení diagnózy TA byla splněna pouze 4 vedlejší (méně významná) kritéria: arteriální hypertenze, aortální regurgitace, postižení plicních tepen a postižení břišní aorty (tab. 1 podle Braunwalda). Nadto ani podávání vysokých dávek glukokortikoidů před hospitalizací na našem pracovišti nevedlo k zásadnímu zmírnění dušnosti.
Do typického obrazu TA rovněž nezapadal obraz intersticiálního postižení plic podle přehledného RTG-snímku hrudníku s postižením zejména pravého horního laloku, které bylo potvrzeno i sekčně. V diferenciální diagnostice plicní hypertenze bylo nutné přihlédnout k nálezům plicní scintigrafie a angiografického CT plic, které prokazovaly rekanalizované tromby na úrovni segmentálního větvení vlevo a nutily nás pomýšlet i na chronickou tromboembolickou plicní hypertenzi. Rovněž nález nerekanalizovaných trombů v plicním řečišti byl sekčně potvrzen.
Námi popisovaná nemocná prodělala 5 let před přijetím na naše pracoviště chirurgickou revaskularizaci pro stenózu kmene levé věnčité tepny. Podle popisu koronarografie na jiném pracovišti zúžení postihovalo celý kmen a zasahovalo až do odstupu RCx. Při kontrolní koronarografii o 5 let později na našem pracovišti však bylo nalezeno pouze hraniční zúžení ústí kmene levé věnčité tepny, které do odstupu RCx nepřecházelo (obr. 4). Nelze tedy vyloučit, že se původně jednalo o projev TA, a nikoliv o aterosklerotickou lézi. Selektivní koronarografie odlišení postižení koronárních tepen aterosklerotickým plátem a TA neumožňuje [28,29]. K regresi postižení kmene levé věnčité tepny mohlo následně dojít po půlroční kůře vysokou dávkou glukokortikoidů. Výsledky koronarografie z jiného pracoviště však již nejsou dostupné, a tak není porovnání obou nálezů možné.
Plicní hypertenze podle pravostranné katetrizace byla vstupně významná, smíšené etiologie. Jistě se na ní spolupodílela masivní aortální i významná mitrální insuficience. Vzhledem k pozitivitě vazodilatačního testu jsme nemocné nasadili blokátory kalciového kanálu. Protože stav nemocné se nadále zhoršoval a jevil se jako kritický, byla nemocná přes vysoké riziko indikována k operačnímu výkonu. Vysoký vzestup tlaku v plicnici bezprostředně po náhradě aortální chlopně a plastice mitrální chlopně byl velmi pravděpodobně dán náhlým zvýšením srdečního indexu, který však pravá komora nebyla schopna zvládnout.
Závěr
Se znalostí sekčního nálezu se domníváme, že nemocná byla do centra pro plicní hypertenzi odeslána až ve velmi pokročilém stadiu nemoci s poněkud modifikovaným obrazem předchozí léčbou glukokortikoidy. Klinický obraz byl ovlivněn intersticiálním plicním onemocněním pravého horního laloku a zřejmě také opakovanou sukcesivní plicní embolií. Pravděpodobně první manifestací TA byla významná stenóza kmene levé věnčité tepny v roce 1999. Hlavními projevy nemoci pak byla kombinace několika vzácně se vyskytujících komplikací: postižení hlavního plicního kmene vlevo, aortální regurgitace a plicní hypertenze. Nálezem typickým pro TA však byla stenóza levé renální tepny a rovněž nepravidelná ztluštění tepen odstupujících z aortálních oblouku zjištěná vyšetřením MRI. Nutno zdůraznit, že CT-angiografie a MRI hrají v posledních letech v diagnostice TA stále významnější, ne-li dokonce klíčovou roli. Přestože jsme tedy na diagnózu TA pomýšleli od počátku našeho vyšetřování, chybění hlavních kritérií TA, vyšší věk nemocné a další nálezy (intersticiální proces pravé plíce, prodělaná plicní embolie, možnost vzniku vyhojené disekce aorty vzniklé při revaskularizační operaci, přidružené nemoci jako bronchiální astma, původní diagnóza ICHS, plicní embolie), nám bránily vyslovit diagnózu TA s naprostou jistotou. Léčebný postup však tímto ovlivněn nebyl. Nemocná byla přijata se známkami těžkého oboustranného srdečního selhání a operační výkon na chlopních se jevil jako poslední naděje na zlepšení stavu. Definitivní diagnóza tak byla stanovena až histologicky průkazem obrovských vícejaderných buněk v a. pulmonalis sin.
MUDr. Marcela Škvařilová, Ph.D.
II. interní klinika 1. LF UK a VFN
www.vfn.cz
e-mail: marcela.skvarilova@centrum.cz
Doručeno do redakce: 15. 6. 2006
Přijato po recenzi: 26. 9. 2006
Zdroje
1. Procter CD, Holier LH. Takayusu’s arteritis and temporal arteritis. Ann Vasc Surg 1992; 6 : 195-199.
2. Kerr G, Hallahan CW, Giordano J et al. Takayusu’s arthritis Ann Intern Med 1994; 120 : 919-929.
3. Braunwald E. Heart disease. 5th ed. Philadephia: WB Saunders 1997 : 1571-1572.
4. Lupi-Herrera E, Sanches-Tores G, Marcushamer J et al. Takayusu’s arteritis: Clinical study of 107 cases. Am Heart J 1977; 93 : 94-103.
5. Cirillo LR. www.eMedicine.com: June, 2005; Takayasu’s arthritis.
6. Braunwald E. Heart disease. 5th ed. Philadephia: WB Saunders 1997 : 1575.
7. Podhola M. Obrovskobuněčná granulomatózní aortitida a plicní arteritida. Česk Patol 1996; 32 : 31-33.
8. Akikusa B, Kondo Y, Muraki N. Aortic insufficiency caused by Takayusu’s aortitis without usual clinical features. Arch Pathol Lab Med 1981; 105 : 650-668.
9. Wu YJ, Martin B, Ong K et al. Takayusu’s arteritis as a cause of fever of unknown origin. Am J Med 1989; 64 : 87-92.
10. Judge RD, Currier RD, Gracie WA. Takayusu’s arthritis and the aortic arch syndrome. Am J Med 1962; 32 : 379-385.
11. Vanoli M, Miani S, Amft N et al. Takayusu’s arteritis in Italian patients. Clin Exp Rheumatol 1995; 13 : 45-50.
12. Kioysawa M, Baba T. Ophthalmological findings in patients with Takayasu’s disease. Int J Cardiol 1998; 66(Suppl 1): S141-S147.
13. Fava MP, Foradori GB, Garcia CB et al. Percutaneous transluminal angioplasty in patients with Takayasu’s arthritis. J Vasc Interv Radiol 1993; 4(5): 649-652.
14. Kerr G Takayusu’s aortitis. Curr Opin Rheumatol 1994; 6 : 32-38.
15. Numano F. Differences in clinical presentation and outcome in different countries for Takayasu’s arthritis. Curr Opin Rheumatol 1997; 9 : 12-15.
16. Jejeda C, Correa P. Non-syphilitic aortitis. Arch Patology 1969 : 87 : 177-181.
17. Hoch J, Janík V, Zelenková V. Takayusova artritida. Vnitř Lék 1993; 39(8): 773-777.
18. Malik IS, O’Harare, Al-Nahae A et al. Takayusu’s arthritis: management of left main stem stenosis. Heart 2003 : 89 : 9.
19. Cipriano PR, Silverman JF, Perlroth MG et al. Coronary arterial narrowing in Takayusu’s arthritis. Am J Cardiol 1977 : 39 : 744-750.
20. Jolliet P, Bulpha P, Athorens JB et al. Nitric oxide and prostacyclin as test agents of vasoreactivity in severe precapillary pulmonary hypertension predictive ability and consequences on hemodynamics and gas exange. Thorax 1997; 52 : 369-372.
21. Paul JF, Fiessinger JN, Sapoval M. Follow up electron beam CT for the management of early phase Takayusu’s arthritis. J Comput Assist Tomogr 2001; 25 : 924-931.
22. Kumar S, Radharkrishnan S, Phadke RV. Takayusu’s arthritis: Evaluation with three - dimense time-of-flight MR angiography Eur Radiol 1997; 7 : 44-50.
23. Ishikava K, Maetani S Long term outcome for 120 Japanese patients with Takayusu’s disease. Circulation 1994; 90 : 1855-1862.
24. Hall B, Barr W, Lie JT et al. Takayusu’s arteritis. A study of North American patients. Medicine 1985; 64 : 89-95.
25. Bongard O, Schneider PA, Krahenbuhl B et al. Transluminal angioplasty of the aorta, renal and mesenteric arteries in Takayusu’s arthritis. Eur J Vas Surg 1992; 6 : 567-571.
26. Sharma S, Gusta H, Saxena A et al. Results of renal angioplasty in nonspecific aortoarteritis (Takayusu’s disease). J Vasc Interv Radiol 1998; 9(3): 429-435.
27. Shelhamer JH, Volkman JE, Parillo JE. Takayusu’s arthritis and its therapy. Ann Intern Med 1985; 103 : 121-126.
28. Contran RS, Kumar V, Robbins SL. Pathologic Basis of Disease. 5th ed. Philadelphia: WB Saunders 1994 : 489-499.
29. Ravelli A, Pedroni E, Perrone S et al. Aortic valve regurgitation as the presenting sign of Takayusu’s arteritis. Eur J Pediatr 1999; 158 : 281-283.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek XXVI. dny mladých internistůČlánek Z odborné literatury
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2007 Číslo 1- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
-
Všechny články tohoto čísla
- XXVI. dny mladých internistů
- Z odborné literatury
- Porucha regulace glukózového metabolizmu u pacientů s mnohočetným myelomem léčených vysokými dávkami kortikosteroidů na naší klinice v roce 2004
- Smoothness index betaxolol hydrochloridu u pacientů s čerstvě zjištěnou hypertenzí
- Chemoterapie BOVAPEC v primární léčbě středně pokročilých stadií Hodgkinova lymfomu
- Význam stanovení Nt-proBNP a big-endotelinu pro diagnostiku chronického srdečního selhání u nemocných v pravidelném hemodialyzačním programu
- Epilepsia a reprodukčné poruchy
- Metabolický syndrom a tuková tkáň: opravdu za všechno mohou adipocyty? - editorial
- Aortální alograft (homograft) v léčbě chlopenních srdečních vad dospělých s důrazem na léčbu infekční endokarditidy aortální chlopně
- FEVER studie (The Felodipine EVEnt Reduction), randomizovaná, dvojitě slepá, placebem kontrolovaná studie u čínských hypertenzních pacientů
- Intermediární stadium Hodgkinova lymfomu - citius, altius, nebo fortius? - editorial
- Plicní hypertenze u Takayasuovy arteritidy: kazuistika
- Metodické pokyny pro farmakoterapii akutní a chronické nenádorové bolesti
- Zdravé osoby versus pacienti s diagnózou diabetes mellitus 2. typu: vybrané parametry v séru a v subkutánní abdominální tukové tkáni
- Metodické pokyny pro farmakoterapii nádorové bolesti
- 28. světový kongres interní medicíny (10.–13. listopadu 2006, Tchaj−pej, Tchaj−wan)
- Osmdesátiny primáře Julia Vachtenheima
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Aortální alograft (homograft) v léčbě chlopenních srdečních vad dospělých s důrazem na léčbu infekční endokarditidy aortální chlopně
- Metodické pokyny pro farmakoterapii akutní a chronické nenádorové bolesti
- Epilepsia a reprodukčné poruchy
- Význam stanovení Nt-proBNP a big-endotelinu pro diagnostiku chronického srdečního selhání u nemocných v pravidelném hemodialyzačním programu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




