-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Syndrom bolesti v močovém měchýři
Autoři: P. Hanno; A. Lin; J. Nordling; L. Nyberg; A. Van Ophoven; T. Ueda
Působiště autorů: Philadelphia, PA ; Hospital of the University of Pennsylvania
Vyšlo v časopise: Urol List 2010; 8(3): 19-65
ÚVOD
1. Získání důkazů
Při podrobném vyhledávání (MeSH) termínu „intersticiální cystitida“ obsahujícího všechny související pojmy jako „syndrom bolestivého močového měchýře“, „syndrom bolesti v močovém měchýři“ a další pojmy jako „chronická intersticiální cystitida“ atd. v databázi PubMed (http://www.ncbi.nlm.nih.gov/PubMed/) americké knihovny National Library of Medicine NIH (National Institutes of Health) bylo nalezeno 1 795 odkazů souvisejících s tímto tématem.
Po vyloučení méně častých jazyků (jiných než jsou angličtina, francouzština, němčina, italština, japonština, španělština a švédština) a po omezení výběru na publikace pouze za období leden 2004 až květen 2008 bylo získáno 512 publikací.
Autoři procházeli souhrny (pokud byly dostupné) a nadpisy u 512 nalezených publikací, přičemž se zaměřili (ale pouze se neomezili) na klinické studie, randomizované kontrolované studie, metaanalýzy, vědecká guidelines a zásadní klinické žurnály. Tato data byla doplněna do již existující databáze pokrývající období roku 2004 a starší (která byla vytvořena v roce 2004 pro účely ICI Guidelines pro inkontinenci, které byly publikovány roku 2005), která byla vytvořena podle stejného protokolu.
Úrovně důkazů a stupně doporučení byly stanoveny na základě Oxfordského systému.
Členové komise se domnívají, že Oxfordský systém pro klasifikaci úrovně důkazů je relevantní pouze pro sekce zabývající se léčbou. Ačkoli tato publikace uvádí (v případech, kdy to bylo možné) názory členů komise týkající se důkazů a závěrů i v dalších oblastech zahrnujících diagnostiku, etiologii a patofyziologii, užití Oxfordského systému by bylo v těchto případech nevhodné.
2. Definice
Syndrom bolesti v oblasti močového měchýře (BPS) je klinická diagnóza založená na symptomech bolesti v močovém měchýři a/nebo v pánvi a dalších močových příznacích, jako jsou urgence a častá frekvence močení. Na základě vyvíjejícího se konsenzu, podle kterého BPS pravděpodobně souvisí s dalšími bolestivými syndromy, jako jsou syndrom dráždivého tračníku, fibromyalgie a chronický únavový syndrom, vydala ESSIC (European Society for the Study of Bladder Pain Syndrome/Interstitial Cystitis) v nedávné době souhrnnou publikaci zaměřenou na definici a diagnostiku BPS [1].
BPS byl definován jako chronická (trvající > 6 měsíců) bolest, tlak, nebo dyskomfort v oblasti pánve, u níž předpokládáme souvislost s močovým měchýřem, která je doprovázená přinejmenším jedním dalším močovým symptomem jako např. neustálé nutkání močit a/nebo častá frekvence. Nutnou podmínkou je však vyloučení ostatních onemocnění jako příčiny těchto symptomů. Další dokumentace a klasifikace BPS může vycházet z výsledků cystoskopie s hydrodistenzí a morfologických nálezů ze vzorku biopsie močového měchýře. Dále je vhodné se zaměřit na další orgánové, kognitivní, behaviorální, emocionální a sexuální symptomy.
Tato definice byla všeobecně přijata, ačkoli současná formulace se mírně liší [2]. Vzhledem k tomu, že zrušení termínu „Intersticiální cystitida“ může způsobit v různých zdravotních systémech velké komplikace (tím, že ovlivní refundace, možnost pacientů získat invalidní dávky atd.), by mělo být prozatím označení syndrom bolesti v oblasti močového měchýře/intersticiální cystitida (BPS/IC) užíváno paralelně s BPS. V této kapitole nahrazujeme termínem syndrom bolesti v oblasti močového měchýře ve značné míře starší pojem intersticiální cystitida, avšak oba tyto pojmy jsou v podstatě zaměnitelné, neboť neexistuje žádná přijatá definice, která by jasně vymezovala syndrom intersticiální cystitidy od syndromu bolesti v oblasti močového měchýře. Domníváme se, že druhý výše zmíněný pojem je pro popis onemocnění vhodnější.
Definice IC se v průběhu času odklonila od popisu závažného zánětlivého onemocnění močového měchýře ke stavu, který je popsán primárně pomocí symptomů (tab. 1) [2].
Tab. 1. Vývoj definice intersticiální cystitidy. 
International Continence Society [9] (ICS) užívala termín syndrom bolestivého močového měchýře (PBS) definovaný jako „bolest v suprapubické oblasti související s plněním močového měchýře, doprovázená dalšími symptomy jako zvýšená frekvence v průběhu dne i noci, bez přítomnosti prokázané infekce močových cest nebo jiné zjevné patologie“. ICS ponechala diagnózu intersticiální cystitida (IC) pouze pro pacienty s „typickými cystoskopickými a histologickými nálezy“, aniž by tyto byly blíže specifikovány. Bylo však prokázáno, že pouze malá část pacientů, u níž odborníci předpokládají přítomnost BPS, opravdu splňuje tuto definici [10].
Tento stav bude tedy ve zbývající části této kapitoly označován jako BPS. Jelikož je terminologie stále ve vývojové fázi, budou některé ze starších odkazů v zájmu srozumitelnosti projednány s použitím původní terminologie. „Intersticiální cystitida“ by měla logicky zahrnovat některé formy zřejmého zánětu ve stěně močového měchýře, zatímco „syndrom bolesti v močovém měchýři“ by měl zahrnovat bolest v oblasti močového měchýře. Diagnóza BPS je založena na vyloučení dalších onemocnění močového měchýře, močové trubice a jiných pánevních orgánů včetně muskuloskeletálního systému. Podobně jako tomu je u dalších onemocnění bez jasných objektivních diagnostických kritérií nebo patofyziologických nálezů, bylo předloženo nespočetné množství teorií, které však nikterak nepřispěly k porozumění tomuto onemocnění.
V praxi jsou pacienti s příznaky BPS vyšetřováni pro vyloučení dalších možných diagnóz nebo nejednoznačných onemocnění [1], přičemž indikace cíleného vyšetření záleží na uvážení vyšetřujícího lékaře nebo centra. Vyšetření by mělo zahrnovat cystoskopii v místní nebo celkové anestezii, distenzi močového měchýře pro zjištění jeho kapacity a/nebo přítomnosti glomerulací a Hunnerovy léze. Biopsie stěny močového měchýře může odhalit zánět, lézi, fibrózu, přítomnost mastocytů atd. Dále může být indikováno urodynamické vyšetření pro zjištění kapacity, kompliance a stability močového měchýře [11]. Schéma 1 je grafickým zobrazením jednoho z možných pohledů na souvislost mezi BPS a syndromem hyperaktivního močového měchýře (OAB) [12]. 14% incidence hyperaktivity detruzoru u pacientů s BPS (prokázaná pomocí urodynamické studie) je patrně blízká výsledku, který by se dal očekávat u celkové populace (v případě, že by tato podstoupila urodynamické vyšetření) [14].
Schéma 1. Hyperaktivní močový měchýř (OAB) a jeho spojitost se syndromem bolesti v močovém měchýři (PBS).<br><br>Abrams P, Hanno P, Wein A. Oveactive bladder and painful bladder syndrome: there need not be confusion. Neurourol Urodyn 2005; 24: 149. 
Pokud mají všechna tato vyšetření normální výsledek, je u pacienta diagnostikován BPS na základě vyloučení přítomností ostatních onemocnění. Význam výsledků urodynamické studie, cystoskopie a histologie je však nejednoznačný, neboť metodologie použitá k získání těchto výsledků je pouze výjimečně srovnatelná. Z tohoto důvodu se doporučuje využívat standardizace podle ESSIC [11].
I. NOMENKLATURA/HISTORIE/KLASIFIKACE
1. Historické záznamy
Nejnovější studie zabývající se historickým vývojem tohoto onemocnění potvrzují, že intersticiální cystitida byla uznána jako patologický subjekt již v 19. století [15,16]. Joseph Parrish, filadelfský lékař, ve své učebnici Practical Observations on Strangulated Hernia and Some Diseases of the Urinary Organs popisuje tři problematické případy opakovaných bolestivých symptomů dolních cest močových, u nichž se neúspěšně pokoušel lokalizovat močový konkrement, který byl v USA na začátku 19. století nejběžnější příčinou těchto symptomů [17]. Jak přesvědčivě tvrdí Teichman et al, tito pacienti měli projevy všech klinických znaků IC včetně chronické frekvence, urgence, dysurie a pánevní bolesti při absenci prokazatelné patologie [18]. Ačkoli Parrish opakovaně užívá ve svém rukopise pojem „tic doloureux“, nijak do detailů neupřesňuje klinickou definici, neboť tehdejší lékaři byli pravděpodobně s tímto pojmem obeznámeni. Parrish nicméně připisoval autorství tohoto pojmu (tic doloreux) svému učiteli, doktoru Phillipovi Syng Physickovi, který jej užíval u pacientů s bolestivými symptomy dolních močových cest bez rozpoznatelné etiologie, přičemž nejběžnější etiologií v průběhu 19. století byly močové kameny.
Průzkum archivních materiálů uložených ve Philadephia College of Physicians prokázal, že do roku 1808 rozpracoval Physick koncept zánětu močového měchýře, tzn. „vředu močového měchýře“, který způsoboval symptomy dolních močových cest bez výskytu močových kamenů [15]. Tic doloureux ve své době označoval neurologické podráždění, nejčastěji spojované s trigeminálním nervem, ale aplikovatelné také na jiné senzorické oblasti, které způsobovalo bolest a dyskomfort bez přítomnosti jakéhokoli poranění nebo bez jiných specifických fyzikálních nálezů. Při aplikaci konceptu tic doloureux na senzitizaci močového měchýře přisuzoval Parrish paroxyzmální symptomy dolních močových cest idiopatickým procesům ovlivňujícím nervové zásobení močového měchýře. Tento propracovaný koncept zůstává dále významnou součástí moderních teorií týkajících se patogeneze BPS. Tic doloureux mu navíc umožnila formulovat diagnózu u pacientů s chronickým výskytem symptomů běžně vyvolaných přítomností močového kamene (silná frekvence, urgence, dysurie a pánevní bolest), aniž by byl tento detekován. Hovořil tedy vlastně o neuropatické etiologii bez výskytu jakýchkoli dalších zjevných příčin bolesti močového měchýře. Jeho zkušenosti se nepochybně odrážejí i v současné diagnóze BPS.
50 let po Parrishově první publikaci na toto téma použil Skene termín intersticiální cystitida k popisu zánětu, jenž „částečně nebo úplně poškodil sliznici a rozšířil se na svalové partie“ [3]. Na začátku 20. století na setkání New England sekce Americké urologické asociace prezentoval Guy Hunner zprávu o osmi ženách s anamnézou suprapubické bolesti, frekvence, nykturie a urgence, které ženy pociťovaly průměrně po dobu 17 let [4,19]. Díky tomu, že upozornil na toto onemocnění, se červené, krvácející oblasti, které popsal ve stěně močového měchýře, začaly označovat termínem „Hunnerovův vřed“. Jak však uvádí Walsh, toto pojmenování se ukázalo jako nepříliš šťastně zvolené [20]. Na úplném počátku 20. století i ty nejlepší dostupné cystoskopy poskytovaly málo definované a slabě osvětlené zobrazení fundu močového měchýře. Není tedy překvapující, že když Hunner viděl červené, krvavé oblasti uložené vysoko ve stěně močového měchýře, domníval se, že se jedná o vředy. Během následujících 60 let se urologové snažili najít vředy a při neúspěšné detekci nebyli schopni diagnostikovat onemocnění. Onemocnění bylo také považováno spíše za ložiskové než za pancystitické.
Hand publikoval o tomto onemocnění první souhrnný přehled čítající 223 případů [21]. Velká část jeho epidemiologických zjištění je nápomocná až do dnešních dnů. Jeho popis klinických nálezů je stále citován. „Často jsem pozoroval, že to, co se může zdát jako normální mukóza před první distenzí močového měchýře a během ní, se může během následující distenze jevit jako typická intersticiální cystitida.“ Dále pozoruje „malé, nekonfluentní, submukózní hemoragie vykazující tvarovou variabilitu... krvácející místa ve tvaru teček... malé nebo žádné omezení kapacity močového měchýře. Popisuje tři stupně onemocnění, přičemž třetí stupeň odpovídá zjizvenému močovému měchýři o malé kapacitě, jak uvádí Hunner. 69 % pacientů mělo onemocnění prvního stupně a pouze 13 % mělo stupeň 3. Walsh později použil termín „glomerulace“ k popsání petechiálních hemoragií, které jako první uvádí Hand [20].
Teprve poté, co Messing a Stamey mluví o „časné diagnostice“ IC, se pozornost obrací od snahy o nalezení léze jako podmínky pro stanovení diagnózy ke koncepci, že 1) symptomy a glomerulace přítomné při distenzi močového měchýře při anestezii jsou hlavními známkami onemocnění a že 2) diagnóza je stanovena v první řadě na základě vyloučení ostatních onemocnění [6,20]. Tento popis však neumožňoval definování onemocnění takovým způsobem, který by pomohl lékařům při diagnostice a následném sestavení výzkumných protokolů.
National Institute of Diabetes, Digestive and Kidney Disorders (NIDDK) pořádal v roce 1987 důležité zasedání s účastí výzkumných pracovníků a klinických lékařů z celého světa [22]. Na základě tohoto setkání byla v roce 1990 vytvořena Upravená NIDDK kritéria: Bolest související s močovým měchýřem nebo močovou urgencí a přítomnost glomerulací nebo Hunnerovy léze při cystoskopii v anestezii u pacientů se symptomy trvajícími devět měsíců a déle, nejméně osmi epizodami močení denně, jednou epizodou močení za noc a cystometrickou kapacitou močového měchýře menší než 350 ml [7].
Tato kritéria nebyla vytvořena pro potřeby klinické diagnózy, ale spíše pro zajištění toho, aby byli do studií zařazeni pouze pacienti, kteří skutečně trpí tímto onemocněním. K ověření platnosti těchto kritérií byla vytvořena databáze s všestrannými vstupními kritérii. NIDDK Interstitial Cystitis Database Entry Criteria z roku 1997 zahrnují následující: nevysvětlitelnou urgenci nebo frekvenci (sedm nebo více epizod mikce denně) nebo pánevní bolest trvající nejméně šest měsíců bez jakýchkoli dalších definovatelných etiologií [23]. Urgence nebyla v protokolu definována. Účastníci dostali desetibodovou stupnici – kritéria urgence splňovali ti pacienti, kteří uvedli stupeň 2 a více. Protokol byl navržen v roce 1992, v době, kdy definice „urgence“ nepředstavovala mimořádně kontroverzní téma. Srovnání NIDDK kritérií se vstupními kritérii do databáze ukázalo, že v případě užití NIDDK kritérií pro definici onemocnění byla intersticiální cystitida zkušenými klinickými lékaři mylně diagnostikována až u 60 % pacientů [24]. V posledních deseti letech probíhá aktivní mezinárodní diskuze v otázce diagnostiky a definice tohoto onemocnění [25–27].
2. Terminologie a klasifikace
Doposud nebylo dosaženo shody v otázce, jak tento složitý syndrom označovat. Popis a terminologie tohoto onemocnění prošly za posledních 170 let četnými změnami. Syndrom byl postupně označován jako tic doloureux močového měchýře, intersticiální cystitida, parenchymatosní cystitida, Hunnerův vřed, panmurální ulcerózní cystitida, uretrální syndrom a syndrom bolestivého močového měchýře [3,5,16,18,19, 28,29]. Označení „intersticiální cystitida“, jehož vytvoření je přiznáváno Skenovi a rozšíření do běžného užívání Hunnerovi, je nevhodné – nejenom, že v mnoha případech není přítomen žádný intersticiální zánět, ale rovněž z histopatologického hlediska zde nemusí být vůbec žádný zánět [30–33].
Pokud se zaměříme výhradně na močový měchýř, termín intersticiální cystitida neodpovídá tomuto stavu ani z lékařské, ani z pacientovy perspektivy. Omezení pouze na močový měchýř přehlíží vysoký stupeň dalších komorbidních pánevních, mimopánevních i neurologických symptomů [34], které mnohdy předcházejí nástup onemocnění močového měchýře [35].
Poté, co ICS v roce 2002 navrhla formální definici termínu „syndrom bolestivého močového měchýře“, se problematika týkající se terminologie dostala do centra pozornosti diskuzí na mezinárodní úrovni [9].
- V Kjótó během ICICJ v březnu 2003 bylo dohodnuto, že by měl být termín „intersticiální cystitida“ rozšířen na „intersticiální cystitida/syndrom chronické pánevní bolesti“ v případě, že pánevní bolest přetrvává po dobu alespoň tří měsíců a není spojena s žádným zjevným vyléčitelným stavem/patologií [36].
- European Society for the Study of Interstitial Cystitis (ESSIC) uskutečnila své první zasedání v Kodani nedlouho po konferenci v Kjóto. Na této konferenci se projednávala i terminologie, ale v této otázce nebylo dosaženo žádných závěrů vzhledem k tomu, že hlavním tématem konference bylo vyšetření pacientů pro stanovení diagnózy [11].
- Na konferenci NIDDK v roce 2003 s názvem „Research Insights into Interstitial Cystitis“ bylo dohodnuto, že pojem „intersticiální cystitida“ bude stanoven jako výhradní název pro tento syndrom. Bude se jednat o postupný proces na několik let. Na konferenci bylo onemocnění označováno jako „intersticiální cystitida/syndrom bolestivého močového měchýře“ v souladu s terminologií International Continence Society [37].
- Na zahajovacím zasedání Multinational Interstitial Cystitis Association v Římě v roce 2004 bylo dohodnuto, že syndrom by měl být označován jako „syndrom bolestivého močového měchýře/intersticiální cystitida“ nebo „PBS/IC“, kdy tento akronym jasně vyjadřuje klasifikační hierarchii [37].
- V roce 2004 International Consultation on Incontinence pořádaná společně s ICS a Societe Internationale d’Urologie ve spolupráci s Mezinárodní zdravotnickou organizací (WHO) zahrnula syndrom jako součást této konzultace. Kapitola ze zápisu byla pojmenována „syndrom bolestivého močového měchýře (zahrnující intersticiální cystitidu)“ s návrhem, aby IC tvořila samostatnou podskupinu v rámci rozsáhlejšího syndromu. Vzhledem k tomu, že takové vydělení je obtížné definovat v rámci textu, na němž spolupracovalo devět členů komise a pět specialistů ze čtyř kontinentů, bylo onemocnění označováno jako PBS/IC (jeden všeobsažný celek) [38].
- V červnu 2006 publikovali Abrams et al článek zaměřený na problematiku terminologie [39]. Uvádějí, že „je výhodou, pakliže má lékařský termín jasnou diagnostickou charakteristiku, která odkazuje na známé patofyziologické procesy, což umožňuje indikovat efektivní léčbu“. To bohužel není případ mnoha bolestivých syndromů, kterými trpí pacienti navštěvující většinu gynekologických a urologických klinik a center pro léčbu bolesti. Tyto „diagnózy“ většinou popisují syndromy, pro něž neexistují standardní definice, ale umožňují odvodit patofyziologickou příčinu symptomů. Terminologie užívaná k popisu onemocnění však bohužel může vést k chybnému rozhodnutí o léčbě, a to jak na straně lékařů, operatérů i pacientů. Tyto diagnózy stanovené na základě orgánů, kde je onemocnění přítomno, jsou matoucí a neužitečné a léčba indikovaná na jejich základě může být nevhodná nebo dokonce nebezpečná. Autoři dále uvádí, že užití jediného popisného termínu (intersticiální cystitida) pro spektrum různých kombinací symptomů je nevhodné.
- Zastřešující termín „syndrom bolestivého močového měchýře“ byl navržen s cílem definovat a prozkoumat populaci pacientů, u nichž by mohlo být onemocnění jasně identifikováno. Tento syndrom by spadal do kategorie syndromu chronické pánevní bolesti. Pacienti by byli identifikováni na základě primárních orgánů, které by se zdály být z klinického hlediska postihnuty. Bolest nesouvisející s žádným konkrétním orgánem by byla popsána v rámci symptomů.
- Můžeme zde pozorovat počátky nového přístupu, jenž bude pravděpodobně vyžadovat změnu kladení důrazu jak na klinický, tak i základní vědecký výzkum a jenž vyloučí automatický předpoklad, že koncový orgán v názvu onemocnění musí být nevyhnutelně výhradním nebo primárním cílem těchto výzkumů.
- Na hlavní IC výzkumné konferenci na podzim roku 2006 (konající se dvakrát do roka) pořádané National Institute of Diabetes, Digestive and Kidney Disorders (Frontiers in Painful Bladder Syndrome/Interstitial Cystitis) měla skupina ESSIC možnost prezentovat své myšlenky a závěry. Vzhledem k tomu, že PBS nezapadá do taxonomie syndromů jiných pánevních bolestí, jako jsou syndrom bolesti močové trubice a syndrom bolesti vulvy, a vzhledem k tomu, že IC lze interpretovat řadou různých způsobů, navrhla ESSIC přejmenovat syndrom bolestivého močového měchýře na syndrom bolesti v močovém měchýři (BPS) s bližším udáním podtypu syndromu. BPS je označován pomocí dvou symbolů, přičemž první odpovídá výsledku cystoskopie s hydrodistenzí (1, 2 nebo 3 – čísla vyjadřují zvyšující se stupeň závažnosti) a druhý odpovídá výsledku biopsie (A, B a C – písmena vyjadřují zvyšující se stupeň závažnosti nálezů při biopsii) (tab. 2). Ačkoli ani cystoskopie s hydrodistenzí, ani biopsie močového měchýře nebyly předepsány jako nezbytné části vyšetření, umožnila by kategorizace pacientů podle toho, zda bylo dané vyšetření indikováno, a pakliže ano, s jakým výsledkem, sledovat pacienty s podobnými nálezy a srovnávat u jednotlivých skupin pacientů přirozený vývoj onemocnění, prognózu i odpověď na léčbu [40].
Tab. 2. van de Merwe JP, Nordling J, Bouchelouche P et al. Diagnostická kritéria, klasifikace a nomenklatura pro syndrom bolestivého močového měchýře/intersticiální cystitidu: návrh ESSIC. Eur Urol 2008; 53: 60.<br> <i><sup>1</sup>cystoskopie: glomerulace II-III grade <sup>2</sup>s glomerulací nebo bez ní <sup>3</sup>histologie prokáže přítomnost zánětlivých infiltrátů a/nebo mastocytózu detruzoru a/nebo granulační tkáň a/nebo intrafascikulární fibrózu</i> 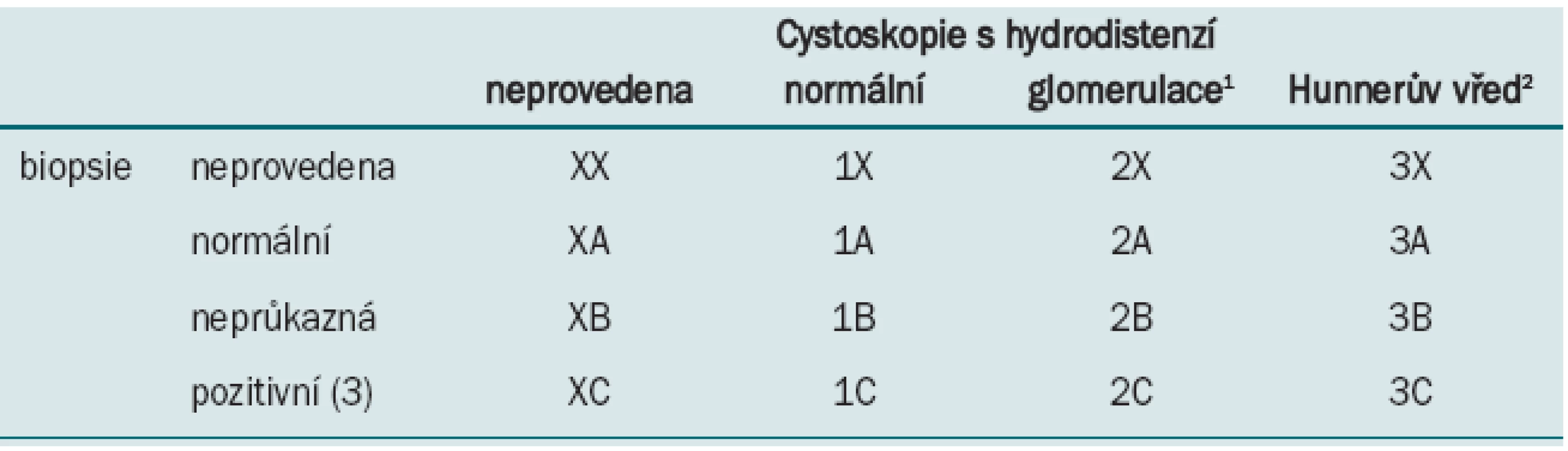
Jak Baranowski et al uvedli na počátku roku 2008, BPS je definován jako bolestivý syndrom se souborem symptomů, z nichž nejdůležitější je bolest pociťovaná (pravděpodobně) v oblasti močového měchýře [41]. Zatímco IC je považována za syndrom viscerálně-neurální bolesti v koncových orgánech, BPS lze považovat za bolestivý syndrom, který postihuje koncové orgány (močový měchýř) a neuroviscerální (myopatické) mechanizmy. U IC předpokládáme přítomnost primární patologie v koncovém orgánu, což však nemusí být nutně případem u obsáhlejšího syndromu BPS.
Velmi demonstrativní didaktickou pomůckou pro zobrazení posunu v přístupu k tomuto onemocnění je schéma terče (schéma 2). Chronická pánevní bolest může mít celou řadu příčin. Pokud nelze stanovit etiologii, je onemocnění charakterizováno jako syndrom pánevní bolesti. Do té míry, do níž lze syndrom rozlišovat na urologický, gynekologický, dermatologický apod., je dále klasifikován na základě orgánových systémů. Syndrom urologické bolesti lze v některých případech dále rozlišovat podle místa vnímané bolesti. Následují syndromy bolesti v močovém měchýři, prostatě, varlatech a epididymis. Konečně mohou být typy BPS dále definovány jako IC nebo jednoduše kategorizovány podle ESSIC kritérií. Pacienti vyjádřili obavy týkající se jakýchkoli změn terminologie, které by vyústily v potenciální vypuštění označení „intersticiální cystitida“ vzhledem k tomu, že systém amerického zdravotního pojištění i soukromé pojišťovny uznávají diagnózu IC, ale nikoli termín BPS, což by mohlo mít nepříznivý dopad na vyplácení zdravotních dávek. Je předmětem pokračující diskuze, zda by mělo být zachováno označení „intersticiální cystitida“, jakkoli je obtížně definovatelné a potenciálně matoucí (s ohledem na etiologii i zasažení koncových orgánů).
Schéma 2. Konceptuální diagram pánevní bolesti. 
II. EPIDEMIOLOGIE
Odhaduje se, že prevalence chronické bolesti s benigní etiologií v populaci je přinejmenším 10 % [42]. Četné kazuistiky představovaly až do nedávné doby základní zdroj pro čerpání epidemiologických informací týkajících se BPS. Farkas et al [43] zkoumali IC u adolescentních dívek. Hanash a Pool [44] publikovali své zkušenosti s IC u mužů. Geist a Antolak [45] obohatili záznamy týkající se výskytu onemocnění v dětském věku. Výskyt tohoto onemocnění v dětství je nesmírně výjimečný a je nutné jej odlišit od mnohem běžnějšího a benigního syndromu mimořádné močové frekvence u dětí, spontánně mizejícího stavu neznámé etiologie [46,47]. Nicméně existuje malá skupina dětí s chronickými symptomy bolesti v močovém měchýři, močovou frekvencí a senzorickou urgencí bez výskytu infekce, u nichž urodynamické studie, cystoskopie a distenze močového měchýře prokázaly nálezy shodné s diagnózou BPS. Close et al studovali 20 dětí s tímto onemocněním [48]. Průměrný věk pacientů v době propuknutí syndromu byl < než 5 let a téměř naprostá většina pacientů dosáhla při distenzi močového měchýře dlouhodobé remise.
Studie provedená ve výzkumném institutu Scripps Research Institute [49] zahrnovala 374 pacientů ze Scripps a několik členů Asociace intersticiální cystitidy (Interstitial Cystitis Association), velké organizace nabízející podporu pacientům. Novější, avšak podobná anglická studie [50] uvádí u většiny pacientů výsledky odpovídající zjištěním ve Scripps, a to s ohledem na urgenci, frekvenci a bolest, zničující dopad na kvalitu života pacienta a časté neúspěšné pokusy o terapii zahrnující různé léčebné modality. Ačkoli tyto studie jistě poskytují určité informace, zdají se být na základě svého designu nezbytně zkreslené.
Epidemiologické studie zabývající se BPS komplikuje celá řada problémů [51]. Nedostatek platných definic, absence validovaných diagnostických markerů a otázky týkající se etiologie a patofyziologie znesnadňují interpretaci velké části literatury. Překrývající se vzorce symptomů dolních cest močových a pánevní bolesti jsou běžné a představují skutečnou překážku jak v klinické praxi, tak ve výzkumu [52]. Tato skutečnost je nejvíce zřejmá, pokud se podíváme na rozdíly v záznamech o incidenci BPS ve Spojených státech a na celém světě. Incidence se pohybuje v rozmezí od 1,2 na 100 000 osob v celkové populaci a 4,5 na 100 000 žen v Japonsku [53] až po 20 000 na 100 000 amerických žen (údaje pocházejí ze studie založené na výsledcích dotazníku) [54]. Symptomy bolesti v močovém měchýři jsou samozřejmě běžnější, než uvádějí údaje při kódování diagnózy lékaři [55].
Doposud bylo publikováno několik populačních studií, které podporují výsledky hodnocení vybraných pacientů nebo jednotlivých klinik a Koziolovu kazuistiku [56]. První populační studie [57] zahrnovala „téměř všechny obyvatele Helsinek s intersticiální cystitidou“. Tato vynikající, stručná finská studie zkoumala všechny diagnostikované případy v populaci blížící se jednomu milionu. Prevalence choroby u žen byla 18,1 na 100 000 jedinců. Společný výskyt u obou pohlaví činil 10,6 případů na 100 000 jedinců. Roční incidence nových případů u žen byla 1,2/100 000. Závažné případy tvořily přibližně 10 %. 10 % všech případů bylo u mužské populace. Propuknutí syndromu bylo obecně spíše subakutní než pozvolné a k plnému rozvinutí komplexu klasických symptomů došlo během poměrně krátké doby.
IC se nerozvíjí postupně, ale obvykle dosáhne svého konečného stadia velmi rychle (v průběhu pěti let v Koziolově studii [49]), a poté pokračuje bez významných změn v symptomatologii. Další zásadní zhoršení není (jak uvádí Oravisto) obvyklé. Finská studie uvádí výskyt symptomů před diagnózou 3–5 let. Klasické americké studie publikované o čtvrt století dříve uvádějí výskyt symptomů před diagnostikováním onemocnění 7–12 let [21].
Jiná pilotní populační studie, tentokrát ve Spojených státech, demonstrovala jako první potenciální rozsah něčeho, co bylo až dosud považováno za velmi vzácné onemocnění [58]. Zkoumány byly následující skupiny populace: 1) náhodný průzkum 127 certifikovaných urologů; 2) 64 pacientů s IC vybraných urology provádějícími průzkum, kteří byli rozděleni na pacienty, u nichž byla naposledy IC viděna, a pacienty, u nichž byla IC naposledy diagnostikována; 3) 904 žen z International Cystitis Association; 4) náhodný telefonní průzkum mezi 119 občany Spojených států. Tato studie z roku 1987 dospěla k následujícím závěrům:
- 43 500 až 90 000 diagnostikovaných případů IC v USA (dvakrát vyšší incidence než ve Finsku).
- Až pětinásobné zvýšení výskytu IC, pokud by byli diagnostikováni i pacienti s bolestivým močovým měchýřem a sterilní močí, což by znamenalo až půl milionu možných případů v USA.
- Střední věk pacienta v době vypuknutí onemocnění je 40 let.
- Pozdní zhoršení symptomů není obvyklé.
- 50% podíl přechodných spontánních remisí, průměrná délka trvání osm měsíců.
- Desetkrát vyšší incidence problémů s močovým měchýřem v dětském věku u IC pacientů oproti kontrolní skupině.
- Dvakrát vyšší incidence anamnézy infekce močových cest vs kontrolní skupina.
- Horší kvalita života než u pacientů na dialýze.
- Výdaje zahrnující pokles ekonomické produkce v roce 1987 činily 427 millionů dolarů.
Následovaly další studie u jiných populací. Jones et al [59] získali data z vlastních záznamů pacientů diagnostikovaných s IC z průzkumu National Household Interview Survey z roku 1989. Průzkum uváděl odhad, že 0,5 % populace nebo > 1 000 000 občanů USA uvádí diagnózu IC. Tato studie však nebyla nijak ověřena na základě lékařských záznamů. Bade et al [60] provedli v Nizozemí průzkum na základě lékařských dotazníků, z něhož vzešla celková prevalence 8–16 případů na 100 000 žen (diagnóza byla založena převážně na patologickém nálezu a přítomnosti mastocytů). Tato prevalence u žen je srovnávána s 4,5/100 000 žen v japonské studii [53]. Studie Nurses Health I a II (USA) [61] prokázala prevalenci IC pohybující se v rozmezí 52 až 67 případů na 100 000, což je dvakrát vyšší výskyt než v Heldově studii [58] a třikrát vyšší než v nizozemské studii [60]. Studie byly zdokonaleny užitím většího vzorku respondentů z celkové populace a pečlivým posuzováním diagnózy. Pakliže by byla 6,4% míra v jejich studii aplikována na údaje průzkumu Jonese et al National Health Interview Survey, byl by odhad prevalence v obou studiích téměř identický. Ibrahim et al [62] zkoumali prevalenci v rámci komunity žen v Michiganu, kdy srovnávali odpovědi 215 subjektů s prokázaným BPS a 823 kontrolních subjektů odpovídajícího věku s výsledkem 3,7–4,4 %. Tento údaj koresponduje s výsledky dalších hodnocení (na základě přítomnosti symptomů) prováděných na celém světě [63–65].
1. Populační studie a potřeba lepších dotazníků (schéma 3)
Stále více epidemiologických studií BPS je prováděno na velkých populacích. Jedná se o nejlepší způsob, jak ohodnotit rizikové faktory a zároveň získat přesnější údaje o prevalenci onemocnění. V populačních studiích jsou však onemocnění hodnocena na základě dotazníků zjišťujících výskyt symptomů. Warren et al [66] srovnávali prevalenci BPS mezi nejbližšími příbuznými a v celkové populaci pomocí kombinace poštovního průzkumu a náhodného telefonického průzkumu. Dospěli k závěru, že u dospělých žen ze skupiny nejbližších příbuzných pacientů s BPS může být výskyt BPS 17krát častější než v celkové populaci. Toto zjištění poukazuje na možnost existence genetické náchylnosti k BPS, ale nijak ji neprokazuje. Rosenberg a Hazard srovnávali výsledky dotazníků O’Leary Sant (OLS) a Pelvic Pain and Urgency/Frequency (PUF) [67] ve stejné populaci pacientů praktických lékařů čítající 1 218 subjektů. Prevalence BPS podle OLS byla stanovena na 0,57 %, zatímco podle PUF na 12,6 %.
Schéma 3. Studie zkoumající prevalenci syndromu bolesti v močovém měchýři. Čtenář je odkázán na text článku. 
Tento výsledek jasně prokazuje potřebu přesnějších screeningových nástrojů/dotazníků pro účely populačních studií. Na základě výsledků OLS u pacientů ambulantní urologické praxe (čítající celkem 65 urologů) zjistili Nickel et al [68] 2,8% prevalenci IC. Tento výsledek je nápadně podobný výsledkům studií prováděných ve Finsku, Rakousku a Tchajwanu, které rovněž užívaly nástroj OLS [63–65], což opět poukazuje na nutnost vytvořit dokonalejší dotazníky založené na symptomech, které by umožnily epidemiologům a neurologům získat přesnější údaje o výskytu tohoto syndromu.
Leppilahti et al [64,69] studovali obecnou populaci žen ve Finsku pomocí dotazníku OLS, kdy na základě výsledků odhadují výskyt BPS u celkové populace Finska na 6,8 %. Když však jeden z urologů vyšetřoval pouze vzorek populace těchto žen, přesnější prevalence by se blížila spíše výsledkům, které uvádějí Nickel et al: 3,0 %. Tyto výsledky jasně demonstrují variabilitu OLS dotazníku a ukazují, jak se mohou jednotlivé odhady lišit v případě, že jsou potvrzeny klinickým vyšetřením.
Potřebu vyvinout dotazník založený na všeobecnějších symptomech specifických pro epidemiologické studie prokázali rovněž Clemens et al [70]. Tito autoři poskytli OLS dotazník 5 000 ženám a mužům, u nichž klinický lékař nepotvrdil přítomnost IC. Jejich výsledky ukazují, že při užití OLS dotazníku jako screeningového nástroje u celkové populace je odhadovaná prevalence IC u žen 30 až 50krát vyšší než prevalence stanovená na základě lékařské diagnózy. Tyto výsledky nasvědčují tomu, že nynější populační studie (užívající dotazníky OLS nebo PUF) mají tendenci uvádět významně vyšší prevalenci BPS, než je skutečný výskyt tohoto syndromu na základě výsledků fyzikálního vyšetření. Tato skutečnost je problematická, neboť populační studie provádějí epidemiologové a jejich výsledky nejsou potvrzeny klinickými vyšetřeními. To poukazuje na neodkladnou nutnost vyvinout a validovat dotazníky založené na symptomech s dostatečnou senzitivitou a specificitou pro identifikaci nejenom prevalence syndromu, ale také rizikových faktorů a souvisejících poruch.
V současné době se prevalence BPS (s přihlédnutím k tomu, že v epidemiologických studiích jsou užívány různé definice onemocnění) pohybuje okolo 300/100 000 žen. Prevalence syndromu u mužské populace představuje 10 až 20 % odhadovaného výskytu u žen.
Úroveň důkazu: 1. Stupeň doporučení: A
2. Další úvahy
Výsledky studia skupiny pacientů z databáze ICDB (The International Cystitis Database Cohort) jsou pravděpodobně konzistentní s výsledky dalších epidemiologických průzkumů [71]. Charakter změn symptomů v průběhu času nasvědčuje regresi směrem k průměrným hodnotám a efekt intervence související s intenzivnějším sledováním a důkladnější péčí o skupinu pacientů. Ačkoli všechny symptomy mírně kolísaly, nebyly zaznamenány žádné významné déletrvající změny v celkové závažnosti onemocnění. Všechny údaje nasvědčují tomu, že BPS je chronické onemocnění a žádná ze současných možností léčby nemá u většiny pacientů významný vliv na změnu symptomů v průběhu času. Studie zabývající se kvalitou života pacientů nasvědčují tomu, že pacienti s BPS omezí šestkrát častěji pracovní dobu z důvodu zdravotních problémů než jedinci z celkové populace (ovšem o polovinu méně často než pacienti trpící artritidou) [72]. Dále byla zaznamenána vysoká incidence komorbidit zahrnující deprese, chronickou bolest a úzkost a psychická onemocnění obecně [38,73,74]. Zdá se však, že BPS nemá žádný vliv na graviditu [75].
Většina studií uvádí následující poměr incidence BPS u žen/mužů: < 5 : 1 [38,76]. Bez ověřeného markeru je často obtížné rozlišit BPS od syndromu chronické pánevní bolesti (nebakteriální prostatitida, prostatodynie), který postihuje mužskou populaci [77], takže procento mužů s BPS může být ve skutečnosti vyšší [78–80]. Jak ukazují různé případové studie, jsou muži často diagnostikováni až v pozdějším věku a jsou u nich častěji přítomny Hunnerovy léze [80,81].
3. Související/překrývající se poruchy
Až donedávna byl syndrom bolesti v močovém měchýři zkoumán urology a vědci specializujícími se na oblast urologie, kteří se zaměřovali převážně na močový měchýř. To lze přinejmenším částečně připisovat skutečnosti, že diagnostická kritéria NIDDK (NIDDK Diagnostic Criteria) i další definice BPS jsou zaměřeny téměř výhradně na symptomatologii močového měchýře. V roce 1994 biostatistik z institutu Scripps Research Institute [56] prokázal, že existuje významná spojitost mezi IC a syndromem dráždivého tračníku, dále také se sinusitidami, alergiemi a jinými zánětlivými a autoimunními poruchami. Během následujícího roku revmatolog Dan Clauw [82] publikoval novou sjednocující hypotézu, která spojovala řadu chronických bolestivých poruch jako je BPS, syndrom dráždivého tračníku, chronický únavový syndrom, fibromyalgii a další s běžnými centrálními patogenezemi a patofyziologiemi. Dr. Clauw dospěl k závěru, že „multidisciplinární přístup zaměřený na více symptomů a systémů současně je pravděpodobně mnohem efektivnější než vyšetřování pouze jednoho aspektu samostatně“. V roce 1997 Clauw et al [83] popsali překrývání symptomů mezi dvěma skupinami pacientů, z nichž jedna zahrnovala jedince s fibromyalgií a druhá pacienty s IC. Ve stejném roce byla publikována analýza průzkumu uskutečněná Alagirim et al [84] zahrnující 6 700 pacientů s klinickou diagnózou intersticiální cystitidy. Podle této analýzy měli jedinci s BPS stokrát větší pravděpodobnost výskytu zánětlivého střevního onemocnění. Rovněž u alergie, syndromu dráždivého tračníku, citlivosti kůže a fibromyalgie byla prokázána úzká souvislost s IC.
Autoři dospěli k závěru, že „...IC, pro niž v současné době neexistuje ani specifická, ani kurativní léčba, úzce souvisí s určitými chronickými chorobami a bolestivými syndromy a zůstává otázkou, zda by u těchto dysfunkčních syndromů měly být vyšetřovány běžné biochemické defekty“. Bohužel od tohoto závěru uplynulo již více než deset let a přesto stále zůstává relevantní a lékaři zabývající se léčbou BPS nevěnují vyšetřování spolu souvisejících symptomů dostatečnou pozornost.
Erickson et al [85] znovu potvrdili údaje studie publikované Clauwem et al o čtyři roky dříve srovnávající pacienty s BPS a fibromyalgií. Ericsson et al prokázali u pacientů s BPS signifikantní incidenci symptomů bolesti v kloubech, břišní křeče, bolesti hlavy a obtíže v oblasti pánve. Dospěli k závěru, že patofyziologie ovlivňující symptomy BPS, může kromě močového měchýře postihovat i jiné orgánové systémy. Analýza studie provedené v Seattlu (Washington) hodnotila souvislost mezi různými chronickými bolestivými poruchami zahrnujícími BPS, syndrom dráždivého tračníku, fybromyalgii, chronický únavový syndrom apod. Autoři dospěli k názoru, že mezi těmito poruchami existuje úzká spojitost [86,87]. Dále navrhují, aby ošetřující lékaři zjišťovali u pacientů přítomnost komorbidních klinických stavů. Domnívají se, že toto multisystémové hodnocení může pomoci prokázat souvislost mezi jednotlivými poruchami a vyvíjet strategií pro časnou intervenci.
Peeker et al [88] dále klasifikovali BPS do dvou kategorií: na klasický (ulcerózní) a neulcerózní typ a následně hodnotili výskyt systémových a autoimunitních poruch. Jejich zjištění podporují teorii o existenci společného výskytu souvisejících poruch, mezi oběma kategoriemi BPS však neprokázali v nálezech žádné významné rozdíly. Weissman et al [89] prokázali (na základě studií rodinné anamnézy) spojitost mezi panickou poruchou a (prokázaným) BPS. Domnívají se, že u některých pacientů s BPS může existovat genetická vazba na syndrom spojovaný s panickou poruchou, poruchou štítné žlázy a jinými poruchami pod autonomní a neuromuskulární kontrolou.
Existuje velmi málo studií, které by byly publikovány urologem na základě vzorku pacientů. Studie Ericksona et al [85] představuje možná nejdůkladnější na pacienty zaměřený výzkum, jehož autorem je urolog. Clemens et al [90] publikovali průzkum provedený na základě lékařských záznamů v Kaiser Permanente Northwest Portland v Oregonu, ve kterém potvrzují, že BPS souvisí s nejrůznějšími nevysvětlitelnými tělesnými symptomy. Dále potvrdili zjištění Peterse et al [91], že BPS rovněž souvisí s anamnézou zneužívání v dětství.
Současná literatura doporučuje hodnocení těchto souvisejících symptomů jak u pacientů s BPS, tak u pacientů s příbuznými poruchami. Brand et al [92] publikovali „The Fibromyalgia Bladder Index“. Jedná se o validovaný instrument specifický pro fibromyalgii umožňující získat informace o senzorických symptomech v močovém měchýři u pacientů s fibromyalgií. Aaron a Buchwald [93] sestavili soubor multidisciplinárních otázek, které pokrývají oblast nejčastěji se vyskytujících souvisejících/překrývajících se stavů. Tento instrument představuje výborný start do řešení komplexního problému.
Je nezbytné provedení dalších studií, které budou zkoumat související symptomy a poruchy u pacientů s diagnózou BPS. Za spolupráce specialistů z různých oborů je nutné vytvořit vhodný dotazník, který umožní urologům, gynekologům, revmatologům, praktickým lékařům i dalším klinickým lékařům účinnější hodnocení a léčbu IC a souvisejících komorbidit.
III. ETIOLOGIE
Příčina vzniku BPS zůstává nadále záhadou. Nejrůznější hypotézy jsou založeny na málo průkazných důkazech. Studie všech aspektů BPS komplikuje absence jakéhokoli konsenzu v otázce, jak tento syndrom definovat a klasifikovat.
1. Zánět
Zánět je charakteristickým rysem pouze u klasických a ulcerózních forem BPS. Histologická vyšetření lézí močového měchýře odhalila pancystitické a perineurální zánětlivé infiltráty lymfocytů a plazmatických buněk [94,95].
Úroveň důkazu: 1. Stupeň doporučení: A.
2. Aktivace mastocytů
Předpokládá se, že mastocyty hrají určitou roli v etiologii a/nebo patogenezi BPS. Jsou to multifunkční imunitní buňky, které obsahují silné zánětlivé mediátory, jako jsou histamin, leukotrieny, serotonin a cytokiny [96]. Tyto buňky jsou zásobárnou mnoha účinných zánětlivých faktorů. Řadu symptomů a nálezů ulcerózního BPS, jako je bolest, frekvence, edém, fibróza a novotvorba krevních cévek v lamina propria, lze připisovat uvolnění faktorů z mastocytů. IgE systém mastocytů a jejich interakce s jinými zánětlivými buňkami a nervovým systémem tedy hraje jistou roli v rámci patogeneze [97].
Ve tkáni močového měchýře pacientů s ulcerózním BPS je ve srovnání s kontrolní skupinou přítomen desetinásobný počet mastocytů. U neulcerózního BPS je však množství mastocytů normální nebo pouze lehce zvýšené [96,98,99].
Navrhovány byly i další mechanizmy. Bouchelouche [100] srovnával vylučování leukotrienů E4 a eosinofilních proteinů X do moči u pacientů s IC a zaznamenal mastocystózu detruzoru a zvýšenou hladinu leukotrienů E4 a eosinofilních proteinů X.
Úroveň důkazu: 1. Stupeň doporučení: A.
3. Uroteliální dysfunkce/defekty GAG vrstvy
Parsons et al [101] navrhli jako první možnost přítomnosti defektu glykosaminoglykanové (GAG) vrstvy. Za přítomnosti tohoto defektu mohou být submukózní nervová filamenta vystavena dráždivým substancím v moči, což by mohlo vysvětlovat bolest v močovém měchýři a močovou frekvenci. U ulcerózního BPS je přítomna granulace tkáně, jež je příznakem opravných procesů po opakovaném rozpadu mukózy [102]. Pomocí elektronového mikroskopu a dalších technik byla prokázána rozšířená těsná mezibuněčná spojení a zvýšená permeabilita [103,104].
Novější studie Parsonse et al [105] prokázala, že u pacientů s BPS (ve srovnání s kontrolní skupinou) je přítomno jiné množství Tamm-Horsfallova proteinu. Tamm-Horsfallův protein je syntetizován v ledvinách a vylučován do moči. Předpokládá se, že hraje úlohu v imunitní obraně a při prevenci poškození uroteliálních buněk škodlivými složkami moči.
Úroveň důkazu: 2. Stupeň doporučení: B.
4. Inhibice proliferace uroteliálních buněk
Jedním z možných vysvětlení pro dysfunkci epitelu močového měchýře by mohla být skutečnost, že buňky pacientů s BPS produkují inhibitor tvorby epidermálního růstového faktoru, který se váže na heparin [106]. Bylo prokázáno, že uroteliální buňky se u pacientů s BPS liší (ve srovnání s kontrolní skupinou) nejen tvorbou epiteliálních růstových faktorů, ale také rychlostí proliferace a tvorbou antiproliferativního faktoru (APF). Keay et al [107] srovnávali vzorce genové exprese u normálních uroteliálních buněk měchýře u pacientů léčených APF/falešným APF a u pacientů s BPS. Výsledky ukazují, že mechanizmus inhibice APF v uroteliálních buňkách může zahrnovat jak snižující regulaci genů, které stimulují proliferaci buněk, tak i zvyšující regulaci genů, které inhibují růst buněk. Stejná výzkumná skupina prokázala, že v moči pacientů s BPS (na rozdíl od jedinců s jiným nebo žádným onemocněním) je přítomna zvýšená hladina APF. Toto zjištění by mohlo otevřít nové přístupy k identifikaci a vývoji močových markerů pro BPS [108].
Úroveň důkazu: 2. Stupeň doporučení: B.
5. Autoimunitní mechanizmy
Existuje celá řada studií uvádějících výskyt autoprotilátek u pacientů s BPS [109–112]. Přesnou identitu těchto autoprotilátek je však třeba teprve prokázat. Některé z běžných klinických a histopatologických znaků u pacientů s BPS vykazují určité podobnosti s dalšími známými poruchami autoimunity. Studie zabývající se autoprotilátkami u pacientů s BPS ukázaly, že tyto jsou tvořeny převážně antijadernými protilátkami [111]. Tyto výsledky dále připomínají profil autoprotilátek u některých systémových chorob jako Sjögrenův syndrom, u něhož byla prokázána autoimunní příčina [88,113,114]. Autoprotilátky jsou přítomny pouze u některých pacientů s BPS. Existuje předpoklad, že by přítomnost autoprotilátek u těchto pacientů mohla být odrazem závažnosti nemoci [115].
Mattila et al prokázali vaskulární imunopatologie s imunitními depozity ve stěně močového měchýře [116]. I další studie uvádějí možnost aktivace celého komplementu [117]. Pomocí imunofenotypizace a průtokové cytometrické analýzy sliznice močového měchýře a periferní krve byly prokázány rozdíly mezi ulcerózním a neulcerózním BPS. U první skupiny pacientů byly přítomny významné infiltráty T-buněk a uzlíků B-buněk. Naopak u neulcerózního BPS bylo množství infiltrace T-buněk mnohem slabší [118]. Zasažení imunitního systému je jeden z faktorů, který byl prokázán u některých jedinců s BPS, nálezy jsou však protichůdné a nepřispívají k vysvětlení etiologie syndromu. Absence důkladných popisů pacientů v mnoha publikovaných studiích znemožňuje jakoukoli klasifikaci a srovnání mezi jednotlivými studiemi.
Úroveň důkazu: 2. Stupeň doporučení: C.
6. Infekce
Nikdy nebyly nalezeny žádné mikroorganizmy, které by bylo možné považovat za příčinu vzniku BPS. Lynnes et al nenašli u pacientů s BPS žádný důkaz současné či vzdálené gramnegativní či grampozitivní infekce, ani zvýšenou hladinu IgA a IgC v moči [119]. Přítomnost infekce vyvolané netestovaným organizmem je tedy nepravděpodobná.
Warren et al [120] v kontrolované kazuistice zahrnující ženy s nedávným nástupem symptomů BPS uvedli, že známky UTI byly při prvním výskytu symptomů přítomny pouze u malého procenta pacientek. Technika polymerázové řetězové reakce pro zvýšení bakteriálních genů 16S rRNA, která by byla přítomna u pacientů s BPS v případě výskytu bakterií v tkáni močového měchýře či moči (i navzdory negativní kultivaci), nebyla úspěšná [121]. Na rozdíl od výsledků prokázaných u chronické gastritidy nebyl u pacientů s BPS nalezen žádný důkaz přítomnosti helikobaktera [122]. Možnost podílu mikrobakteriální infekce na etiologii BPS zůstává otevřeným tématem.
Úroveň důkazu: 1. Stupeň doporučení: A.
7. Neurobiologie/pánevní interakce
Několik autorů popsalo autonomní nervové změny [123–125], ale nálezy nejsou zdaleka jednotné. Některé studie uvádějí zvýšení sympatické inervace a aktivace purinergní neurotransmise. Ve Schwannových buňkách v periferním nervovém systému je přítomna proteinová třída S-100 [126,127]. Ve srovnání s kontrolní skupinou byly u pacientů s neulcerózním BPS zjištěny snížené hodnoty proteinu S-100 [128], což odpovídá sníženému obsahu nervů u pacientů s neulcerózním BPS. Tento nález je v rozporu s výsledky Hohenfellnera [124], který pomocí polyklonálního antihumánního proteinu produkt genu protilátky 9.5 prokázal celkový zvýšený obsah u pacientů s BPS ve srovnání s kontrolní skupinou.
Nicméně ve své studii neužívali rozdělení onemocnění na ulcerózní a neulcerózní typ. Specifický ultrastrukturální vzhled vzorků odebraných od pacientů s neulcerózním BPS inspiroval Elbadawiho a Lighta k teorii o existenci neurogenního zánětu jakožto spouštěcího momentu pro sled dějů, jež se u tohoto onemocnění vyskytují [129]. V této souvislosti je nutné poznamenat, že aferentní nervy uvolňují neurotransmitery, jako je např. látka P, která by mohla aktivovat imunitní buňky nebo vazoaktivní střevní polypeptid. Tyto děje mohou představovat pojítko s imunitním buněčným systémem a podporovat snížení rychlosti proliferace lymfocytů.
Ve tkáni močového měchýře u pacientů s BPS (oproti kontrolní skupině) byl prokázán významný nárůst imunitní reaktivace tyrosin hydroxylázy [130], což lze vykládat jako známku všeobecně zvýšené sympatické aktivity. Toto zjištění podporuje teorii o neurogenní etiologii a/nebo patogenezi onemocnění.
Malykhina et al [131–135] prokázali ve svých průkopnických studiích na zvířecích modelech existenci obousměrné nervové zkřížené senzibilizace tlustého střeva a dolních cest močových. Lumbosakrální míšní neurony (senzitizované akutní kolitidou) přijímající signál z močového měchýře vyvolávají hyperexcitabilitu míšních neuronů, která se může podílet na centrální meziorgánové senzibilizaci viscerální nocicepce mezi tlustým střevem a močovým měchýřem. Tato informace nejenomže podporuje teorii o neurogenní etiologii syndromu, ale může rovněž vysvětlovat značné překrývání BPS s ostatními syndromy chronických bolestí v pánvi, zvláště pak se zánětlivými střevními poruchami [84]. Rudick et al prokázali na modelu myši interakci mezi pánevní bolestí a modulací bolestivých reakcí viscerálním signálem z místa zánětu [136].
Úroveň důkazu: 2. Stupeň doporučení: B.
8. Metabolizmus oxidu dusnatého
Existují teorie o tom, že regulace aktivity syntézy oxidu dusnatého v moči se významně podílí na imunologické reakci BPS. Perorální aplikace L-argininu (substrátu pro tvorbu oxidu dusnatého) [137] zvyšuje v moči pacientů s BPS obsah enzymů a metabolitů souvisejících s oxidem dusnatým [138].
Bylo zjištěno, že rozdíly ve vypařování NO mezi ulcerózním a neulcerózním BPS umožňují klasifikovat případy splňující kritéria NIDDK. Provedení cystoskopie by pak nebylo povinné [139].
Úroveň důkazu: 2. Stupeň doporučení: C.
9. Toxická agens
Několik publikací předkládá teorii, že toxické látky obsažené v moči mohou poškozovat močový měchýř, a tak zavdávat příčinu vzniku symptomů, které pozorujeme u pacientů s BPS. Jedna z hypotéz říká, že tepelně nestabilní kationové složky o nízké molekulární hmotnosti obsažené v moči mohou vykazovat cytotoxický efekt [140]. Jiná výzkumná skupina se domnívá, že tvorba defektních cytokinů může snižovat obranyschopnost sliznice proti toxickým substancím [141].
Úroveň důkazu: 3. Stupeň doporučení: D.
10. Hypoxie
V močovém měchýři některých jedinců s BPS byla pozorována snížená mikrovaskulární denzita [142]. Jedna výzkumná skupina prokázala, že u některých pacientů s BPS dochází při distenzi měchýře ke snížení perfuze (zatímco u kontrolních subjektů byl zaznamenán opačný účinek) [143]. Navzdory těmto zjištěním však autoři uvádějí, že samotná ischemie močového měchýře nemůže být příčinou symptomů vyskytujících se u pacientů s BPS.
Úroveň důkazu: 4. Stupeň doporučení: D.
11. Role genetiky u BPS
Warren et al [141] uvádějí výsledky studie malé skupiny dvojčat, které prokazují mnohem vyšší shodu ve výskytu BPS mezi jednovaječnými dvojčaty než mezi dvojvaječnými. Toto zjištění by nasvědčovalo tomu, že skutečně existuje genetická náchylnost k BPS. Studie stejných autorů [66] publikovaná o něco později uvádí, že nejbližší dospělí příbuzní (ženského pohlaví) pacientů s BPS mohou mít až 17násobně vyšší prevalenci IC, než je prevalence tohoto onemocnění v běžné populaci. Toto zjištění, spolu s výsledky zaznamenanými u populace dvojčat, nasvědčuje možnosti existence genetické komponenty v etiologii BPS (ovšem nijak ji nepotvrzuje).
Studie Weissmana et al [89] zkoumající zvýšenou frekvenci BPS u pacientů a u jejich nejbližších příbuzných trpících panickými stavy a dalšími zdánlivě nesourodými poruchami nasvědčuje možnosti existence dědičného syndromu, zahrnujícího BPS a jiné poruchy vyvolané autonomní nebo neuromuskulární dysfunkcí. Nejnovější studie stejných autorů [145] vycházející z kontrolní případové studie ukazují, že tento syndrom může rovněž zahrnovat další úzkostné stavy. Mezi rodinami s výskytem tohoto souboru symptomů, nebo bez něj byly prokázány rozdíly v genetické stavbě chromozomu 13.
Úroveň důkazu: 1. Stupeň doporučení: B.
Závěr
V rámci porozumění etiologii a patogenezi BPS nebyly učiněny žádné významné pokroky. V současné době se předpokládá, že etiologie BPS je mnohem složitější, než jsme se dříve domnívali [84,86,90,146–148]. Chápání BPS jako součásti obecnější somatické poruchy by mohlo otevírat nové možnosti k výzkumu BPS. Výzkumné skupiny by měly nadále pokračovat ve studiu centrálních neurologických mechanizmů patogeneze, genetických/dědičných, imunologických a infekčních příčin této složité poruchy.
Algoritmus zobrazený ve schématu 4 se pokouší ilustrovat etiologii syndromu.
Schéma 4. Schéma patogeneze syndromu bolesti v močovém měchýři. 
IV. PATOLOGIE
U některých pacientů může výsledek patologického vyšetření odpovídat diagnóze BPS, u tohoto syndromu však neexistuje žádný charakteristický histologický nález.
Role histologického vyšetření v rámci diagnostiky BPS spočívá primárně ve vyloučení přítomnosti ostatních onemocnění. Je třeba vyloučit přítomnost karcinomu a karcinomu insitu, eozinofilní cystitidy, tuberkulózní cystitidy a jakéhokoli dalšího specifického onemocnění tkáně [102,149,150].
Úroveň důkazu: 1. Stupeň doporučení: A.
Ačkoli dřívější studie popisují chronickou, edematózní pancystitidu s infiltrací mastocyty, ulcerace submukózy a zasažení stěny močového měchýře a chronické lymfocytární infiltráty [151,152], byly tyto závěry stanoveny na základě populace pacientů se závažným onemocněním a nepředstavují reprezentativní vzorek většiny v současné době diagnostikovaných případů. Patologické nálezy u pacientů s BPS nejsou konzistentní. Byly zaznamenány velké rozdíly v histologické charakteristice vzorků biopsie mezi jednotlivými pacienty a dokonce mezi jednotlivými biopsiemi u jediného pacienta, odebranými v různé době [22].
Lepinard et al [153] popsali případ pancystitidy postihující všechny tři vrstvy stěny močového měchýře. U neulcerózního onemocnění nebyla nikdy přítomna normální stěna močového měchýře, dále bylo pozorováno ztenčení epitelu a zasažení svaloviny. Johansson a Fall [102] zkoumali 64 pacientů s ulcerózním onemocněním a 44 pacientů s neulcerózní IC. U první skupiny pacientů byly přítomny ulcerace mukózy a krvácení, granulační tkáň, intenzivní zánětlivé infiltráty, zvýšený počet mastocytů a perineurální infiltráty. U pacientů s neulcerózní IC byla, navzdory ostatním stejně závažným symptomům, pozorována poměrně nezměněná mukóza s ojedinělou zánětlivou reakcí. Hlavním charakteristickým rysem u velkého procenta těchto pacientů byly četné ruptury sliznice o malé velikosti a suburoteliální krvácení. Vzhledem k tomu, že většina vzorků u těchto pacientů byla odebrána ihned po hydrodistenzi, zůstává otázkou, kolik z těchto minimálních nálezů je čistě iatrogenního původu.
U pacientů s neulcerózním BPS se lze setkat i s naprosto normální biopsií [154]. Přechod z neulcerózního typu BPS na ulcerózní je velmi ojedinělý [98] a z patologického hlediska se může jednat o dvě zcela odlišná onemocnění. Ačkoli u pacientů s ulcerózním BPS [155] jsou v detruzoru často přítomny mastocyty, jejich výskyt je častý rovněž u pacientů s idiopatickým nestabilním měchýřem [156]. Přítomnost mastocytózy u pacientů s BPS lze nejlépe prokázat pomocí imunocystochemického barvení na tryptázu [157]. Larsen et al doporučují odebrat u pacientů s podezřením na BPS biopsii z detruzoru a vyšetřit tři micron silné řezy pomocí barvení na tryptázu, kdy je ke kvantifikaci užit každý sedmý řez. Přítomnost 27 mastocytů/mm2 považují autoři za indikátor mastocytózy [158]. I navzdory snahám o vyvinutí diagnostického algoritmu na základě poměru mastocytů v detruzoru/sliznici a proliferace nervových vláken [97] nehraje počet mastocytů sám o sobě žádnou roli v diferenciální diagnostice tohoto syndromu.
Mastocyty mohou hrát roli při klinické fenotypizaci, tento předpoklad však nebyl doposud prokázán. Mastocyty vyvolávají zánět související s lokální bolestí, mechanizmus zodpovědný za přenos bolesti však nebyl odhalen. Na myším modelu neurogenní cystitidy Rudick et al [159] prokázali, že mastocyty podporují prostřednictvím uvolňování histaminu a „tumor necrosis“ faktoru bolest a patofyziologii v močovém měchýři. Bolest tedy nezávisí ani na přítomné patologii ani na zánětu. Receptory histaminu mohou tedy u pacientů s BPS a jinými chronickými bolestivými stavy představovat vhodný cíl pro terapii.
Lynes et al [32] prokázali, že vzorky biopsie nehrají často při diagnostice BPS žádnou roli. Ačkoli u pacientů zařazených do jeho studie byla pozorována vyšší incidence obnaženého epitelu, ulcerací a podslizničního zánětu, žádný z těchto nálezů nebyl patognomický. Tento „charakteristický“ nález byl navíc přítomen pouze u pacientů s BPS a pyurií nebo měchýřem o malé kapacitě. Mezi pacienty s BPS a kontrolními subjekty nebyly zaznamenány signifikantní rozdíly v tloušťce epitelu a bazální membrány, výskytu podslizničního otoku, vaskulární ektazie, fibrózy ani zánětu svaloviny detruzoru.
Pokusy o stanovení definitivní diagnózy BPS pomocí elektronového mikroskopického vyšetření se ukázaly jako neúspěšné [160]. Collan et al [160] v první studii tohoto typu uvádějí, že vzhledem k podobnosti ultrastruktury epiteliálních buněk u pacientů s IC a kontrolních subjektů je nepravděpodobné, že by toto onemocnění vznikalo v epitelu. Ani další autoři neprokázali mezi pacienty s IC a kontrolními subjekty žádný rozdíl v morfologické charakteristice glykokalyx ani uroteliálních buněk [161]. Anderstrom et al [104] neobjevili žádné povrchové rysy specifické pro IC, ale domnívají se, že vrstva mucinu překrývající uroteliální buňky je u pacientů s IC (oproti kontrolní skupině) slabší. Tento závěr vyvrací Nickel ve své velmi elegantní studii [162]. Ebadawi a Light [129] pozorovali u vzorků připravených pro patologické potvrzení neulcerózní intersticiální cystitidy ultrastrukturální změny, které byly dostatečně zřetelné k tomu, aby mohly být využity při diagnostice.
Společným jmenovatelem těchto změn byl výrazný otok různých tkáňových struktur a buněk. Rozsáhlá diskuze na téma etiologie IC v jeho studii je působivá, patologické nálezy jsou však potenciálně nepoužitelné díky použité metodologii vzhledem k tomu, že vzorky byly odebrány až po hydrodistenzi [163].
Jakou roli tedy hraje patologické vyšetření tkáně u pacientů a BPS? Pokusy o klasifikaci pacientů s bolestivým měchýřem na základě [164] patoanatomických kritérií podle Holm-Bentzenové jsou diskutabilní. Existuje skupina pacientů s (jak sama popisuje) „neobstrukční myopatií detruzoru“ [165]. Ve své studii u pacientů s degenerativními změnami ve svalovině detruzoru často zaznamenala reziduální moč, anamnézu močové retence při absenci senzorické urgence při cystometrii s kapacitou močového měchýře > 400 ml. Většina těchto případů nemohla být klinicky zaměněna s BPS. Podobná anglická studie [166] však zahrnovala pacienty splňující NIDDK kritéria a související myopatii detruzoru se sníženou kompliancí detruzoru a kontrakcí močového měchýře.
Studie ICDB (The Interstitial Cystitis Database) postupovala zpětně od symptomů k patologii a prokázala, že určité symptomy mohou predikovat specifické výsledky patologického vyšetření [30,167]. Denson et al [33] zkoumali vzorky biopsie odebrané pomocí kleští u 65 žen a 4 mužů s BPS. U 10 % vzorků byla přítomna vazodilatace nebo otok podslizničního vaziva. U 30 % pacientů nebyly přítomny žádné známky zánětu, u 41 % pouze mírný zánět. Cystoskopické změny nijak nesouvisely se stupněm zánětu. Hanuš et al [168] zkoumali výsledky 84 biopsií odebraných od 122 pacientů s BPS a prokázali lineární spojitost mezi průměrnou kapacitou močového měchýře v anestezii a závažností glomerulací. Autoři neprokázali žádnou korelaci mezi stupněm závažnosti symptomů a histopatologickými změnami (prokázanými pomocí světelného nebo elektronového mikroskopického vyšetření).
Rosamilla hodnotila dvě současné publikace zabývající se patologií BPS a publikovala své vlastní výsledky [31,38]. Srovnávala výsledky biopsie provedené pomocí kleští u 35 kontrolních subjektů a 34 pacientů s PBS/IC (u šesti, z nichž kapacita močového měchýře byla v anestezii < 400 ml). Ve skupině pacientů s BPS zaznamenala zvýšenou incidenci obnaženého epitelu, otoku podslizničního vaziva, překrvení, ektazie a zánětlivých infiltrátů. Výskyt podslizničního krvácení byl v obou skupinách srovnatelný, přítomnost obnaženého epitelu však byla u pacientů s BPS ojedinělá a spíše se vyskytovala u jedinců se závažnějším onemocněním. Nejpozoruhodnějším zjištěním v této studii byla skutečnost, že u 55 % pacientů s BPS byly histologické parametry naprosto normální a nijak se nelišily od kontrolních subjektů. Metoda odběru vzorků při biopsii může hrát důležitou roli při interpretaci výsledků, neboť vzorky odebrané pomocí transuretrální resekční biopsie vykazují rupturu sliznice, podslizniční krvácení a slabý zánět [102], zatímco při biopsii prováděné pomocí studených kleští prokáže histologické vyšetření normální výsledek přibližně v 50 % případů [31,32,169].
Histopatologické vyšetření má v rámci diagnostiky maximálně podpůrnou roli [170]. Rozsáhlejší rekonstrukční operace dosahují pravděpodobně lepšího výsledku u pacientů, u nichž patologické vyšetření prokáže Hunnerovu lézi [171]. Známky zánětu se vyskytují u 24–76 % pacientů bez viditelné Hunnerovy léze [172]. Ačkoli poslední studie prokazují, že závažná abnormální patologie může být spojena s horší prognózou [173,174], nemusí tomu tak být ve skutečnosti vždy [175]. V současnosti spočívá primární význam biopsie močového měchýře ve vyloučení přítomnosti ostatních onemocnění, které lze identifikovat na základě patologického vyšetření.
V. DIAGNÓZA
Mnoho úsilí bylo věnováno snaze definovat objektivní diagnostická kritéria založená, kromě jiných faktorů, na výsledcích cystoskopie v lokální i celkové anestezii, distenze močového měchýře se zjištěním jeho kapacity a/nebo možné přítomnosti glomerulací a Hunnerovy léze, biopsie stěny močového měchýře (s hodnocením potenciální přítomnosti zánětu, léze, fibrózy, mastocytů atd.) a urodynamického vyšetření se záznamem kapacity, kompliance a stability močového měchýře. Výsledky nicméně byly velkým zklamáním. Mnohem přínosnější je stanovit širší klinickou diagnózu hlavně na základě symptomů a vyloučení ostatních onemocnění, a následně klasifikovat pacienty na základě významnosti výsledků urodynamických, cystoskopických, histologických a dalších testů pro výsledek léčby a prognózu onemocnění. Stejně užitečné mohou být současné snahy určit fenotyp poruchy na základě přítomnosti nebo absence přidružených syndromů a onemocnění.
Následující informace je založena výhradně na názoru odborníka.
Úroveň důkazu: 4. Stupeň doporučení: C.
Doufejme, že budoucí konzultace budou mít k dispozici nové údaje, které umožní postavit podobné návrhy na stabilnějších základech.
1. Anamnéza
Měla by být odebrána důkladná lékařská anamnéza. Speciální pozornost by měla být věnována:
- předchozím operacím pánve
- předchozí UTI
- anamnéze onemocnění močového měchýře/urologickým onemocněním
- lokalizaci bolesti (uváděné bolesti) v pánvi a souvislosti k plnění/vyprazdňování močového měchýře
- charakteristice bolesti: prudký začátek, korelace k jiným událostem, popis bolesti
- předcházející radioterapii v pánevní oblasti
- autoimunitním onemocněním
- fyzikálnímu vyšetření
Mělo by být provedeno běžné fyzikální vyšetření včetně palpace podbřišku pro zhodnocení naplnění a citlivosti měchýře:
- ve stoje: kyfoza, jizvy, hernie
- vleže na zádech: abdukce/addukce kyčlí, přecitlivělé oblasti
U žen by mělo fyzikální vyšetření zahrnovat vaginální vyšetření s mapováním bolesti v oblasti vulvy a vaginální palpaci pro zjištění citlivosti močového měchýře, močové trubice, m. levator a adduktorů pánevního dna. Citlivost může být hodnocena jako slabá, střední, nebo silná.
2. Mapování bolesti
Prohlídka:
- Vulva
- vyloučení vulválních/vestibulárních onemocnění (vulvitida, dermatóza atd.)
- vyšetření oblasti introitu (endometrióza)
- citlivost vestibulárních žláz nebo kůže vulvy (dotykový test: použijte navlhčenou bavlněnou tyčinku nebo bříško prstu)
- Vagina
- citlivost při vstupu a otevření spekula
- cervikální patologie
- vaginální fornixy (endometrióza)
- Bimanuální fyzikální vyšetření
- citlivost močové trubice, trigona a močového měchýře
- povrchová/hloubková vaginální citlivost
- citlivost svalů pánevního dna (m. levator, adduktor)
- citlivost adnex
U mužů by mělo být provedeno vyšetření per rectum (DRE) s mapováním bolesti ve skrotální – anální oblasti a palpace pro zjištění citlivosti močového měchýře, prostaty, levatoru a adduktoru pánevního dna a obsahu skrota.
3. Laboratorní vyšetření
- indikátorový papírek (ABS, pH, leukocyty, nitráty), kultivace moči. V případě sterilní pyurie i vyšetření na TBC
- cytologie moči u rizikových skupin
- případně je možné i vyšetření vaginálních ureaplazmat a chlamydií u žen a zánětu prostaty u mužů.
4. Hodnocení symptomů
- Mikční diář se záznamem o příjmu/výdeji tekutin po dobu tří dnů při prvním hodnocení. Lze rovněž zaznamenávat pacientův pocit při vyprazdňování (viz kapitola hodnocení výsledků, Hanno).
- Během sledování stačí zaznamenávat pouze počet močení během dne a noci. Pro pomoc při monitorování nejvyšší funkční kapacity měchýře je možné zaznamenávat objem ranní moči.
- Jako základní symptom skóre se doporučuje užívat Skóre symptomů dle O’Leary-Santa doplněno o hodnocení kvality života (Quality of Life Score) z Mezinárodního skóre prostatických symptomů (International Prostate Symptom Score) (viz kapitola stupnice symptomů, Hanno 3).
- Bolest by měla být zaznamenána pomocí Visual Analogue Scale (VAS) během posledních 24 hodin (současně s mikčním diářem). Měla by být vyhodnocena jednotlivá skóre pro průměrnou, mírnou a nejvyšší bolest (viz stupnice symptomů).
5. Urodynamika
Úroveň důkazu: 4. Stupeň doporučení: C.
NIDDK kritéria vyřazují pacienty s hyperaktivitou detruzoru (prokázanou během plnicí cystometrie), aby nedocházelo k ovlivnění výsledku v klinických studiích [22]. To ovšem neznamená, že se hyperaktivita svěrače nemůže vyskytovat současně s BPS. V databázi pacientů s intersticiální cystitidou byla u přibližně 14 % pacientů s BPS zjištěna hyperaktivita močového měchýře [13]. Skutečnost, zda tito pacienti odpovídají na aplikaci antimuskarinik lépe než BPS pacienti se stabilním měchýřem, nebyla nikdy systematicky zkoumána. Pokud by tomu tak bylo, vyplývalo by z toho odůvodnění k běžnému provádění urodynamické studie jako součásti vyšetřovacího procesu. U mužů přichází v úvahu jako diferenciální diagnóza infravezikální obstrukce [176], proto se u všech mužů doporučuje provádět uroflowmetrii a u mužů s maximální hodnotou průtoku < 20 ml/s také tlakově-průtokovou studii.
Údaje pro podporu následujících doporučení nejsou dostupné:
U žen je provedení uroflowmetrie, měření postmikčního reziduálního objemu moči a tlakově-průtokové studie nepovinné. U mužů by měla být uroflowmetrie indikována vždy, a pokud je maximální rychlost průtoku < 20 ml/s, měly by být provedeny tlakově-průtoková studie a měření postmikčního reziduálního objemu moči. Rovněž se doporučuje plnicí cystometrie o rychlosti plnění 50 ml/s (odpovídající revidovanému Kaliovému testu – viz níže), umožňující hodnocení hyperaktivity, objemu při prvním nucení k močení a cystometrické kapacity.
6. Kaliový test
Úroveň důkazu: 1. Stupeň doporučení: A.
Parsons uspěl v intravezikálním testu chloridu draselného, kdy srovnával schopnost senzorických nervů reagovat dráždivě na sodík vs draslík použitím 0,4M roztoku chloridu draselného. Tento test se prokázal jako diskutabilní [177]. Bolest a vyvolání symptomů značí pozitivní test. Není však jasné, zda výsledky v podskupině pozitivních pacientů ukazují na abnormální permeabilitu epitelu nebo hypersenzitivitu senzorických nervů. Normální epitel močového měchýře nemůže být nikdy absolutně celistvý a je zde vždy přítomna určitá malá netěsnost [178]. Koncentrace aplikovaného draslíku byla 400 meq/litr, což dalece převyšuje fyziologickou koncentraci draslíku v moči (20–80 meq/litr, která je závislá na příjmu draslíku ve stravě) [179]. U zdravých kontrolních subjektů lze odlišit KCl od NaCl, i když nepociťují silnou bolest [180]. Existuje naděje, že tento test umožní klasifikovat pacienty podle toho, jak budou odpovídat na určitou léčbu (léčbu určenou k posílení glykosaminoglykanové vrstvy), ale tyto informace nemáme doposud k dispozici [181].
Kaliový test jako diagnostický test pro intersticiální cystitidu není efektivní [182]. Zlatým standardem pro definování BPS k vědeckým účelům jsou NIDDK kritéria. Tato kritéria umožňují stanovit skupinu pacientů, u nichž se prakticky všichni výzkumníci shodnou na přítomnosti BPS, ačkoli jsou příliš omezující pro použití v běžné klinické praxi [24]. Tudíž, kdyby byl KCl test dostatečně senzitivní k určení diagnózy, měli by mít prakticky všichni pacienti v této skupině pozitivní výsledek. Avšak až 25 % pacientů splňujících NIDDK kritéria bude mít negativní KCl test [183]. Ve skupině pacientů, v níž by měl tento test tedy fungovat nejlépe, se však ukazuje jeho nedostatečná citlivost. Když se podíváme na stránku specifity testu, v populaci asymptomatických jedinců funguje relativně dobře a je pouze výjimečně pozitivní, ačkoli současná studie zaznamenala 36% míru falešně pozitivních výsledků u asymptomatických mužů [184]. Jedná se o populaci pacientů s nejednoznačnými stavy, u nichž bychom chtěli odlišit BPS od ostatních poruch. 25 % pacientů s hyperaktivním měchýřem má pozitivní výsledek a prakticky všichni pacienti s iritačními symptomy vyvolanými radiační cystitidou a infekcí močových cest jsou rovněž pozitivní [183,185]. Výsledky u pacientů s chronickou prostatitidou/chronickým syndromem bolesti pánve se různí, ale u 50–84 % mužů byl zaznamenán pozitivní výsledek [184,186,187]. U žen trpících pánevní bolestí jsou výsledky podobné [188]. Na základě těchto zjištění vyjádřil Parsons názor, že BPS může trpět až 20 % ženské populace v USA [189]! Jiní autoři prokázali u neselektovaných pracovnic textilního závodu v Turecku (při užití podobných metod) 32,8% prevalenci tohoto syndromu [190]. Jinou možností, jak interpretovat tato zjištění, je fakt, že KCl test je velice nespecifický, nezachytí významný počet případů BPS a klamně diagnostikuje velké množství populace.
Prospektivní a retrospektivní studie zkoumající roli KCl testu při diagnostice pacientů se symptomy BPS neprokázaly žádné výhody tohoto testu v porovnání se standardními diagnostickými metodami [182,191,192]. Současná modifikace testu, užívající 0,3 molární chlorid draselný pro potenciální rozlišení pacientů s IC od pacientů s hyperaktivitou detruzoru (DO) ukázala, že 0,3M KCl redukuje maximální cystometrickou kapacitu u BPS i DO, tento efekt byl výraznější u DO. Uroteliální hyperpermeabilita nebyla specifická pro IC. Komparativní cystometrie užívající NS a 0,3M KCl neumožňuje odlišit BPS od DO [193,194].
Bezbolestná modifikace KCl testu [195], s užitím cystometrické kapacity a 0,2M roztoku, může zlepšit snášenlivost tohoto testu mezi pacienty. Takzvaný přepracovaný nebo srovnávací kaliový test (Comparative Potassium Test) ukázal prognostickou hodnotu v irigačních studiích měchýře [196], ESSIC jej však považuje za volitelný. Pakliže je tento test indikován, měl by být prováděn podle Daha et al [195]: je zaveden Foleyho balónový katétr (14F) a močový měchýř je vyprázdněn. Měchýř je naplněn 500 ml fyziologického roztoku (0,9 %) o rychlosti 50 ml/min pomocí infuzního setu do maximální kapacity. Měchýř je vyprázdněn za současného měření objemu náplně fyziologického roztoku. Stejný proces se opakuje s 500 ml 0,2M chloridu draselného při rychlosti 50 ml/min (je třeba dbát na to, aby plnicí trubičky byly před aplikací KCl zbaveny fyziologického roztoku) a je vypočítán rozdíl v naplněném objemu. Rozdíl v kapacitách měchýře > 30 % je považován za pozitivní. Kromě redukce kapacity měchýře vyvolává 0,2M KCl u pacientů s IC silnější nucení (v porovnání s plněním měchýře fyziologickým roztokem), což je také klinicky významné.
7. Cystoskopie
Úroveň důkazu: 2. Stupeň doporučení: B.
Klasický cystoskopický obraz BPS jako „prchavé“ léze měchýře s odpovídajícím cystoskopickým výskytem skvrn červené sliznice s drobnými cévkami paprskovitě vyzařujícími k centrální bledé jizvě popsal Hunner již v roce 1914 [4]. Od té doby představují glomerulace, popisované jako bodovité petechiální krvácení a vyskytující se po hydrodistenzi, primární cystoskopický nález BPS [6]. Ovšem ne u všech pacientů s BPS jsou glomerulace přítomny [24,33,197] a ne všichni pacienti s glomerulacemi mají příznaky BPS [198–200]. Ani přítomnost ani závažnost glomerulací nekoreluje se žádným z primárních symptomů BPS, [30] ačkoli přítomnost Hunnerovy léze úzce souvisí s tělesnou bolestí a močovou urgencí [199]. Nález Hunnerovy léze nebo glomerulace je poněkud subjektivní. Někteří výzkumníci nacházejí Hunnerovu lézi u 50 % pacientů s BPS, zatímco ostatní detekují lézi pouze ve výjimečných případech [201].
Nemáme k dispozici žádnou studii srovnávající individuální vnímání a odchylky v detekci nebo klasifikaci glomerulací. Kapacita měchýře během hydrodistenze nevyvolala mnoho pozornosti, ačkoli úzce souvisí se zvyšující se akutní urgencí [199].
Vzhledem k tomu, že byly popsány značné odchylky v délce trvání a opakování distenze, tlaku užívaného k distenzi a měření kapacity měchýře [202], ESSIC navrhuje standardizovanou proceduru pro cystoskopii a hydrodistenzi [11]:
Rigidní cystoskop je upřednostňován pro snadnější odběr materiálu při biopsii. Glycin nebo odpovídající plnicí tekutina by měla být použita k umožnění koagulace po biopsii. Infuzní vak by měl být umístěn přibližně ve výšce 80 cm nad symfýzou. Měchýř je plněn po kapkách, dokud se plnění nezastaví. V případě nutnosti je třeba použít blokádu kolem močové trubice k zabránění odtékání kolem katétru. Před distenzní je třeba provést prohlídku pro detekci případných radiálně uspořádaných cév, koagul nebo náletů fibrinu, bílých skvrn, hyperémie, edémů, prasklin, jizev nebo jakýchkoli jiných změn na sliznici. Doporučuje se průběžné vyšetření během plnění měchýře. Po dosažení maximální kapacity je distenze udržována po dobu tří minut. Měchýř se následně vyprázdní a je zaznamenána barva vypouštěné tekutiny odrážející stupeň krvácení. Celkový objem vyteklé tekutiny představuje maximální kapacitu měchýře. V průběhu druhého plnění je měchýř naplněn přibližně do 1/3 až 2/3 kapacity měchýře, což umožní optimální viditelnost pro prohlídku a biopsii. Měchýř by neměl být znovu plněn do maximální kapacity, ani znovu distendován, abychom předešli dalšímu vyvolávání změn s problematickou reprodukovatelností.
a) Prohlídka
Popíšeme léze na přední a zadní stěně, v laterálních kvadrantech a fundu. Pokud je cystoskop zaváděn naslepo, je třeba dbát zvýšené pozornosti v oblasti fundu kvůli možným artefaktům. Je nutné mapování měchýře pomocí náčrtku. Fotografie jsou doporučeny, ale nejsou povinné.
b) Klasifikace
- Stupeň 0 = normální sliznice
- Stupeň I = petechie nejméně ve dvou kvadrantech
- Stupeň II = rozsáhlé podslizniční krvácení (ekchymóza)
- Stupeň III = neohraničené celkové slizniční krvácení
- Stupeň IV = ruptura sliznice, s krvácením/edémem, nebo bez nich
c) Jak užitečná je hydrodistenze?
Pakliže jsou pacienti kategorizováni podle přítomných symptomů, neumožňuje hydrodistenze identifikovat (po distenzi) jakékoli statisticky významné rozdíly v objektivních nálezech (kapacita v anestezii, glomerulace), ani v účinnosti léčby [203]. Cystoskopie s hydrodistenzí poskytuje pouze málo užitečných informací nad rámec anamnézy a nálezů fyzikálního vyšetření. V jedné studii uvedlo 56 % z 84 pacientů zlepšení symptomů, jež však přetrvalo pouze po krátký časový interval, průměrně dva měsíce [204].
Lamale et al zkoumali souvislost mezi symptomy a cystoskopickými nálezy u 12 žen s nově diagnostikovaným BPS, které ještě nepodstoupily žádnou léčbu. Bolestivé symptomy měly pozitivní korelaci s cystoskopickým skóre. Zvyšující se intenzita bolesti při plnění močového měchýře souvisela se zánětem (p = 0,011), ulcerací a menší kapacitou měchýře. Úleva od bolesti po vymočení korelovala s menší kapacitou měchýře (p = 0,019), hematurií a celkovým cystoskopickým skóre. Intenzita bolesti v močové trubici souvisela s ulceracemi a hematurií a bolest v podbřišku souvisela s menší kapacitou měchýře (p = 0,047), glomerulacemi a vyšším celkovým cystoskopickým skóre. Denní frekvence korelovala negativně s většinou cystoskopických nálezů, zatímco noční frekvence měla pozitivní souvislost s většinou cystoskopických nálezů a měla významnou spojitost s menší kapacitou měchýře (p = 0,010). Urgence nevykazovala významnou souvislost s žádnými cystoskopickými nálezy. Výsledky této studie jsou v rozporu s předešlými studiemi, které neprokázaly žádný vztah mezi výskytem symptomů a cystoskopickým nálezem, což poukazuje na možnost dopadu léčby na vnímání bolesti a cystoskopické nálezy [205].
Je důležité si uvědomit, že vzhled stěny močového měchýře po hydrodistenzi (při cystoskopii) nemusí být konstantní v čase a absence počátečního nálezu glomerulace nebo terminální hematurie automaticky nevylučuje další vývoj těchto charakteristických znaků nemoci při dalším vyšetření [206]. Byly popsány vzácné případy nekrózy měchýře vyvolané hydrodistenzí [207].
d) Morfologie
Byly popsány patologické změny u pacientů s BPS při vyšetření světelným a elektronovým mikroskopem, zahrnující infiltrace zánětlivých buněk ve všech nebo jen ve specifických částech stěny měchýře. Ačkoli jsou tyto nálezy důležité v naší snaze porozumět tomuto onemocnění a možná také při klasifikaci pacientů, nemáme současné době k dispozici žádné patognomonické nálezy při biopsii, které by byly užitečné z hlediska diagnostiky [30]. Pokud je v rámci hodnocení BPS biopsie indikována, doporučují specialisté z ESSIC následující postup [11]:
1. Biopsie
Během cystoskopie je měchýř distendován na maximální kapacitu. Po vyprázdnění měchýře je provedena biopsie močového měchýře zhruba při poloviční kapacitě: k biopsii je použito velkých kleští a měla by zahrnovat i svalovinu detruzoru, případně je možné použít techniku „double punch“ biopsie nebo resekce lézí.
2. Počet biopsií
Měly by být provedeny nejméně tři biopsie ze dvou laterálních stěn a vertexu měchýře, navíc také biopsie z viditelně abnormálních oblastí. Vzorky musí být ihned zafixovány v neutrálním pufrovaném 4% formalínu.
3. Manipulace při biopsii
Biopsie se provádí běžným způsobem. Je resekováno šest sousedních 3mm sekcí a umístěno po třech vzorcích na každé ze dvou podložních sklíček. První destička je obarvena pomocí H&E, druhá barvivem na pojivovou tkáň. Dále je resekováno 24 10mm řezů a každý třetí řez je umístěn na podložní sklíčko pro výpočet mastocytů. Vzorky jsou obarveny pomocí Lederstain (naftolesteráza) podle běžných postupů. Nakonec je získán 3mm řez k zajištění přítomnosti detruzoru ve vzorku.
4. Počítání mastocytů
Je nezbytné užívání měřicího rastru (např. Leitz periplan 6F 10_N ocular obsahující standardizovaný rastr). Zahrnuty jsou pouze mastocyty obsahující jádro. Při počítání by měly být vyloučeny buňky překrývající nebo dotýkající se spodní linie. Zahrnuty jsou buňky překrývající horní a levou linii. Pro počítání mastocytů jsou nutné nejméně tři vzorky biopsie, z toho jedna, pokud je to možné, zahrnující oblast lézí. Biopsie pro počítání mastocytů by rovněž měla zahrnovat detruzor.
5. Patologická zpráva
- Epitel
- nepřítomen
- přítomen
- dysplazie se stupňováním
- abnormální, ale bez dysplazie: popis je povinný
- Slizniční vazivo (lamina propria)
- normální
- zánět: popis se stupňováním
- ostatní nálezy jsou popsány
- Detruzor. abnormální svalové buňky: popis
- Intrafascikulární fibróza
- nepřítomna
- přítomna
- Počítání mastocytů: pro počítání by měly být zahrnuty nejméně tři biopsie. Zaznamenána by měla být jen biopsie s nejvyšším počtem mastocytů na mm2.
V současnosti se doporučuje enzymatické barvení (naftolesteráza) vzhledem k dostupnosti standardizovaných hodnot:
- méně než 20 mastocytů/mm2: není přítomna mastocytóza detruzoru
- mezi 20 a 28 šedá zóna!
- více než 28 mastocytů/mm2: mastocytóza detruzoru
Larsen doporučuje vyšetření biopsie vzorků (3 mikron silné řezy) detruzoru pomocí barvení na tryptázu, kdy každý sedmý řez je užit ke kvantifikaci; 27 mastocytů/mm2 je považováno za důkaz přítomnosti mastocystózy [158].
e) Biomarkery
Nedostatek obecně akceptovatelných klinických diagnostických kritérií pro BPS ovlivňuje veškeré aspekty v procesu porozumění tomuto onemocnění. Stanovení rizikových faktorů, patogeneze, studie testující terapeutické modality, prognózy a výsledná kritéria – všechny tyto aspekty jsou ovlivněny nedostatkem diagnostických kritérií. Hlavním faktorem ovlivňujícím protichůdné názory na akceptovatelnost klinických diagnostických kritérií je skutečnost, že současná kritéria jsou převážně založena na symptomech. Objev objektivního biomarkeru by usnadnil vytvoření reprodukovatelných diagnostických kritérií pro BPS a rovněž by pomohl při monitorování výsledků léčby.
Biomarker pro jakékoli onemocnění musí mít vysokou senzitivitu i specifitu. Analýza markeru musí být navíc proveditelná ve většině laboratoří a měla by být vhodná pro užití v klinické diagnostické laboratoři.
Řada publikovaných studií týkajících se biomarkerů pro BPS se zaměřila na biomarkery izolované z moči. Erickson et al publikovali vynikající přehled močových markerů pro BPS [8,209]. Nejdůkladněji zkoumaným markerem je antiproliferační faktor (APF). Tento faktor identifikovali a charakterizovali dr. Susan Keay et al z univerzity v Marylandu [210,211].
Kontrolní subjekty této studie zahrnovaly asymptomatické jedince, pacienty s bakteriální cystitidou a pacienty s vulvovaginitidou. APF je přítomen v moči z měchýře, nikoli však z ledvinné pánvičky [212–214]. Léčba symptomatického BPS pomocí hydrodistenze nebo neurostimulace standardizovala hladinu APF současně s úlevou symptomů [215]. Není známo, zda i ostatní formy léčby ovlivňuji hladinu APF, nebo nikoli. Předběžné studie u 58 žen s prokázaným BPS demonstrovaly 91,4% citlivost markeru a 90,6% specifitu [216]. Pozdější studie zahrnující 219 symptomatických pacientů s BPS a 325 kontrolních subjektů s dalšími urologickými problémy a bez nich uvádí 94% citlivost a 95% specifitu [217]. APF byl izolován z moči a bylo zjištěno, že se jedná o sialoglykopeptid, který vykazuje interakci s epiteliálním buněčným receptorem CKAP4/p63 [210,218]. Keay et al navrhli, že APF může inhibovat buněčnou proliferaci tím, že reguluje snížení hladiny genů, které stimulují buněčnou proliferaci, a zároveň reguluje zvýšení hladiny genů, které inhibují buněčný růst [107]. Zdá se, že inhibice buněčného růstu lidských uroteliálních buněk je zprostředkovaná p53 [219]. APF léčba způsobila výrazné zvýšení paracelulární permeability normálních epiteliálních jednovrstevných buněk močového měchýře a ztenčení těsných spojení, změny podobné IC buňkám.
APF se zdá být ideálním kandidátem na biomarker pro symptomatický BPS. Je nezbytné provedení dalších studií, které pomohou stanovit, zda může APF sloužit jako BPS marker pro pacienty, u nichž došlo k dočasnému vymizení projevů nemoci, nebo pro ty, u nichž se symptomy ještě neprojevily. Nálezy zjištěné u symptomatických pacientů je nutné ověřit v dalších laboratořích. Biologická analýza dosud neprokázala vhodnost markeru pro komerční užití.
GP-51 je glykoprotein obsažený v přechodném epitelu a v moči lidí a dalších savců. Moskowitz et al prokázali, že vzorky biopsie močového měchýře u pacientů s BPS mají nižší barvení GP-51 [221]. Stejná laboratoř také prokázala, že ačkoli GP-51 vykazuje vysokou specifitu pro BPS, není tak citlivý jako APF [222].
Rovněž byla publikována řada studií zkoumajících růstový faktor podobný epidermálnímu růstovému faktoru (HB-EGF), jenž se váže na heparin [107,213,214, 223,224]. HB-EGF je růstový faktor obsažený v normální moči. Bylo prokázáno, že APF inhibuje tvorbu HB-EGF. Zatím však nebyla publikována žádná rozsáhlejší populační studie zabývající se výhradně HB-EGF jako biomarkerem pro BPS.
f) Zaměnitelná onemocnění
Diagnostická kritéria jsou nutná pouze v případě, že cílové onemocnění může být zaměněno s jinými (zaměnitelnými onemocněními) v důsledku překrývajících se charakteristických znaků [225]. Aby bylo možné stanovit diagnózu, musí být cílové onemocnění rozpoznáno mezi ostatními chorobami jedním ze dvou způsobů: rozpoznáním specifické kombinace znaků cílového onemocnění, nebo vyloučením přítomnosti ostatních onemocnění. Obě metody lze užít k diagnostikování BPS, protože:
- Zaměnitelná onemocnění jsou běžnější než BPS. Jejich rozpoznání je tedy nutné, protože mnoho z nich může být vyléčeno.
- Neschopnost diagnostikovat zaměnitelné onemocnění by automaticky chybně znamenala diagnózu BPS.
- Pacienti mohou trpět zaměnitelným onemocněním i BPS zároveň.
Diagnóza BPS tedy může být stanovena na základě vyloučení zaměnitelného onemocnění a potvrzena rozpoznáním specifických kombinací symptomů a znaků BPS. Pokud nejsou hlavní urologické symptomy vysvětleny jednoduchou diagnózou (zaměnitelné onemocnění nebo BPS), je možná přítomnost druhé diagnózy. Symptomy a znaky používané v diagnostických kritériích nemusí být specifické pro cílové onemocnění. Naproti tomu, pokud by existoval specifický symptom nebo znak pro cílové onemocnění, vyžadovala by diagnóza pouze přítomnost tohoto charakteristického znaku a diagnostická kritéria by nebyla nutná.
V medicíně založené na důkazech je diagnóza stanovena na základě anamnézy, fyzikálního a vhodného klinického vyšetření, což umožňuje eliminovat ostatní onemocnění ze seznamu diferenciálních diagnóz (zaměnitelná onemocnění) a potvrdit konečnou diagnózu. BPS se může vyskytovat současně se zaměnitelnými onemocněními, jako jsou chronické nebo recidivující infekce močových cest nebo endometrióza. V této situaci mohou cystoskopie s hydrodistenzí a biopsie vykazovat pozitivní znaky BPS, a tak zvýšit pravděpodobnost obou diagnóz. Ze studií zabývajících se léčbou onemocnění je rozumné vyloučit pacienty, kteří trpí rovněž i zaměnitelným onemocněním, protože symptomy a znaky mohou být způsobeny BPS, zaměnitelným onemocněním nebo oběma chorobami. Na druhou stranu do studií zkoumajících prevalenci BPS by měly být zahrnuty všechny případy BPS, i pacienti se zaměnitelným onemocněním. Tento přístup eliminuje potřebu oddělovat diagnostická kritéria pro klinickou praxi a vědecké studie. Tab. 3 uvádí přehled zaměnitelných onemocnění vztahujících se k BPS a způsob jejich vyloučení založený na výše zmíněných diagnostických postupech [11,40].
Tab. 3. Diferenciální diagnózy BPS.<br> <i>CT = počítačová tomografie; IVP = intravenózní urogram; PSA = prostatický specifický antigen<br> *diagnóza zaměnitelných onemocnění nezbytně nevylučuje diagnózu BPS<br> Nordling J, Anjum FH, Bade JJ et al. Primary evaluation ofpatients suspected of having interstitial cystitis (IC). Eur Urol 2004; 45: 662.</i> 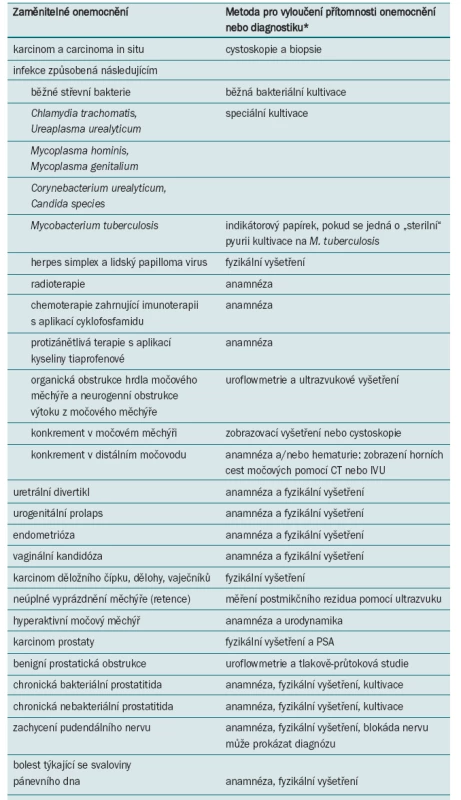
VI. KLASIFIKACE
Intersticiální cystitida byla původně popsána jako onemocnění močového měchýře doprovázené prudkým zánětem stěny měchýře, který Hunner popisuje jako vřed [4]. Tato léze však není ve skutečnosti vřed, ale rána, která může ulcerovat při distenzi, a označení léze močového měchýře tedy bylo následně změněno na „Hunnerova léze“ [1]. Nález Hunnerovy léze mohl tedy být původně považován za diagnostické kritérium pro IC. Messing a Stamey popsali další typický nález pro IC – přítomnost glomerulace, tento nález byl zahrnut do NIDDK kritérií [7]. Magnus Fall předložil teorii o tom, že Hunnerova léze (klasická IC) a glomerulace (neulcerózní typ) představují dva odlišné podtypy [98] s odlišným klinickým obrazem, různými výsledky a různými reakcemi na léčbu [226], což znamená, že pacienti splňující NIDDK kritéria představují minimálně dvě různé populace pacientů. Kromě toho až 60 % pacientů, u nichž zkušení kliničtí lékaři diagnostikovali BPS, nesplňuje NIDDK kritéria [24]. Doposud nebylo prokázáno, zda je tato populace pacientů srovnatelná s pacienty splňujícími NIDDK kritéria, nebo nikoli. Japonští urologové navrhují, aby byl termín „intersticiální cystitida“ vyhrazen pouze pro označení onemocnění u pacientů s urologickými symptomy a cystoskopickými nálezy glomerulace nebo Hunnerovy léze, tak jak uvádějí NIDDK kritéria [227].
Ve snaze sjednotit tyto rozdílné přístupy do uceleného schématu navrhl ESSIC klasifikaci BPS založenou na nálezech při cystoskopii s hydrodistenzí a na morfologických nálezech biopsie močového měchýře (tab. 2) [1]. Klasifikace zahrnuje i pacienty, kteří nepodstoupili cystoskopii s hydrodistenzí (skupina X) a rovněž pacienty, kteří nepodstoupili morfologické vyšetření biopsie močového měchýře (skupina XX). V budoucnu tak bude díky této klasifikaci možné identifikovat, zda mají nálezy glomerulace a/nebo Hunnerovy léze stejně jako morfologické změny v biopsii měchýře signifikantní význam pro prognózu onemocnění a/nebo výsledek léčby.
VII. KONZERVATIVNÍ LÉČBA
1. Úprava návyků
Vyhledávání klíčových slov „intersticiální cystitida“ a „behaviorální terapie“ v databázi PubMed (v červnu 2008) vygenerovalo celkem šest článků. Autoři hodnotili jeden anglicky psaný článek zaměřený na behaviorální terapii [1] spolu se dvěma dalšími články [2,3].
Úroveň důkazu: 3. Stupeň doporučení: C.
Behaviorální terapie se stala, i navzdory nízké úrovni důkazu, základem léčby pacientů s BPS. Jistá účinnost byla zaznamenána při léčbě vysoce motivovaných pacientů trpících močovou frekvencí a urgencí. Nebyly popsány žádné vedlejší účinky.
Behaviorální terapie zahrnuje načasované močení (naplánovaný čas a interval mezi močením), kontrolovaný příjem tekutin, posilování svalů pánevního dna a močového měchýře (postupné prodlužování močení).
Chaiken et al [228] uvádějí, že u 50 % z 24 pacientek podstupujících behaviorální terapii (zahrnující zaznamenávání frekvenčně-objemového diagramu, načasované močení, kontrolovaný příjem tekutin a posilování svalů pánevního dna) došlo ke snížení počtu epizod močení a zvětšení kapacity močového měchýře. Zároveň však uvádějí, že vzhledem k tomu, že tyto údaje byly založeny na 12týdenní intenzivní terapii pod vedením kvalifikovaných terapeutů a léčba se týkala pouze vybraných pacientů, jejichž hlavním symptomem byla frekvence, neměly by být výsledky zobecňovány na celkovou populaci.
Parsons a Koprowski [229] zaznamenali zlepšení u 15 z celkem 21 pacientů s hlavním symptomem frekvence, kteří posilovali svůj měchýř s použitím frekvenčně-objemového diagramu. U 15 pacientů došlo po jednom měsíci ke zvětšení vymočeného objemu o 65 ml, i když přetrvávající pocit plnosti měchýře zůstal nezměněn.
2. Fyzikální terapie
Vyhledávání klíčových slov „intersticiální cystitida“ a „fyzikální terapie“ v databázi PubMed (v červnu 2008) vygenerovalo celkem 60 článků. Autoři hodnotili tři použitelné anglicky psané články [230–232] zaměřené na fyzikální terapii spolu se čtyřmi dalšími články [233–236].
Úroveň důkazu: 3. Stupeň doporučení: C.
Jistá účinnost byla zaznamenaná při léčbě motivovaných pacientů trpících močovou frekvencí, urgencí a bolestí při styku. Nebyly zaznamenány žádné vedlejší účinky.
Předpokládá se, že posilování pánevního dna přináší při léčbě močopohlavních a anorektálních onemocnění jistý benefit [235]. Biofeedback a masáž měkkých tkání může stimulovat uvolnění svalů pánevního dna [233,234].
Lukban et al popisují přímou myofaciální uvolňovací léčbu u 16 BPS pacientů s dysfunkcí pánevního dna spojenou s vysokým tonusem svaloviny a sakroiliackou dysfunkcí. Léčba vedle ke zmírnění frekvence a bolesti v suprapubické oblasti. U 15 pacientů (94 %) bylo zaznamenáno zlepšení v O’Leary & Sant symptom skóre. U 15 ze 16 pacientů došlo k úlevě bolesti při pohlavním styku, 9 pacientů bylo schopno obnovit svůj sexuální život [231,236]. U 9 z 10 pacientů ze stejné skupiny byl rovněž zaznamenán efekt transvaginální Theilovy masáže [232]. Mendelowitz uvádí při léčbě 16 pacientů pomocí elektromyografického biofeedbacku 69% míru úspěšnosti [233]. Nicméně je možné, že se mohlo jednat o placebo efekt, protože výsledek nekoreloval se zlepšením v pacientově uvědomění si pohybu a pozici svalů pánevního dna před terapií a po ní. Weiss [230] uvádí, že u 70 % z 10 pacientů s IC došlo ke zlepšení symptomů s hodnocením od „účinné“ až po „významně účinné“.
3. Redukce stresu
Vyhledávání klíčových slov „intersticiální cystitida“ a „duševní zdraví“ v databázi PubMed (v červnu 2008) vygenerovalo celkem sedm článků. Autoři hodnotili čtyři články [73,74,237,238] zaměřené na intersticiální cystitidu spolu s dalšími pěti články [49,239–242].
Úroveň důkazu: 4. Stupeň doporučení: C.
Předpokládá se, že redukce stresu přispívá k celkovému zlepšení kvality života. Nebyly zaznamenány žádné vedlejší účinky.
Je známo, že psychický stres je jedním z faktorů, který zhoršuje symptomy BPS. Koziol et al [49] při průzkumu mezi 374 pacienty zjistili, že více než polovina zažívá při stresu silnější bolest. Rothrock et al [241] při srovnávání pacientů s BPS a zdravých jedinců zjistili, že intenzivnější bolest a zvýšená urgence v důsledku stresu se vyskytují pouze u pacientů s BPS.
Předpokládá se, že cvičení a koupele příznivě ovlivňují kvalitu života [242], nicméně behaviorální terapie nemusí mít dostatečný efekt [49]. Pro pacienta může být prospěšné, (pokud je to možné) zkrácení pracovní doby, volba méně stresujícího zaměstnání nebo vytvoření příjemnější domácí atmosféry. Rovněž se doporučuje zapojení pacienta do edukačních programů a skupin pro podporu pacientů [239,243].
Skupiny pro podporu pacientů, jako je např. Interstitial Cystitis Association (ICA) [240], http://www.ichelp.com/welcome.htm, představují pro pacienty s IC důležitý zdroj informací. V Japonsku existuje skupina pro podporu pacientů s IC s názvem “TOMONOKI” http://www.tomonoki.org/. Dalším vynikajícím zdrojem informací je International Painful Bladder Foundation http://www.painful-bladder.org/. Důležitá je podpora psychiatra, protože pacienti s IC často trpí depresemi, které můžou mít negativní dopad na kvalitu jejich života. Za užitečné se považují strategie samostatné péče, které vyučují speciálně školené zdravotní sestry [73,74,238,244].
4. Úprava stravy
Vyhledávání klíčových slov „intersticiální cystitida“ a „strava“ v databázi PubMed (v červnu 2008) vygenerovalo celkem 17 článků. Autoři hodnotili devět anglicky psaných článků [245–253], které jsou převážně zaměřeny na úpravu stravy spolu s dalšími pěti články [49,56,242,254,255].
Úroveň důkazu: 4. Stupeň doporučení: C.
Nebyly zaznamenány žádné vedlejší účinky.
Kyselé nápoje, káva, kořeněné jídlo a alkohol mohou zhoršovat symptomy u většiny pacientů s BPS [49,56,242,247]. U většiny pacientů lze symptomy zmírnit pomocí úpravy stravy [242,246,247,249, 255]. Na druhou stranu nezaznamenali Nguan et al [256] při hodnocení vlivu změn v hodnotě pH moči (instilací fyzikálního roztoku o pH 5,0 a pH 7,5 do močového měchýře) na symptomy u 26 BPS pacientů žádný statisticky významný rozdíl v bolesti ani jiných symptomech.
Ačkoli nemá úprava stravy prokazatelné vědecké základy, zařadila se ve studii Interstitial Cystitis Data Base (ICDB) mezi pět nejčastěji užívaných strategií [251]. Vzhledem k tomu, že vliv diety se různí v závislosti na jednotlivých potravinách, nápojích i individuálních pacientech, není nutné, aby pacient dodržoval striktní dietu. Každý pacient by si měl vyzkoušet, které produkty zhoršují jeho symptomy, a těmto potravinám se vyhýbat. Domovská stránka ICA (http://www.ichelp.com/welcome.htm) uvádí seznam potravin, kterým se pacienti s IC obvykle vyhýbají.
VIII. PERORÁLNÍ TERAPIE
V rámci léčby pacientů s BPS se užívají různé kategorie medikamentů, které zahrnují analgetika, antidepresiva, antihistaminika, imunosupresiva a glykosaminoglykany. Řada z těchto preparátů je indikována empiricky. Jen málo z nich bylo testováno v randomizovaných kontrolovaných studiích a žádný z nich nebyl ohodnocen stupněm doporučení A (tab. 4).
Tab. 4. Některé z perorálních preparátů pro léčbu BPS: Oxfordský systém. 
1. Analgetika
Dlouhotrvající přiměřené užívání léků proti bolesti je neoddělitelně spjato s léčbou BPS. V rámci léčby bolesti se užívají různá neopioidní analgetika včetně acetaminofenu, nesteroidních protizánětlivých preparátů (NSAIDs) a dokonce antispasmodik [257]. Pacientům s více závažnými symptomy může často přinést úlevu užívání medikamentů, které jsou běžně užívány u chronických neuropatických bolestivých syndromů, jako jsou antidepresiva, antikonvulziva a opioidy.
Gabapentin, zavedený jako antikonvulzivum, našel uplatnění i u neuropatických bolestivých onemocnění, jako jsou diabetická neuropatie [258] a postterapeutická neuralgie [259]. Při léčbě neuropatické bolesti [260] prokazuje synergický účinek s morfiem. Sasaki et al uvádějí, že 10 z 21 pacientů s refrakterní genitourinární bolestí zaznamenalo při léčbě gabapentinem [261] subjektivní zmírnění bolesti.
Pregabalin má podobnou strukturu jako gabapentin a bylo prokázáno, že rovněž působí zmírnění bolesti u pacientů s diabetickou neuropatií [262]. Pregabalin se ukázal být účinný i při léčbě bolesti související s fibromyalgií [263]. Aplikaci pregabalinu lze vyzkoušet i při léčbě syndromu bolesti v močovém měchýři, zejména u pacientů se současným výskytem fibromyalgie. Bohužel nemáme k dispozici žádnou studii, která by testovala účinnost tohoto medikamentu.
Opioidy obvykle nepatří při léčbě chronických bolestivých stavů mezi analgetika první volby, ale pakliže selžou ostatní méně silná analgetika, neměli bychom se jim vyhýbat [264]. Chronickou aplikaci opioidů je však nutné považovat až za poslední volbu u vybrané skupiny pacientů, kteří trpí ochromující bolestí a obvykle užívají nedostatečné dávkování preparátů s krátkou dobou účinku, čímž se dostávají do bludného kruhu krátkodobá úleva – úzkost – a opět bolest.
Hlavní překážkou správného užívání opioidů předepsaných pro dlouhodobou léčbu nemaligní bolesti je strach ze závislosti. Některé studie uvádějí, že toto riziko je nízké [265], nikoli však nulové [266]. Indikace opiátů je velmi závažné rozhodnutí, které vyžaduje důkladnou diskuzi pacienta, urologa a specialisty pro léčbu bolesti. Nejvhodnější je opioidy aplikovat v centru specializovaném pro léčbu bolesti, kde je pacient pod dohledem lékaře [267].
Kromě narkotik může k lepší kontrole bolesti napomáhat současná aplikace nesteroidních protizánětlivých preparátů, inhibitorů cyklooxygenázy, acetaminofenu a tricyklických antidepresiv [268]. Nejčastější vedlejší účinky spojené s aplikací opioidů zahrnují sedaci, nevolnost, mírnou zmatenost a pruritus. Jedná se však obvykle o přechodné komplikace, které lze snadno odstranit. Při správném užívání medikamentů je výskyt dechového útlumu velmi vzácný. Častý je výskyt zácpy, je tedy nezbytná aplikace slabého projímadla. Obecně se upřednostňuje aplikace narkotik s dlouhodobým účinkem, které zajišťují stabilní hladinu po řadu hodin.
2. Antidepresiva
a) Amitriptylin
Amitriptylin je tricyklické antidepresivum s vlastnostmi blokády H-1 histaminergních receptorů [269]. Tento preparát stabilizuje mastocyty a inhibuje vaskulární únik stimulovaný mediátory. Dále inhibuje zpětné vychytávání serotoninu a norepinefrinu v synapsích, a tak inhibuje bolestivou nocicepci z močového měchýře na úrovni centrálního nervového systému. Sedativní účinek během noci může mít u pacientů s BPS terapeutický efekt a stimulace beta-adreneregního receptoru v močovém měchýři může usnadňovat plnicí fázi [270].
Hanno a Wein zaznamenali při užití titrační dávky až 75 mg před spaním účinek u přibližně poloviny z celkem dvaceti pacientů, kteří tuto léčbu dobře snášeli. 25 % z původních 25 pacientů léčbu ukončilo kvůli výskytu nevolnosti, přibývání na váze nebo pocitu suchosti v ústech. Během sledování [271] (během 3–6 týdnů po zahájení terapie) zaznamenalo 18 z 28 pacientů (kteří tuto léčbu snášeli) významnou úlevu symptomů. Jedna třetina pacientů však léčbu ukončila kvůli výskytu vedlejších účinků. Kirkemo at al [272] zaznamenali po osmi týdnech u 90 % pacientů (z celkem 30 pacientů) subjektivní zlepšení. Pranikoff a Constantino [273] zaznamenali zlepšení u 16 z 22 pacientů trpících močovou frekvencí a bolestí, u nichž nebyla diagnostikována intersticiální cystitida. Pět pacientů (z celkových 22) aplikaci medikamentů nesneslo.
Van Obhoven at al provedli jedinou prospektivní, dvojitě zaslepenou, placebem kontrolovanou studii, která zkoumá účinnost amitriptylinu. 50 pacientů bylo randomizováno k aplikaci placeba, nebo titrační dávky amitriptylinu až 100 mg denně. Po čtyřech měsících došlo u 42 % pacientů užívajících amitriptylin k více než 30% poklesu O´Leary/Sant symptom skóre, ve srovnání s pouhými 13 % v placebo skupině [274]. Pacienti, kteří byli schopni snášet vedlejší účinky a pokračovali v léčbě, byli dlouhodobě sledováni. Po průměrné době sledování 19 měsíců byla odpověď zaznamenána u 64 % z celkem 94 pacientů [275].
b) Doxepin, desipramin, duloxetin
Mezi další tricyklická antidepresiva užívaná při léčbě syndromu bolesti v močovém měchýři patří doxepin a desipramin. Wammack et al testovali kombinaci doxepinu a piroxicamu (inhibitoru cox-2). U 26z 32 pacientů (81 %) došlo k úlevě symptomů [276]. Jedna ze studií uvádí pozitivní výsledek při aplikaci desipraminu [277]. Dále byl vyzkoušen duloxetin, inhibitor zpětného vychytávání serotoninu – norepinefrinu, ovšem bez terapeutického účinku [278].
3. Antihistaminika
Užití antihistaminik popsal jako první Simmons v roce 1955 [279]. Jeho objev přítomnosti mastocytů ve stěně normálního močového měchýře a otoku se zvýšenou vaskularitou v močovém měchýři u pacientů s IC nasvědčují tomu, že se histamin může podílet na vzniku intersticiální cystitidy. U šesti pacientů zaznamenal krátkodobé zlepšení při aplikaci pyribenzaminu [280].
a) Hydroxyzin
Hydroxyzin je nejčastěji užívaným antihistaminikem při léčbě syndromu bolesti v močovém měchýři. Jeho účinek jako antagonisty receptoru H-1, který spočívá v inhibici aktivace mastocytů v močovém měchýři, z něj spolu s jeho anticholinergními a anxiolytickými vlastnostmi a dobrým bezpečnostním profilem činí vhodného kandidáta pro léčbu syndromu bolesti v močovém měchýři [281]. Theoharides v roce 1933 jako první popsal signifikantní benefit aplikace hydroxyzinu při úlevě bolesti a močových symptomů [282]. Rovněž jeho dvě další nekontrolované studie prokazují terapeutickou účinnost hydroxyzinu [283–284]. NIDDK randomizovaná kontrolovaná studie však uvádí u pacientů užívajících hydroxyzin pouze 31% odpověď (ve srovnání s 20% odpovědí u pacientů, kteří neužívali hydroxyzin). Při srovnání účinku oproti placebu byla zaznamenána 23% odpověď vs 13 % u placeba. Žádný z výsledků této studie (o nedostatečné síle) nedosáhl statistické významnosti [285].
b) Cimetidin
Při léčbě syndromu bolesti v močovém měchýři byla zkoumána také účinnost cimetidinu, antagonisty receptorů histaminu H2. Pilotní studie [286] zahrnovala devět pacientů, kteří užívali dávku 300 mg dvakrát denně po dobu jednoho měsíce. Během sledování (26–42 měsíců) bylo u čtyř pacientů zaznamenáno úplné vymizení močových symptomů a bolesti v suprapubické oblasti. Lewi [287] publikoval výsledky u 31 pacientů užívajících 200 mg třikrát denně s průměrnou dobou sledování 6,6 měsíců. 71 % pacientů zaznamenalo různý stupeň úlevy symptomů: u 45 % pacientů došlo k vymizení bolesti a u 26 % pacientů k vymizení všech symptomů. V další studii pozdějšího data [288] zahrnující 69 pacientů léčených po dobu čtyř let došlo u 67 pacientů k úplnému vymizení všech symptomů.
Malá, prospektivní placebem kontrolovaná RCT studovala 36 pacientů, kteří užívali cimetidin nebo placebo [289]. U pacientů došlo k významnému zmírnění bolesti v suprapubické oblasti a snížení skóre frekvence, autoři však neuvádějí přesné procento pacientů v každé skupině, u nichž došlo ke zlepšení.
4. Imunosupresiva
a) Cyklosporin
Účinnost cyklosporinu, imunosupresiva běžně užívaného při transplantaci orgánů, byla testována v moderní studii zabývající se léčbou syndromu bolesti v močovém měchýři [290]. Jedenáct pacientů užívalo cyklosporin po dobu 3–6 měsíců, kdy počáteční dávka byla stanovena na 2,5–5 mg/kg denně a udržovací dávka na 1,5–3 mg/kg denně. U pacientů došlo k poklesu počtu epizod mikce a významnému zvýšení průměrného i maximálního objemu vymočené moči. U desíti pacientů došlo ke zmírnění nebo úplnému vymizení bolesti v močovém měchýři. Po ukončení léčby došlo u většiny pacientů k recidivě symptomů.
V dlouhodobé sledovací studii došlo u 20 z celkem 23 pacientů (sledovaných po dobu 60,8 měsíců) s IC refrakterní na dosavadní léčbu při aplikaci cyklosporinu k vymizení bolesti v močovém měchýři a k více než zdvojnásobení kapacity měchýře. Jedenáct pacientů následně terapii ukončilo. U devíti pacientů došlo po několika měsících k recidivě symptomů, avšak reagovali na opakované zahájení aplikace cyklosporinu [291]. Sairanen et al dále prokázali, že cyklosporin A dosahoval lepších výsledků než aplikace pentosan-polysulfátu sodného ve všech klinických výsledných parametrech měřených po šesti měsících [292]. U pacientů, kteří reagovali na aplikaci cyklosporinu A, byla zaznamenána významně snížená hladina epidermálního růstového faktoru (EGF) v moči [293].
b) Suplatast tosilát
Suplatast tosilát (IPD-1151T) je imunoregulátor, který selektivně potlačuje tvorbu IgE a eozinofilů prostřednictvím suprese T buněk produkujících IL-4 a 5. Tento preparát se užívá v Japonsku při léčbě alergických onemocnění, jako jsou astma, atopická dermatida a rhinitida. Ueda et al publikovali výsledky malé studie 14 žen s intersticiální cystitidou [294]. Po roce léčby bylo u 10 žen zaznamenáno významné zvětšení kapacity močového měchýře, zmírnění močové urgence, frekvence a bolesti břicha. Současné změny markerů obsažených v krvi a moči nasvědčují reakci imunitního systému. V USA i Japonsku se chystá provedení větších, multicentrických randomizovaných kontrolovaných studií.
c) Azathioprin a deriváty chlorokvinu
Oravisto et al uvádějí v jediné studii publikované v roce 1976 výsledky aplikace azathioprinu nebo derivátů chlorokvinu u pacientů s BPS, u nichž selhaly ostatní druhy léčby [295]. Odpověď byla zaznamenána u přibližně 50 % pacientů.
5. Pentosan-polysulfát sodný
Pentosan-polysulfát sodný (PPS), syntetický polysacharid sulfát, se podává perorální formou. 3–6 % je vyloučeno do moči, kde může u pacientů s BPS teoreticky obnovovat poškozenou GAG (glykosaminoglykanovou) vrstvu překrývající přechodné epiteliální buňky močového měchýře. Předpokládá se, že intaktní uroteliální GAG vrstva je nezbytná pro udržení nepropustnosti urotelu vůči močovým komponentům. Dále se předpokládá, že narušení GAG vrstvy v močovém měchýři může představovat jednu z významných příčin BPS [296].
Mechanizmus účinku PPS spočívá pravděpodobně nejenom v obnově předpokládaného defektu GAG vrstvy, ale rovněž ve schopnosti inhibice uvolňování histaminu mastocyty [297]. Další možný účinek je připisován nespecifickému vázání molekuly na zánětlivé stimulanty uroteliální aktivace, což je proces, který bychom očekávali spíše v moči než ve sliznici [298].
PPS je nejintenzivněji studovaným preparátem ze všech agens navrhovaných pro léčbu BPS. Jedná se o jediný medikament schválený Úřadem pro kontrolu potravin a léčiv pro léčbu intersticiální cystitidy. Parsons uvádí výsledky otevřené studie zahrnující 24 pacientů, kteří užívali PPS v dávce 50 mg 4× denně nebo 150 mg 2× denně [299]. 22 pacientů zaznamenalo během osmi týdnů dobrou nebo výbornou odpověď. Další randomizovaná, placebem kontrolovaná studie zahrnující 62 pacientů, kteří užívali 100 mg PPS denně uvádí následující výsledky: zmírnění bolesti a urgence u 44 % pacientů vs u 15 % pacientů užívajících placebo a zlepšení urgence u 38 % pacientů vs 18 % pacientů užívajících placebo. Léčba neměla žádný dopad na průměrný počet epizod močení během dne [300].
Pět různých randomizovaných kontrolovaných studií testujících účinnost pentosan-polysulfátu uvádí protichůdné údaje. Holm-Bentzenová et al [301] uskutečnili v roce 1987 první multicentrickou dvojitě zaslepenou placebem kontrolovanou studii, která zahrnovala 115 pacientů se syndromem bolesti v močovém měchýři. Pacienti byli randomizováni k užívání 200 mg preparátu 2× denně vs placeba po dobu čtyř měsíců. Výsledky neprokázaly žádné rozdíly mezi oběma skupinami s ohledem na výskyt symptomů, urodynamické parametry, cystoskopický nález, ani počet mastocytů. Autoři dospěli k závěru, že aplikace tohoto medikamentu nemá žádný klinicky významný účinek.
V roce 1990 provedla FDA (USA) první ze dvou pilotních studií [302]. Celkem 110 pacientů z pěti center užívalo 100 mg preparátu 3× denně po dobu tří měsíců. 28 % pacientů uvedlo „více než mírné zlepšení“ ve srovnání s 13 % pacientů užívajících placebo. Hlavní benefity léčby pomocí PPS zahrnovaly zmírnění bolesti a zvýšení tlaku při močení.
O tři roky později si FDA vyžádala provedení druhé studie [303]. V této multicentrické, placebem kontrolované RCT studii bylo 148 pacientů randomizováno k aplikaci 100 mg PPS 3× denně, nebo placeba. V rámci hodnocení primárních výsledků celkového zlepšení (uváděné samotnými pacienty) uvedlo po třech měsících 32 % pacientů užívajících PPS ≥ 50% celkové zlepšení oproti pouze 16 % pacientů užívajících placebo. Léčba vedla k signifikantnímu zmírnění bolesti, urgence a tlaku. S ohledem na frekvenci, nykturii a celkový vymočený objem nebyly mezi oběma skupinami zaznamenány žádné významné rozdíly.
NIDDK provedla svou vlastní studii hodnotící účinnost PPS a hydroxyzinu [285]. Oba preparáty byly testovány jak samostatně, tak v kombinaci a byly srovnávány s placebem. Pacienti byli léčeni po dobu šesti měsíců. Studie zahrnovala celkem 121 účastníků ze sedmi center. Studie neprokázala žádnou statisticky významnou odpověď na tyto preparáty. U pacientů užívajících PPS byla zaznamenána nevýznamná tendence ke zlepšení (34 %) ve srovnání s pacienty užívajícími druhý preparát (18 %). U 28 % pacientů (z celkem 29) užívajících pouze PPS bylo zaznamenáno (jako primární cílový parametr) mírné nebo významné zlepšení oproti 13 % u pacientů užívajících placebo. Zlepšení zaznamenané v této studii je téměř srovnatelné s výsledky obou tříměsíčních pilotních studií, ačkoli výsledky této déle trvající studie nedosahují statistické významnosti.
Závěrem lze tedy říci, že z celkem 5 RCT studií testujících účinnost PPS zaznamenaly dvě nepříznivý a tři studie příznivý výsledek. Tyto protichůdné výsledky mohou nasvědčovat tomu, že u malého procenta pacientů není aplikace PPS účinná, ale v současné době nemáme k dispozici žádnou spolehlivou metodu, která by umožnila tyto pacienty identifikovat.
Dále byly publikovány dlouhotrvající otevřené studie testující PPS. U populace pacientů užívajících prodlouženou léčbu (90 měsíců nebo déle) nebylo po 1–2 letech zaznamenáno žádné další zlepšení symptomů, ačkoli byla zaznamenána mírná tachyfylaxe [285,304]. Celkem 2 809 pacientů zahájilo léčbu tříměsíční aplikací PPS a 21 % dále pokračovalo v léčbě. Tento údaj koreluje s již dříve uváděnou 28–32% mírou zlepšení. Počet pacientů, kteří ukončili léčbu během prvních šesti měsíců, byl nebývale vysoký – z počátečních 1 742 pacientů pokračovalo v terapii pouze 178. U 62 % pacientů, kteří pokračovali v léčbě po dalších 6–35 měsíců, došlo k celkovému zmírnění symptomů.
PPS je velmi dobře snášen [304] bez výskytu vedlejších účinků postihujících centrální nervový systém. U jedné třetiny pacientů přináší léčba úlevu bolesti související s intersticiální cystitidou, což je standard očekávaný při aplikaci placeba. Pro posouzení účinku léčby je nutná 3–6měsíční terapie. Zprávy uvádějící vyšší účinnost a doporučující aplikaci tohoto preparátu u pacientů, kteří nesplňují standardní definici syndromu bolesti v močovém měchýři, je nutné posuzovat obezřetně.
6. Další perorální preparáty užívané při léčbě BPS
a) L-arginin
Foster a Weiss jako první popsali aplikaci L-argininu při léčbě intersticiální cystitidy [305]. Osm pacientů s IC užívalo 500 mg L-argininu třikrát denně. Po měsíci léčby došlo k osminásobnému zvýšení aktivity syntézy oxidu dusnatého a sedm z osmi pacientů zaznamenalo zlepšení symptomů IC. Otevřená studie zahrnující jedenáct pacientů prokázala zlepšení u všech deseti pacientů, kteří pokračovali v užívání L-argininu po dobu šesti měsíců [306].
Otevřená švédská studie zahrnující devět pacientek neprokázala žádné změny v symptom skóre ani tvorbě oxidu dusnatého v močovém měchýři [307]. Placebem kontrolovaná, randomizovaná, kontrolovaná studie zahrnující 53 pacientů s IC neprokázala žádný rozdíl v analýze „intention to treat“ mezi pacienty podstupujícími léčbu a pacienty užívajícími placebo [308]. Menší randomizovaná placebem kontrolovaná zkřížená studie zahrnující 16 pacientů s IC užívajících L-arginin neprokázala žádné klinicky významné zlepšení. Autoři nedoporučují tento preparát pro léčbu IC [309].
Publikované údaje nepodporují aplikaci L-argininu pro úlevu symptomů intersticiální cystitidy.
b) Quercetin
Quercetin, bioflavenoid obsažený v řadě volně dostupných produktů, může vykazovat protizánětlivý účinek podobně jako ostatní sloučeniny z této třídy obsažené v ovoci, zelenině a některých druzích koření. Katske et al [310] uvádějí výsledky 44týdenní aplikace 500 mg quercetinu dvakrát denně u 22 pacientů s BPS. U všech pacientů (s výjimkou jediného) došlo k určitému zlepšení symptomů podle skóre O´Leary-Sant i v celkovém skóre. Účinnost této látky je však nutné posoudit v dalších studiích.
c) Antibiotika
Warren et al [311] randomizovali 50 pacientů k 18týdenní aplikaci placeba, nebo antibiotika rifampinu v kombinaci s doxycyklinem, erytromycinem, metronidazolem, clindamycinem, ampicilinem a ciprofloxacinem (každý z preparátů byl podáván po dobu tří týdnů). Analýza prokázala celkové zlepšení u 12 z 25 pacientů užívajících antibiotika a 6 z 25 pacientů užívajících placebo. Ke zmírnění bolesti a urgence došlo u desíti pacientů léčených antibiotiky a pěti pacientů v placebo skupině. Výsledky studie komplikuje skutečnost, že 16 pacientů léčených antibiotiky a 13 pacientů v placebo skupině podstoupilo během trvání studie novou terapii pro léčbu BPS. Výsledky léčby nedosáhly statistické významnosti. Za statisticky signifikantní lze považovat výskyt vedlejších účinků u 80 % pacientů užívajících antibiotika (ve srovnání s 40 % v placebo skupině). Nejčastější vedlejší účinky zahrnují nevolnost a/nebo zvracení a průjem. Většina pacientů užívajících antibiotika správně poznala, do které léčebné větve byla zařazena. Tito pacienti rovněž mnohem častěji pozorovali zlepšení symptomů po ukončení studie. Tento benefit však nepřetrval po ukončení léčby.
Burkhard et al [312] zaznamenali 71% míru úspěšnosti u 103 pacientek s anamnézou močové urgence a frekvence a chronickou uretrální a/nebo pánevní bolestí, často ve spojitosti s dyspareunií a/nebo anamnézou recidivující infekce močových cest. Jednalo se o velkou populaci pacientů, pravděpodobně se širším záběrem diagnostických kritérií, než je syndrom bolesti v močovém měchýři, na nějž se zaměřujeme. Přesto autoři indikovali empirickou aplikaci doxycyklinu. Téměř naprostá většina pacientů byla již před diagnostikováním onemocnění empiricky léčena pomocí nějakého antibiotika.
V současné době nemáme k dispozici žádné důkazy, které by potvrzovaly význam antibiotik při léčbě BPS u pacientů bez výskytu infekce prokázané pomocí kultivace [313].
d) Methotrexát
Malá dávka methotrexátu (podávaného perorálně) vedla u čtyř z devíti pacientek ke zmírnění bolesti v močovém měchýři. Léčba však neměla žádný dopad na močovou frekvenci, maximální vymočený objem ani průměrný vymočený objem moči [314]. Účinnost tohoto preparátu nebyla testována v žádné placebem kontrolované RCT.
e) Montelukast
Aktivace mastocytů způsobuje uvolnění dvou typů prozánětlivých mediátorů, jako jsou (v buněčných granulích uložený preformovaný) heparin a histamin a nově syntetizované prostaglandiny a leukotrieny B4 a C4. Klasičtí antagonisté jako montelukast, zafirlukast a pranlukast blokují receptory cysteinyl leukotrienu. V pilotní studii [315] bylo deset žen trpících IC a mastocytózou detruzoru léčeno aplikací 10 mg montelukastu po dobu třech měsíců. U osmi pacientek došlo k významnému zlepšení frekvence, nykturie a bolesti. Je nutné provedení dalších studií, zejména u pacientů s mastocytózou detruzoru (definovanou jako > 28 mm2).
f) Nifedipin
Antagonista kalciového kanálu nifedipin inhibuje kontrakce hladké svaloviny a buněčnou imunitu. V pilotní studii [316] bylo deset pacientek léčeno aplikací 30 mg preparátu s postupným uvolňováním. U čtyř pacientek, u nichž nedošlo k úlevě symptomů, byla dávka zvýšena na 60 mg/denně. Během čtyř měsíců došlo u pěti pacientek k minimálně 50% snížení symptom skóre, u třech z nich k vymizení symptomů. Neexistují však žádné další studie testující účinnost tohoto preparátu.
g) Misoprostol
Účinnost perorálního analogu prostaglandinu misoprostolu o dávkování 600 µg/den byla testována u 25 pacientů [317]. Po třech měsících léčby došlo u 14 pacientů k významnému zlepšení. U 12 pacientů byla léčba účinná i po šesti měsících. Předpokládá se cytoprotektivní účinek v močovém měchýři.
IX. INTRAVEZIKÁLNÍ/INTRAMURÁLNÍ TERAPIE
(tab. 5)
Intravezikální terapie představuje jednu ze součástí léčby BPS, ačkoli regulační protokoly a dostupnost preparátů se v jednotlivých státech liší. V této kapitole uvádíme terapeutické modality popisované v nejmodernějších publikacích, některé z nich se běžně užívají při léčbě BPS. Starší preparáty, v současné době užívané pouze v ojedinělých případech, zahrnují nitrát stříbrný [44,330–333] a chlorpaktin WCS90 [6,3334–338]. Tyto preparáty nebyly zařazeny do tohoto sdělení, ale byly ohodnoceny úrovní 3 a stupněm doporučení C.
Tab. 5. Intravezikální terapie při léčbě pacientů s BPS, hodnocení na základě Oxfordského systému. 
1. DMSO (dimethyl sulfoxid)
Stupeň doporučení: B. Úroveň důkazu: 2.
Malý výskyt významnějších vedlejších účinků.
Užívání tohoto preparátu nebylo schváleno v Japonsku.
Předpokládá se, že DMSO zmírňuje zánět, způsobuje uvolnění svaloviny, zmírnění bolesti, rozpouštění kolagenu a degranulaci mastocytů. DMSO se již dlouhou dobu užívá při léčbě BPS, mechanizmus jeho účinku však nebyl doposud objasněn. Autoři vyhledali celkem deset článků zabývajících se účinností DMSO při léčbě IC. Peeker et al [339] zaznamenali v randomizované studii u pacientů s ulcerózní IC zlepšení frekvence a bolesti, léčba však neměla žádný vliv na maximální kapacitu močového měchýře. Perez-Marrero et al [340] v nerandomizované kontrolované studii prokázali významné zlepšení v rámci subjektivního hodnocení u 53 % pacientů (placebo 18 %) a v rámci objektivního hodnocení u 93 % pacientů (placebo 35 %). Kazuistiky a retrospektivní studie uvádí přibližně 80% zlepšení [341–348].
S ohledem na vedlejší účinky spojené s aplikací DMSO uvádí většina pacientů zápach po česneku, který vymizí během jednoho dne, a přibližně 10 % pacientů si stěžuje na iritační symptomy v močovém měchýři, které vymizí se symptomatickou léčbou i bez ní [349]. Předpokládá se, že k tomuto přechodnému zhoršení dochází v důsledku degranulace mastocytů. Výskyt závažných vedlejších účinků je minimální [348]. Na zvířecích modelech (nikoli však u lidí) byl zaznamenán výskyt katarakt [350,351]. Na krysím modelu detruzoru byl pozorován negativní dopad léčby na kompliance močového měchýře [352]. DMSO může urychlovat absorpci jiných současně instilovaných preparátů, a tak vyvolávat vznik vedlejších účinků.
Metoda instilace nebyla doposud standardizována. Obvykle je do močového měchýře aplikováno 50 ml roztoku 50% DMSO. V případě, že pacient pociťuje bolest ihned po instilaci, je možná instilační aplikace lokálního anestetika (např. 20 ml 2% roztoku lidokainu). Průměrná doba retence by měla trvat 10–20 min. [349]. Instilace se provádí jednou týdně po dobu 6–8 týdnů. Po tomto počátečním cyklu je léčba přerušena až do opětovného výskytu symptomů. V případě dobrého výsledku je možné zahájit další šestitýdenní cyklus (po němž obvykle následuje měsíční udržovací terapie). Dlouhodobý účinek není znám, ačkoli pro délku trvání léčby nebyl stanoven žádný horní limit. Užívání DMSO bylo schváleno v USA, ale Japonsku nikoli.
2. Heparin
Stupeň doporučení: C. Úroveň důkazu: 3.
Vedlejší účinky souvisí primárně s interavezikální katetrizací, existuje malé riziko krvácení v močovém měchýři.
GAG (glykosaminoglykanová) vrstva pokrývající urotel močového měchýře je ve své podstatě muko-polysacharid, který funguje jako nespecifický obranný mechanizmus. Předpokládá se, že defekt nebo abnormalita v GAG vrstvě může vyvolat zánět močového měchýře (zvýšením propustnosti sliznice měchýře), což spouští patologickou kaskádu BPS. Heparin má podobné vlastnosti jako GAG vrstva, instilace heparinu do močového měchýře tak může teoreticky způsobovat obnovu poškozené GAG vrstvy. Kuo [353] pozoroval významné zlepšení IPSS skóre, zvýšení kapacity močového měchýře při prvním nutkání močit a zvýšení maximální kapacity močového měchýře. Parsons et al [354] uvádí zmírnění symptomů u 56 % pacientů, kteří užívali heparin 3× týdně po dobu 12 týdnů. Obě studie prokazují jistou účinnost heparinu, tento preparát však bohužel nebyl testován v žádné randomizované komparativní studii, která by poskytla jednoznačné důkazy. Jiná studie uvádí, že intravezikální instilace heparinu může prodloužit trvání odpovědi na aplikaci dimethyl sulfoxidu [355].
Vzhledem k tomu, že tato léčba neovlivňuje systémové koagulační parametry, nebyl zaznamenán žádný výskyt vedlejších účinků. U pacientů s hematurií však může léčba zhoršovat lokální krvácení.
Metoda instilace nebyla doposud standardizována. Obvykle se aplikuje 10 000–40 000 jednotek heparinu. Pacienti obvykle nepociťují bolest ani podráždění, průměrná doba retence může trvat 30 nebo více minut. Instilaci lze provádět každý druhý den, obvykle ji provádí pacient sám doma. Parsons et al [356] zaznamenali 80% účinnost při aplikaci 40 000 jednotek heparinu v kombinaci s 1–2% lidokainem aplikovaným třikrát týdně po dobu dvou týdnů. Nebyl stanoven žádný horní limit pro trvání léčby, dlouhodobý účinek však není znám. U pacientů může docházet k mírnému krvácení. Intravezikální aplikace heparinu nebyla schválena regulačními orgány.
3. Kyselina hyaluronová
Stupeň doporučení: D. Úroveň důkazu: 1.
Žádné významné vedlejší účinky.
Kyselina hyaluronová je stejně jako heparin muko-polysacharid, který může teoreticky obnovovat poškozenou GAG vrstvu sliznice močového měchýře. Šest různých studií popisuje účinnost této léčby [357–362]. Bioniche Life Science Inc (léto 2003) (http://www.medicalnewstoday.com/ articles/112053.php) a Seikagaku Corporation (jaro 2004) publikovali dvě dvojitě zaslepené, placebem kontrolované multicentrické studie testující účinnost kyseliny hyaluronové (40 mg v prvním a 200 mg/ml v druhém případě). Žádná ze studií neprokázala signifikantní účinnost preparátu ve srovnání s placebem. Ani jedna z těchto studií nebyla otištěna v žádném recenzovaném periodiku.
Ani jedna užitá dávka nebyla v USA schválena pro léčbu BPS. Léčba nebyla spojena s výskytem signifikantních vedlejších účinků.
4. Chondroitin sulfát
Stupeň doporučení: D. Úroveň důkazu: 4.
Žádné významné vedlejší účinky.
Chondroitin sulfát je další z řady mukopolysacharidů. Jedna ze studií prokazuje účinnost tohoto preparátu při jeho samostatné aplikaci [363], jiná studie uvádí účinnost chondroitin sulfátu v kombinaci s kyselinou hyaluronovou [364]. Účinnost tohoto preparátu nebyla testována v žádné komparativní studii.
5. Pentosan polysulfát
Stupeň doporučení: D. Úroveň důkazu: 4.
Žádné významné vedlejší účinky.
Pentosan polysulfát (PPS) je mukopolysacharid podobný heparinu, u nějž se při lokální aplikaci předpokládá podobný mechanizmus účinku. Stejně jako ostatní mukopolysacharidy nebyl tento preparát dostatečně studován v klinických studiích. Bade et al prokázali v randomizované kontrolované studii účinek u čtyř pacientů (z celkových 10) užívajících PPS a dvou pacientů užívajících placebo [365]. Novější placebem kontrolovaná studie zahrnující 41 pacientů prokázala, že kombinace šestitýdenní intravezikální aplikace PPS s perorální aplikací tohoto preparátu významně zlepšuje výsledek léčby [366].
6. Kapsaicin, resiniferatoxin
Stupeň doporučení: -A (neúčinný). Úroveň důkazu: 1.
Významné vedlejší účinky: možnost lokálního podráždění.
Zdá se logické, že kapsaicin, neurotoxin aferentních C-vláken, může způsobovat u pacientů s BPS prostřednictvím desenzitizace aferentních drah do močového měchýře úlevu bolesti. Resiniferatoxin (RTX) má díky rychlejší desensitizaci C-vláken pravděpodobně silnější účinek než kapsaicin a rovněž vyvolává menší podráždění. Pět menších klinických studií prokázalo účinnost tohoto preparátu [365]. Nebyl zaznamenán výskyt žádných závažnějších vedlejších účinků. Randomizovaná multicentrická placebem kontrolovaná studie RTX neprokázala žádný benefit preparátu oproti placebu [372].
7. Bacillus Calmette-Guerin (BCG)
Stupeň doporučení: -A (neúčinný). Úroveň důkazu: 1.
Možný výskyt vážných komplikací
Instilační terapií BCG se zabývá sedm článků. Zeidman et al popsali jako první zlepšení symptomů u pěti pacientů, kteří neodpovídali na žádnou jinou léčbu [373]. Peters et al v randomizované, dvojitě zaslepené studii prokázali 60% zlepšení v porovnání s 27 % [374] u placeba, s dlouhotrvajícími výsledky po dobu 27 měsíců [375]. 65 % pacientů popisuje pálení, 41 % podráždění měchýře a 35 % bolest v pánvi. Jeden pacient léčbu ukončil kvůli bolesti kloubů.
Peeker et al neprokázali v randomizované, dvojitě zaslepené studii srovnávající intravezikální aplikaci BCG s DMSO žádný účinek BCG [339]. Rozsáhlá multicentrická randomizovaná placebem kontrolovaná studie provedená National Institute of Diabetes, Digestive and Kidney Disorders neprokázala žádný benefit BCG, ačkoli vedlejší účinky byly překvapivě podobné jako u placeba [376].
8. Oxybutynin
Stupeň doporučení: D. Úroveň důkazu: 4.
Vedlejší účinky nejsou známy.
Barbalias et al zaznamenali výrazné zlepšení při kombinaci intravezikální aplikace oxybutyninu a rehabilitace močového měchýře [377]. K dispozici nemáme žádné randomizované studie.
9. Lidokain
Stupeň doporučení: C. Úroveň důkazu: 2.
Žádné výrazné vedlejší účinky.
Lidokain je lokální anestetikum, které zmírňuje bolest blokací senzorických nervů v měchýři. Čtyři články [378–381] popisují elektromotivní aplikaci (EMDA) lidokainu. Při EMDA je ionizovaný lidokain aktivně vpraven pomocí elektrického proudu do měchýře. Tři články popisují instilaci lidokainu a dexamethazonu do močového měchýře po hydrodistenzi. Rosamilia et al [381] uvádějí dobrý výsledek u 85 % pacientů s účinkem přetrvávajícím po dobu šesti měsíců u 25 %.
Dále byly publikovány dvě kazuistiky. Studie zabývající se farmakokinetickým účinkem prokázala bezpečnou hladinu lidokainu absorbovaného v měchýři [384]. Účinnost, optimální parametry léčby a délku odpovědi na intravezikální aplikaci lidokainu je nutné posoudit v dalších randomizovaných, placebem kontrolovaných studiích [385]. Výhodami se zdají být okamžité působení, nízká cena generik a schopnost pacienta podávat si lidokain doma.
10. Botulotoxin
Stupeň doporučení: D. Úroveň důkazu: 4.
Vedlejší účinky zahrnují dysurii, neúplné vyprazdění měchýře.
Studie na krysím modelu prokázala, že botulotoxin inhibuje bolestivou odpověď indukovanou kyselinou octovou a genem pro kalcitonin souvisejícím s peptidem uvolňujícím se z aferentních nervů, což nasvědčuje tomu, že léčba vede ke zmírnění bolesti a dalších symptomů BPS [386]. Smith et al pozorovali zmírnění symptomů u devíti ze třinácti BPS pacientů léčených pomocí 100–200 jednotek botulotoxinu aplikovaných v celkové anestezii do 20–30 míst [387]. Giannantoni et al [388] zaznamenali zlepšení u 13 z 15 pacientů jeden a tři měsíce po injekci 200 jednotek botulotoxinu v roztoku 20 ml aplikovaného do laterálních stěn měchýře a trigona. Po pěti měsících byl benefit zaznamenán pouze u 26,6 % pacientů a po 12 měsících měli všichni pacienti stejné symptomy jako před zahájením léčby. U většiny pacientů byla pozorována dysurie, která u některých jedinců přetrvala po dobu několika měsíců od počáteční injekce. Tři pacienti vyžadovali 2–3 měsíce po terapii čistou intermitentní katetrizaci. K získání přesvědčivých důkazů o účinnosti, o době trvání efektu a vedlejších účinků botulotoxinu bude potřeba dalších studií.
X. NEUROMODULACE
Úroveň důkazu: 3. Stupeň doporučení: C.
Stimulace sakrálních nervů (SNS) spočívá v implantaci permanentní elektrody (elektrod) ke stimulaci S3 nebo S4 kořenů. Již v roce 1989 Tanagho et al ukázali, že stimulace S3 může modulovat funkci detruzoru a uretrálního svěrače [389]. FDA schválil v roce 1997 užívání sakrální neuromodulace k léčbě refrakterní hyperaktivity detruzoru a v roce 1999 k léčbě močové urgence a frekvence. Ačkoli účinnost SNS při léčbě hyperaktivity detruzoru popisuje celá řada studií, jen málo studií uvádí účinek SNS při léčbě BPS.
Zerman et al zaznamenali výrazné zlepšení u 60leté ženy, která podstoupila implantaci elektrody stimulující sakrální nervové kořeny pro léčbu silné BPS bolesti. Bolest a doprovázející dysfunkce měchýře byly zmírněny dočasnou a trvalou sakrální stimulací po dobu až šesti měsíců [390].
Maher et al prokázali účinek dočasné stimulace u 73 % žen (z celkem 15) s refrakterním BPS [391]. Zaznamenali zvětšení objemu vymočené moči a významné snížení počtu epizod denní frekvence, nykturie a bolesti. Podle Short Urinary Distress Inventory a SF-36 Health Survey došlo během stimulace k významnému zlepšení kvality života z pohledu sociálního fungování, tělesné bolesti a celkového zdravotního stavu.
Chai et al zjistili, že perkutánní stimulace nervového kořene S3 zlepšuje u pacientů s BPS symptomy, normalizuje hladinu HB-EGF v moči a antiproliferativní aktivitu [213]. Ve studii z roku 2003 Comiter et al prospektivně hodnotili účinek SNS u 17 pacientů s refrakterním BPS. Při průměrném sledování 14 měsíců bylo zaznamenáno výrazné snížení počtu epizod denní frekvence, nykturie a zvětšení vymočeného objemu.
Průměrně skóre bolesti pokleslo na stupnici od 0 do 10 z 5,8 bodů na 1,6 bodů. Skóre Interstitial Cystitis Symptom kleslo z 16,5 na 6,8 a Problem Index scores (ICSI a ICPI) ze 14,5 na 5,4. U 16 ze 17 pacientů (94 %) s permanentním stimulátorem bylo během poslední pooperační kontroly prokázáno trvalé zlepšení ve všech parametrech [392].
Whitmore et al popisují perkutánní stimulaci sakrálního nervového kořene u 33 pacientů s refrakterní intersticiální cystitidou. Zaznamenali statisticky významné zmírnění bolesti i močových symptomů.
Výrazné zlepšení bylo zaznamenáno rovněž v ICSI a ICPI skóre [393]. Peters et al uvádějí snížení dávky narkotik u 18 BPS pacientů, kteří podstoupili SNS, v průměru po dobu 15,4 měsíců, ačkoli snížení dávky bylo velmi malé (36 %) a jen 4 z 18 pacientů narkotika úplně vysadili [394]. Elhilali et al však nezaznamenali u žádného z pacientů s intersticiální cystitidou po sakrální neuromodulaci zlepšení [395].
Zabihi et al popisují extenzivní stimulaci S2-S4 pomocí implantace elektrody do epidurálního prostoru přes sakrální hiatus. U 23 ze 30 (77 %) pacientů byl zkušební cyklus úspěšný a pacientům byly trvale implantovány elektrody. U těchto pacientů došlo ke zlepšení symptom skóre o 35 % (p = 0,005), skóre bolesti se zlepšilo o 40 % (p = 0,04). V průměru zaznamenali pacienti 42% zlepšení svýchsymptomů [396].
Konzultace prozatím považuje modulaci kořenů sakrálních nervů za experimentální metodu pro léčbu BPS. Ve vybraných případech byl zaznamenán signifikantní terapeutický benefit.
Výkon vyžaduje přísný výběr pacientů. Před užitím této léčebné metody je nutné nashromáždit dlouhodobé výsledky a pacienty podrobně seznámit s výsledky studií.
XI. HODNOCENÍ BOLESTI A JEJÍ LÉČBA
Úroveň důkazu: 4. Stupeň doporučení: C.
Jak je evidentní z informací prezentovaných v této kapitole, studie testující účinnost analgetik při léčbě BPS jsou vzácné a většina údajů je odvozena ze studií pro léčbu bolesti nesouvisející s BPS a je založena na názoru odborníků.
Lékaři by se měli pacienta ptát na bolest a primárním zdrojem pro hodnocení by měly být pacientem uváděné potíže. Kliničtí lékaři by měli hodnotit bolest pomocí snadno pochopitelné stupnice a v pravidelných intervalech po zahájení nebo změně léčby dokumentovat její vliv na úlevu bolesti. Systematické hodnocení bolesti zahrnuje následující:
- hodnocení závažnosti bolesti
- detailní anamnézu bolesti zahrnující hodnocení intenzity a charakter bolesti
- hodnocení psychického stavu pacienta zahrnující zhodnocení nálady a schopnosti odpovídat
- fyzikální vyšetření s důrazem na neurologické vyšetření
- diagnostické laboratorní vyšetření k rozpoznání příčiny bolesti
- opětovné zhodnocení terapeutické strategie a odpovědi na léčbu
Počáteční vyhodnocení bolesti by mělo obsahovat popis bolesti, k tomuto účelu je vhodná PQRST charakteristika:
P: ‑paliativní nebo provokující faktory: „Co dělá bolest méně intenzivní?“
Q: kvalita: „Jaká je bolest?“
R: ‑vyzařování: „Rozšiřuje se bolest i do jiných oblastí?“
S: závažnost: „Jak závažná je bolest?“
T: ‑faktor času: „Je bolest pociťována neustále, nebo se dostaví a opět odezní?“1. Měření bolesti
Ve snaze metodicky měřit bolest a umožnit sledování pacientů byla vyvinuta řada různých hodnotících stupnic. Tyto stupnice byly užity ve výzkumu, ověřování i v klinické praxi. Všechny instrumenty vycházely ze subjektivního hodnocení bolesti, což znesnadňuje srovnání jednotlivých pacientů. Bolest je mnohorozměrný komplexní fenomén, který nelze adekvátně popsat jednorozměrnou stupnicí. Nicméně snaha o vytvoření nějakého instrumentu pro klinickou praxi je jistě užitečná.
- kategorické stupnice např. verbální hodnotící stupnice: mírná, střední, prudká bolest
- vizuální analogová škála (VAS)
- výčet komplexního hodnocení bolesti např. Brief Pain Inventory (BPI), McGill Pain Questionnaire [397–399]
BPI se skládá z několika vizuálních analogových škál, které společně hodnotí bolest v klidu i při pohybu a další aspekty bolesti včetně dopadu bolesti na běžné činnosti a práci.
2. Základy léčby chronické pánevní bolesti
a) Analgezie
1. Nekyselá antipyretická analgetika
Hlavním představitelem této skupiny je paracetamol (acetaminofen). Toto jednoduché analgetikum má antipyretický účinek. Existuje velmi málo důkazů o jeho roli při léčbě chronické bolesti pánve. Je třeba zvážit provedení dalších studií [400,401]. Aplikaci paracetamolu je možné zvážit v případě mírné bolesti.
2. Kyselá antipyretická analgetika
Do této skupiny spadají klasické nesteroidní protizánětlivé preparáty (NSAIDs) obsahující kyselinu salicylovou. Tyto preparáty působí na cyklooxygenázu (COX). Dřívější NSAIDs mají nízkou selektivitu na COX2 před COX1, jejich aplikace proto souvisí s větším výskytem vedlejších účinků než novější selektivní inhibitory COX2. Enzym COX1 se podílí hlavně na běžných „údržbářských“ funkcích, jako je zprostředkování integrity žaludeční sliznice, funkce ledvin a krevních destiček. Blokování COX1 vyvolává komplikace spojené se srážením krve, žaludkem a ledvinami (které se mohou objevit při užívání NSAIDs). Předpokládá se, že enzym COX2 je indukován v důsledku destrukce tkáně a že je hlavním enzymem podílejícím se na zánětu a periferní senzitizaci nociceptorů. Analgetická účinnost selektivních inhibitorů COX2 by tedy měla být přinejmenším stejná jako u neselektivních medikamentů. To je nicméně sporné [402–405]. Selektivní COX2 agens by neměly být předepisovány pacientům se zvýšeným rizikem kardiovaskulárních chorob včetně městnavého srdečního selhání [406]. Existuje velmi málo důkazů o roli NSAIDs (a ještě méně důkazů o roli selektivních inhibitorů COX2) při léčbě chronické bolesti pánve. Většina studií testujících účinnost analgetik zkoumala efekt při léčbě dysmenorey, kdy NSAIDs prokazují lepší efekt než placebo a možná také než paracetamol [401,407].
Pro praktické účely lze NSAIDs rozdělit na:
- neselektivní, slabá (např. kyselina salicylová, ibuprofen, kyselina mefenamová)
- neselektivní, silná (např. ketoprofen, diclofenac, ketorolac)
- selektivní inhibitory COX2 (např. celecoxib, etoricoxib)
3. Návod k použití [408]
Jako analgetika první volby mohou být použity neselektivní slabá NSAIDs. Jsou s největší pravděpodobnosti užitečná v případě, že je bolest doprovázena zánětlivou komponentou. Silnější NSAIDs by měla být ponechána pro případy, kdy aplikace méně účinných léků nepřinesla výrazný benefit. Selektivní inhibitory COX2 je třeba užívat obezřetně jako alternativu k neselektivním preparátům u pacientů se zvýšeným rizikem žaludečních komplikací. Nejsou vhodné pro pacienty s kardiovaskulárním onemocněním. NSAIDs je třeba užívat při jídle a pozornost musí být věnována užívání žaludečních ochranných prostředků. Benefit aplikace NSAIDs musí převážit rizika. Všechna NSAIDs jsou kontraindikována u pacientů se vředovou chorobou/krvácením v gastrointestinálním traktu a při onemocnění ledvin. Aplikace NSAIDs může vážně zhoršovat astma a zadržovat tekutiny. Při přidání silnějších analgetik, jako jsou opiáty, lze ponechat i NSAIDs, neboť mohou působit synergicky, a tím zlepšit kontrolu bolesti nad rámec samostatného užití opiátů [409].
b) Opiáty
Bylo schváleno, že opiáty hrají roli při léčbě chronické benigní bolesti [410]. Užívání opiátů při léčbě urogenitální bolesti nebylo dosud dostatečně definováno. Evropská urologická asociace vydala následující guidelines [408]:
Obecný návod k užívání opiátů při chronické/neakutní urogenitální bolesti:
- Před užíváním opiátů musí být bez úspěchu vyzkoušeny všechny další přijatelné možnosti léčby.
- Rozhodnutí k zahájení dlouhotrvající terapie pomocí opiátů by měl dát zkušený specialista po konzultaci s dalším lékařem (pokud možno s rodinným lékařem).
- U pacientů, u nichž bylo v minulosti podezření na zneužívání léků/závislost, by měl být povolán psychiatr nebo psycholog zabývající se léčbou bolesti a drogovou závislostí.
- Pacient by měl podstoupit zkušební aplikaci opiátů [410].
- Potřebnou dávku je třeba vypočítat pečlivou titrací.
- Pacient by si měl být vědom (a pokud možno potvrdit písemným
souhlasem), že:
- I. opiáty jsou silné medikamenty, jejichž aplikace bývá spojována s návykem a závislostí
- II. opiáty budou obyčejně předepsány pouze jedním lékařem
- III. medikament bude předepsán na určitou předem stanovenou dobu a před uplynutím této doby nebude možné předepsat další dávku
- IV. pacientovi bude proveden rozbor moči (a případně krevní test) pro ověření, zda užívá předepsané dávkovánía neužívá jiné nepředepsané preparáty
- V. nevhodné agresivní chování spojené s vyžadováním medikamentu nebude tolerováno
- VI. minimálně jednou za rok pacient podstoupí kontrolu u specialisty
- VII. pacient může být požádán o návštěvu psychiatra/psychologa
- VIII. v důsledku porušení výše uvedených pravidel může být pacient odkázán do centra pro léčbu závislostí a terapeutická/analgetická léčba opioidy může být ukončena
- Preparátem první volby je morfin, pakliže tento preparát není kontraindikován nebo není indikován jiný medikament. Morfin by měl být užíván ve formě s pomalým/modifikovaným uvolňováním. Formy s krátkou dobou účinku a parenterální dávkování jsou nevhodné a neměly by být předepisovány (pakliže je to možné).
- Morfin. Neexistují žádné přesvědčivé důkazy, které by upřednostňovaly jeden typ opiátu před druhým [410]. Za zlatý standard se považuje morfin. V akutních případech je možné denní dávku morfinu spočítat na základě titrace medikamentu s progresivně se zvyšujícím dávkováním morfinu s rychlým uvolňováním. Ve většině případů je však vhodné zahájit léčbu nižší dávkou preparátu ve formě s pomalým uvolňováním a dávku zvyšovat v intervalu 3–7 dnů.
- Diamorfin není obvykle (v důsledku metabolizmu v játrech) dostupný v perorální formě. Není vhodný pro dlouhodobou léčbu pacientů s chronickou neakutní bolestí.
- Fentanylová náplast se užívá u pacientů s omezenou perorální absorpcí a u pacientů, kteří trpí nevolností a zvracením. Náplast se vyměňuje v intervalu 72 hodin. Problém současně užívaných náplastí je ve velkých rozdílech v dávce preparátu mezi jednotlivými typy náplastí. Při aplikaci náplasti o vyšší dávce je třeba zvýšené opatrnosti.
- Metadon je silné analgetikum s dlouhou historií [411]. Metadon může hrát určitou roli při léčbě urogenitální bolesti, ačkoli tento předpoklad podporuje pouze malé množství důkazů. Metadon má tendenci se při opakovaném dávkování kumulovat, což může vést k dechovému útlumu. Ačkoli se tedy jedná o účinný medikament, měl by být předepsán pouze specialistou, který má zkušenosti s jeho aplikací jako analgetika. Jako analgetikum je metadon obvykle aplikován každých šest hodin vzhledem k tomu, že jeho analgetický účinek je poměrně krátkodobý ve srovnání s delším účinkem při aplikaci metadonu při léčbě drogové závislosti.
- Pethidin. Intramuskulární (i.m.) aplikace 100 mg pethidinu přináší přibližně stejný účinek jako 100 mg tramadolu i.m. [412] nebo 10 mg morfinu i.m. Jeho biodostupnost při perorální aplikaci je však velmi nízká. Pethidin není vzhledem ke své krátkodobé účinnosti vhodným preparátem pro léčbu chronické/neakutní bolesti.
- Další opiáty. Oxykodon a hydromorfon jsou nyní dostupné i ve formě s pomalým/modifikovaným uvolňováním. Tyto preparáty mohou být užitečné při změně opiátu u pacientů s vedlejšími účinky a u pacientů, kteří špatně tolerují jiný typ opiátu. Jedná se o velmi silné opiáty. Fenazocin je účinný při léčbě velmi intenzivní bolesti. U pacientů trpících nevolností a zvracením je možné aplikovat preparát pod jazyk. Buprenorfin i pentazocin mají agonistické i antagonistické vlastnosti a u pacientů, kteří jsou zvyklí na aplikaci opiátů, mohou vyvolat symptomy tzv. vysazení léku. Naloxon může pouze částečně zvrátit respirační útlum. V současné době je buprenorfin k dispozici i ve formě náplastí. Kodein a dihydrokodein způsobují úlevu bolesti o slabé až mírné intenzitě. Dihydrokodein je však velmi často zneužíván.
- Agens s vlastnostmi podobnými opiátům. Tramadol působí analgeticky prostřednictvím dvou mechanizmů: prostřednictvím opioidního účinku a aktivací serotoninergních a adrenergních drah [413,414]. Aplikace tramadolu je spojena s menším výskytem vedlejších účinků než ostatní opiáty (méně častý výskyt respiračního útlumu, zácpy a menší riziko vzniku závislosti).
c) Neuropatická analgetika
Tricyklická antidepresiva. U tricyklických antidepresiv byl prokázán ve srovnání s placebem analgetický efekt na neuropatickou bolest [415]: u 30 % pacientů došlo k více než 50% úlevě bolesti, u 30 % byl zaznamenán výskyt méně závažných vedlejších účinků a 4 % pacientů ukončili léčbu z důvodu výskytu vedlejších účinků. Tricyklická antidepresiva účinkují již při nízkém dávkování, které nijak neovlivňuje náladu. Pravděpodobný účinek spočívá ve zvýšení hladiny norepinefrinu a/nebo serotoninu, dále ovlivňují sodíkové kanály. Tricyklická antidepresiva jsou hojně využívána při léčbě pánevní bolesti, jejich účinek potvrzuje velké množství důkazů (viz kapitola orální terapie) [416,417].
Inhibitory zpětného vychytávání serotoninu. Inhibitory zpětného vychytávání serotoninu jsou při léčbě pánevní bolesti méně účinné [418]. Fluoxetin může zvyšovat hladinu amitriptylinu v plazmě a vyvolávat toxicitu, při kombinování preparátu s jinými je tedy nutná opatrnost.
Antikonvulziva se užívají při léčbě bolesti již řadu let. V nedávné době byly představeny nové preparáty gabapentin a pregabalin. Bylo prokázáno, že oba preparáty jsou účinné při léčbě neuropatické bolesti [419]. Existují pouze omezené důkazy prokazující účinek gabapentinu při léčbě akutní bolesti [420]. Ačkoli existují pouze omezené důkazy podporující užívání antikonvulziv v rámci léčby genitourinární bolesti, je vhodné zvážit jejich aplikaci u pacientů se symptomy neuropatické bolesti nebo centrální senzitizace [421,422].
Antagonisté NMDA (N-methyl-D-aspartátu). Komplex receptorů NMDA představuje významný kanál zodpovědný za vznik a přetrvávání chronické bolesti, a to zejména u pacientů se známkami centrální senzitizace, kteří snášejí léčbu opiáty [423]. Ketamin se užívá při celkové anestezii již déle než 30 let. Rovněž se užívá jako intravenózní analgetikum na jednotkách popálenin a úrazových jednotkách. Předpokládá se, že ketamin působí primárně jako receptor NMDA, dále může působit na sodíkové kanály a opioidní receptory (kapa a mu) [424]. Na zvířecím i lidském modelu neuropatické bolesti bylo prokázáno, že ketamin snižuje centrální senzitizaci [424–426]. Tento fenomén modifikuje přenos signálu v nervovém systému takovým způsobem, že se z nebolestivých stimulů mohou stát bolestivé (alodynie) a bolestivé stimuly se zintenzivňují (hyperalgezie). Ketamin přináší benefit u řady chronických bolestivých stavů: periferní neuropatie s alodynií, bolest v pahýlu a fantomová bolest, centrální bolest, bolest související s karcinomem s neurologickou komponentoui bez ní [427]. U pacientů s nervovým poraněním nebo centrální senzitizací může přinášet ketamin úlevu urogenitální bolesti [428–431]. Ketamin může přinášet benefit také při léčbě bolesti rezistentní na aplikaci opiátů [428,432]. Biodostupnost perorální aplikace ketaminu se pohybuje kolem 17 %. Rychlým způsobem, jak zjistit, zda bude perorální aplikace ketaminu účinná, je podání testovací dávky pomocí intravenózní infuze. Ketamin patří mezi běžně zneužívaná léčiva, pacienti užívající ketamin parenterálně sami doma by tedy měli být pod dohledem lékaře. Tento preparát může být indikován pouze zkušeným lékařem se zkušenostmi s jeho účinkem.
XII. OPERAČNÍ LÉČBA
Syndrom bolesti v močovém měchýři (BPS) je chronické a omezující onemocnění. Operační léčbu je vhodné zvážit teprve v případě, že selžou všechny možnosti konzervativní léčby. Pacient musí být informován o všech aspektech výkonu a porozumět všem možným následkům a vedlejším účinkům spojeným s léčbou. U těchto pacientů by měl výkon provádět pouze operatér se zkušenostmi s daným operačním výkonem.
1. Hydrodistenze
Distenze močového měchýře je technika, která se užívá již řadu let [433], a to nejenom v rámci diagnostiky/klasifikace onemocnění, ale rovněž jako modalita pro léčbu BPS. V roce 1957 Franksson ve své retrospektivní studii zaznamenal zlepšení symptomů u všech 33 pacientů, kdy u sedmi z nich přetrvalo zlepšení po dobu jednoho roku [434]. Studie publikované v sedmdesátých letech minulého století uvádějí protichůdné výsledky. Při užití Helmsteinovy metody [435] zaznamenali Dunn et al úplnou absenci symptomů u 16 z celkem 25 pacientů [436], zatímco Badenoch nezaznamenal žádné zlepšení u 44 z 56 pacientů [437]. Novější publikace uvádí slabý výsledek, pouze u malého procenta pacientů došlo k nevýznamnému zlepšení symptomů, které přetrvalo poměrně krátkou dobu [203,204,215, 438]. Většina z těchto studií byla retrospektivní a nekontrolovaná.
Úroveň důkazu: 3. Stupeň doporučení: C.
2. Transuretrální resekce
Ve svých prvních studiích léčil Hunner pacienty s IC pomocí otevřené resekce vředu v močovém měchýři [4]. Později od této léčby upouští vzhledem k vysoké operační morbiditě a recidivě symptomů. Výsledek transuretrální resekce publikovali jako první Greenberg et al [439] a Fall [440]. Peeker et al [441] později uvádějí retrospektivní výsledky transuretrální resekce u 116 pacientů s Hunnerovou lézí (Fallova švédská klinika). Hunnerova léze byla poprvé identifikována při distenzi močového měchýře v celkové anestezii. Všechny léze byly resekovány spolu s minimálně polovinou svalové vrstvy. Pro odstranění veškeré poškozené tkáně může být nutná resekce velké části močového měchýře. 92 ze 116 pacientů zaznamenalo zlepšení symptomů. Průměrně tato úleva přetrvala po dobu 23 měsíců (rozmezí 0–180 měsíců). V případě recidivy symptomů bylo provedeno 16 opakovaných resekcí. Jedná se o jediné centrum, které publikovalo velkou klinickou studii týkající se tohoto typu léčby pacientů s BPS. Shanberg a Malloy publikovali v roce 1987 výsledky laserové fulgurace u 39 pacientů s BPS [442]. 19 pacientů mělo Hunnerovu lézi. U 17 pacientů (z 19 s Hunnerovou lézí) došlo k úlevě bolesti po dobu 6–18 měsíců. U 20 pacientů bez Hunnerovy léze byly zarudlé oblasti v močovém měchýři fotokoagulovány pomocí Neodynium:Yag laseru.
13 pacientů zaznamenalo významné zlepšení symptomů, studie však neuvádí, za jak dlouho došlo k recidivě symptomů. Nejzávažnější komplikace v této studii zahrnovaly perforaci tenkého střeva u dvou pacientů. Studie byla později rozšířena na celkem 76 pacientů [443], kdy 21 z 27 pacientů s Hunnerovou lézí (BPS typu 3X) zaznamenalo zlepšení symptomů. U 12 pacientů došlo během 18 měsíců k recidivě. U 20 z 49 pacientů s BPS typu 1 nebo 2 došlo ke zlepšení, 10 pacientů však vyžadovalo do jednoho roku další léčbu. Rofeim et al [444] publikovali výsledky Nd:YAG laserové ablace Hunnerovy léze u 24 pacientů s BPS typu 3X. U všech pacientů došlo během několika dní ke zmírnění symptomů bez výskytu komplikací. Po 23 měsících bylo zaznamenáno zlepšení bolesti, urgence, nykturie a frekvence. U 11 pacientů došlo k recidivě vyžadující až čtyři další terapie.
Transuretrální resekce, koagulace a laserová ablace Hunnerovy léze se doporučuje u pacientů s BPS typu 3X.
Úroveň důkazu: 3. Stupeň doporučení: C.
3. Cystolýza – periferní denervace
Hunner [4] preparoval močový měchýř od okolní tkáně. Prvotní výsledky byly povzbudivé, ovšem po třech letech sledování došlo k recidivě symptomů. Worth a Turner-Warwick [445] zaznamenali větší úspěšnost při provedení formální cystolýzy. Worth [446] během sedmi let sledování zjistil, že areflexie močového měchýře je významnou komplikací související s tímto výkonem. Pacienti se museli vyprazdňovat Credeho hmatem nebo dokonce intermitentí selfkatetrizací. Alebrs a Geyer [447] zaznamenali u většiny pacientů po čtyřech letech recidivu symptomů.
Cystolýza – periferní denervace není při léčbě BPS indikována.
Úroveň důkazu: 3. Stupeň doporučení: D.
4. Sympatická denervace
Viscerální bolest je ve většině případů přenášena sympatickým nervovým systémem. Gino a Pieri [448] aplikovali toto pravidlo na patologii močového měchýře a provedli resekci horního hypogastrického plexu (presakrálních nervů), paravertebrálního sympatického řetězce a ramínek šedé hmoty ganglií S1-3 (úroveň důkazu 4). Tuto techniku vyzkoušel Douglass [449] o několik let později. Okamžité výsledky byly velmi dobré, Nesbit [450] však prokázal, že dlouhodobé výsledky jsou poněkud omezené.
Sympatická denervace není při léčbě BPS indikována.
Úroveň důkazu: 4. Stupeň doporučení: D.
5. Parasympatická denervace
Na základě podílu segmentů S2-S4 na inervaci močového měchýře Moulder a Meirowsky [451] provedli S3 neurektomii u tří pacientů, kdy během dlouhodobého sledování zaznamenali dobré výsledky. Milner [452] a Mason [453] provedli rozsáhlejší studii, výsledky však po pěti letech nebyly povzbudivé. Ve snaze zlepšit dosavadní výsledky vyzkoušeli Bohm a Franksson [454] selektivní neurektomii dorzálního sakrálního rohu (unilaterální nebo bilaterální). Výsledky této procedury však nejsou jednoznačné.
Parasympatická denervace není při léčbě BPS indikována.
Úroveň důkazu: 4. Stupeň doporučení: D.
6. Operace na střevě
- a) Augmentace – cystoplastika močového měchýře se běžně užívá při
léčbě refrakterního BPS již 50 let. První studie zabývající se ileoplastikou z roku 1958 uvádí velmi slibné výsledky [455]. Pozdější publikace jsou již méně
optimistické – míra úspěšnosti se pohybuje v rozmezí od 25 % [458,459] do 100 %
[456,457]. Cystoplastika se obvykle provádí s resekcí močového měchýře i bez
ní.
Provedení samotné cystoplastiky popsali již v roce 1967 Turner-Warwick a Ashken [460], kteří doporučují augmentaci s odstraněním postižené tkáně. Několik dalších studií uvádí, že cystoplastika se subtrigonální cystektomií poskytuje lepší výsledky než výkon bez cystektomie [457,461–463]. Jednalo se však o retrospektivní studie, jejichž závěry je třeba brát s rezervou. Cystoplastika s částečným nebo úplným odstraněním močového měchýře vyžaduje substituci s užitím střevního segmentu. Ke zvětšení močového měchýře se užívají různé části střeva. Obecným standardem je provedení detubularizace střevního segmentu [464]. Nejrůznější studie (úroveň důkazu: 4) uvádějí zkušenosti s různými střevními segmenty:- ileum [456–458,463,465–469]
- ileocékum [330,457,459,461,470,471]
- cékum [456,472]
- pravý tračník [457,458,473]
- sigmoideum [461,463,466,470]
- žaludek [474,475]
- b) Cystoplastiku se supratrigonální resekcí
(tj. se zachováním trigona) popisuje několik studií. Von Garrelts [456] uvádí
vynikající výsledky u osmi ze třinácti pacientů sledovaných po dobu 12–72 měsíců.
Bruce et al [463] zaznamenali u osmi pacientů s BPS, kteří podstoupili
ileocystoplastiku a kolocystoplastiku, dostatečnou úlevu symptomů. Dounis a Gow
[476] zaznamenali zmírnění bolesti a frekvence u sedmi pacientů s BPS, kteří podstoupili supratrigonální
cystektomii s augmentací s pomocí ileocéka. Kontturi et al [461] při užití segmentů ze střeva a sigmoidea zaznamenali u 12 pacientů během 4,7letého sledování u pěti
z nich 100% vymizení symptomů. Dva ze sedmi pacientů, u nichž byl užit segment
kolon, vyžadovali vytvoření ileálního konduitu a cystektomii. Linn et al [477] zaznamenali, že u všech šesti
pacientů s BPS (sledovaných po dobu 30 měsíců) došlo k vymizení symptomů a spontánní mikci. Výsledky studie Nielsena et
al [459] jsou méně příznivé – dobrý výsledek byl zaznamenán u šesti z osmi
pacientů. Van Ophoven et al [478] publikovali dlouhodobé výsledky (v průměru
po pěti letech) u 18 žen s BPS, které podstoupily ortotopickou substituční
enteroplastiku s užitím segmentu z ileocéka (n = 10) nebo ilea (n = 8).
Selhání bylo zaznamenáno pouze ve dvou případech. Tři pacientky, u nichž byl při
augmentaci užit ileální segment [479], vyžadovaly selfkatetrizaci a jedna
pacientka dokonce zavedení suprapubického katétru. Peeker et al [480]
prokázali vynikající výsledek ileocystoplastiky u pacientů s ulcerózním BPS v konečném stadiu (na rozdíl od
pacientů s neulcerózním onemocněním).
V nedávné době byly publikovány výsledky sledování pacientů v této studii [171], u pacientů s BPS typu 3C v konečném stadiu byl zaznamenán stejný výsledek. Kontinentní derivace ani ileocystoplastika nepřinesly u pacientů s BPS typu 2X žádný benefit. Lepší výsledek byl zaznamenán u pacientů s malou cystoskopickou kapacitou močového měchýře (< 200 ml) v celkové anestezii [621,481, 482].
Existují pouze omezené důkazy o tom, že cystoplastika se supratrigonální resekcí může přinášet u některých pacientů s BPS typu 3C v konečném stadiu benefit.
Úroveň důkazu: 3. Stupeň doporučení: C. - c) Cystoplastika se subtrigonální cystektomií – augmentace ortotopického kontinentního močového měchýře (tj. s odstraněním
trigona, ale se zachováním hrdla močového měchýře) při léčbě BPS byla popsána v menším počtu studií [479,483–485]. Vzhledem k nutnosti reimplantace močovodu je
tento výkon spojen s určitým rizikem úniku moči, vzniku uretrální striktury a refluxu [484]. Linn et al [477] zaznamenali u 17 pacientů tři případy selhání.
Polovina pacientů, u nichž
došlo k úlevě symptomů, vyžadovala selfkatetrizaci. Nielsen et al [459]
zaznamenali při ortotopické substituci u pacientů s nízkou kapacitou močového měchýře lepší výsledky (200 vs 525 ml). Augmentace ortotopického kontinentního měchýře může, zejména při
odstranění trigona, vést k neúplnému vyprázdnění močového měchýře vyžadujícího
intermitentní selfkatetrizaci. Pacienty zvažující tento výkon je tedy nutné důkladně
informovat, a tito jedinci musí být schopni provádět a snášet selfkatetrizaci.
Nurse se domnívá, že rozhodnutí, zda provádět subtrigonální, nebo
supratrigonální cystektomii, by mělo být založeno na výsledcích biopsie
trigona. Subtrigonální cystektomie by měla být indikována u pacientů, u nichž
biopsie prokáže zánět trigona [486].
Nemáme k dispozici žádné přesvědčivé důkazy o tom, že subtrigonální cystektomie s cystoplastikou přináší lepší výsledek než supratrigonální cystektomie, ale první výše uvedený výkon bývá spojen s vyšším výskytem komplikací a horší funkcí močového měchýře.
Úroveň důkazu: 3. Stupeň doporučení: C. - d) Derivace moči s kompletní cystektomií a uretrektomií, nebo bez ní. Tento výkon představuje poslední a nejinvazivnější
léčebnou modalitu. Měla by být indikována jako poslední terapeutická možnost
pouze u vybraných pacientů. Technika zahrnuje prostou nebo kontinentní
derivaci moči. Mladší pacienti mohou z kosmetických důvodů upřednostňovat
kontinentní derivaci.
Prostá derivace moči s vytvořením ileálního konduitu představuje nejčastější operační výkon při léčbě BPS/IC [487]. Nejprve je možné derivaci provádět bez cystektomie a teprve v případě přetrvávající bolesti v močovém měchýři lze zvážit provedení cystektomie. Několik studií uvádí úlevu symptomů při samotném vyřazení močového měchýře z funkce [6,21,458,488,489]. Derivace obvykle představuje další krok po neúspěšné augmentaci močového měchýře. Abychom předešli další resekci střeva, je možné vytvořit konduit ze střevního segmentu, který byl užit při cystoplastice [490]. U některých pacientů byly v neovezice pozorovány chronické zánětlivé změny připomínající intersticiální cystitidu [6,458,491, 492], což odrazuje od užívání této techniky. Podobné střevní změny však byly popsány rovněž u pacientů, kteří podstoupili cystoplastiku kvůli jiné patologii než intersticiální cystitidě, což by nasvědčovalo tomu, že tyto patologické nálezy nejsou přímým důsledkem expozice střeva močovým komponentům u pacientů s BPS [493]. Malé studie uvádí poměrně dobrý výsledek derivace s cystektomií i bez ní [459,494].
Derivace moči s cystektomií i bez ní by měla představovat poslední možnost léčby u pacientů, u nichž selhaly ostatní terapeutické modality. Kontinentní derivace může mít lepší kosmetický výsledek, u tohoto výkonu však hrozí vysoká pravděpodobnost recidivy bolesti.
Úroveň důkazu: 3. Stupeň doporučení: C.
XIII. STUPNICE KLINICKÝCH SYMPTOMŮ
Stupnice symptomů umožňuje klasifikovat pacienty se syndromem bolesti v močovém měchýři na základě závažnosti jejich symptomů a rovněž umožňuje hodnotit výsledky léčby. Další zdokonalení těchto škál může pomoci stanovit předpokládanou diagnózu syndromu, což není v současné době možné. Rychlý průzkum umožňující spolehlivé vydělení BPS od ostatních urologických onemocnění by umožnil spolehlivou a nenákladnou diagnostiku syndromu, která by byla dostupná všem poskytovatelům zdravotní péče. Tento instrument by byl rovněž užitečný pro účely epidemiologických studií. Práce na tomto projektu je sponzorována NIDDK (http://www.niddk.nih.gov/fund/other/ niddkfrontiers/frontiers%20in%20BPS% 20SUmmary%Report.pdf).
RAND studie (Intersticial Cystitis Epidemiology (RICE) si klade následující cíle: 1. Vyvinout definici pro IC u ženské populace pro účely screeningu a epidemiologických studií. 2. Vyvinout a ověřit dotazníky založené na symptomech umožňující identifikaci IC v ženské populaci na základě vlastního hodnocení pacienta. 3. Vyvinout instrument pro sebehodnocení pacienta specifického pro IC. 4. Provést screening IC prvního a druhého stupně. 5. Posoudit dopad IC (ve srovnání s jinými onemocněními) na kvalitu života.
Na základě RAND/University of California, LA Appropriateness method byla vytvořena definice IC. Na tomto procesu se podílel panel devíti odborníků se zkušenostmi s léčbou BPS a souvisejících onemocnění, bylo provedeno hodnocení nejrůznějších definicí BPS v literatuře, hodnocení symptomů jako indikátorů diagnózy BPS a diskuze a druhé kolo hodnocení pro vytvoření kritérií pro diagnostiku na základě údajů od pacienta. Další fáze procesu vedoucímu k identifikaci populace žen se symptomy BPS, které splňují/nesplňují NIDDK kritéria, spočívá ve vytvoření a validaci dotazníků pro hodnocení symptomů (na základě definice), což umožní posoudit specifitu a senzitivitu definice pro účely screeningu populace.
Dotazníky a stupnice pro hodnocení symptomů se v současné době užívají pro hodnocení výsledků léčby. Tyto instrumenty jsou cennou pomůckou jak v klinickém výzkumu, tak při volbě terapie u jednotlivých pacientů.
Doposud byly vytvořeny tři dotazníky pro hodnocení symptomů BPS: The University of Wisconsin IC Scale (schéma 5), O´Leary-Sant IC Symptom Index (ICSI) a IC Problem Index (ICPI) (schéma 6) a Pelvic Pain and Urgency/Frequency (PUF) Scale (schéma 7).
Schéma 5. University of Wisconsin Symptom Instrument. 
Schéma 6. O´Leary Sant Symptom and Problem Indexes. 
Schéma 7. Pelvic Pain, Urgency, Frequency Scale. 
- The University of Wisconsin IC Scale zahrnuje sedm otázek zjišťujících výskyt symptomů BPS. Tento dotazník nebyl validován pro identifikaci ani diagnostiku BPS. Tento instrument postihuje závažnost symptomů [495,496] a na rozdíl od dalších dvou instrumentů zahrnuje rovněž otázky týkající se kvality života pacienta, což je výhodou v případě, že je tato problematika předmětem výzkumu. Nejzajímavějším aspektem tohoto instrumentu je jeho zjevná klinická hodnota a snadná implementace.
- Oba O´Leary-Sant indexy jsou validované dotazníky
které byly původně vyvinuty úzce zaměřenou skupinou, byly testovány v analýze
spolehlivosti a validovány prostřednictvím pacientů s BPS a asymptomatických kontrolních subjektů [497,498]. Dotazníky
obsahují tři otázky týkající se urgence/frekvence a jednu otázku zjišťující
výskyt bolesti související s močovým
měchýřem. Tento instrument nehodnotí celkovou pánevní bolest ani symptomy
související se sexuální aktivitou, ovšem nikoli proto, že by tyto domény nebyly
uvažovány při vytváření dotazníku.
Z celkem 73 otázek v první verzi instrumentu, které zahrnovaly domény výskytu močových symptomů, bolesti, sexuální funkce, závislosti na menstruačním cyklu a celkového zdravotního stavu, byly užity pouze čtyři otázky ke spolehlivému popisu onemocnění u pacientů s IC a odlišení těchto pacientů od jedinců bez tohoto onemocnění [499]. - Nejnovějším instrumentem je Pelvic Pain, Urgency, Frequency questionnaire (PUF) [189]. Tento dotazník byl navržen tak, aby zahrnoval otázky, které přímo zahrnují celou škálu symptomů, kterými trpí pacienti s tímto syndromem. Třetina otázek se týká pánevní bolesti (jakékoli bolesti pociťované v pánvi): vagině, labiích, podbřišku, močové trubici, perineu, varlatech, penisu nebo ve skrotu. Velká studie užívající dotazník PUF uvádí, že až 23 % amerických žen trpí BPS [189], což zpochybňuje užitečnost a validitu tohoto instrumentu [500]. Celkové skóre 10–14 = 74% pravděpodobnost pozitivního výsledku draslíkového testu (PST), 15–19 = 76% pravděpodobnost, 20+ = 91% pravděpodobnost. S ohledem na PST je spolehlivost dotazníku PUF zpochybňována.
Diskuze
Nebylo prokázáno, že by dotazník PUF ani O´Leary - Sant idex byly užitečné při diagnostice jednotlivých pacientů [501]. V zajímavé finské epidemiologické studii Lepilahti et al náhodně distribuovali O´Leary-Sant IC symptom a problém index 2 000 finským občanům [64]. Ženy se symptom skóre ≥ 7 bez anamnézy infekce močových cest v uplynulém měsíci byly pozvány na klinické vyšetření. Z celkem 21 žen, které podstoupily toto vyšetření (z celkem 32) byla u tří přítomna pravděpodobná intersticiální cystitida a u čtyř možná intersticiální cystitida.
Na základě této specifity byla u finských žen spočítána následující prevalence: 230/100 000 pravděpodobná intersticiální cystitida a 530/100 000 možná intersticiální cystitida. Z tohoto údaje je možné si udělat určitou představu o specifitě tohoto instrumentu.
U velké populace pacientů s BPS spolu oba dotazníky O´Leary-Sant a University of Wisconsin významně korelují [502]. Clemons et al distribuovali ICSI 45 pacientům, u nichž byla indikována laparoskopická operace z důvodu pánevní bolesti. U 17 pacientů byl na základě nálezu glomerulací při distenzi močového měchýře a symptomech urgence, frekvence a nykturie diagnostikován BPS. ICSI skóre = 5 mělo v této velké populaci pacientů s pánevní bolestí 94% senzitivitu a 93% negativní prediktivní hodnotu [503]. U náhodného vzorku více než 1 400 pacientů s urologickými symptomy Clemens et al zjistili vysoký stupeň překrývání IPPS O´Leary-Sant indexu a Chronic Prostatitis indexu, což nasvědčuje tomu, že při užívání těchto dotazníků jako podkladů pro diagnózu v epidemiologických studiích je nutné postupovat opatrně [504].
Rosenberg a Hazzard [67] při průzkumu mezi 1 218 pacienty ze své urologické praxe zjistili u sedmi jedinců (0,6 %) ICSI skóre = 7. Při užití PUF stupnice byl BPS přítomen u 12,6 % pacientů, což je údaj 21× vyšší. Tento výsledek ukazuje, že PUF buď drasticky nadhodnocuje prevalenci BPS, nebo ICSI naopak postrádá senzitivitu. Na základě korelace testu senzitivity a dotazníku PUF Parsons [54] uvádí, že 30,6 % studentek 3. ročníku medicíny na kalifornské univerzitě má pravděpodobně BPS. Sahinkanat et al [190] zprostředkovali dotazník PUF 442 zaměstnankyním dvou tureckých textilních továren. 86 % žen s PUF skóre ≥ 7 mělo 86% pozitivní míru PST testu oproti 9% míře u žen s PUF < 7. Extrapolovali, že u 32,8 % z těchto neselektovaných žen byla přítomna dysfunkce propustnosti epitelu močového měchýře. Odhad na základě ICSI mnohem více odpovídá současným epidemiologickým údajům.
Ačkoli tyto dotazníky nejsou úplně ideálním instrumentem pro účely epidemiologických studií, mohou pomoci odhalit významné epidemiologické údaje. Porru et al [505] srovnávali skóre dotazníku University of Wisconsin (zahrnující jak močové, tak ostatní symptomy) u 30 žen s BPS a 30 kontrolních subjektů. Ačkoli u pacientek s IC bylo zaznamenáno signifikantně vyšší skóre v doméně močových symptomů, neuváděly tyto pacientky vyšší skóre (než kontrolní subjekty) v doménách zahrnujících nejrůznější somatické a obecné obtíže, což bychom očekávali, pakliže by toto onemocnění bylo prezentací obecnější poruchy. Diggs et al [506] zkoumali pomocí ICSI, jak pacienti trpící intersticiální cystitidou interpretují urgenci. ICSI otázka týkající se „silné potřeby močit s minimálním nebo žádným varováním“ podceňuje odpověď na ICS definici urgence: „Silné nutkání močit, které je obtížné oddálit.“
Studie hodnotící výsledky léčby rovněž užívají Global Response Assessment (schéma 8), vyváženou zprávu pacienta uvádějící celkovou odpověď na léčbu. Tento instrument byl vyvinut pro účely multicentrických terapeutických studií sponzorovaných NIDDK [285]. Dotazníky O´Leary-Sant a University of Wisconsin umožňují u pacientů s BPS monitorovat změny v průběhu času a jsou doporučovány jako sekundární výsledný parametr v budoucích klinických studiích zabývajících se touto poruchou. Propert et al (z Interstitial Cystitis Clinical Trials Group) zjistili, že změna o 1,2 bodu v indexu O´Leary-Sant a o 3,1 bodu ve Wisconsin IC odpovídají změně v jedné kategorii v instrumentu GRA. Individuální symptomy byly také odpovídající [507].
Schéma 8. Global Response Assessment (GRA). 
XIV. HODNOCENÍ VÝSLEDKŮ
1. Problematika
Hodnocení léčby BPS/IC je komplikované. Byla zaznamenána 50% incidence přechodného vymizení symptomů nesouvisející s léčbou (které přetrvalo průměrně po dobu osmi měsíců) [58]. Poněkud překvapivým zjištěním z databáze Insterstitial Cystitis Database byla skutečnost, že navzdory počátečnímu zlepšení symptomů [508] a efektu léčby nebyla během čtyřletého sledování zaznamenána žádná dlouhodobá změna v intenzitě symptomů [71]. Pacienti s tímto chronickým a zničujícím onemocněním s primárně subjektivními symptomy bez známé příčiny a léčby jsou zoufalí a často reagují na jakoukoli novou formu terapie. Skeptický přístup k hodnocení výsledků je však nezbytný (schéma 9), aby se pacienti nestávali oběťmi neortodoxních poskytovatelů zdravotní péče používajících neschválené formy terapie, a to jak medikamentózní, homeopatické a někdy dokonce operační.
Schéma 9. Výsledky vybraných terapeutických modalit – převzato z nekontrolovaných studií IC: Procentuální vyjádření pacientů, u nichž došlo k počátečnímu zlepšení. 
2. Problematika placeba
Pokud je to možné, měli by být pro stanovení závěrečných rozhodnutí užity výsledky randomizovaných kontrolovaných studií. Při léčbě tohoto onemocnění, pro které neexistuje žádná standardní účinná léčba, jsou nejvhodnější placebem kontrolované dvojitě zaslepené studie.
Placebo efekt ovlivňuje výsledek jakékoli léčby, kterou klinický lékař i pacient považují za účinnou (včetně operační léčby). Placebo efekt, přirozený vývoj onemocnění a regrese mohou mít na svědomí značný podíl dobrých výsledků, které mohou být mylně přisuzovány výsledkům specifické léčby [71,509–511]. Bohužel však pouze malé množství terapií pro léčbu BPS bylo testováno v placebem kontrolovaných studiích. To však neznamená, že léčba, která se jeví jako účinná, ve skutečnosti není, ale spíše, že jistá míra skepticizmu může být užitečná (dokonce u terapií testovaných v kontrolovaných studiích) [512].
Ačkoli u mnoha onemocnění lze argumentovat proti užívání skutečné placebem kontrolované skupiny ve srovnání se schválenou léčbou [513], při testování léčby BPS je užívání placeba opodstatněné. Přirozený vývoj, obecná absence progrese intenzity symptomů v průběhu času a skutečnost, že toto onemocnění neohrožuje život pacienta, znamená, že při testování nových terapeutických modalit oproti placebu můžeme málo ztratit a hodně získat. Řada pacientů, kteří se dobrovolně zapojí do těchto studií, již podstoupili obrovské množství akceptovaných (ačkoli obecně neprověřených) terapií. Je známo, že až u 35 % pacientů užívajících placebo lze na základě subjektivního hodnocení očekávat „zlepšení“ [514]. Vzhledem k tomu, že míra spontánního vymizení symptomů (ačkoli přechodného) se u pacientů s BPS pohybuje mezi 11 % [295] a 50 % [58], může být obtížné prokázat účinnost léčby (v kombinaci se zlepšením uváděným pacienty v placebo skupině).
Dokonce v placebem kontrolovaných studiích lze očekávat, že může dojít k jistému stupni odslepení v důsledku somatických nebo psychologických vedlejších účinků zaznamenaných u pacientů užívajících aktivní léčbu, což zpochybňuje validitu výsledků studií a přisuzuje aktivní léčbě mírnou výhodu oproti placebu [515,516]. Neschopnost rozpoznat odslepení může snadno ovlivnit výsledky studie. Tento fenomén nebývá v klinických studiích běžně hodnocen [517]. Odslepení, k němuž dojde v pozdější části studie poté, co bychom očekávali nástup terapeutického účinku, může být důsledkem vedlejších účinků nebo účinnosti medikamentu. V časnější fázi studie odráží spíše nevhodný design placebo skupiny nebo celé studie. Stupeň zaslepení je nutno kontrolovat v průběhu celé studie. Tento krok je důležitý zejména u BPS a jakýchkoli dalších poruch, kdy může být primární výsledek připisován specifickým psychologickým a fyziologickým faktorům pacienta.
Etika a potřebnost placebem kontrolovaných studií je rozporuplná zejména v případě, kdy existuje účinná léčba, a rovněž v situacích, kdy oddálení léčby způsobuje progresi onemocnění [518–520].
Sem patří neschopnost posoudit, zda je léčba stejně dobrá nebo špatná, a možnost, že další studie testující noninferiorní efekt mohou vést k postupnému poklesu účinnosti léčby. Ačkoli užívání placebem kontrolovaných studií v případě, že pro studované onemocnění existuje účinná léčba, vyvolávají etické obavy, jsou tyto eticky přijatelné, pakliže jsou splněna kritéria pro ochranu subjektů zařazených do studie [522].
Hodnotu placebem kontrolovaných studií lze dobře ilustrovat rozhodnutím farmaceutických firem v USA neusilovat o schválení FDA pro zdánlivě slibné intravezikální terapie pro léčbu BPS [523,524] poté, co placebem kontrolované studie neprokázaly žádný benefit, jako například v případě nízké koncentrace kyseliny hyaluronové (Bioniche, Kanada), vysoké koncentrace kyseliny hyaluronové (SKK, Tokio) a resiniferatoxinu (ICOS, Bothell, Washington, USA). Nalmefen, preparát, který se v devadesátých letech minulého století jevil jako účinná volba pro perorální terapii [326], se rovněž neosvědčil ve studiích III. fáze (IVAX, Miami). Pro operační léčbu jsou placebo studie nevhodné a může být obtížné interpretovat lékařské zprávy. Řada starších preparátů v současné době užívaných off-label by nemusela splňovat kritéria, pakliže by byly testovány pomocí stejně striktních pravidel jako nové molekuly. Testování terapií často závisí na velkorysosti státních institucí, jako je například National Institute of Health [285,376,525].
3. Interpretace výsledků
Podobně jako je tomu u revmatologických onemocnění [526], měla by interpretace měření fyzikálních funkcí v klinických studiích zohledňovat složení studovaného vzorku, stadium onemocnění a rozdílnou délku trvání onemocnění. U pacientů s dlouhodobějším onemocněním nebo narušenou kapacitou močového měchýře nebo centrální senzitizací lze očekávat slabší odpověď na léčbu cílenou přímo na močový měchýř. Pokud uvážíme objektivní změny, je koncept statistické vs klinické významnosti obrovský. Výzkumníci by měli (ačkoli to dělají zřídkakdy) zdůraznit rozdíly ve statistickém zlepšení a v klinicky signifikantním zlepšení [527]. Jak řekla Gertrude Steinová: „Aby rozdíl byl rozdíl, musí udělat rozdíl.“
Zvětšení kapacity močového měchýře o 30 ml může být statisticky signifikantní, ovšem klinicky nevýznamné. Počet pacientů, který je nutné léčit [528] , může být u BPS zejména významný, i když obvykle nebývá zařazen do analýz hodnotících účinnost léčby.
4. Doporučení
Byly publikovány klíčové domény pro klinické studie zabývající se léčbou chronické bolesti [399,529]. Doporučení IMMPACT (Initiative on Methods, Measurement and Pain Assessment in Clinical Trials) uvádí, že tyto klíčové domény je nutné zohlednit ve všech klinických studiích testujících účinnost léčby chronické bolesti. Tyto domény zahrnují následující:
- bolest
- fyzikální funkce
- emoční funkce
- hodnocení zlepšení a spokojenosti s léčbou samotnými pacienty
- symptomy a vedlejší účinky, dispozice pacientů
5. Závěr
V současné době neexistují žádné obecně uznávané biologické markery, které by bylo možné užít pro hodnocení odpovědi na léčbu BPS/IC. Dotazníky O´Leary-Sant, University of Wisconsin a Global Response Assessment představují validované instrumenty, které umožňují monitorovat progresi onemocnění a odpověď na léčbu. Doporučení IMMPACT uvádí, že jakákoli budoucí studie zabývající se bolestivými syndromy musí vedle hodnocení symptom skóre zahrnovat rovněž obecnější hodnocení psychofyzikální funkce. Existují pouze minimální zkušenosti s užíváním validovaných instrumentů pro hodnocení chronické bolesti u pacientů s BPS/IC, což snad pomůže napravit budoucí výzkum NIDDK.
http://grants.nih.gov/grants/guide/rfa-files/RFA-DK-07-003.html
http://www.nih.gov/news/health/sep2008/niddk-05.htm
Mezinárodní konsenzus v otázce definice BPS/IC a vstupních/vyřazova-cích kritérií pomůže zdokonalit budoucí studie.
XV. PRINCIPY LÉČBY
Doposud nebyla publikována žádná jednoduchá guidelines pro diagnostiku ani léčbu tohoto onemocnění. Nejrůznější skupiny „expertů“ nepochybně vytvářejí „nejlepší metody“. Komise hodnotila a aktualizovala přístup navržený zkušenými urology a gynekology z celého světa, který byl prezentován na konferenci International Consultation on Continence konající se v roce 2004 v Monaku [38]. Tento přístup zohledňuje individuální metody lékařů a preference pacientů.
Základním pravidlem je stanovit (kdykoli je to možné) rozhodnutí o léčbě syndromu v močovém měchýři na základě důkazů. U řady běžně užívaných terapií však bohužel nemáme k dispozici vyšší úrovně důkazů, a to proto, že žádné studie nebyly provedeny, nebo neprokázaly účinnost terapie [530,531]. Předchozí konzultace uvedla, že pouze perorální aplikace amitriptylinu a interavezikální aplikace dimethyl sulfoxidu má dostatečnou podporu, aby mohla být v rámci Oxfordského systému ohodnocena stupněm doporučení B [38]. Karsenty et al přidali později na tento seznam ještě cimetidin [532].
Dalším pravidlem je řídit se symptomy v močovém měchýři, které uvádí sám pacient vzhledem k tomu, že syndrom bolesti v močovém měchýři je koneckonců diagnostikován na základě přítomnosti symptomů (po vyloučení nejednoznačných onemocnění). Většina pacientů upřednostňuje neinvazivní léčbu [533], zdá se tedy logické zahájit léčbu perorální aplikací, pakliže konzervativní nemedikamentózní terapie nevedou k významnému zlepšení symptomů. K operační léčbě je nutné přistupovat obezřetně. Inberg et al zaznamenali, že ženy trpící BPS podstoupily signifikantně větší počet operačních výkonů v pánvi než kontrolní subjekty a že většina operací byla provedena před diagnostikováním BPS, pravděpodobně na základě bolesti související s nediagnostikovaným BPS [534].
1. Anamnéza/první hodnocení
U mužů a žen pociťujících nepříjemný vjem (bolest, tlak, dyskomfort) pravděpodobně související s močovým měchýřem spojený s výskytem symptomů v dolních cestách močových (které přetrvávají více než šest týdnů) při absenci infekce nebo jiné identifikovatelné příčiny [535] by mělo být provedeno vyšetření s podezřením na přítomnost syndromu bolesti v močovém měchýři. Počáteční vyšetření zahrnuje frekvenčně-objemový diagram, fyzikální vyšetření, rozbor a kultivaci moči. V případě klinické indikace se doporučuje provedení cytologického vyšetření a cystoskopie.
U pacientů, u nichž je detekována infekce, je nutné zahájit léčbu a poté vyšetření opakovat. U pacientů s recidivující infekcí močových cest, abnormálním výsledkem cytologického vyšetření a/nebo hematurií je indikováno vhodné zobrazovací vyšetření a endoskopie, a teprve v případě, že nálezy neumožňují vysvětlit příčinu symptomů, je u těchto pacientů diagnostikován BPS.
2. Počáteční léčba
Počáteční léčba BPS zahrnuje poučení a podporu pacienta, úpravu stravy, aplikaci volně dostupných analgetik a implementaci technik relaxace svaloviny pánevního dna. Je důležité se věnovat rovněž pacientově bolesti a v určité fázi léčby může být vhodné odkázat pacienta do některého centra specializujícího se na léčbu bolesti. V případě selhání konzervativních přístupů nebo v případě závažných symptomů, kdy konzervativní léčba pravděpodobně nebude účinná, může být indikována perorální medikamentózní léčba, fyzikální terapie a/nebo intravezikální léčba.
3. Sekundární hodnocení
Při selhání intravezikální či perorální terapie nebo před zahájením této terapie (na základě uvážení klinického lékaře) je vhodné zvážit další vyšetření, které může zahrnovat urodynamiku, zobrazovací vyšetření pánve, cystoskopii s distenzí močového měchýře a případně s biopsií v celkové anestezii. V případě podezření na gynekologické onemocnění může být indikováno laparoskopické vyšetření. Při detekci hyperaktivního močového měchýře může být indikována léčba antimuskariniky. V případu nálezu Hunnerovy léze je možné indikovat transuretrální fulguraci nebo resekci léze. Samotná distenze může mít terapeutický účinek až u jedné třetiny pacientů, ačkoli benefit zřídkakdy přetrvá déle než několik měsíců.
4. Refrakterní BPS/IC
Pacienti, u nichž i navzdory perorální a/nebo intravezikální terapii přetrvávají nepřijatelné symptomy, jsou vhodnými kandidáty pro agresivnější léčbu (obvykle v kontextu klinických studií). Tyto modality mohou zahrnovat neuromodulaci, intravezikální aplikaci botulotoxinu, a/nebo nové experimentální preparáty.
Posledním krokem léčby je obvykle nějaký druh operační intervence zaměřený na zvýšení funkční kapacity močového měchýře nebo diverzi proudu moči. Augmentační (substituční) cystoplatika a derivace moči s cystektomií i bez ní dosahují u dobře zvolené populace pacientů dobrých výsledků.
Autoři se domnívají, že vzhledem k přirozenému vývoji onemocnění je nejvhodnějším postupem vystřídání několika nejrůznějších léčebných modalit. Přístup „shotgun“, kdy je pacientům s nově diagnostikovaným onemocněním indikováno více medikamentů současně, má mnoho zastánců.
Pakliže léčba není účinná, měla by být ukončena. V případě pouze mírného zlepšení je vhodné v léčbě pokračovat a ve snaze o další zlepšení symptomů přidat další terapii. Cílem léčby je maximálně zlepšit kvalitu života pacienta a ukončit neúčinnou léčbu kontrolovaným způsobem. Pacient i lékař si musí uvědomit, že „perfektní je nepřítelem dobrého“, a měli by mít realistická očekávání. Lékař by měl povzbudit pacienta, aby se snažil vést co nejnormálnější život a nestával se vězněm svého onemocnění. Ačkoli některé činnosti nebo potraviny mohou zhoršovat symptomy, nebylo prokázáno, že by jakýkoli faktor negativně ovlivňoval samotný proces onemocnění. Pacienti tedy mohou sami experimentovat a svobodně se rozhodnout, jak změnit svůj životní styl bez pocitu viny, že si ublížili, pakliže nedojde ke zmírnění symptomů. Dogmatická omezení ani dieta se nedoporučují, pokud není prokázáno, že u konkrétního pacienta způsobují zlepšení symptomů.
Úroveň důkazů: 4. Stupeň doporučení: C.
XVI. BUDOUCÍ VÝVOJ
Existuje pět klíčových doporučení pro budoucí výzkum BPS, o nichž se autoři domnívají, že povedou k lepšímu porozumění onemocnění a budou mít významný vliv na jeho léčbu.
1. Epidemiologické studie
- Vyvinout spolehlivý screeningový instrument s dostatečnou senzitivitou a specifitou pro epidemiologický výzkum, který umožní stanovit incidenci, prevalenci a rizikové faktory pro vznik BPS v celkové populaci.
- Vytvořit různé databáze pacientů v nejrůznějších regionech a provádět dlouhodobé sledování, které umožní porozumět přirozenému vývoji onemocnění a stanovit rozdíly ve vývoji onemocnění mezi jednotlivými regiony.
2. Fenotypizace/vytváření podskupin pacientů
Pacienti, kteří trpí (nebo u nich dojde ke vzniku) dalšími bolestivými syndromy, jako je například vulvodynie, temporomandibulární porucha, syndrom dráždivého střeva, fibromyalgie, chronický únavový syndrom, autoimunitní onemocnění (např. lupus erythematosus) a Sjögrenův syndrom, mohou mít odlišnou patofyziologii, jiný vývoj onemocnění a jinou odpověď na léčbu než pacienti bez těchto komorbidit. Fenotypizace pacientů by umožnila nejenom vyvinout lepší terapeutickou strategii, ale rovněž pomoci k zodpovězení otázky: Je BPS onemocněním močového měchýře nebo systémovým onemocněním? [147,536,90]. Ke správné fenotypizaci pacientů je však nutné vyvinout jednoduchý instrument, který umožní i neodborníkům identifikovat pacienty s těmito komorbiditami. Dále je nutné validovat koncept zahrnující všechny typy pánevní bolesti do jediného „syndromu chronické urologické pánevní bolesti“ vzhledem k tomu, že u některých pacientů mohou symptomy zahrnovat více orgánů i více systémů současně nebo postupně.
3. Vyvinutí snadného, neinvazivního diagnostického testu pro BPS
Tato fáze bude pravděpodobně zahrnovat identifikaci močových markerů, které mohou pomoci dále klasifikovat různé typy BPS. Tento test umožní stanovit diagnózu BPS v populaci žen a zároveň identifikovat skupinu mužů s diagnózou nebakteriální chronické prostatitidy/syndromu chronické pánevní bolesti, kteří ve skutečnosti mohou mít BPS.
4. Důkladnější studie zaměřující se na hydrodistenzi
Hydrodistenze představuje v mnoha částech světa populární metodu, a to jednoduše kvůli nedostatku jiných účinných terapeutických strategií. Je nezbytné standardizovat tuto techniku a za pomocí mezinárodních studií stanovit skutečnou hodnotu této modality. Tyto studie mohou být zdrojem důležitých informací jako např. identifikace proměnných spojených s dobrým výsledkem léčby.
5. Vytvořit praktický multidisciplinární model péče
Vedle fyzikálních obtíží (močová frekvence, bolest) trpí řada pacientů s BPS rovněž psychickými poruchami [537], které lze často řešit psychologickou konzultací. Pacienti s BPS mohou rovněž vyžadovat pomoc dietologů a fyzioterapeutů. Je třeba vytvořit praktický multidisciplinární model péče, na němž se budou podílet kromě lékařů rovněž dietologové, fyzioterapeuti, specialisté na léčbu bolesti, psychologové, psychiatři a nejrůznější skupiny pro podporu pacientů.
XVII. SOUHRN (schéma 10)
1. Definice
Syndrom bolesti v močovém měchýři. Při absenci univerzálně přijaté definice předkládáme definici ESSIC (European Society for the Study of Interstitial Cystitis) spolu s mírnou modifikací definice provedenou na nedávném mezinárodním zasedání SUFU (Society for Urodynamics and Female Urology).
Schéma 10. Nová perspektiva Syndromu bolesti v močovém měchýři. Hanno PM: Proceedings of the International Consultation on Interstitial Cystitis, Japan; Comfortable Urology Network 2008: 2–9. 
ESSIC: Chronická bolest, tlak nebo dyskomfort v oblasti pánve, trvající > 6 měsíců, u níž předpokládáme souvislost s močovým měchýřem, která je doprovázena přinejmenším jedním dalším močovým symptomem jako např. neustálé nutkání močit a/nebo častá frekvence. Nutnou podmínkou je vyloučení ostatních onemocnění jako příčiny těchto symptomů.
Konsenzuální definice mezinárodní konference SUFU (Asie, Evropa, Severní Amerika), která se konala v Miami, Florida v únoru 2008:
Nepříjemný vjem (bolest, tlak nebo dyskomfort), u něhož předpokládáme souvislost s močovým měchýřem, který je doprovázen symptomy dolních cest močových, které přetrvají > 6 týdnů bez známek infekce nebo jiné identifikovatelné příčiny.
2. Syndrom bolesti v močovém měchýři (BPS)
a) Klasifikace (schéma 11)
Schéma 11. Syndrom bolesti v močovém měchýři. 
Vědecká komise mezinárodní konzultace (International Consultation) odhlasovala užívání termínu „syndrom bolesti v močovém měchýři“ pro poruchu, která byla obvykle označována jako intersticiální cystitida (IC). Od označení syndrom bolestivého měchýře bylo upuštěno. Termín IC charakterizuje zánět ve stěně močového měchýře zahrnující mezery v tkáni měchýře, což však nevystihuje přesný popis většiny pacientů s tímto syndromem. „Syndrom bolestivého močového měchýře“ (jak jej definuje ICS) je příliš restriktivní na klinický syndrom. Termín syndrom bolesti v močovém měchýři vhodněji zapadá do taxonomie IASP (International Association for the Study of Pain) a zaměřuje se na skutečný komplex symptomů spíše než na dlouho mylně předpokládanou patologii.
b) Anamnéza/počáteční hodnocení
U mužů a žen pociťujících nepříjemný vjem (bolest, tlak, dyskomfort) pravděpodobně související s močovým měchýřem, spojený s výskytem alespoň jednoho močového symptomu, jako je frekvence (nesouvisející s vyšším příjmem tekutin) nebo přetrvávající nutkání močit, by mělo být provedeno vyšetření s podezřením na přítomnost syndromu bolesti v močovém měchýři. Diagnóze BPS rovněž nasvědčuje přítomnost poruch běžně souvisejících s tímto onemocněním, jako je syndrom dráždivého střeva, chronický únavový syndrom a fibromyalgie při přítomnosti hlavních symptomů. Je nutné vyloučit abnormální gynekologické nálezy u žen a dobře popsaná nejednoznačná onemocnění.
Počáteční vyšetření zahrnuje frekvenčně-objemový diagram, fyzikální vyšetření, rozbor a kultivaci moči. V případě klinické indikace se doporučuje provedení cytologického vyšetření a cystoskopie. U pacientů, u nichž je detekována infekce, je nutné zahájit léčbu a poté vyšetření opakovat. U pacientů s recidivující infekcí močových cest, abnormálním výsledkem cytologického vyšetření a hematurií je indikováno vhodné zobrazovací vyšetření a endoskopie a teprve v případě, že nálezy neumožňují vysvětlit příčinu symptomů, je u těchto pacientů diagnostikován BPS.
Stupeň doporučení: C.
c) Počáteční léčba
Počáteční léčba BPS zahrnuje poučení pacienta, úpravu stravy, aplikaci volně dostupných analgetik a implementaci technik relaxace svaloviny pánevního dna. Je důležité věnovat se rovněž pacientově bolesti a v určité fázi léčby může být vhodné (spolu s adekvátní léčbou syndromu) odkázat pacienta do některého centra specializujícího se na léčbu bolesti. V případě selhání konzervativních přístupů nebo v případě závažných symptomů, kdy konzervativní léčba pravděpodobně nebude účinná, může být indikována perorální medikamentózní léčba, fyzikální terapie a/nebo intravezikální léčba.
Doporučuje se zahájit léčbu jednou terapeutickou modalitou, posoudit výsledek a další modalitu přidat (nebo léčbu nahradit) na základě odpovědi nebo absence odpovědi na léčbu. Perfekcionismus může být nepřítelem dobrého výsledku.
Stupeň doporučení: C.
d) Sekundární hodnocení
Při selhání počáteční perorální nebo intravezikální terapie nebo před zahájením této terapie je vhodné zvážit další vyšetření, které může zahrnovat urodynamiku, zobrazovací vyšetření pánve, cystoskopii s distenzí močového měchýře a případně s biopsií v celkové anestezii. Při detekci hyperaktivního močového měchýře může být indikována léčba antimuskariniky. V případě nálezu Hunnerovy léze je možné indikovat transuretrální resekci nebo fulguraci léze. Samotná distenze může mít terapeutický účinek až u 30–50 % pacientů, ačkoli benefit zřídkakdy přetrvá déle než několik měsíců.
Stupeň doporučení: C.
e) Refrakterní BPS
Pacienti, u nichž i navzdory perorální a/nebo intravezikální terapii přetrvávají nepřijatelné symptomy, jsou vhodnými kandidáty pro agresivnější léčbu. Řada z nich je nejlépe aplikována v kontextu klinických studií. Tyto modality mohou zahrnovat neuromodulaci, intravezikální aplikaci botulotoxinu a/nebo nové experimentální preparáty. V této fázi bude mít většina pacientů benefit z návštěvy centra specializovaného na léčbu bolesti.
Posledním krokem léčby je obvykle nějaký druh operační intervence zaměřený na zvýšení funkční kapacity močového měchýře nebo diverzi proudu moči. Derivace moči (s cystektomií nebo bez ní) se užívá s dobrými výsledky jako poslední možnost u vybraných pacientů. Augmentační nebo substituční cystoplatika dosahuje v menších studiích menšího účinku a je spojena s recidivou chronické bolesti.
Stupeň doporučení: C.
Philip M. Hanno, MD, MPH
Professor of Urology
Hospital of the University of Pennsylvania
Philadelphia, PA
U.S.A.
Zdroje
1. Van De Merwe J, Nordling J, Bouchelouche K et al. Diagnostic criteria, classification, and nomenclature for painful bladder syndrome/interstitial cystitis: an essic proposal. Eur Urol 2008; 53 : 60.
2. Hanno P, Nordling J, van Ophoven A. What is new in bladder pain syndrome/interstitial cystitis? Curr Opin Urol 2008; 18 : 353.
3. Skene AJC. Diseases of the Bladder and Urethra in Women. New York: William Wood, 1887.
4. Hunner GL. A rare type of bladder ulcer in women; report of cases. Boston Med Surg Journal 1915; 172 : 660.
5. Bourque JP. Surgical management of the painful bladder. Journal of Urology 1951; 65 : 25.
6. Messing EM, Stamey TA. Interstitial cystitis: early diagnosis, pathology, and treatment. Urology 1978; 12 : 381.
7. Wein A, Hanno PM, Gillenwater JY. Interstitial Cystitis: an introduction to the problem. In: Interstitial Cystitis. Edited by Hanno PM, Staskin DR, Krane RJ et al. London: Springer-Verlag 1990 : 3–15.
8. Simon LJ, Landis JR, Erickson DR et al. The Interstitial Cystitis Data Base Study: concepts and preliminary baseline descriptive statistics. Urology 1997; 49 : 64.
9. Abrams PH, Cardozo L, Fall M et al. The standardisation of terminology of lower urinary tract function: report from the standardisation sub-committee of the international continence society. Neurourology and Urodynamics 2002; 21 : 167.
10. Warren JW, Meyer WA, Greenberg P et al. Using the International Continence Society’s definition of painful bladder syndrome. Urology 2006; 67 : 1138.
11. Nordling J, Anjum FH, Bade JJ et al. Primary evaluation of patients suspected of having interstitial cystitis (IC). Eur Urol 2004; 45 : 662.
12. Abrams P, Hanno P, Wein A. Overactive bladder and painful bladder syndrome: there need not be confusion. Neurourol Urodyn 2005; 24 : 149.
13. Nigro DA, Wein AJ, Foy M et al. Associations among cystoscopic and urodynamic findings for women enrolled in the Interstitial Cystitis Data Base (ICDB) Study. Urology 1997; 49 : 86.
14. Salavatore S, Khullar V, Cardozo L et al. Evaluating ambulatory urodynamics: a prospective study in asymptomatic women. British Journal of Obstetrics and Gynaecology 2003; 110 : 83.
15. Parsons JK, Parsons CL. The historical origins of interstitial cystitis. J Urol 2004; 171 : 20.
16. Christmas TJ. Historical aspects of interstitial cystitis. In: Interstitial Cystitis. Edited by Sant GR. Philadelphia: Lippincott-Raven 1997 : 1–8.
17. Parrish J. Tic doloureux of the urinary bladder. In: Practical observations on strangulated hernia and some of the diseases of the urinary organs Philadelphia: Key and Biddle 1836 : 309–313.
18. Teichman JM, Thompson IM, Taichman NS. Joseph Parrish, tic doloureux of the bladder and interstitial cystitis. J Urol 2000; 164 : 1473.
19. Hunner GL. Arare type of bladder ulcer. Further notes, with a report of eighteen cases. JAMA 1918; 70(4): 203–212. Ref Type: Journal (Full).
20. Walsh A. Interstitial cystitis. In: Campbell’s Urology, 4th ed. Edited by Harrison JH, Gittes RF, Perlmutter AD et al. Philadelphia: W. B. Saunders Company 1978 : 693–707.
21. Hand JR. Interstitial cystitis: report of 223 cases (204 women and 19 men). Journal of Urology 1949; 61 : 291.
22. Gillenwater JY, Wein AJ. Summary of the National Institute of Arthritis, Diabetes, Digestive and Kidney Diseases Workshop on Interstitial Cystitis, National Institutes of Health, Bethesda, Maryland, August 28-29, 1987. J Urol 1988; 140 : 203.
23. Simon LJ, Landis JR, Tomaszewski JE et al. The interstitial cystitis database (ICDB) study. In: Interstitial Cystitis. Edited by Sant, G. R.: Philadelphia: Lippincott-Raven 1997 : 17–24.
24. Hanno PM, Landis JR, Matthews-Cook Y et al. The diagnosis of interstitial cystitis revisited: lessons learned from the National Institutes of Health Interstitial Cystitis Database study. J Urol 1999; 161 : 553.
25. Hanno PM. Re-imagining Interstitial Cystitis. Urol Clin North Am 2008; 35 : 91.
26. Hanno P, Dmochowski RR. Status of interntional consensus on interstitial cystitis/bladder pain syndrome/painful bladder syndrome: 2008 snapshot. Neurourol Urodyn 2008.
27. Hanno P. Interstitial cystitis/painful bladder syndrome/bladder pain syndrome: the evolution of a new paradigm. International Consultation Interstitial Cystitis Japan 2008; 2.
28. Powell NB, Powell EB. The female urethra: Aclinicopathological study. Journal of Urology 1949; 61 : 557.
29. Dell JR, Parsons CL. Multimodal therapy for interstitial cystitis. J Reprod Med 2004; 49 : 243.
30. Tomaszewski JE, Landis JR, Russack V et al. Biopsy features are associated with primary symptoms in interstitial cystitis: results from the interstitial cystitis database study. Urology 2001; 57 : 67.
31. Rosamilia A, Igawa Y, Higashi S. Pathology of interstitial cystitis. Int J Urol 2003; 10 Suppl: S11.
32. Lynes WL, Flynn SD, Shortliffe LD et al. The histology of interstitial cystitis. Am J Surg Pathol 1990; 14 : 969.
33. Denson MA, Griebling TL, Cohen MB et al. Comparison of cystoscopic and histological findings in patients with suspected interstitial cystitis. J Urol 2000; 164 : 1908.
34. Clauw DJ, Schmidt M, Radulovic D et al. The relationship between fibromyalgia and interstitial cystitis. J Psychiatr Res 1997; 31 : 125.
35. Wu EQ, Birnbaum H, Kang YJ et al. A retrospective claims database analysis to assess patterns of interstitial cystitis diagnosis. Curr Med Res Opin 2006; 22 : 495.
36. Ueda T, Sant GR, Hanno PM et al. Interstitial cystitis and frequency-urgency syndrome (OAB syndrome). Int J Urol 2003; 10 Suppl: S39.
37. Hanno P, Keay S, Moldwin R et al. International Consultation on IC - Rome, September 2004/Forging an International Consensus: progress in painful bladder syndrome/interstitial cystitis. Report and abstracts. Int Urogynecol J Pelvic Floor Dysfunct 2005; 16 Suppl 1: S2.
38. Hanno P, Baranowski A, Fall M et al. Painful bladder syndrome (including interstitial cystitis). In: Incontinence, 3 ed. Edited by Abrams PH, Wein AJ, Cardozo L. Paris: Health Publications Limited 2005; vol. 2, chapt. 23 : 1456–1520.
39. Abrams P, Baranowski A, Berger R et al. A new classification is needed for pelvic pain syndromes – are existing terminologies of spurious diagnostic authority bad for patients? J Urol 2006; 175 : 1989.
40. van de Merwe JP, Nordling J, Bouchelouche P et al. Diagnostic criteria, classification, and nomenclature for painful bladder syndrome/interstitial cystitis: an ESSIC proposal. Eur Urol 2008; 53 : 60.
41. Baranowski A, Abrams P, Berger R et al. Urogenital pain - time to accept a new approach to phenotyping and, as a consequence, management. European Urology 2007.
42. Verhaak PFM, Kerssens JJ, Dekker J et al. Prevalence of chronic benign pain disorder among adults: a review of the literature. Pain 1998; 77 : 231.
43. Farkas A, Waisman J, Goodwin WE. Interstitial cystitis in adolescent girls. J Urol 1977; 118 : 837.
44. Hanash KA, Pool TL. Interstitial cystitis in men. J Urol 1969; 102 : 427.
45. Geist RW, Antolak SJ Jr. Interstitial cystitis in children. J Urol 1970; 104 : 922.
46. Koff SA, Byard MA. The daytime urinary frequency syndrome of childhood. Journal of Urology 1988; 140 : 1280.
47. Robson WLM, Leung AKC. Extraordinary urinary frequency syndrome. Urology 1993; 42 : 321.
48. Close CE, Carr MC, Burns MW et al. Interstitial cystitis in children. J Urol 1996; 156 : 860.
49. Koziol JA, Clark DC, Gittes RF et al. The natural history of interstitial cystitis: a survey of 374 patients. J Urol 1993; 149 : 465.
50. Tincello D, Walker A. Interstitial cystitis in the UK: results of a questionnaire survey of members of the interstitial cystitis support group. Eur J Obstet Gynecol Reprod Biol 2005; 118 : 91.
51. Bernardini P, Bondavalli C, Luciano M et al. Interstitial cystitis: epidemiology. Arch Ital Urol Androl 1999; 71 : 313.
52. Barry MJ, Link CL, Naughton-Collins MF et al. Overlap of different urological symptom complexes in a racially and ethnically diverse, community-based population of men and women. BJU Int 2008; 101 : 45.
53. Ito T, Miki M, Yamada T. Interstitial cystitis in Japan. BJU Int 2000; 86 : 634.
54. Parsons CL, Tatsis V. Prevalence of interstitial cystitis in young women. Urology 2004; 64 : 866.
55. Clemens JQ, Link CL, Eggers PW et al. Prevalence of painful bladder symptoms and effect on quality of life in black, Hispanic and white men and women. J Urol 2007; 177 : 1390.
56. Koziol JA. Epidemiology of interstitial cystitis. Urol Clin North Am 1994; 21 : 7.
57. Oravisto KJ. Epidemiology of interstitial cystitis. Ann Chir Gynaecol Fenn 1975; 64 : 75.
58. Held PJ, Hanno PM, Wein AJ. Epidemiology of interstitial cystitis: 2. In: Interstitial Cystitis. Edited by Hanno PM, Staskin DR, Krane RJ et al. London: Springer-Verlag 1990 : 29–48.
59. Jones CA, Nyberg L. Epidemiology of interstitial cystitis. Urology 1997; 49 : 2.
60. Bade JJ, Rijcken B, Mensink HJ. Interstitial cystitis in The Netherlands: prevalence, diagnostic criteria and therapeutic preferences. J Urol 1995; 154 : 2035.
61. Curhan GC, Speizer FE, Hunter DJ et al. Epidemiology of interstitial cystitis: a population based study. J Urol 1999; 161 : 549.
62. Ibrahim IA, Diokno AC, Killinger KA et al. Prevaence of self-reported interstitial cystitis (IC) and interstitial-cystitis-like symptoms among adult women in the community. Int Urol Nephrol 2007; 39 : 489.
63. Temml C, Wehrberger C, Riedl C et al. Prevalence and correlates for interstitial cystitis symptoms in women participating in a health screening project. Eur Urol 2007; 51 : 803.
64. Leppilahti M, Sairanen J, Tammela TL et al. Prevalence of clinically confirmed interstitial cystitis in women: a population based study in Finland. J Urol 2005; 174 : 581.
65. Yu, Hong-Jeng. Prevalence of Interstitial Cystitis in Taiwan. 2006. Ref Type: Conference Proceeding.
66. Warren JW, Jackson TL, Langenberg P et al. Prevalence of interstitial cystitis in first-degree relatives of patients with interstitial cystitis. Urology 2004; 63 : 17.
67. Rosenberg MT, Hazzard M. Prevalence of interstitial cystitis symptoms in women: a population based study in the primary care office. J Urol 2005; 174 : 2231.
68. Nickel JC, Teichman JM, Gregoire M et al. Prevalence, diagnosis, characterization, and treatment of prostatitis, interstitial cystitis, and epididymitis in outpatient urological practice: the Canadian PIE Study. Urology 2005; 66 : 935.
69. Leppilahti M, Tammela TL, Huhtala H et al. Prevalence of symptoms related to interstitial cystitis in women: a population based study in Finland. J Urol 2002; 168 : 139.
70. Clemens JQ, Meenan RT, O’Keeffe Rosetti MC et al. Prevalence of interstitial cystitis symptoms in a managed care population. J Urol 2005; 174 : 576.
71. Propert KJ, Schaeffer AJ, Brensinger CM et al. A prospective study of interstitial cystitis: results of longitudinal followup of the interstitial cystitis data base cohort. The Interstitial Cystitis Data Base Study Group. J Urol 2000; 163 : 1434.
72. Shea-O’Malley CC, Sant GR. Quality of life in interstitial cystitis. Urologia Integrada y de Investigacion 1999; 4 : 303.
73. Rothrock NE, Lutgendorf SK, Hoffman A et al. Depressive symptoms and quality of life in patients with interstitial cystitis. J Urol 2002; 167 : 1763.
74. Michael YL, Kawachi I, Stampfer MJ et al. Quality of life among women with interstitial cystitis. J Urol 2000; 164 : 423.
75. Onwude JL, Selo-Ojeme DO. Pregnancy outcomes following the diagnosis of interstitial cystitis. Gynecol Obstet Invest 2003; 56 : 160.
76. Clemens J, Meenan R, Rosetti M et al. Prevalence and incidence of interstitial cystitis in a managed care population. J Urol 2005; 173 : 98.
77. Forrest JB, Schmidt S. Interstitial cystitis, chronic nonbacterial prostatitis and chronic pelvic pain syndrome in men: a common and frequently identical clinical entity. J Urol 2004; 172 : 2561.
78. Miller JL, Rothman I, Bavendam TG et al. Prostatodynia and interstitial cystitis: one and the same? Urology 1995; 45 : 587.
79. Miller JL, Bavendam TG, Berger RE. Interstitial cystitis in men. In: Interstitial Cystitis. Edited by Sant GR. Philadelphia: Lippincott-Raven 1997 : 165–168.
80. Novicki DE, Larson TR, Swanson SK. Interstitial cystitis in men. Urology 1998; 52 : 621.
81. Roberts RO, Bergstralh EJ, Bass SE et al. ncidence of physiciandiagnosed interstitial cystitis in Olmsted County: a communitybased study. BJU Int 2003; 91 : 181.
82. Clauw D. The pathogenesis of chronic pain and fatigue syndromes, with special reference to fibromyalgia. Medical Hypotheses 1995; 44 : 369.
83. Clauw D, Schmidt M, Radulovic D et al. The relationship between fibromyalagia and interstitial cystitis. Journal of Psychiatric Research 1997; 31 : 125.
84. Alagiri M, Chottiner S, Ratner V et al. Interstitial cystitis: unexplained associations with other chronic disease and pain syndromes. Urology 1997; 49 : 52.
85. Erickson DR, Morgan KC, Ordille S et al. Nonbladder related symptoms in patients with interstitial cystitis. J Urol 2001; 166 : 557.
86. Aaron LA, Buchwald D. A review of the evidence for overlap among unexplained clinical conditions. Ann Intern Med 2001; 134 : 868.
87. Aaron LA, Herrell R, Ashton S et al. Comorbid clinical conditions in chronic fatigue: a co-twin control study. J Gen Intern Med 2001; 16 : 24.
88. Peeker R, Atanasiu L, Logadottir Y. Intercurrent autoimmune conditions in classic and non-ulcer interstitial cystitis. Scand J Urol Nephrol 2003; 37 : 60.
89. Weissman MM, Gross R, Fyer A et al. Interstitial cystitis and panic disorder: a potential genetic syndrome. Arch Gen Psychiatry 2004; 61 : 273.
90. Clemens JQ, Meenan RT, O’Keeffe Rosetti MC et al. Case-control study of medical comorbidities in women with interstitial cystitis. J Urol 2008; 179 : 2222.
91. Peters KM, Kalinowski SE, Carrico DJ et al. Fact or fiction – is abuse prevalent in patients with interstitial cystitis? Results from a community survey and clinic population. J Urol 2007; 178 : 891.
92. Brand K, Littlejohn G, Kristjanson L et al. The fibromyalgia bladder index. Clin Rheumatol 2007; 26 : 2097.
93. Aaron LA, Buchwald D. Chronic diffuse musculoskeletal pain, fibromyalgia and co-morbid unexplained clinical conditions. Best Pract Res Clin Rheumatol 2003; 17 : 563.
94. Fall M, Johansson SL, Vahlne A. Aclinicopathological and virological study of interstitial cystitis. J Urol 1985; 133 : 771.
95. Fall M. Transcutaneous electrical nerve stimulation in interstitial cystitis. Update on clinical experience. Urology 1987; 29 : 40.
96. Peeker R, Enerback L, Fall M et al. Recruitment, distribution and phenotypes of mast cells in interstitial cystitis. J Urol 2000; 163 : 1009.
97. Hofmeister MA, He F, Ratliff TL et al. Mast cells and nerve fibers in interstitial cystitis (IC): an algorithm for histologic diagnosis via quantitative image analysis and morphometry (QIAM). Urology 1997; 49 : 41.
98. Fall M, Johansson SL, Aldenborg F. Chronic interstitial cystitis: a heterogeneous syndrome. J Urol 1987; 137 : 35.
99. Dundore PA, Schwartz AM, Semerjian H. Mast cell counts are not useful in the diagnosis of nonulcerative interstitial cystitis. J Urol 1996; 155 : 885.
100. Bouchelouche K, Kristensen B, Nordling J et al. Increased urinary leukotriene E4 and eosinophil protein X excretion in patients with interstitial cystitis. J Urol 2001; 166 : 2121.
101. Parsons CL, Lilly JD, Stein P. Epithelial dysfunction in nonbacterial cystitis (interstitial cystitis). J Urol 1991; 145 : 732.
102. Johansson SL, Fall M. Clinical features and spectrum of light microscopic changes in interstitial cystitis. J Urol 1990; 143 : 1118.
103. Fellows G. The permeability of human bladder epithelium to water and sodium. Invest Urol 1972; 9 : 339.
104. Anderstrom CR, Fall M, Johansson SL. Scanning electron microscopic findings in interstitial cystitis. Br J Urol 1989; 63 : 270.
105. Parsons CL, Stein P, Zupkas P et al. Defective Tamm-Horsfall protein in patients with interstitial cystitis. J Urol 2007; 178 : 2665.
106. Keay S, Kleinberg M, Zhang CO et al. Bladder epithelial cells from patients with interstitial cystitis produce an inhibitor of heparin-binding epidermal growth factor-like growth factor production. J Urol 2000; 164 : 2112.
107. Keay S, Seillier-Moiseiwitsch F, Zhang CO et al. Changes in human bladder epithelial cell gene expression associated with interstitial cystitis or antiproliferative factor treatment. Physiol Genomics 2003; 14 : 107.
108. Keay S, Reeder JE, Koch K et al. Prospective evaluation of candidate urine and cell markers in patients with interstitial cystitis enrolled in a randomized clinical trial of Bacillus Calmette Guerin (BCG). World J Urol 2007; 25 : 499.
109. Silk MR. Bladder antibodies in interstitial cystitis. J Urol 1970; 103 : 307.
110. Oravisto KJ. Interstitial cystitis as an autoimmune disease. A review. Eur Urol 1980; 6 : 10.
111. Jokinen EJ, Alfthan OS, Oravisto KJ. Antitissue antibodies in interstitial cystitis. Clin Exp Immunol 1972; 11 : 333.
112. Anderson JB, Parivar F, Lee G et al. The enigma of interstitial cystitis—an autoimmune disease? Br J Urol 1989; 63 : 58.
113. Tan EM. Antinuclear antibodies: diagnostic markers for autoimmune diseases and probes for cell biology. Adv Immunol 1989; 44 : 93.
114. Leppilahti M, Tammela TL, Huhtala H et al. Interstitial cystitis-like urinary symptoms among patients with Sjogren’s syndrome: a population-based study in Finland. Am J Med 2003; 115 : 62.
115. Ochs RL. Autoantibodies and interstitial cystitis. Clin Lab Med 1997; 17 : 571.
116. Mattila J, Harmoinen A, Hallstrom O. Serum immunoglobulin and complement alterations in interstitial cystitis. Eur Urol 1983; 9 : 350.
117. Mattila J, Linder E. Immunoglobulin deposits in bladder epithelium and vessels in interstitial cystitis: possible relationship to circulating anti-intermediate filament autoantibodies. Clin Immunol Immunopathol 1984; 32 : 81.
118. Harrington DS, Fall M, Johansson SL. Interstitial cystitis: bladder mucosa lymphocyte immunophenotyping and peripheral blood flow cytometry analysis. J Urol 1990; 144 : 868.
119. Lynes WL, Sellers RG, Dairiki Shortliffe LM. The evidence for occult bacterial infections as a cause for interstitial cystitis. J Urol 1989; 141, 268. Ref Type: Abstract.
120. Warren JW, Brown V, Jacobs S et al. Urinary tract infection and inflammation at onset of interstitial cystitis/painful bladder syndrome. Urology 2008; 71 : 1085.
121. Duncan JL, Schaeffer AJ. Do infectious agents cause interstitial cystitis? Urology 1997; 49 : 48.
122. English SF, Liebert M, Cross CA et al. The incidence of Helicobacter pylori in patients with interstitial cystitis. J Urol 1998; 159 : 772.
123. Palea S, Artibani W, Ostardo E et al. Evidence for purinergic neurotransmission in human urinary bladder affected by interstitial cystitis. J Urol 1993; 150 : 2007.
124. Hohenfellner M, Nunes L, Schmidt RA et al. Interstitial cystitis: increased sympathetic innervation and related neuropeptide synthesis. J Urol 1992; 147 : 587.
125. Christmas TJ, Rode J, Chapple CR et al. Nerve fibre proliferation in interstitial
cystitis. Virchows Arch APathol Anat Histopathol 1990; 416 : 447.
126. Sugimura K, Haimoto H, Nagura H. Immunohistochemical differential distribution of S-100 alpha and S-100 beta in the peripheral nervous system of the rat. Muscle Nerve 1989; 12 : 929.
127. Stefansson K, Wollmann RL, Moore BW. Distribution of S-100 protein outside the central nervous system. Brain Res 1982; 234 : 309.
128. Peeker R, Aldenborg F, Haglid K et al. Decreased levels of S-100 protein in non-ulcer interstitial cystitis. Scand J Urol Nephrol 1998; 32 : 395.
129. Elbadawi AE, Light JK. Distinctive ultrastructural pathology of nonulcerative interstitial cystitis: new observations and their potential significance in pathogenesis. Urol Int 1996; 56 : 137.
130. Peeker R, Aldenborg F, Dahlstrom A et al. Increased tyrosine hydroxylase immunoreactivity in bladder tissue from patients with classic and nonulcer interstitial cystitis. J Urol 2000; 163 : 1112.
131. Malykhina AP, Qin C, Greenwood-Van MB et al. Hyperexcitability of convergent colon and bladder dorsal root ganglion neurons after colonic inflammation: mechanism for pelvic organ cross-talk. Neurogastroenterol Motil 2006; 18 : 936.
132. Malykhina AP. Neural mechanisms of pelvic organ crosssensitization. Neuroscience 2007; 149 : 660.
133. Noronha R, Akbarali H, Malykhina A et al. Changes in urinary bladder smooth muscle function in response to colonic inflammation. Am J Physiol Renal Physiol 2007; 293: F1461.
134. Pezzone MA, Liang R, Fraser MO. A model of neural cross-talk and irritation in the pelvis: implications for the overlap of chronic pelvic pain disorders. Gastroenterology 2005; 128 : 1953.
135. Qin C, Malykhina AP, Akbarali HI et al. Acute colitis enhances responsiveness of lumbosacral spinal neurons to colorectal distension in rats. Dig Dis Sci 2008; 53 : 141.
136. Rudick CN, Chen MC, Mongiu AK et al. Organ cross talk modulates pelvic pain. Am J Physiol Regul Integr Comp Physiol 2007; 293: R1191.
137. Moncada S, Higgs A. The L-arginine-nitric oxide pathway. New England Journal of Medicine 1993; 329 : 2002.
138. Smith SD, Wheeler M, Foster HE Jr et al. Urinary nitric oxide synthase activity and cyclic GMP levels are decreased with interstitial cystitis and increased with urinary tract infections. J Urol 1996; 155 : 1432.
139. Logadottir YR, Ehren I, Fall M et al. Intravesical nitric oxide production discriminates between classic and nonulcer interstitial cystitis. J Urol 2004; 171 : 1148.
140. Parsons CL, Bautista SL, Stein PC et al. Cyto-injury factors in urine: a possible mechanism for the development of interstitial cystitis. J Urol 2000; 164 : 1381.
141. Hang L, Wullt B, Shen Z et al. Cytokine repertoire of epithelial cells lining the human
urinary tract. J Urol 1998; 159 : 2185.
142. Rosamilia A, Cann L, Scurry J et al. Bladder microvasculature and the effects of hydrodistention in interstitial cystitis. Urology 2001; 57 : 132.
143. Pontari MA, Hanno PM, Ruggieri MR. Comparison of bladder blood flow in patients with and without interstitial cystitis. J Urol 1999; 162 : 330.
144. Warren JW, Keay SK, Meyers D et al. Concordance of interstitial cystitis in monozygotic and dizygotic twin pairs. Urology 2001; 57 : 22.
145. Talati A, Ponniah K, Strug LJ et al. Panic disorder, social anxiety disorder, and a possible medical syndrome previously linked to chromosome 13. Biol Psychiatry 2008; 63 : 594.
146. Clauw DJ. The pathogenesis of chronic pain and fatigue syndromes, with special reference to fibromyalgia. Med Hypotheses 1995; 44 : 369.
147. Clauw DJ, Schmidt M, Radulovic D et al. The relationship between fibromyalgia and interstitial cystitis. J Psychiatr Res 1997; 31 : 125.
148. Sand PK. Proposed pathogenesis of painful bladder syndrome/interstitial cystitis. J Reprod Med 2006; 51 : 234.
149. Hellstrom HR, Davis BK, Shonnard JW. Eosinophilic cystitis. Astudy of 16 cases. Am J Clin Pathol 1979; 72 : 777.
150. Tsiriopoulos I, Lee G, Smith, R et al. Primary splenic marginal zone lymphoma with bladder metastases mimicking interstitial cystitis. Int Urol Nephrol 2006; 38 : 475.
151. Jacobo E, Stamler FW, Culp DA. Interstitial cystitis followed by total cystectomy. Urology 1974; 3 : 481.
152. Smith BH, Dehner LP. Chronic ulcerating interstitial cystitis (Hunner’s ulcer). A study of 28 cases. Arch Pathol 1972; 93 : 76.
153. Lepinard V, Saint-Andre JP, Rognon LM. Interstitial cystitis. Current aspects. J Urol (Paris) 1984; 90 : 455.
154. Johansson SL, Fall M. Pathology of interstitial cystitis. Urol Clin North Am 1994; 21 : 55.
155. Holm-Bentzen M, Jacobsen F, Nerstrom B et al. Painful bladder disease: clinical and pathoanatomical differences in 115 patients. J Urol 1987; 138 : 500.
156. Moore KH, Nickson P, Richmond DH et al. Detrusor mast cells in refractory idiopathic instability. Br J Urol 1992; 70 : 17.
157. Theoharides TC, Kempuraj D, Sant GR. Mast cell involvement in interstitial cystitis: a review of human and experimental evidence. Urology 2001; 57 : 47.
158. Larsen MS, Mortensen S, Nordling J et al. Quantifying mast cells in bladder pain syndrome by immunohistochemical analysis. BJU Int 2008.
159. Rudick CN, Bryce PJ, Guichelaar LA et al. Mast cell-derived histamine mediates cystitis pain. PLoS ONE 2008; 3: e2096.
160. Collan Y, Alfthan O, Kivilaakso E et al. Electron microscopic and histological findings on urinary bladder epithelium in interstitial cystitis. Eur Urol 1976; 2 : 242.
161. Dixon JS, Holm-Bentzen M, Gilpin CJ et al. Electron microscopic investigation of the bladder urothelium and glycocalyx in patients with interstitial cystitis. J Urol 1986; 135 : 621.
162. Nickel JC, Emerson L, Cornish J. The bladder mucus (glycosaminoglycan) layer in interstitial cystitis. J Urol 1993; 149 : 716.
163. Elbadawi A. Interstitial cystitis: a critique of current concepts with a new proposal for pathologic diagnosis and pathogenesis. Urology 1997; 49 : 14.
164. Holm-Bentzen M. Pathology and pathophysiology of painful bladder diseases. Urol Int 1989; 44 : 327.
165. Holm-Bentzen M, Larsen S, Hainau B et.al. Nonobstructive detrusor myopathy in a group of patients with chronic abacterial cystitis. Scand J Urol Nephrol 1985; 19 : 21.
166. Christmas TJ, Smith GL, Rode J. Detrusor myopathy: an accurate predictor of bladder hypocompliance and contracture in interstitial cystitis. Br J Urol 1996; 78 : 862.
167. Tomaszewski JE, Landis JR, Brensinger C et al. Baseline associations among pathologic features and patient symptoms in the national interstitial cystitis data base. Journal of Urology 1999; 161 S: 28.
168. Hanus T, Zamecnik L, Jansky M et al. The comparison of clinical and histopathologic features of interstitial cystitis. Urology 2001; 57 : 131.
169. Mattila J. Vascular immunopathology in interstitial cystitis. Clin Immunol Immunopathol 1982; 23 : 648.
170. Johansson SL, Ogawa K, Fall M. The pathology of interstitial cystitis. In: Interstitial Cystitis. Edited by Sant GR. Philadelphia: Lippincott-Raven 1997 : 143–152.
171. Rossberger J, Fall M, Jonsson O et al. Longterm results of reconstructive surgery in patients with bladder pain syndrome/interstitial cystitis: subtyping is imperative. Urology 2007; 70 : 638.
172. Erickson DR, Tomaszewski JE, Kunselman AR et al. Urine markers do not predict biopsy findings or presence of bladder ulcers in interstitial cystitis/painful bladder syndrome. J Urol 2008; 179 : 1850.
173. Mcdougald M, Landon CR. The diagnosis of interstitial cystitis: Is histology helpful? Int. Urogynecol. J. Pelvic. Floor. Dysfunct. 14[Suppl 1], S40-S41. 2003. Ref Type: Abstract.
174. Nordling J, Anderson JB, Mortensen S et al. Clinical outcome in patients with interstitial cystitis, relative to detrusor myopathy. Poster 42 Research Insights into Interstitial cystitis, NIDDK Washington Oct 30-Nov 1, 2003 . 11-1-2003. Ref Type: Abstract.
175. MacDermott JP, Charpied GC, Tesluk H et al. Can histological assessment predict the outcome in interstitial cystitis? Br J Urol 1991; 67 : 44.
176. Kaplan SA, Ikeguchi EF, Santarosa RP et al. Etiology of voiding dysfunction in men less than 50 years of age. Urology 1996; 47 : 836.
177. Hanno P. Is the potassium sensitivity test a valid and useful test for the diagnosis of interstitial cystitis? Int Urogynecol J Pelvic Floor Dysfunct 2005; 16 : 428.
178. Hohlbrugger G. Disintegrity of the vesical blood-urine barrier in interstitial cystitis: a vicious circle. In: Interstitial Cystitis. Edited by Sant, G. R.: Philadelphia: Lippincott-Raven 1997 : 87–92.
179. Vander AJ. Renal Physiology. New York: McGraw Hill Health Professions Division 1995.
180. Roberto PJ, Reich JD, Hirshberg S et al. Assessment of bladder permiability and sensation in interstitial cystitis patients. Journal of Urology 1997; 157 : 317.
181. Teichman JM, Nielsen-Omeis BJ. Potassium leak test predicts outcome in interstitial cystitis. J Urol 1999; 161 : 1791.
182. Chambers GK, Fenster HN, Cripps S et al. An assessment of the use of intravesical potassium in the diagnosis of interstitial cystitis. J Urol 1999; 162 : 699.
183. Parsons CL, Greenberger M, Gabal L et al. The role of urinary potassium in the pathogenesis and diagnosis of interstitial cystitis. J Urol 1998; 159 : 1862.
184. Yilmaz U, Liu YW, Rothman I et al. Intravesical potassium chloride sensitivity test in men with chronic pelvic pain syndrome. J Urol 2004; 172 : 548.
185. Parsons CL, Stein PC, Bidair M et.al. Abnormal sensitivity to intravesical potassium in interstitial cystitis and radiation cystitis. Neurourol Urodyn 1994; 13 : 515.
186. Parsons CL, Albo M. Intravesical potassium sensitivity in patients with prostatitis. J Urol 2002; 168 : 1054.
187. Parsons CL, Rosenberg MT, Sassani P et al. Quantifying symptoms in men with interstitial cystitis/prostatitis, and its correlation with potassium-sensitivity testing. BJU Int 2005; 95 : 86.
188. Parsons CL, Dell J, Stanford EJ et al. The prevalence of interstitial cystitis in gynecologic patients with pelvic pain, as detected by intravesical potassium sensitivity. Am J Obstet Gynecol 2002; 187 : 1395.
189. Parsons CL, Dell J, Stanford EJ et al. Increased prevalence of interstitial cystitis: previously unrecognized urologic and gynecologic cases identified using a new symptom questionnaire and intravesical potassium sensitivity. Urology 2002; 60 : 573.
190. Sahinkanat T, Guven A, Ekerbicer H et al. Prevalence of positive potassium sensitivity test which is an indicator of bladder epithelial permeability dysfunction in a fixed group of Turkish women. Urol Int 2008; 80 : 52.
191. Gregoire M, Liandier F, Naud A et al. Does the potassium stimulation test predict cystometric, cystoscopic outcome in interstitial cystitis? J Urol 2002; 168 : 556.
192. Kuo HC. Urodynamic study and potassium sensitivity test for women with frequency-urgency syndrome and interstitial cystitis. Urol Int 2003; 71 : 61.
193. Philip J, Willmott S, Irwin P. Interstitial cystitis versus detrusor overactivity: a comparative, randomized, controlled study of cystometry using saline and 0.3 M potassium chloride. J Urol 2006; 175 : 566.
194. Philip J, Willmott S, Owen D et al. Adouble-blind, randomized controlled trial of cystometry using saline versus 0.3 M potassium chloride infusion in women with overactive bladder syndrome. Neurourol Urodyn 2007; 26 : 110.
195. Daha LK, Riedl CR, Hohlbrugger G et al. Comparative assessment of maximal bladder capacity, 0.9% NaCl versus 0.2 M Kcl, for the diagnosis of interstitial cystitis: a prospective controlled study. J Urol 2003; 170 : 807.
196. Riedl CR, Engelhardt PF, Daha KL et al. Hyaluronan treatment of interstitial cystitis/painful bladder syndrome. Int Urogynecol J Pelvic Floor Dysfunct 2008; 19 : 717.
197. Awad SA, MacDiarmid S, Gajewski JB et al. Idiopathic reduced bladder storage versus interstitial cystitis. J Urol 1992; 148 : 1409.
198. Waxman JA, Sulak PJ, Kuehl TJ. Cystoscopic findings consistent with interstitial cystitis in normal women undergoing tubal ligation. J Urol 1998; 160 : 1663.
199. Messing E, Pauk D, Schaeffer A et al. Associations among cystoscopic findings and symptoms and physical examination findings in women enrolled in the Interstitial Cystitis Data Base (ICDB) Study. Urology 1997; 49 : 81.
200. Erickson DR. Glomerulations in women with urethral sphincter deficiency: report of 2 cases [corrected]. J Urol 1995; 153 : 728.
201. Bade J, Ishizuka O, Yoshida M. Future research needs for the definition/diagnosis of interstitial cystitis. Int J Urol 2003; 10 Suppl: S31.
202. Turner KJ, Stewart LH. How do you stretch a bladder? A survey of UK practice, a literature review, and a recommendation of a standard approach. Neurourol Urodyn 2004.
203. Cole EE, Scarpero HM, Dmochowski RR. Are patient symptoms predictive of the diagnostic and/or therapeutic value of hydrodistention? Neurourol Urodyn 2005; 24 : 638.
204. Ottem DP, Teichman JM. What is the value of cystoscopy with hydrodistension for interstitial cystitis? Urology 2005; 66 : 494.
205. Lamale LM, Lutgendorf SK, Hoffman AN et al. Symptoms and cystoscopic findings in patients with untreated interstitial cystitis. Urology 2006; 67 : 242.
206. Shear S, Mayer R. Development of glomerulations in younger women with interstitial cystitis. Urology 2006; 68 : 253.
207. Zabihi N, Allee T, Maher MG et al. Bladder necrosis following hydrodistention in patients with interstitial cystitis. J Urol 2007; 177 : 149.
208. Erickson DR. Urinary markers of interstitial cystitis. In: Interstitial Cystitis. Edited by Sant, G. R.: Philadelphia: Lippincott-Raven 1997 : 123–128.
209. Erickson DR, Xie SX, Bhavanandan VP et al. A comparison of multiple urine markers for interstitial cystitis. J Urol 2002; 167 : 2461.
210. Keay SK, Szekely Z, Conrads TP et al. An antiproliferative factor from interstitial cystitis patients is a frizzled 8 proteinrelated sialoglycopeptide. Proc Natl Acad Sci USA 2004; 101 : 11803.
211. Keay S, Zhang CO, Trifillis AL et al. Decreased 3H-thymidine incorporation by human bladder epithelial cells following exposure to urine from interstitial cystitis patients. J Urol 1996; 156 : 2073.
212. Keay S, Warren JW, Zhang CO et al. Antiproliferative activity is present in bladder but not renal pelvic urine from interstitial cystitis patients. J Urol 1999; 162 : 1487.
213. Chai TC, Zhang C, Warren JW et al. Percutaneous sacral third nerve root neurostimulation improves symptoms and normalizes urinary HB-EGF levels and antiproliferative activity in patients with interstitial cystitis. Urology 2000; 55 : 643.
214. Chai TC, Zhang CO, Shoenfelt JL et al. Bladder stretch alters urinary heparin-binding epidermal growth factor and antiproliferative factor in patients with interstitial cystitis. J Urol 2000; 163 : 1440.
215. Erickson DR, Kunselman AR, Bentley CM et al. Changes in urine markers and symptoms after bladder distention for interstitial cystitis. J Urol 2007; 177 : 556.
216. Keay S, Zhang CO, Hise MK et al. Adiagnostic in vitro urine assay for interstitial cystitis. Urology 1998; 52 : 974.
217. Keay S, Zhang CO, Marvel R et al. Antiproliferative factor, heparin-binding epidermal growth factor-like growth factor, and epidermal growth factor: sensitive and specific urine markers for interstitial cystitis. Urology 2001; 57 : 104.
218. Conrads TP, Tocci GM, Hood BL et al. CKAP4/p63 is a receptor for the frizzled-8 protein-related antiproliferative factor from interstitial cystitis patients. J Biol Chem 2006; 281 : 37836.
219. Kim J, Keay SK, Dimitrakov JD et al. p53 mediates interstitial cystitis antiproliferative factor (APF)-induced growth inhibition of human urothelial cells. FEBS Lett 2007; 581 : 3795.
220. Zhang CO, Wang JY, Koch KR et al. Regulation of tight junction proteins and bladder epithelial paracellular permeability by an antiproliferative factor from patients with interstitial cystitis. J Urol, 174 : 2382, 2005.
221. Moskowitz MO, Byrne DS, Callahan HJ et al. Decreased expression of a glycoprotein component of bladder surface mucin (GP1) in interstitial cystitis. J Urol 1994; 151 : 343.
222. Byrne DS, Sedor JF, Estojak J et al. The urinary glycoprotein GP51 as a clinical marker for interstitial cystitis. J Urol 1999; 161 : 1786.
223. Keay SK, Zhang CO, Shoenfelt J et al. Sensitivity and specificity of antiproliferative factor, heparin-binding epidermal growth factor-like growth factor, and epidermal growth factor as urine markers for interstitial cystitis. Urology 2001; 57 : 9.
224. Keay S, Zhang CO, Kagen DI et al. Concentrations of specific epithelial growth factors in the urine of interstitial cystitis patients and controls. J Urol 1997; 158 : 1983.
225. Fries J, Hochberg M, Medsger T et al. Criteria for rheumatic disease. Different types and different functions. Arthritis Rheum 1994; 37 : 454.
226. Peeker R, Fall M. Toward a precise definition of interstitial cystitis: further evidence of differences in classic and nonulcer disease. J Urol 2002; 167 : 2470.
227. Homma Y. Lower urinary tract symptomatology: Its definition and confusion. International Journal of Urology 2008; 15 : 35.
228. Chaiken DC, Blaivas JG, Blaivas ST. Behavioral therapy for the treatment of refractory interstitial cystitis. J Urol 1993; 149 : 1445.
229. Parsons CL, Koprowski PF. Interstitial cystitis: successful management by increasing urinary voiding intervals. Urology 1991; 37 : 207.
230. Weiss JM. Pelvic floor myofascial trigger points: manual therapy for interstitial cystitis and the urgency-frequency syndrome. J Urol 2001; 166 : 2226.
231. Lukban J, Whitmore K, Kellogg-Spadt S et al. The effect of manual physical therapy in patients diagnosed with interstitial cystitis, hightone pelvic floor dysfunction, and sacroiliac dysfunction. Urology 2001; 57 : 121.
232. Holzberg A, Kellog-Spadt S, Lukban J et al. Evaluation of transvaginal theile massage as a therapeutic intervention for women with interstitial cystitis. Urology 2001; 57 : 120.
233. Mendelowitz F, Moldwin R. Complementary approaches in the management of interstitial cystitis. In: Interstitial Cystitis. Edited by Sant, G. R.: Philadelphia: Lippincott-Raven 1997 : 235–240.
234. Meadows E. Treatments for patients with pelvic pain. Urologic Nursing 1999; 19 : 33.
235. Markwell SJ. Physical therapy managment of pelvi/perineal and perianal syndromes. World J Urol 2001; 19 : 194.
236. Lukban JC, Whitmore K. Pelvic floor muscle reeducation treatment of the overactive bladder and painful bladder syndrome. Clinical Obstetrics and Gynecology 2002; 45 : 273.
237. Rothrock NE, Lutgendorf SK, Kreder KJ. Coping strategies in patients with interstitial cystitis: relationships with quality of life and depression. J Urol 2003; 169 : 233.
238. Webster DC, Brennan T. Self-care effectiveness and health outcomes in women with interstitial cystitis: implications for mental health clinicians. Issues Ment Health Nurs 1998; 19 : 495.
239. McCormick NB. Psychological aspects of interstitial cystitis. In: Interstitial Cystitis. Edited by Sant, G. R.: Philadelphia: Lippincott-Raven 1997 : 193–204.
240. Ratner V, Slade D. The Interstitial Cystitis Association: patients working for a cure. Semin Urol 1991; 9 : 72.
241. Rothrock NE, Lutgendorf SK, Kreder KJ et al. Stress and symptoms in patients with interstitial cystitis: a life stress model. Urology 2001; 57 : 422.
242. Whitmore KE. Self-care regimens for patients with interstitial cystitis. Urol Clin North Am 1994; 21 : 121.
243. McCormick NB, Vinson RK. Interstitial cystitis: how women cope. Urol Nurs 1989; 9 : 11.
244. Webster DC, Brennan T. Use and effectiveness of psychological self-care strategies for interstitial cystitis. Health Care Women Int 1995; 16 : 463.
245. Bade JJ, Peeters JM, Mensink HJ. Is the diet of patients with interstitial cystitis related to their disease? Eur Urol 1997; 32 : 179.
246. Chung MK. Interstitial cystitis in persistent posthysterectomy chronic pelvic pain. JSLS 2004; 8 : 329.
247. Gillespie L. Metabolic appraisal of the effects of dietary modification on hypersensitive bladder symptoms. Br J Urol 1993; 72 : 293.
248. Nguan C, Franciosi LG, Butterfield NN et al. A prospective, doubleblind, randomized cross-over study evaluating changes in urinary pH for relieving the symptoms of interstitial cystitis. BJU Int 2005; 95 : 91.
249. Nickel JC. Interstitial cystitis. Etiology, diagnosis, and treatment. Can Fam Physician 2000; 46 : 2430.
250. Panzera AK. Interstitial cystitis/painful bladder syndrome. Urol Nurs 2007; 27 : 13.
251. Rovner E, Propert KJ, Brensinger C et al. Treatments used in women with interstitial cystitis: the interstitial cystitis data base (ICDB) study experience. The Interstitial Cystitis Data Base Study Group. Urology 2000; 56 : 940.
252. Webster DC, Brennan T. Use and effectiveness of physical self-care strategies for interstitial cystitis. Nurse Pract 1994; 19 : 55.
253. Webster DC, Brennan T. Self-care strategies used for acute attack of interstitial cystitis. Urol Nurs 1995; 15 : 86.
254. Erickson DR, Davies MF. Interstitial cystitis. Int Urogynecol J Pelvic Floor Dysfunct 1998; 9 : 174.
255. Moldwin RM, Sant GR. Interstitial cystitis: a pathophysiology and treatment update. Clin Obstet Gynecol 2002; 45 : 259.
256. Nguan C, Franciosi LG, Butterfield NN et al. A prospective, doubleblind, randomized cross-over study evaluating changes in urinary pH for relieving the symptoms of interstitial cystitis. BJU Int 2005; 95 : 91.
257. Rummans TA. Nonopioid agents for treatment of acute and subacute pain. Mayo Clin Proc 1994; 69 : 481.
258. Backonja M, Beydoun A, Edwards KR et al. Gabapentin for the symptomatic treatment of painful neuropathy in patients with diabetes mellitus. JAMA 1998; 280 : 1831.
259. Rowbotham M, Harden N, Stacey B et al. Gabapentin for the treatment of postherpetic neuralgia: a randomized controlled trial. JAMA 1998; 280 : 1837.
260. Gilron I, Bailey J, Tu D et al. Morphine, gabapentin, or their combination for neuropathic pain. NEJM 2005; 352 : 1324.
261. Sasaki K, Smith CP, Chuang YC et al. Oral gabapentin (neurontin) treatment of refractory genitourinary tract pain. Tech Urol 2001; 7 : 47.
262. Freynhagen R, Strojek K, Griesing T et al. Efficacy of pregabalin in neuropathic pain evaluated in a 12-week, randomised, double-blind, multicentre, placebo-controlled trial of flexible - and fixed-dose regimens. Pain 2005; 115 : 254.
263. Arnold LM, Russell IJ, Diri EW et al. A14-week, Randomized, Double - Blinded, Placebo-Controlled Monotherapy Trial of Pregabalin in Patients With Fibromyalgia. J Pain 2008.
264. Portenoy RK, Dole V, Joseph H et al. Pain management and chemical dependency. JAMA 1997; 278 : 592.
265. Gourlay GK. Long-term use of opiods in chronic pain patients with nonterminal disease states. Pain Rev 1994; 1 : 62.
266. Reid MC, Engles-Horton LL, Weber MB et al. Use of opioid medications for chronic noncancer pain syndromes in primary care. J Gen Intern Med 2002; 17 : 173.
267. Portenoy RK, FKM. Chronic use of opioid analgesics in nonmalignant pain: Report of 38 cases. Pain 1986; 171.
268. Nickel JC. Opioids for chronic prostatitis and interstitial cystitis: lessons learned from the 11th World Congress on Pain. Urology 2006; 68 : 697.
269. Richelson E. Tricyclic antidepressants and histamine H1 receptors. Mayo Clin Proc 1979; 54 : 669.
270. Hanno PM. Amitriptyline in the treatment of interstitial cystitis. Urol Clin North Am 1994; 21 : 89.
271. Hanno PM. Conservative therapy of interstitial cystitis. Semin Urol 1991; 9 : 143.
272. Kirkemo AK, Miles BJ, Peters JM. Use ofamitriptyline in the treatment of interstitial cystitis. Journal of Urology 1990; 143 : 279A.
273. Pranikoff K, Constantino G. The use of amitriptyline in patients with urinary frequency and pain. Urology 1998; 51 : 179.
274. van Ophoven A, Pokupic S, Heinecke A et al. A prospective, randomized, placebo controlled, doubleblind study of amitriptyline for the treatment of interstitial cystitis. J Urol 2004; 172 : 533.
275. van Ophoven A, Hertle L. Long term results of amitriptyline treatment for interstitial cystitis. J Urol 2005; 173 : 86.
276. Wammack R, Remzi M, Seitz C et al. Efficacy of oral doxepin and piroxicam treatment for interstitial cystitis. Eur Urol 2002; 41 : 596.
277. Renshaw DC. Desipramine for interstitial cystitis. JAMA 1988; 260 : 341.
278. Hertle L. The dual serotonin and noradrenaline reuptake inhibitor duloxetine for the treatment of interstitial cystitis: results of an observational study. J Urol 2007; 177 : 552.
279. Simmons JL, Bunce PL. On the use of an antihistamine in the treatment of interstitial cystitis. Am Surg 1958; 24 : 664.
280. Simmons JL. Interstitial cystitis: An explanation for the beneficial effect of an antihistamine. Journal of Urology 1961; 85 : 149.
281. Minogiannis P, El Mansoury M, Betances JA et al. Hydroxyzine inhibits neurogenic bladder mast cell activation. Int J Immunopharmacol 1998; 20 : 553.
282. Theoharides TC. Hydroxyzine for interstitial cystitis. J Allergy Clin Immunol 1993; 91 : 686.
283. Theoharides TC. Hydroxyzine in the treatment of interstitial cystitis. Urol Clin North Am 1994; 21 : 113.
284. Theoharides TC, Sant GR. Hydroxyzine therapy for interstitial cystitis. Urology 1997; 49 : 108.
285. Sant GR, Propert KJ, Hanno PM et al. A pilot clinical trial of oral pentosan polysulfate and oral hydroxyzine in patients with interstitial cystitis. J Urol 2003; 170 : 810.
286. Seshadri P, Emerson L, Morales A. Cimetidine in the treatment of interstitial cystitis. Urology 1994; 44 : 614.
287. Lewi HJ. Cimetidine in the treatment of interstitial cystitis. British Journal of Urology 1996; 77 : 28.
288. Lewi H. Medical therapy in interstitial cystitis: the essex experience. Urology 2001, 57 : 120.
289. Thilagarajah R, Witherow RO, Walker MM. Oral cimetidine gives effective symptom relief in painful bladder disease: a prospective, randomized, double-blind placebocontrolled trial. BJU Int 2001; 87 : 207.
290. Forsell T, Ruutu M, Isoniemi H et al. Cyclosporine in severe interstitial cystitis. J Urol 1996; 155 : 1591.
291. Sairanen J, Forsell T, Ruutu M. Long-term outcome of patients with interstitial cystitis treated with low dose cyclosporine A. J Urol 2004; 171 : 2138.
292. Sairanen J, Tammela TL, Leppilahti M et al. Cyclosporine A and pentosan polysulfate sodium for the treatment of interstitial cystitis: a randomized comparative study. J Urol 2005; 174 : 2235.
293. Sairanen J, Hotakainen K, Tammela TL et al. Urinary epidermal growth factor and interleukin-6 levels in patients with painful bladder syndrome/interstitial cystitis treated with cyclosporine or pentosan polysulfate sodium. Urology 2008; 71 : 630.
294. Ueda T, Tamaki M, Ogawa O et al. Improvement of interstitial cystitis symptoms and problems that developed during treatment with oral IPD-1151T. J Urol 2000; 164 : 1917.
295. Oravisto KJ, Alfthan OS. Treatment of interstitial cystitis with immunosuppression and chloroquine derivatives. Eur Urol 1976; 2 : 82.
296. Parsons CL. Bladder surface glycosaminoglycan: efficient mechanism of environmental adaptation. Urology 1986; 27 : 9.
297. Chiang G, Patra P, Letourneau R et al. Pentosanpolysulfate inhibits mast cell histamine secretion and intracellular calcium ion levels: an alternative explanation of its beneficial effect in interstitial cystitis. J Urol 2000; 164 : 2119.
298. Sadhukhan PC, Tchetgen MB, Rackley RR et al. Sodium pentosan polysulfate reduces urothelial responses to inflammatory stimuli via an indirect mechanism. J Urol 2002; 168 : 289.
299. Parsons CL, Schmidt JD, Pollen JJ. Successful treatment of interstitial cystitis with sodium pentosanpolysulfate. J Urol 1983; 130 : 51.
300. Parsons CL, Mulholland SG. Successful therapy of interstitial cystitis with pentosanpolysulfate. J Urol 1987; 138 : 513.
301. Holm-Bentzen M, Jacobsen F, Nerstrom B et al. A prospective double-blind clinically controlled multicenter trial of sodium pentosanpolysulfate in the treatment of interstitial cystitis and related painful bladder disease. J Urol 1987; 138 : 503.
302. Mulholland SG, Hanno P, Parsons CL et al. Pentosan polysulfate sodium for therapy of interstitial cystitis. A double-blind placebo-controlled clinical study. Urology 1990; 35 : 552.
303. Parsons CL, Benson G, Childs SJ et al. A quantitatively controlled method to study prospectively interstitial cystitis and demonstrate the efficacy of pentosanpolysulfate. J Urol 1993; 150 : 845.
304. Hanno PM. Analysis of long-term Elmiron therapy for interstitial cystitis. Urology 1997; 49 : 93.
305. Foster H. Nitric oxide and interstitial cystitis. Advances in Urology 1997; 10 : 1.
306. Smith SD, Wheeler M, Foster HE Jr et al. Improvement in interstitial cystitis symptom scores during treatment with oral L-arginine. J Urol 1997; 158 : 703.
307. Ehren I, Lundberg JO, Adolfsson J et al. Effects of L-arginine treatment on symptoms and bladder nitric oxide levels in patients with interstitial cystitis. Urology 1998; 52 : 1026.
308. Korting GE, Smith SD, Wheeler M et al. A randomized double-blind trial of oral L-arginine for treatment of interstitial cystitis. J Urol 1999; 161 : 558.
309. Cartledge JJ, Davies AM, Eardley I. Arandomized double-blind placebo-controlled crossover trial of the efficacy of L-arginine in the treatment of interstitial cystitis. BJU Int 2000; 85 : 421.
310. Katske F, Shoskes DA, Sender M et al. Treatment of interstitial cystitis with a quercetin supplement. Tech Urol 2001; 7 : 44.
311. Warren JW, Horne LM, Hebel JR et al. Pilot study of sequential oral antibiotics for the treatment of interstitial cystitis. J Urol 2000; 163 : 1685.
312. Burkhard FC, Blick N, Hochreiter WW et al. Urinary urgency and frequency, and chronic urethral and/or pelvic pain in females. Can doxycycline help? J Urol 2004; 172 : 232.
313. Maskell R. Broadening the concept of urinary tract infection. British Journal of Urology 1995; 76 : 2.
314. Moran PA, Dwyer PL, Carey MP et al. Oral methotrexate in the management of refractory interstitial cystitis. Aust N Z J Obstet Gynaecol 1999; 39 : 468.
315. Bouchelouche K, Nordling J, Hald T et al. Treatment of interstitial cystitis with montelukast, a leukotriene D(4) receptor antagonist. Urology 2001; 57 : 118.
316. Fleischmann J. Calcium channel antagonists in the treatment of interstitial cystitis. Urol Clin North Am 1994; 21 : 107.
317. Kelly JD, Young MR, Johnston SR et al. Clinical response to an oral prostaglandin analogue in patients with interstitial cystitis. Eur Urol 1998; 34 : 53.
318. Hanno PM, Buehler J, Wein AJ. Use of amitriptyline in the treatment of interstitial cystitis. J Urol 1989; 141 : 846.
319. Wilkins EG, Payne SR, Pead PJ et al. Interstitial cystitis and the urethral syndrome: a possible answer. Br J Urol 1989; 64 : 39.
320. Durier JL. The application of anti-anaerobic antibiotics to the treatment of female bladder dysfunctions. Neurourol Urodyn 1992; 11 : 418.
321. Walsh A. Benzydamine: a new weapon in the treatment of interstitial cystitis. Trans Am Assoc Genitourin Surg 1976; 68 : 43.
322. Walsh A. Interstitial cystitis. Observations on diagnosis and on treatment with anti-inflammatory drugs, particularly benzydamine. Eur Urol 1977; 3 : 216.
323. Dasgupta P, Sharma SD, Womack C et al. Cimetidine in painful bladder syndrome: a histopathological study. BJU Int 2001; 88 : 183.
324. Burkhard FC, Blick N, Hochreiter WW et al. Urinary urgency and frequency, and chronic urethral and/or pelvic pain in females. Can doxycycline help? J Urol 2004; 172 : 232.
325. Hertle L. The dual serotonin and noradrenaline reuptake inhibitor duloxetine for the treatment of interstitial cystitis: results of an observational study. J Urol 2007; 177 : 552.
326. Stone NN. Nalmefene in the treatment of interstitial cystitis. Urol Clin North Am 1994; 21 : 101.
327. Fleischmann JD, Huntley HN, Shingleton WB et al. Clinical and immunological response to nifedipine for the treatment of interstitial cystitis. J Urol 1991; 146 : 1235.
328. Nagaoka M, Tamaoki J, Gotoh S et al. [A case of Sjogren syndrome accompanied by interstitial cystitis and interstitial pneumonia improved by suplatast tosilate and prednisolone]. Arerugi 2003; 52 : 450.
329. van Duzen RE, Mustain R. Alphatocopherol in treatment of interstitial cystitis: preliminary report. J Urol 1951; 65 : 1033.
330. DeJuana CP, Everett JC Jr. Interstitial cystitis: experience and review of recent literature. Urology 1977; 10 : 325.
331. Ingelman-Sundberg A. Urge incontinence in women. Acta Obstet Gynecol Scand 1975; 54 : 153.
332. Kerr WS Jr. Interstitial cystitis: treatment by transurethral resection. J Urol 1971; 105 : 664.
333. Pool TL, Rives HF. Interstitial cystitis: Treatment with silver nitrate. Journal of Urology 1944; 51 : 520.
334. Mertz JH, Nourse MH, Wishard WN Jr. Use of clorpactin WCS 90 for relief of symptoms due to interstitial cystitis. Trans Am Assoc Genitourin Surg 1956; 48 : 86.
335. Messing EM, Freiha FS. Complication of Clorpactin WCS90 therapy for interstitial cystitis. Urology 1979; 13 : 389.
336. O’Connor VJ. Clorpactin WCS-90 in the treatment of interstitial cystitis. Q Bull Northwest Univ Med Sch 1955; 29 : 392.
337. Sokol JK. Treatment of interstitial cystitis with clorpactin. Postgrad Semin Am Urol Assoc North Cent 1957; 36 : 104.
338. Wishard WN Jr, Nourse MH, Mertz JH. Use of clorpactin WCS 90 for relief of symptoms due to interstitial cystitis. J Urol 1957; 77 : 420.
339. Peeker R, Haghsheno MA, Holmang S et al. Intravesical bacillus Calmette-Guerin and dimethyl sulfoxide for treatment of classic and nonulcer interstitial cystitis: a prospective, randomized double-blind study. J Urol 2000; 164 : 1912.
340. Perez-Marrero R, Emerson LE, Feltis JT. A controlled study of dimethyl sulfoxide in interstitial cystitis. J Urol 1988; 140 : 36.
341. Fowler JE Jr. Prospective study of intravesical dimethyl sulfoxide in treatment of suspected early interstitial cystitis. Urology 1981; 18 : 21.
342. Ghoniem GM, McBride D, Sood OP et al. Clinical experience with multiagent intravesical therapy in interstitial cystitis patients unresponsive to single-agenttherapy. World J Urol 1993; 11 : 178.
343. Nishimura M, Takano Y, Toshitani S. Systemic contact dermatitis medicamentosa occurring after intravesical dimethyl sulfoxide treatment for interstitial cystitis. Arch Dermatol 1988; 124 : 182.
344. Okamura K, Mizunaga M, Arima S et al. [The use of dimethyl sulfoxide in the treatment of intractable urinary frequency]. Hinyokika Kiyo 1985; 31 : 627.
345. Ruiz JL, Alonso M, Moreno B et al. [Dimethyl sulfoxide in the treatment of interstitial cystitis]. Actas Urol Esp 1991; 15 : 357.
346. Shirley SW, Stewart BH, Mirelman S. Dimethyl sulfoxide in treatment of inflammatory genitourinary disorders. Urology 1978; 11 : 215.
347. Sotolongo JR Jr, Swerdlow F, Schiff HI et al. Successful treatment of lupus erythematosus cystitis with DMSO. Urology 1984; 23 : 125.
348. Rossberger J, Fall M, Peeker R. Critical appraisal of dimethyl sulfoxide treatment for interstitial cystitis: discomfort, side-effects and treatment outcome. Scand J Urol Nephrol 2005; 39 : 73.
349. Sant GR. Intravesical 50% dimethyl sulfoxide (Rimso-50) in treatment of interstitial cystitis. Urology 1987; 29 : 17.
350. Rubin L, Mattis P. Dimethyl sulfoxide: lens changes in dogs during oral administration. Science 1966; 153 : 83.
351. Wood D, Wirth N. Changes in rabbit lenses following DMSO therapy. Ophthalmologica 1969; 158S: 488.
352. Melchior, D, Packer CS, Johnson TC et al. Dimethyl sulfoxide: does it change the functional properties of the bladder wall? J Urol 2003; 170 : 253.
353. Kuo HC. Urodynamic results of intravesical heparin therapy for women with frequency urgency syndrome and interstitial cystitis. J Formos Med Assoc 2001; 100 : 309.
354. Parsons CL, Housley T, Schmidt JD et al. Treatment of interstitial cystitis with intravesical heparin. Br J Urol 1994; 73 : 504.
355. Perez-Marrero R, Emerson LE, Maharajh DO et al. Prolongation of response to DMSO by heparin maintenance. Urology 1993; 41 (suppl): 64.
356. Parsons CL. Successful downregulation of bladder sensory nerves with combination of heparin and alkalinized lidocaine in patients with interstitial cystitis. Urology 2005; 65 : 45.
357. Iavazzo C, Athanasiou S, Pitsouni E et al. Hyaluronic Acid: An Effective Alternative Treatment of Interstitial Cystitis, Recurrent Urinary Tract Infections, and Hemorrhagic Cystitis? Eur Urol 2007;.
358. Kallestrup EB, Jorgensen SS, Nordling J et al. Treatment of interstitial cystitis with Cystistat: a hyaluronic acid product. Scand J Urol Nephrol 2005; 39 : 143.
359. Leppilahti M, Hellstrom P, Tammela TL. Effect of diagnostic hydrodistension and four intravesical hyaluronic acid instillations on bladder ICAM-1 intensity and association of ICAM-1 intensity with clinical response in patients with interstitial cystitis. Urology 2002; 60 : 46.
360. Morales A, Emerson L, Nickel JC et al. Intravesical hyaluronic acid in the treatment of refractory interstitial cystitis. J Urol 1996; 156 : 45.
361. Morales A, Emerson L, Nickel JC. Intravesical hyaluronic acid in the treatment of refractory interstitial cystitis. Urology 1997; 49 : 111.
362. Porru D, Campus G, Tudino D et al. Results of treatment of refractory interstitial cystitis with intravesical hyaluronic acid. Urol Int 1997; 59 : 26.
363. Steinhoff G, Ittah B, Rowan S. The efficacy of chondroitin sulfate 0.2% in treating interstitial cystitis. Can J Urol 2002; 9 : 1454.
364. Porru D, Cervigni M, Nasta L et al. Results of endovesical hyaluronic acid/chondroitin sulfate in the treatment of Interstitial Cystitis/Painful Bladder Syndrome. Rev Recent Clin Trials 2008; 3 : 126.
365. Bade JJ, Laseur M, Nieuwenburg A et al. A placebo-controlled study of intravesical pentosanpolysulphate for the treatment of interstitial cystitis. Br J Urol 1997; 79 : 168.
366. Davis EL, El K Sr, Talbott EO et al. Safety and efficacy of the use of intravesical and oral pentosan polysulfate sodium for interstitial cystitis: a randomized double-blind clinical trial. J Urol 2008; 179 : 177.
367. Apostolidis A, Gonzales GE, Fowler CJ. Effect of intravesical Resiniferatoxin (RTX) on lower urinary tract symptoms, urodynamic parameters, and quality of life of patients with urodynamic increased bladder sensation. Eur Urol 2006; 50 : 1299.
368. Chen TY, Corcos J, Camel M et al. Prospective, randomized, double-blind study of safety and tolerability of intravesical resiniferatoxin (RTX) in interstitial cystitis (IC). Int Urogynecol J Pelvic Floor Dysfunct 2005; 16 : 293.
369. Lazzeri M, Spinelli M, Beneforti P et al. Intravesical infusion of resiniferatoxin by a temporary in situ drug delivery system to treat interstitial cystitis: a pilot study. Eur Urol 2004; 45 : 98.
370. Peng CH, Kuo HC. Multiple intravesical instillations of low-dose resiniferatoxin in the treatment of refractory interstitial cystitis. Urol Int 2007; 78 : 78.
371. Fagerli J, Fraser MO, deGroat WC et al. Intravesical capsaicin for the treatment of interstitial cystitis: a pilot study. Can J Urol 1999; 6 : 737.
372. Payne CK, Mosbaugh PG, Forrest JB et al. Intravesical resiniferatoxin for the treatment of interstitial cystitis: a randomized, double-blind, placebo controlled trial. J Urol 2005; 173 : 1590.
373. Zeidman EJ, Helfrick B, Pollard C et al. Bacillus Calmette-Guerin immunotherapy for refractory interstitial cystitis. Urology 1994; 43 : 121.
374. Peters K, Diokno A, Steinert B et al. The efficacy of intravesical Tice strain bacillus Calmette-Guerin in the treatment of interstitial cystitis: a double-blind, prospective, placebo controlled trial. J Urol 1997; 157 : 2090.
375. Peters KM, Diokno AC, Steinert BW et al. The efficacy of intravesical bacillus Calmette-Guerin in the treatment of interstitial cystitis: long-term followup. J Urol 1998; 159 : 1483.
376. Mayer R, Propert KJ, Peters KM et al. A randomized controlled trial of intravesical bacillus calmette-guerin for treatment refractory interstitial cystitis. J Urol 2005, 173 : 1186.
377. Barbalias GA, Liatsikos EN, Athanasopoulos A et al. Interstitial cystitis: bladder training with intravesical oxybutynin. J Urol 2000; 163 : 1818.
378. Gurpinar T, Wong HY, Griffith DP. Electromotive administration of intravesical lidocaine in patients with interstitial cystitis. J Endourol 1996; 10 : 443.
379. Riedl CR, Knoll M, Plas E et al. Electromotive drug administration and hydrodistention for the treatment of interstitial cystitis. J Endourol 1998; 12 : 269.
380. Riedl CR, Knoll M, Plas E et al. Intravesical electromotive drug administration for the treatment of non-infectious chronic cystitis. Int Urogynecol J Pelvic Floor Dysfunct 1997; 8 : 134.
381. Rosamilia A, Dwyer PL, Gibson J. Electromotive drug administration of lidocaine and dexamethasone followed by cystodistension in women with interstitial cystitis. Int Urogynecol J Pelvic Floor Dysfunct 1997; 8 : 142.
382. Asklin B, Cassuto J. Intravesical lidocaine in severe interstitial cystitis. Case report. Scand J Urol Nephrol 1989; 23 : 311.
383. Giannakopoulos X, Champilomatos P. Chronic interstitial cystitis. Successful treatment with intravesical idocaine. Arch Ital Urol Nefrol Androl 1992; 64 : 337.
384. Henry R, Patterson L, Avery N et al. Absorption of alkalized intravesical lidocaine in normal and inflamed bladders: a simple method for improving bladder anesthesia. J Urol 2001; 165 : 1900.
385. Welk BK, Teichman JM. Dyspareunia response in patients with interstitial cystitis treated with intravesical lidocaine, bicarbonate, and heparin. Urology 2008; 71 : 67.
386. Chuang YC, Yoshimura N, Huang CC et al. Intravesical botulinum toxin a administration produces analgesia against acetic acid induced bladder pain responses in rats. J Urol 2004; 172 : 1529.
387. Smith CP, Radziszewski P, Borkowski A et al. Botulinum toxin a has antinociceptive effects in treating interstitial cystitis. Urology 2004; 64 : 871.
388. Giannantoni A, Porena M, Costantini E et al. Botulinum A toxin intravesical injection in patients with painful bladder syndrome: 1-year followup. J Urol 2008; 179 : 1031.
389. Tanagho EA, Schmidt RA, Orvis BR. Neural stimulation for control of voiding dysfunction: a preliminary report in 22 patients with serious neuropathic voiding disorders. J Urol 1989; 142 : 340.
390. Zermann DH, Weirich T, Wunderlich H et al. Sacral nerve stimulation for pain relief in interstitial cystitis. Urol Int 2000; 65 : 120.
391. Maher CF, Carey MP, Dwyer PL et al. Percutaneous sacral nerve root neuromodulation for intractable interstitial cystitis. J Urol 2001; 165 : 884.
392. Comiter CV. Sacral neuromodulation for the symptomatic treatment of refractory interstitial cystitis: a prospective study. J Urol 2003; 169 : 1369.
393. Whitmore KE, Payne CK, Diokno AC et al. Sacral neuromodulation in patients with interstitial cystitis: a multicenter clinical trial. Int Urogynecol J Pelvic Floor Dysfunct 2003; 14 : 305.
394. Peters KM, Konstandt D. Sacral neuromodulation decreases narcotic requirements in refractory interstitial cystitis. BJU Int 2004; 93 : 777.
395. Elhilali MM, Khaled SM, Kashiwabara T et al. Sacral neuromodulation: long-term experience of one center. Urology 2005; 65 : 1114.
396. Zabihi N, Mourtzinos A, Maher MG et al. Short-term results of bilateral S2-S4 sacral neuro-modulation for the treatment of refractory interstitial cystitis, painful baldder syndrome, and chronic pelvic pain. Int Urogynecol J Pelvic Floor Dysfunct 2008; 19 : 553.
397. Melzack R. The McGill pain questionnaire: major properties and scoring methods. Pain 1975; 1 : 277.
398. Melzack R. The short-form McGill pain questionnaire. Pain 1987; 30 : 191.
399. Dworkin RH, Turk DC, Wyrwich KW et al. Interpreting the clinical importance of treatment outcomes in chronic pain clinical trials: IMMPACT recommendations. J Pain 2008; 9 : 105.
400. Milsom I, Andersch B. Effect of ibuprofen, naproxen sodium and paracetamol on intrauterine pressure and menstrual pain in dysmenorrhoea. Br J Obstet Gynaecol 1984; 91 : 1129.
401. Zhang W, Li P. Efficacy of minor analgesics in primary dysmenorrhoea: a systemic review. Br J Obstet Gynaecol 1998; 105 : 780.
402. Gilroy D, Tomlinson A, Willoughby D. Differential effects of inhibitors of cyclooxygenase (cyclooxygenase 1 and cyclooxygenase 2) in acute inflammation. Eur J Clin Pharmacol 1998; 355 : 211.
403. Gilroy D, Colville-Nash P, Willis D et al. Inducible cyclooxygenase may have anti-inflammatory properties. Nat Med 1999; 5 : 698.
404. Colville-Nash P, Gilroy D. Cox-2 and the cyclopentenone prostaglandins - a new chapter in the book of inflammation? Prostaglandins Other Lipid Mediat 2000; 62 : 33.
405. Futaki N, Takahashi S, Kitagawa K et al. Selective inhibition of cyclooxygenase-2 by NS-398 in endotoxin shock rats in vivo. Inflamm res 1997; 46 : 496.
406. Jones S, Power I. Postoperative NSAIDs and Cox - 2 inhibitors: cardiovascular risks and benefits. Br J Anaesth 2005; 95 : 281.
407. Furniss L. Nonsteroidal anti-inflammatory agents in the treatment of primary dysmenorrhea. Clin Pharmacol Ther 1982; 1 : 327.
408. Fall M, Baranowski A, Fowler CJ et al. EAU guidelines on chronic pelvic pain. Eur Urol 2004; 46 : 681.
409. Christie M, Vaughan C, Ingram S. NSAIDs and 5 - lipoxygenase inhibitors act synergistically in brain via arachidonic acid metabolism. Inflamm res 1999; 48 : 1.
410. McQuay H. Opioids in pain management. Lancet 1999; 353 : 2229.
411. Hewitt D. The use of NMDA-receptor antagonists in the treatment of chronic pain. Clin J Pain 2000; 16: S73.
412. Radbruch L, Grond S, Lehmann K. A risk-benefit assessment of tramadol in the management of pain. Drug Safety1996; 15 : 8.
413. Sagata K, Minami K, Yanagihara N et al. Tramadol inhibits norepinephrine transporter function at desipramine-binding sites in cultured bovine adrenal medullary cells. Anesth Analg 2002; 94 : 901.
414. Desmeules J, Piguet V, Collart L et al. Contribution of monoaminergic modulation to the analgesic effect of tramadol. Br J Clin Pharmacol 1996; 41 : 7.
415. McQuay H. A systematic review of antidepressants in neuro
Štítky
Dětská urologie Urologie
Článek Úvodní slovo
Článek vyšel v časopiseUrologické listy
Nejčtenější tento týden
2010 Číslo 3- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Nitrofurantoin s řízeným uvolňováním: osvědčená účinnost, lepší snášenlivost a méně tablet při akutní cystitidě
- Nostiriazyn – spolehlivá 1. volba u nekomplikovaných infekcí močových cest
- Prevence opakovaných infekcí močových cest s využitím přípravku Uro-Vaxom
- Infekce močových cest u dospělých – mezery v současných guidelines a doporučení pro klinickou praxi
-
Všechny články tohoto čísla
- Změny v řešení chronické prostatitidy/syndromu chronické pánevní bolesti
- Syndrom bolesti v močovém měchýři
- Úvodní slovo
- Chronická pánevní bolest (CPPS): anatomické parametry, patofyziologické mechanizmy, nejednoznačné onemocnění, fenomén chronického onemocnění. Syndrom bolestivého močového měchýře
- Syndrom chronické pánevní bolesti a současné možnosti léčby
- Bladder pain syndrome – současná terminologie, diagnostika a léčba
- Nové poznatky a kontroverzní otázky při léčbě hyperaktivního močového měchýře (OAB)
- Hyperaktivní močový měchýř u dětí a dospělých
- Role sakrální neuromodulace v urologické praxi
- Guidelines EAU pro léčbu chronické pánevní bolesti
- Urologické listy
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Syndrom chronické pánevní bolesti a současné možnosti léčby
- Syndrom bolesti v močovém měchýři
- Změny v řešení chronické prostatitidy/syndromu chronické pánevní bolesti
- Hyperaktivní močový měchýř u dětí a dospělých
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



