-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Nykturie: diagnóza, klasifikace a léčba
Nykturia: diagnosis, classification and treatment
One of the most common reasons for interrupted sleep in the general adult population is nocturia – waking (at least once) during the night to urinate. The etiology of nocturia falls into five broad categories: a) nocturnal polyuria (NP); b) low nocturnal bladder capacity (NBC) despite normal global bladder capacity; c) diminished global bladder capacity; d) mixed (a combination of NP and low bladder capacity); e) global polyuria. These categories are derived from the 24 hour voiding diary wherein each voided volume and its corresponding time is entered. Thus, the etiology of nocturia is multifactorial and often unrelated to an underlying urologic condition. Various studies have shown cause-specific therapy to decrease the severity of nocturia, although further studies are needed to improve outcomes and maximize safety of treatment.
Key words:
nocturia, voiding diary, polyuria, bladder capacity
Autoři: J. P. Weiss; A. C. Weinberg; C. L. Lee; J. G. Blavais
Vyšlo v časopise: Urol List 2008; 6(1): 12-19
Souhrn
Jedním z nejčastějších důvodů přerušovaného spánku v běžné dospělé populaci je nykturie – buzení se (nejméně jednou) během noci kvůli močení. Etiologie nykturie se dělí do pěti základních kategorií: a) noční polyurie (nocturnal polyuria – NP); b) nízká noční kapacita měchýře (nocturnal bladder capacity – NBC) v protikladu s normální celkovou kapacitou měchýře; c) snížená celková kapacita měchýře; d) smíšená etiologie (kombinace NP a nízké kapacity měchýře); e) globální polyurie. Uvedené kategorie jsou odvozeny z 24hodinového mikčního deníku, do kterého se zaznamenává množství moči a čas močení. Etiologie nykturie je tudíž multifaktoriální a často není podmíněna žádným základním urologickým stavem. V různých studiích bylo prokázáno, že kauzální terapie snižuje závažnost nykturie, pro dosažení lepších výsledků a maximální bezpečnosti léčby jsou však nezbytné další studie.
Klíčová slova:
nykturie, mikční diář, polyurie, kapacita močového měchýřeÚVOD
Jednou z nejčastějších příčin přerušení spánku během noci je u zdravé dospělé populace nykturie – nutnost jít (alespoň jednou) během noci močit [1]. Spánek je nezbytný pro udržení našeho fyzického i psychického stavu. Obecně se uvádí, že dospělý člověk potřebuje 7–8 hodin spánku a že dostatek spánku má posilňující vliv na lidský organizmus. Nedostatečný nebo přerušovaný spánek obvykle vede k ospalosti během dne, snižuje motivaci a výkonnost v zaměstnání, způsobuje fyzické a psychické poruchy, zejména depresi a poruchy nálady [2-5].
Dánská studie zkoumající pacienty s nykturií prokázala, že dvě třetiny pacientů uvádějí nucení močit jako příčinu přerušení spánku [6], nizozemská studie uvádí, že nykturie představovala nejčastější příčinu přerušení spánku u 705 pacientů [7]. Studie zahrnující ženy před a po menopauze prokázala, že ženy, které jdou 3krát nebo častěji během noci močit, trpí denní ospalostí 3krát častěji než ženy, které se během noci nebudí [8]. Tyto ženy jsou navíc v celkově horším zdravotním stavu a potřebují více dnů pracovní neschopnosti.
Většina pacientů trpících nykturií jsou lidé staršího věku, kteří mají vyšší riziko vzniku vážných zdravotních potíží. Toto riziko je zapříčiněno tím, že nykturie způsobuje únavu opakovaným přerušováním spánku. Pacienti tak mají vyšší pravděpodobnost úrazu způsobeného pádem [9]. Ve studii srovnávající incidenci nočních pádů u starších lidí bylo prokázáno, že osoby trpící nykturií mají několikanásobně vyšší riziko pádu. Toto riziko se zvyšuje z 10 % na 21 % při 2 nebo více příhodách močení během noci [10]. Nykturie dále souvisí s 1,8násobným zvýšením rizika fraktury kyčle, což představuje velmi závažný důsledek již tak nepříjemného stavu. Muži, kteří jsou nuceni vstát více než 3krát za noc, mají 2násobně vyšší mortalitu než pacienti s nižším počtem příhod nykturie [11].
Sugaya et al prokázali, že pokud starší pacienti po dobu 8 týdnů absolvovali 4–5krát týdně 30minutovou procházku, bylo u nich zaznamenáno zvýšení prahové hodnoty objemu močového měchýře a zároveň 1,4násobné snížení epizod nykturie (z 3,3 ±0,7 na 1,9 ±0,8krát, p < 0,001) [12].
Velký počet pacientů s nykturií, zejména starší muži, trpí i dalšími symptomy dolních cest močových (LUTS), jako jsou například frekvence, slabý proud moči, urgence a inkontinence. U žen jsou tyto symptomy často přičítány stárnutí, následkům porodu nebo pouze tomu, „že jsou ženami“. U mužů jsou tyto symptomy často připisovány benigní prostatické obstrukci (BPO). Průzkum zahrnující 19 165 mužů a žen (> 18 let) prováděný v několika evropských zemích prokázal, že nykturie představuje nejvíce prevalentní symptom z LUTS [7].
Mnoho pacientů trpících nykturií si během večera odpírá (i za cenu žízně) příjem tekutin, aby omezili počet nočních příhod močení [8,13,14]. Farmakoterapeutická léčba nykturie obvykle spočívá v léčbě nestabilního detruzoru nebo obstrukce výtoku z močového měchýře. Léčba může selhat, i když je zaměřena na obě tyto příčiny, protože k nykturii mohou přispívat i další stavy.
K patologickým stavům zapříčiňujícím nykturii patří kardiovaskulární onemocnění, diabetes mellitus a insipidus, obstrukce dolních cest močových a buzení z dalších důvodů, jako jsou například úzkost nebo primární poruchy spánku [2,15,16]. Mezi behaviorální a environmentální faktory přispívající ke vzniku nykturie se řadí aplikace diuretik, konzumace kofeinu, alkoholu nebo velký příjem tekutin před usnutím [9]. Také onemocnění prostaty a neurogenní nebo hyperaktivní měchýř přispívají k častému nucení močit během noci [9,16,17]. Nykturie může dále vznikat následkem mozkové mrtvice, městnavého selhání srdce, periferního otoku (např. žilní nedostatečnosti nebo nefritického syndromu) a myeloneuropatie vznikající sekundárně k onemocnění obratlového disku nebo spondylóze [18]. Fitzgerald et al zkoumali dopad nykturie na fyzický a psychický stav pacientů: U pacientů zařazených do studie byla prokázána vyšší incidence deprese a úzkosti a celkově horší spokojenost s každodenním životem [19]. Podobná analýza byla užita pro hodnocení vlivu nykturie na celkový fyzický stav pacientů, a zejména na kvalitu jejich života: fyziologické funkce, pohyblivost a omezení způsobené fyzickým stavem. Skóre bylo vyjádřeno pomocí stupnice, která prokázala, že pacienti trpící nykturií měli výrazně nižší skóre než pacienti bez nykturie [19].
Etiologie nykturie spadá do pěti obsáhlých kategorií:
- a. noční polyurie (NP)
- b. nízká kapacita močového měchýře během noci (NBC) navzdory normální celkové kapacitě měchýře
- c. snížená celková kapacita močového měchýře
- d. smíšená (kombinace NP a nízké kapacity močového měchýře)
- e. celková polyurie
Tyto kategorie byly vytvořeny na základě 24hodinového mikčního diáře, který zahrnuje čas a objem všech epizod močení. Algoritmus pro hodnocení nykturie je uveden v obr 1.
Obr. 1. Vývojový diagram pro hodnocení nykturie. 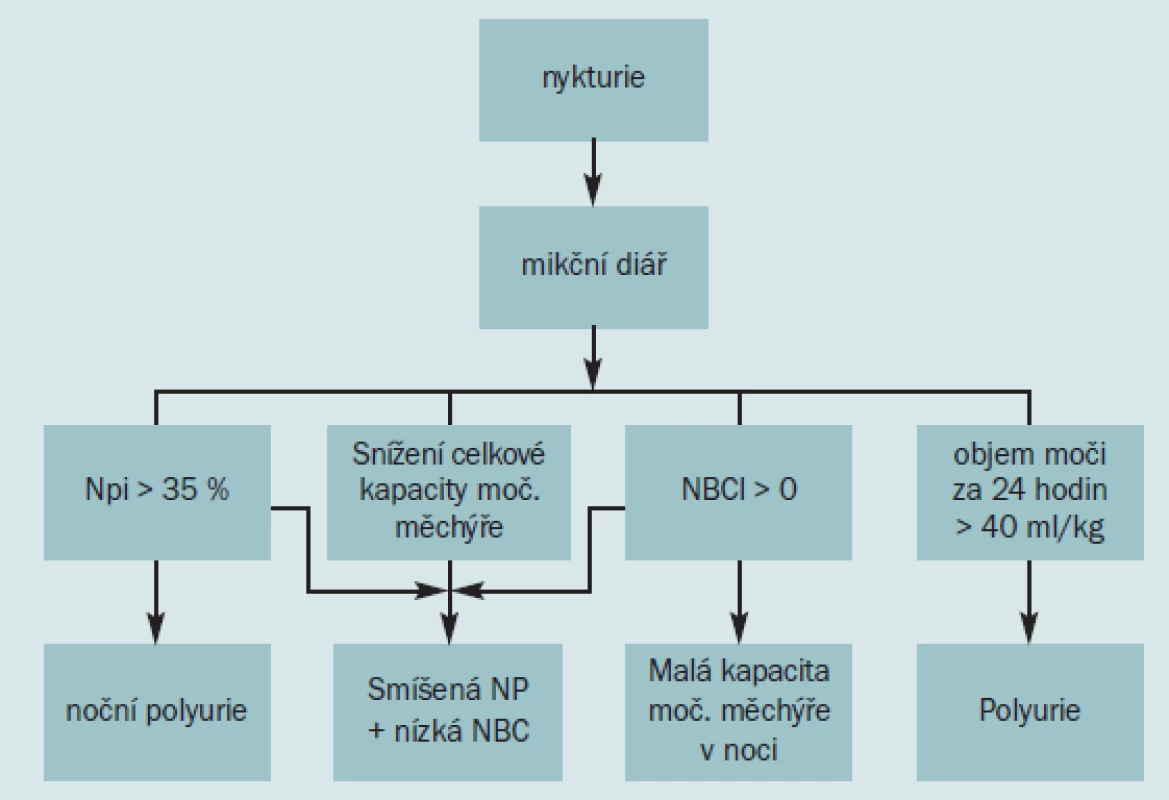
Přestože léčba onemocnění a symptomů obvykle pokulhává za schopností tato onemocnění diagnostikovat, objevují se postupně – na základě publikace řady randomizovaných, placebem kontrolovaných studií – nové možnosti léčby nykturie. Tento článek uvádí postup pro léčbu nykturie v závislosti na přesné klasifikaci onemocnění, která byla provedena na základě specifických symptomů vztažených k patofyziologii.
DEFINICE NYKTURIE
Mezinárodní společnost pro inkontinenci (International Continence Society – ICS) uvádí, že nykturii předchází spánek a spánek po ní také následuje [1]. Močení v průběhu noci, které je vyvoláno jinou příčinou než probuzení z důvodu nucení močit, se za nykturii nepovažuje. Z praktického hlediska je však velmi obtížné od sebe skutečnou nykturii a „močení pro pocit pohodlí“ odlišit. Většina studií publikovaných v literatuře zabývajících se nykturií tedy ve skutečnosti zahrnuje noční močení z rozličných příčin – pokud močení spánek předchází a pokud po něm také následuje spánek.
Tato definice vyvolává řadu vědeckých otázek. Kupříkladu, jak definovat dobu spánku? Délka spánku se u jednotlivých osob liší, za průměr však lze považovat 8 hodin za noc [20]. Délka spánku může ovlivnit hodnocení nykturie, neboť počet příhod nykturie závisí zejména na tom, jak dlouho osoba spí. Další otázka se týká příčiny močení: je třeba rozlišit, zda se pacient budí kvůli potřebě močit, nebo jde močit, poté co se probudil z jiného důvodu. Většina pacientů ve studii zabývající se nykturií byla sice probuzena potřebou močit, někteří pacienti se však probudili kvůli pocitu žízně, nepříjemné teplotě, hluku, obavám, bolestem nebo dalším podnětům [6].
EPIDEMIOLOGIE A STUPEŇ NEPŘÍJEMNOSTI NYKTURIE
Prevalence 2 nebo více příhod nykturie se v různých studiích založených na populaci zahrnující dospělé jedince všech věkových kategorií pohybuje v rozmezí od 11 % do 20 % [16,21–23]. Odhaduje se, že 38–60 % mužů a 36–55 % žen močí alespoň jednou za noc [21–23].
Americká studie zabývající se nykturií studovala 4 351 mužů a žen v průměrném věku 45,8 let. 31 % respondentů uvedlo, že močí alespoň 1krát za noc, 14,2 % minimálně 2krát za noc a 5,4 % častěji než 2krát za noc. Spolu se zvyšujícím se počtem příhod nykturie se zvyšoval stupeň její nepříjemnosti a zhoršovala se kvalita spánku [21]. Odborníci účastnící se Evropského urologického kongresu uvedli, že 63 % pacientů považuje nykturii za nejnepříjemnější symptom spojený s močením, protože narušuje kvalitu spánku, 45 % souhlasilo, že nerušený spánek by měl představovat klíčový faktor při hledání léčby nespavosti [7].
Holandská studie provedená v roce 2006 prokázala, že zvyšující se frekvence močení souvisela s vyšším stupněm obtěžování tímto příznakem [17]. Schatzl et al zaznamenali, že 66,9 % z 1 247 respondentů ženského pohlaví a 62,2 % z 1 221 respondentů mužského pohlaví uvedlo, že nykturie má negativní dopad na kvalitu jejich života [23]. Další dánská studie odhalila, že starší pacienty nykturie obtěžuje méně než pacienty mladší [6].
Některé studie uvádějí, že ženy mají vyšší pravděpodobnost vzniku nykturie než muži, jiné studie neshledaly v prevalenci nykturie mezi oběma pohlavími žádné rozdíly [23,24]. Finská studie prokázala, že prevalence nykturie je vyšší u mladých žen než u mužů stejné věku. Naopak starší muži měli vyšší pravděpodobnost vzniku nykturie než starší ženy [24]. Studie z roku 2007 zahrnující 1 872 obyvatel Bostonu prokázala odlišnosti týkající se prevalence nykturie s ohledem na rasu a etnikum – nejvyšší prevalence byla zaznamenána u afroameričanů a nejnižší prevalence u bělochů (38,5 % vs. 23,2 %, p < 0,001) [19]. Bez ohledu na pohlaví, etnikum i rasu se prevalence nykturie zvyšuje spolu s přibývajícím věkem [16,21–23].
Nedávno provedená studie založená na populaci hodnotila vliv teplotních změn v průběhu roku na nykturii. Yoshimura et al uvedli, že nykturie se vyskytovala častěji v zimních než v letních měsících (poměr šancí 1,40, 95 % CI 1,14–1,73, p = 0,0012).
Během zimních měsíců dochází ke zvýšení centrálního objemu krve způsobeného vazokonstrikcí cév končetin, což způsobuje zvýšení napětí stěny levé síně. Srdce reaguje uvolněním síňového natriuretického peptidu, který způsobuje supresi sytému renin-angiotenzin, pokles tvorby aldotestosteronu a zvýšení clearance volné vody vedoucí k diuréze [25].
HODNOCENÍ NYKTURIE
Pacienti si u lékaře obvykle stěžují přímo na nykturii nebo uvádějí nepřímé symptomy nykturie, jako jsou například nespavost, ospalost v průběhu dne nebo související somatická onemocnění. Vyšetření nykturie je zahájeno odebráním cílené anamnézy a fyzikálním vyšetřením, které zahrnuje otázky týkající se spánku, potíží s močením, příjmu tekutin, srdečních problémů, farmakoterapie, dřívější operace dolních cest močových a dalších komorbidit, jež by mohly přispívat ke zvýšenému výdeji moči během noci, hyperaktivitě detruzoru nebo senzorické urgenci. Rozhodující význam má vyplnění tabulky zaznamenávající frekvenci/objem močení (FVC), nazývané též jako mikční diář. Mikční diář zahrnuje dobu a objem každého močení, délku spánku a počet nočních vstávání během 24–72 hodinového intervalu. Pacient/ka obdrží pokyn zapisovat si svůj obvyklý den a uvést, zda noční záznamy představují normální cyklus spánku [1,26]. Ukázky mikčního diáře jsou uvedeny u kazuistiky ve schématu 6.
Na základě mikčního diáře je pomocí několika jednoduchých rovnic u pacienta diagnostikována NP, snížená kapacita močového měchýře během noci nebo snížená celková kapacita močového měchýře, smíšená porucha nebo polyurie (tab. 1). Noční objem moči (NUV) představuje objem vymočený během noci. Zahrnuje i první ranní močení, neboť tato moč byla vyloučena ledvinami během pacientova spánku. První ranní močení je však považováno za normální denní mikční příhodu a nemělo by být zahrnuto do součtu příhod nočních močení. Maximální vymočený objem (MVV) je definován jako největší objem moči vymočený během 24 hodin. Index nykturie (Ni) představuje podíl NUV a MVV [27]. V případě, že je Ni > 1, přesahuje noční objem moči maximální kapacitu močového měchýře, a proto dochází k nykturii (případně enuréza, pokud se pacient neprobudí). Rembratt et al provedli analýzu indexu nykturie u pacientů trpících nykturií a u osob bez nykturie a získali hodnotu Ni = 2,1 u pacientů trpících nykturií a Ni = 1,0 u ostatních osob. Z jejich výsledků vyplývá, že nejzávažnější příčinu nykturie představuje rozdíl mezi objemem vymočené moči a schopností močového měchýře udržet adekvátní objem během spánku [28]. Zvýšení Ni může být způsobeno NP, sníženou kapacitou močového měchýře nebo oběma proměnnými. Pacient s nižší kapacitou močového měchýře během noci může samozřejmě mít i nižší celkovou kapacitu měchýře. Pacient, který vymočí během dne i noci nižší objem moči tedy pravděpodobně během noci vytvoří více moči, než je jeho močový měchýř schopen pojmout, bez ohledu na délku spánku. Nykturie je u těchto pacientů nevyhnutelným důsledkem.
Tab. 1. Vzorce pro hodnocení nykturie. 
NOČNÍ POLYURIE
NP představuje zvýšenou tvorbu moči během noci, která je vyvážena nižší tvorbou moči během dne, čímž je zachován normální objem moči vymočený v průběhu 24 hodin [14]. Index noční polyurie (NPi) je definován jako podíl NUV a objemu moči vymočeného za 24 hodin. Za normálních okolností se moč tvoří v cirkadiánním rytmu, který závisí na věku pacienta: u mladých lidí (< 25 let) je průměrná hodnota NPi = 14 %, zatímco u starších lidí (> 65 let) je průměrná hodnota NPi = 34 % [29]. K NP dochází v případě, že NUV tvoří více než 35 % z celkové produkce moči za 24 hodin. NP se tedy vyskytuje i v případě, že se 24 hodin tvorba moči pohybuje v normálním rozmezí a NPi je vyšší než 0,35. Lékaři užívají i některé další definice NP. Tyto definice zahrnují NUV > 6,4 ml/kg a noční výdej moči ≥ 0,9 ml/min. Příklad zápisu do mikčního diáře a jeho analýza je uvedena na obr. 2.
Obr. 2. Příklad analýzy mikčního diáře u pacienta s noční polyurií. 
Noční polyurie může být sekundárním projevem řady dalších faktorů, jako je například městnavé selhání srdce, diabetes mellitus, obstrukční spánková apnoe, cerebrovaskulární příhoda, periferní otok nebo příjem tekutin či diuretik před spánkem (tab. 2). Postup v takovýchto případech zahrnuje odebrání anamnézy, fyzikální a laboratorní vyšetření cílené na hodnocení symptomů a příznaků těchto stavů.
V některých případech bohužel nykturie přetrvává a u mnoha pacientů nejsou identifikována žádná léčitelná onemocnění. U pacientů s městnavým onemocněním srdce nebo periferním otokem může nošení kompresních punčoch pomoci předcházet nahromadění tekutiny a přispět ke snížení nočního výdeje moči. Odpolední odpočinek s nohama ve zvýšené poloze může simulovat spánek v průběhu dne a přispět ke snížení výdeje tekutin, který by byl jinak během normální doby spánku nevyhnutelný. V případě otoku nohou nebo presakrální oblasti mohou diuretika pomoci zmenšit tento třetí prostor. Účinek prakticky všech typů diuretik nastupuje během 2 hodin po aplikaci, a proto je nutné je užívat v pozdním odpoledni nebo začátkem večera; mohou totiž vyvolat NP, pokud jsou podávána před spánkem.
Výdej moči během noci obvykle klesá. Tento cirkadiánní rytmus zřejmě úzce souvisí s odpovídajícím zvýšením sekrece antidiuretického hormonu (ADH) během spánku. Vzhledem k tomu, že ADH zvyšuje resorpci vody z renálních tubulů, způsobuje vyšší koncentrace ADH během noci tvorbu menšího objemu koncentrované moči. Hladina ADH v plazmě je často u starších osob s nykturií nedetekovatelná a ukazuje na příčinný vztah či souvislost mezi sekrecí ADH a NP [30]. Cirkadiánní rytmus sekrece ADH může být ovlivněn také cerebrovaskulárními příhodami. Léze centrálního nervového systému (CNS) způsobené CVA mohou zasahovat do hypotalamo - hypofyzární osy; následkem je pak snížení ADH cirkadiánního rytmu [31]. Diuréza vyvolaná inhibicí účinku ADH na úrovni ledvin může být také způsobena prostaglandinem E-2, natriuretickým peptidem, hyperkalcemií, hypokalemií, lithiem a tetracykliny.
Nedávno publikovaný článek Graugaard - Jensena et al uvádí pečlivě provedenou domácí a klinickou studii proměnných podílejících se na vzniku nykturie u 18 zdravých starších dobrovolníků mužského pohlaví (55–73, průměr 61 let). Studovaná populace byla neobvyklá tím, že muži trpěli pouze občasnou nykturií a nykturie nepředstavovala symptom, který by pacienti uváděli jako největší obtíž. Můžeme se tedy domnívat, že údaje této studie se vztahují k etiologii nykturie nezpůsobené kardiovaskulárními, renálními, endokrinními či urologickými onemocněními. Údaje mikčního diáře byly srovnávány se změnami aldosteronu, angiotenzinu II, natriuretického peptidu a arginin vazopresinu (AVP) ve dvou sezeních. Klíčovým zjištěním byla hodnota NUV = 9,6 ml/kg tělesné hmotnosti během noci, kdy docházelo k nykturii (NUV/24 hod objem = 37 %) vs. NUV = 5,2 ml/kg tělesné hmotnosti během noci, kdy k nykturii nedocházelo (NUV/24 hod objem = 24 %). V klinické studii byl poměr denního/nočního výdeje moči 1,8 během noci, kdy docházelo k nykturii, a 2,8 během noci, kdy k nykturii nedocházelo. Během noci, kdy k nykturii docházelo, NUV přesáhl maximální kapacitu močového měchýře o 48 %, zatímco během noci, kdy k nykturii nedocházelo, tvořil NUV pouze 80 % maximální kapacity močového měchýře. Sporadickou nykturii u této populace zdravých mužů lze tedy připisovat nadměrné tvorbě moči během noci přesahující kapacitu močového měchýře [32].
Autoři této studie se domnívají, že patofyziologie nykturie souvisí se zvýšením krevního tlaku a méně výraznými cirkadiánními rozdíly (nižší rychlost sekrece) AVP během noci, kdy dochází k nykturii, než během noci bez nykturie, navzdory zjištění, že absolutní hodnoty AVP v séru během spánku jsou u pacientů trpících nykturií i u osob bez nykturie srovnatelné. Zajímavé je zjištění, že u dalších zkoumaných hormonů byly pozorovány normální cirkadiánní rozdíly, ať se jednalo o pacienty s nykturií, nebo o zdravé jedince. Tento závěr se v dřívějších studiích nepodařilo přesvědčivě prokázat [33]. V nedávné době provedená studie zahrnující pacienty s NP a závažnou nykturií tyto výsledky potvrdila. Indexy NP u těchto pacientů úzce souvisely s celkovým arteriálním krevním tlakem. U 86 % pacientů byl pozorován méně výrazný nárůst noční hladiny AVP [34].
LÉČBA NOČNÍ POLYURIE
Exogenní aplikace antidiuretického agens desmopresinu představuje jednu z nejlépe popsaných metod léčby nykturie [11]. V několika randomizovaných studiích bylo prokázáno, že tento analog AVP představuje účinnou a dobře snášenou léčebnou modalitu. Aplikace desmopresinu vedla v těchto studiích ke snížení NUV u dospělých osob trpících nykturií. Toto snížení bylo nejvýznamnější u pacientů, kteří před léčbou trpěli závažnějším stupněm noční diurézy [35].
Lose et al provedli prospektivní randomizovanou studii, která hodnotila léčbu nykturie pomocí desmopresinu u 144 žen [36]. 46 % pacientek užívajících desmopresin a 7 % pacientek užívajících placebo zaznamenalo > 50 % snížení počtu příhod nykturie (p ≤ 0,0001). Průměrný počet příhod nykturie se snížil z 2,9 na 1,6 ve skupině léčené desmopresinem a z 2,9 na 2,4 ve skupině léčené placebem (p ≤ 0,0001). Ve skupině pacientek užívajících desmopresin došlo k prodloužení délky spánku o 130 minut (na 272 minut), ve skupině pacientek užívajících placebo bylo zaznamenáno prodloužení spánku o 37 minut (na 181 minut) (p ≤ 0,0001). Ve skupině léčené desmopresinem došlo k signifikantně většímu poklesu nočního výdeje moči ve srovnání s poklesem ve skupině užívající placebo. Více než 70 % pacientek ve větvi užívající desmopresin si na konci studie přálo v léčbě pokračovat, přestože u většiny z nich došlo k téměř 50% snížení počtu příhod nykturie.
Obr. 3. Příklad analýzy mikčního diáře u pacienta se sníženou kapacitou močového měchýře během noci. 
Podobná studie zkoumající léčbu nykturie u mužů zaznamenala > 50 % snížení počtu příhod nykturie u 34 % pacientů léčených desmopresinem a pouze u 3 % pacientů léčených placebem (p ≤ 0,0001) [37]. Ve skupině pacientů užívajících desmopresin byl pozorován výrazný pokles příhod nykturie z 3 na 1,7, ve skupině užívající placebo byl zaznamenán pokles o 0,5. Podobně jako ve studii testující tuto léčbu u žen došlo ve skupině mužů léčených desmopresinem k významnému snížení nočního výdeje moči a výraznému prodloužení prvního spánkového intervalu. 78 % mužů si na konci studie přálo v léčbě pokračovat. Nejčastější vedlejší účinky aplikace desmopresinu v obou studiích zahrnovaly bolest hlavy, nevolnost, průjem, závrať a hyponatremii [36,37].
Standardní protokol léčby je zahájen dávkou 10 μg intranazálně nebo 0,1 mg orálně, která může být každou třetí noc zvýšena o 10 μg a 0,1 mg až do dosažení požadovaného účinku. Maximální dávka je 40 μg nebo 0,4 mg. I u asymptomatických pacientů je nezbytné na počátku léčby a 7 dní po každém zvýšení dávky měřit hladiny elektrolytů v séru a zjistit, zda pacient nepociťuje bolest hlavy, nevolnost nebo zvracení. V případě výskytu kteréhokoli z uvedených symptomů je nutné léčbu přerušit až do obdržení laboratorních výsledků.
Pacienta nebo pečovatele je třeba instruovat, aby pečlivě sledoval potenciální výskyt otoku na dolních končetinách a v presakrální oblasti a denně se vážil. Tento postup může pomoci identifikovat retenci tekutiny, kterou desmopresin u některých pacientů vyvolává. Riziko mají zejména pacienti s městnavým selháním srdce. Signifikantní zvýšení váhy, vznik nebo zhoršení otoku nebo symptomy hyponatremie, jako jsou například bolesti hlavy nebo poruchy vidění, je třeba okamžitě oznámit lékaři a přerušit medikaci. Pacientům užívajícím desmopresin je třeba zdůraznit, aby výrazně omezili večerní příjem tekutin v zájmu minimalizování retence tekutiny.
Obr. 4. Příklad analýzy mikčního diáře u pacienta se smíšenou nykturií. 
Le Fanu publikoval své empirické zkušenosti s léčbou NP pomocí NSAIDS, kde uvádí výrazné omezení počtu příhod nykturie. Inspirováni těmito výsledky provedli Addla et al prospektivní randomizovanou dvojitě zaslepenou zkříženou studii, která hodnotila účinek diklofenaku při léčbě nykturie u pacientů s NP [38,39]. U pacientů léčených diklofenakem bylo zaznamenáno signifikantní snížení frekvence nočního močení (z 2,8 na 2,3), zatímco u pacientů léčených placebem došlo k poklesu příhod pouze o 0,1 (p = 0,004). Index noční polyurie klesl z 0,44 na 0,39 ve skupině pacientů užívající diklofenak, ve skupině užívající placebo nebyla pozorována žádná změna (0,001). V této skupině nedošlo ani k významné změně objemu moči za 24 hod ani ke změně denní frekvence močení [39]. Tyto studie tedy ukazují, že NSA představují alternativní možnost léčby nykturie zapříčiněné noční polyurií.
Obr. 5. Příklad analýzy mikčního diáře u pacienta s celkovou polyurií. 
NOČNÍ POLYURIE A SPÁNKOVÁ APNOE
Obstrukční spánková apnoe (OSA) představuje náhlé přerušení dechu způsobené obstrukcí horních cest dýchacích během spánku. Endeshaw et al prokázali, že pacienti trpící závažnými poruchami dýchání během spánku mají vyšší počet příhod nykturie [40]. I další studie prokázaly, že závažná OSA představuje prediktivní faktor většího počtu příhod nykturie [41,42]. Mechanizmus vzniku nykturie u těchto pacientů spočívá ve zvýšení hladiny síňového natriuretického peptidu (ANP) zvýšením transmurálního tlaku v pravé síni, k čemuž dochází následkem pulmonární vazokonstrikce vyvolané hypoxií [43]. Rizikovými faktory pro vznik OSA jsou: závažná obezita, akromegalie, astma, hypertenze, diabetes mellitus, k jehož nástupu došlo v dospělém věku, a kraniofaciální abnormality. Pacienti s nykturií se zvýšeným rizikem OSA by měli vzhledem k 30–40% riziku OSA podstoupit polysomnografické vyšetření [44].
Pacientům trpícím OSA může pomoci noční trvalé přetlakové dýchání (CPAP). U 88 mužů trpících OSA i nykturií (průměrně 3,7 příhod za noc) došlo při léčbě CPAP k poklesu příhod nykturie na 0,7 [45]. Další studie prokázala při léčbě pomocí CPAP pokles počtu příhod nykturie z 3 na 0 za noc. Jiná studie uvádí, že po 4 měsících po CPAP došlo u pacientů s OSA k poklesu příhod nykturie na rozdíl pacientů ve stejné věkové kategorii a se stejným BMI, kteří léčeni nebyli [41,42]. Nykturii lze omezit provedením uvulektomie nebo tonzilektomie, v případě, že obstrukci dýchacích cest způsobují právě tyto struktury.
Obr. 6. Kazuistika: 62letá žena trpící polyurií. 
SNÍŽENÁ NOČNÍ KAPACITA MOČOVÉHO MĚCHÝŘE
Nykturie vyvolaná zmenšenou kapacitou močového měchýře se dělí na 2 typy – celkové snížení kapacity močového měchýře vyjádřené nízkou hodnotou maximálního vymočeného objemu a snížení noční kapacity močového měchýře. V obou případech převyšuje noční vymočený objem kapacitu močového měchýře a pacient se budí kvůli potřebě močit, protože jeho močový měchýř neudrží potřebný objem. Index noční kapacity močového měchýře (NBCi) se vypočítá na základě analýzy mikčního diáře takto: index nykturie (Ni) se vypočítá vydělením NUV a MVV. Pokud od Ni odečteme jedničku, dostaneme předpokládaný počet příhod nočního močení (PNV, zaokrouhleno nahoru na nejbližší celé číslo, pokud nepočítáme s celým číslem). Index noční kapacity močového měchýře (NBCI) je definován jako rozdíl mezi PNV a skutečným počtem příhod nočních močení (ANV), tab. 1.
Jeffrey P. Weiss, MD.1,3
Aaron C. Weinberg, MD.2
Courtney L. Lee1
Jerry G. Blavais3
1SUNNY Downstate Medical School,
Brooklyn, NY, USA
2Boston University Schoul of
Medicíně, Boston, MA, USA
3Weill Medical College of Cornell
University, New York, NY, USA
Zdroje
1. Kerrebroeck P, Abrams P, Chaikin D et al. The standardisation of terminology in nocturia: report from the Standardisation Sub-committee of the international Continence Society. Neurourol Urodyn 2002; 21(2):179-183.
2. Naitoh P, Kelly TL, Enqlund C. Health effects of sleep deprivation. Occup Med 1990; 5(2): 209-237.
3. Hetta J, Rimón R, Almqvist M. Mood alterations and sleep. Ann Clin Res 1985; 17(5): 252-256.
4. Lindberg E, Janson C, Gislason T et al. Sleep disturbances in a young adult population: can gender differences be explained by differences in psychological status? Sleep 1997; 20(6): 381-387.
5. Broman JE, Lundh LG, Hetta J. Insufficient sleep in the general population. Neurophysiol Clin 1996; 26(1): 30-39.
6. Binq MH, Moller LA, Jennum P et al. Prevalence and bother of nocturia, and cause of sleep interruption in a Danish population of men and women aged 60-80 years. BJU Int 2006; 98(3): 599-604.
7. Kerrebroeck P. Nocturia and Tamsulosin OCAS. European Urology Supplements; 6(12): 723-727.
8. Asplund R, Aberg H. Nocturnal micturition, sleep and well-being in women of ages 40-64 years. Maturitas 1996; 24(1-2): 73-81.
9. Barker JC, Mitteness LS. Nocturia in the elderly. Gerontologist 1988; 28(1): 99-104.
10. Stewart RB, Moore MT, May FE et al. Nocturia: a risk factor for falls in the elderly. J Am Geriatr Soc 1992; 40(12): 1217-1220.
11. Kujubu DA, Sherif RA. Evaluation of nocturia in the Elderly. The Premanete Journal, Winter 2007; 11(1): 37-39.
12. Suqaya K, Nishijima S, Owan T et al. Effects of walking exercise on nocturia in the elderly. Biomed Res 2007; 28(2): 101-105.
13. Donahue JL, Lowenthal DT. Nocturnal polyuria in the elderly person. Am J Med Sci 1997; 314(4): 232 - 238.
14. Asplund R. The nocturnal polyuria syndrome (NPS). Gen Pharmacol 1995; 26(6): 1203-1209.
15. Gourova LW, van de Beek C, Spiqt MG et al. Predictive factors for nocturia in elderly men: a cross sectional study in 21 general practices. BJU Int 2006; 97(3): 528-532.
16. Yoshimura K, Terada N, Matsui Y et al. Prevalence of and risk factors for nocturia: Analysis of a health screening program. Int. J Urol 2004; 11(5): 282-287.
17. Saito M, Kondo A, Kato T, Yamada Y. Frequencyvolume charts: comparison of frequency between elderly and adult patients. Br J Urol 1993; 72(1): 38-41.
18. van Cauter E, Copinschi G. Altered hormonal secretions in aging: roles of sleep and circadian rhythms. Aging Male 1998; 1(Suppl): 8.
19. Fitzqerald MP, Litman HJ, Link C, McKinlay JB. The association of nocturia with cardiac disease, diabetes, body mass index, age and diuretic use: results from the BACH survey. J Urol 2007; 177(4): 1385 - 1389.
20. Kripke DF, Garfinkel L, Winqard DL et al. Mortality associated with sleep duration and insomnia. Arch Gen Psychiatry 2002; 59(2): 131-136.
21. Coyne KS, Zhou Z, Bhattacharyya SK et al. The prevalence of nocturia and its effect on health-related quality of life and sleep in a community sample in the USA. BJU Int 2003; 92(9): 948-954.
22. van Dijk L, Kooij DG, Schellevis FG. Nocturia in the Dutch adult population. BJU Int 2002; 90(7): 644-648.
23. Schatzl G, Temml C, Schmidbauer J et al. Crosssectional study of nocturia in both sexes: analysis of a voluntary health screening project. Urology 2000; 56(1): 71-75.
24. Tikkinen KA, Temmela TL, Huhtala H, Auvinen A. Is nocturia equally common among men and women? A population based study in Finland. J Urol 2006; 175(2): 596-600.
25. Yoshimura K, Kamoto T, Tsukamoto T et al. Seasonal Alterations in Nocturia and Other Storage Symptoms in Three Japanese Communities. Urology 2007; 69(5): 864-870.
26. Abrams P, Cardozo L, Fall M et al. The standardisation of terminology of lower urinary tract function: report from the Standardisation Sub-committe of the International Continence Society. Neurourol Urodyn 2002; 21(2): 167-178.
27. Weiss JP, Blaivas JG, Stember DS, Chaikin DC. Evaluation of the etiology of nocturia in men: the nocturia and nocturnal bladder capacity indices. Neurourol Urodyn 1999; 18(6): 559-565.
28. Rembratt A, Weiss J, Robertson G. Pathogenesis of nocturia in the elderly: relationship of functional bladder capacity to nocturnal urine output. J Urol 2001; 165(Suppl): 250.
29. Kirkland JL, Lye M. Levy DW, Banerjee AK. Patterns of urine flow and electrolyte excretion in healthy elderly people. Br Med J 1983; 287(6406): 1665-1667.
30. Asplund R, Aberg H. Diurnal variation in the levels of antidiuretic hormone in the elderly. J Intern Med 1991; 229(2): 131-134.
31. Ozawa T, Oyanaqi K, Tanaka H et al. nucleus in a patient with multiple system atrophy with abnormal circadian rhythm of arginine-vasopressin secretion into plasma. J Neurol Sci 1998; 154(1): 116-121.
32. Graugaard-Jensen C. Ritting S.Djurhuus JC. Nocturia and circadian blood pressure profile in healthy male volunteers. J Urol 2006; 176(3): 1034-1039.
33. Matthiesen TB, Ritting S, Norgaard JP et al. Nocturnal polyuria and natriuresis in male patients with nocturia and lower urinary tract symptoms. J Urol 1996; 156(4): 1292-1299.
34. Natsume O. A clinical investigation of nocturnal polyuria in patients with nocturia: a dumal variation in arginine vasopressin secretion and its relevance to mean blood pressure. J Urol 2006; 176(2): 660-664.
35. Weiss JP, Blavis JG. Nocturia. J Urol 2000; 163(1): 5-12.
36. Lose G, Lalos O, Freeman RM et al. Efficacy of desmopressin (Minirin) in the treatment of nocturia: a double-blind placebo-controlled study in women. Am J Obstet Gynecol 2003; 189(4): 1106-1113.
37. Mattiasson A, Abrams P, Kerrebroeck P et al. Efficacy of desmopressin in the treatment of nocturia: a double-blind placebo-controlled study in men. BJU Int 2002; 89(9): 855-862.
38. Le Fanu J. The value of aspirin in controlling the symptoms of nocturnal polyaria. BJU Int 2001; 88(1): 126-127.
39. Addla SK, Adeyoju AB, Nelson D, O'Reilly P. Diclofenac for treatment of nocturia caused by nocturnal polyuria: a prospective, randomised, doubleblind, placebo-controlled crossover study. Eur Urol 2006; 49(4): 720-725.
40. Endeshaw YW, Johnson TM, Kutner MH at al. Sleep-disordered breathing and nocturia in older adults. J Am Geriatr Soc 2004; 52(6): 957-960.
41. Fitzgerald MP, Mulligan M, Parthasarathy S. Nocturic frequency is related to severity of obstructive sleep apnea, improves with continuous positive airways treatment. Am J Obstet Gynecol 2006; 194(5): 1399-1403.
42. Marqel D, Shochat T, Getzler O et al. Continuous positive airway pressure reduces nocturia in patients with obstructive sleep apnea. Urology 2006; 67(5): 974-977.
43. Yalkut D, Lee LY, Grider J et al. Mechanism of atrial natriuretic peptide release with increased inspiratory resistance. J Lab Clin Med 1996; 128(3): 322-328.
44. Partinen M. Epidemiology of obstructive sleep apnea syndrome. Curr Opin Pulm Med 1995; 1(6): 482-487.
45. Guilleminault C, Lin CM, Goncalves MA, Ramos E. A prospective study of nocturia and the duality of life of elderly patients with obstructive sleep apnea or sleep onset insomnia. J Psychosomatic Res 2004; 56(5): 511-515.
46. Johnson TM 2nd, Jones K, Williford WO et al. Changes in nocturia from medical treatment of bening prostatic hyperplasia: secondary analysis of the department of veterans affairs cooperative study trial. J Urol 2003; 170(1): 145-148.
47. Blaivas JG, Stember DS, Weiss JP. Etiology of voiding symptoms in men: correlation of individual AUA symptom scores with urodynamic and diary parameters. Neurourol Urodyn 1998; 17 : 398-399.
48. Cardozo L, Lisec M, Millard R et al. Randomized, double-blind placebo-controlled trial of the once daily antimuscarinic agent solifenacin succinate in patients with overactive bladder. J Urol 2004; 172(5 Pt 1): 1919-1924.
49. Abrams P, Swift S. Solifenacinis effective for the treatment of OAB dry patients: a pooled analysis. Eur Urol 2005; 48(3): 483-487.
50. Chapple CR, Cardozo L, Steers WD, Govier FE. Solifenacin significantly improves all symptoms of overactive bladder syndrome. Int J Clin Pract 2006; 60(8): 959-966.
51. Rudy D, Cline K, Harris R et al. Multicenter phase III. Trial studying trospium chloride in patients with overactive bladder. Urology 2006; 67(2): 275 - 280.
52. Zinner N, Gittelman M, Harris R et al. Trospium chloride improves overactive bladder symptoms: a multicenter phase III trial. J Urol 2004; 171(6 Pt 1): 2311-2315.
53. Nitti VW, Dmochowski R, Appell RA et al. Efficacy and tolerability of tolterodine extendedrelease in continent patients with overactive bladder and nocturia. BJU Int 2006; 97(6): 1262 - 1266.
54. Rackley R, Weiss JP, Rovnej ES et al. Nighttime dosing with tolterodine reduces overactive bladderrelated nocturnal micturitions in patients with overactive bladder and nocturia. Urology. 2006; 67 : 731-6.
55. Kaplan SA, Roehrborn CG, Dmochowski R et al. Tolterodine extended release improves overactive bladder symptoms in men with overactive bladder and nocturia. Urology 2006; 68(2): 328 - 332.
56. Blake-James BT, Rashidian A, Ikeda Y, Emberton M. The role of anticholinergics in men with lower urinary tract symptoms suggestive of benign prostatic hyperplasia: a systematic review and meta-analysis. BJU Int 2007; 99(1): 85-96.
57. Weiss JP, Blaivas JG, Jones M et al. Age related pathogenesis of nocturia in patients with overactive bladder. J Urol 2007; 178(2): 548-551.
58. Weiss JP, Blaivas JG, Stember DS, Brooks MM. Nocturia in adults: etiology and classification. Neurourol Urodyn 1998; 17(5): 467-472.
59. Paick JS, Ku JH, Shin JW et al. Alpha-blocker monotherapy in the treatment of nocturia in men with lower urinary tract symptoms: a prospective study of response prediction. BJU Int 2006; 97(5): 1017-1023.
60. Koseoglu H, Aslan G, Ozdemir I, Esen A. Nocturnal polyuria in patients with lower urinary tract symptoms and response to alpha-blocker therapy. Urology 2006; 67(6): 1188-1192.
61. Adam P. Evaluation and management of diabetes insipidus. Am Fam Physicain 1997; 55(6): 2146 - 2153.
Štítky
Dětská urologie Urologie
Článek vyšel v časopiseUrologické listy
Nejčtenější tento týden
2008 Číslo 1- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Nostiriazyn – spolehlivá 1. volba u nekomplikovaných infekcí močových cest
- Nitrofurantoin s řízeným uvolňováním: osvědčená účinnost, lepší snášenlivost a méně tablet při akutní cystitidě
- Prevence opakovaných infekcí močových cest s využitím přípravku Uro-Vaxom
- Vysoká hladina PSA a její rychlý nárůst jsou nepříznivými prognostickými faktory u karcinomu prostaty
-
Všechny články tohoto čísla
- Kvíz
- Nykturie: diagnóza, klasifikace a léčba
- Validace symptom skóre pro vyšetřování hyperaktivního močového měchýře (Overactive Bladder Symptoms Score – OABSS)
- Injekce toxinu botulinu při léčbě hyperaktivního močového měchýře refrakterního na medikamentózní léčbu
- Analýza medikamentóznej liečby stresovej inkontinencie moču u žien
- Možnosti chirurgické léčby hyperaktivního močového měchýře (OAB)
- Slovo úvodem
-
Kolposuspenze dle Burche – zlatý standard v operacích ženské močové inkontinence
Současná urogynekologická operativa I - Periuretrální implantáty u stresové inkontinence (injectables)
- Patofyziologie močového měchýře o velké kapacitě
- Praktické poznámky k implantaci umělého svěrače močové trubice
- Sfinktery implantované skrotálním přístupem
- Operace umožňující zachování dělohy: nová výzva pro korekci prolapsu pánevních orgánů
- Prolaps pánevních orgánů ženy z pohledu urologa
- Urologické konsekvence gynekologických operací
- Ze zahraničních periodik
- Aktivity Inco Fora České společnosti podpory zdraví
- Guidelines EAU pro léčbu močové inkontinence
- Urologické listy
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Prolaps pánevních orgánů ženy z pohledu urologa
-
Kolposuspenze dle Burche – zlatý standard v operacích ženské močové inkontinence
Současná urogynekologická operativa I - Patofyziologie močového měchýře o velké kapacitě
- Urologické konsekvence gynekologických operací
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




