-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Červené oko v ordinaci praktického lékaře
Autoři: MUDr. Betková Jindřiška
Působiště autorů: Oční klinika 1. LF UK a VFN v Praze Oční ordinace Minská 7, Praha 10
Vyšlo v časopise: Svět praktické medicíny, 3, 2022, č. 2, s. 56-60
Kategorie: Medicína v ČR: přehledový článek
Souhrn
Zarudnutí oka je jedním z nejčastějších příznaků, se kterým přichází pacient nejen do oční ordinace, ale i za svým praktickým lékařem. Přinášíme stručný diferenciálnědiagnostický přehled červeného oka s praktickým postupem stanovení správné diagnózy a léčby.
Při diferenciální diagnostice a stanovení správné diagnózy a léčby červeného oka u pacienta zjišťujeme, zda se jedná o postižení jednostranné, či oboustranné, zda je bolestivé, či nebolestivé, a zaměříme se na další příznaky, jako jsou sekrece, svědění nebo pocit cizího tělesa v oku (Obr. 1 a 2). V rozdělení je pouze stručný přehled základních potíží, který neobsahuje plný výčet všech symptomů, jež se mohou u daných onemocnění objevit. Příznaky nemocí se mohou u jednotlivých pacientů lišit a vzájemně prolínat.
Obr. 1. Algoritmus diferenciální diagnostiky u jednostranného zarudnutí oka. 
Obr. 2. Algoritmus diferenciální diagnostiky u oboustranného zarudnutí oka. 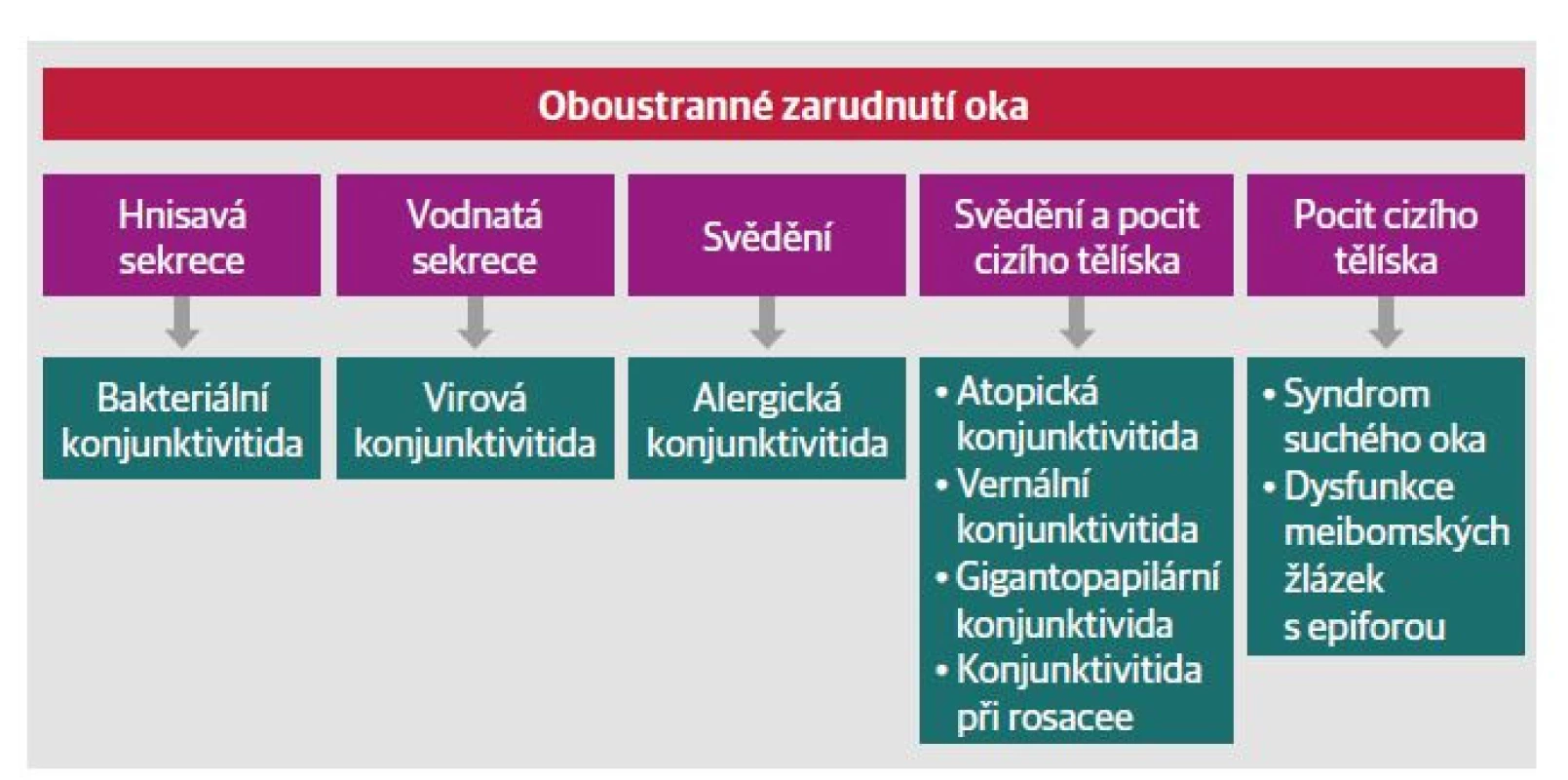
Syndrom suchého oka
V současné době je nejčastější příčinou chronického zarudnutí očí vystupňování obtíží se suchým okem. Tento nárůst je dáván do souvislostí se složitou epidemiologickou situací spojenou s onemocněním COVID-19 (nošení respirátorů, práce z domova přes počítač).
Tyto obtíže se sdružují pod společný název tzv. syndrom suchého oka (SSO), v anglosasské literatuře označovaný jako DED (dry eye disease). Jedná se o multifaktoriální onemocnění povrchu oka charakterizované ztrátou homeostázy slzného filmu, doprovázenou očními symptomy, na jejichž vzniku se etiologicky podílejí následující změny: nestabilita a hyperosmolarita slzného filmu, zánět a poškození povrchu oka a neurosenzorické abnormality. Rozlišujeme dvě základní skupiny příčin vzniku syndromu suchého oka:
1. skupina příčin – nedostatečná produkce slz:
• Sjögrenův syndrom
a) primární – přítomnost autoprotilátek anti-Ro/SS-A a anti-La/SS-B ANA, RF,
b) sekundární – asociované s revmatoidní artritidou, systémovým lupus erythematodes (SLE), sklerodermií či polymyozitidou;
• non-Sjögrenův syndrom – obstrukce vývodu slzné žlázy, blok reflexu, vliv systémově užívaných léků (antidepresiva SSRI, antihistaminika, antikoncepce, betablokátory, isotretinoin, NSAID, omeprazol, ranitidin a další), autoimunitní thyreoiditida, GVHD.
2. skupina příčin – zvýšené odpařování slzného filmu:
• endogenní příčiny – porucha produkce lipidů v meibomských žlázách, snížená frekvence mrkání, porucha postavení víček,
• exogenní příčiny – deficience vitaminu A, toxické užívání chronické lokální terapie (antiglaukomatika – chronická užívání konzervačních látek – benzalkonium chlorid), nošení kontaktních čoček.
V klinické praxi však dochází k jejich prolínání a jejich společným jmenovatelem je porušení a nedostatečná kvalita slzného filmu.
Subjektivní obtíže těchto pacientů bývají chronicky zarudlé oči, pocit očního diskomfortu ve smyslu pálení, řezání, pocit cizího tělíska v očích. Ke zhoršování těchto obtíží dochází klasicky při pobytu v klimatizované místnosti, při řízení auta se zapnutou klimatizací či větráním, v sauně a obecně všude tam, kde je sušší proudící vzduch. Léčba je především symptomatická a spočívá v hojné lubrikaci očními slzami, a to zásadně bez konzervačních látek, na noc je vhodné aplikovat oční gely či masti. Při těžkých nálezech oftalmolog indikuje dlouhodobé užívání kortikosteroidů lokálně, cyklosporinové oční kapky, eventuálně přípravu autologních sérových očních kapek. Obecně je léčba SSO dlouhodobá a svízelná. Slibně se jeví nová metoda ošetření očí pomocí tzv. quantum molecular resonance, která za pomoci tepla a biostimulačních proudů vede k znovuobnovení funkce meibomských žlázek a zkvalitnění slzného filmu oka.
Dysfunkce meibomských žlázek
Dysfunkce meibomských žlázek (Obr. 3) je jako mírné chronické onemocnění přítomna u většiny populace starší 40 let. Velký a zásadní vliv má současný způsob života, kdy většina lidí tráví příliš mnoho času při práci na počítači, často v klimatizovaných prostorách. Ne vždy ovšem působí toto onemocnění tak závažné obtíže, aby přinutily pacienta vyhledat lékařskou pomoc. Zarudnutí očí u těchto pacientů bývá hlavně po ránu, kdy je po probuzení přítomno pálení, řezání a zarudnutí víček, které se obvykle během dne mírní, ale obtíže opět nastupují večer, např. po celodenní práci na počítači. Tito lidé také reflexně více slzí třeba ve větrném počasí.
Obr. 3. Obturace meibomských žlázek, po zatlačení vytéká zkalený sekret. [Foto: archiv autorky] ![Obturace meibomských žlázek, po zatlačení vytéká zkalený sekret. [Foto: archiv autorky]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/43f2ea33b887310fadc1addc8db22dad.jpg)
Léčba: U mladších jedinců mnohdy postačí správně vedená hygiena očních víček a upozornění na nutnost mrkání, doporučené je tzv. forsírované mrkání, kdy vědomým pevným sevřením víček dochází k expresi meibomských žlázek, čímž se předchází stagnaci obsahu. Pokud se stav nelepší, je vhodné pravidelné užívání umělých slz bez konzervačních látek se zvýšeným obsahem lipidů, aby bylo zabráněno evaporaci slz. Možností může být i ošetření očí pomocí tzv. quantum molecular resonance (viz výše).
Blefaritida
Závažnější formou onemocnění je zánět víčkových okrajů, tzv. blefaritida (Obr. 4), kterou dělíme na přední, projevující se šupinkami na řasách, a zadní, projevující se těžkou dysfunkcí meibomských žlázek. Tyto těžké formy zánětu víček bývají často přítomny u pacientů s atopickým ekzémem. V oblasti očí se projevuje ztluštěním a zarudnutím víček, vznikem ragád (Obr. 5) a macerací kůže víček. Dysfunkce meibomských žlázek a narušení stability slzného filmu vedou k chronickým změnám s řadou komplikací, jako je častější náchylnost ke vzniku infekcí, jizvení a mnohdy i k ohrožení zrakových funkcí.
Obr. 4. Atopická blefarokonjunktivitida se zašednutím (jizvením) rohovky. [Foto: archiv autorky] ![Atopická blefarokonjunktivitida se zašednutím
(jizvením) rohovky. [Foto: archiv autorky]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/dafb919f55082d533dcde25332751cb9.jpg)
Obr. 5. Ragáda očních víček u atopického ekzému. [Foto: archiv autorky] ![Ragáda očních víček u atopického ekzému.
[Foto: archiv autorky]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/6c8fc0ca734c29046c588bc1dfd8c518.jpg)
Rosacea je též spojena se závažným postižením očních víček přední a zadní blefaritidou. U těchto pacientů se často vyskytuje opakovaná chalazea, zarudnutí okrajů víček a stejně jako u atopie vede narušená rovnováha v zánětlivých a hojících procesech s nestabilitou slzného filmu ke vzniku chronických obtíží, které mohou vyústit až v nevratnou ztrátu zraku. Proto by tito pacienti měli být pravidelně sledováni oftalmologem.
Sufuze
Běžným jednostranným nebolestivým zarudnutím oka, které se nejčastěji objevuje jako náhodný nález po probuzení, je sufuze neboli krvácení pod spojivku. Objevuje se v souvislosti s nekorigovanou hypertenzí, po užívání antikoagulační a antiagregační terapie, po zvýšení tlaku v očnici, např. po zvedání těžkého břemena a jiném, někdy se příčinu nepodaří objasnit. Léčba není nutná, za 2–3 týdny dochází ke spontánní resorpci.
Infekční onemocnění
Další velkou skupinou projevující se zarudnutím očí jsou infekční onemocnění.
Infekční konjunktivitidy
Nejčastější, avšak méně závažné jsou záněty spojivek, tzv. konjunktivitidy (Obr. 6). V ordinaci praktického lékaře se zjednodušeně rozlišují podle typu sekrece (vodnatá či hnisavá) ukazující na pravděpodobného původně onemocnění, kterými jsou nejčastěji viry, dále pak bakterie. Sekrece u virových konjunktivitid je vodnatá. Projevy jsou slzení, zarudnutí, nejčastěji bilaterální, pálení a světloplachost.
Obr. 6. Adenovirová konjunktivitida s hmatnými preaurikulárními uzlinami, tvorbou pseudomembrán patrných jako zašednutí tarzální spojivky po odklopení víčka, může být přítomno i krvácení pod spojivku, otok víček a epifora. Mnohdy bývá i zhoršená zraková ostrost. [Foto: archiv autorky] ![Adenovirová konjunktivitida s hmatnými
preaurikulárními uzlinami, tvorbou pseudomembrán
patrných jako zašednutí tarzální spojivky po
odklopení víčka, může být přítomno i krvácení pod
spojivku, otok víček a epifora. Mnohdy bývá
i zhoršená zraková ostrost. [Foto: archiv
autorky]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/740845172b4e04f4f16366be5312e6c1.jpg)
Léčba: Je to onemocnění, které často samo odezní a není třeba cílené léčby, eventuálně podáváme naředěné povidon iodinatum (Betadine). Pokud se u těchto zánětů vyskytne delší a těžší průběh, je možno jako profylaxi sekundárního bakteriálního zánětu podávat širokospektrá antibiotika ve formě očních kapek, v těchto případech bez přidaného kortikosteroidu.
Adenovirové keratokonjunktivitidy
Velkou podskupinou virových konjunktivitid jsou adenovirové keratokonjunktivitidy, které probíhají velmi bouřlivě, s výrazným otokem víček, zvětšenými preaurikulárními uzlinami a bolestivostí oka. U tohoto virového onemocnění je nutno myslet na jeho vysokou infekčnost a pravidlem je pečlivá dezinfekce celé čekárny po návštěvě takto nakaženého pacienta.
Herpes simplex keratokonjunktivitida
V případě virového zánětu způsobeného virem herpes simplex je konjunktivitida, resp. keratokonjunktivitida většinou unilaterální, v klinickém obraze bývají přítomny typické puchýřky na kůži očního víčka (Obr. 7) a velmi často bývá postižena i rohovka. V těchto případech je nutná návštěva oftalmologa, který posoudí závažnost nálezu a stadium infekce.
Obr. 7. Typický výsev puchýřků u herpetické blefarokonjunktivitidy. [Foto: archiv autorky] ![Typický výsev puchýřků u herpetické blefarokonjunktivitidy.
[Foto: archiv autorky]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/9e928fccd164ffbb8eb2ca216a8274d4.jpg)
Léčba herpes simplex virových zánětů spočívá v lokálně podávaném gancikloviru formou gelu, v těžkých případech nebo u rekurentních infekcí se nasazuje aciklovir či valaciklovir i celkově. Jako profylaxe sekundární bakteriální infekce se podává širokospektré antibiotikum v očních kapkách a po ukončené replikaci viru i kortikosteroidy v očních kapkách. U infekce virem varicella zoster při postižení 1. větve n. trigeminus je častý výsev puchýřků v dermatomu V1. V případě výsevu puchýřku i na nose může být postižena také oblast oka, symptom se pak označuje jako Hutchinsonovo znamení, které ukazuje na postižení n. nasociliaris a tím i postižení oka (spojivky rohovky i uveální tkáně).
Bakteriální konjunktivitidy
Hnisavá oční sekrece je typická pro bakteriální konjunktivitidu (Obr. 8), jejímiž nejčastějšími původci bývají Staphylococcus aureus, Staphylococcus epidermidis a Moraxella catarrhalis, u dětí pak Haemophilus influenzae a Streptococcus pneumoniae. Oči jsou zarudlé většinou oboustranně, pacient v těchto případech nemá výrazně zhoršený vizus, ráno po probuzení od sebe nemůže odlepit víčka, během dne jsou oči ulepené a na víčkách ulpívá hnisavý sekret. Tyto konjunktivitidy jsou často spojené s nachlazením, rýmou či jiným respiračním zánětem.
Obr. 8. Konjunktivitida se smíšenou spojivkovou infekcí s hnisavým sekretem v dolním fornixu značící bakteriální etiologii. [Foto: archiv autorky] ![Konjunktivitida se smíšenou spojivkovou
infekcí s hnisavým sekretem v dolním fornixu značící
bakteriální etiologii. [Foto: archiv autorky]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/966dc4e3a07b2d7044bb4b0e406e065c.jpg)
Léčba spočívá v podání širokospektrých antibiotik v kombinaci s kortikosteroidem formou očních kapek a mastí na noc po dobu 7–10 dnů, většinou bez nutnosti stanovení patologického agens.
Zvýšené opatrnosti je nutno dbát u nositelů kontaktních čoček, kdy jejich časté nošení vede k mikroerozím rohovky, snížení citlivosti rohovky a dále ke vzniku nestability slzného filmu. Tyto faktory vedou ke zvýšení náchylnosti očí ke vzniku infekcí. Kromě častých bakteriálních infekcí rohovky (Obr. 9), keratitid, je zde velké riziko parazitární infekce především po pobytu s nasazenými kontaktními čočkami ve vodě, zejména v bazénu. Obávaným původcem těchto keratitid je akantaméba. Infekce tímto prvokem bývá velmi bolestivá a v počátečních stadiích nemusí být oko ani výrazněji zarudlé. Důležitý je zde anamnestický údaj pobytu s kontaktními čočkami v bazénu či jiných vodách (může jít i jen o teplou sprchu). Jedná se o velmi závažnou infekční keratitidu, jejíž léčba je dlouhodobá a složitá a ve velkém procentu případů vede k postižení zrakových funkcí.
Obr. 9. Bakteriální vřed rohovky s výraznou smíšenou injekcí spojivky, sytou infiltrací rohovky a hypopyem v přední komoře. [Foto: archiv autorky] ![Bakteriální vřed rohovky s výraznou smíšenou
injekcí spojivky, sytou infiltrací rohovky
a hypopyem v přední komoře. [Foto: archiv
autorky]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/afdcfca484b9ad983d47510bc658dd37.jpg)
Orbitocelulitidy
Pokud je u infekčních zánětů výrazněji zhoršena zraková ostrost nebo je na rohovce vidět bělavé zašednutí, musí být pacient neprodleně vyšetřen oftalmologem. Jedná se o infekci rohovky a je nutné provedení stěru a zacílení následné antibiotické léčby podle citlivosti.
Bolestivost oka a otoky víček mohou být příznaky orbitocelulitidy. Rozlišujeme formu preseptální, kdy je patrný otok víček bez omezení pohybu bulbu a bez poškození zrakových funkcí, a formu retroseptální, která ohrožuje pacienta nejen ztrátou zraku, ale i na životě vzhledem k možnosti šíření infekce do venózních splavů a intrakrania. Retroseptální orbitocelulitida se projevuje výrazným otokem víček (oko často nelze ani spontánně otevřít), výraznou bolestivostí a omezenou hybností bulbu s diplopií a zarudnutím. Onemocnění je často provázené zvýšenou teplotou a alterací celkového stavu. Při podezření na retroseptální orbitocelulitidu je nutné neprodleně doplnit CT vyšetření ke stanovení místa a rozsahu zánětu. K její správné léčbě je nezbytné nasazení antibiotik intravenózně a často i chirurgická sanace fokusu infekce v rámci mezioborové spolupráce. K rozvoji preseptální orbitocelulitidy může dojít při drobných poraněních kůže, po bodnutí hmyzem, u rozsáhlých chalazeí či při infekcích paranazálních dutin. Léčba spočívá v podávání antibiotik lokálně i celkově, mnohdy je nutné chirurgické otevření rány, event. sanace zánětu vedlejších nosních dutin. Pokud se zánět nepřechází retroseptálně, je prognóza velmi dobrá.
Neinfekční (a převážně neinfekční) záněty
Alergické konjunktivitidy
Velkou skupinu neinfekčních zánětů oka tvoří alergické konjunktivitidy. Jedná se o reakci na alergen v prostředí. Jejich hlavním příznakem je kromě zarudnutí očí a otoku víček i silné svědění. Vyskytují se typicky sezonně současně se vznikem alergických rhinitid. Alergická reakce může být i na lokálně aplikované oční kapky (nejčastěji antiglaukomatika a jejich konzervační látky) a pak se označuje jako léková (toxická) konjunktivitida. Záněty spojivek spojených s atopickou dermatitidou jsou zmiňovány výše.
Nositelé kontaktních čoček, stejně jako nositelé umělých očních protézek mohou trpět tzv. gigantopapilární konjunktivitidou (Obr. 10). Projevuje se zarudnutím a podrážděním očí. Na horní tarzální spojivce jsou po everzi víčka patrné obrovské papily, které následně vytvářejí pocit cizího tělíska pod horním víčkem. V tomto případě je nutné na delší dobu (v řádu měsíců) odstranění dráždivého mechanismu, tedy zákaz používání kontaktních čoček nebo oční protézky.
Obr. 10. Obrovská papilární reakce na horní tarzální spojivce u gigantopapilární konjunktivitidy. [Foto: archiv autorky] ![Obrovská papilární reakce na horní tarzální
spojivce u gigantopapilární konjunktivitidy.
[Foto: archiv autorky]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/4905bc6a47ea19617221f307f5eea87f.jpg)
Oční jizevnatý pemfigoid
Z neinfekčních imunologických zánětů oka je častým představitelem oční jizevnatý pemfigoid (OCP) (Obr. 11). Postihuje častěji starší ženy. Projevuje se chronickým zarudnutím očí a nespecifickými očními obtížemi, jako je pálení, řezání, pocit očního diskomfortu (prakticky velmi podobné příznaky jako u syndromu suchého oka, ale v případě SSO v tomto věku příznaky již spíše odeznívají nebo se projevují zvýšeným slzením, zatímco u pacientů s OCP spíše narůstají), často bývají doprovázeny i jinými patologiemi sliznic, jako jsou puchýře a léze na bukálních a jiných sliznicích. Neléčený nebo špatně reagující OCP může skončit významným jizvením oka se ztrátou zrakových funkcí. Naštěstí včasně nasazená léčba celkovými imunosupresivy u většiny pacientů těmto pozdním stadiím zabraňuje.
Obr. 11. Oční jizevnatý pemfigoid (OCP) – typické hyperemie, jizvení spojivky, změlčení fornixů a symblefaron. [Foto: archiv autorky] ![Oční jizevnatý pemfigoid (OCP) – typické
hyperemie, jizvení spojivky, změlčení fornixů
a symblefaron. [Foto: archiv autorky]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/3102e43385b1f4124461fce1a7dcd6c7.jpg)
Glaukomový záchvat
Velmi bolestivá a zrak ohrožující situace je glaukomový záchvat. Pacienti mívají výraznou bolest hlavy, při vagovém dráždění mohou mít i silné bolesti břicha a nauzeu. Proto mohou být tyto případy mylně považovány za vznik náhlé příhody břišní, a je tedy vhodné vždy zkontrolovat, zda není jedno oko zarudlé a na pohmat tvrdší. Palpace se provádí dvěma ukazováčky přes horní víčko při pohledu dolů. Tyto případy si žádají neodkladný zásah oftalmologa, kdy je nutné pomocí laseru vytvořit komunikaci mezi zadní a přední komorou oční – tzv. laserovou iriditomii, dále podávání antiglaukomatik lokálně a acetazolamidu celkově s cílem docílit neodkladného snížení nitroočního tlaku a zamezit ztrátě nervových vláken zrakového nervu. Glaukomovému záchvatu ve většině případů předcházejí tzv. irizace bulbu. Projevují se jako tzv. haló kolem světel (světelné kruhy), někdy provázené cefaleou. Vznikají v situacích, kdy při rozšíření zornice dojde k přechodnému uzávěru komorového úhlu a otoku rohovky v důsledku zvýšeného nitroočního tlaku.
Uveitidy
Dalším příkladem jednostranného zarudnutí oka, provázeného bolestivostí, nepříjemnými pocity uvnitř oka nebo zhoršeným viděním, může být nitrooční zánět – uveitida – postihující duhovku, řasnaté těleso a cévnatku. Podle etiologie dělíme uveitidy na infekční a neinfekční. U neinfekčních uveitid se předpokládá autoimunitní či autoinflamatorní proces. Tyto nitrooční záněty bývají asociovány se systémovými chorobami, jako je sarkoidóza, roztroušená skleróza a další. Přibližně 40 % uveitid se objasnit nepodaří, předpokládá se ale jejich imunitní původ. Infekční uveitidy dělíme na virové (herpes simplex virus, varicella zoster virus, cytomegalovirus, virus Epsteina-Barrové), bakteriální (Mycobacterium tuberculosis, M. bovis, M. avium, Treponema pallidum, Borrelia burgdorferi, Bartonella henselae, endoftalmitidy, Staphylococcus epidermidis, S. aureus a Streptococcus spp. a jiné) a parazitární (Toxoplasma gondii, Toxocara canis, T. cati).
Léčba závisí na typu zánětu a rozsahu postižení oka, mnohdy bývá svízelná, se sekundárními komplikacemi, jako jsou např. elevace nitroočního tlaku a postižení zrakových funkcí.
Episkleritidy a skleritidy
Sektorovité zarudnutí oka v místě oční štěrbiny, často s bolestmi očí při pohybu do stran, bývá projevem relativně běžného nezávažného, většinou idiopatického onemocnění – episkleritidy. Toto onemocnění se ale může vyskytovat spolu se spondyloartritidami, včetně idiopatických střevních zánětů, a se systémovými vaskulitidami typu SLE. Většinou po několika dnech samo odezní. Závažnější zarudnutí oka, které často začíná v horním temporálním kvadrantu oka, může charakterizovat skleritidu, která bývá dosti bolestivá a může ohrožovat vizus. Asi v 50 % je nalezena souvislost s autoimunitním onemocněním, jako jsou vaskulitidy, revmatoidní artritida či jiné. Tento typ onemocnění patří mezi vzácnější, ale jeho fulminantní průběh může skončit až ztrátou bulbu. Infekční původ skleritidy je velmi vzácný.
Pterygium
Pterygium (Obr. 12) je fibrovaskulární tkáň rostoucí většinou nazálně na bulbární spojivce, která může přerůstat na rohovku. Jeho vznik je spojován s dlouhodobou expozicí ultrafialovému záření. Zarudnutí může kolísat a nález bývá provázen dlouhodobým pocitem cizího tělíska v oku. V případě výraznějšího přerůstání tkáně na rohovku může dojít k indukci astigmatismu se zhoršením vizu. Jedná se o dlouhodobou záležitost, mnohdy přicházejí pacienti až s upozorněním na zarudnutí oka od okolí, aniž by sami pociťovali obtíže.,
Obr. 12. Pterygium. [Foto: archiv autorky] ![Pterygium. [Foto: archiv autorky]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/3c504b7d06602f68b541b1c822fb7e87.jpg)
Nádory
Bezpříznaková zarudnutí spojivky mohou být spojována s lymfoproliferativními nádory, nejčastěji s lymfomy. Zhruba třetina lymfomů je projevem celkového onemocnění, zbytek se projevuje jako izolované onemocnění spojivky. Typickým znakem lymfomu je nebolestivé zduření spojivky lososovité barvy. Nález bývá na jedné straně, ale může se vyskytovat i oboustranně.
Konjunktivální intraepiteliální neoplazie jsou dysplastické léze šířící se na povrchu oka, aniž by došlo k narušení bazální membrány. Zarudnutí oka bývá jednostranné a typickým znakem je vlásečnicový vzor cévní struktury s papilomatózním charakterem. Může být patrné rozšíření na rohovku. Dlaždicobuněčný karcinom spojivky může mít stejný klinický nález a pro odlišení obou typů tumorózních lézí je nutná histologická verifikace. Vznik skvamózního papilomu spojivky je spojován s infekcí HPV. Zarudnutí a mírná prominence spojivky se nejčastěji nachází v dolním fornixu. U asymptomatických lézí není terapie nutná, v opačných případech se provádí excize.
Cizí těleso v oku
Nejběžnější příčinou zarudnutí oka, kterou nelze opomenout, je cizí tělísko na spojivce či rohovce. Většinou vede k výrazné hyperemii spojivky a nepříjemným pocitům charakteru řezání. Zde je třeba pečlivě odebrat anamnézu a provést důkladnou kontrolu oka i po everzi víčka. Odstranit cizí tělísko se můžeme pokusit například navlhčenou vatovou štětičkou. Pokud se odstranění nezdaří, je vhodnější návštěva oftalmologa a odstranění tělíska za pomoci štěrbinové lampy a kontroly, v jaké hloubce očního povrchu se tělísko nachází. Po odstranění aplikujeme profylakticky jednorázově antibiotickou oční mast. Při větším poranění oka s erozí je výhodné aplikovat s oční mastí i kompresivní obvaz na noc s uzavřením oka.
Eroze oka se subjektivně projevuje jako pocit cizího tělíska v oku se zarudnutím. Někdy mohou vznikat i bez anamnesticky zjistitelného předchozího poranění, např. u pacientů s dystrofií bazální membrány epitelu – tzv. Coganovou dystrofií. Tento typ dystrofie nebývá vzácný a v případě opakujících se erozí je vhodné oftalmologické vyšetření. Léčba je podobná jako u cizích tělísek, tedy aplikace antibiotické masti a kompresivní obvaz, u rozsáhlejších nálezů je možná aplikace terapeutické kontaktní čočky a antibiotických kapek jako profylaxe sekundární infekce. V případě volně vlajícího epitelu, což bývá patrné až při vyšetření na štěrbinové lampě, je doporučeno provést abrazi epitelu.
Závěr
Zarudnutí očí bývá velmi častým problémem, se kterým přichází pacient často i k praktickému lékaři, pečlivá anamnéza a základní oční vyšetření nám pomohou odhalit nejčastější příčiny, tedy cizí tělísko v oku, oční záněty spojivek a syndrom suchého oka. Závažnější či nejasné nálezy je třeba odeslat, někdy i neprodleně, k odbornému oftalmologickému vyšetření.
Zdroje
1. Heissigerová J, a kol. Oftalmologie pro pregraduální i postgraduální přípravu. 2. vydání. Praha: Maxdorf, 2021.
2. Kanski´s clinical ophthalmology: a systematic approach. 8th ed. Saunders, 2015.
3. Svozílková P, et al. Diagnostika a léčba očních zánětů. Praha: Maxdorf, 2015.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
2022 Číslo 2- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
-
Všechny články tohoto čísla
- Úvodní slovo
- Nové registrace v Evropě
- Horečky nejasného původu u dospělých
- Komentář k článku Horečky nejasného původu u dospělých
- Terminální stadium selhání ledvin: lékařská péče
- Komentář k článku Terminální stadium selhání ledvin: lékařská péče
- Novinky v očkování v ordinaci všeobecného praktického lékaře
- Zapomínáme na prevenci chřipky?
- Lékový profil: Apexxnar
- Multisystémový zánětlivý syndrom u dětí spojený s COVID-19: etiologie, patofyziologie a příznaky
- Úzkostná porucha „všedního dne“ a moderní léčebné strategie
- Diagnostika a terapie demencí – stručný praktický návod
- Červené oko v ordinaci praktického lékaře
- „Bez ordinování bych nebyl pro studenty ani kolegy dostatečně přesvědčivý“
- Nové možnosti v diagnostice a léčbě polyneuropatií
- Kdy odeslat hypertonika do centra pro hypertenzi?
- Moderní možnosti v léčbě plicní hypertenze
- Transthyretinová amyloidóza srdce: mysleme na ni!
- Aterosklerotické postižení karotických tepen – diagnostika a léčba symptomatických a asymptomatických stenóz
- Probiotika v prevenci a léčbě onemocnění u dětí v roce 2022
- Diagnosticky užitečné artefakty v bedside sonografii
- Léčba úzkosti v první linii
- Terapie budoucnosti – základní principy a možnosti využití genové terapie
- Znalostní test: 2 kredity ČLK
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Aterosklerotické postižení karotických tepen – diagnostika a léčba symptomatických a asymptomatických stenóz
- Nové možnosti v diagnostice a léčbě polyneuropatií
- Terminální stadium selhání ledvin: lékařská péče
- Červené oko v ordinaci praktického lékaře
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



