-
Články
Reklama
- Vzdělávání
- Časopisy
Top články
- Témata
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Volná místa
Doporučené pozice
Reklama- Praxe
ReklamaAterosklerotické postižení karotických tepen – diagnostika a léčba symptomatických a asymptomatických stenóz
Vyšlo v časopise: Svět praktické medicíny, 3, 2022, č. 2, s. 78-81
Kategorie: Medicína v ČR: přehledový článek
Souhrn
Aterosklerotické postižení karotických tepen je jednou z významných příčin vzniku ischemického iktu. Je důležité rozlišovat, zda řešíme stenózu symptomatickou, nebo asymptomatickou. Symptomatická stenóza karotické tepny je definována tím, že v posledních 6 měsících přivodila nemocnému neurologický deficit v podobě tranzitorní ischemické ataky nebo iktu v povodí zásobeném danou karotickou tepnou. Zatímco každý nemocný s akutní symptomatologií mozkové ischemie (nebo amaurosis fugax) musí být okamžitě převezen na specializované neurologické oddělení a je řešen tam, nález asymptomatické stenózy je složitější k rozhodnutí o správném typu léčby – zda má být pacient dále veden konzervativně (většina ano), nebo v některých případech má být nemocný indikován k revaskularizaci, ať již chirurgické, nebo endovaskulární. K odhalení asymptomatické stenózy vede buď cílené vyšetření nemocného se zjištěným šelestem na krku, nebo náhodný nález při zobrazení krku. U všech nemocných s nálezem stenózy společné nebo zejména vnitřní karotické tepny (případně vertebrální tepny) je základním přístupem tzv. BMT (best medical therapy), která stojí na razantní léčbě rizikových faktorů aterosklerózy a dosažení příslušných cílových hodnot intervenovaných parametrů.
Cévní mozková příhoda je vážným zdravotním problémem. Je stále třetí příčinou úmrtí a také významným faktorem invalidizace. Jednou z důležitých příčin vzniku iktu ischemické etiologie je stenóza karotické tepny, která je zodpovědná za přibližně 20–25 % všech iktů.
Aterosklerotické postižení karotid je také markerem obdobného postižení v dalších tepenných řečištích. Jde o progresivní onemocnění, které na karotických tepnách začíná subklinickými znaky charakterizovanými rozšířením intimo-mediální tloušťky (IMT nad 1 mm), posléze vznikají aterosklerotické pláty, stenózy různé závažnosti, případně i okluze. Již abnormální IMT predikuje poměrně přesně přítomnost ischemické choroby srdce. Důležité je také posouzení kvality plátů. Jejich vulnerabilita, indukce zánětlivých procesů v nich a také změna geometrie karotických tepen (remodelace) mohou vést v karotickém řečišti snáze k jejich ruptuře a embolizaci cholesterolových částí, se současnou aktivací hemokoagulace.
Onemocnění karotických tepen
Stenóza karotických tepen vzniká nejčastěji na podkladě aterosklerotických, do lumen prominujících plátů. Jen velmi vzácně může být stenóza způsobena fibromuskulární dysplazií (mladší jedinci s možným současným renovaskulárním postižením a vzniklou arteriální hypertenzí) nebo arteriitidou (současně bývají vyjádřeny celkové příznaky „zánětu“ a obvykle i stenózy jiných tepen), případně disekcí tepny (dominují stavy potraumatické).
Karotické tepny mají část průběhu na krku (extrakraniální) a část uloženou v lebce (intrakraniální). Důležité je posouzení nejen velikosti stenózy, ale v mnoha případech, jak bylo zmíněno, i struktury stenozujících plátů. Nutno také rozlišovat mezi významnými stenózami jednotlivých karotických tepen – klinicky závažné jsou zejména ty na arteria carotis interna (ICA, Obr. 1) nebo na a. carotis communis, naopak stenózy na a. carotis externa jsou považovány za relativně „benigní“ (mohou působit „jen“ klaudikace v oblasti žvýkacích svalů apod.). Stenotické vertebrální tepny jsou intervenovány velmi vzácně, i pokud jsou příčinou ischemie v zadní části mozkové cirkulace.
Obr. 1. Ultrasonografické zobrazení významné stenózy vnitřní karotické tepny (ICA). 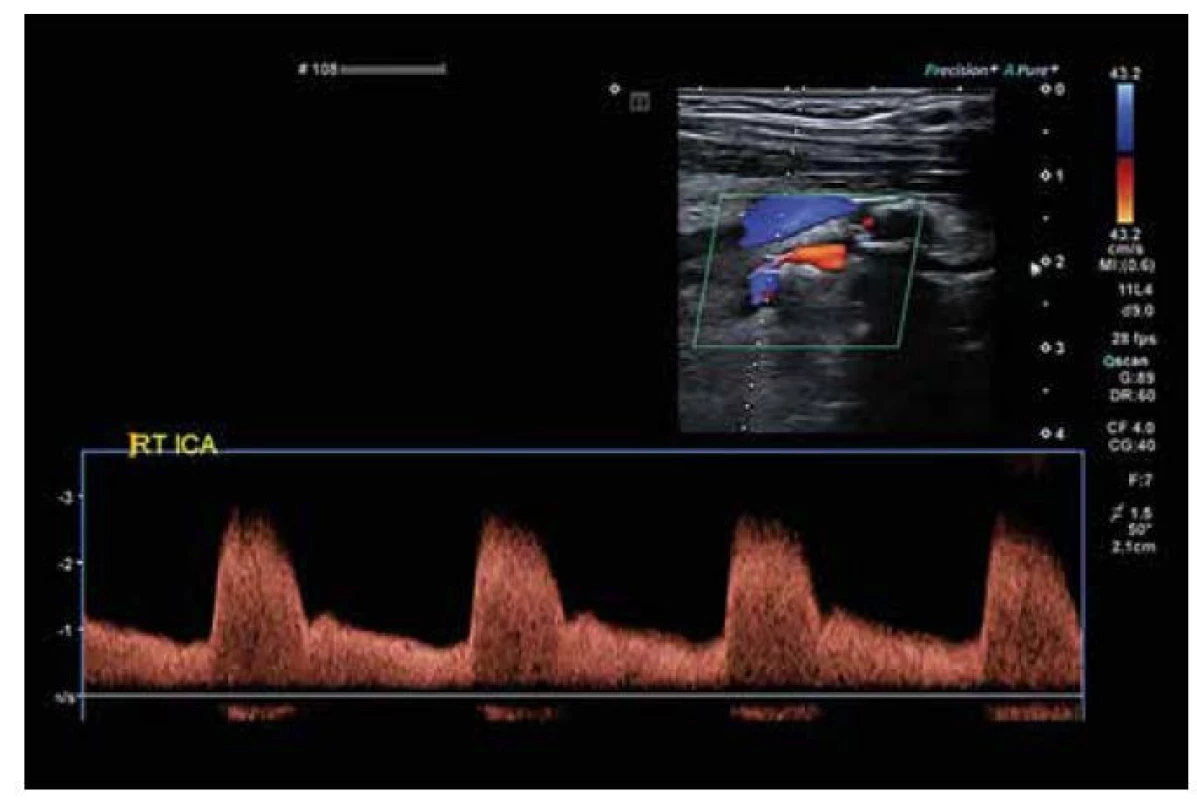
Za signifikantní stenózu považujeme tu, která je vyhodnocena jako více než 50%, resp. 70% redukce průsvitu tepny. Uvedené rozdílné hranice významnosti záleží na tom, zda stenóza stojí za vzniklými symptomy (v tu chvíli je již 50% stenóza považována za významnou), nebo zda je odhalena náhodně (v tu chvíli je hranice hemodynamické významnosti určena na 70 % a více).
Klíčové pro stanovení léčebného algoritmu je, jak již bylo zmíněno, rozdělení nemocných na:
• symptomatické pacienty,
• asymptomatické pacienty (s náhodným nálezem stenózy karotické tepny).
Zobrazení karotických tepen – detekce postižení
Vyšetřením první linie zůstává duplexní ultrasonografie (DUS), která je neinvazivním vyšetřením s dobrou přesností (vysokou specificitou i senzitivitou vyšetření) pro stanovení stupně stenózy. CT angiografie (CTA) je další modalitou zobrazení, navíc dává informace o případných ischemických ložiscích v mozku. I němě proběhlé embolizace do mozku mohou měnit náhled na klasifikaci pacienta – z asymptomatického se stává spíše symptomatický, byť šlo o němě proběhlou příhodu. CTA se využívá zejména při plánování chirurgické léčby. Digitální subtrakční angiografie (DSA) je invazivním vyšetřením umožňujícím přesné zobrazení, event. i stenting postižené karotidy. Transkraniální doppler (TCD) zobrazuje velké intracerebrální tepny a zpřesňuje tak DUS.
Podle ultrasonografického vyšetření lze rozdělit stenózy karotických tepen (na základě více kritérií posuzování míry stenózy) vyhodnocením šíře tepny ve stenóze a v místě bez zúžení a posuzováním rychlosti akcelerace toku ve stenóze (Obr. 2) na:
• nevýznamné stenózy (< 50 %),
• středně významné stenózy (50–69 %): charakteristický je vzestup měřené vrcholové systolické rychlosti (125 až 230 cm/s),
• hemodynamicky významné stenózy (≥ 70 %): vzestup vrcholové systolické rychlosti nad 230 cm/s (Tab. 1).
Obr. 2. Kvantifikace stupně stenózy podle kritérií NASCET a ESCT (výpočet stenózy z „B mode“ zobrazení). V současnosti používáme výpočet stenózy podle NASCET. 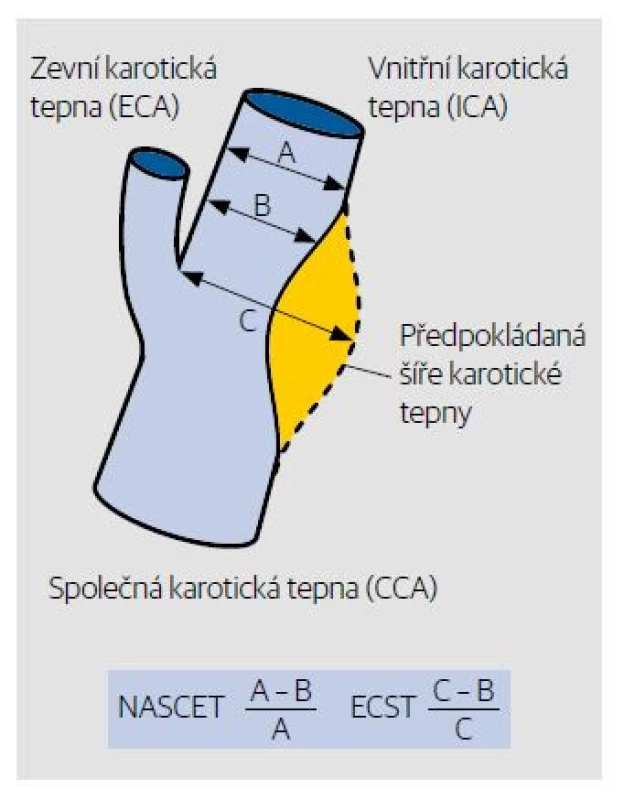
Tab. 1. Ultrasonografická diagnostická kritéria k posouzení stenózy a. carotis interna jako nejčastěji postižené tepny: > 50 % a > 70 % 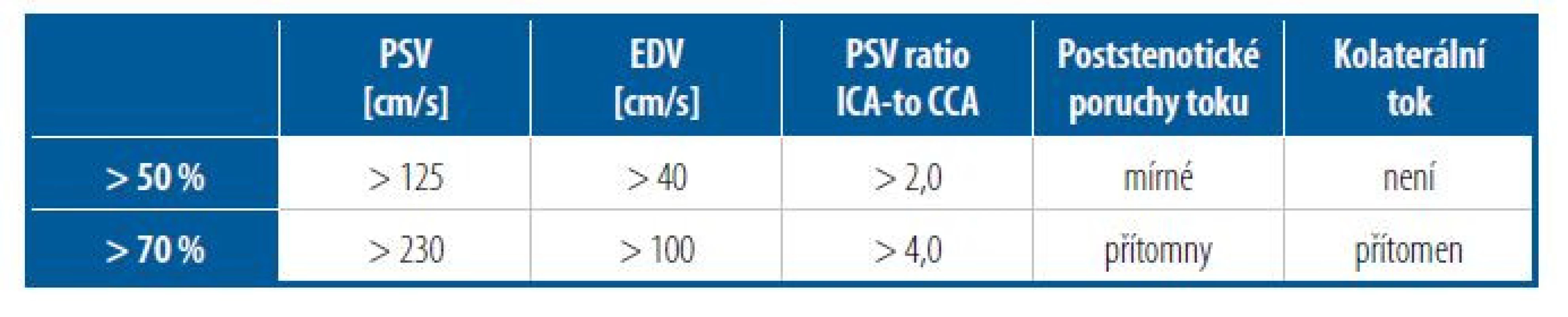
PSV = peak systolic velocity (vrcholová systolická rychlost v místě zúžení)
EDV = end-diastolic velocity (rychlost na konci diastoly)
PSV ratio = poměr vrcholové rychlosti v ICA (vnitřní karotida) a CCA (společná karotida)I u nevýznamných stenóz je důležité, zda se aterosklerotické pláty jeví jako rizikové („vulnerabilní“) pro rupturu a vývin trombu nebo embolizaci jejich částí. Za rizikové aterosklerotické pláty jsou považovány ty, které mají na povrchu ulcerace (nerovný povrch), jsou nabité lipidy (jsou „hypoechogenní“, tj. mají velké lipidové jádro), mají tenkou fibrózní „čepičku“ na povrchu nebo mají uvnitř plátu hemoragie/neovaskularizace („pláty perfundované“). Pláty jsou nejčastěji popisovány na základě ultrasonografického vyšetření, vzácně po zobrazení jinou metodou, např. pomocí magnetické rezonance.
Symptomatická stenóza karotické tepny a její léčba
Cévní mozková příhoda na podkladě aterotrombózy v lokalizaci vnitřní karotidy je zaviněna kombinací těchto faktorů: vlastní patologií tepenné stěny (atero infiltrace), hyperkoagulací (vznik trombózy na plátu) a abnormální hemodynamikou toku v daném povodí. Základní představou vzniku iktu je tedy arterio-arteriální embolismus (embolizace části plátu po jeho ruptuře) a také tzv. „low flow“ stav perfuze mozku.
Základními neurologickými projevy postižení jsou:
a) Tranzitorní mozková ataka (TIA), která vzniká buď low flow mechanismem, nebo embolizačně. Je definována jako ischemické symptomy kompletně vymizelé do 24 hodin od vzniku. V případě nízkého průtoku jsou ataky krátké, opakované a vznikají v povodí a. carotis interna (ICA). Na rozdíl od toho vede embolizace k delší jednotlivé atace a produkuje symptomy v povodí a. cerebri media (ev. a. cerebri anterior). Amaurosis fugax je také subtypem TIA a jde o přechodnou monookulární slepotu zaviněnou drobnou embolizací do a. ophthalmica.
b) Okluze karotické arterie může zavinit cévní mozkovou příhodu (CMP) embolizačním mechanismem, ale také může poškodit mozkovou tkáň mechanismem „low flow“. Záleží v tu chvíli na kompenzačních možnostech kolaterálního toku. Někdy dochází k postupnému uzávěru tepny, aniž by byla vyjádřena neurologická symptomatika.
c) Porucha vazoreaktivity v cerebrálním řečišti působí přídatně, a pokud je přítomna, vede častěji ke vzniku ipsilaterálního iktu.
Klinické symptomy a znaky ischemie v různých cévních teritoriích uvádí tabulka 2.
Tab. 2. Klinické symptomy a znaky ischemie v různých cévních teritoriích 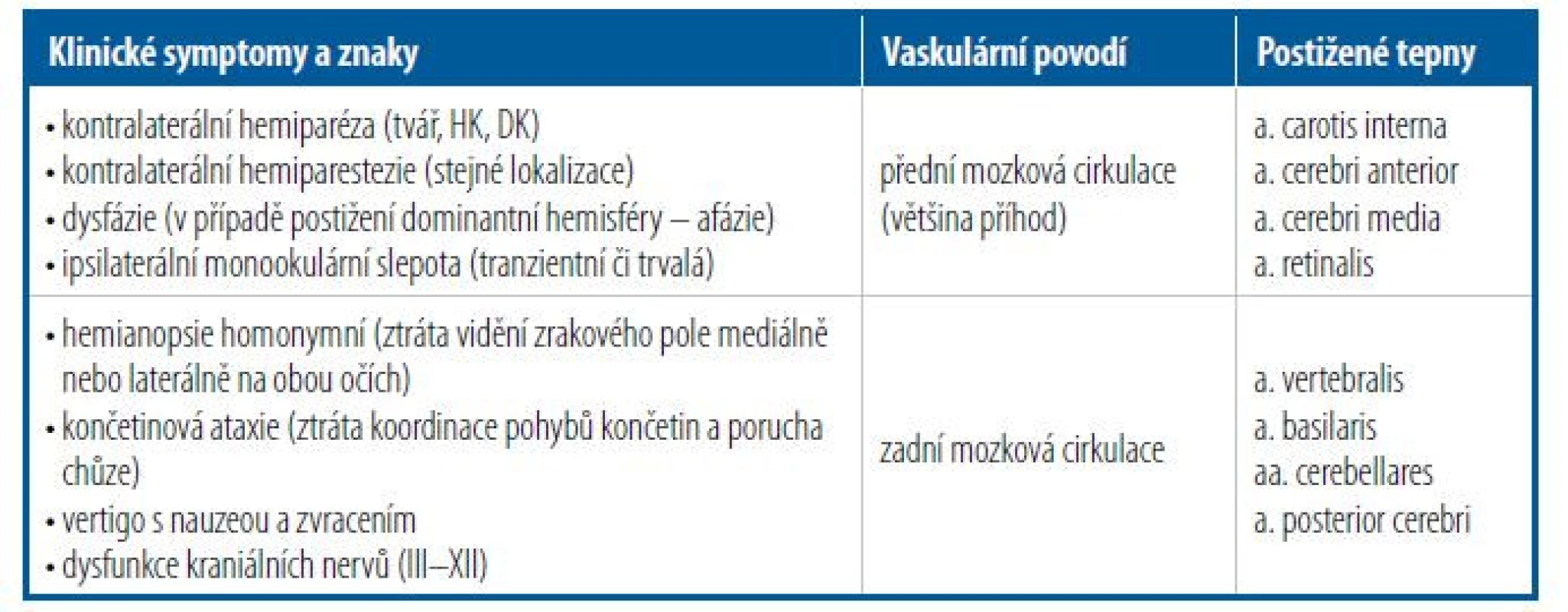
HK – horní končetiny, DK – dolní končetiny Za symptomatickou stenózu karotidy (se zúžením > 50 %) považujeme přítomnost jakékoliv neurologické symptomatiky v předchozích 6 měsících. Jde tedy o to zjistit, zda na základě anamnézy nemocný neprodělal v tomto období TIA (s odpovídající stranovou vazbou na zjištěnou karotickou lézi!) nebo zda nově zjištěná stenóza karotické tepny je odhalena v daném časovém oknu po prodělané CMP. V daném časovém období je předpoklad, že aterosklerotický plát je nestabilní, a proto rizikový pro rekurenci příhody.
Léčba symptomatických stenóz karotických tepen
V případě vzniku neurologických symptomů zvažuje neurolog, případně internista, zda je v přítomnosti stenózy větší než 50 % přínosná a schůdná revaskularizace karotického povodí (kromě základních léčebných postupů v akutní fázi – tj. indikace trombolýzy/endovaskulární intervence, podání protidestičkových nebo antikoagulačních léků). Pro nemocné, kteří mají životní prognózu delší než dva roky a mají zjištěnu významnou stenózu karotidy, je kromě základní medikace a intervence rizik aterosklerózy (viz níže) správným postupem především karotická endarterektomie (CEA). Pokud rozhodujeme o intervenci, je nutné zobrazit karotické řečiště a mozkové tepny buď CT angiografií (CTA), případně MR angiografií (MRA). Digitální subtrakční angiografie je metodou volby až v případě indikace karotického stentingu (CAS).
Jak řešit symptomatické nemocné:
• Revaskularizace pomocí CEA by měla být provedena během dvou týdnů od vzniku mozkové příhody, ne ale v prvních dvou dnech akutního stavu. Pro endarterektomii musí být splněny také podmínky, že zjištěná stenóza je chirurgicky dosažitelná a že nemocný není pro výkon vysoce rizikový z důvodu kardiálního, plicního nebo jiného onemocnění. Nemocný by v dané situaci měl být operován ve vaskulárních centrech, která mají riziko vzniku perioperační komplikace (zejména iktu a úmrtí) pod 6 % (dohledání tohoto parametru je však v ČR problematické).
• Neoperujeme nemocné s těžkým neurologickým deficitem, nemocné se zjištěnou okluzí karotidy (nebo subtotální okluzí) a ty, jejichž stenóza je vyhodnocena jako menší než 50 %.
• Karotický stenting (CAS) je výhodný, pokud není léze chirurgicky přístupná (vysoké uložení bifurkace), je přítomna stenóza postiradiační nebo celkový stav nemocného stran kardiovaskulárních a dalších nemocí je extrémně rizikový pro chirurgickou léčbu. Součástí intervence s implantací stentu je zavedení pomůcek protekce proti intrakraniálním embolizacím. U vysokého operačního rizika (tj. ve věku nad 80 let, při významných srdečních a plicních komorbiditách, při kontralaterální okluzi karotidy, po předchozí operaci nebo radiaci krku, při kontralaterální obrně n. recurrens) by měla mít intervenční endovaskulární léčba přednost, u průměrného operačního rizika je stenting dnes alternativou.
Asymptomatická stenóza karotických tepen a její léčba
V současnosti nerevaskularizujeme každou zjištěnou stenózu vnitřní (nebo společné) karotidy. Odhadované roční riziko vzniku ipsilaterálního iktu u nemocného se stenózou nad 50 % je totiž velmi nízké: jde o 0,5–1,0 % nemocných s významnou stenózou karotidy. Každá stenóza je nicméně markerem možnosti současného postižení tepen v jiném řečišti (koronárním a dalším). Všichni pacienti proto musí být intenzivně medikamentózně léčeni, aby se snížilo riziko jak iktu, tak infarktu a náhlé smrti.
Přesto se i nad těmito asymptomatickými nemocnými zamýšlíme v několika rovinách – jak významná je zjištěná stenotická léze, jaké má nemocný komorbidity a předpoklad dožití, a také zohledňujeme, jaké má místní vaskulární centrum výsledky operativy nebo stentingu.
Léčba asymptomatických stenóz karotických tepen
Celkově lze strategii ošetření asymptomatické stenózy shrnout takto:
• asymptomatická stenóza 50–69 % by neměla být intervenována jakkoliv, nemocní mají být sledováni periodicky ultrazvukem v intervalu 12 měsíců;
• stabilní nemocní se stenózou 70 – 99 % jsou kandidáty velmi agresivní medikamentózní léčby a současně, je-li předpoklad dožití u nich více než 5 let, pak revaskularizace může být zvažována a provedena, ale jen v centrech, jejichž riziko periprocedurálního iktu, ev. úmrtí, je nižší než 3 %.
Při rozhodování, zda revaskularizaci provést chirurgicky, nebo stentingem, je dobré vědět, že dlouhodobé výsledky u zkušených týmů jsou u obou procedur obdobné. Periprocedurální riziko iktu je o něco vyšší při CAS, endarterektomie nese vyšší riziko periprocedurálního infarktu myokardu.
Onemocnění vertebrálních tepen
Až 20 % ischemických cerebrovaskulárních příhod v zadní mozkové cirkulaci je způsobeno onemocněním vertebrálních tepen. Vyšetření CTA/MRA v této oblasti mají vyšší senzitivitu (94 %) a specificitu (95 %) než DUS (70% senzitivita). Nejběžnější jsou stenózy v oblasti odstupu tepny, který je ale sonograficky obtížně zobrazitelný. Asymptomatické nemocné k revaskularizaci neindikujeme, léčbu zvažujeme (výlučně endovaskulárně) pouze u těch pacientů, u nichž dochází k ischemii i při optimální farmakoterapii (protidestičkový lék, statin).
Optimální konzervativní léčba
Role praktického lékaře v péči o nemocné se zjištěným aterosklerotickým postižením karotid – zajištění tzv. optimální konzervativní léčby (BMT – best medical therapy)
U nemocných je velice důležitá intenzivní medikamentózní léčba ke snížení celkového kardiovaskulárního rizika. Nemocní s hemodynamicky významnou stenózou karotidy jsou v kategorii „high risk“ nemocných. Pokud jde například o cílové hodnoty LDL-cholesterolu, pak by měli dosahovat hladiny LDL-cholesterolu méně než 1,4 mmol/l (nebo poklesu o více než 50 % výchozí hodnoty).
Tuto intenzivní léčbu realizujeme takto:
• hypolipidemická léčba – podávání statinu: rosuvastatin 40 mg nebo atorvastatin 80 mg, případně doplněný o ezetimib 10 mg; v případě, že i při maximálně tolerovaných dávkách těchto léků má nemocný LDL-cholesterol > 2,5 mmol/l (tato hranice je stanovena uměle – plátci zdravotního pojištění), může být referován do některého z 22 lipidologických center v České republice ke zvážení medikace inhibitory PCSK9 a inklisiranem v budoucnosti;
• antitrombotická léčba – podání kyseliny acetylsalicylové (ASA) a u těch, kteří ji netolerují, je pak lékem volby klopidogrel. Duální protidestičková léčba je indikována po stentingu karotidy na dobu 1–3 měsíců. Antikoagulační léčba v případě jiné její indikace je dostatečnou monoterapií, pouze u nemocných tzv. polyvaskulárních a vysoce rizikových (postižení současně např. ICHS a periferní aterosklerózou, včetně karotické lokalizace, také DM nebo kompromitací funkce ledvin) je ke zvážení léčba vaskulární dávkou rivaroxabanu (tedy dávkou malou, tj. 2x denně 2,5 mg – v současnosti může předepsat pouze specialista) s ASA;
• léčba arteriální hypertenze podle platných doporučení, podstatné je snížení krevního tlaku k cílovým hodnotám (< 140/85 mm Hg);
• kontrola diabetes mellitus;
• vyloučení kouření;
• zdravý způsob stravování (středomořská dieta);
• pravidelná fyzická aktivita a cvičení;
• snížení hmotnosti.
Snížení hladiny LDL-cholesterolu o 1 mmol/l vede ke snížení 5letého rizika vzniku iktu o přibližně 25 %. Máme data, že u diabetiků kombinací výše uvedených postupů, samozřejmě s těsnou kontrolou glykemie, došlo k 60% snížení kardiovaskulárních příhod a úmrtí. UK Prospective Diabetes Study dokonce prokázala, že u diabetiků intenzivní kontrola krevního tlaku snížila riziko iktu o 44 %.
Velké pokroky jsou také v antitrombotické terapii, v podskupině studie COM PASS u nemocných zařazených na základě provedené revaskularizace karotidy nebo asymptomatické stenózy karotidy větší než 50 % (celkem šlo o 1919 nemocných) došlo přidáním vaskulární dávky rivaroxabanu k ASA ke snížení celkového množství KV příhod o 37 %, bez významného zvýšení rizika krvácení.
Závěr
Nemocný s aterosklerózou karotické tepny je rizikový pro iktus i další vaskulární příhody. V řadě případů je zjištěná stenóza karotidy asymptomatická a zde je hlavním postupem intenzifikace léčby v rámci sekundární prevence a každoroční přešetření významnosti této stenózy.
Klíčové je posouzení, zda nejde o stenózu symptomatickou, tzn. zda neurologické příznaky plynoucí z postižení daného povodí nebyly vyjádřeny v posledních 6 měsících (například v podobě oligosymptomatické a krátce trvající TIA). Pokud ale například iktus byl přítomen před řadou měsíců nebo let, není ani významná stenóza nově odhalená nutně považována za symptomatickou – ischemická příhoda mohla mít jinou příčinu. Musí být rovněž stanoveno, zda stenóza stranově odpovídá prodělané mozkové příhodě. Rozhodnutí, zda došlo k progresi zúžení, musí být velmi kvalifikované.
U asymptomatických pacientů se stenózami karotických tepen je strategie léčby spíše konzervativní. Pouze některé skupiny nemocných mohou mít z ošetření „asymptomatické stenózy“ prospěch (pozor, za významnou v tomto kontextu považujeme stenózu ≥ 70 %): jde o nemocné, kteří již kdysi prodělali kontralaterální TIA nebo CMP, dochází u nich k progresi stenózy (o více než 20 %), mají prokázány ipsilaterální němé infarkty mozku na CT mozku, byly jim transkraniálním dopplerovským vyšetřením detekovány spontánní embolizace, případně zjištěna snížená cerebrovaskulární rezerva, nebo mají zobrazeny rizikové a objemné aterosklerotické pláty (hypoechogenní, echolucentní, s hemoragiemi, nerovnými okraji ap.).
Karotická endarterektomie (CEA) zůstává standardní léčebnou metodou, stenting karotické tepny (CAS) je bezpečnou alternativou. Rozhodnutí, zda revaskularizaci provést chirugicky, nebo stentingem tepny, je nutno posoudit individuálně podle výše periprocedurálniho rizika CMP u daného nemocného a s ohledem na zkušenosti pracoviště s daným typem léčby. Stenting má přednost u tzv. hostilního krku (např. po radioterapii, při restenóze po CEA, při vysokém uložení bifurkace společné karotické tepny) nebo při kontralaterální paréze n. recurrens či kontralaterálním uzávěru karotické tepny.
Symptomatické stenotické postižení karotických tepen, kde kritériem významnosti je stenóza ≥ 50 %, by mělo být řešeno ještě během hospitalizace nemocného pro neurologický deficit (nebo záhy poté, co se lékař o proběhlé TIA od nemocného dozví). Nejsou data, zda je racionální provést revaskularizaci po iktu s těžším reziduálním neurologickým postižením.
Ve všech fázích nemoci je nutno nemocného vést jako pacienta s vysokým rizikem recidivy TIA/iktu a jiných kardiovaskulárních příhod, včetně náhlé srdeční smrti, a adekvátně tomu podávat kombinovanou medikaci a snažit se o změnu životního stylu nemocného.
Tento výstup vznikl v rámci programu Cooperatio, vědní oblasti Cardiovascular Science.
Literatura u autorek článku.
dkare@lf1.cuni.cz, jana.hudska@vfn.cz
doc. MUDr. Debora Karetová, CSc.
II. interní klinika – klinika kardiologie a angiologie
1. LF UK a VFN, Praha
MUDr. Jana Hudská
II. interní klinika – klinika kardiologie a angiologie
1. LF UK a VFN, Praha
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopiseSvět praktické medicíny
Nejčtenější tento týden
2022 Číslo 2- INFOGRAFIKA: Algoritmus individualizované léčby obezity dle EASO 2025
- Mikrobiota orofaryngu pod kontrolou − význam biofilmů a role oktenidinu
- Atorvastatin v roce 2026: stabilní molekula v měnící se kardiologii
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
-
Všechny články tohoto čísla
- Úvodní slovo
- Nové registrace v Evropě
- Horečky nejasného původu u dospělých
- Komentář k článku Horečky nejasného původu u dospělých
- Terminální stadium selhání ledvin: lékařská péče
- Komentář k článku Terminální stadium selhání ledvin: lékařská péče
- Novinky v očkování v ordinaci všeobecného praktického lékaře
- Zapomínáme na prevenci chřipky?
- Lékový profil: Apexxnar
- Multisystémový zánětlivý syndrom u dětí spojený s COVID-19: etiologie, patofyziologie a příznaky
- Úzkostná porucha „všedního dne“ a moderní léčebné strategie
- Diagnostika a terapie demencí – stručný praktický návod
- Červené oko v ordinaci praktického lékaře
- „Bez ordinování bych nebyl pro studenty ani kolegy dostatečně přesvědčivý“
- Nové možnosti v diagnostice a léčbě polyneuropatií
- Kdy odeslat hypertonika do centra pro hypertenzi?
- Moderní možnosti v léčbě plicní hypertenze
- Transthyretinová amyloidóza srdce: mysleme na ni!
- Aterosklerotické postižení karotických tepen – diagnostika a léčba symptomatických a asymptomatických stenóz
- Probiotika v prevenci a léčbě onemocnění u dětí v roce 2022
- Diagnosticky užitečné artefakty v bedside sonografii
- Léčba úzkosti v první linii
- Terapie budoucnosti – základní principy a možnosti využití genové terapie
- Znalostní test: 2 kredity ČLK
- Svět praktické medicíny
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Aterosklerotické postižení karotických tepen – diagnostika a léčba symptomatických a asymptomatických stenóz
- Nové možnosti v diagnostice a léčbě polyneuropatií
- Terminální stadium selhání ledvin: lékařská péče
- Červené oko v ordinaci praktického lékaře
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



