-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Parciální magnetická jejunální diverze (PMJD) u vysoce obézních pacientů
Partial magnetic jejunal diversion (PMJD) in severely obese patients
Most patients with type 2 diabetes mellitus suffer from obesity. Studies show that surgical intervention is a suitable method for the improvement or remission of type 2 diabetes mellitus. However, a very small percentage of the total number of obese patients (diabetics in addition) undergo surgery. For this reason, less invasive endoscopic methods appear to be an appropriate alternative.
The primary aim of a pilot study of partial jejunal diversion using the SFM (Self-Forming Magnetic) device for the creation of jejuno-ileal anastomosis was to verify the technical feasibility and safety of the new procedure. Secondary goals included achieving weight reduction and improving metabolic parameters in patients with type II diabetes.
Key words:
Keywords:
obesity – type 2. diabetes mellitus – partial magnetic jejunal diversion – jejuno-ileal anastomosis
Autoři: M. Bužga 1,4
; E. Machytka 2
; P. Holéczy 3; J. Macháčková 1
Působiště autorů: Výzkumné obezitologické centrum, Ústav fyziologie a patofyziologie, Lékařská fakulta Ostravské univerzity 1; Endoskopické centrum, Interní klinika, Fakultní nemocnice Ostrava 2; Chirurgické oddělení, Vítkovická nemocnice, a. s., Ostrava-Vítkovice 3; Ústav laboratorní diagnostiky, Fakultní nemocnice Ostrava 4
Vyšlo v časopise: Rozhl. Chir., 2019, roč. 98, č. 2, s. 71-76.
Kategorie: Kazuistika
Souhrn
Většina pacientů s diabetem II. typu trpí obezitou. Studie ukazují, že chirurgická intervence představuje vhodný způsob, kterým lze dosáhnout zlepšení nebo remise diabetu II. typu. Nicméně velmi malé procento z celkového počtu obézních pacientů − navíc diabetiků − podstoupí operaci. Z tohoto důvodu se méně invazivní endoskopické metody ukazují jako vhodná alternativa.
Pilotní studie parciální jejunální diverze s využitím SFM (Self-Forming Magnetic) zařízení pro vytvoření jejuno-ileální anastomózy měla primárně za cíl ověřit technickou proveditelnost a bezpečnost nového postupu. Sekundární cíle zahrnovaly dosažení redukce hmotnosti a zlepšení metabolických parametrů u pacientů s diabetem II. typu.
Klíčová slova:
obezita – diabetes II. typu – magnetická jejuno-ileální diverze – jejuno-ileální anastomóza
ÚVOD
Je všeobecně známo, že většina pacientů s diabetem II. typu trpí obezitou. Dle WHO trpí 422 milionů dospělých diabetem, z toho většina diabetem II. typu [1]. Konkrétně v ČR bylo v roce 2016 celkem 10 % dospělé populace postiženo diabetem [2]. Nové prediktivní studie poukazují na fakt vzrůstajícího počtu diabetiků celosvětově, přičemž počet osob s diabetem ve věku 20−79 let by měl do roku 2040 vzrůst na 642 milionů (interval nejistoty: 521−829) [3]. Studie ukazují, že chirurgická intervence – bariatrická/metabolická chirurgie − představuje vhodný způsob, jak dosáhnout zlepšení nebo až remise diabetu II. typu. Přitom je stále více zdůrazňován význam endoskopických metod jako méně invazivních např. Fried M, et al. [4]. Endoskopický postup, který přináší trvalou anatomickou změnu bez trvalé implantace cizího materiálu, poskytuje inovativní řešení. Kanshin NN, et al. [5] v roce 1978 prezentovali metodu „side-to-side“ anastomózy, vytvořenou mechanickým stlačením za působení magnetické síly. Magnetická kompresní zařízení však bývala dodávána kompletně sestavená a jejich implantace vyžadovala otevřené chirurgické pole. Několik pozdějších endoskopických postupů využilo menší pevné magnety, přičemž tvar a velikost magnetu byla značně limitována průměrem jícnu. Ve spolupráci se společností GI Windows bylo vyvinuto inovativní řešení samoformovatelného magnetu aplikovatelného endoskopicky bez nutnosti chirurgického přístupu. Viz Obr. 1 a 2. Toto řešení bylo poprvé úspěšně použito na prasečím modelu a výsledky publikovány v roce 2011 [6]. Pilotní humánní klinickou studii realizoval Machytka E, at al. [7], který v roce 2017 publikoval výsledky ročního sledování 10 pacientů a prokázal signifikantní redukci glykovaného hemoglobinu u diabietiků a též u prediabetiků. Kazuistiky, které představujeme, jsou vybrány z této první humánní klinické studie.
Obr. 1. Nasazení osmiúhelníkového samoformovatelného magnetu s nástroji pro nasazení v jejunu
Fig. 1: Deployment of the octagonal self-forming magnet device with the deployment tool in a jejunum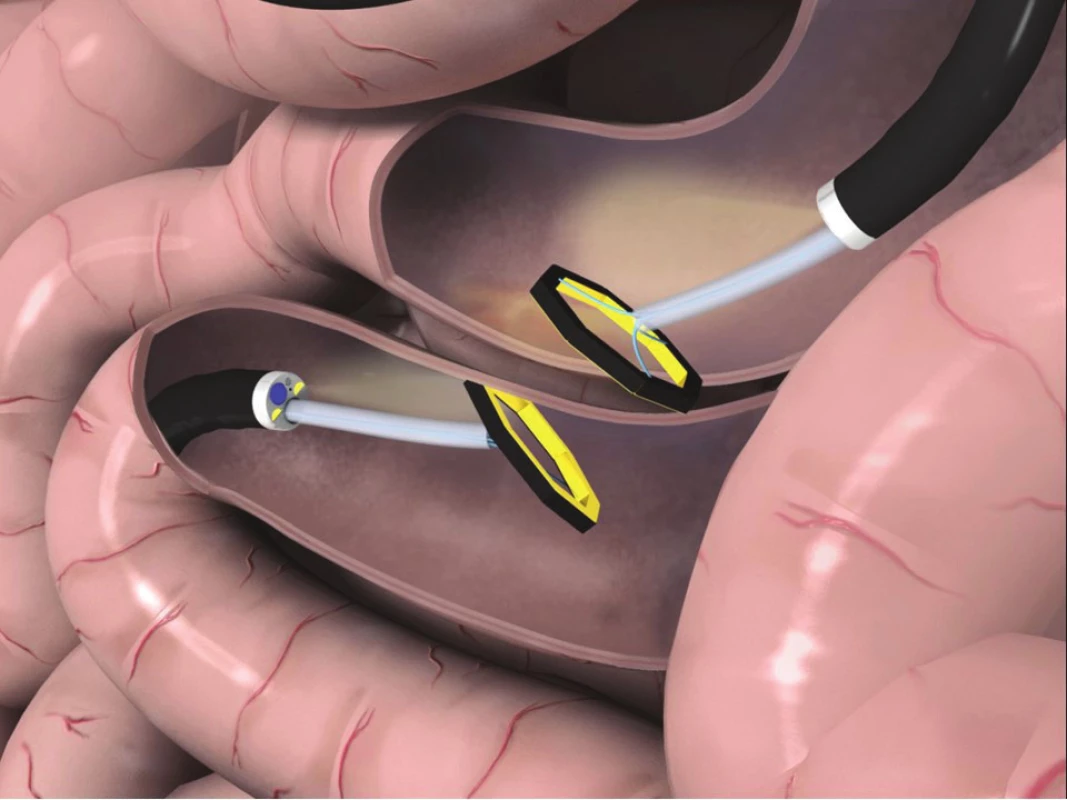
Obr. 2. Endoskopický pohled na střevní anastomózu (12 měsíců po zákroku)
Fig. 2: Endoscopic view of the intestinal anastomosis (month 12 after the procedure)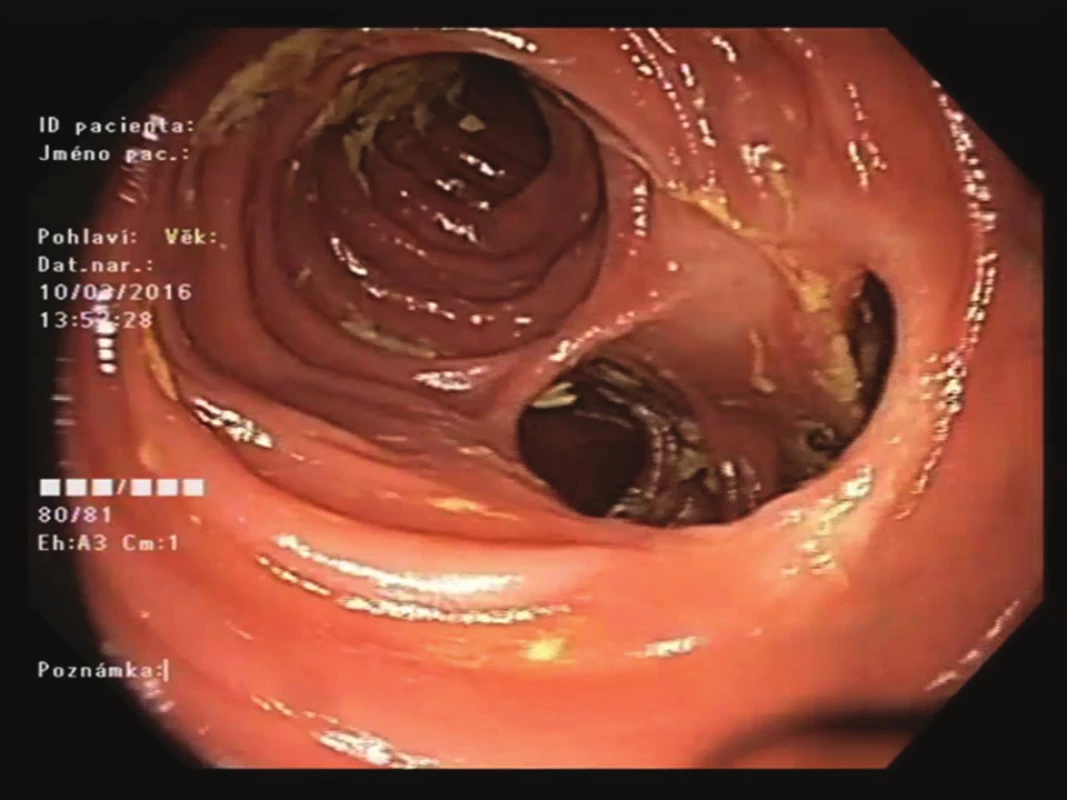
Pacienti byli uloženi na zádech. V celkové anestezii byl současně zaveden enteroskop ústy do oblasti proximálního jejuna a koloskop do oblasti terminálního ilea. V čase, kdy oba konce endoskopů k sobě naléhaly, byly do styku dvou střevních kliček zavedeny magnetické osmihrany, které se k sobě přiblížily tak, aby vytvořily side-to-side jejuno-ilealní spojení bez tkáňového interpozita. Poloha endoskopů byla ověřena pomocí skiaskopické kontroly. Vzdálenost nově vytvořené anastomózy byla v případě proximálního jejuna 40 cm od ligamentum Treitzi, vzdálenost anastomózy v terminálním ileu od ileocekálního rozhraní byla obdobně 40 cm. Tyto vzdálenosti byly v rámci designu studie dodrženy u všech pacientů ve studii.
Tlakem magnetických oktagonů došlo v průběhu několika dní k vytvoření entero-enterální fistuly, tedy ileo-jejunální anastomózy. Délka hospitalizace byla 2−3 dny při tekuté stravě s následným přechodem na stravu kašovitou a pevnou. Magnety použité pro vytvoření anastomózy pak samovolně odešly stolicí v průměru za 10−28 dnů od jejich zavedení. V práci představujeme 2 kazuistiky, které přibližují tuto novou metodu.
KAZUISTIKA 1
Muž, 52 let, nekuřák s obezitou II. stupně (BMI 36,5 kg/m2, 32,5 % tuku), diabetik, v anamnéze také hypertenze a hyperlipidemie. Užívá perorální antidiabetika (PAD) (Janumet 50 mg, Maninil 5 mg), antihypertenziva (Preductal, Rilmenidin), statiny (Sortis). V první třídě základní školy trpěl na podvýživu, od druhé třídy ale již obézní. Před bariatrickým zákrokem neměl pravidelný stravovací režim a pohybová aktivita byla minimální, navíc měl sedavé zaměstnání a občas noční směny. Nebyl registrován u diabetologa, léky na cukrovku předepisoval praktik.
Zkoušel mnoho redukčních postupů např. akupunktura (1990), léky − Adipex (2000), „tukožroutská dieta“ (2005) – vše bez výrazného efektu. Proto se rozhodl pro radikálnější řešení léčby obezity a cukrovky a přihlásil se do studie léčení metodou parciální magnetické jejunální diverze (PMJD).
Předoperační hodnoty glykemie byly 18,7 mmol/l a glykovaného hemoglobinu 101 mmol/mol. Energetický příjem před zákrokem byl 931 kcal, navíc byl zjištěn nízký příjem bílkovin a většiny mikronutrientů ve stravě. V krvi byla zaznamenána nízká hladina železa (14,9 umol/l), hořčíku (0,69 mmol/l), vitaminu D (10,5 nmol/l), zvýšen LDL-cholesterol (3,14 mmol/l) a hladina triacylglycerolů (1,83 mmol/l). V moči byly zjištěny proteiny, glukóza, zvýšená hodnota močových indexů ALBU/ALBU (194 mg/l) a ALBU/KREA (32,32 mg/mol).
Výkon PMJD proběhl bez komplikací, trval 3 hodiny. Délka hospitalizace byla 2 dny. 48 hodin po zákroku pacient uváděl mírnou citlivost břicha, jinak byl bez potíží na tekuté stravě + Nutridrink 1krát denně. V prvním týdnu (-4,4 kg, EWL 13 %) přetrvávaly bolesti břišní stěny. Tekutá strava byla postupně nahrazena kašovitou + Nutridrink 1krát denně. Stolice byla pravidelná 1krát denně ráno, pevného charakteru.
18. den po zákroku (-6,5 kg, EWL 19, 1%), bylo pozorováno výrazné snížení glykemie (7,27 mmol/l) a glykovaného hemoglobinu (HbA1c) (77 mmol/mol). Pacient uvedl, že došlo k přirozenému vypuzení magnetu stolicí. Tomu předcházela řídká stolice cca 4 dny. V den vypuzení magnetu pacient pociťoval nepříjemný tlak v dolní části břicha a posuny ve střevech. Po vypuzení magnetu nebyly u pacienta zaznamenány žádné potíže a bolesti. Nicméně další dny pacient pozoroval nepříjemné pocity spojené s hypoglykemií (self-monitoring, opakovaně glykemie 3 mmol/l). Sám si upravil dávkování antidiabetik (vynechal večerní dávky), dodatečně tuto úpravu medikace doporučil i diabetolog studie. Následně se cítil dobře, navíc krátkodobě užíval multivitaminové doplňky stravy.
8. týden po zákroku (-8,5 kg, EWL 25,2 %, glykemie 8,3 mmol/l, HbA1c 62 mmol/mol) byla zjištěna nízká hladina vitaminu B12 v krvi, proto byla doporučena suplementace. Pacient udával průjmovitou stolici cca 1krát týdně vlivem dietní chyby. Vyšetřením stolice nebyly prokázány patogenní bakterie.
6. měsíc po zákroku (-12,6 kg, EWL 38,3 %, glykemie 6,3 mmol/l, HbA1c 47 mmol/mol) proběhla kontrolní endoskopie včetně biopsie z místa anastomózy, která byla negativní na patogenní bakterie (aerobně: E. Coli 1, anaerobně: ++ Bacteroides vulgatus Betalaktamaza (+), mikroskopicky negativní). V krvi byly opět zjištěny nízké hladiny železa (10,1 umol/l), vitaminu B12 (125 pg/ml) a magnezia (0,58 mmol/l), z toho důvodu byla prodloužena jejich suplementace.
9. měsíc po zákroku (-14,4 kg, EWL 43,5 %, glykemie 8,8 mmol/l, HbA1c 54 mmol/mol) bez průjmů, po konzultaci s diabetologem studie došlo ke změně v medikaci PAD, kdy byl nově nasazen jen Glucophage 500 mg. Pacient dále pokračoval v suplementaci vitaminu D a magnezia.
12. měsíc po zákroku (-13,6 kg, EWL 40,9 %, glykemie 6,1 mmol/l, HbA1c 48 mmol/mol) v krvi byla opět zaznamenána nízká hladina železa (9,5 umol/l), vitaminu D (28,2 nmol/l), B12 (173 pg/ml) a magnezia (0,69 mmol/l). Proto byla opět prodloužena suplementace. S cílem zajistit pravidelné stravování pacient pobíral po dobu 3 měsíců „krabičkovou dietu“. Tato forma stravování vedla ke snížení hladiny HbA1c (44 mmol/l), čímž se potvrdila důležitost pravidelného příjmu stravy zejména u diabetiků
18. měsíc po zákroku (-11,3 kg, EWL 33,9 %, +2,3 kg za posledních 6 měsíců, glykemie 6,7 mmol/l, HbA1c 71 mmol/mol) pacient přibral na hmotnosti, občas pociťoval „nafouknutí“ břicha, což řešil užitím Helicidu. Pacient polevil z pravidelné stravy a užívání PAD. Glykemie při self-monitoringu dosahovala hodnot až 14 mmol/l, přičemž HbA1c vyskočil až na 71 mmol/mol. Necítil se však dobře a opět se snažil o pravidelnost ve stravě i v medikaci. Občas navíc pociťoval křeče v nohou, pravděpodobně vlivem dlouhodobého deficitu magnezia.
24. měsíc po zákroku (-9,5 kg, EWL 28,7 %, +1,7 kg za posledních 6 měsíců, glykemie 9,3 mmol/l, HbA1c 48 mmol/mol) opět přibral na hmotnosti, neudával žádné potíže. Pokračoval v suplementaci železa, vitaminu D a B12, magnezia.
30. měsíc po zákroku (-6,4 kg, EWL 19,1 %, +3,1 kg za posledních 6 měsíců, glykemie 4,7 mmol/l, HbA1c 51 mmol/mol) opět přibral na hmotnosti, protože měl opět nepravidelnou stravu. Nutriční terapeutka potvrdila propočtem pacientova jídelníčku vysoký denní energetický příjem s velkým zastoupením nasycených mastných kyselin a jednoduchých cukrů ve stravě. Pacient udával pocity nafouknutého a tvrdého břicha a průjmovitou stolici. V krvi přetrvávala nízká hladina železa (13,9 umol/l), vitaminu D (44,3 nmol/l), B12 (63 pg/ml) a magnezia (0,55 mol/l). Toho času nebyla žádná suplementace.
36. měsíc po zákroku (-6,5 kg, EWL 19,1 %, beze změny za posledních 6 měsíců, glykemie 9,0 mmol/l, HbA1c 54 mmol/mol). Pacient byl bez zásadních potíží, občas měl řidší stolice, hmotnost se ustálila – nepřibíral.
Z dlouhodobého hlediska byl u pacienta prokázán významný dlouhodobý efekt metody PMJD na hladiny glykemie a HbA1c, a to i v případě, že redukce hmotnosti byla ve 36. měsíci pouze 19,1 % EWL (průměrné EWL celé sledované skupiny (n=9/10) po provedení PMJD bylo ve 36. měsíci 39,8 %). Negativním dopadem však v tomto případě bylo významné snížení hladiny vitaminu B12 a nutnost dlouhodobé suplementace. Dlouho přetrvávající deficity železa, magnezia a vitaminu D (zjištěné již předoperačně) pravděpodobně v tomto případě nesouvisely s metodou PMJD, ale s nedostatečně pestrou stravou. Kazuistika ukazuje, jak nedostatečná spolupráce pacienta může negativně ovlivnit konečný efekt metody. Viz Graf 1 a 2 (trend glykovaného hemoglobinu, změny v souvislostech: HbA1c a hmotnosti).
Graf 1. Úprava glykemie a glykovaného hemoglobinu po PMJD, muž 52 let (sledování 36 měsíců)
Graph 1: Reduction in blood glucose and glycated hemoglobin after PMJD, male 52 years (36-month follow-up)
Graf 2. Vývoj redukce hmotnosti a hladiny glykovaného hemoglobinu po PMJD, muž 52 let (sledování 36 měsíců)
Graph 2: Trend in weight reduction and glycated hemoglobin levels after PMJD, male 52 years (36-month follow-up)
KAZUISTIKA 2
Žena, 48 let, nekuřačka, invalidní důchodkyně (občas distribuce tiskovin), občas porucha menstruačního cyklu, obezita IV. stupně (BMI 46,2 kg/m2, 52,0 % tuku), prediabetes, hypothyreóza, schizofrenie, úzkostná porucha depresivního typu, psoriáza. V medikaci hormon štítné žlázy (Euthyrox), benzodiazepin (Rivotril 0,5 mg), antiepileptikum (Lamotrigin), antipsychotikum (Quetiapin), antidepresivum (Apo-parox 20), magnezium, progesteron pro úpravu menstruačního cyklu, Triamcinolon mast 10 mg. Obezita byla dlouhodobá. Ještě ve 31 letech 80 kg, následně postupně začala přibírat na váze. Hmotnost zkoušela redukovat formou diet a cvičením, v roce 2010 byla v lázních, ale vše bez výrazného efektu. Proto hledala další cesty, jak redukovat hmotnost, a vstoupila do studie léčení metodou parciální magnetické jejunální diverze (PMJD).
Předoperačně byly hodnoty glykemie 6,88 mmol/l, glykovaného hemoglobinu (HbA1c) 55 mmol/mol. Energetický příjem byl 2396 kcal. V krvi byla zjištěna nízká hladina prealbuminu (0,17 g/l), vitaminu D (20,6 nmol/l), zvýšená hladina LDL-cholesterolu (3,1 mmol/l) a mírně zvýšená hladina jaterních testů ALT (0,88 ukat/l) a AST (0,67 ukat/l). Udávala vyšší konzumaci sladkých pochutin především večer před spaním (až 200 g čokolády), strava byla nepravidelná a nekvalitní, pohybová aktivita minimální.
Zákrok PMJD proběhl bez potíží, trval 2 hodiny. Délka hospitalizace byla 3 dny. 48 hodin po výkonu byla pacientka bez potíží na tekuté stravě + Nutridrink 1krát denně. V prvním týdnu (-3,7 kg, EWL 5,7 %) pacientka postupně přecházela na kašovitou stravu + Nutridrink 1−2krát denně, stolice byla pravidelná. Magnet byl z těla vypuzen stolicí 28. den po zákroku, bez klinických obtíží.
1. měsíc po výkonu (-5,7 kg, EWL 8,5 %) bylo pozorováno výrazné snížení HbA1c (35 mmol/mol) při nezměněné glykemii nalačno (7,0 mmol/l). Stravu jí připravovala matka, zkoušela vhodnost různých potravin.
8. týden po výkonu (-8,4 kg, EWL 12,7 %, glykemie 6,53 mmol/l, HbA1c 49 mmol/mol) udávala vyšší stres (rodinné vztahy) a vyšší krevní tlak (150/85 mmHg), byla bez průjmů.
6. měsíc po výkonu (-11,6 kg, EWL 17,9 %, glykemie 6,5 mmol/l, HbA1c 44 mmol/mol) byla provedena kontrolní endoskopie včetně biopsie z místa anastomózy s negativním výsledkem na patogenní bakterie. Průjmy toho času nebyly, řidší stolice byla popisována jen v případech přejedení. Z důvodu stresu (péče o matku, vyhrocené rodinné vztahy) nedodržovala zásady zdravého stravování. Pohybová aktivita byla hodnocena jako průměrná, spojená s distribucí tiskovin. V krvi byla nově zjištěna nízká hladina železa (7,1 umol/l), vitaminu B12 (108 pg/ml) a vitaminu D (21,9 nmol/l), proto byla doporučena suplementace.
9. měsíc po výkonu (-14,5 kg, EWL 22,2 %, glykemie 8,8 mmol/l, HbA1c 54 mmol/mol) bez průjmů. V krvi přetrvávala nízká hladina železa (7,1 umol/l), nově nízká hladina hořčíku (0,67 mmol/l), bílkovin (59,5 g/l), prealbuminu (0,18 g/l) a hemoglobinu (117 g/l), proto bylo doporučeno pokračovat v suplementaci.
12. měsíc po výkonu (-16,4 kg, EWL 25,5 %, glykemie 6,0 mmol/l, HbA1c 43 mmol/mol) v krvi opět zjištěna nízká hladina železa (9,7umol/l) i přes trvalou suplementaci. Celkově byla bez potíží, průjmy se objevovaly jen při přejedení. Stresové situace přetrvávaly a byly řešeny vyšším příjmem jídla. Ve stravě byl nutriční terapeutkou potvrzen nízký příjem bílkovin, vápníku, železa, hořčíku, vitaminu B12, kyseliny listové a vlákniny, dále snížený příjem zeleniny a mléčných výrobků, zvýšený příjem tuků (37 % energetického příjmu) na úkor sacharidů a bílkovin.
18. měsíc po výkonu (-12,7 kg, EWL 19,8 %, +3,7 kg za posledních 6 měsíců, glykemie 6,6 mmol/l, HbA1c 41 mmol/mol) vlivem stresu a vyššího energetického příjmu došlo k nárůstu hmotnosti, přičemž nepozorovala žádné zažívací potíže. Bylo doporučeno pokračovat v suplementaci vitaminu D a železa.
22. měsíc po výkonu pacientka začala pozorovat trávicí potíže ve smyslu silného zvracení a nechutenství, stolice byla řidšího charakteru, ale průjem nebyl. Poslední strava před potížemi zahrnovala rohlík a čaj. Pacientka telefonicky kontaktovala výzkumné centrum, kde byl doporučen dietní a klidový režim. Za další 2 dny došlo ke zhoršení celkového stavu pacientky a byla nutná hospitalizace na chirurgické klinice. Zde byla provedena diagnostická laparoskopie a otevřená korekce zjištěné střevní obstrukce bez resekce střeva, přičemž anastomóza zůstala zachována. Zákrok trval 90 minut. Střevní obstrukce byla způsobena vnitřní kýlou, kdy část jejuna (cca 60 cm) byla uskřinutá pod anastomózou. Anastomóza byla bez přítomných adhezí, okolní střevní kličky byly vitální, bez nekrózy, orální část jejuna byla dilatována, kličky byly vitální, bez známek nekrózy. Zjištěná vnitřní kýla byla uvolněná repozicí střevních kliček a k prevenci rotace anastomózy byly naloženy fixační stehy z obou stran původní magnetické anastomózy. Pooperační průběh byl bez komplikací. Hospitalizace trvala 7 dnů, přičemž při propuštění byla pacientka v dobré kondici.
Redukce hmotnosti při kontrole 24. měsíc po výkonu byla ovlivněna náhlou břišní příhodou. Tato vedla k výrazné redukci hmotnosti (-22,3 kg, EWL 34,4 %, -9,6 kg za posledních 6 měsíců, glykemie 6,6 mmol/l, HbA1c 42 mmol/mol). Toho času byla bez potíží, bez průjmů, stres v rodině přetrvával. Pokračovala v suplementaci železa a vitaminu D.
30. měsíc po výkonu (-21,2 kg, EWL 33,0 %, +0,9 kg za posledních 6 měsíců, glykemie 5,8 mmol/l, HbA1c 39 mmol/mol). Pacientka přišla s nově vypozorovaným vyklenutím v jizvě po nedávné (před 8 měsíci) laparoskopii spojené s řešením akutní střevní obstrukce. Porucha pasáže nebyla aktuálně pozorována. Po chirurgické konzultaci, kdy břicho bylo měkké, volné, nebolestivé, pro habitus obtížněji prohmatné, byla potvrzena hernie v centrální třetině jizvy, branka cca 5 cm. Pacientka byla indikována k operačnímu řešení. Dále proběhla konzultace v nutriční ambulanci, kde lékař nutricionista předepsal železo, vitamin B12, vitamin D, kalium a navýšil dávku magnezia.
36. měsíc po výkonu (-27,4 kg, EWL 42,5 %, -6,2 kg za posledních 6 měsíců, glykemie 5,4 mmol/l, HbA1c 37 mmol/mol) byla pacientka bez potíží, stres přetrvával. Operace zjištěné kýly v jizvě zatím neproběhla. Nutricionistou byla doporučená doživotní suplementace vitaminu B12, železa a magnezia.
Z dlouhodobého hlediska byl u pacientky též prokázán významný dlouhodobý efekt metody PMJD na hladiny glykemie a HbA1c, v tomto případě doprovázený významnou dlouhodobě udržitelnou redukcí hmotnosti (nejvyšší EWL 42,5 % dosaženo ve 36. měsíci po zákroku). Negativním dopadem však v tomto případě byla komplikace metody PMJD v podobě interní hernie s následným vznikem hernie v jizvě vzniklé po operaci vnitřní hernie. Tato komplikace byla v minulosti zaznamenána u bariatrických metod podobného typu, např. laparoskopický Roux-en-Y žaludeční bypass. Jde tedy o komplikaci obecně spojenou s metodami střevního bypassu a ne čistě s metodou PMJD. I v této kazuistice se potvrzuje významné dlouhodobé snížení hladiny vitaminu B12 a nutnost dlouhodobé, ne-li doživotní suplementace. Dlouho přetrvávající deficity železa, magnezia a vitaminu D pravděpodobně ani v tomto případě nesouvisely s metodou PMJD, ale s nedostatečně pestrou stravou. Viz Graf 3 a 4 (trend glykovaného hemoglobinu, změny v souvislostech: HbA1c a hmotnosti).
Graf 3. Úprava glykemie a glykovaného hemoglobinu po PMJD, žena 48 let (sledování 36 měsíců)
Graph 3: Reduction in blood glucose and glycated hemoglobin after PMJD, female 48 years (36-month follow-up)
Graf 4. Vývoj redukce hmotnosti a hladiny glykovaného hemoglobinu po PMJD, žena 48 let (sledování 36 měsíců)
Graph 4: Trend in weight reduction and glycated hemoglobin levels after PMJD, female 48 years (36-month follow-up)
DISKUZE
Je prokázáno, že bariatrická/metabolická chirurgie představuje jediný způsob léčby závažné obezity, který je schopen navodit dlouhodobý a významný pokles nadměrné hmotnosti [8]. V současnosti jsou definovány výkony, které považujeme za standardní a tvoří více než 90 % prováděných operací tohoto druhu ve světě [9]. Ve snaze minimalizovat invazivitu jsou prováděny nejen laparoskopické operace, ale také endoskopické výkony [10]. Mezi méně invazivní metody se řadí i parciální jejunální diverze (PJD). Tuto metodu poprvé použil Melissas [11]. Standardní rukávovou resekci žaludku doplnil side-to-side anastomózou jejuna na ileum. Prokázal, že výsledky jsou lepší než u samotné rukávové resekce jak v redukci hmotnosti, tak v ovlivnění především DM2T. To vedlo autory k provedení samostatné PJD, kterou nazvali jednoduchou diverzí potravy. V roce 2017 pak publikovali výsledky 3letého sledování side-to-side anastomózy na 6 diabetických pacientech s BMI do 32 kg/m2 [12]. Tři pacienti dosáhli úplné remise diabetu, u dvou pacientů došlo k výraznému snížení medikace a u jednoho došlo k významnému snížení nutných dávek inzulinu. Stejně jako u našich kazuistik i Melissas popisuje řídký charakter stolice po tučných potravinách. Nicméně nepotvrdil deficit mikro ani makro nutrientů. V roce 2017 Fried M, et al. publikoval data ročního sledování 15 diabetiků [13]. I zde byl potvrzen výrazný efekt na sacharidový metabolismus. Stejně jako v našich kazuistikách i Fried poukázal na statisticky významný pokles vitaminu B12. I přes zjištěné nutriční deficity v naší a Friedově studii je třeba uvést, že jde o poměrně malé soubory pacientů s relativně krátkou dobou sledování. Zda i metoda parciální jejunální diverze (bez resekce žaludku) vede k deficitům důležitých vitaminů včetně vitaminu B12, bude potřeba dlouhodobě sledovat na větším počtu pacientů.
Z hlediska metabolických dopadů se námi provedená metoda parciální magnetické jejunální diverze (PMJD) ukazuje jako velmi přínosná v léčbě pacientů s diabetem II. typu a u prediabetiků. Nicméně, jak ukazují naše kazuistiky, je nutno počítat s výskytem metabolických i chirurgických komplikaci. Dlouhodobá spolupráce s nutricionistou by neměla být opomíjena. Metoda PMJD zatím zůstává experimentálním postupem a bude vyžadovat technické zdokonalení a další podrobný výzkum v tomto směru [14].
Tab. 1. Trend hladiny vitaminů a vybraných nutrientů po PMJD (sledování 36 měsíců)
Tab. 1: Trend in vitamins and selected nutrients after PMJD (36 months follow-up)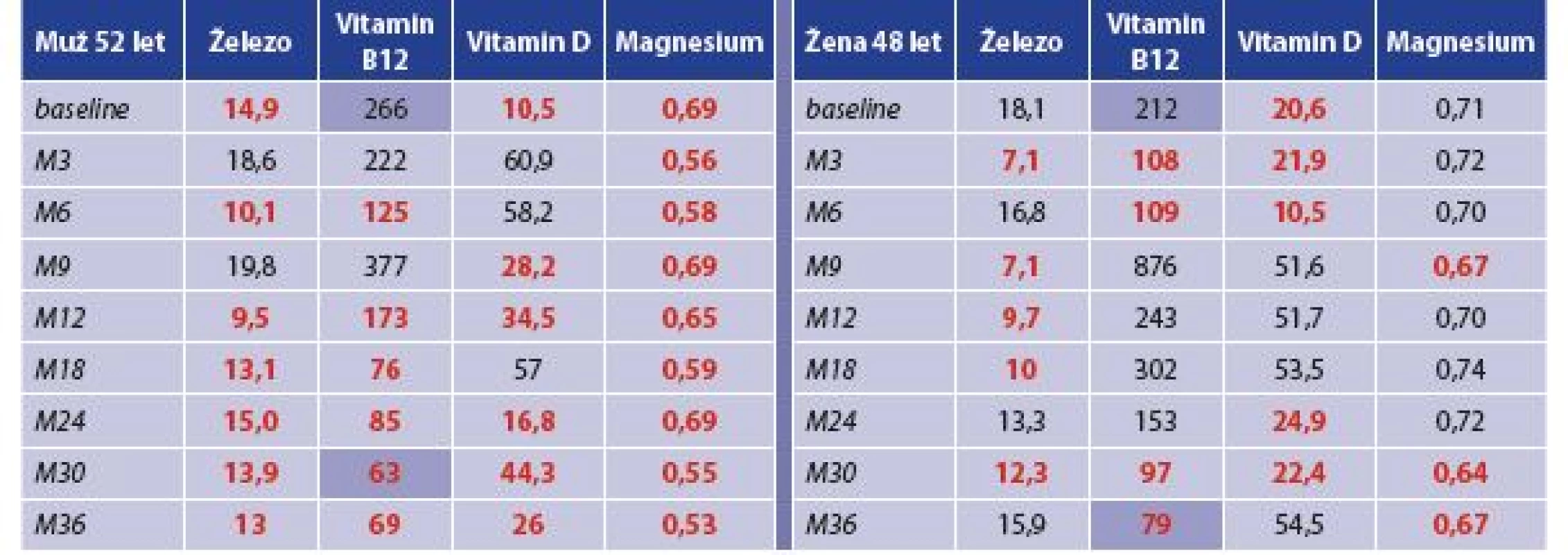
ZÁVĚR
V pilotní studií metody PMJD byla prokázána technická proveditelnost a bezpečnost nového postupu. Ve dvou kazuistikách bylo poukázáno na významný vliv metody PMJD na hladiny glykemie a glykovaného hemoglobinu. Žaludek není touto operaci dotčen, tudíž je možný příjem potravy bez zásadního omezeni v množství potravy a může to být významný prvek v hodnocení kvality života pacientem. Redukce hmotnosti není tak významná jako u standardních operací (rukávová resekce a bypass žaludku), ale metabolické účinky jsou významné zvláště z hlediska sacharidového metabolismu. Stejně jako u jiných bariatrických metod je redukce hmotnosti závislá na dobré spolupráci pacienta. U některých pacientů dochází přibližně po 6 měsících po provedení PMJD k významnému poklesu hladiny vitaminu B12, z tohoto důvodu je nutné vitamin B12 u těchto pacientů dlouhodobě podávat. Jistě je na místě další výzkum v této oblasti na větším souboru ideálně diabetických pacientů.
Seznam zkratek:
PMJD – parciální magnetická jejunální diverze
BMI – body mass index
PAD – perorální antidiabetika
HbA1c – glykovaný hemoglobin
EWL – excess weight loss
WHO – World Health Organization
Podpořeno grantem MZČR-RVO FNOs/2018.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
doc. Mgr. Marek Bužga, Ph.D.
Výzkumné obezitologické centrum
Ústav fyziologie a patofyziologie
LF Ostravské univerzity
e-mail: marek.buzga@usu.cz
Zdroje
- Global Report on Diabetes. WHO 2017. Available from: http://apps.who.int/iris/bitstream/10665/204871/1/9789241565257_eng.pdf?ua=1.
- Diabetes country profiles 2016. WHO. Available from: http://www.who.int/diabetes/country-profiles/cze_en.pdf?ua=1.
- Ogurtsova K, da Rocha Fernandes JD, Huang Y, et al. IDF Diabetes Atlas: Global estimates for the prevalence of diabetes for 2015 and 2040. 2017;128 : 40−50. doi: 10.1016/j.diabres.2017.03.024
- Fried M. Nové směřování chirurgické léčby obezity a některých metabolických onemocnění. Čas Lék čes 2017;156 : 314−8.
- Kanshin NN, Permiakov NK, Dzhalagoniia RA, et al. Sutureless anastomoses in gastrointestinal surgery with and without steady magnetic field (experimental study). Arkh Patol 1978;40 : 56−61.
- Ryou M, Cantillon-Murphy P, Azagury D, et al. Smart Self-Assembling MagnetS for ENdoscopy (SAMSEN) for transoral endoscopic creation of immediate gastrojejunostomy (with video). Gastrointest Endosc 2011;73 : 353−9.
- Machytka E, Bužga M, Zonča P, et al. Partial jejunal diversion using an incisionless magnetic anastomosis system: 1-year interim results in patients with obesity and diabetes. Gastrointest Endosc 2017;86 : 904−12.
- Fried M, Hainer V, Basdevant A, et al. Inter-disciplinary European guidelines on surgery of severe obesity. Int J Obes 2007;31 : 569–577.
- Angrisani L, Santonicola A, Iovino P, et al. Bariatric surgery and endoluminal procedures: IFSO Worldwide Survey 2014. Obes Surg 2017;27 : 2279−89. doi: 10.1007/s11695-017-2666-x.
- Dargent J. Novel endoscopic management of obesity. Clin Endosc 2016;49 : 30–6. doi: 10.5946/ce.2016.49.1.30
- Melissas J, Peppe A, Askoxilakis J, et al. Sleeve gastrectomy plus side-to-side jejunoileal anastomosis for the treatment of morbid obesity and metabolic diseases: A promising operation. Obes Surg 2012;22 : 1104−9. doi: 10.1007/s11695-012-0637-9.
- Melissas J, ErenTaskin H, Peirasmakis D, et al. A simple food-diverting operation for type 2 diabetes treatment. Preliminary results in humans with BMI 28–32 kg/m2. Obes Surg 2017;27 : 22−9.
- Fried, M, Dolezalova, K, Chambers, AP, et al. A novel approach to glycemic control in type 2 diabetes mellitus, partial jejunal diversion: pre-clinical to clinical pathway. BMJ Open Diabetes Res Care 2017. doi.org/10.1136/bmjdrc-2017–00043.
- Dixon JB, Zimmet P, Alberti KG, et al. Bariatric surgery: an IDF statement for obese Type 2 diabetes. Diabet Med 2011;28 : 628−42. doi: 10.1111/j.1464-5491.2011.03306.x.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2019 Číslo 2- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Stillova choroba: vzácné a závažné systémové onemocnění
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
-
Všechny články tohoto čísla
- Místo metabolické chirurgie v léčení obezity a diabetu 2. typu
- Současnost a budoucnost metabolické chirurgie
- Bariatrická/metabolická chirurgie v léčbě diabetu z pohledu diabetologa
- SADIS − Single anastomosis duodeno ilealis sleeve gastrectomy, jako druhý krok po sleeve gastrectomy
- Gastrický bypass a jeho role v metabolické a bariatrické chirurgii
- Wernickeova encefalopatie jako vzácná komplikace po sleeve gastrectomy
- Parciální magnetická jejunální diverze (PMJD) u vysoce obézních pacientů
- Neobvyklé nálezy po bariatrické operaci − plikaci žaludku
- Primář Jiří Kunášek devadesátiletý
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Gastrický bypass a jeho role v metabolické a bariatrické chirurgii
- Neobvyklé nálezy po bariatrické operaci − plikaci žaludku
- Wernickeova encefalopatie jako vzácná komplikace po sleeve gastrectomy
- SADIS − Single anastomosis duodeno ilealis sleeve gastrectomy, jako druhý krok po sleeve gastrectomy
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



