-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Cysta choledochu II. typu alebo nadpočetný žlčník?
Type II Bile Duct Cyst or Accessory Gall Bladder?
Choledochal and bile duct’s cysts are well known, their morphological classification and also operative management had been described in detail. The most frequent are cysts’ types I. and IV., in which the operation consists of cyst’s resection and biliary tract reconstruction. Authors summarize nowadays knowledge and present case of 21-months old girl, who was diagnosed of choledochal cyst accidentally. She was operated on electively; the operative finding verified 2 cystic lesions with own bile ducts joined to choledochal duct. The proximal cyst had 3 diverticles and thus mimicked a choledochal cyst type IV. on the preoperative examinations. The resection of both cystic lesions was done. This is a unique case of biliary tract malformations.
Key words:
choledochal cyst – bile duct’s cyst – multiply gallbladder – variation of biliary tract malformation
Autoři: M. Fuňáková; J. Porubský *; V. Cingel; J. Trnka; F. Horn
Působiště autorů: Klinika detskej chirurgie DFNsP a LF UKo, Bratislava, Slovenská republika prednosta: doc. MUDr. Ján Trnka, Ph. D. ; Ústav patologickej anatómie LF UKo, Bratislava, Slovenská republika, prof. MUDr. Ľudovít Danihel, Ph. D. *
Vyšlo v časopise: Rozhl. Chir., 2010, roč. 89, č. 2, s. 140-145.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Cysty žlčových ciest sú problematikou so všeobecne známou, definovanou klasifikáciou a operačným postupom. V počte výskytu prevažuje typ I a IV, kde operačným riešením je resekcia cysty a rekonštrukcia žlčových ciest. Autori v práci robia prehľad súčasných poznatkov a prezentujú kazuistiku 21-mesačného dievčaťa s náhodne diagnostikovanou cystou choledochu. Peroperačným nálezom boli verifikované 2 cystické útvary samostatne ústiace do ductus choledochus. Proximálne uložený útvar mal 3 divertikly a na predoperačných zobrazovacích vyšetreniach imitoval malformáciu žlčových ciest IV. typu. Operačným výkonom bola úplná exstirpácia oboch cystických útvarov. Ide o raritnú variáciu anomálie žlčových ciest.
Kľúčové slová:
cysta žlčových ciest – duplexný žlčník – variácia anomálie žlčových ciestÚVOD
V roku 1977 Todani klasifikoval jednotlivé cystické malformácie vonkajších a vnútorných žlčovodov do piatich základných skupín:
- I. typ - cystická dilatácia extrahepatálnych žlčových ciest, ktorá sa vyskytuje v 85–90 % všetkých cystických malformácií. Ďalej rozdelil I. typ na podskupiny:
- Ia - cystická dilatácia,
- Ib - segmentálna cystická dilatácia,
- Ic - cylindrická dilatácia;
- II. - typ divertikel extrahepatálneho žlčovodu, ktorý je zriedkavý, vyskytuje sa asi v 2 % prípadov;
- III. typom je dilatácia intraduodenálnej časti choledochu (choledochocele) a jej výskyt je raritný, len okolo 1 % prípadov;
- IV. typ sa vyskytuje približne v 10 % a je rozdelený na IVa – ide o cystickú dilatáciu intra - aj extrahepatálnych žlčovodov a IVb – multicysty extrahepatálnych žlčovodov;
- V. typom sú mnohopočetné cysty intrahepatálnych žlčovodov, teda sem patrí aj morbus Caroli [1, 2].
Za etiológiu vzniku cystickej dilatácie žlčových ciest je najčastejšie pokladaná „common chanel” teória, ktorú rozpracoval Babbit v roku1969. Spojenie ductus choledochus a ductus pancreaticus nad Oddiho sfinkterom umožnuje reflux pankreatickej šťavy a tým poškodenie steny choledochu, jej oslabenie, inflamatórne zmeny až fibrózu. Dôsledkom je stenóza a proximálna dilatácia ductus choledochus [3]. V roku 1985 Todani, a v roku 1995 Okada, vypracovali teóriu vzniku typu cystickej dilatácie v závislosti na type anomálneho spojenia. Spojenie ductus pancreaticus a ductus choledochus v pravom uhle je predispozíciou cystickej dilatácie typu Ia. Spojenie v ostrom uhle je predispozíciou typu Ic, pri nemerateľnom uhle môže byť malformácia komplexnejšia – IV. typ [4, 5]. Za iné príčiny vzniku cysty žlčových ciest sa pokladá porucha inervácie distálneho žlčovodu, na podklade ktorej vzniká funkčná obštrukcia distálneho úseku a proximálna dilatácia [6, 7]. Do spomenutých etiologických úvah nezapadajú cysty II. a III. typu. Hayes v roku 1958 a Youtsuyanagi v roku 1956 proklamovali, že pri týchto dvoch typoch ide o pozostatok z vývoja choledochu z obdobia, kedy ešte nie je tubulárnou štruktúrou, ale sieťou buniek [8, 9]. Altmann v roku 1974 prišiel s teóriou vzniku na podklade prenatálnej ruptúry ductus choledochus, pričom malformácia vzniká ako výsledok poslednej fázy hojenia tejto ruptúry [10, 11]. V etiológii všetkých typov cýst žlčových ciest viacerí autori berú do úvahy aj úlohu rôznych genetických faktorov (Flanigan roku 1975, Yamaguchi roku 1980, Miyano roku 1996). Schweiter sledoval aj prítomnosť cysty choledochu len u ženského potomstva, ale jednoznačnú hereditárnu závislosť nedokázal [12, 13, 14]. V našej literatúre význam anomálií spojenia ductus pancreaticus a ductus choledochus pre vznik patologických stavov zdôrazňuje najmä Černý. Cysty choledochu klasifikuje na 3 typy: dilatácia d.choledochus je I. typ, divertikul II. typ a choledochokéla III. typ [15].
Incidencia cystických malformácii žlčových ciest je udávaná v širokom rozmedzí 1 : 13 tis. až 1 : 100–150 000, pričom vysoký je výskyt v ázijských krajinách. Yamaguchi zhodnotil 1433 prípadov z literatúry do roku 1980, a z tohto počtu 1204 prípadov bolo z Japonska. Vo výskyte prevažujú ženy v pomere 3–4 : 1 v porovnaní s mužmi pri type I. a IV., u ostatných sa závislosť nepotvrdila [16]. Cysty žlčových ciest bývajú až v dvoch tretinách prípadov diagnostikované do 10 rokov veku [17]. U starších pacientov ide väčšinou o diagnostikovanie v súvislosti s klinickými komplikáciami [18, 19, 20].
Klinická symptomatológia závisí aj od veku pacienta, u kojencov do 1 roku života sa cystická dilatácia prejaví najčastejšie ako obštrukčný ikterus, u starších detí prevládajú bolesti brucha. De Vries v roku 2002 zhodnotil klinické prejavy u pacientov za obdobie 28 rokov, kde medzi najčastejšie symptómy patrili bolesti brucha, ikterus, zvracanie, cholangitída (Graf 1) [1].
Graf 1. Najčastejšie klinické prejavy cysty choledochu podľa štúdie De Vriesa Graph 1. The most often clinical symptoms of choledochal cyst according to De Vries study 
Diagnostickými metódami sú predovšetkým sonografia, následne ERCP, MRCP, kontrastné CT, peroperačná cholangiografia [21]. Biochemické parametre bývajú rôznorodé.
Terapia je obligatórne operačná aj u asymptomatických pacientov, vzhľadom na riziko vzniku cholangiokarcinómu u 20–30 % neresekovaných cýst. Ak sa diagnostikuje cystická dilatácia prenatálne, je odporúčaná operácia už v novorodeneckom veku, ako prevencia fibrózy, malignizácie, cholangitídy, litiázy. Viacero autorov publikovalo dobré pooperačné výsledky pri riešení v novorodeneckom období (roku 2006 Lee výsledky u 198 pacientov) [22, 23, 24]. Operačným postupom je totálna resekcia cysty, pri jej nemožnosti kvôli veľkému objemu sa vykoná mukozektómia ponechanej časti, následne rekonštrukcia biliárnej drenáže hepatiko-jejuno Roux Y anastomózou, ktorej správna operačná technika je viackrát popísaná a známa, vrátane prevencie pooperačných komplikácií [25]. Pri type IVa sa pridáva intrahepatálna cystojejunostómia (Urushihara et al., roku 2007), modifikácie sú pri type II – resekcia divertikla; a pri type III – volí sa transduodenálny prístup so sfinkterotómiou [25, 26]. V poslednom období sa v súvislosti s trendom miniinvazívnych prístupov dostávajú laparoskopické výkony aj do oblasti rekonštrukcie na biliárnom systéme, viacerí autori publikovali prvé skúsenosti s laparoskopickou cholecystektómiou spojenou s resekciou cysty, pričom anastomózu Roux Y vykonali asistovane exteriorizáciou črevnej kľučky [27, 28]. Vo viacerých publikáciách však pooperačné komplikácie bývajú v menšom alebo väčšom percente zastúpené. Patria medzi ne: pooperačná cholangoitída, subhepatický absces, žlčový leak, hepatopathia, cholangiokarcinóm u pacientov, u ktorých v minulosti nebola vykonaná radikálna exstirpácia cysty, len drenážna operácia [1]. Udáva sa aj vznik intrahepatálnej cholelitiázy v dlhodobom sledovaní pacientov po operačnom riešení cysty choledochu. Intrahepatálna cholelitiáza vzniká pravdepodobne na podklade kongenitálnej stenózy a následnej dilatácie intrahepatálnych žlčovodov, pričom význam stenózy v mieste hepatiko-jejunoanastomózy je len druhotný [29, 30, 31].
KAZUISTIKA
Dilatácia dutého systému obličky bola príčinou dispenzarizácie 21-mesačného dievčatka. Cysta choledochu bola náhodným nálezom pri sonografickej kontrole obličiek. Boli zrealizované zobrazovacie vyšetrenia – USG a CT s kontrastom, na základe ktorých sme suponovali na cystu choledochu IVa typu, neboli prítomné konkrementy, len sludge v najväčšom ložisku (Obr. 1). Dievčatko bolo asymptomatické, s negatívnym klinickým nálezom aj biochemickými parametrami. Po ukončení diagnostiky sme dievča elektívne operovali. Prístupom priečnou laparotómiou sme zrevidovali brušnú dutinu, s nálezom veľkého cystického ložiska veľkosti cca 5x6 cm, ktoré malo 3 ďalšie divertikly cca 2, 2 a 1 cm veľkosti (Obr. 2). Celý útvar ústil jedným vývodom do ductus choledochus a vtláčal sa do pečene, a tým vyvolával sonografický aj CT dojem cýst intrahepatálnych žlčovodov. Po jeho preparácii sme oddelili ďalší cystický útvar rozmerov cca 5x2x1 cm, ktorý samostatne ústil do ductus choledochus distálne od ústia prvého útvaru (Obr. 3, Obr. 4). Peroperačne sme zrealizovali cholangiografiu: po zaklemovaní ústí oboch útvarov sa znázornili dilatované intrahepatálne žlčové cesty, ktoré nemali inú patológiu, ani aberantnú komunikáciu s niektorým z cystických útvarov (Obr. 5). Vykonali sme úplnú exstirpáciu oboch cystických útvarov s bezpečnou ligatúrou oboch samostatných vývodov do ductus choledochus, bez jeho stenotizovania. Iný rekonštrukčný výkon na žlčových cestách nebol nutný (Obr. 6). Pooperačný priebeh bol bez komplikácií, dieťa bolo prepustené domov 5. pooperačný deň. Doteraz je v našom sledovaní, bez klinických ťažkostí, kontrolné laboratórne parametre sú opakovane v norme, pooperačne na kontrolných USG vyšetreniach pretrvávali dilatované žlčové cesty a známky ľahkej hepatopatie, od 3 mesiacov po operácii je sonografický nález na pečeni a intrahepatálnych žlčových cestách úplne upravený.
Obr. 1. CT – multicystické ložiská v pečeni Fig. 1. CT scan – multicystic lesion’s in the liver 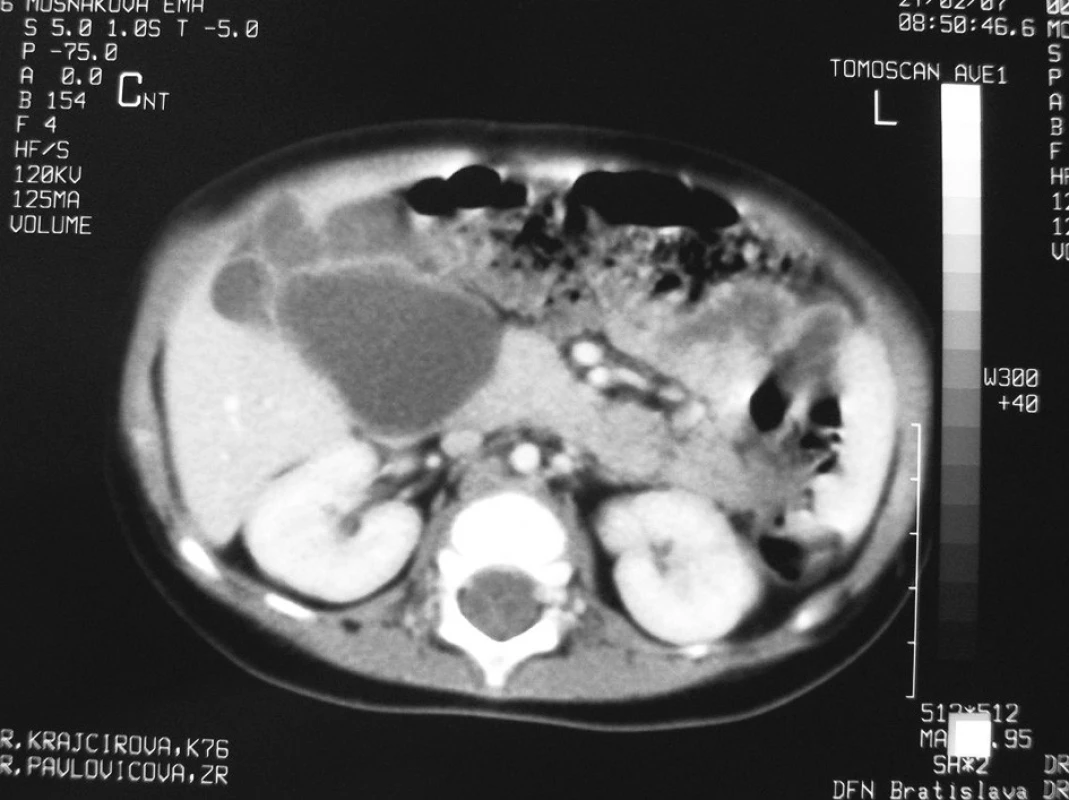
Obr. 2. Operačný nález – cystický útvar s divertiklami, žlto označené spojenie s ductus choledochus Fig. 2. Operative finding – cystic formation with diverticles, yellow signed connection with choledochal duct 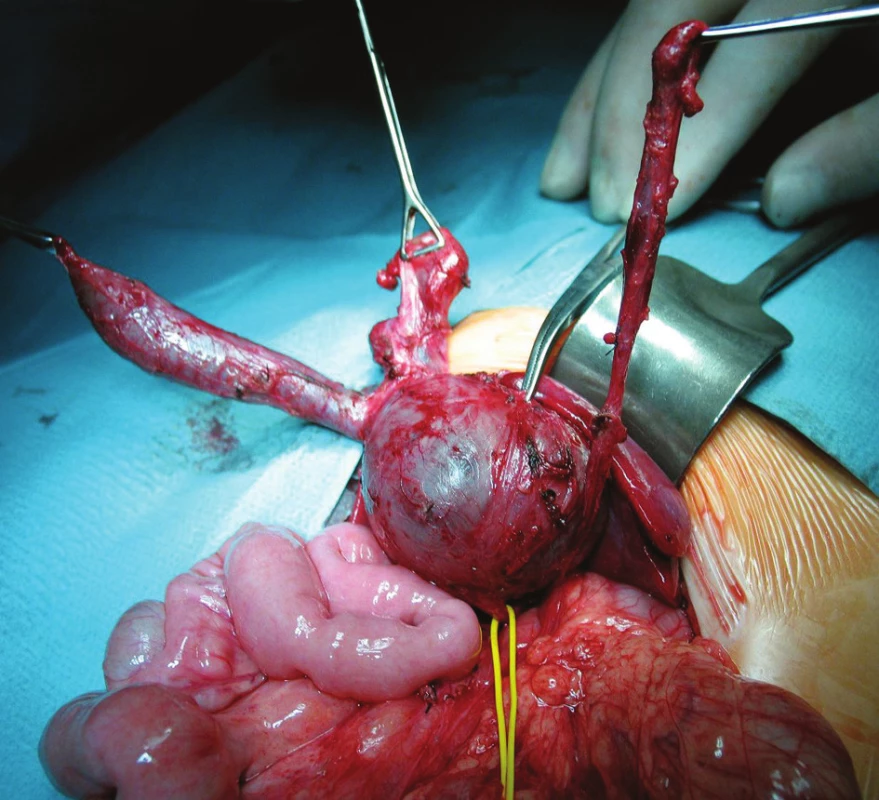
Obr. 3. Otvorený lúmen multicysty vpravo, vľavo žlčník s vlastným ústím do choledochu Fig. 3. Multicyst with opened lumen on the right side, on the left is gall-bladder with own choledochal junction 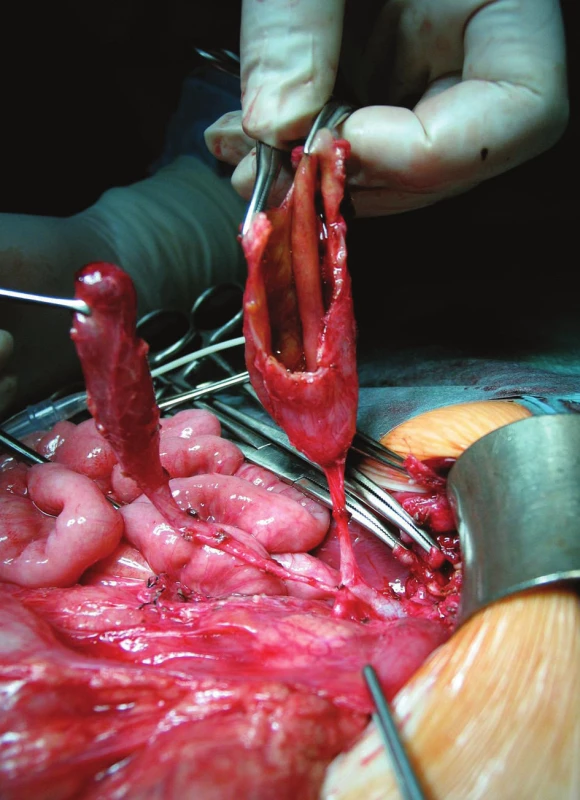
Obr. 4. Schématické znázornenie operačného nálezu Fig. 4. Scheme of operative finding 
Obr. 5. Peroperačná cholangiografia s dilatáciou intrahepatálnych žlčovodov Fig. 5. Peroperative cholangiography shows dilatation of intrahepatic ducts 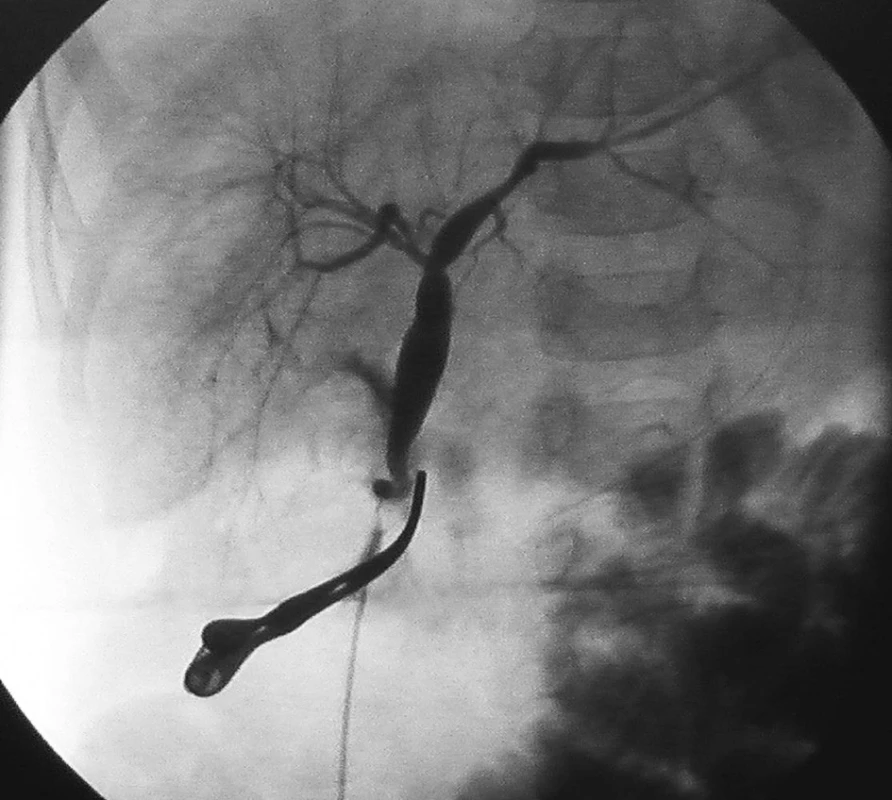
Obr. 6. Stav po resekcii oboch útvarov Fig. 6. Postoperative state after the total resection of both cystic lesions 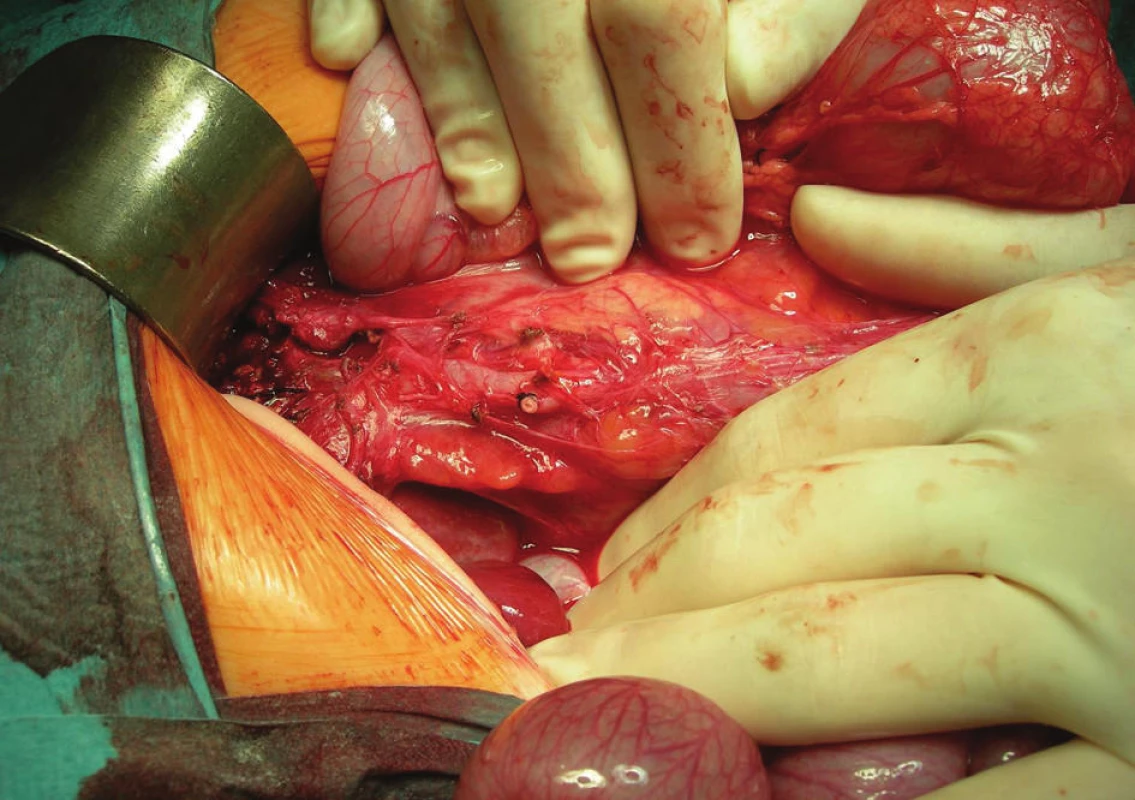
Odpreparované a exstirpované cystické útvary sme odoslali na histologické vyšetrenie, pričom ako žlčník (č. 1) sme označili útvar ústiaci distálne a ako cystu choledochu (č. 2) útvar s divertiklami. Výsledok histológie bol následovný:
- stena žlčníka bez nápadných histopatologických zmien,
- cystický útvar, ktorého stena je tvorená hladkou svalovinou, sliznica krytá povrchovým epitelom podobného typu ako v žlčníku, v sliznici výrazný chronický zápalový infiltrát.
DISKUSIA
Peroperačne u našej pacientky vyvstala otázka, kam zaradiť daný typ malformácie žlčových ciest. Prvotne sme za cystu považovali veľký útvar s divertiklami a za žlčník útvar, ktorý ústil distálne. Etiopatogeneticky ani klasifikáciou táto úvaha nezapadala do žiadnej skupiny. Taktiež prvotný výsledok histologického vyšetrenia neozrejmil danú situáciu. Podľa literárnych údajov je histologicky cysta choledochu tvorená vo väčšine prípadov fibróznym tkanivom a mukózou, chýba submukóza, ojedinele sa môžu vyskytnúť elastické alebo svalové vlákna. Sliznica pritom býva rôznorodá, môžu byť prítomné oblasti hyperplázie a ulcerácií [32]. Medzi histologické charakteristiky teda v súhrne Ashcraft udáva zmeny na sliznici (stenčená, kuboidná, ulcerovaná až chýbanie sliznice) a zmeny v zložení steny cysty – predovšetkým chýbanie vrstvy svaloviny, ktorá je nahradená fibróznym tkanivom, ďalej zhrubnutie steny a zápalové zmeny [33]. Tieto charakteristiky však nekorešpondovali s histologickým nálezom u našej pacientky. Z ďalších anomálií biliárneho traktu je v literatúre spomínaných zopár prípadov duplexného žlčníka, dokonca sa spomína triplexný žlčník, tiež je popísané anomálne spojenie ductus cysticus a ductus hepaticus communis ako príčina dilatácie intrahepatálnych žlčovodov [34, 35, 36, 37]. Vzhľadom na nejasnosti nášho nálezu sme požiadali o opätovné prehodnotenie histologických preparátov. Boli zrealizované imunohistochemické farbenia na identifikáciu výstelky a steny uvedeného materiálu. Popis záveru opakovanej histológie: Materiál označený ako 1. – stena žlčníka aj so svalovinou (Obr. 7). Materiál 2. – výstelka je epitelom žlčového typu CK 19 pozit., stena je tvorená výrazne zhrubnutou svalovinou – aktín pozit., boli dokonca zachytené aj intramukozálne cysty, neboli však prítomné žliazky, aké nachádzame v žlčníku. Nález bol uzavretý ako cysta choledochu (Obr. 8).
Obr. 7. Histologický nález – žlčník, zľava normálne farbenie, v strede svalovina znázornená protilátkami proti aktínu, vpravo epitel žlčových ciest znázornený protilátkami proti cytokeratínu C19 Fig. 7. Histological preparation – gall-bladder: normal staining on the left, muscle layer stained with monoclonal antibodies against actin in the middle, biliary epithelium stained with antibodies against cytokeratin C19 on the right 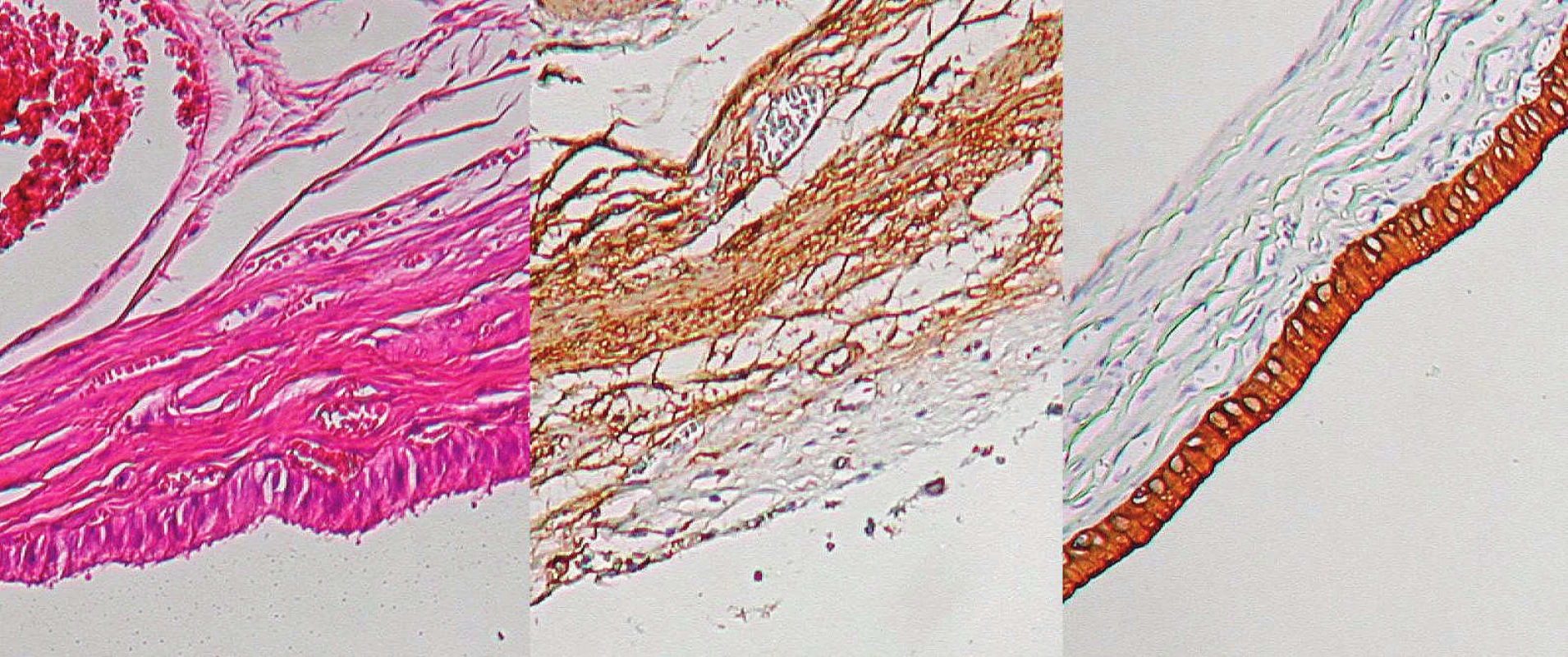
Obr. 8. Histologický nález – multicysta, vľavo normálne farbenie, v strede zhrubnutá svalovina, vpravo epitel Fig. 8. Histological preparation – multicyst: normal staining on the left, thick muscle layer in the middle, epithelium on the right 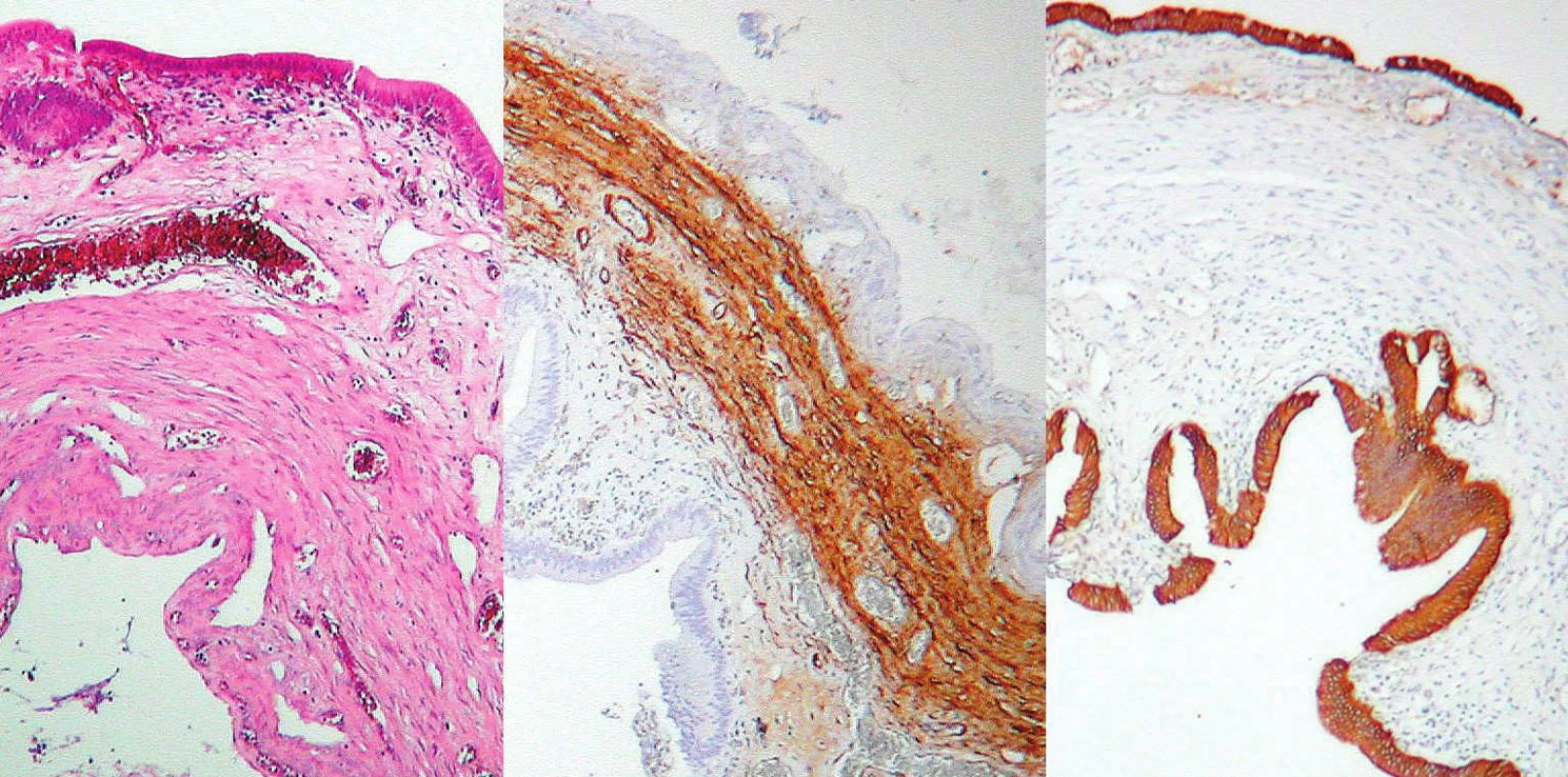
ZÁVER
Malformácia žlčových ciest II. typu je raritná. Predmetom diskusií môže byť klasifikácia cysty choledochu u našej pacientky, ostáva otvorená otázka, či skutočne išlo o cystu choledochu alebo sme sa stretli s duplexným multicystickým žlčníkom. Kazuistika nás neoprávňuje k rozsiahlym záverom a je príspevkom k doteraz referovaným skúsenostiam. Chirurgicky optimálnym spôsobom riešenia u našej pacientky bola resekcia nadpočetných útvarov s dobrým, nekomplikovaným pooperačným priebehom, bez nutnosti derivácie žlče Roux-Y črevnou kľučkou.
MUDr. Miroslava Fuňáková
Fedákova 22
841 02 Bratislava
Slovenská republika
e-mail: mirka.fun@gmail.com
Zdroje
1. De Vries, J. S., De Vries, S., Aronson, D. S., Bosman, D. K., Rauws, E. A. J., Bosma, A., Heij, H. A., Gouma, D. J., van Gulik, T. M. Choledochal Cysts: Age of Presentation, Symptoms, and Late Complications Related to Todani’s Classification. J. Ped. Surg., Vol. 37, No. 11 (November), 2002: pp 1568–1573.
2. Todani, T., Watanabe, Y., Narusue, M., Tobuchi, K., Okajima, K. Congenital bile duct cysts: classification, operative procedures and review of 37 cases including cancer arising from choledochal cyst. American Journal of Surgery, 1977, 134, p. 263–269
3. Babbitt, D. P. Congenital Choledochal Cyst: new etiololgical concept based on anomalous relationship of common bile duct and pancreatic bulb. Annals of Radiology, 1969, 12, p: 231–240
4. Okada, A., Higaki, J., Nakamura, T., Fukui, Y., Kamata, S. Pancreatitis associated with choledochal cyst and other anomalies in childhood. Br. J. Surg., 1995 Jun; 82 (6): 829–832.
5. Todani, T., Watanabe, Y., Fujii, T., Toki, A., Uemura, S., Koike, Y. Cylindrical dilatation of the choledochus: a special type of congenital bile duct dilatation. Surgery, 1985, Nov: 98(5): 964–949.
6. Han, S. J., Hwang, E. H., Chung, K. S., Kim, M. J., Kim, H. Acquired Choledochal Cyst From Anomalous Pancreatobiliary Duct Union. J. Ped. Surg., Vol. 32, No. 12 (December), 1997: pp. 1735–1738.
7. Kaneko, K., Ono, Y., Tainaka, T., Sumida, W., Ando, H. Fatty acid calcium stones in patients with pancreaticobiliary maljunction/choledochal cyst as another cause of obstructive symptoms besides protein plugs. J. Ped. Surg., (2008) 43, 564–567.
8. Hayes, M. A., Goldenberg, I. S., Bishop, C. C. The development basis for bile duct anomalies. Surg. Gynaecol. Obstet., 1958 Oct; 107 (4): 447–456.
9. Matsufujia, H., Arakia, Y., Nakamura, A., Ohigashi, S., Watanabe, F. Dynamic study of pancreaticobiliary reflux using secretin-stimulated magnetic resonance cholangiopancreatography in patients with choledochal cysts. J. Ped. Surg., (2006) 41, 1652–1656.
10. Komuro, H., Makino, S., Tahara, K. Choledochal Cyst Associated With Duodenal Obstruction. J. Ped. Surg., Vol. 35, No. 8 (August), 2000: pp. 1259–1262.
11. Shimotakahara, A., Yamataka, A., Kobayashi, H., Okada, Y., Yanai, T., Lane, G. J., Miyano, T. Forme Fruste Choledochal Cyst: Long-Term Follow-Up With Special Reference to Surgical Technique. J. Ped. Surg., Vol. 38, No. 12 (December), 2003: pp. 1833–1836.
12. Flanigan, P. D. Biliary cysts. Ann. Surg., 1975 Nov; 182 (5): 635–643.
13. Miyano, T., Ando, K., Yamataka, A., Lane, G., Segawa, O., Kohno, S., Fujiwara, T. Pancreatobiliary maljunction associated with nondilatation or minimal dilatation of the common bile duct in children: diagnosis and treatment. Eur. J. Pediatr. Surg., 1996 Dec; 6 (6): 334–337.
14. Schweer, P. Pathogenesis of Choledochal Cyst: A Hereditary Disease? Pediatr. Surg. Int., 1995 Aug, 10 : 475–477.
15. Černý, J., a kol. Špeciálna chirurgia. Martin, 1992, Osveta, s. 132–142.
16. Yamaguchi, M. Congenital choledochal cyst. Analysis of 1 433 patients in the Japanese literature. American Journal of Surgery, 1980, 140, p: 653–657.
17. Samuel, M., Spitz, L. Choledochal Cyst: Varied Clinical Presentations and Long-Term Results of Surgery. Eur. J. Pediatr. Surg., 6 (April), 1996 : 78–81.
18. Ando, H., Ito, T., Watanabe, Y., et al. Spontaneous Perforation of Choledochal Cyst. J. Am. Col. Surg., 181, (July), 1995, p. 125–128.
19. Bakoš, E., Mlynček, M., Dubaj, M., Ďurčanský, D., Bakoš, M., Korček, J., Jankovič, T. Cysta choledochu ako komplikácia gravidity. Rozhl. Chir., 2007, roč. 86, č. 5, s. 236–240.
20. Lipsett, P. A., Pitt, H. A., Colombani, P. M., et al. Choledochal Cyst Disease. Ann. Surg., 220 (November), 1994 : 644–652.
21. Ungermann, L., Eliáš, P., Žižka, J., Papík, Z., Jon, B. Cysta choledochu (kazuistické sdelení). Čes. Radiol., 2004, roč. 58, č. 1, s. 30–33.
22. Howell, C. G., Templeton, J. M., Weiner, S., Glassman, M., Betts, J. M., Witzleben, C. L. Antenatal diagnosis and early surgery for choledochal cyst. J. Ped. Surg., August 1983, Vol. 18, Issue 4, Pages 387–393.
23. Lee, S. C., Kim, H. Y. Is excision of a choledochal cyst in the neonatal period necessary? J. Pediatr. Surg., 2006 Dec; 41 (12): 1984–1986.
24. MacKenzie, T. C., Howell, L. J., Flake, A. W., Adzick, N. S. The management of prenatally diagnosed choledochal cysts. J. Ped. Surg., August 2001, Vol. 36, Issue 8, Pages 1241–1243.
25. Yamataka, A., Kobayashi, H., Shimotakahara, H., Okada, Y., Yanai, T., Lane, G. L., Urao, M., Miyano, T. Recommendations for Preventing Complications Related to Roux-en-Y Hepatico-jejunostomy Performed During Excision of Choledochal Cyst in Children. J. Ped. Surg., Vol. 38, No. 12 (December), 2003: pp. 1830–1832.
26. Urushihara, N, Fukumoto, K., Fukuzawa, H., Tani, M., Matsuoka, T., Suzuki, K., Kawashima, S., Hasegawa, S. Hepaticojejunostomy and intrahepatic cystojejunostomy for type IV-A choledochal cyst. J. Ped. Surg., (2007) 42, 1753–1756.
27. Liu, D. C., Rodriguez, J. A., Meric, F., Geiger, J. L. Laparoscopic Excision of a Rare Type II Choledochal Cyst: Case Report and Review of the Literature. J. Ped. Surg., Vol. 35, No. 7 (July), 2000: pp. 1117–1119.
28. Urea, B. M., Nustede, R., Becker, H. Laparoscopic resection of congenital choledochal cyst, hepaticojejunostomy, and externally made Roux-en-Y anastomosis. J. Ped. Surg., (2005) 40, 728–730.
29. Cetta, F., Montalto, G., Nuzzo, G. Reccurent hepatolithiasis after primary excision of choledochal cysts. J. Am. Coll. Surg., 1997, 185 : 197–201.
30. Fujii H., Yang, Y., Matsumoto, Y., et al. Current problems with intrahepatic bile duct stones in Japan: Congenital biliary malformations as a cause. Hepatogastroenterology, 1997, 44 : 328–341.
31. Tsuchida, Y., Takahashi, N.S., Kuroiwa, M., Murai, H., Toki, F., Kawarasaki, H., Hashizume, K., Honna, T. Development of Intrahepatic Biliary Stones After Excision of Choledochal Cysts. J. Ped. Surg., Vol. 37, 2002 : 165–167.
32. Howard, E. R. Surgery of Liver Disease in Children. Butterworth-Heinemann, 1991, ISBN 0 706 1360 2, p. 78–89.
33. Ashcraft, K. W., Holder, T. M. Pediatric surgery. Second edition, W. B. Saunders Company, Harcourt Brace Jovanovich, Inc., 1993, ISBN 0 7216 3737 X, p. 478–491.
34. Alicioglu, B. An incidental case of triple gallbladder. World J. Gastroenterol., 2007 Apr 7; 13(13): 2004–2006.
35. Ohama, K., Ishikawa, N. Dilatation of the intrahepatic bile duct associated with congenital anomalous junction of the cystic duct—a new disease entity. J. Ped. Surg., December 2006, Vol. 41, Issue 12, Pages 1996–1998.
36. Pitiakoudis, M., Papanas, N., Polychronidis, A., Malteoz, E., Prassopoulos, P., Simopoulos, C. Double gall-bladder, two pathologies: a case report. Acta Chir. Belg., 2008 Mar-Apr; 108(2): 261–263.
37. Ružička, M., Konečná, D., Válek, V., Dvořák, K. Double Gallbladder Associated with Malrotation of the Intestine. Čes. a slov. Gastroent. a Hepatol., 2003, 57, No. 5, 184–188.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Já jsem primář – kdo je víc?
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2010 Číslo 2- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Stillova choroba: vzácné a závažné systémové onemocnění
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
-
Všechny články tohoto čísla
- Chirurgická léčba jaterních metastáz kolorektálního původu v České republice: současný celostátní survey
- Profesor MUDr. Vladimír Nahodil, DrSc. osmdesátipětiletý
- Osteoplastická dekompresivní kraniotomie – indikace a operační technika
- Komplikace u pacientů po operaci pro plicní malignitu
- Axiloskopie – alternativa v disekci axilárních lymfatických uzlin při karcinomu mammy
- VI. Hustopečské dny ambulantní chirurgie
- Hemoragické komplikace léčby warfarinem
- Opakované chirurgické výkony jako zásadní součást léčby recidivujícího kolorektálního karcinomu – kazuistika
- Minimální reziduální choroba u karcinomu pankreatu – naše prvotní zkušenosti
- Cysta choledochu II. typu alebo nadpočetný žlčník?
- Subperiostálna direktná zlomenina lopatky u dieťaťa
- Zarastený prsteň na prste u pacientky závislej na alkohole
- PCCP – metoda volby v léčení trochanterických zlomenin na našem pracovišti
- Dále o znalcích v oboru chirurgie
- Já jsem primář – kdo je víc?
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Osteoplastická dekompresivní kraniotomie – indikace a operační technika
- Já jsem primář – kdo je víc?
- Komplikace u pacientů po operaci pro plicní malignitu
- PCCP – metoda volby v léčení trochanterických zlomenin na našem pracovišti
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



