-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaTrombóza horní mezenterické vény po robotické operaci na horním GIT – kazuistika
The Upper Mesenteric Vein Thrombosis Following Upper GIT Robotic Surgery – A Case Review
It is now recognized that occlusion of the mesenteric veins not only may complicate a number of disease processes but may occur as a life-threatening complication after abdominal surgery. 54-year old female patient with Leiden mutation that undergone bariatric operation after one month from the surgery rehospitalized and operated with the diagnosis of superior mesenteric vein thrombosis with unavoidable resection of the intestine. Patient’s state after surgery with following aggressive hematologic treatment becomes better. Mesenteric and portal vein flow is more fluent as showed by repeated CT angiography scans in comparison with pre-operative status. Patient currently on oral anticoagulant therapy.
Key words:
superior mesenteric vein thrombosis – small bowell ischemia and necrosis – Leiden mutation
Autoři: S. Blažej; S. Černohorský; F. Fidler; M. Čech *
Působiště autorů: Chirurgické oddělení Nemocnice na Homolce, Praha, primář: MUDr. František Fidler ; Interní oddělení Nemocnice na Homolce, Praha, primář: MUDr. Robert Wohl *
Vyšlo v časopise: Rozhl. Chir., 2009, roč. 88, č. 3, s. 123-126.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Je známým faktem, že uzávěr mezenterických vén může komplikovat mnoho jiných onemocnění, ale může se objevit jako život ohrožující komplikace po chirurgických výkonech v břišní dutině. Pacientka, 54 let, s Leidenskou mutací po bariatrickém výkonu s měsíčním odstupem hospitalizována a operována pro trombózu horní mezenterické žíly s nutností resekce tenkého střeva. Po operaci a agresivní hematologické terapii se stav zlepšuje. Opakované CT angiografie prokazují zlepšování průchodnosti mezenterických vén oproti předoperačnímu nálezu. Pacientka nyní dlouhodobě na antikoagulační terapii.
Klíčová slova:
trombóza horní mezenterické žíly – ischemie a nekróza tenkého střeva – Leidenská mutaceÚVOD
Leidenská mutace koagulačního faktoru V představuje nejčastěji se vyskytující známý vrozený rizikový faktor trombofilie. Její incidence v Evropě a Severní Americe u bílé rasy je 3–9 % ve zdravé populaci, v ostatních částech světa se vyskytuje spíše výjimečně [3]. Onemocnění je způsobeno bodovou mutací genu pro faktor V, kdy štěpení aktivovaného faktoru V je výrazně zpomaleno. Mutace je dominantně dědičná a následkem je vyšší riziko výskytu trombembolické nemoci u takto postižených osob ve smyslu trombóz žilních, zřídka pak arteriálních.
Trombóza žil portálního řečiště je onemocnění vyskytující se nejenom v souvislosti s hyperkoagualčním stavem, ale často po operaci na trávicí trubici. Samotné zneprůchodnění mezenterické vény způsobuje nejdříve venostázu, brzy pak trombózu samotné vény i menších větviček mesenteria v jejím povodí. Tato venostáza posléze způsobuje infarzaci tenké kličky v povodí trombotizovaného venózního úseku s jejím následným ireverzibilním poškozením. Pacient pak po nezbytné diagnostice indikován k akutnímu operačnímu výkonu pro náhlou příhodu břišní. Peroperačním zjištěním je pak nález ischemické až nekrotické kličky střevní s nutností její resekce. Představujeme případ uzávěru horní mezenterické žíly rozsáhlým trombem úspěšně léčeného resekcí a následně postupnou regresí trombózy v splachnickém žilním systému.
KAZUISTIKA
Pacientka, 54 let, s Leidenskou mutací heterozygotní ve všech třech alelách po důsledném vyšetření obezitologickým konziliem indikována k bariatrické operaci pro obezitu. Z anamnézy – pacientka v minulosti po opakovaných operacích – pro extrauterinní graviditu, hysterektomii, cholecystektomii, prodělala dvakrát trombózu hlubokých žil dolních končetin, ne však v návaznosti na operační výkon, pokaždé s několikaročním odstupem.
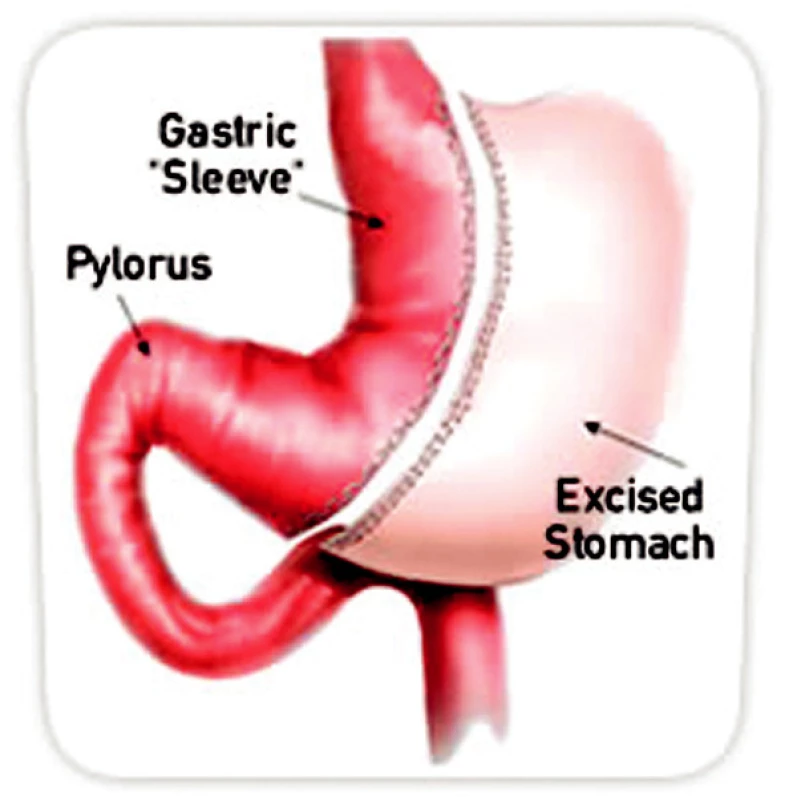
Po pečlivé hematologické přípravě provedena Da Vinci sleeve gastrektomie. Jedná se o zmenšení kapacity žaludku jeho „tubulizací“, odstraněním části velké kurvatury v rozsahu od antra po fundus, pomocí Da Vinci robotického systému (Obr. 1). Samotný výkon proběhl bez komplikací – standardním způsobem provedena sleeve resekce žaludku. V pooperačním období stav nemocné přiměřený, bez oběhové nebo respirační instability. Pacientka po perorální zátěží stravou, kterou tolerovala, propuštěna do ambulantní péče.
S odstupem 5 týdnů od operačního výkonu se pacientka dostavila k vyšetření pro nejasnou tupou 3 dny trvající difuzní bolest břicha, meteorismus a neschopnost polykat ani tekutiny. Pro nejasný nález indikováno vyšetření gastrofibroskopické s nálezem refluxní ezofagitídy s mírným biliárním duodenogastrickým refluxem. Nativní RTG vyšetření břicha bez známek volného vzduchu v dutině břišní či ileu. Gastroenterologem nasazena antiulcerózní terapie. Dál se stav pacientky horšil, nastoupilo zvracení, výrazná dehydratace.
Z toho důvodu indikováno CT vyšetření, které popisuje edematózní mezenterium s obturací horní mezenterické žíly (Obr. 2). Trombus z horní mezenterické žíly zasahuje až do portální vény a do obou jejích větví, které však zcela neobturuje. Průtok přes portální žílu i její větve je patrný. Splanchnické tepny, lienální i dolní mezenterická žíla jsou volně průchodné. Nález na tenké kličce jejuna odpovídá ischemickému ileu z venózní kongesce (Obr. 3). Pacientka hospitalizována již v tu dobu na interním oddělení a neprodleně po diagnostice mezenterické trombózy zahájená agresivní terapie heparinem 24000 IU/24 h, taky na Interním oddělení. Kontrolní CT s odstupem 10 hodin, kde patrná progrese trombózy (Obr. 3). Následně po domluvě s chirurgem pacientka neprodleně indikována k chirurgickému řešení.
Obr. 2. Velký částečně obturující trombus ve v. portae 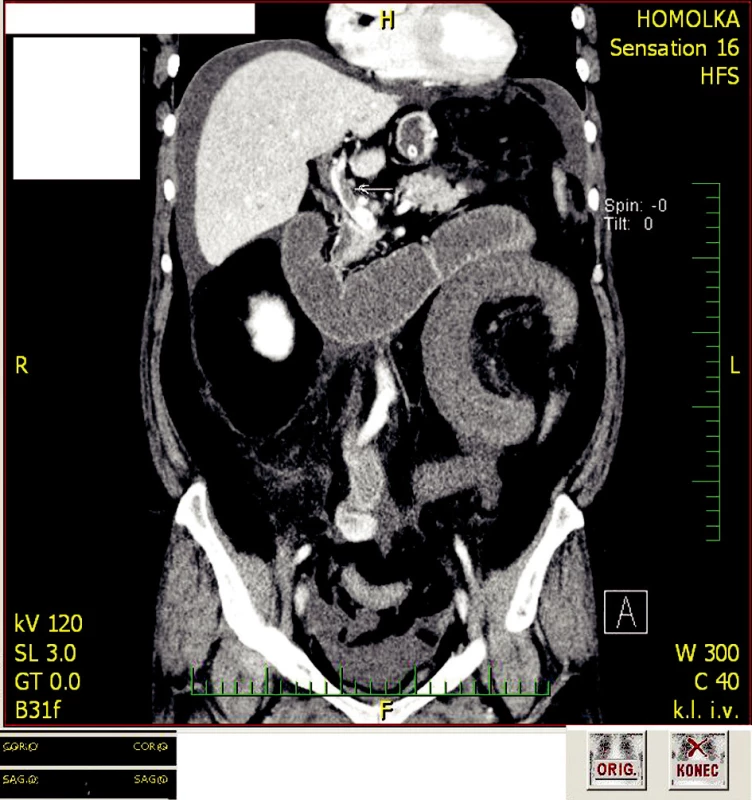
Obr. 3. Obraz částečně trombotizované v. portae a infarzované kličky jejuna 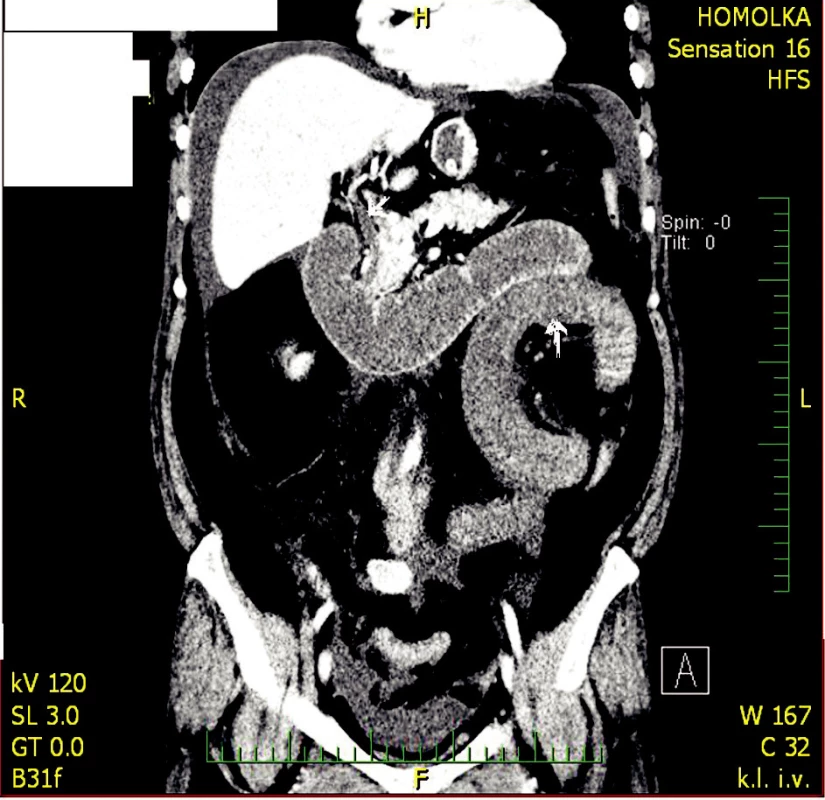
Peroperačně v souladu s předoperačním CT vyšetřením nacházíme přibližně 100cm úsek nekrotického jejuna začínající cca 15 cm aborálně od ligamentum Treitzi. Mezenterium imbibované, bez barevných změn, volná tekutina v břišní dutině nepřítomna. Po odstranění patologického úseku střeva i s přilehlou částí mezenteria byla zkonstruována anastomóza pomocí dvou lineárních staplerů. Staplovací linie pak přešita jednotlivými stehy. Drénován Douglasův prostor a oblast anastomózy.
V pooperačním období bez nutnosti oběhové podpory, UPV ponecháno 2 dny pro případ progrese ischemie a nutnosti revize. Odpady do drénu zpočátku minimální, serózního charakteru v celkovém objemu tak do 200 ml/24 h. Na 6. den se odpady do drénu v cavum Douglasi výrazně zvýšily až dosáhly hodnoty 1000 ml/24 h, tvořeny byly mízou. Drén tedy odstraněn. Přechodná ischemie 2. prstu LHK při embolizaci po zavedení arteriálního katétru, na konzervativní terapii restituována ad integrum.
Rekonvalescence pacientky co se týče plného obnovení perorální výživy výrazně pomalejší nežli u jiných chirurgicky léčených onemocnění, kdy funkce splanchniku nastupuje mnohem pružněji. V našem případě byla nutnost dlouhodobější kombinované parenterální a enterální výživy (cestou nazojejunální sondy) v kombinaci s nízkou perorální zátěží ve formě sippingu, kdy kompletní restituce střevní funkce s možností konzumace tuhé stravy až cca po 7 týdnech od operace. Dimise pacientky 4 týdny po akutní operaci s nazojejunální sondou již extrahovanou, nicméně doporučena konzumace šetřící diety 6x denně. V další medikaci zaveden nízkomolekulární heparin po 12 hodinách.
S odstupem 3 měsíců na CT vyšetření v porovnání s předoperační diagnostikou dochází k významné regresi trombózy horní mezenterické žíly s reziduálním trombem a bez přítomnosti trombu v portální žíle (Obr. 4–6).
Obr. 4. Kontrolní CT po 3 měsících v sagitálním řezu 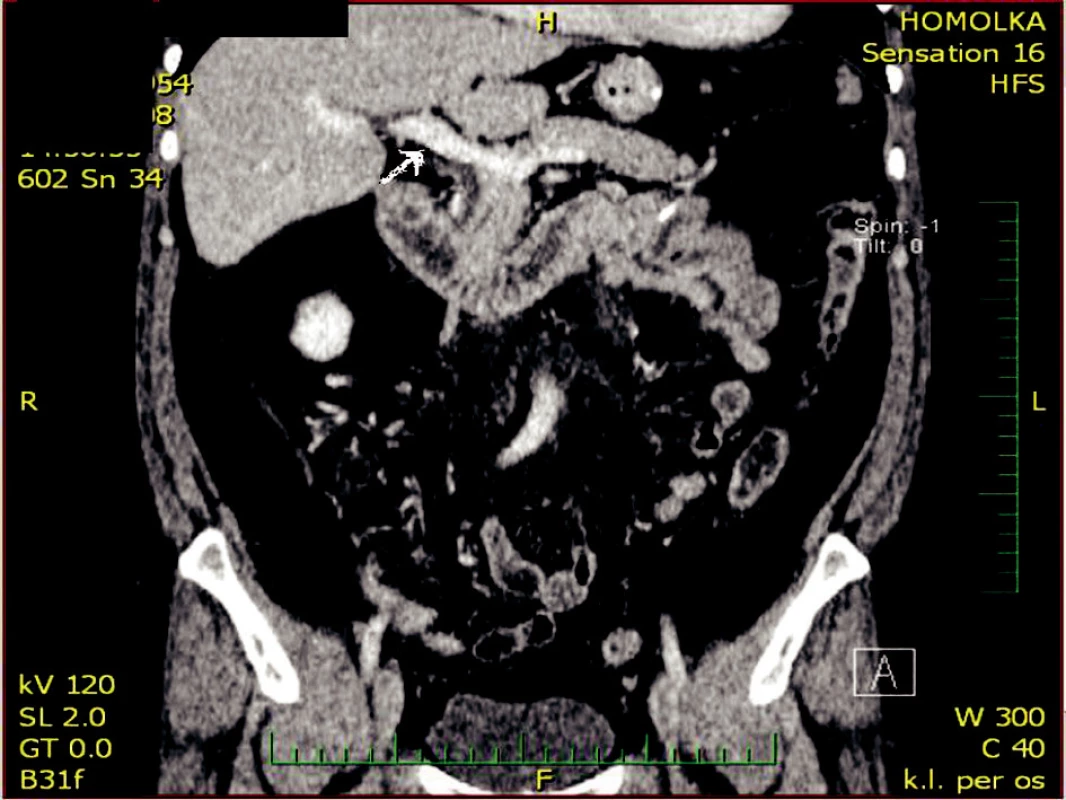
Obr. 5. Kontrolní CT po 3 měsících se záchytem volně průchodné v. portae 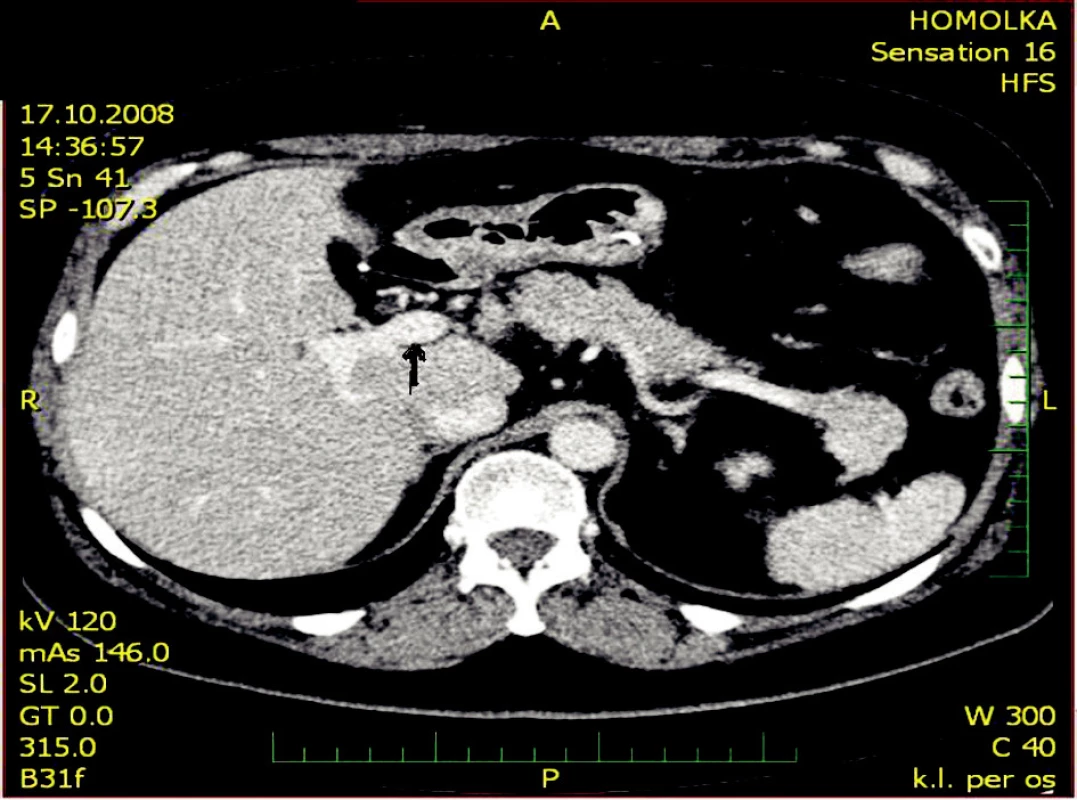
Obr. 6. Kontrolní CT po 3 měsících se zachyceným přechodem v. mesenterica superior v portální vénu bez patrného trombu 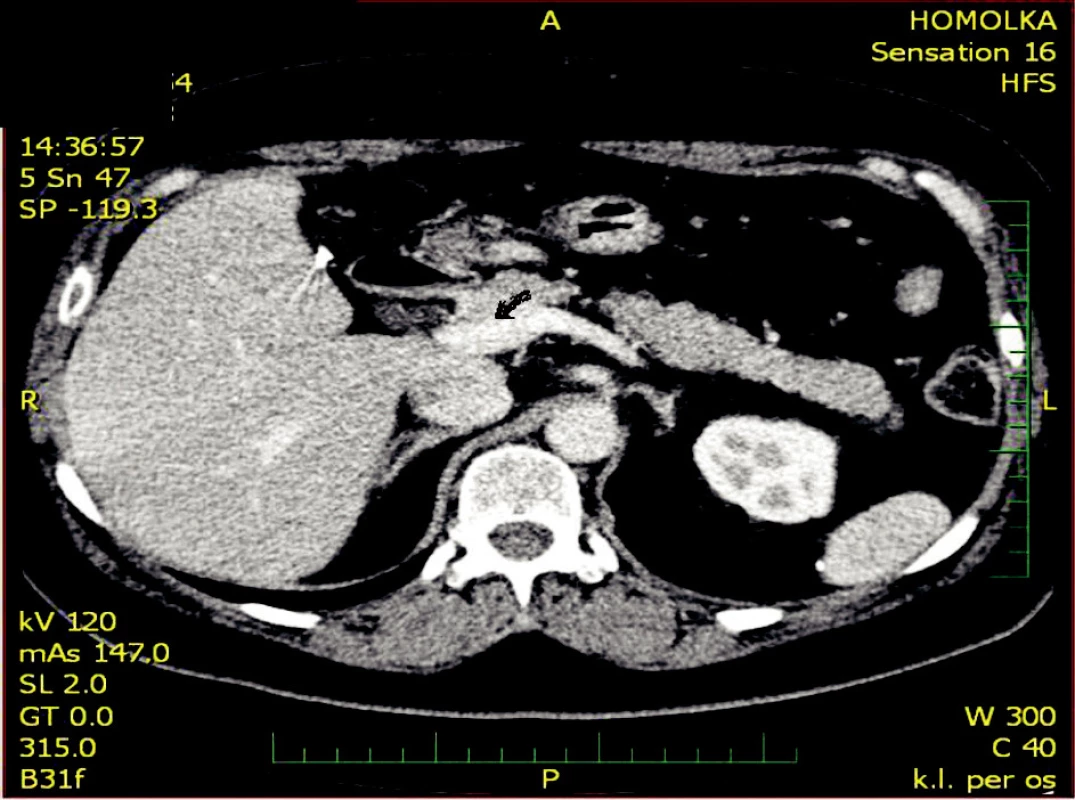
Při opakovaných ambulantních vyšetřeních se pacientka subjektivně cítí dobře, toleruje veškerou předepsanou dietu, bolesti břicha od operace už vůbec nepociťuje. S odstupem 3 měsíců od operace postupně přechod na Warfarin.
DISKUSE
Trombóza horní mezenterické vény v pooperačním období není úplně běžnou pooperační komplikací ani u pacientů s Leidenskou mutací. Pozorujeme ji však zpravidla po operacích na horní části GIT (žaludek, slinivka, někdy splenektomie) a taky často po totálních kolektomiích [4, 5, 6, 8]. Její klinické projevy jsou nespecifické jak je vidět i v našem případě, od nejasných několikadenních bolestí břicha s nauzeou až po schvácenost a perakutní průběh. V pokročilém stadiu nelze volit jinak než radikální chirurgické řešení s odstraněním gangrenózního úseku střeva. V literatuře však nacházíme odkazy na intervenční radiologický přístup, kdy již opakovaně byl do horní mezenterické vény via v. portae zaveden katétr s trombolytikem a započata agresivní trombolytická léčba s dobrým efektem, které často předcházel pokus o trombektomii [2, 7, 9]. Úspěch tohoto řešení je v úzké návaznosti na včasnou diagnostiku a operativní organizaci celého invazivního radiologického výkonu. Podle jednotlivých sdělení v dostupné literatuře je při včasném záchytu trombózy splanchnických žil efekt léčby dobrý. Každopádně lze říci, že v případě včasné diagnostiky stavu by bylo možno uvažovat o tomto řešení i u pacientky z naší kazuistiky. Tento postup je možné uplatnit jen v zařízení, které je plně na invazivní radiologii vybaveno.
ZÁVĚR
Je obecně známou skutečností, že Leidenská mutace jako jeden z trombofilních stavů, je vysoce rizikovým faktorem při zvažování elektivního výkonu. V souboru pacientů našeho chirurgického oddělení, kteří prodělali bariatrickou operaci, není Leidenská mutace zcela raritní. Za období od 1. 5. 2005 do 30. 8. 2008 se vyskytla Leidenská mutace celkem v 13 případech z celkově 177 operovaných, tedy 7,34 %, v heterozygotní formě, co platí i pro naší pacientku. Metodou volby je i akutní trombolýza, ne však v pokročilém stadiu. S výjimkou výše uvedené kazuistiky jsme se nesetkali s pooperačními komplikacemi ve smyslu trombózy v portálním řečišti. S hlubokou žilní trombózou dolních končetin v pooperačním období nestonal žádný z pacientů. Všichni byli řádně připraveni, v pooperačním období sledováni a podrobeni prevenci trombózy. Byť příprava výše referované pacientky před bariatrickým výkonem byla zevrubná, je velice pravděpodobné, že trombóza horní mezenterické žíly vznikla v souvislosti s chirurgickým výkonem. Nelze literárně doložit procentuálně výši rizika trombózy po chirurgickém výkonu, nicméně jej u pacienta s Leidenskou mutací lze předpokládat.
MUDr. S. Blažej
Korunní 810/104
101 00 Praha 10 – Vinohrady
Zdroje
1. Bertina, R. M., Koelemann, B. P. C., Koster, T., et al. Mutation in blood coagulation factor V associated with resistance to activated protein C. Nature, 369, 1994, s. 64–67.
2. Hollingshead, M., Burke, C. T., Mauro, M., Weeks, S. M., Dixon, R. G., Jaques, P. F. Transcatheter Thrombolytic Therapy for Acute Mesenteric and Portal Vein Thrombosis. J. Vasc. Interv. Radiol., 2005; 16 : 651–661.
3. Matýšková, M., Vorlová, Z., Bulíková, A., Zavřelová, J., Šlechtová, M. Klinické nálezy u jedinců s Leidenskou mutací faktoru V. Vnitřní lékařství, 43, 1997, č. 5, s. 298–301.
4. Okonohara, T., Takahashi, I., Nishizaki, T., Wakasugi, K., Matsusaka, T., Kume, K. Superior mesenteric vein thrombosis due to diverticulitis and spontaneous thrombolysis after ileo-cecal resection. Journal of Cardiovascular Surgery, Apr 2000; 41, 2; ProQuest Medical Library, pg. 307.
5. Pietrabissa, A., Moretto, C., Antonelli, G., Morelli, L., Marciano, E., Mosca, F. Thrombosis in the portal venous system after elective laparoscopic splenectomy. Surg. Endosc., (2004) 18 : 1140–1143.
6. Pultsides, G. A., Lewis, C. W., Feld, R., Walters, D. L., Cherry, D. A., Ruby, S. T. Portal Vein Thrombosis after Laparoscopic Colectomy: Thrombolytic Therapy via the Superior Mesenteric Vein. The American Surgeon, Oct 2005; 71, 10; ProQuest Medical Library, pg. 856.
7. Safleddine, N., Mamazza, J., Common, A., Prabhudesal, V. Splenic and superior mesenteric artery thrombolytic infusion therapy for acute portal and mesenteric vein thrombosis. Canadian Journal of Surgery, Feb 2007; 50, 1; ProQuest Medical Library, pg. 68.
8. Sanabria, R. J., Tadaaki, Hiruki, Szalay, D. A., Tandan, V., Gallinger, S. Superior mesenteric vein thrombosis after the Whipple procedure: an agressive treatment approach. Canadian Journal of Surgery, Dec 1997, 40, 6; ProQuest Medical Library, pg. 467.
9. Takahashi, N., Kuroki, K., Katsuhiko, Y. Percutaneous Transhepatic Mechanical Thrombectomy for Acute Mesenteric Venous Thrombosis. Journal of Endovascular Therapy, Aug 2005; 12, 4; ProQuest Medical Library, pg. 508.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Limitácie resekcií pečene
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2009 Číslo 3- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Stillova choroba: vzácné a závažné systémové onemocnění
- Hojení análních fisur urychlí čípky a gel
- Jak souvisí postcovidový syndrom s poškozením mozku?
-
Všechny články tohoto čísla
- Vliv předoperačního podání heparinu na vznik heparinové rezistence
- Šest let zkušeností s endovenózním laserem v terapii varixů dolních končetin
- Hepatolitiáza – vzácné onemocnění v naší populaci
- Bouveretův syndrom – raritní případ vysokého ileu biliární etiologie
- Trombóza horní mezenterické vény po robotické operaci na horním GIT – kazuistika
- Limitácie resekcií pečene
- Variabilita polôh apendix vermiformis a vplyv na diagnostiku apendicitídy u detí
- Diverticulitis appendicis vermiformis – kazuistika a prehľad literatúry
- Laparoskopická pyeloplastika u dospělých – střednědobé výsledky 32 laparoskopických pyeloplastik 2003–2008
- Nepigmentované subunguální malignity – kříž malé chirurgie
- Životní příběh profesora Josefa Hohlbauma
- Zápis z jednání schůze výboru ČCHS dne 12. 2. 2009
- Stanovisko výboru České chirurgické společnosti k onkologickým centrům a doporučení jmenování ordinářů pro onkochirurgii
- Historické mezníky chirurgické léčby tepenných výdutí
- Obrovský solitárny fibrózny tumor pleury – kazuistika
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Limitácie resekcií pečene
- Variabilita polôh apendix vermiformis a vplyv na diagnostiku apendicitídy u detí
- Bouveretův syndrom – raritní případ vysokého ileu biliární etiologie
- Obrovský solitárny fibrózny tumor pleury – kazuistika
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání