-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Amsterdamské menopauzální sympozium 2010
Autoři: Tomáš Fait
Působiště autorů: Gynekologicko-porodniciá klinika 1. LF UK a VFN Praha
Vyšlo v časopise: Prakt Gyn 2010; 14(4): 185-188
Kategorie: Zprávy z akcí
Publikováno v Klimakterická medicína 2010; 4.
Již po šesté se v Amsterdamském kongresovém centru RAI ve dnech 26.–28. 9. 2010 sešli na pozvání profesora Kenemanse odborníci v oblasti klimakterické medicíny. Byť se jednalo spíše o komorní setkání s odhadem čtyřmi sty účastníky, lze jej již tradičně označit za nejvýznamnější odbornou akci roku v klimakterické medicíně. To díky vyzvaným řečníkům, kteří vtipně sami sebe označili v zahajovacím proslovu za „velké ryby“. Prof. Utian pak ve svém vystoupení volal po nástupu mladých budoucích „velkých ryb klimakterické medicíny“, ale ty se v prakticky stabilní skupině lidí, kterou již přes 10 let potkávám na sympoziích klimakterické medicíny, zatím neobjevují.
Již první blok ukázal možný důvod, proč tomu tak je. Tříštění odborných sil do Evropské menopauzální a andropauzální společnosti (EMAS, časopis Maturitas) a starší Mezinárodní menopauzální společnosti (IMS, časopis Climacteric) považuji osobně za chybné. Ač nepopírám význam regionálních rozdílů ve stylu života i rizikových faktorech, který by však snad ospravedlňovat existenci Asijsko-pacifické menopauzální federace (APMF), která měla souběžně kongres v Austrálii či tradici velmi aktivní Severoamerické menopauzální společnosti (NAMS, časopis Menopause).
Naproti tomu firemní sympozia ukázala, že zde přece jen prostor pro nové aktivity je. Stárnutí populace pokračuje a nelze nečinně přihlížet. Akce uvedla konečně po několika letech nové přípravky odpovídající na trend snižování účinné dávky.
V úvodním bloku byla prezentována stanoviska jednotlivých společností. I osm let po ukončení studie Women‘s Health Initiative se stále nepodařilo vymanit z jejího stínu. Stanoviska opatrně brání pozice, do kterých byla hormonální terapie zatlačena doporučeními regulačních agentur EMEA a FDA. Jak zaznělo i v diskuzi, bylo by přínosné vytvořit spíše doporučení pro komplexní péči o stárnoucí ženy, což je však velmi náročná práce.
Roztomilá diskuze vznikla o tom, zda užívat pro hormonální léčbu v menopauze výraz hormone therapy (HT) nebo hormone replacement therapy (HRT).
Stanoviska mezinárodních menopauzálních společností
Všechna stanoviska se shodují na tom, že HT:
- je lékem volby pro akutní klimakterický syndrom
- je lékem volby pro urogenitální atrofii s preferencí lokální aplikace
- má být podávána indikovaně, individuálně a v nejnižší účinné dávce
- nemá racionální omezení délky aplikace při každoročním hodnocení poměru přínosu a rizika pro danou ženu
- chrání před postmenopauzální osteoporózou
- při časném startu může mít význam pro prevenci kardiovaskulárních chorob
Svorně zdůrazňují nutnost diskuze s pacientkou včetně poučení o životním stylu.
Stanovisko EMAS z roku 2008 prezentoval prof. Barlow. Ve stanovisku je jasně formulována kardioprotektivní účinnost HT při aplikaci ve věku 50–59 let a snížení rizik při snížení dávek sexagenů v HT. Speciální část doporučení se týká žen obézních, kde jsou opět preferovány nízké dávky a zmíněna možná větší bezpečnost neperorální aplikace z pohledu tromboembolické nemoci. U žen s předčasným ovariálním selháním je HT do 50 let označováno za lék volby i v prevenci osteoporózy a kardiovaskulárních komplikací. U žen s anamnézou endometriózy je doporučeno užívání estrogen-gestagenní kombinace.
Dr. Pines prezentoval stanovisko IMS publikované rovněž v roce 2008, které navíc zdůrazňuje rozdílnost jednotlivých preparátů HT, respektive nemožnost zevšeobecňovat výsledky studií s jednotlivými preparáty bez omezení na přípravky jiného složení a vhodnost při edukaci pacientek užívat raději incidence v počtech pacientů než relativní rizika a procentuální změny. Více se věnoval zmiňovaným rizikům. Zopakoval, že bezpečnost je závislá na věku, a to zejména z pohledu kardiovaskulárních komplikací, kdy u tromboembolické nemoci má velký význam též obezita a přítomnost trombofilních stavů. Za časný považuje start kolem 55. roku věku. Připomněl, že menopauza není primárně spojena s poruchou kognitivních funkcí a naopak HT zahájená po 64. roce věku může zrychlovat rozvoj demence.
Doporučení NAMS, které prezentoval prof. Utian, je každoročně upravováno. Zdůrazňuje fakt, že z pohledu medicíny založené na důkazech není dost údajů o HT. Dává větší důraz na celkovou kvalitu života odbouráním akutních klimakterických vazomotorických potíží i důsledků urogenitální atrofie ve smyslu dyspareunie a urgentní inkontinence. Zdůrazňuje i možná rizika, jako je zvýšené riziko kardiovaskulárních komplikací při pozdním startu, naopak přínos při užívání delším než pět let. Zmiňuje nejasná data o možném zvýšení rizika karcinomu ovaria a rizika progrese karcinomu plic. Za potvrzená považuje data o pětinásobném zvýšení výskytu karcinomu endometria při neoponované estrogenní terapii delší než tři roky, nárůst počtu případů karcinomu prsu o 4–8 na 10 tis. žen ročně při estrogengestagenní HT delší než pět let a o šest případů pro čistě estrogenní HT.
Připomíná nutnost snižování dávky zejména v gestagenní složce. Pro systémovou estrogenní léčbu vyžaduje systémové podávání gestagenů. Překvapivě nepovažuje za dostatečná data o užití nitroděložního systému s levonorgestrelem či vaginálního progesteronu.
Zcela negativní je postoj NAMS k takzvané bioidentické hormonální léčbě, kdy na základě testů hormonálních hladin ve slinách jsou klientkám v USA v lékárnách vyráběny hormonální směsi.
Tibolon
Blok firmy MSD věnovaný tibolonu předsedal nestárnoucí prof. Speroff, který navázal na pět let staré doporučení skupiny expertů pro užívání tibolonu.
Prof. Suissa poukázal na některé nesrovnalosti ve studii Milion Women Study (MWS) z pohledu specialisty na statistiku farmakologických studií. Připomněl, že tato studie v souboru 1 084 110 žen sledovaných po 2,6 roku zachytila 9 364 případů karcinomu prsu. Tedy incidence ve studii byla 3,3 případů na 1 000 žen a rok. Z údajů pacientek pak vyšlo neobvykle vysoké relativní riziko (RR) pro uživatelky tibolonu 1,44 (CI 1,25–1,65). Nicméně jiná rovněž britská studie GPRD v populaci 500 000 žen za sedm let zaznamenala pouze 6 347 případů, tedy incidenci 1,8 případu na 1 000 žen a rok. Obdobná incidence 2,0 byla i ve skupině žen, které odmítly účast ve studii MWS, kde bylo původně osloveno kolem 3 mil. žen. V MWS užívalo HRT 52% žen, v GPRD jen 32%. Zcela nezvyklý a biologicky obtížně vysvětlitelný je také prudký nárůst relativního rizika pro všechny uživatelky HRT v MWS již v prvním roce užívání na 1,45 (CI 1,14–1,78). Některé další observační studie naopak přinášejí velmi příznivá data ukazující neutrální vliv tibolonu na riziko cévní mozkové příhody (RR 1,08, CI 0,82–1,44), tromboembolické nemoci (RR 0,92, CI 0,77–1,1) či karcinom endometria (RR 0,82, CI 0,65–1,13).
Prof. Benedetto se věnovala výsledkům v posledních pěti letech dokončených prospektivních randomizovaných studií (tab. 1).
Tab. 1. Klinické studie s tibolonem. 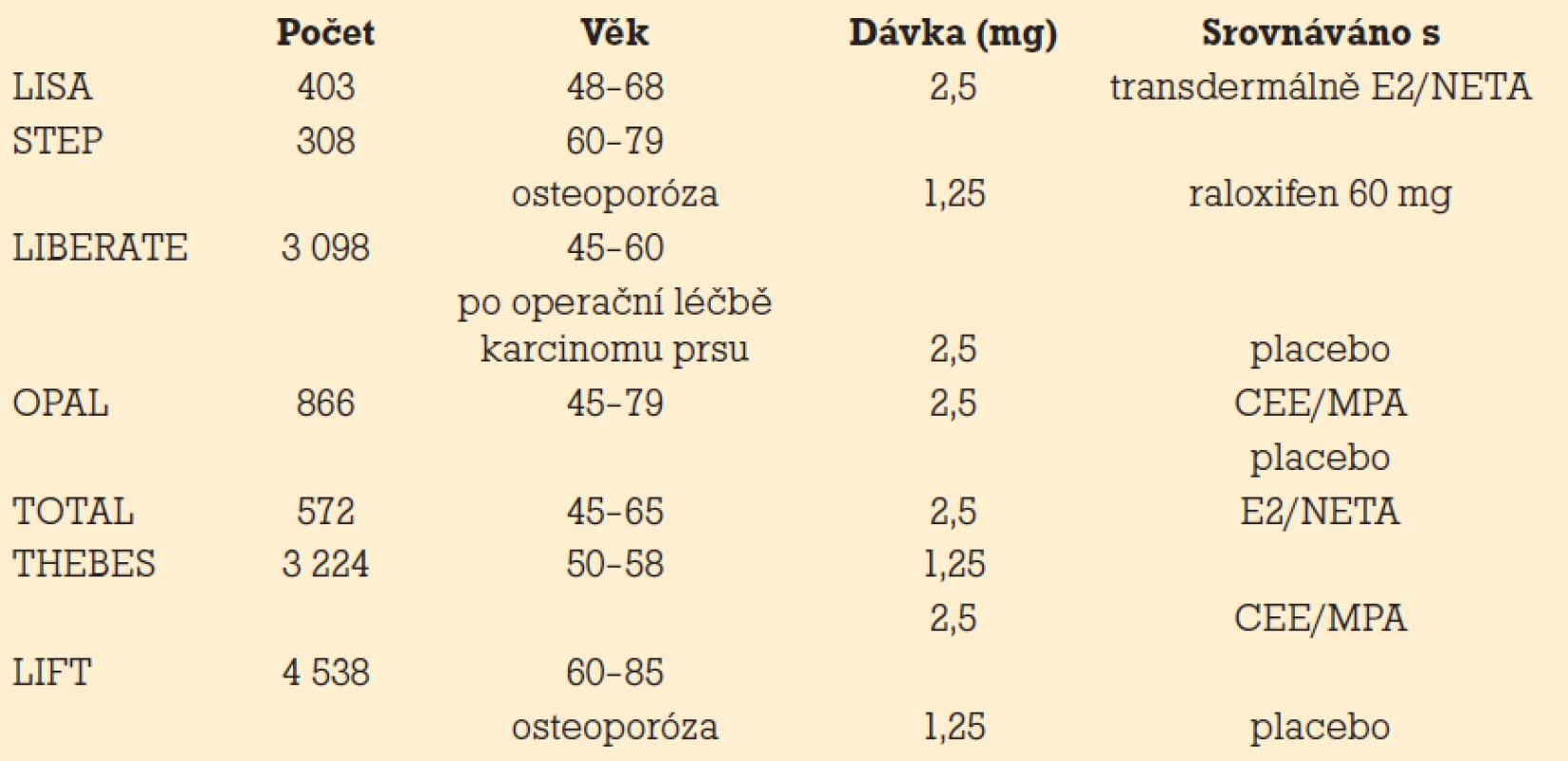
Z pohledu účinnosti prokázala studie TOTAL identické snížení návalů a příznivý účinek na poševní sliznici ve srovnání s HT při signifikantně lepším profilu (p < 0,001) vaginálního špinění a krvácení po třech i devíti měsících. Také ve studii LIBERATE poklesly návaly o více než 55% při přibližně 30% efektu placeba.
Zlepšení sexuality dle FSD škály i FSFI bylo ve studii LISA stejné s HT ve 12. týdnu, ale významně vyšší (p < 0,025) po 24 týdnech užívání. Opět při lepší kontrole krvácení (24 vs 76% žen s krvácením; p < 0,001) a současně při nižším výskytu bolestí prsů (4 vs 11%; p < 0,015). I ve studii OPAL byl výskyt bolesti prsů nižší (3 vs 10%; p < 0,001), stejně jako ve studii THEBES (4 vs 13%; p < 0,001).
Přesto vedl tibolon v rizikové skupině ke zvýšení RR recidivy karcinomu prsu na 1,4 (CI 1,14–1,7, 15,2 vs 10,7%).
Tibolon prokázal zvýšení kostní minerální denzity (BMD) v krčku kosti stehenní i bederní páteři oproti raloxifenu ve studii STEP, a to po jednom roku i dvou letech. Studie LIFT prokázala zlepšení BMD v obou lokalitách i snížení zlomenin obratlů o 45% a mimoobratlových zlomenin o 26% s vyšším účinkem u žen s anamnézou zlomeniny. Avšak ve studii LIFT přes nulový vliv na kardiovaskulární a tromboembolické nemoci došlo k nárůstu cévních mozkových příhod (RR 2,19, CI 1,14–4,23, 1,2 vs 0,6%).
Studie THEBES potvrdila bezpečnost obou dávek tibolonu pro endometrium (0 případů hyperplazie endometria vs 2 pro CEE/MPA).
Ve studii OPAL tibolon snížil hladinu triglyceridů i cholesterolu a obou jeho frakcí, zatímco HT příznivě zvýšilo HDL cholesterol při stejném nárůstu tloušťky komplexu intima-media karotid (TIM).
Obtížnost interpretace studií ilustroval prof. Speroff na tom, že v placebo skupině studie OPAL se v Evropě TIM snižuje a v USA zvyšuje. Ve svém závěrečném slovu doporučil tibolon pro klimakterické ženy s bolestí prsů a nárůstem prsní denzity při klasické HT a ženy s poklesem sexuality.
Ultra-low-dose HT
V sympoziu firmy Abbott vtipně vedeném prof. Schindlerem byly zopakovány vlastnosti dydrogesteronu. Tento přímý derivát progesteronu se objevuje v novém Femoston conti low dose pro postmenopauzální ženy v dávce 2,5mg v kontinuální kombinaci s 0,5mg 17-beta-estradiolu.
Prof. Kenemans připomněl vývoj názorů na gestagenní složku HT a její vliv na karcinom prsu. Nejprve byla považována za ochrannou stejně jako u endometria, v současnosti je hodnocen negativně s RR 1,25 proti čistě estrogenní substituci. Přiklání se k názoru Compela (2004), že estrogen je zodpovědný za proliferaci buněk prsu a gestagen za apoptózu. Poměr těchto dvou procesů je závislý na progestinu, jak ukázal Franke (2003), kdy poměr apoptóza/proliferace stanovil pro E2 + NETA na 0,4, E2 + dydrogesteron 1,2 a tibolon 1,3. Rozdíly ukázala i francouzská studie E3N, která v souboru 80 377 žen sledovaných po 8,1 let (1990–2002) zachytila 2 354 karcinomů prsu a zjistila RR pro čistý estradiol 1,23 (CI 1,02–1,65), E2 + progesteron 1,0 (0,83–1,22), E2 + dydrogesteron 1,16 (0,94–1,43) a E2 + další progestiny 1,69 (1,5–1,91) s nejvyšší hodnotou pro cyproteronacetát 2,6 a medroxyprogesteronacetát 2,2.
Dr. van de Weijer prezentoval první klinické studie s novou kombinací. Vzpomněl Freedmanovu hypotézu vzniku návalů horka snížením thermoneutrální zóny v hypothalamu, kterou lze podáním estrogenu přímo cestou noradrenalinu nebo nepřímo přes elevaci beta-endorphinu zvýšit. Citoval studii Notelovitze (2000), který prokázal obdobný příznivý vliv estradiolu v dávce 2mg, 1mg i 0,5mg na frekvenci návalů, ale neúčinnost dávky 0,25mg.
V prospektivní randomizované studii byl po 13 týdnů sledován vliv na návaly u 313 žen pro Femoston conti (1mg E2 + 5mg dydrogesteron), Femoston conti 0,5/2,5 (0,5mg a 2,5mg dydrogesteron) a placebo s významným efektem (p < 0,001) nového přípravku ve srovnání s placebem (–6,4 vs –4,9) srovnatelným s vyšší dávkou přetrvávající i dalších 39 týdnů studie. Nízkodávkovaný preparát dokonce prokázal lepší kontrolu cyklu než stávající s 1mg E2 při amenoree 91% po třech měsících.
V souboru 395 žen s biopsií endometria byla zjištěna pouze jedna (0,27%) prostá hyperplazie endometria po 52 týdnech užívání Femoston conti 0,5/2,5.
Vliv HT na kardiovaskulární systém
Dr. Mass upozornila na podceňování problematiky kardiovaskulárního rizika u žen, kterou se v Holandsku snaží zviditelnit kampaní Red dress. Na kardiovaskulární nemoci umírá více žen než mužů, a to zejména díky prudkému nárůstu po 60. roce. Ten je po 70. roce následován vzestupem incidence cévních mozkových příhod. Citovala studii Gerbera, která ukázala, že klimakterické ženy trpící návaly mají o 10 mmHg vyšší krevní tlak než asymptomatické.
V diskuzi upozornila na to, že počáteční elevace krevního tlaku není stabilní, a tak bagatelizace zachycené elevace normálním nálezem při přeměření není na místě. I takzvaná „white coat“ hypertenze je rizikovým faktorem pro další rozvoj hypertenze.
Prof. Lobo v přehledu observačních studií ukázal obecně příznivý kardiovaskulární efekt HT patrný zejména u mladších menopauzálních žen (Salpeter, 2009). Ukázal možné mechanizmy destabilizace vytvořeného aterosklerotického plátu HT a naopak ochranného vlivu estrogenů pro intaktní endothel. Nicméně vzápětí zpochybnil uznávanou teorii o příznivém preventivním vlivu HT u mladších menopauzálních žen („oportunity window“) s tím, že data, která ji potvrzují, nejsou primárními endpointy studií a v této věkové kategorii jsou mortalitní data slabá pro malou četnost úmrtí. Doporučuje tedy vyčkat výsledků studií KEEPS a ELITE. Stejně vágní stanovisko zaujal k významu gestagenů. Nejprve prohlásil, že nejsou patrné rozdíly v dostupných studiích, poté zmínil příznivý vliv drospirenonu na krevní tlak, aby v závěru řekl, že progestiny snižují karioprotektivní vliv estrogenů.
Prof. Naftalin ukázal zajímavé výsledky bazálního výzkumu jeho týmu, který prokázal, že estrogeny stimulací enzymů PST a STX indukují polysialyzaci adherinu (NCAM), který pak není schopen adherovat monocyty k cévnímu endothelu, což je mechanizmus vzniku pěnových buněk.
Ultra low dose Vagifem 10 µg tbl – novinka v léčbě poševní atrofie
I dle počtu posluchačů bylo nejzajímavější novinkou sympozia uvedení nového velmi nízko dávkovaného přípravku pro léčbu vaginální atrofie – vaginální tablety obsahující pouhých 10 µg estradiolu – Vagifem 10 µg tbl. Tento přípravek reaguje na výše zmíněná doporučení k hledání nejnižší účinné dávky, přestože jeho varianta s 25 µg je i u nás již několik let úspěšně užívána a její bezpečnostní studie nevykazují žádný problém se stávající užívanou dávkou.
V úvodní přednášce ukázala prof. Nappi na výsledcích studie VIVA, jak tabuizovanou je stále otázka vaginální atrofie, i když jí je postiženo v průběhu života kolem 40% žen. Multicentrická studie 3 250 žen ve věku 55–65 let minimálně jeden rok po menopauze zjistila 45% prevalenci příznaků poševní atrofie. Ukázalo se, že 51% postižených má potíže a 55% z nich je možná kvůli tomu více než 3 roky bez léčby. Negativní vliv na sexuální život udává 65% z těchto žen, 40% vnímá negativní vliv na partnerský vztah. Hlavním zdrojem informací o menopauze je pro 77% žen lékař. Přesto 50% žen nikdy lékař neřekl nic o vaginálním zdraví po menopauze, ostatně 67% udává, že jim matka nikdy neprozradila, co od menopauzy čekat. Průměrně ženy váhají se sdělením problémů vaginální atrofie šest měsíců. Osm z deseti žen zkusilo léčbu, ale 49% zvolilo symptomatickou terapii lubrikanty, 22% systémovou HT a jen 12% vaginální estrogenní léčbu.
Prof. Simon ukázal na výsledcích klinických dvojitě zaslepených, randomizovaných, prospetivních studií účinnost dávky 10 µg estradiolu. V roční studii bylo léčeno 205 žen a 104 ženám bylo podáváno placebo. Ženy byly starší 45 let, minimálně dva roky po menopauze (FSH > 40 mIU/ml, estradiol < 20 pg/ml) a měly alespoň 3 z 6 subjektivních příznaků poševní atrofie(vaginální suchost, pálení, bolest, dysurie, dyspareunie, krvácení po styku). Na počátku léčby měly ve vaginální cytologii ≤ 5% povrchových buněk a ultrazvuková tloušťka endometria nepřesahovala 4mm. Z objektivních známek byl sledován maturační index, který se signifikantně zlepšil od konce druhého týdne léčby a zlepšení trvalo i v 52. týdnu. V léčené skupině narostl počet povrchových buněk na 13% (p < 0,001), stejně významně pokleslo poševní pH. Výzkumníci byli dle makroskopického obrazu poševní sliznice schopni určit, která žena užívá účinnou léčbu, také od konce druhého týdne. K subjektivnímu zlepšení příznaků poševní atrofie došlo od 4. týdne léčby a statisticky významného zlepšení (p = 0,003) bylo dosaženo v 8. týdnu.
Nežádoucí účinky, nejčastěji vaginální mykóza, bolesti zad a průjem nepřesahovaly 5% srovnatelně s placebem.
V 12 týdnů trvající farmakologické studii srovnávala dr. Stude podávání 10 µg a 25 µg estradiolu ve dvou skupinách 29 žen. Ke stanovení farmakokinetiky bylo ve dnech –1, 1, 14, 82 a 83 provedeno vždy 12 odběrů. Při podávání 25 µg estradiolu přesáhla ve dni jedna hladina 20 pg/ml mezi 4. a 12. hodinou po podání, v 82. dni kolísala hladina estradiolu těsně kolem hladiny 20 pg/ml. Při podávání 10 µg přesáhla hladina estradiolu hranici 20 pg/ml jen v 7. hodině od podání.
Celková zátěž organizmu hodnocená plochou pod křivkou koncentrací (AUC) byla pro 25 µg estradiolu vyšší ve dni 1 i 14. V 82. dni již byly křivky obdobné díky nižší absorpční schopnosti poševní sliznice s obnovenou trofikou.
Dr. Ulrichová prezentovala výsledky evropské roční bezpečnostní studie pro endometrium. Bylo sledováno 336 žen, v 0,7% byl po ročním užívání nalezen polyp endometria a v 0,3% slabá proliferace. V USA v souboru 543 léčených žen a 103 placebových kontrol nedošlo k rozdílu v tloušťce endometria, polyp byl zjištěn v léčené skupině třikrát (1,7%), komplexní hyperplazie jednou (0,6%) a adenokarcinom jednou (0,6%), ale to u ženy, která dříve dlouhodobě užívala systémově estrogeny bez gestagenní opozice.
S celkovou dávkou 1,14mg estradiolu ročně lze tedy bezpečně a účinně léčit příznaky poševní atrofie.
Závěr
Šesté Amsterdamské menopauzální sympozium nepřekvapilo, ale přineslo konečně přípravky, které plně odpovídají současným odborným doporučením pro léčbu akutního klimakterického syndromu a prevenci důsledků estrogenního deficitu.
Doručeno do redakce: 2. 10. 2010
MUDr. Tomáš Fait, Ph.D.
Gynekologicko-porodniciá klinika 1. LF UK a VFN Praha
tfait@seznam.cz
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek Úvodní slovoČlánek Dny prevence HPV onemocnění
Článek vyšel v časopisePraktická gynekologie
Nejčtenější tento týden
2010 Číslo 4- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Magnosolv a jeho využití v neurologii
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
-
Všechny články tohoto čísla
- Úvodní slovo
- Vliv děložní myomatózy na reprodukční funkce
- Účinek tadalafilu na parametry spermiogramu u mužů s erektilní dysfunkcí
- Surogačné materstvo a aktuálne legislatívne limity
- Sexuální život v graviditě – hodnocení dotazníkem SFŽ (Sexuální funkce ženy)
- PICSI – selekce zralých spermií pro oplození lidských oocytů metodou ICSI
- Časované znásilnění (date rape)
- Amsterdamské menopauzální sympozium 2010
- Dny prevence HPV onemocnění
- Praktická gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Časované znásilnění (date rape)
- Účinek tadalafilu na parametry spermiogramu u mužů s erektilní dysfunkcí
- Surogačné materstvo a aktuálne legislatívne limity
- Vliv děložní myomatózy na reprodukční funkce
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



