-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Intervence kardiovaskulárního rizika –
proč vítězíme a selháváme?
Autoři: Z. Zafarová
Vyšlo v časopise: Kardiol Rev Int Med 2017, 19(2): 138-141
Kategorie: Krátké sdělení
V posledních desetiletích jsme byli svědky tzv. kardiovaskulární revoluce. Pro pokračování příznivého vývoje kardiovaskulární mortality v ČR ale potřebujeme dlouhodobou dobrou kompenzaci všech rizikových faktorů. Kromě režimových opatření máme stále rezervy v dosahování cílových hodnot krevního tlaku a hladiny LDL cholesterolu. Příčiny a možnosti zlepšení této situace rozebírali přednášející na XXV. sjezdu České kardiologické společnosti na sympoziu společnosti Servier, která nabízí zjednodušení léčby hypertenze spojené s dyslipidemií v podobě fixní trojkombinace atrovastatinu, perindoprilu a amlodipinu – Lipertance®.
V léčbě hypertenze máme stále rezervy
Hypertenzi je třeba léčit i u seniorů
Teprve v 60. letech 20. století byl překonán mýtus, že hypertenze je přínosným kompenzačním mechanizmem, který není nutné léčit. V 90. letech pak nové studie zbořily mýtus, že není nutné léčit izolovanou systolickou hypertenzi. A teprve nedávno prolomila studie HYVET [1] mýtus, že snižování krevního tlaku (TK) u osob starších 80 let je nebezpečné, když ukázala významný pokles celkové mortality, výskytu srdečního selhání (SS) a cévních mozkových příhod (CMP) v porovnání s placebem. Studie SPRINT [2] potvrdila dokonce přínos intenzivního snížení TK s cílem systolického TK (TKs) < 120 mm Hg oproti standardní léčbě (TKs < 140 mm Hg) u osob starších 75 let z hlediska výskytu kardiovaskulárních (KV) chorob i celkové mortality, a to nezávisle na frailty indexu (indexu chatrného zdraví). V roce 2016 byla v časopisu Lancet publikována metaanalýza 123 studií léčby hypertenze zahrnující 613 815 osob. Prokázala významný přínos v podobě poklesu rizika velkých KV příhod o 20 %, ischemických chorob srdečních (ICHS) o 18 %, CMP o 27 %, SS o 28 % a celkové mortality o 13 % na každé snížení TKs o 10 mm Hg [3].
Maskovaná hypertenze
Také diagnostika hypertenze prodělala svůj vývoj. Význam ambulantního monitorování TK (ABPM) dokládá fakt, že 5leté riziko úmrtí z KV příčin stoupá strměji se vzestupem 24hodinového TK než TK naměřeného v ordinaci i že významnější je z tohoto hlediska TK v noci než ve dne [4]. Proto nelze zapomínat na maskovanou hypertenzi, tedy normální TK v ordinaci a zvýšený tlak při ABPM u neléčených pacientů a maskovanou nekontrolovanou hypertenzi neboli normální TK v ordinaci a zvýšený tlak při ABPM u léčených pacientů. Maskovanou hypertenzi můžeme očekávat asi u 19 % osob bez diabetu a u 29 % diabetiků a maskovanou nekontrolovanou hypertenzi u 31 % pacientů bez diabetu a 43 % diabetiků [5]. Maskovaná hypertenze u léčených i neléčených pacientů přitom významně zvyšuje výskyt KV příhod [5].
Fixní kombinace antihypertenziv
Spolu s novými poznatky se rozšiřovaly i možnosti léčby hypertenze. Široká nabídka léků je vítaná, protože vzhledem ke komplexní patofyziologii hypertenze vyžaduje 75 % pacientů kombinovanou léčbu. Počet předepsaných léků ovšem snižuje adherenci. I tento fakt jsme se pokusili překonat pomocí fixních kombinací, u nichž řada studií prokázala zvýšení adherence oproti podávání jednotlivých účinných látek zvlášť.
Kontrola hypertenze v reálné praxi
Podle studií post-MONICA [6] klesl u české populace ve věku 25 – 64 let průměrný TKs od roku 1985 do roku 2007 o 3 mm Hg u mužů a 5 mm Hg u žen, diastolický TK (TKd) klesl u obou pohlaví o 2 mm Hg. U pacientů s hypertenzí léčených antihypertenzivy dosáhl pokles TKs 10 mm u žen a 13 mm Hg u mužů a pokles TKd 8 mm Hg u mužů a 4 mm Hg u žen. Současně bylo mezi lety 1991 a 2014 zaznamenáno snížení mortality na CMP o 72,8 % u mužů a o 70,7 % u žen. Procento léčených pacientů s hypertenzí významně vzrostlo, ovšem v roce 2008 dosahovalo pouze 60 %. Ještě horší je skutečnost, že z léčených hypertoniků dosahovalo ve stejném roce kompenzace TK pouze 40 %. Týká se to i vysoce rizikových pacientů po CMP nebo diabetiků.
Důvody nedostatečné kontroly krevního tlaku
Důvodem této neuspokojivé situace je jednak špatná compliance pacientů a jednak terapeutická inercie. Za terapeutickou inercii (netečnost) se považuje absence intenzifikace léčby u pacienta, který nedosahuje cílových hodnot TK. Nedávno publikovaná studie ukázala, že k intenzifikaci léčby hypertenze přistoupí lékař pouze ve 12 % případů, kdy by jí bylo třeba [7]. Navíc bylo zjištěno, že s intenzifikací léčby váhají lékaři více, pokud pacient již užívá více tablet denně [7]. Příčinou nedostatečné adherence pacientů k léčbě hypertenze bývá především nedostatečná edukace, protože hypertenze pacienta nijak neomezuje ani nebolí. Pacient si často její závažnost uvědomí až po KV příhodě. Dalším důvodem může být složitost dávkování, vedlejší účinky léků, popř. nedostatečná podpora okolí nebo kognitivní a psychické poruchy. Z 18 806 pacientů s nově diagnostikovanou hypertenzí byla po 6 měsících léčby zjištěna vysoká adherence (> 80 % dnů pokrytých léčbou) v pouhých 8 % případů [8]. Přitom bylo prokázáno, že nedostatečná adherence k antihypertenzní léčbě významně zvyšuje výskyt infarktu myokardu (IM), CMP, hospitalizací pro SS a KV mortalitu [9].
Zpracováno z přednášky MU Dr. Petera Wohlfahrta, Ph.D. , Centrum kardiovaskulární prevence 1. LF UK a Thomayerovy nemocnice Praha
V léčbě dyslipidemie jsou naše rezervy obrovské
Důkazy o příznivém vlivu léčby dyslipidemie
Již desítky let víme, že hypertenze a vysoká hladina cholesterolu zvyšuje KV riziko. Obě poruchy se navíc velmi často vyskytují společně, což je dáno např. společnými rizikovými faktory životního stylu nebo jejich častějším výskytem ve vyšším věku. Jak ovlivňovat hladinu lipidů, a zlepšit tak prognózu pacienta, víme již dlouho. Je prokázáno, že snižování LDL cholesterolu (LDL-c) statiny či ezetimibem a inhibitory PCSK9 snižuje riziko CMP, koronárních příhod, ale i KV a celkovou mortalitu [10]. Metaanalýza sedmi studií navíc prokázala, že intenzivní léčba statiny je větším přínosem než běžná léčba [11].
Neuspokojivá kompenzace hypercholesterolemie
Zdá se ale, že uvedeným důkazům stále nemůžeme uvěřit, protože pouze 46 % pacientů dosahuje cílové hladiny LDL-c a přitom nejběžnější dávkou statinu je 20 mg – rozhodně tedy nikoli vysoce intenzivní statinová léčba [12]. Průzkum EUROASPIRE IV týkající se sekundární KV prevence ukázal, že cílové hodnoty LDL-c < 2,6 mmol/ l dosahuje v ČR pouze 40 % a nové doporučené hodnoty < 1,8 mmol/ l dokonce pouhých 24 % léčených pacientů [13]. Přitom není nutné čekat na novou léčbu. Podle nedávno publikovaného modelu může kompenzace dyslipidemie při dnešních možnostech léčby dosáhnout až 86 % pacientů [14]. Při současném výskytu hypertenze a dyslipidemie je situace ještě horší – kontroly obou rizikových faktorů je dosaženo pouze u 30 % pacientů [15]. Léčbě statiny ale nedůvěřují ani pacienti. Po 1 roce dodržuje léčbu statiny méně než 50 % pacientů v primární prevenci a zhruba 70 % pacientů s ICHS nebo po akutním koronárním syndromu [16]. Důvodem může být také nepříznivý mediální obraz statinů. Je ovšem prokázáno, že časné vysazení léčby statiny je spojeno s vyšším rizikem IM a úmrtí z KV příčin [17].
Jak zvýšit adherenci?
Zvýšení adherence k léčbě je určitě jednou z cest k dosažení lepší kompenzace dyslipidemie i arteriální hypertenze. Bylo prokázáno, že současné zahájení terapie hypertenze a dyslipidemie zvyšuje adherenci k oběma režimům [18]. Z hlediska vyšší adherence byl doložen přínos dávkování 1× denně. Ukázalo se také, že adherenci zvyšuje podávání dávky ráno. Přitom úpravy hladin lipidů je dosaženo nezávisle na denní době podání statinu [19].
Důkazy o přínosu dobré kompenzace máme
Důvod naší snahy o dostatečnou léčbu a dobrou adherenci pacientů je více než zřejmý. Existují důkazy, že intenzivní kontrola TK a hladiny LDL-c zpomaluje progresi aterosklerotických plátů [20]. Přínos kombinované léčby hypertenze amlodipinem a perindoprilem spolu s hypolipoidemickou léčbou atorvastatinem byl prokázán v primární prevenci ve studii ASCOT [27]. V porovnání s léčbou atenololem + thiazidovým diuretikem + atorvastatinem zajistila uvedená kombinace snížení KV mortality, nefatálního IM a CMP o 42 %. V sekundární prevenci ukázala studie EUROPA, že přidání perindoprilu k hypolipidemické léčbě a amlodipinu významně sníží mortalitu a výskyt KV příhod. Poslední důkazy také podporují nový přístup – snahu o co nejčasnější dosažení kompenzace TK a dyslipidemie, tedy zahájení léčby podstatně dříve, než se dostaví komplikace těchto onemocnění.
Zpracováno z přednášky doc. MU Dr. Michala Vrablíka, Ph.D. , III. interní klinika 1. LF UK a VFN v Praze
Účinná intervence KV rizika je otázkou přístupu
Věříme antihypertenzivům, ne už tolik hypolipidemikům
Od 90. let 20. století jsme svědky tzv. KV revoluce. Naděje na dožití se u mužů i žen významně prodloužila. Přesto od 50 let věku umírá většina české populace na KV onemocnění. Výskyt cévních příhod se přesunul do vyšších věkových skupin. Zdá se, že věříme antihypertenzivům: ČR je ve spotřebě antihypertenziv na obyvatele na třetím místě v Evropě [21]. Může to být dáno ale i vysokou prevalencí hypertenze v naší zemi. Horší je to se spotřebou hypolipidemik, která svědčí o naší nedůvěře ve statiny [21]. Ideální není situace z hlediska kouření (i když je znám výrazný pokles KV rizika po zanechání kouření) a spotřeby zeleniny, ve které patří ČR mezi země s nejnižší konzumací [21].
Současná kompenzace hypertenze a dyslipidemie je důležitá, ale málokdy dosažená
Studie INTERHEART [22] ukázala, že hypertenze a dyslipidemie patří u mužů i u žen mezi nejsilnější rizikové KV faktory. Již dlouho je známo, že při kombinaci jednotlivých rizikových faktorů se KV riziko nesčítá, ale násobí. V terapii hypertenze se často uplatňují kombinace léků. Bylo zjištěno, že kombinace dvou antihypertenziv je při snižování TK 5× účinnější než zdvojnásobení dávky jednoho léku [23]. Prokázán byl i přínos zahájení léčby dvojkombinací antihypertenziv oproti sekvenčnímu nasazení léků [24]. Protože ale adherence nemocného s počtem předepsaným tablet klesá, je z hlediska perzistence výhodnější volit fixní kombinaci [25]. Metaanalýza studií s dyslipidemií, Cholesterol Trialist Collaboration, jednoznačně prokázala přínos agresivní hypolipidemické léčby na snížení KV rizika [26]. Ve studii ASCOT byl potvrzen významný KV přínos přidání atorvastatinu k dvojkombinaci antihypertenziv. Cílových hodnot LDL-c a TK dle aktuálních doporučení se ovšem u většiny pacientů nedaří dosáhnout. A to ani v sekundární prevenci. V průzkumu EUROASPIRE IV [13] bylo hladiny LDL-c < 1,8 mmol/ l dosaženo pouze u 23 % pacientů a kompenzace TK < 140/ 90 mm Hg (< 140/ 80 mm Hg u diabetiků) pouze u 45 % pacientů. Ve švédském registru pacientů po IM dosáhlo všech šesti cílů sekundární KV prevence (TKs < 14 mm Hg, LDL-c < 1,8 mmol/ l, HbA1c < 48 mmol/ mol, fyzická aktivita 2× týdně, nekouřit, ACEI/ ARB) pouze mizivé procento pacientů [28].
Obr. 1. Komplexní schéma terapeutické inercie v praxi. 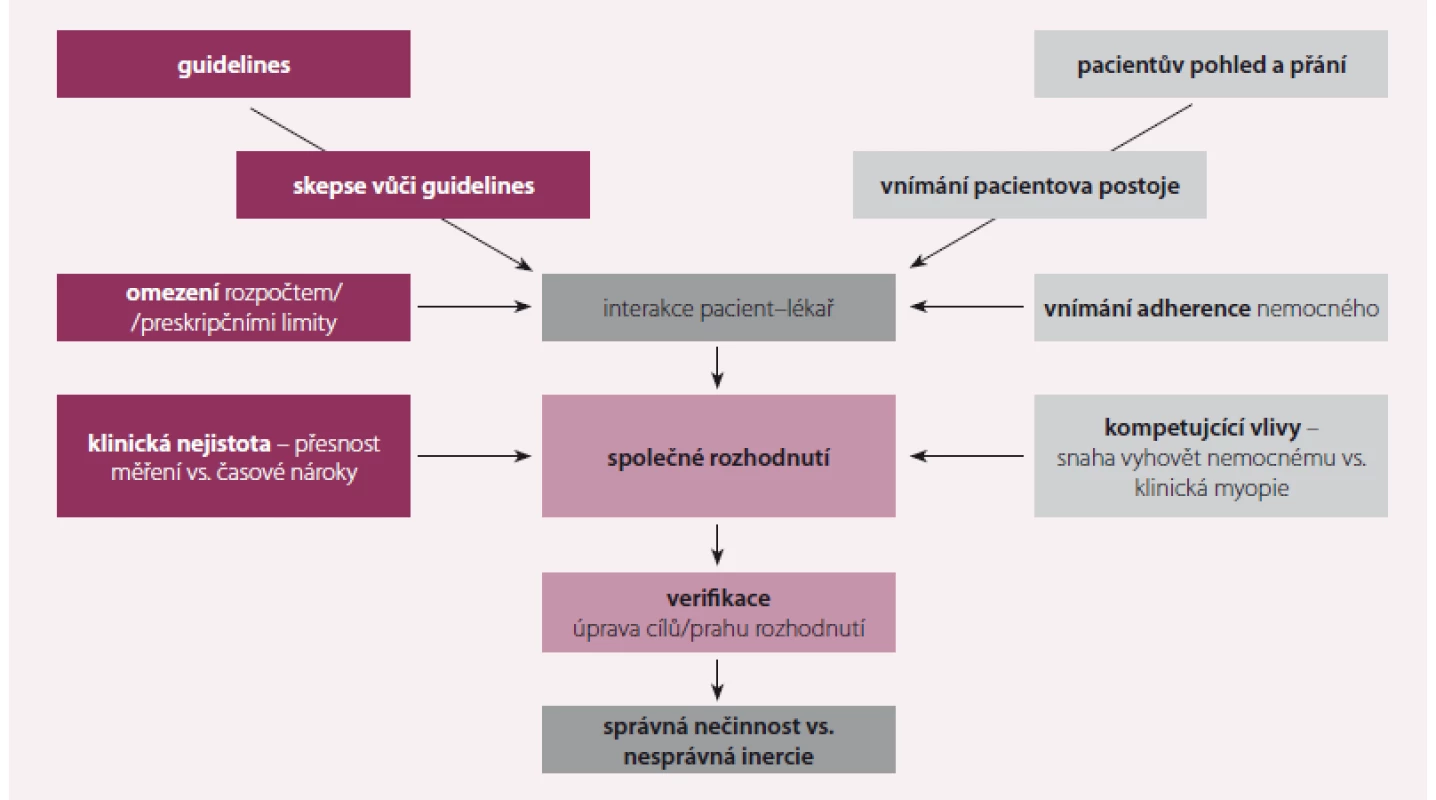
Upraveno dle [30]. Možné příčiny nedostatečné léčby
- Nezájem a neinformovanost ze strany pacienta. V průzkumu EUROASPIRE IV mělo 86 % pacientů povědomí o své hypertenzi, ale jen 37 % o hladině svého cholesterolu [13].
- Přeceňované nežádoucí účinky statinů. Svalové příznaky při užívání statinů vedou často k vysazení nebo poddávkování léčby, což může významně snížit její klinický přínos. Minimálně zvýšené riziko nově vzniklého diabetu významně převáží přínos statinů.
- Terapeutická inercie, což je neschopnost zahájit nebo intenzifikovat léčbu, když je tento postup na základě výsledků vyšetření indikován a léčba je možná a tolerovaná. Bývá častější u pacientů s delším trváním nemoci (obr. 1) [29,30].
Zpracováno z přednášky prof. MUDr. Aleše Linharta, DrSc., II. interní klinika kardiologie a angiologie 1. LF UK a VFN v Praze
MU Dr. Zuzana Zafarová
nezávislý odborný zpravodaj a překladatel
zafarova@seznam.cz
Zdroje
1. Rastas S, Pirttilä T, Viramo P et al. Association between blood pressure and survival over 9 years in a general population aged 85 and older. J Am Geriatr Soc 2006; 54(6): 912 – 918.
2. Williamson JD, Supiano MA, Applegate WB et al. Intensive vs standard blood pressure control and cardiovascular disease outcomes in adults aged ≥75 years: a randomized clinical trial. JAMA 2016; 315(24): 2673 – 2682. doi: 10.1001/ jama.2016.7050.
3. Ettehad D, Emdin CA, Kiran A et al. Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis. Lancet 2016; 387(10022): 957 – 967. doi: 10.1016/ S0140-6736(15)01225-8.
4. Dolan E, Stanton A, Thijs L et al. Superiority of ambulatory over clinic blood pressure measurement in predicting mortality: the Dublin outcome study. Hypertension 2005; 46(1): 156 – 161.
5. Franklin SS, O'Brien E, Thijs L et al. Masked hypertension: a phenomenon of measurement. Hypertension 2015; 65(1): 16 – 20. doi: 10.1161/ HYPERTENSIONAHA.
6. Cífková R, Bruthans J, Adámková V et al. Prevalence základních kardiovaskulárních rizikových faktorů v české populaci v letech 2006 – 2009. Studie Czech post-MONICA. Cor Vasa 2011; 53 : 220 – 229.
7. Mu L, Mukamal KJ. Treatment intensification for hypertension in US ambulatory medical care. J Am Heart Assoc 2016; 5(10). pii: e004188.
8. Mazzaglia G, Ambrosioni E, Alacqua M et al. Adherence to antihypertensive medications and cardiovascular morbidity among newly diagnosed hypertensive patients. Circulation 2009; 120(16): 1598 – 1605. doi: 10.1161/ CIRCULATIONAHA.108.830299.
9. Böhm M, Schumacher H, Laufs U et al. Effects of nonpersistence with medication on outcomes in high-risk patients with cardiovascular disease. Am Heart J 2013; 166(2): 306 – 314.e7. doi: 10.1016/ j.ahj.2013.04.016.
10. Ford I, Murray H, McCowan C et al. Long-term safety and efficacy of lowering low-density lipoprotein cholesterol with statin therapy: 20-year follow-up of west of Scotland coronary prevention study. Circulation 2016; 133(11): 1073 – 1080. doi: 10.1161/ CIRCULATIONAHA.115.019014.
11. Chan DK, O'Rourke F, Shen Q et al. Meta-analysis of the cardiovascular benefits of intensive lipid lowering with statins. Acta Neurol Scand 2011; 124(3): 188 – 195. doi: 10.1111/ j.1600-0404.2010.01450.x.
12. Hradec J, Bultas J, Kmínek A et al. Jak se léčí statiny v České republice? Výsledky průzkumu STEP. Cor Vasa 2011; 53 : 527 – 534.
13. Nussbaumerova B, Rosolova H, Mayer O jr et al. Residual cardiovascular risk in patients with stable coronary heart disease over the last 16 years (Czech part of the EUROASPIRE I – IV surveys). Cor Vasa 2014; 56: e98 – e104.
14. Khan I, Cannon CP, Klimchak A et al. Modelling lipid-lowering therapy intensification in the real world: how many patients with atherosclerotic cardiovascular disease would need a PCSK9 inhibitor? The European Society of Cardiology Congress, Rome, Italy, 2016. Poster 4990.
15. Egan BM, Li J, Qanungo S et al. Blood pressure and cholesterol control in hypertensive hypercholesterolemic patients: national health and nutrition examination surveys 1988 – 2010. Circulation 2013; 128(1): 29 – 41. doi: 10.1161/ CIRCULATIONAHA.112.000500.
16. Jackevicius CA, Mamdani M, Tu JV. Adherence with statin therapy in elderly patients with and without acute coronary syndromes. JAMA 2002; 288(4): 462 – 467.
17. Nielsen SF, Nordestgaard BG. Negative statin-related news stories decrease statin persistence and increase myocardial infarction and cardiovascular mortality: a nationwide prospective cohort study. Eur Heart J 2016; 37(11): 908 – 916. doi: 10.1093/ eurheartj/ ehv641.
18. Chapman RH, Benner JS, Petrilla AA et al. Predictors of adherence with antihypertensive and lipid-lowering therapy. Arch Intern Med 2005; 165(10): 1147 – 1152.
19. Plakogiannis R, Cohen H, Taft D. Effects of mening versus mening administrativ of atorvastatin in patiens with hyperlipidemia. Am J Health Syst Pharm 2005; 62(23): 2491 – 2494.
20. Chhatriwalla AK, Nicholls SJ, Wang TH et al. Low levels of low-density lipoprotein cholesterol and blood pressure and progression of coronary atherosclerosis. J Am Coll Cardiol 2009; 53(13): 1110 – 1115. doi: 10.1016/ j.jacc.2008.09.065.
21. European Cardiovascular Disease Statistics 2017. Dostupné z: http:/ / www.ehnheart.org/ cvd-statistics.htm.
22. Anand SS, Islam S, Rosengren A et al. INTERHEART Investigators. Risk factors for myocardial infarction in women and men: insights from the INTERHEART study. Eur Heart J 2008; 29(7): 932 – 940. doi: 10.1093/ eurheartj/ ehn018.
23. Wald DS, Law M, Morris JK et al. Combination therapy versus monotherapy in reducing blood pressure: meta-analysis on 11,000 participants from 42 trials. Am J Med 2009; 122(3): 290 – 300. doi: 10.1016/ j.amjmed.2008.09.038.
24. Gradman AH, Parisé H, Lefebvre P et al. Initial combination therapy reduces the risk of cardiovascular events in hypertensive patients: a matched cohort study. Hypertension 2013; 61(2): 309 – 318. doi: 10.1161/ HYPERTENSIONAHA.112.201566.
25. Dezii CM. A retrospective study of persistence with single-pill combination therapy vs. concurrent two-pill therapy in patients with hypertension. Manag Care 2000; 9 (Suppl 9): 2 – 6.
26. Baigent C, Keech A, Kearney PM et al. Efficacy and safety of cholesterol-lowering treatment: prospective meta-analysis of data from 90,056 participants in 14 randomised trials of statins. Lancet 2005; 366(9493): 1267 – 1278.
27. Sever P, Dahlöf B, Poulter N et al. Potential synergy between lipid-lowering and blood-pressure-lowering in the Anglo-Scandinavian Cardiac Outcomes Trial. Eur Heart J 2006; 27(24): 2982 – 2988.
28. Ergatoudes C, Thunström E, Rosengren A et al. Long-term secondary prevention of acute myocardial infarction (SEPAT) – guidelines adherence and outcome. BMC Cardiovasc Disord 2016; 6(1): 226.
29. Lázaro P, Murga N, Aguilar D et al. INERTIA Study Investigators. Therapeutic inertia in the outpatient management of dyslipidemia in patients with ischemic heart disease. The inertia study. Rev Esp Cardiol 2010; 63(12): 1428 – 1437.
30. Lebeau JP, Cadwallader JS, Aubin-Auger I et al. The concept and definition of therapeutic inertia in hypertension in primary care: a qualitative systematic review. BMC Fam Pract 2014; 15 : 130. doi: 10.1186/ 1471-2296-15-130.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie Kardiologie
Článek Léčba hypertenze ve stáříČlánek Endokrinní hypertenzeČlánek Hypertenze v klinické praxiČlánek Hypertenze a srdeční selhání
Článek vyšel v časopiseKardiologická revue – Interní medicína
Nejčtenější tento týden
2017 Číslo 2- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
-
Všechny články tohoto čísla
- Léčba hypertenze ve stáří
- Kontrola krevního tlaku v primární a sekundární prevenci cévní mozkové příhody
- Endokrinní hypertenze
- Vztah mezi krevním tlakem a bolestí – co už víme?
- Vybrané poznámky ke studii FOURIER
- Implementace Doporučení pro diagnostiku a léčbu srdečního selhání 2016 do klinické praxe – úloha ivabradinu
- Farmakologická léčba srdečního selhání se zachovalou ejekční frakcí
- Elektrokardiogram a kardiostimulace
-
Intervence kardiovaskulárního rizika –
proč vítězíme a selháváme? - Hypertenze v klinické praxi
- Jaké jsou cílové hodnoty krevního tlaku u srdečního selhání?
- Nové fixní kombinace antihypertenziv
- Hypertenze a srdeční selhání
- Hypertenze a ischemická choroba srdeční – dva nebezpeční sourozenci
- Kardiologická revue – Interní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Jaké jsou cílové hodnoty krevního tlaku u srdečního selhání?
- Nové fixní kombinace antihypertenziv
- Elektrokardiogram a kardiostimulace
- Farmakologická léčba srdečního selhání se zachovalou ejekční frakcí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




