-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Kompenzace diabetu 1. typu u českých dětí se dlouhodobě zlepšuje: data z národního registru ČENDA (2013–2020)
Continuing improvement in metabolic control in Czech children with type 1 diabetes: data from the ČENDA registry (2013–2020)
Introduction: Diabetes belongs to the most common chronic diseases in childhood. Web-based national longitudinal pediatric diabetes registry (ČENDA) was established in 2013 by the joint efforts of Czech centers of pediatric diabetes. Since then, the ČENDA registry represents an important source of data on the course, control, therapy and complications of diabetes in children and adolescents. This paper summarizes trends in key parameters of diabetes control over the first 8 years of the ČENDA registry.
Results: In 2020, the register contained data from 3818 patients, i. e. approximately 90% of children with diabetes in the Czech Republic. The registry data shows a decreasing trend in HbA1c in children with Type 1 diabetes - the mean HbA1c dropped by 12 mmol/mol from 66.6 mmol/mol in 2013 to 54.7 mmol/mol in 2020 (p < 0.001). This change was accompanied by a reduction in the incidence of acute diabetic complications. Main predictors associated with lower HbA1c were treatment using modern technologies (insulin pumps and continuous glucose monitors), male sex, and care provided at a large diabetes center.
Conclusion: The prognosis of Czech children with type 1 diabetes has significantly improved in recent years. The introduction of modern technologies into clinical practice and the establishment of the ČENDA registry have very likely contributed to this positive trend.
Keywords:
registry – HbA1c – Epidemiology – type 1 diabetes – children
Autoři: Šumník Zdeněk 1; Konečná Petra 2; Venháčová Petra 3; Neumann David 4; Škvor Jaroslav 5; Renata; Pomahačová 6; Strnadel Jiří 7; Průhová Štěpánka 1; Petruželková Lenka 1; Vosáhlo Jan 8; Kocourková Kamila 9; Pavlíková Markéta 10; Cinek Ondřej 1; Čenda Konsorcium Za
Působiště autorů: Pediatrická klinika 2. LF UK, a FN v Motole, Praha 1; Pediatrická klinika FN a LF, MU, Brno 2; Dětská klinika FN a LF UP, Olomouc 3; Dětská klinika FN a LF UK, Hradec Králové 4; Dětská klinika Masarykovy, nemocnice a IPVZ, Ústí nad Labem 5; Dětská klinika FN a LF UK, Plzeň 6; Dětská klinika FN a LF OU, Ostrava 7; Klinika dětí a dorostu, 3. LF UK a FNKV, Praha 8; Dětská klinika Nemocnice, České Budějovice 9; Katedra pravděpodobnosti, a statistiky, MFF UK, Praha 10
Vyšlo v časopise: Čes-slov Pediat 2022; 77 (2): 64-71.
Kategorie: Původní práce
Souhrn
Úvod: Diabetes je jedním z nejčastějších chronických onemocnění dětského věku. Společným úsilím dětských diabetologických center a ambulancí byl v roce 2013 založen webový longitudinální registr dětského diabetu ČENDA, který se v následujících letech etabloval jako důležitý zdroj informací o průběhu, kompenzaci, terapii a komplikacích diabetu u dětí a adolescentů. Sdělení shrnuje trendy v klíčových parametrech kompenzace diabetu za prvních 8 let trvání registru ČENDA.
Výsledky: V roce 2020 registr obsahoval data od 3818 pacientů, tedy přibližně 90 % dětí s diabetem v ČR. Registr ukazuje jednoznačný trend ve snižování HbA1c na populační úrovni, průměrný HbA1c poklesl u dětí s diabetem 1. typu z 66,6 mmol/mol v roce 2013 na 54,7 mmol/mol v roce 2020 (p < 0,001). Toto snížení bylo doprovázeno snížením incidence akutních komplikací diabetu. Hlavními prediktory pro dosažení uspokojivé kontroly diabetu jsou využívání moderních technologií (inzulinových pump a kontinuálních monitorů glykemie), mužské pohlaví a sledování ve větších centrech.
Závěr: Prognóza dětí s diabetem 1. typu se v ČR v posledních letech významně zlepšila. Zavádění moderních technologií do klinické praxe a založení registru ČENDA se na tomto pozitivním vývoji velmi pravděpodobně spolupodílejí.
Klíčová slova:
deti – epidemiologie – registr – HbA1c – diabetes 1. typu
Úvod
Diabetes dnes u nás postihuje přibližně každé čtyřsté dítě, čímž se řadí mezi nejčastější chronická onemocnění dětského věku. Epidemiologická data o výskytu diabetu v ČR čerpáme již od roku 1989 z údajů Českého registru dětského diabetu.(1–3) Z těchto dat vyplývá, že incidence diabetu se za minulých 30 let vyšplhala z 6,8 nových případů diabetu 1. typu (DM1) / 100 000 dětí stejného věku / rok v roce 1989 až na aktuálních 25, tedy více než trojnásobek. Tento trend je patrný i v ostatních evropských zemích, jak ukazuje poslední z publikací iniciativy EURODIAB.(1) Stoupající incidence DM1 mezi českými dětmi představuje významný problém nejen pro poskytovatele diabetologické péče, ale též pro plátce, protože náklady vynaložené každým rokem na péči o diabetes strmě narůstají.(4)
Dětský diabetes je etiologicky velmi rozmanitý a rozhodně automaticky neznamená diabetes 1. typu (DM1). Ten sice představuje nejčastější typ diabetu u dětí (přibližně 95 % případů), nicméně genetická diagnostika potvrzuje výskyt monogenních forem u 3–4 % dětí.(5) Monogenní etiologii prokazujeme u všech pacientů s novorozeneckým diabetem (NDM) s manifestací do šesti měsíců věku. Relativní výskyt diabetu 2. typu (DM2) u dětí se liší mezi jednotlivými etniky a populacemi, u Evropanů kavkazského etnika je výskyt dětských diabetiků 2. typu stále pouze okolo 1–2 %, u Asiatů či Afroameričanů jsou však tato čísla mnohonásobně vyšší (až 90 % všech případů), a to při podobném BMI.(6) Správná diagnostika jednotlivých typů dětského diabetu, založená zejména na kombinaci klinických, biochemických, genetických a imunologických parametrů, představuje základní předpoklad pro volbu adekvátní terapie vedoucí ke zlepšení dlouhodobé prognózy a kvality života dnešních diabetických dětí.
Přes jednoznačný pokrok v možnostech řízení DM1 zůstává smutným faktem významné zkrácení délky života pacientů diagnostikovaných v dětství. Článek publikovaný v roce 2018 popisuje zkrácení délky života u osob manifestovaných do 10 let věku o 16 let, v případě stanovení diagnózy mezi 10.–18. rokem je zkrácení předpokládané délky dožití stále 10 let.(7) Přestože tato data mapují švédskou diabetickou populaci, u níž se DM1 manifestoval v hloubi minulého století, a tato generace tedy nemohla dostatečně profitovat ze zavádění moderních metod léčby DM1, nemalá část dnešních dětí stále nedosahuje doporučených parametrů kontroly diabetu.(8,9) Riziko vzniku pozdních komplikací s fatálními důsledky je u nich stále vysoké. Proto je třeba dlouhodobě monitorovat parametry kompenzace diabetu u dětí s DM1, na základě těchto dat optimalizovat terapeutické postupy v ambulancích dětské diabetologie a paralelně motivovat plátce k zavedení úhrad efektivních metod vedoucích ke zlepšení kontroly diabetu na populační úrovni.
Cílem sdělení je prezentovat trendy v klíčových parametrech kompenzace u dětí s DM1 pomocí dat z registru ČENDA. Základní informace o registru a některé analýzy do roku 2018 byly publikovány v mezinárodním písemnictví,(10,11) zde prezentujeme kompletní údaje za roky 2013–2020.
Metodika
V roce 2013 byl z iniciativy českých, slezských a moravských dětských diabetologů za podpory České diabetologické společnosti ČLS JEP a Ministerstva zdravotnictví ČR zahájen provoz webového registru léčby diabetu ČENDA (Česká národní dětská diabetická databáze), pomocí něhož je možné sledovat vybrané parametry terapie a kontroly diabetu v reálném čase a prostřednictvím chráněné webové stránky anonymně porovnávat vlastní výsledky s ostatními centry. Registr automaticky generuje každoroční individuální výroční zprávu, která obsahuje jednak statisticky zpracovaná data z vlastní ambulance, jednak údaje za celou ČR. Jde o plně anonymní registr postavený na dobrovolné bázi, lékaři vidí pouze graficky zvýrazněné vlastní výsledky ve vztahu k ostatním, znázorněným jednobarevně pomocí sloupcových grafů. Aplikace umožňuje filtrování výsledků dle věku a pohlaví.
V roce 2020 se na tomto projektu účastnilo 49 center z celé ČR, počet pacientů každoročně stoupá. Z porovnání údajů zahrnutých v epidemiologickém Českém registru dětského diabetu je zřejmé, že registr ČENDA obsahoval v roce 2020 data přibližně 90 % všech dětí s diabetem léčených v ČR.(1–3)
Výsledky základního parametru kompenzace diabetu HbA1c je možné zadávat průběžně, k tomu navíc jednou za rok (vždy v lednu následujícího roku) pracovníci diabetologické ambulance vyplní roční výkaz za předchozí rok. Registr ČENDA aktuálně dlouhodobě sleduje následující parametry: typ diabetu, datum diagnózy, pH při manifestaci, přítomnost protilátek specifických pro DM1, všechna provedená stanovení HbA1c (do statistických analýz se nepočítají výsledky z prvních 3 měsíců trvání diabetu), jednou ročně se registruje hmotnost, výška, TK, počet těžkých hypoglykemií, počet diabetických ketoacidóz, přítomnost komorbidit (autoimunitní onemocnění štítné žlázy, celiakie, nefropatie, terapie hypertenze), typ terapie, denní dávka inzulinu a od roku 2017, kdy byla poskytnuta významnější úhrada této technologie ze strany zdravotních pojišťoven, též údaj o využívání kontinuální monitorace glykemie (CGM), včetně času stráveného na CGM. Od roku 2021 je součástí ročního výkazu též informace o parametrech kompenzace derivovaných z CGM, tedy časy strávené v jednotlivých glykemických rozmezích.(12)
Statistická analýza
Výsledky klíčových spojitých parametrů vyjadřujeme pomocí průměrných hodnot a směrodatné odchylky (SD), možný meziroční růst/pokles je testován pomocí ANOVA F-testu na základě lineárního regresního modelu; v případě potřeby byla závisle proměnná log-transformována. Výjimkou jsou hodnoty individuálních ročních průměrů měření HbA1c, které jsou za celou kohortu shrnovány pomocí mediánu a interkvartilového rozpětí (IQR). Rozdíly v ročním průměrném HbA1c mezi uživateli CGM s různou časovou intenzitou jsou testovány Krukalovým–Wallisovým testem. Změny v kategorických proměnných byly analyzovány pomocí χ2 testu.
Výsledky
Základní charakteristiky pacientů zahrnutých do registru ČENDA ilustruje tabulka 1. Je z ní jasně patrný jednoznačný nárůst počtu pacientů v průběhu 8leté doby sledování a v prvních čtyřech letech též postupné zvyšování počtu center zapojených do projektu. Významně se navyšuje též počet dětí s novou manifestací DM1, což reflektuje dlouhodobé epidemiologické charakteristiky.(1–3) Aktuální věk pacientů se sice statisticky signifikantně zvyšuje, nicméně klinicky se nejedná o významný vzestup. Rozložení jednotlivých typů diabetu zůstává po dobu sledování neměnné a odpovídá předpokladům získaným z registrů dětského diabetu jinde v Evropě. Průměrný věk při manifestaci DM1 zůstává v posledních letech beze změny, přibližně 9,5 roku.
Tab. 1. Základní charakteristiky registru ČENDA a jejich vývoj mezi lety 2013 a 2020 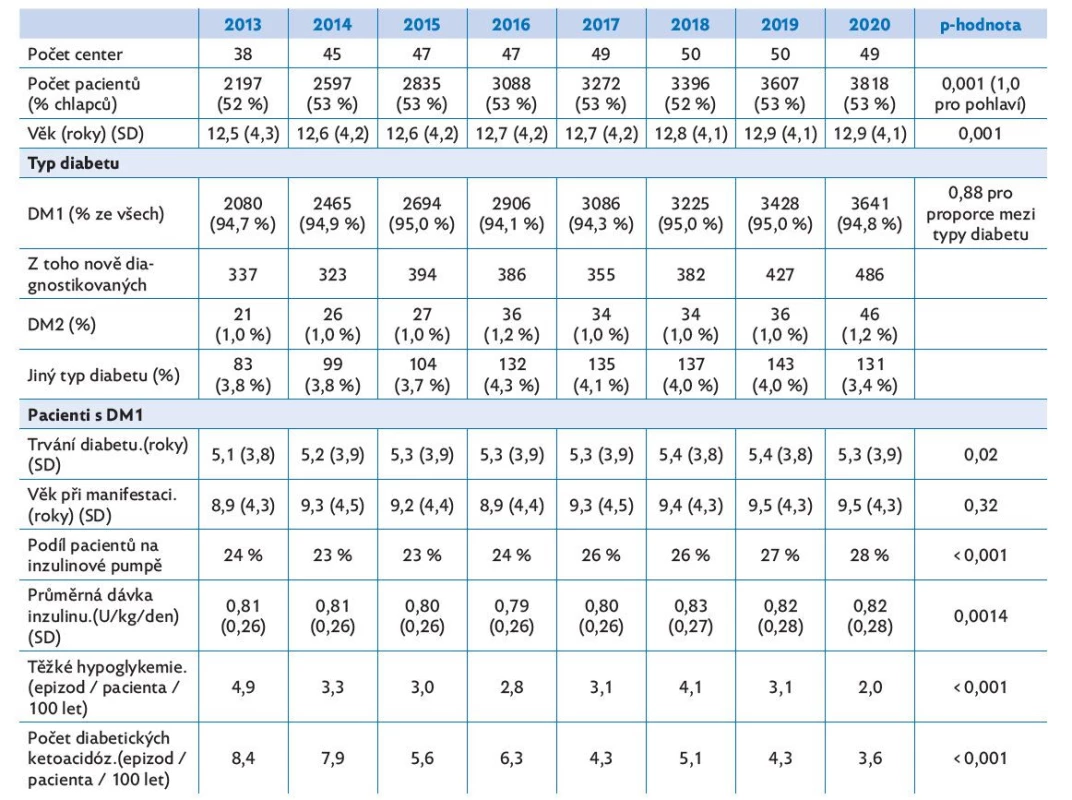
U kategorických proměnných jsou uvedeny absolutní a relativní četnosti pro každý kalendářní rok; možná přítomnost meziročních změn je testována pomocí χ2 testu. Spojité proměnné jsou za každý kalendářní rok shrnuty pomocí průměru a směrodatné odchylky hodnot (SD), možný meziroční růst/pokles je testován pomocí ANOVA F-testu na základě lineárního regresního modelu. Pouze minimálně se ve sledovaných letech zvyšovala proporce dětí léčených inzulinovou pumpou (z 24 % v roce 2013 na 28 % v roce 2020), přestože automatické funkce nových typů pump bezesporu zvyšují jejich efektivitu, a tím i atraktivitu pro jejich nositele. Pozorujeme nicméně významný přesun s iniciací terapie inzulinovou pumpou do mladších věkových kategorií. Zatímco proporce starších dětí s DM1 léčených pumpou stagnuje, ve věkové kategorii do 5 let lze vysledovat významný nárůst z 6 % v roce 2013 na 35 % v roce 2020.
Nejpozoruhodnějším výsledkem získaným z registru ČENDA je bezpochyby důkaz kontinuálního snižování HbA1c, tedy základního parametru kompenzace DM1 (graf 1). Zatímco v roce 2013 byl průměrný HbA1c 66,5 mmol/mol, v roce 2020 to už bylo pouze 54,5 mmol/mol. Tento nezpochybnitelný pokles markeru průměrné glykemie má o to větší hodnotu, že není doprovázen nárůstem výskytu těžkých hypoglykemií, nýbrž naopak jeho významným poklesem (tab. 1). Graf 2 ukazuje povšechný pokles křivky HbA1c vzhledem k věku. Přestože stále pozorujeme vzestup HbA1c u dětí po 10. roce věku, pravidelný klesající trend je patrný i v této věkové kategorii. V souladu s popsanými změnami stojí přesun pacientů mezi kategoriemi HbA1c „doleva“ (graf 3). Zatímco v roce 2013 bylo v ČR 30 % dětí s HbA1c > 75 mmol/mol, tedy v pásmu extrémně špatné kompenzace, za dobu trvání registru se tato kategorie zmenšila o dvě třetiny na pouhých 10 %. Na druhé straně spektra je v roce 2020 46 % dětí, které splňují aktuálně platná kritéria uspokojivé kompenzace diabetu mezinárodní společnosti pro dětskou a adolescentní diabetologii ISPAD (53 mmol/mol),(8) přičemž při zahájení činnosti registru ČENDA to bylo pouze 15 %.
Graf 1. Vývoj střední hodnoty glykovaného hemoglobinu u dětí s DM1 v České republice mezi lety 2013 a 2020 
Graf 2. HbA1c vztažený k věku, vývoj mezi lety 2013 a 2020 – trvalé zlepšování ve všech věkových kategoriích 
Graf 3. Relativní zastoupení pacientů ve standardních kategoriích HbA1c – přetrvávající pozitivní trend posunu k nižším hodnotám 
Údaje o CGM jsou součástí registru od roku 2017. Ze čtyřletých dat porovnávajících roky 2017 a 2020 vyplývá výrazně stoupající popularita CGM mezi dětmi s DM1 (graf 4). V roce 2020 bylo pomocí CGM monitorováno více než 90 % dětí s DM1 mladších 10 let, kde tato technologie zcela nahradila osobní glukometry jako základní prostředek selfmonitoringu u DM1. Starší věkové kategorie dosahují o něco nižších čísel, nicméně i zde je vidět vzrůstající popularita CGM (graf 4). Hodnota HbA1c byla významně asociovaná s kategorií času stráveného na CGM (graf 5). Nejlepších výsledků dosahovaly děti, které strávily na CGM více než 70 % času za daný rok (p < 0,001). Na druhou stranu pouze intermitentní uživatelé (< 40 % času stráveného na senzoru) z této technologie dostatečně neprofitují a jejich HbA1c zůstává bez větší změny.
Graf 4. Vztah mezi využíváním kontinuální monitorace glykemie (CGM) a HbA1c – delší čas strávený na senzoru je významně asociován se snížením HbA1c 
Graf 5. Stoupající podíl dětí využívajících technologii kontinuální monitorace glykemie (CGM) – rozdělení podle věkových kategorií 
Komplexní statistické analýzy pojmenovaly některé z prediktorů asociovaných s uspokojivou kompenzací DM1. Jsou jimi monitorace pomocí CGM (nad 70 % času), léčba inzulinovou pumpou, mužské pohlaví a péče v centru, kde je v dlouhodobém sledování více než 40 dětí s DM1.
Diskuse
Data získaná z osmiletého sledování parametrů kompenzace diabetu na celostátní úrovni pomocí registru ČENDA jednoznačně ukazují zlepšování kompenzace DM1 napříč věkovými kategoriemi.
Údaje z longitudinálních studií DCCT a EDIC prokázaly, že dlouhodobě epizody hyperglykemií (jejichž korelátem je dlouhodobé zvýšení HbA1c) zvyšují riziko rozvoje mikro - i makrovaskulárních komplikací, s nimi související mortality a neurokognitivních dysfunkcí.( 13–15) V minulých desetiletích se v dětské diabetologii mylně tradovalo, že kompenzace DM1 do puberty zásadněji nepřispívá k riziku rozvoje pozdních komplikací, což vedlo mj. k uvolnění striktních parametrů kontroly diabetu pro dětský věk, včetně nejmírnějších kritérií pro předškolní věk. Dnes pozorujeme jednoznačný odklon od tohoto přístupu. Nová publikovaná data totiž bez jakýchkoli pochybností dokazují, že nedostatečná kontrola diabetu v dětství je důležitým nezávislým faktorem pro vznik chronických komplikací diabetu, a to včetně situace, kdy se v dospělostiHbA1c sníží do doporučeného rozmezí.(16) Pokles HbA1c o 12 mmol/mol mezi lety 2013 a 2020 zaznamenaný registrem ČENDA představuje výrazné a z hlediska publikovaných populačních dat bezprecedentní snížení HbA1c. Zatímco data z amerického registru T1DExchange(9,17) či německo-rakousko-lucemburského DPV,(17) resp. z mezinárodního registru SWEET(18) ukazují žádné, resp. minimální zlepšení HbA1c v dlouhodobém horizontu, pokles dokumentovaný registrem ČENDA představuje snížení rizika pozdních komplikací přibližně o 40 %. Podobně pouhých 17 % dětí sledovaných ve velkých centrech v USA splňuje kritéria uspokojivé kompenzace diabetu,(19) u nás se do této prestižní kategorie dostává 2,5x více dětí. Střední hodnota HbA1c 54,7 mmol/mol dosažená v roce 2020 se neliší od výsledků tradičně nejlépe hodnocených registrů skandinávských.(20,21)
Na základě dat z registru je obtížné prokazovat kauzalitu, nicméně takto rychlého snížení HbA1c je možné docílit pouze dvěma mechanismy, a to zaváděním nových technologií (v tomto případě zejména kontinuálních monitorů glykemie) nebo zlepšenou edukací pacientů i edukátorů. Naše data ukazují, že oba mechanismy se na těchto výsledcích spolupodílejí, přičemž je pravděpodobné, že samo zavedení registru dětského diabetu ČENDA, umožňující zpětnou vazbu porovnáním výsledků vlastního centra s ostatními a vzájemné hledání optimálního přístupu k terapii diabetu, přispělo ke zlepšování kontroly DM1 na národní úrovni. Podobný efekt byl pozorován též u jiných registrů.(20) Může tak být vzorem pro sledování jiných skupin chronicky nemocných dětí i dospělých.
Regresní analýzy pojmenovaly čtyři jednoznačné prediktory dosažení optimální kompenzace DM1, přičemž nejvýraznější z nich je trvalá monitorace pomocí CGM. Právě příznivá úhrada této technologie zdravotními pojišťovnami a její následné rozšíření se s největší pravděpodobností spolupodílely na poklesu HbA1c v období po roce 2017. Vzhledem k tomu, že přístup plátců k úhradě diabetologických technologií je i v rámci EU velmi rozdílný,(22) je tento nález dalším z argumentů pro plnou úhradu CGM pro všechny pacienty s DM1 bez ohledu na věk.
Přestože se za dobu 8letého sledování rozdíly v HbA1c mezi centry snížily, je patrný stále výrazný rozdíl mezi ambulancemi, které mají z hlediska přístupu k technologiím teoreticky stejné možnosti. Rozdíly lze hledat v rozdílné edukaci, personálních možnostech i zkušenostech daného centra. Nezávislý prediktivní faktor HbA1c představuje velikost centra – podobně, jako je tomu i v jiných světových registrech.( 23) Přes zcela jednoznačné regionální rozdíly a skvěle fungující některá menší centra s excelentními výsledky se zdá být počet 40 pacientů v trvalé péči jako minimum pro zajištění dostatečné zkušenosti pro poskytování adekvátní péče dětem s diabetem 1. typu. K podobnému zjištění došlo též konsorcium světových diabetologických registrů.(23) Proto sekce pro dětskou diabetologii České diabetologické společnosti zahájila iniciativu s cílem vytvoření sítě vysoce specializovaných center pro léčbu dětského diabetu směřující k zajištění kvalitní péče pro děti s DM1 bez ohledu na region bydliště.(24)
V následujících letech lze předpokládat, že trend snižování HbA1c bude pokračovat v důsledku plného nahrazení osobních glukometrů pomocí CGM a dostupnosti inzulinových pump nové generace s funkcí automatických okruhů. Tyto moderní systémy jsou českým diabetickým dětem k dispozici od prosince 2020 a jejich efekt na parametry kompenzace diabetu lze očekávat v následujících letech.
Závěr
Děti s diabetem sice tvoří pouze asi půl procenta všech osob s diabetem, nicméně z hlediska rozvoje pozdních komplikací jde o nejzranitelnější skupinu pacientů, protože prožijí prakticky celý svůj život s diabetem. Proto je třeba jim umožnit co nejtěsnější kontrolu DM1 a zajistit minimalizaci rizika akutních komplikací. Kompenzace DM1 se v České republice trvale zlepšuje, na tomto trendu se spolupodílí zavádění nových technologií a zlepšení cílené edukace mj. pomocí registru dětského diabetu ČENDA. Tento registr se tak stal nezastupitelnou součástí komplexní péče o děti s DM1 na národní úrovni.
Poděkování
Registr dětského diabetu ČENDA je trvale podporován Českou diabetologickou společností ČLS JEP a Ministerstvem zdravotnictví ČR v rámci podpory výzkumné organizace FNM (000064203/6001). Specifické úpravy funkčnosti databáze ČENDA byly pořízeny z prostředků grantu AZV č. NU21-01-00085.
Autoři děkují též všem členům konsorcia ČENDA: J. Vyžrálková, M. Pejchlová (Brno), M. Schubert (Bruntál), L. Kocinová (Česká Lípa), I. Röchlová (Frýdek-Místek), A. Kudličková (Hodonín), A. Benešová (Chomutov), J. Češek (Chrudim), M. Adam (Jablonec), P. Kracíková (Jičín), P. Vlachý, M. Svojsík (Jihlava), M. Jiřičková (Jilemnice), K. Poločková (Karviná), J. Kytnarová (Praha – VFN), K. Dimová (Kladno), S. Fialová (Kroměříž), M. Vracovská (Klatovy), J. Sivíčková, P. Pelcová (Karlovy Vary), E. Hlaďáková (Kyjov), J. Bartošová (Liberec), M. Kulinová (Mladá Boleslav), N. Filáková (Ostrava-Fifejdy), M. Romanová (Praha – FNKV), M. Šnajderová, S. Koloušková, L. Plachý, V. Neuman (Praha-Motol), L. Týce (Náchod), E. Farkaš (Nový Jičín), Z. Ježová (Nové Město na Moravě), M. Honková (Opava), B. Červíčková (Pardubice, Trutnov), T. Farová (Písek), K. Fiklík (Plzeň), J. Malý (Sokolov), M. Gregora (Strakonice), J. Malý (Svitavy), A. Lysáková (Šumperk), J. Chocholová (Tábor), P. Eichl (Teplice), O. Michálková (Třebíč), M. Struminský (Třinec), M. Procházka (Ústí nad Orlicí), J. Vávra, H. Vávrová (Vsetín), P. Gogelová (Zlín), P. Mikyška (Znojmo).
Korespondenční adresa:
prof. MUDr. Zdeněk Šumník, Ph.D.
Pediatrická klinika 2. LF UK a FN v Motole
V Úvalu 84
150 06 Praha 5
Zdroje
1. Patterson CC, Harjutsalo V, Rosenbauer J, et al. Trends and cyclical variation in the incidence of childhood type 1 diabetes in 26 European centres in the 25 year period 1989–2013: a multicentre prospective registration study. Diabetologia 2019; 62(3): 408–417.
2. Cinek O, Šumník Z, Vavřinec J. Childhood diabetes in the Czech Republic: a steady increase in incidence. Cas Lek Cesk 2005; 144(4): 266–71.
3. Cinek O, Kulich M, Šumník Z. The incidence of type 1 diabetes in young Czech children stopped rising. Pediatr Diabetes 2012; 13(7): 559–63.
4. McEwen LN, Casagrande SS, Kuo S, Herman WH. Why are diabetes medications so expensive and what can be done to control their cost? Curr Diab Rep 2017; 17(9): 71.
5. Mayer-Davis EJ, Kahkoska AR, Jefferies C, et al. ISPAD Clinical Practice Consensus Guidelines 2018: Definition, epidemiology, and classification of diabetes in children and adolescents. Pediatr Diabetes 2018; 19(Suppl 27): 7–19.
6. Zeitler P, Arslanian S, Fu J, et al. ISPAD Clinical Practice Consensus Guidelines 2018: Type 2 diabetes mellitus in youth. Pediatr Diabetes 2018; 19(Suppl 27): 28–46.
7. Rawshani A, Sattar N, Franzén S, et al. Excess mortality and cardiovascular disease in young adults with type 1 diabetes in relation to age at onset: a nationwide, register–based cohort study. Lancet 2018; 392(10146): 477–486.
8. DiMeglio LA, Acerini CL, Codner E, et al. ISPAD Clinical Practice Consensus Guidelines 2018: Glycemic control targets and glucose monitoring for children, adolescents, and young adults with diabetes. Pediatr Diabetes 2018; 19(Suppl 27): 105–114.
9. Foster NC, Beck RW, Miller KM, et al. State of type 1 diabetes management and outcomes from the T1D Exchange in 2016–2018. Diabetes Technol Ther 2019; 21(2): 66–72.
10. Šumník Z, Venháčová J, Škvor J, et al.; ČENDA Project Group. Five years of improving diabetes control in Czech children after the establishment of the population–based childhood diabetes register CENDA. Pediatr Diabetes 2020; 21(1): 77–87.
11. Šumník Z, Pavlíková M, Pomahačová R, et al.; ČENDA Project Group. Use of continuous glucose monitoring and its association with type 1 diabetes control in children over the first 3 years of reimbursement approval: Population data from the CENDA registry. Pediatr Diabetes 2021; 22(3): 439–447.
12. Battelino T, Danne T, Bergenstal RM, et al. Clinical targets for continuous glucose monitoring data interpretation: recommendations from the international consensus on time in range. Diabetes Care 2019; 42(8): 1593–1603.
13. Braffett BH, Gubitosi-Klug RA, Albers JW, et al. Risk factors for diabetic peripheral neuropathy and cardiovascular autonomic neuropathy in the Diabetes Control and Complications Trial/Epidemiology of Diabetes Interventions and Complications (DCCT/EDIC) Study. Diabetes 2020; 69(5): 1000–1010.
14. Bebu I, Schade D, Braffett B, et al. Risk factors for first and subsequent CVD events in type 1 diabetes: The DCCT/EDIC Study. Diabetes Care 2020; 43(4): 867–874.
15. Jacobson AM, Ryan CM, Braffett BH, et al.; DCCT/EDIC Research Group. Cognitive performance declines in older adults with type 1 diabetes: results from 32 years of follow – up in the DCCT and EDIC Study. Lancet Diabetes Endocrinol 2021; 9(7): 436–445.
16. Lind M, Pivodic A, Svensson AM, et al. HbA(1c) level as a risk factor for retinopathy and nephropathy in children and adults with type 1 diabetes: Swedish population based cohort study. BMJ 2019; 366: l4894.
17. Hermann JM, Miller KM, Hofer SE, et al.; T1D Exchange Clinic Network and the DPV initiative. The Transatlantic HbA(1c) gap: differences in glycaemic control across the lifespan between people included in the US T1D Exchange Registry and those included in the German/Austrian DPV registry. Diabet Med 2020; 37(5): 848–855.
18. Danne T, Lanzinger S, de Bock M, et al. A worldwide perspective on COVID-19 and diabetes management in 22,820 children from the SWEET Project: diabetic ketoacidosis rates increase and glycemic control is maintained. Diabetes Technol Ther 2021; 23(9): 632–641.
19. Miller KM, Foster NC, Beck RW, et al.; T1D Exchange Clinic Network. Current state of type 1 diabetes treatment in the U.S.: updated data from the T1D Exchange clinic registry. Diabetes Care 2015; 38(6): 971–8.
20. Samuelsson U, Åkesson K, Peterson A, et al. Continued improvement of metabolic control in Swedish pediatric diabetes care. Pediatr Diabetes. 2018; 19(1): 150–157.
21. Skipper N, Thingholm PR, Borch L, et al. Center differences in diabetes treatment outcomes among children with type 1 diabetes: A nationwide study of 3866 Danish children. Pediatr Diabetes 2021. doi: 10.1111/pedi.13284
22. Šumník Z, Szypowska A, Iotova V, et al.; SWEET study group. Persistent heterogeneity in diabetes technology reimbursement for children with type 1 diabetes: The SWEET perspective. Pediatr Diabetes 2019; 20(4): 434 – 443.
23. Birkebaek NH, Hermann JM, Hanberger L, et al. Center size and glycemic control: an international study with 504 centers from seven countries. Diabetes Care 2019; 42(3): e37–e39.
24. Věstník Ministerstva zdravotnictví ČR 08/2019 ze dne 30. 8. 2019. Dostupné na: https: //www.mzcr.cz/vestnik/vestnik – c–8–2019/
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2022 Číslo 2- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Syndrom Noonanové: etiologie, diagnostika a terapie
-
Všechny články tohoto čísla
- Pandemie covidu-19 v pediatrické populaci Ústeckého kraje
- Osobní zprávy
- Historický rozhovor s legendou: doc. MUDr. Alois Kopecký, CSc. (1920–2013)
- Pediatrická poezie
- Ze sbírky moderního českého a slovenského umění
- Co jsme psali
- Válka na Ukrajině očima kyjevské lékařky
- Editorial
- 100 let inzulinu: Příběh Elisabeth Hughesové a jednoho zázraku v medicíně
- Kompenzace diabetu 1. typu u českých dětí se dlouhodobě zlepšuje: data z národního registru ČENDA (2013–2020)
- Postiniciálna remisia u detí s diabetes mellitus 1. typu
- Technologická revoluce v léčbě diabetu 1. typu
- Glukokinázový diabetes u dětí
- Oxygenoterapie u akutních stavů v praxi
- Resuscitace novorozence, kardiopulmonální resuscitace dětí
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Resuscitace novorozence, kardiopulmonální resuscitace dětí
- Oxygenoterapie u akutních stavů v praxi
- Technologická revoluce v léčbě diabetu 1. typu
- Kompenzace diabetu 1. typu u českých dětí se dlouhodobě zlepšuje: data z národního registru ČENDA (2013–2020)
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



