-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Pneumokoková infekční endokarditida nativní aortální chlopně u 5letého chlapce očkovaného pneumokokovou vakcínou
Pneumococcal endocarditis of native aortic valve in a child vaccinated with pneumococcal vaccine
Autoři popisují kazuistiku 5letého chlapce s infekční endokarditidou nativní aortální chlopně, která se nejprve projevila febriliemi a výraznými bolestmi kyčelního kloubu imitujícími coxitidu, které byly způsobeny septickou embolizací, s následným vznikem významného srdečního šelestu při rychlé destrukci cípu aortální chlopně. Stav si vyžádal urgentní operační řešení, Rossovu operaci. Jako etiologické agens byl zjištěn virulentní Streptococcus pneumoniae sérotyp 15B/C.
Keywords:
infective endocarditis – invasive pneumococcal disease – pneumococcal vaccine – Ross procedure – paediatric cardiology
Autoři: M. Jičínský 1; D. Jičínská 1; O. Materna 1; K. Koubský 1; V. Chaloupecký 1; P. Dřevínek 2; J. Janoušek 1; P. Kubuš 1
Působiště autorů: Dětské kardiocentrum 2. lékařské fakulty Univerzity Karlovy a FN Motol, Praha 1; Ústav lékařské mikrobiologie 2. lékařské fakulty Univerzity Karlovy a FN Motol, Praha 2
Vyšlo v časopise: Čes-slov Pediat 2021; 76 (8): 447-452.
Kategorie: Kazuistika
Souhrn
Autoři popisují kazuistiku 5letého chlapce s infekční endokarditidou nativní aortální chlopně, která se nejprve projevila febriliemi a výraznými bolestmi kyčelního kloubu imitujícími coxitidu, které byly způsobeny septickou embolizací, s následným vznikem významného srdečního šelestu při rychlé destrukci cípu aortální chlopně. Stav si vyžádal urgentní operační řešení, Rossovu operaci. Jako etiologické agens byl zjištěn virulentní Streptococcus pneumoniae sérotyp 15B/C.
Klíčová slova:
infekční endokarditida – očkování proti pneumokokovým nákazám – invazivní pneumokokové onemocnění – Rossova operace – dětská kardiologie
ÚVOD
Infekční endokarditida (IE) je vážné zánětlivé onemocnění postihující endokard, nejčastěji srdeční chlopně a přilehlé struktury. Zánět může být vyvolán bakteriemi nebo mykotickými agens. Ve vyspělých zemích se s tímto onemocněním v dětském věku setkáváme nejčastěji u pacientů s vrozenou srdeční vadou, naopak dnes již velmi zřídka u pacientů s revmatickým postižením srdce. U pacientů s nativní (zdravou) chlopní je IE extrémně vzácná.
U dětí jsou nejčastějšími vyvolávajícími patogeny viridující streptokoky, stafylokoky a vzácněji enterokoky.
IE se může dle virulence vyvolávajícího agens projevit subakutním nebo akutním klinickým obrazem. U pacienta se subakutním průběhem mohou být přítomny intermitentní febrilie nebo subfebrilie, celková únava, bolesti kloubů a svalů a postupný úbytek hmotnosti. Pro akutní průběh jsou typické vysoké febrilie a celková schvácenost na podkladě sepse. Při postižení srdeční chlopně může být přítomen nově vzniklý srdeční šelest a celkový stav může progredovat až do srdečního selhání. V případě septických embolizací může dojít k výsevu petechií, tvorbě třískovitých hemoragií pod nehty, rozvoji splenomegalie nebo změnám neurologického stavu [1].
V laboratorním vyšetření u pacientů typicky nalézáme zvýšené zánětlivé markery, leukocytózu a prodlouženou sedimentaci. Pro správnou diagnostiku a následnou léčbu je zásadní odběr hemokultury. Pro stanovení diagnózy je velmi důležité pečlivé echokardiografické vyšetření, při němž pátráme především po přítomnosti infekčních vegetací (trombů obsahujících mikroorganismy) a nově vzniklých regurgitacích způsobených poškozením srdečních chlopní.
Diagnózu stanovujeme na základě modifikovaných Duke kritérií [2], která kombinují klinický, laboratorní a echokardiografický nález (tab. 1).
Tab. 1. Modifikovaná Duke kritéria pro diagnostiku infekční endokarditidy. 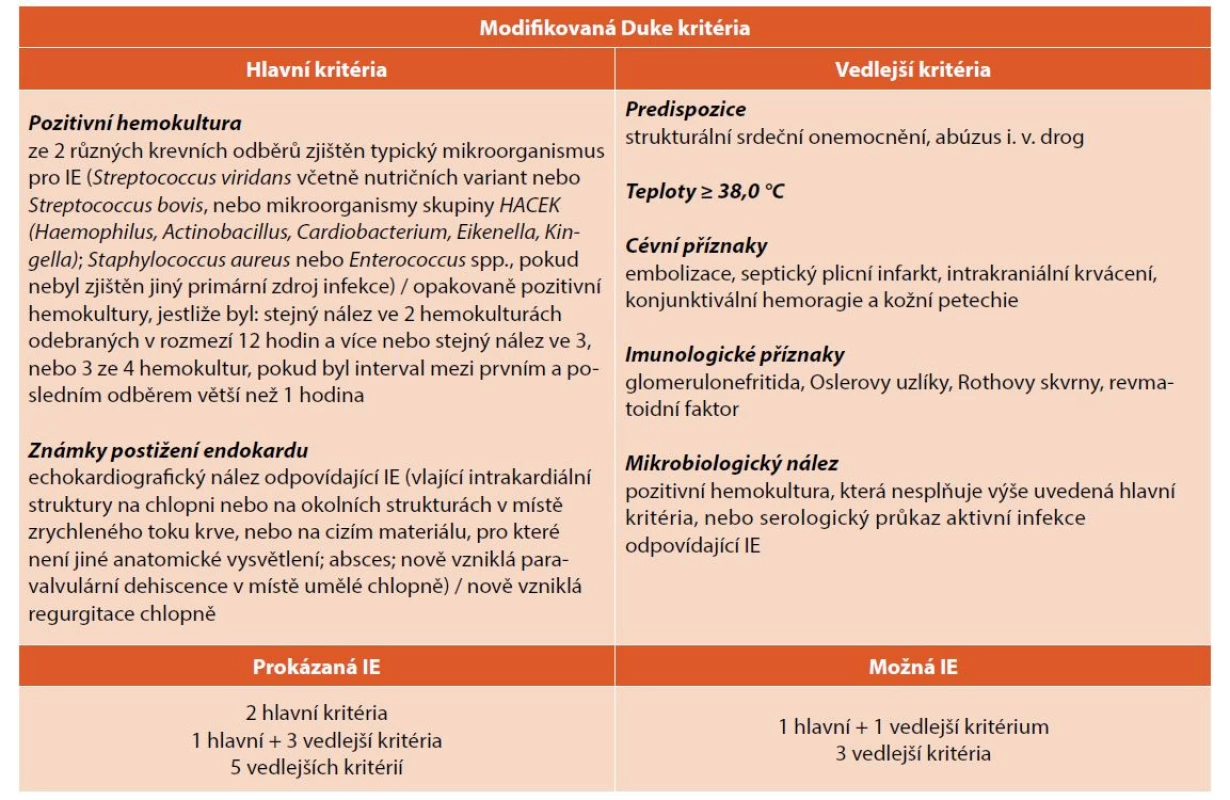
Léčbu zpravidla zahajujeme intravenózním podáním vysokých dávek baktericidních antibiotik. K chirurgické léčbě je většinou přistupováno po zvládnutí akutní fáze infekce, pouze v závažných a život ohrožujících případech je k operačnímu řešení přistoupeno bezodkladně.
Následující sdělení formou kazuistiky se věnuje případu chlapce se známou diagnózou defektu síňového septa očkovaného v kojeneckém věku vakcínou Prevenar 13, u nějž došlo ve věku pěti let k infekci agresivním kmenem Streptococcus pneumoniae s rozvojem akutní endokarditidy, která si vyžádala urgentní operační řešení.
KAZUISTIKA
Pětiletý chlapec byl přijat akutně do Dětského kardiocentra v Motole (DKC) překladem z dětského oddělení okresní nemocnice, kde byl hospitalizován pro febrilie a 4 dny trvající bolesti v oblasti levého třísla s podezřením na zánět kyčelního kloubu. Bolesti byly tak silné, že se odmítal postavit na levou končetinu. V předchorobí chlapec stonal již přibližně 2 měsíce. Nejprve prodělal tracheitidu, pro kterou byl podáván klarithromycin, v dalším průběhu se opakovaně objevily intermitentní horečky až 39 °C, pro které byla přechodně opět podávána stejná antibiotika.
Pro rozvoj významného systolicko-diastolického šelestu na srdci bylo 2. den hospitalizace ve spádové nemocnici provedeno echokardiografické vyšetření, které odhalilo velmi významnou aortální regurgitaci (3.–4. stupně). Z ambulantních zpráv dětského kardiologa v místě bydliště víme, že se původně jednalo o zdravou nativní chlopeň. S tímto nálezem byl chlapec neprodleně přeložen do DKC.
Anamnesticky se jednalo o eutrofické donošené dítě z první fyziologické gravidity, porozené spontánně v termínu (porodní hmotnost 3150 g, délka 49 cm). Bezprostřední poporodní adaptace byla bez pozoruhodností. V týdnu věku bylo pro slabý systolický šelest na srdci doplněno kardiologické vyšetření s nálezem defektu septa síní, který v průběhu dalšího sledování nevyžadoval intervenční zákrok. Dítě dobře prospívalo, bylo očkováno podle očkovacího kalendáře včetně nepovinného očkování proti pneumokokovým infekcím Prevenar 13. Chlapec žije v úplné rodině, otec i matka jsou zdrávi, sourozence nemá. Kromě dětského kardiologa je dispenzarizován na urologii pro fimózu.
Při příjmu do DKC byl chlapec febrilní (38,1 °C), s patrným systolickým šelestem intenzity 4/6 a hmatným vírem, diastolickým šelestem intenzity 2/6, játra nebyla zvětšena, pulzace femorální tepny vpravo byly hmatné, vlevo pro bolest nevyšetřitelné. Periferní pulzy byly bilaterálně hmatné, na dolních končetinách však oslabené. Tlak měřený na pravé horní končetině byl 125/40 mmHg, systolický tlakový gradient mezi pravou a levou dolní končetinou činil 40 mmHg, na horních končetinách jsme pozorovali pozitivní Quinckeho příznak (patrná pulzace při jemném stlačení v oblasti nehtového lůžka). Další somatický nález byl normální s následujícími antropometrickými parametry – výška 116 cm (92. percentil), hmotnost 18,5 kg (53. percentil), body mass index (BMI) 13,7 kg/m2 (9. percentil).
Ve vstupním laboratorním vyšetření byly zvýšené zánětlivé parametry (CRP 114 mg/l), v krevním obraze dominovala leukocytóza (15,7x109/l), rozbor koagulačních parametrů ukázal zvýšené D-dimery 625 ng/ml. Imunologický profil vyloučil imunokompromitaci pacienta.
Na vstupním echokardiografickém vyšetření jsme potvrdili nález masivní aortální regurgitace s významným diastolickým odpadem (tj. patologickým zpětným tokem) v břišní aortě (obr. 1). Anatomickým podkladem regurgitace byla destrukce části nekoronárního cípu aortální chlopně. Na zbývající části nekoronárního cípu a v komisuře s levým koronárním cípem byla zachycena vlající struktura délky 10,6 mm – infekční vegetace (obr. 2).
Obr. 1. Echokardiografické vyšetření. A: Masivní aortální regurgitace v barevném dopplerovském mapování. B: Pulzní dopplerovský záznam toku v břišní aortě s významným zpětným diastolickým tokem při významné aortální regurgitaci.
Fig. 1. Echocardiography. A: Massive aortic regurgitation in colour Doppler flow mapping. B: Abdominal aortic flow in pulsed Doppler showing significant diastolic reverse flow due to massive aortic regurgitation.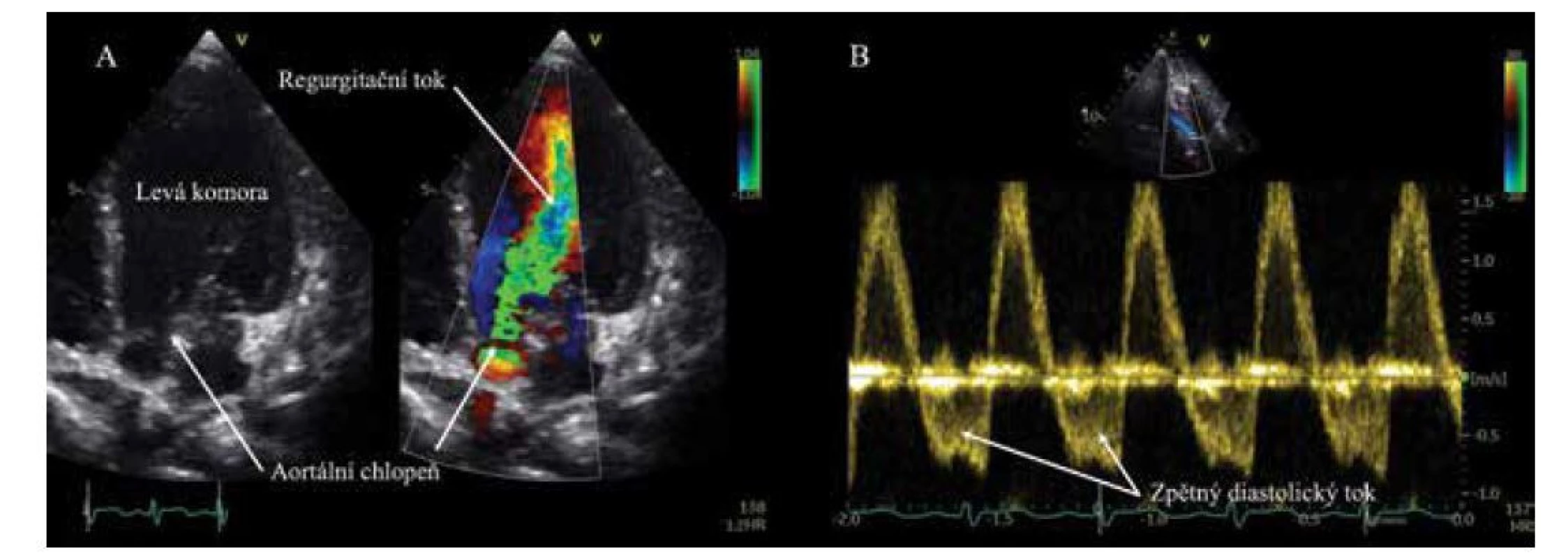
Obr. 2. Echokardiografické vyšetření. Zobrazení aortální chlopně a infekční vegetace během srdečního cyklu. A: Vlající vegetace na nekoronárním cípu v systole. B: Stejná struktura s prolabujícím nekoronárním cípem v diastole.
Fig. 2. Echocardiography displaying aortic valve with a vegetation during a cardiac cycle. A: A vegetation attached to the non-coronary cusp of aortic valve in systole. B: The same structure displayed in diastole.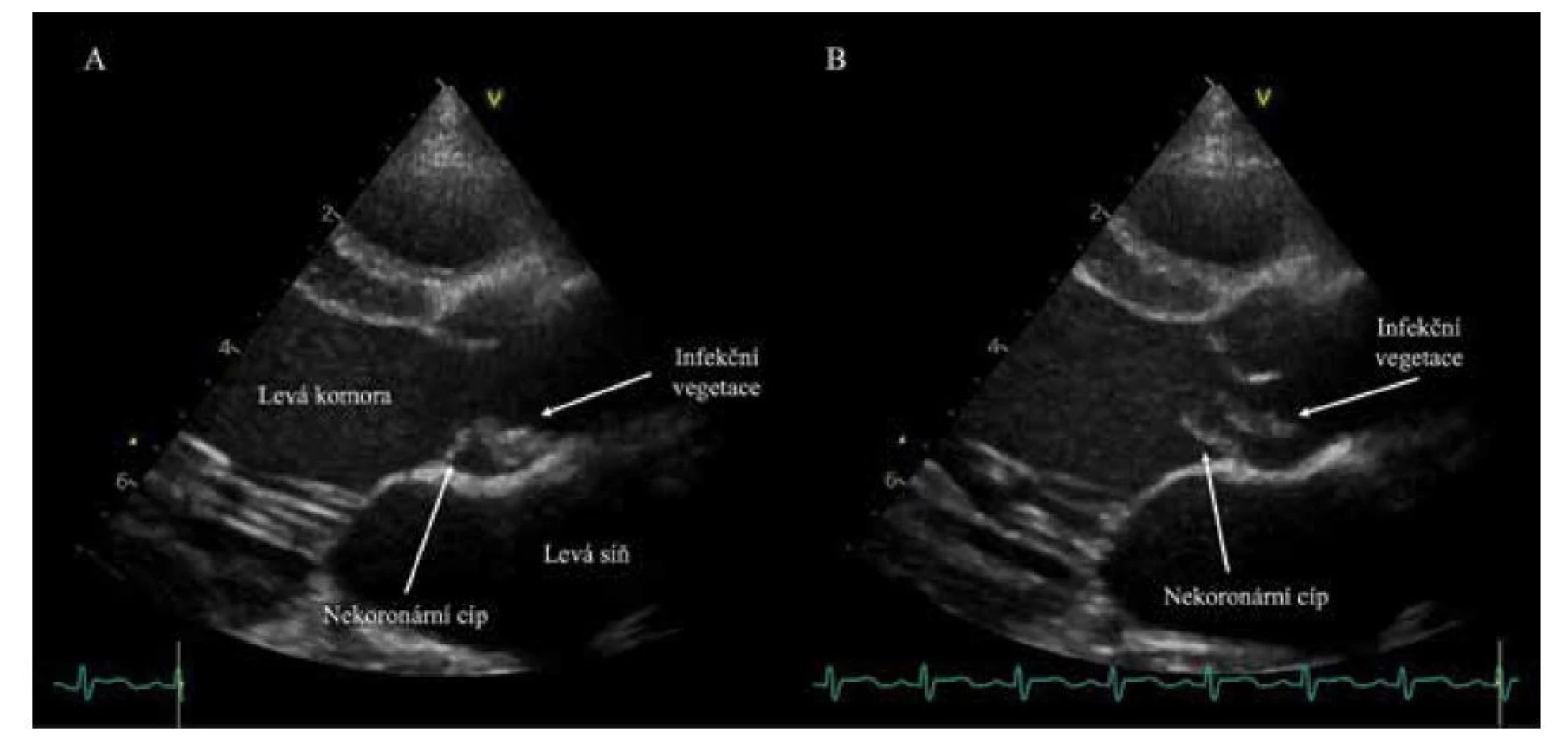
Sonografické vyšetření levého třísla vyloučilo kolekci tekutin intra - i periartikulárně, vyšetření cévních struktur v této oblasti však bylo s nejasným nálezem, proto byla provedena ještě CT angiografie, která odhalila okluzi levé femorální arterie a patologické změny distálně uložených tkání v okolí cévního svazku v délce přibližně 10 cm (obr. 3). Bylo vysloveno podezření na infekční embolizaci. Během stejného vyšetření byla vyloučena embolizace do orgánů hrudníku a břicha.
Obr. 3. CT angiografie, trojrozměrná rekonstrukce. Zachycena neprostupující kontrastní látka při okluzi levé femorální tepny.
Fig. 3. CT angiography, three-dimensional reconstruction. Occlusion of the left femoral artery.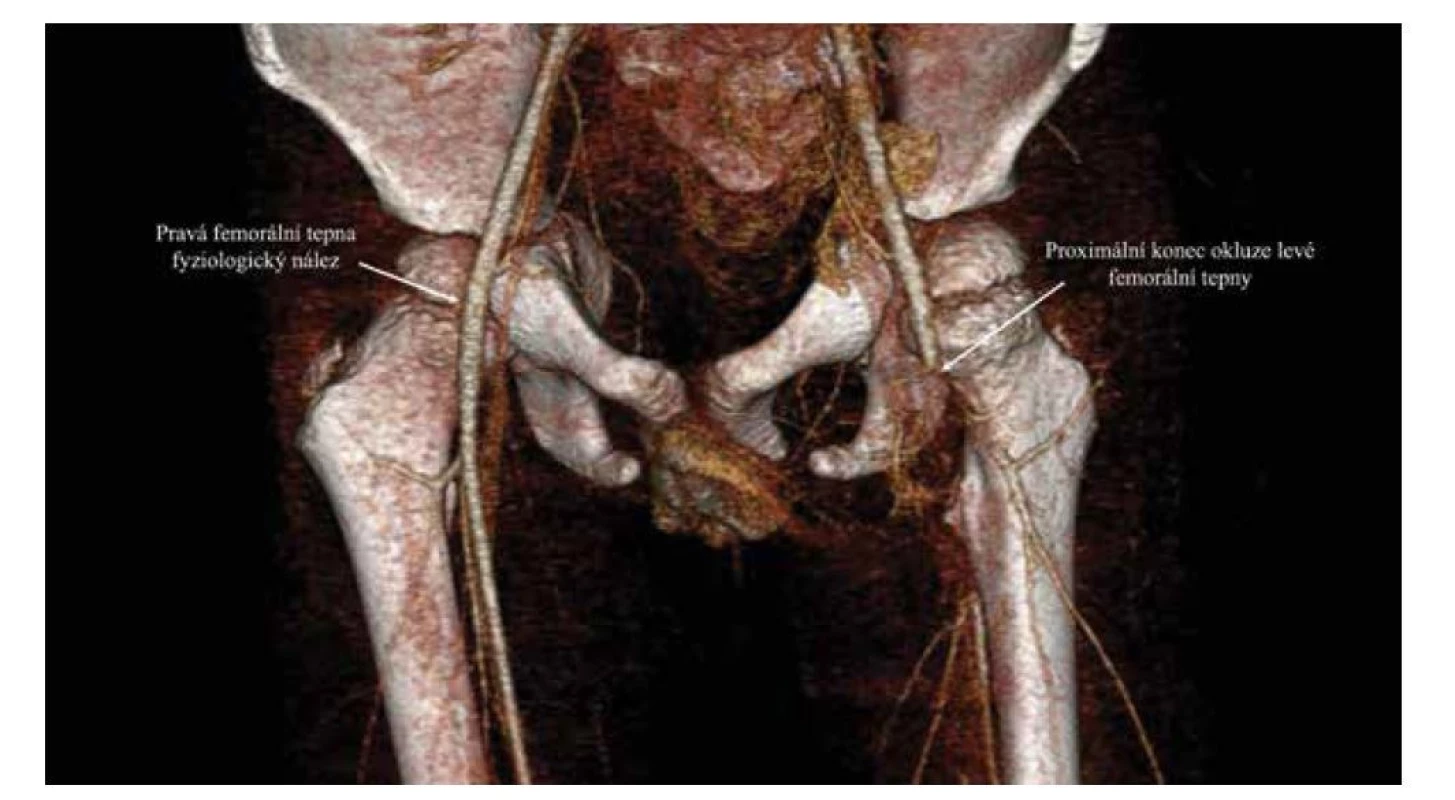
Bezprostředně po ozřejmění nálezu a odběru hemokultur jsme zahájili antibiotickou terapii empiricky zvolenou kombinací vankomycinu (40 mg/kg/den) s gentamicinem (4 mg/kg/den) [1].
Vzhledem k hemodynamické významnosti aortální regurgitace, velikosti vegetace a riziku dalších embolizací byl indikován urgentní chirurgický výkon, který byl po předchozí přípravě pacienta proveden 1. den po přijetí. Pro nález destrukce aortální chlopně patologickým procesem byla provedena Rossova operace – náhrada aortální chlopně vlastní chlopní plicnice (autograftem) s implantací pulmonálního homograftu (kryoprezervované tepny s chlopní od dárce) do pozice původní chlopně plicnice. V rámci výkonu byl dále uzavřen defekt septa síní a ve spolupráci s cévními chirurgy byl odstraněn embolus z arteria femoralis superficialis sinistra.
Pooperační průběh byl nekomplikovaný. Echokardiografické vyšetření prokázalo výborný výsledek operace. Hemokultura ze všech 3 provedených odběrů byla negativní, stejně tak kultivace materiálu odebraného z postižené chlopně. Panbakteriální PCR, které je cílené na gen pro bakteriální 16S rRNA, odhalilo z části odebrané chlopně přítomnost DNA Streptococcus pneumoniae. Antibiotická terapie byla podávána celkem 5 týdnů, vankomycin byl po 4 dnech na základě nálezu etiologického agens nahrazen i. v. cefotaximem, kterým byl pacient léčen po dobu dalších 3 týdnů, gentamycin byl podáván celkem 10 dnů. Po ukončení intravenózní léčby jsme pokračovali 2 týdny perorálním podáváním amoxicilinu s klavulanátem. Chlapec byl v celkově dobrém stavu propuštěn do domácí péče a je dále sledován s výbornými hemodynamickými nálezy, bez recidivy infekce a s dobrou průchodností rekonstruované femorální tepny.
DISKUSE
V dětském věku se s IE nejčastěji setkáváme u pacientů se strukturální vrozenou srdeční vadou, riziko se ještě zvyšuje u pacientů po kardiochirurgických zákrocích, a to především takových, při nichž je použit cizí/umělý materiál (cévní protézy, umělé chlopně apod.). U pacientů s normální srdeční anatomií riziko stoupá v případě dlouhodobě zavedených centrálních žilních katétrů (katétrová sepse). Prezentovaný případ je raritní svým atypickým infekčním agens, nejčastějším původcem IE u dětí jsou viridující streptokoky, u pacientů bez strukturální srdeční vady dominují stafylokoky, především Staphylococcus aureus [3]. Infekční agens IE bývá obvykle odhaleno vyšetřením hemokultury, ovšem v našem případě bylo toto vyšetření nevýtěžné, možná i proto, že navzdory doporučením Duke kritérií jsme zvládli provést jen jediný odběr před zahájením podávání intravenózních antibiotik, který byl proveden mimo febrilní špičku. Celkový stav pacienta vyžadoval okamžité zahájení léčby, a proto byly další odběry hemokultury provedeny již za podávání účinné antibiotické terapie. Před přijetím na naše pracoviště nebyla hemokultura odebrána.
Pneumokokové endokarditidy se popisují u dětí i dospělých velmi vzácně, v dětském věku je pak nejvýznamnějším rizikovým faktorem imunokompromitace. Na rozdíl od typických agens pro IE jsou u S. pneumoniae popisovány případy poškození nativní aortální chlopně [4]. Náš pacient byl však bez imunologického deficitu, navíc v minulosti očkován pneumokokovou vakcínou. Obrátili jsme se proto na Národní referenční laboratoř pro streptokokové nákazy Státního zdravotního ústavu, která z poskytnuté DNA provedla serotypizaci založenou na PCR, jejímž výsledkem byl nález S. pneumoniae sérotyp 15B/C. Jedná se o virulentní sérotyp, který bohužel není obsažen ve vakcíně Prevenar 13 (je pokryt pouze 23valentní polysacharidovou vakcínou). Náš pacient byl v daném roce jedním z pouze dvou popsaných invazivních pneumokokových onemocnění způsobených tímto sérotypem mezi dětskými pacienty v České republice [5]. Pro tento sérotyp není typická široká rezistence na antibiotika s výjimkou skupiny makrolidů [6].
Prezentovaný pacient byl v předchorobí dvakrát během dvou měsíců přeléčen právě makrolidovým antibiotikem pro suspektní tracheitidu. Není jasné, zda se již v této fázi neúčastnil infekce horních cest dýchacích i S. pneumoniae, nicméně pravděpodobná je jeho přítomnost jako součást přirozené mikroflóry. Byť nelze zpětně určit, zda předmětný sérotyp se nacházel v horních cestách dýchacích již v předchorobí, následující intermitentně se objevující horečky by mohly nasvědčovat tomu, že infekt horních cest dýchacích a léčba klaritromycinem mohly být vyvolávajícím faktorem vzniku IE.
Chlapce k hospitalizaci přivedla významná bolest v třísle způsobená infekční embolizací. Známky embolizace se jako první příznak IE objevují asi ve 30 % případů. Dochází k embolizaci částí vegetace, pyemie způsobuje septické infarkty či vznik abscesů v cílových orgánech (centrální nervový systém, ledviny, slezina), mohou se objevit mikroembolizace do kůže nebo sítnice (Rothovy skvrny).
Indikací časné operace je podle doporučení American Heart Association [7] především srdeční selhání, mykotický či vysoce rezistentní bakteriální původce, nedostatečná odpověď na adekvátní antibiotickou léčbu, významná převodní porucha, tvorba abscesu či penetrující léze, proběhlá embolizace či riziko sukcesivní embolizace, velikost volně vlající vegetace nad 10 mm a vegetace zvětšující se i přes správnou antibiotickou léčbu. Náš pacient tedy již v době diagnózy splnil minimálně dvě indikační kritéria (proběhlá embolizace, velikost vegetace).
O typu chirurgického řešení bylo rozhodnuto podle peroperačního nálezu. Vzhledem k úplné destrukci chlopně nebylo možné vlastní chlopeň zachovat a provést prostou plastiku, ale bylo nutné chlopeň nahradit. Rossova operace je metodou volby především u malých dětí a pacientů, u kterých by doživotní antikoagulační terapie nebyla z různých důvodů vhodná. U dětských pacientů je navíc velkou výhodou, že plicnicový autograft roste současně s pacientem [8], nevýhodou zvolené operace je naopak předpoklad nutnosti výměny homograftu v pulmonální pozici pro jeho pozvolnou degeneraci.
ZÁVĚR
V této kazuistice předkládáme neobvyklý případ dětského pacienta s infekční endokarditidou strukturálně normální aortální chlopně, který poukazuje na několik aspektů: (1) při přetrvávajících či intermitentně se objevujících horečkách nejasného původu je kromě odběru opakovaných hemokultur nutné provést echokardiografické vyšetření k vyloučení nebo prokázání infekční endokarditidy, (2) včasné stanovení diagnózy IE a okamžité zahájení intravenózní antibiotické terapie je pro prognózu pacienta zásadní, (3) některé invazivní typy pneumokoků mohou způsobit IE i u dětí očkovaných proti Streptococcus pneumoniae bez strukturální srdeční vady, jelikož běžně používané vakcíny nevytvářejí imunitu proti všem sérotypům pneumokoka.
Poděkování
Rádi bychom poděkovali paní MUDr. Janě Kozákové, vedoucí Národní referenční laboratoře pro streptokokové nákazy Státního zdravotního ústavu, za spolupráci při dourčení sérotypu vyšetřovaného pneumokoka.
Došlo: 10. 10. 2021
Přijato: 13. 10. 2021
Korespondující autorka:
MUDr. Denisa Jičínská
Dětské kardiocentrum
2. LF UK a FN Motol
V Úvalu 84
150 06 Praha 5
e-mail: denisa.jicinska@fnmotol.cz
Zdroje
1. Chaloupecký V. Dětská kardiologie. Praha: Galén, 2006 : 319–325.
2. Li JS, Sexton DJ, Mick N, et al. Proposed modifications to the Duke criteria for the diagnosis of infective endocarditis. Clin Infect Dis 2000 Apr; 30 (4): 633–638. https://doi. org/10.1086/313753.
3. Gupta S, Sakhuja A, McGrath E, Asmar B. Trends, microbiology, and outcomes of infective endocarditis in children during 2000–2010 in the United States. Congenit Heart Dis 2017 Mar; 12 (2): 196–201. https://doi.org/10.1111/chd.12425.
4. de Egea V, Muñoz P, Valerio M, et al. Characteristics and outcome of Streptococcus pneumoniae endocarditis in the XXI century. Medicine 2015; 94: e1562. https://doi.org/10.1097/ MD.0000000000001562.
5. Kozáková J, Okonji Z, Šebestová H, Křížová P. Invazivní pneumokokové onemocnění v České republice v roce 2017. Praha: SZÚ Zprávy CEM 2018; 27 (2): 49–55
6. Makarewicz O, Lucas M, Brandt C, et al. Whole genome sequencing of 39 invasive Streptococcus pneumoniae sequence type 199 isolates revealed switches from serotype 19A to 15B. PLoS ONE 2017; 12: e0169370. https://doi.org/10.1371/journal. pone.0169370.
7. Baddour LM, Wilson WR, Bayer AS, et al. Infective endocarditis in adults: Diagnosis, antimicrobial therapy, and management of complications: A scientific statement for healthcare professionals from the American Heart Association. Circulation 2015 Oct 13; 132 (15): 1487–1515. https://doi.org/10.1161/CIR.0000000000000296.
8. Etnel JRG, Grashuis P, Huygens SA, et al. The Ross procedure: A systematic review, meta-analysis, and microsimulation. Circ Cardiovasc Qual Outcomes 2018; 11: e004748. https://doi. org/10.1161/CIRCOUTCOMES.118.004748.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2021 Číslo 8- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Syndrom Noonanové: etiologie, diagnostika a terapie
-
Všechny články tohoto čísla
- Imunitní trombocytopenie – zkušenosti jednoho centra
- Langerhansova histiocytóza v dětském věku
- Zemřel MUDr. František Schneiberg
- Pneumokoková infekční endokarditida nativní aortální chlopně u 5letého chlapce očkovaného pneumokokovou vakcínou
- Genu recurvatum congenitum
- Současné pohledy na patofyziologii, diagnostiku a léčbu imunitní trombocytopenie v dětském věku
- História invazívneho merania tlaku krvi
- Česká lékařská společnost Jana Evangelisty Purkyně k elektronizaci zdravotnictví
- Správa o 36. Celoštátnej konferencii Spoločnosti dorastového lekárstva s medzinárodnou účasťou a 2. Šašinkovom memoriáli v dňoch 17.–18. septembra 2021 na Starých Horách
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Současné pohledy na patofyziologii, diagnostiku a léčbu imunitní trombocytopenie v dětském věku
- História invazívneho merania tlaku krvi
- Genu recurvatum congenitum
- Imunitní trombocytopenie – zkušenosti jednoho centra
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



