Stabilita ortognátních operací u pacientů s jednostranným celkovým rozštěpem
Autoři:
V. Placák 1,2; K. Malá 1,2; J. Borovec 1,2,3; M. Drahoš 4; P. Švihlíková-Poláčková 3; W. Urbanová 3
Působiště autorů:
Oddělení ústní, čelistní a obličejové chirurgie, Masarykova nemocnice, Ústí nad Labem
1; Stomatologická klinika, Lékařská fakulta Univerzity Karlovy a Fakultní nemocnice, Plzeň
2; Stomatologická klinika, 3. lékařská fakulta Univerzity Karlovy a Fakultní nemocnice Královské Vinohrady, Praha
3; Ústav biofyziky a informatiky, 1. lékařská fakulta Univerzity Karlovy, Praha
4
Vyšlo v časopise:
Česká stomatologie / Praktické zubní lékařství, ročník 120, 2020, 2, s. 43-49
Kategorie:
Původní práce
Souhrn
Úvod: U pacientů s obličejovým rozštěpem často nacházíme hypoplazii střední obličejové etáže, ortognátní operace je proto nezbytná pro zlepšení okluzních poměrů a estetiky obličeje. Cílem této pilotní studie bylo objektivně zhodnotit stabilitu ortognátních operací horní čelisti typu Le Fort I u jedinců s jednostranným celkovým rozštěpem.
Metodika: Do souboru bylo zařazeno pět pacientů, dvě ženy a tři muži, ve věku 17–22 let s jednostranným celkovým rozštěpem rtu a čelisti. Pacienti podstoupili komplexní ortodonticko-chirurgickou terapii rozštěpové vady. Ortodontická léčba proběhla na oddělení ortodoncie a rozštěpových vad Stomatologické kliniky 3. lékařské fakulty a Fakultní nemocnice Královské Vinohrady. Advancement maxilly v linii Le Fort I se uskutečnil na oddělení ústní, čelistní a obličejové chirurgie v Masarykově nemocnici v Ústí nad Labem. Stabilita výsledku operace byla zjišťována na dálkových bočních snímcích lebky zhotovených před operací (T1), v prvních dnech po operaci (T2) a s odstupem v průměru 20 měsíců po operaci (T3). Na snímcích byla pozice maxilly hodnocena pomocí úhlu SNA, dále na základě horizontální a vertikální polohy bodu A. Na kefalogramech byla zkonstruována Frankfurtská horizontála (FH) a její svislice z bodu Porion (Y). Vertikální poloha bodu A (AX) byla měřena jako vzdálenost bodu A vůči FH a horizontální (AY) jako vzdálenost bodu A vůči kolmici s FH. Rozměry byly měřeny dvakrát s odstupem čtyř týdnů jedním hodnotitelem a dále byl k hodnocení použit aritmetický průměr těchto dvou hodnot.
Výsledky: Úhel SNA (úhel pozice maxilly vůči bazi lební) se u všech sledovaných pacientů operačně zvětšil v průměru o 5,6°; sagitálně došlo k posunu bodu A v průměru o 10,7 mm. Recidiva úhlu SNA byla průměrně 4,7°, u bodu A byla v průměru -7,1 mm, a to s velkými rozdíly mezi jednotlivými pacienty. Vertikální pozice bodu A se změnila během operace v průměru o -3,4 mm. U některých pacientů došlo ke zvětšení a u některých ke zmenšení vzdálenosti AX. Pooperační změny vertikální pozice bodu A byly u jednotlivých pacientů velmi variabilní.
Závěr: Předsunutí maxilly při operaci typu Le Fort I u pacientů s jednostranným celkovým rozštěpem není zcela stabilní a s tendencí k relapsu je nutné počítat. Míra recidivy je individuální, pravděpodobně je dána retrakcí v místě původních jizev, nově vzniklé jizevnaté tkáně či napětím okolních měkkých tkání. Výsledná okluze je, podle našich zkušeností, dlouhodobě vyhovující. Pro určení příčin a míry recidivy je třeba výzkum na větším počtu pacientů.
Klíčová slova:
rozštěp čelisti – pseudoprogenie – Le Fort I – ortognátní operace
ÚVOD
Rozštěp rtu, alveolárního výběžku a/nebo patra je nejčastější vrozenou vývojovou vadou obličeje slučitelnou se životem. Postižení může mít různý rozsah, a to od jednostranného rozštěpu rtu či izolovaného rozštěpu patra až po oboustranný celkový rozštěp rtu, alveolárního výběžku a patra.
Incidence obličejových rozštěpů v České republice je jeden na 534 živě narozených dětí [1]. Tato vývojová vada vzniká v období mezi pátým a dvacátým týdnem intrauterinního vývoje tím, že v různé míře nedojde ke spojení mediálních nazálních výběžků s maxilárními výběžky prvního žaberního oblouku embrya. Vzniká tak kvalitativní i kvantitativní defekt horní čelisti, který vyžaduje péči týmu odborníků v centru zaměřeném na tuto problematiku po většinu dětství a dospívání pacienta [2].
Příčiny vzniku rozštěpů obličeje jsou dnes chápány jako multifaktoriální. Genetický podklad je dnes znám přibližně u třetiny rozštěpů obličeje a zbylé vznikají kombinací genetické predispozice a působením vnějších vlivů. Jen malá část těchto vad je přičítána pouze environmentálním faktorům či teratogenům, jako jsou účinky léků, alkoholu, kouření a horečnatých onemocnění v kritické fázi vývoje plodu [3, 4].
Existují různé klasifikace rozštěpových vad. V České republice je všeobecně přijímána Burianova klasifikace. Ta je ovšem pro praktické účely poněkud složitá, a proto se na oddělení ortodoncie a rozštěpových vad Stomatologické kliniky FN Královské Vinohrady a 3. LF UK v Praze v současnosti používá klasifikace podle Kriensova (LAHSHAL), která umožňuje rychlou orientaci v rozsahu a lokalizaci rozštěpové vady (obr. 1) [5].
Fig. 1
Diagramatic visualization of
the Kriensovs clasification
LAHSHAL [5].
Capital letter means complete
cleft, lowercase letter an
incomplete cleft.
L – lip right,
A – alveolus right,
H – hard palate right,
S – soft palate (median), hard
palate left – H,
alveolus left – A,
lip left – L.
![Schematické znázornění
klasifikace podle Kriensova
LAHSHAL [5].
Velká písmena znamenají
kompletní rozštěp,
malá písmena
nekompletní rozštěp.
L – ret vpravo,
A – alveol vpravo,
H – tvrdé patro vpravo,
S – měkké patro (uprostřed),
tvrdé patro vlevo – H,
alveol vlevo – A,
ret vlevo – L.<br>
Fig. 1
Diagramatic visualization of
the Kriensovs clasification
LAHSHAL [5].
Capital letter means complete
cleft, lowercase letter an
incomplete cleft.
L – lip right,
A – alveolus right,
H – hard palate right,
S – soft palate (median), hard
palate left – H,
alveolus left – A,
lip left – L.](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/6055c81c57febde5250bce1f3d6323ec.png)
Rozštěpová vada obličeje je vadou kvalitativní i kvantitativní. Z širokého spektra příznaků této poruchy je nutné zmínit poruchu utváření dentální lišty horní čelisti a z toho plynoucí změny v počtu i tvaru zubů. Týká se to nejčastěji horních postranních řezáků v místě rozštěpové štěrbiny či perzistující oronazální komunikace u některých jedinců. Problémem jsou i chronické otitidy, často rezultující v poruchu sluchu, defektní proudění vzduchu dutinou nosní i ústní a vada tvorby a modulace řeči. V neposlední řadě u těchto pacientů diagnostikujeme poruchu růstu a vývoje maxilly vedoucí k hypoplazii střední obličejové etáže a k utváření pseudoprogenního profilu (obr. 2A) [6]. To je dáno nižším růstovým potenciálem horní čelisti s rozštěpem v kombinaci s jizevnatými srůsty po předchozích operacích.
Fig. 2A
Pseudopogenic profile,
based on midfacial
hypoplasia in patient with
unilateral cleft lip and palate
before orthognathic surgery
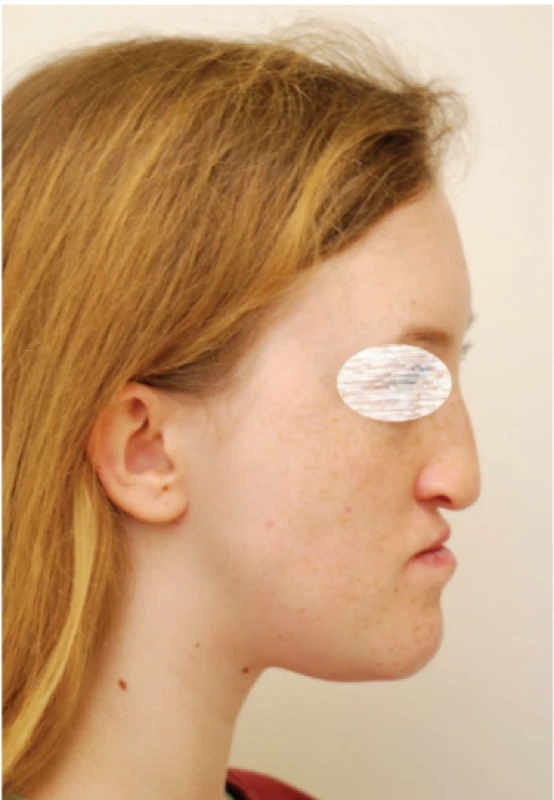
Ke korekci hypoplazie horní čelisti a úpravě nevyhovující estetiky obličeje lze v současnosti použít několik terapeutických postupů. V době růstu a růstového spurtu pacienta lze využít ortodonticko-chirurgické techniky rozšíření horní čelisti v transverzálním rozměru pomocí fixních expanzních aparátů v kombinaci s chirurgicky asistovanou rychlou maxilární expanzí (SARME) a podporu růstu maxilly ve vertikálním a sagitálním směru obličejovými maskami a extraorálními tahy. Ve vhodných případech lze také použít skeletálně kotvené intraorální tahy [7]. Po ukončení růstu skeletu a po provedení odpovídající ortodontické přípravy lze postavení horní čelisti korigovat při využití osteotomie v linii Le Fort I a následným předsunutím maxilly ventrálně buďto postupně distraktorem, či v jedné době ortognátní operací (obr. 2B) [8].
Fig. 2B
Esthetic improvement
in the same patient after
the orthognatic surgery
(Department of Orthodontics
and Cleft Anomalies FNKV
and 3rd MF CU, Prague)

Cílem tohoto sdělení je zhodnotit stabilitu horní čelisti po ortognátní operaci maxilly v linii Le Fort I u už nerostoucích pacientů s jednostranným celkovým rozštěpem rok a více od výkonu.
METODIKA
Do studie bylo zahrnuto pět pacientů, dvě ženy a tři muži ve věku 17–22 let s jednostranným celkovým rozštěpem rtu, alveolárního výběžku a patra. Všichni jsou dispenzarizováni v rozštěpovém centru Fakultní nemocnice Královské Vinohrady v Praze. Na Klinice plastické chirurgie v téže nemocnici podstoupili primární chirurgické korekce podle standardního terapeutického protokolu: rekonstrukce horního rtu ve třech měsících věku, uzávěr patra v devíti měsících a rekonstrukce alveolárního výběžku horní čelisti v kombinaci s doplněním spongiózní kosti v devíti letech. Ortodontické předléčení i doléčení proběhlo na oddělení ortodoncie a rozštěpových vad Stomatologické kliniky FNKV a advancement maxilly v linii Le Fort I na oddělení ústní, čelistní a obličejové chirurgie v Masarykově nemocnici v Ústí nad Labem. Ortognátní operace byly provedeny jedním zkušeným operatérem.
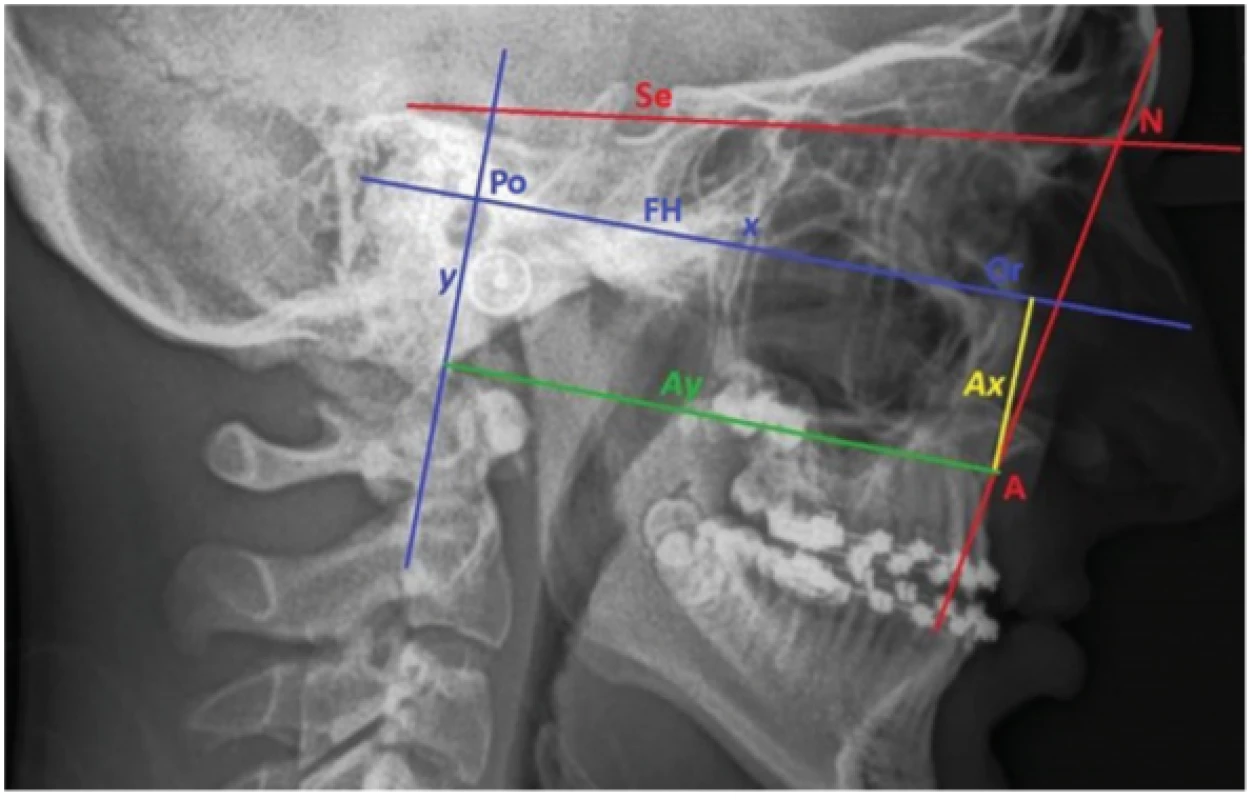
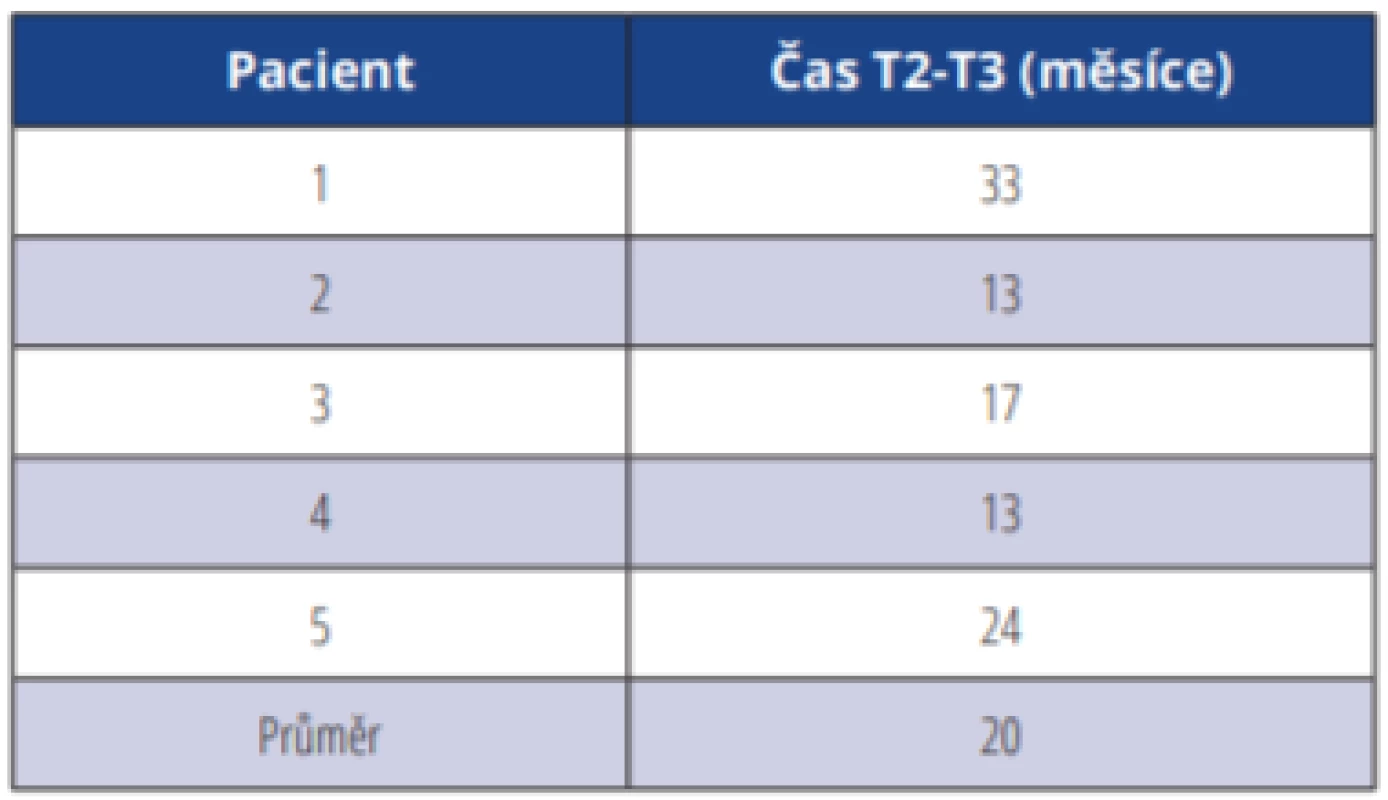
Měření změn pozice horní čelisti po ortognátní operaci a zjištění míry recidivy bylo provedeno na kefalometrických snímcích metodou publikovanou Yungem a kol. (2015). U každého pacienta byly zhotoveny kefalometrické snímky těsně před operací (T1), v prvních dnech po operaci (T2) a s odstupem jednoho až tří let po operaci (průměr 20 měsíců – tab. 1) (T3). V software PC Dent byly na bočních dálkových rentgenových snímcích nejprve určeny body Sella (střed sella turcica), bod A (nejzadnější bod na přední kontuře horního alveolárního výběžku), Porion (horní okraj porus acusticus externus; Po), Orbitale (nejnižší bod okraje orbity; Or) a zkonstruována byla Frankfurtská horizontála (linie protínající Po a Or; FH) a kolmice na ni spuštěná z bodu Po (Y). Na všech telerentgenech byl hodnocen úhel SNA a pozice bodu A vůči FH a Y (obr. 3). Rozměr vertikální (AX) byl hodnocen jako absolutní velikost úsečky kolmé na FH z bodu A k FH, rozměr horizontální (AY) jako velikost úsečky kolmé na Y z bodu A na kolmici z bodu Porion. Rozměry byly měřeny dvakrát s odstupem čtyř týdnů jedním hodnotitelem k eliminaci chyby měření; pro další hodnocení byl použit průměr z těchto dvou hodnot.
Fig. 3
Cephalogram of patient with
unilateral cleft lip and palate
before Le fort I advancement
with market out cephalometric
points: Sella (in the middle of
sella turcica), A (most dorsal
point at the front contour of
upper alveolar processus),
Porion (upper margin of
porus acusticus externus; Po),
Orbitale (lower point of orbital
margin; Or); and constructed
Frankfort horizontal (line
crossed Po and Or points; FH)
and perpendicular to FH from
Po point (Y). SNA angle, verical
(AX) and sagital (AY) position of
A point were measured at each
cephalogram.
Tab. 1 Time difference between the cephalogram
made shortly after surgery (T2) and in retention (T3)
in months.
VÝSLEDKY
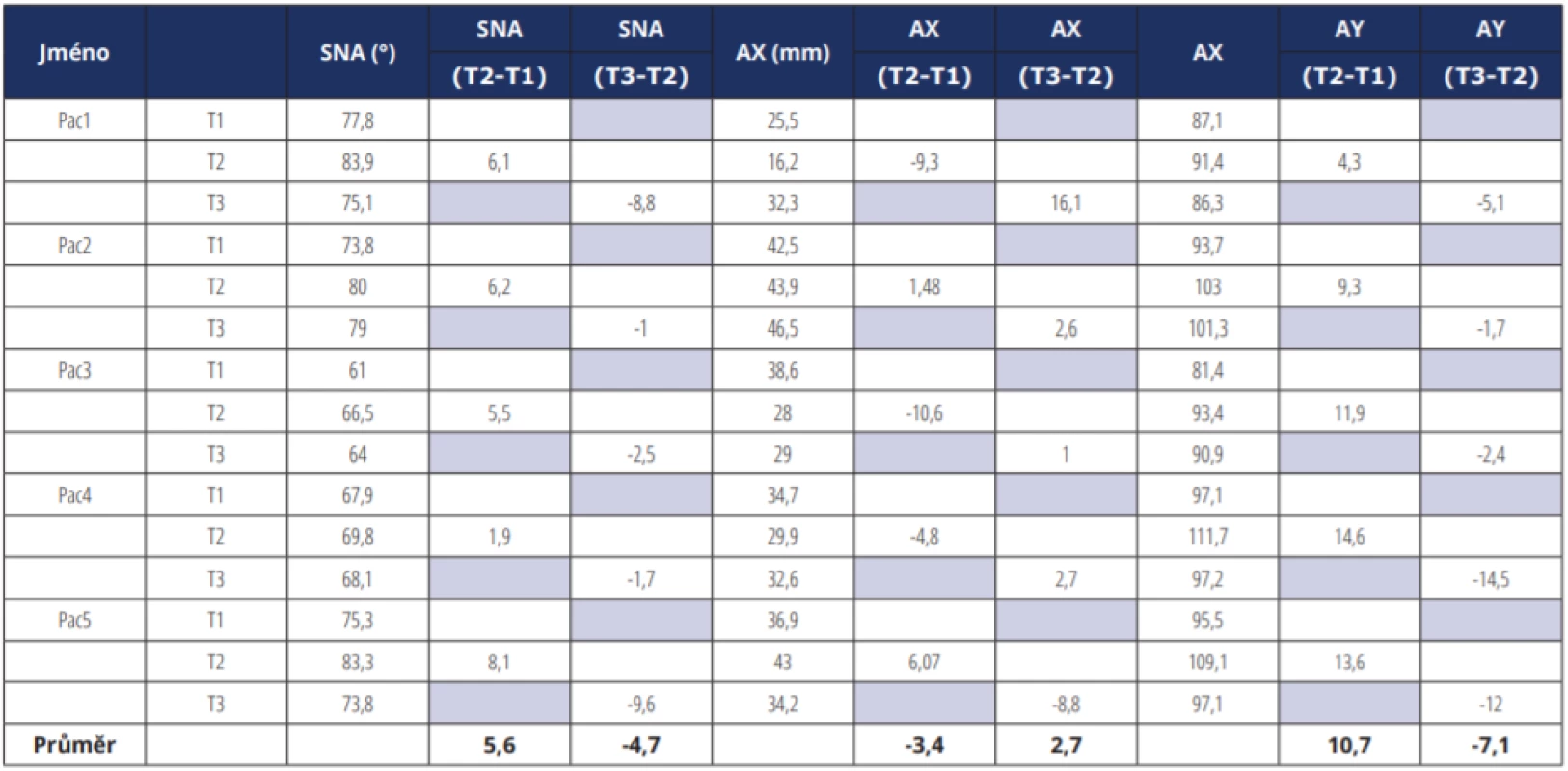
Úhel SNA se u všech pěti sledovaných pacientů operačně zvětšil v průměru o 5,6° (v intervalu od 1,9° do 8,1°) a v časovém odstupu došlo k jeho opětovnému zmenšení v průměru o 4,7°. Vzdálenost AY se u pacientů během operace zvětšila v průměru o 10,7 mm (v intervalu od 4,3 mm do 14,6 mm). Během prvních let po operaci došlo k recidivě přibližně o -7,1 mm (v intervalu od -14,5 mm do -1,7 mm). Vzdálenost AX během operace se změnila v průměru o -3,4 mm (v intervalu od -10,6 do 6,1 mm). Během pooperačního období se vertikální pozice bodu A dále měnila v intervalu od -8,8 do 16,1 mm s velkými rozdíly mezi jednotlivými pacienty (tab. 2, grafy 1, 2).
Tab. 2 Measured values of SNA angle and A point position in vertical axis (AX) and horizontal axis (AY) before surgery (T1),
right after surgery (T2), one year after surgery and more (T3) in all five patients.
Graph 1 Outcomes of SNA angle measurements in five observed patients before surgery (T1),
immediately after surgery (T2), one year and more after surgery (T3).

Graph 2 Outcomes of A-point position measurements in vertical dimension (AX) and horizontal dimension (AY)
in the five observed patients before surgery (T1), right after surgery (T2), one year and more after surgery (T3)

DISKUSE
Ortognátní operace jsou indikovány u pacientů s velkými mezičelistními vadami, estetickým handicapem a funkčními problémy, kteří již mají ukončený růst [10]. Hypoplazie maxilly je nejčastější sekundární deformitou u pacientů s rozštěpem rtu a čelisti. Pseudoprogenní stav a negativní incizální schůdek jsou u nich často frekventovaným problémem. Je to dáno jak růstovým deficitem rezultujícím z vady samotné, tak restrikcí růstu danou přítomností jizev po primárních rekonstrukčních operacích rtu, patra a alveolárního výběžku. Z výsledků odborných studií vyplývá, že třetinu až polovinu jedinců narozených s jednostranným celkovým rozštěpem nelze léčit pouze ortodonticky, ale k dosažení odpovídajících estetických a funkčních výsledků je nutná i ortognátní operace [11, 12, 13].
První osteotomii v linii Le Fort I ke korekci dentofaciální anomálie provedl Herman Wassmund již v roce 1921 [14]. U pacientů s rozštěpem maxilly tuto operaci o tři dekády později realizovali Gillies a Millard (1957) a následně byla popularizována Obwegeserem v sedmdesátých letech [15, 16]. Postupně se tento postup stal standardní léčbou maxilární hypoplazie u pacientů s rozštěpem [17, 18, 19]. Od 90. let 20. století rigidní fixace osteotomií chirurgickými platy postupně nahradila fixaci drátem, což vedlo ke zlepšení stability výkonu.
Ortognátní operace u pacientů s orofaciálním rozštěpem vykazují tendenci k recidivě již od prvních měsíců po výkonu [20]. Bylo potvrzeno, že predispozice k relapsu je u pacientů s rozštěpem větší než u pacientů s hypoplastickou maxillou bez rozštěpového defektu [20, 21, 22]. Je to přisuzováno především přítomnosti jizevnaté tkáně vzniklé po předchozích operacích, napětí v okolních svalech i jiných měkkých tkáních a mobilitě čelistních segmentů maxilly [23, 24, 25]. Bylo prokázáno, že tendence k recidivě je tím větší, čím závažnější je maxilární hypoplazie a čím větší byl anteriorní posun horní čelisti s rozštěpem.
Většina publikací se shoduje na tom, že ortognátní operace u pacientů s jednostranným celkovým rozštěpem jsou zatíženy signifikantně větší recidivou v horizontálním směru v porovnání s distrakcí horní čelisti [26]. Distrakční osteogeneze postupně prodlužuje kost i okolní měkké tkáně, což výrazně snižuje napětí v tkáních kolem posouvaného segmentu a snižuje míru relapsu [27]. Volíme mezi distraktory zevními a vnitřními – oba typy jsou shodné v tom, že je nutné je kotvit i vyjmout během operačního výkonu v celkové anestezii a zůstávají in situ minimálně tři měsíce. Zevní distraktor je kotven do spánkových kostí, nicméně toto nepohodlí pacientů je vyváženo předsunutím horní čelisti v průměru až o 14 mm [28]. Vzhledem k významnému sociálnímu handicapu, který nasazená externí konstrukce pacientovi přináší, je v současné době preferován distraktor vnitřní [29]. Také v případě vnitřního distraktoru je možné dosáhnout předsazení horní čelisti o 10 až 15 mm [29]. Pro srovnání, obvyklý limit uváděný v odborné literatuře pro předsunutí horní čelisti v jedné době při ortognátní operaci je u pacientů s rozštěpem přibližně šest milimetrů [30]. Nevýhodou distrakcí je doba, po kterou musí být distraktor umístěn v ústech, a také vysoká pořizovací cena těchto aparátů. Ortognátní operace u nerostoucích jedinců s rozštěpem je, oproti distrakci, zatížena větším procentem komplikací; mimo jiné znovuotevřením oronazální či oroantrální komunikace, vznikem gingiválních recesů či uvolněním premaxilly u pacientů s oboustranným celkovým rozštěpem [31]. Jako výhody ortognátní operace můžeme zmínit její předvídatelný výsledek, jednoduchost a při dobrém plánování chirurgické i ortodontické části léčby i dobrý, téměř okamžitý výsledek [32]. V kvalitě velofaryngeálního uzávěru a ve vývoji řeči nebyl mezi distrakcí a ortognátní operací nalezen výraznější rozdíl [26].
V souhrnu deseti studií, které se zabývaly stabilitou ortognátních operací typu Le Fort I u 584 pacientů s orofaciálním rozštěpem alespoň jeden rok po výkonu, byl průměrný horizontální ústup bodu A zhodnocen na 37 % a vertikální recidiva přibližně 65 % [11]. I přes výraznou tendenci k recidivě byl celkový výsledek uspokojivý, a to jak z hlediska skeletálního, tak i dentálního. Výsledný skus dosažený ortognátní operací byl u většiny pacientů stabilní.
V našem souboru došlo u všech pacientů během operace ke zvětšení hodnot úhlu SNA a posunu bodu A vpřed a na výsledcích získaných ve větším časovém odstupu od výkonu je jasná tendence k recidivě, především u pacientů 1 a 4. Velká míra horizontálního relapsu může být dána relativně velkými posuny horní čelisti během ortognátní operace. Podle našich zkušeností byl u všech pěti pacientů výsledný skus dosažený ortodonticko-chirurgickou terapií stabilní a bez větších změn. Měření pozice bodu A na vertikálních parametrech nemá tak významnou tendenci k recidivě. Může to být dáno různou mírou a orientací vertikálního posunu či rotací horní čelisti během operace a individuálními rozdíly v morfologii maxilly s rozštěpem. Naše výsledky zkresluje i relativně malý počet sledovaných pacientů, proto je nutná rozsáhlejší studie s větším počtem probandů.
V rámci snížení tendence k recidivě navrhují někteří autoři využít autogenního či alogenního kostního materiálu k augmentaci štěrbiny vzniklé osteotomií v linii Le Fort I. Bylo prokázáno, že tento postup zvyšuje stabilitu po operaci především v horizontálním směru, na stabilitu vertikálního rozměru však tato procedura veliký vliv nemá [33]. Tento postup lze využít i u pacientů s rozštěpem. Použití kostního štěpu u těchto jedinců je však velmi individuální v souvislosti s atypickou morfologií rozštěpové maxilly a různým rozsahem postižení.
ZÁVĚR
Předsunutí maxilly při operaci typu Le Fort Iu pacientů s jednostranným celkovým rozštěpem není zcela stabilní, tendenci k relapsu je třeba mít na paměti. Míra recidivy je individuální, pravděpodobně je dána retrakcí v místě původních jizev, nově vzniklé jizevnaté tkáně či napětím okolních měkkých tkání. Výsledná okluze i zlepšení estetiky profilu jsou, podle našich zkušeností, u těchto pacientů dlouhodobě vyhovující a bez větších změn. Pro relevantnost studie je nezbytné zdokumentovat léčbu většího počtu pacientů pro určení velikosti a příčin relapsu a ověření estetických výsledků léčby.
MDDr. Václav Placák
Oddělení ústní, čelistní a obličejové chirurgie
Masarykova nemocnice, o. z.
Sociální péče 3316/12A
400 11 Ústí nad Labem
e-mail: vaclav.placak@kzcr.eu
Zdroje
1. Peterka M, Peterková R, Tvrdek M, Kuderová J, Likovský Z. Significant diferences in the incidence of orofacial clefts in fifty – two Czech districts between 1983–1997. Acta Chir Plast. 2000; 42: 124–129.
2. Dušková M. Pokroky v sekundární léčbě nemocných s rozštěpem. 1. vydání. Hradec Králové: Olga Čermáková; 2007.
3. Castilla EE, Lopez-Camelo JS, Campana H. Altitude as a risk factor for congenital anomalies. Am J Med Genet. 1999; 86: 9.
4. Jones MC. Facial clefting. Etiology and developmental pathogenesis. Clin Plast Surg. 1993; 20(4): 599–606.
5. Kriens O. Documentation of cleft lip, alveolus, and palate in In: Bardach J., Morris HL (eds). Multidisciplinary management of cleft lip and palate. Philadelphia: W. B. Saunders; 1990.
6. Bardach J, Hughlett LM. Multidisciplinary management of cleft lip and palate. 1. vydání. Philadelphia: W. B. Saunders; 1990.
7. Borovec J, Švihlíková Poláčková P, Hofman J, Placák V, Petrová T, Urbanová W, Koťová M.Skeletálně kotvené dlahy typu bollard u pacientů s progenním stavem. Čes Stomatol Prakt zubní lék. 2019; 119 (3): 90–95.
8. Sándor GKB, Genecov D. A comprehensive atlas by cleft lip and palate management. 1. vydání. New York: Wiley-Blackwell; 2015.
9. Yung SY, Ki IU, Jee NK, Dong HS, Hyun GC, Soon HK, Cheol KK, Dong IJ. Bone and soft tissue changes after two-jaw surgery in cleft patients. Arch Plast Surg. 2015; 42(4): 419–423.
10. Kamínek M. a kol. Ortodoncie, 1. vydání. Praha: Galén; 2014.
11. Saltaji H, Major MP, Alfakir H, Al-Saleh MA, Flores-Mir C. Maxillary advancement with conventional orthognathic surgery in patients with cleft lip and palate: is it a stable technique. J Oral Maxillofac Surg. 2012; 70(12): 2859–2866.
12. Ross RB. Treatment variables affecting facial growth in complete unilateral cleft lip and palate. Cleft Palate J. 1987; 24(1): 5–77.
13. Rachmiel A. Treatment of maxillary cleft palate: distraction osteogenesis versus orthognathic surgery-part one: maxillary distraction. J Oral Maxillofac Surg. 2007; 65(4): 753–757.
14. Wassmund M. Frakturen und Luxationen des Gesichtsschadels. Leipzig: Meusser; 1927.
15. Gillies HD. Millard DR. The principles and art of plastic surgery. 2. vydání. Boston: Little, Brown & Company; 1957.
16. Obwegeser H. Plastic and reconstructive surgery. 4. vydání. 1969; 43(4): 351–365.
17. Kumari P, Roy SK, Roy ID, Kumar P, Datana S, Rahman S. Stability of cleft maxilla in Le Fort I maxillary advancement. Ann Maxillofac Surg. 2013; 3:139–143.
18. Willmar K. On Le Fort I osteotomy: a fol-low-up study of 106 operated patients with maxillo-facial deformity. Scand J Plast Reconstr Surg. 1974; 12: 1–68.
19. Garrison BT, Lapp TH, Bussard DA. The stability of Le Fort I maxillary osteotomies in patients with simultaneous alveolar cleft bone grafts. J Oral Maxillofac Surg. 1987; 45: 761–766.
20. Yingwang JZ, Shen SY, Li B, Sun H, Wang XD. Analysis of three dimensional stability of the hypoplastic maxilla after orthognathic surgery in cleft lip and palate patients. Shanghai Kou Qiang Yi Xue. 2016; 25(3): 345–351.
21. Adlam DM, Yau CK, Banks P. A retrospec-tive study of the stability of midface osteo-tomies in cleft lip and palate patients. Br J Oral Maxillofac Surg. 1989; 27: 265–276.
22. Ayliffe PR, Banks P, Martin IC. Stability of the Le Fort I osteotomy in patients with cleft lip and palate. Int J Oral Maxillofac Surg. 1995; 24: 201–207.
23. Sadler TW. Langman's Medical Embryology. 10. vydání: Baltomore: Lippincott, Williams and Wilkins; 2006.
24. Figueroa AA, Polley JW, Friede H, Ko EW. Long-term skeletal stability after maxillary advancement with distraction osteogenesis using a rigid external distraction device in cleft maxillary deformities. Plast Reconstr Surg. 2004; 114: 1382–1392.
25. Hirano A, Suzuki H. Factors related to re-lapse after Le Fort I maxillary advancement osteotomy in patients with cleft lip and palate. Cleft Palate Craniofac J. 2001; 38: 1–10.
26. Austin SL, Mattick CR, Waterhouse PJ. Distraction osteogenesis versus orthognathic surgery for the treatment of maxillary hypoplasia in cleft lip and palate patients: a systematic review. Orthod Craniofac Res. 2015; 18(2): 96–108.
27. Chua HD, Hägg MB, Cheung LK. Cleft maxillary distraction versus orthognathic surgery – which one is more stable in 5 years? Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2010; 109(6): 803–814.
28. Painatt JM, Veeraraghavan R, Puthalath U, Peter S, Rao LP, Kuriakose M. Profile changes and stability following distraction osteogenesis with rigid external distraction in adult cleft lip and palate deformities. Contemp Clin Dent. 2017; 8(2): 236–243.
29. Hirjak D, Reyneke JP, Janec J, Beno M, Kupcova I. Long-term results of maxillary distraction osteogenesis in nongrowing cleft: 5-years experience using internal device. Bratisl Lek listy. 2016; 117(12): 685–690.
30. Cheung LK, Chua HD. A meta-analysis of cleft maxillary osteotomy and distraction osteogenesis. Int J Oral Maxillofac Surg. 2006; 35(1): 14–24.
31. Yamaguchi K, Lonic D, Lo LJ. Complications following orthognathic surgery for patients with cleft lip/palate: A systematic review. J Formos Med Assoc. 2016; 115(4): 269–277.
32. Buchanan EP, Hyman CH. LeFort I osteotomy. Semin Plast Surg. 2013 27(3): 149–154.
33. Martins WD, Ribas Mde O. Horizontal and vertical maxillary osteotomy stability, in cleft lip and palate patients, using allogeneic bone graft. Dental Press J Orthod. 2013; 18(5): 84–90.
Štítky
Chirurgie maxilofaciální Ortodoncie StomatologieČlánek vyšel v časopise
Česká stomatologie / Praktické zubní lékařství

2020 Číslo 2
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Orální lichen planus v kostce: Jak v praxi na toto multifaktoriální onemocnění s různorodými symptomy?
- Diagnostika alergie na bílkoviny kravského mléka − aktuální postupy a jejich vypovídací hodnota
- MIH – komplexní problém s nutností komplexního přístupu
- Jak správně ošetřit první zubní kaz u dítěte předškolního věku?
Nejčtenější v tomto čísle
- Hojení pulpo-parodontální léze po nechirurgickém ošetření
- Stabilita ortognátních operací u pacientů s jednostranným celkovým rozštěpem
- Doporučená ochrana před přenosem virových infekčních onemocnění v době epidemií, nyní zejména SARS-CoV-2/COVID-19
- Klinické, radiologické a histologické pozorování lidského stálého zubu s neukončeným vývojem ošetřeného neúspěšnou maturogenezí a následným endodontickým ošetřením
