-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Metodika stanovení smrti mozku pomocí transkraniální sonografie vypracovaná Neurosonologickou komisí a Cerebrovaskulární sekcí České neurologické společnosti ČLS JEP
Autoři: A. Tomek; D. Školoudík; O. Škoda; J. Neumann; D. Šaňák; R. Mikulík; D. Václavík; R. Herzig; M. Bar
Působiště autorů: Neurosonologická komise a Cerebrovaskulární sekce České neurologické společnosti ČLS JEP
Vyšlo v časopise: Cesk Slov Neurol N 2016; 79/112(5): 608-611
Kategorie: Doporučené postupy
Na základě řady studií byla transkraniální sonografie zavzata do národních i mezinárodních standardů pro stanovení smrti mozku. V roce 2014 byla i v České republice transkraniální sonografie zařazena zákonem č. 44/2013 Sb. mezi pomocné metodiky prokazující zástavu mozkové cirkulace při stanovení smrti mozku.
Transkraniální sonografií rozumíme v současnosti dvě dostupné technologie, které umožňují neinvazivní měření průtoků intrakraniálními tepnami přes intaktní lebku – klasickou transkraniální dopplerovskou sonografii (Transcranial Doppler; TCD) a novější transkraniální barevnou duplexní sonografii (Transcranial Color-Coded duplex Sonography; TCCS). TCD nevizualizuje vlastní strukturální poměry, ale umožňuje identifikaci insonovaných tepen pomocí údajů o směru toku krve a hloubce, ze které je signál snímán. TCCS je vyšetřovací metoda, která mimo dopplerometrického vyšetření toku, stejně jako u TCD, umožňuje navíc i strukturální dvojrozměrné zobrazení mozkového parenchymu v B obraze a intrakraniálních tepen v barevném nebo energetickém dopplerovském módu.
Zásadní hemodynamické parametry, které nás zajímají při diagnostice zástavy mozkové cirkulace a poskytne je dopplerometrické vyšetření pomocí TCD i TCCS, jsou směr toku, průtokové rychlosti, a to maximální systolická rychlost (Peak Systolic Velocity; PSV), konečná diastolická rychlost (End-Diastolic Velocity; EDV) a střední průtoková rychlost (Mean Flow Velocity; MFV) a indexy – index pulzatility (Pulsatility Index; PI) a index rezistence (Resistance Index; RI). RI je definován jako rozdíl mezi PSV a EDV dělený PSV. PI je definován jako rozdíl PSV a EDV dělený MFV, přičemž normální rozmezí hodnot indexů je: RI 0,49–0,63; PI 0,6–1,1.
Zástava mozkové cirkulace kongruentní se smrtí mozku a jedince znamená stav, kdy intrakraniální tlak (Intracranial Pressure; ICP) je roven nebo vyšší než mozkový perfuzní tlak (Cerebral Perfusion Pressure; CPP). Tento jev ve většině klinických scénářů (kraniocerebrální trauma, cévní mozková příhoda, edém mozku po prodělané srdeční zástavě) nenastává okamžitě, ale můžeme sledovat typický vývoj neurosonologického nálezu. Při narůstajícím ICP dochází postupně k následujícím typickým změnám průtokové křivky v mozkových tepnách (obr. 1):
1. Iniciální fáze
Nitrolební hypertenze je definována hodnotami ICP vyššími než 15 mm Hg. Při mírnějším nárůstu nitrolební hypertenze s ICP 15–30 mm Hg dochází k postupnému zvyšování rezistence toku, což lze sledovat pomocí TCD i TCCS jako mírné narůstání indexů PI a RI, ale tyto známky nejsou specifické jen pro nitrolební hypertenzi. Při hodnotách ICP nad 30 mm Hg dochází k výraznému zvyšování hodnoty PI a RI. Zvýšená hodnota PI je považována za lehce lépe korelující marker nitrolební hypertenze než RI. Při hodnotách PI > 3,0 je mozkový průtok (Cerebral Blood Flow; CBF) < 20 % a při hodnotách PI > 4,0 je CBF < 10 % normálních hodnot. Při narůstání ICP se postupně snižuje diastolická rychlost a systolický hrot se stává štíhlejším. Když se vyrovná ICP diastolickému plnícímu tlaku, dojde k úplnému vymizení průtoku v diastole. Typickým obrazem je pak štíhlý systolický průtok s nulovým průtokem během diastoly. V této fázi však ještě nejde o zástavu mozkové cirkulace, pouze o hemodynamicky významnou nitrolební hypertenzi, mozek je perfundován alespoň během systolické fáze toku.
2. Reverberační bifázický vzorec
Při vyrovnání CPP a ICP můžeme detekovat první obraz odpovídající zástavě mozkové cirkulace – reverbační bifázický vzorec. Průtoková křivka má během systoly anterográdní tok s následně navazujícím retrográdním tokem v diastole. Během jednoho srdečního cyklu tak dochází k reverbaci (oscilaci) krevního sloupce. Pokud je plocha pod průtokovou křivkou anterográdní a retrográdní fáze stejná, pak je skutečný výsledný průtok (net flow) nulový a můžeme tento obraz považovat za zástavu mozkové cirkulace. Pro klinickou praxi lze pro potvrzení zástavy mozkové cirkulace použít následující dvě kritéria:
- anterográdní fáze na vrcholu systoly musí mít PSV nižší než 50 cm/s, přičemž rychlost antegrádního toku nepřesahuje čtyřnásobek rychlosti retrográdního toku;
- výsledná rychlost toku při odečtení hodnot retrográdní rychlosti v diastole od hodnot anterográdní rychlosti v systole nepřesahuje 10 cm/s.
3. Krátké systolické hroty
Třetí fází neurosonologického obrazu zástavy mozkové cirkulace jsou krátké systolické hroty (systolic spikes). Jejich podkladem je nejspíše pouhé přenesení vibrace toku z extrakraniálního řečiště a nemají již žádný hemodynamický význam s klinicky relevantním průtokem. Systolické hroty jsou oproti průtokové křivce při rezistentním toku (první fáze, bod 1) velmi krátkého trvání < 200 ms. Pro detekci systolických hrotů je v přístroji třeba nastavit filtry k eliminaci pohybových artefaktů cévní stěny na jejich minimální hodnotu.
4. Úplné vymizení detekovatelného průtoku
Finálním obrazem zástavy mozkové cirkulace při TCD i TCCS vyšetření je úplné vymizení jakéhokoliv detekovatelného toku. Nicméně vzhledem k možnosti špatného kostního okna, kdy zhruba u 5–10 % populace nelze detekovat dopplerometricky tok v mozkových tepnách přes nejčastěji používaná temporální okna, není možné první vyšetření s nulovým nálezem toku uznat jako validní stanovení zástavy mozkové cirkulace. Obraz úplného vymizení cirkulace lze uznat jako potvrzující pro smrt mozku pouze tehdy, když tomuto nálezu předcházelo v nedávné době (max. půl roku) jiné TCD nebo TCCS vyšetření, které prokázalo vyšetřitelnost pacienta a detekovalo spolehlivě toky z intrakraniálních tepen.
Obr. 1. Typické změny průtokových křivek v mozkových tepnách při nárůstu nitrolební hypertenze až po smrt mozku. Normální průtoková křivka při normálním nitrolebním tlaku (1a) s následným narůstáním pulzatilního a rezistenčního indexu při nárůstu nitrolebního tlaku (1b), postupným nulovým tokem v pozdní systole (1c) až krátkým retrográdním tokem (1d), končící vývojem průtokových vzorců, které odpovídají mozkové smrti – reverbačního bifázického toku (1e), krátkých systolických hrotů (1f) a vymizení detekovatelného průtoku (1g). Fig. 1. Typical flow curve changes in cerebral arteries following an increase in intracranial pressure and progression to brain death. Normal flow curve at normal intracranial pressure (1a) followed by rise in pulsatility and resistive index following an increase in intracranial pressure (1b), gradually reaching zero flow in late systole (1c) and short retrograde flow (1d), resulting in flow patterns that correspond to brain death – reverbarate biphasic flow (1e), short systolic peaks (1f) and loss of detectable flow (1g). 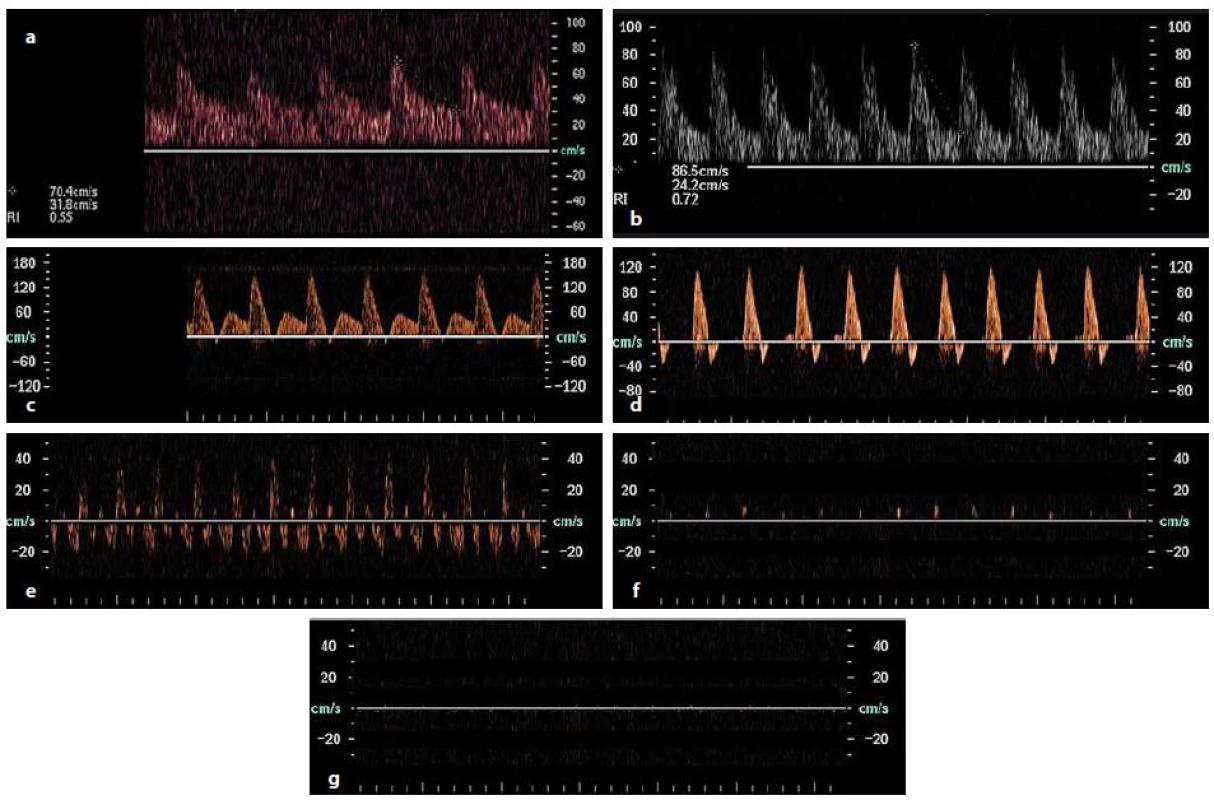
Zhodnocení TCD/TCCS v diagnóze zástavy mozkové cirkulace
Transkraniální sonografie je spolehlivá metodika při splnění všech nutných podmínek vyšetření, jak jsou uvedeny v metodice schválené Neurosonologickou komisí České neurologické společnosti ČLS JEP. Literárně dosud nebyl publikován žádný případ, kdy by pacient s přítomností bifázického reverbačního průtoku nebo systolických hrotů na TCD po dobu delší než 30 min neměl následně diagnostikovanou smrt mozku standardní metodikou panangiografií. Je nutno ale zdůraznit, že nezbynou součástí stanovení mozkové smrti je klinické vyšetření pacienta a transkraniální sonografie je jen velmi spolehlivá pomocná metodik určení zástavy mozkové cirkulace. Literárně udávaná senzitivita i specificita se pohybuje mezi 90 a 100 %. Jedinou možností pro falešně pozitivní výsledek je přítomnost kostního defektu lbi (např. dekompresní kraniektomie), proto by u těchto pacientů TCD nemělo být používáno. Další nevýhodou je pak existence části pacientů bez dostatečného temporálního kostního okna. U těchto pacientů lze použít TCD nebo TCCS jako doplňkovou monitorovací taktiku, pokud průtok v mozkových tepnách detekujeme alespoň dalšími možnými přístupy – subokcipitálně, transorbitálně nebo v extrakraniálním průběhu mozkových tepen. Naměřené hodnoty nám můžou být nápomocny v indikaci doby provedení dalších metodik k definitivnímu průkazu mozkové smrti – angiografie, SPECT (schéma 1). Hlavní výhoda neurosonografie je její dostupnost přímo u lůžka intenzivní péče, která prokazatelně vede ke klinicky významnému urychlení stanovení diagnózy mozkové smrti a přispívá tak k lepšímu stavu dárce orgánů.
Schéma 1. Možný algoritmus stanovení zástavy mozkové cirkulace. MCA – a. cerebri media, VA – a. vertebralis, BA – a. basilaris, ICA – a. carotis interna. 
Metodika stanovení smrti mozku pomocí transkraniální sonografie
Vyšetření se provádí transkraniálním dopplerovským nebo duplexním ultrazvukovým přístrojem s dedikovanou transkraniální sondou s nosnými frekvencemi 1–4 MHz. Při vyšetření se provádí zobrazení intrakraniálních struktur v B obraze a tepen v barevném nebo energetickém dopplerovském modu a průtokových křivek z těchto tepen v dopplerovském modu duplexní transkraniální sondou, alternativně stačí konvenční transkraniální dopplerometrie při dobré prostupnosti kostních oken a identifikaci všech vyšetřovaných tepen.
Základem stanovení smrti mozku pomocí transkraniální sonografie je vyšetření průtoku v intrakraniálních tepnách přes temporální okno, a to oboustranně (a. cerebri media, a. cerebri anterior a a. cerebri posterior, terminální segment a. carotis interna) a subokcipitálně přes foramen magnum (a. vertebralis, a. basilaris), případně oboustranně transorbitálně (karotický sifon a. carotis interna).
Vyšetření může provádět pouze lékař se specializovanou způsobilostí v oboru neurologie s certifikátem funkční odbornosti v neurosonologii České neurologické společnosti ČLS JEP. Vyšetření musí být provedeno při středním arteriálním tlaku (MAP) min. 60 mm Hg a současně systolickém arteriálním tlaku více než 90 mm Hg.
Průkaz mozkové smrti lze provést dvěma způsoby:
- Nález jednoho z typických obrazů svědčících pro smrt mozku:
- a) reverberační bifázický vzorec – alternující anterográdní tok na vrcholu systoly s průtokovou rychlostí nižší než 50 cm/s a následně retrográdní tok v diastole, přičemž rychlost anterográdního toku nepřesahuje čtyřnásobek rychlosti retrográdního toku nebo výsledná rychlost toku při odečtení hodnot retrográdní rychlosti v diastole od hodnot anterográdní rychlosti v systole nepřesahuje 10 cm/s. V diastole nesmí být přítomen anterográdní tok;
- b) krátké systolické hroty – krátký anterográdní tok typu systolického hrotu pouze v úvodu systoly s rychlostí maximálně do 50 cm/s a nulovým tokem po zbytek systoly a v diastole
- Úplné vymizení detekovatelného průtoku ve všech vyšetřovaných tepnách intrakraniálně u pacienta s předchozím transkraniálním sonografickým vyšetřením v posledním měsíci, kdy byl průtok detekován v a. cerebri media oboustranně, distálním úseku a. vertebralis a a. basilaris. Pokud nejsme schopni při prvním vyšetření detekovat tok v mozkových tepnách a pacient neměl předcházející transkraniální sonografické vyšetření, pak nelze pomocí transkraniální sonografie smrt mozku stanovit.
Pro potvrzení smrti mozku musí být typický obraz průtoku krve v tepně svědčící pro smrt mozku (viz bod 1) nebo úplně vymizelý tok v případě, že z této tepny byl sonograficky detekován tok v posledním měsíci (viz bod 2) současně přítomen v terminálním intrakraniálním úseku a. carotis interna oboustranně, na a. cerebri media oboustranně, v distálním úseku a. vertebralis oboustranně a na a. basilaris, a to souvisle po dobu min. 30 min. U nemocných se ztrátovým poraněním kalvy nebo po dekompresní kraniektomii může přetrvávat průtok v některých mozkových tepnách i v případě smrti mozku. V těchto případech nelze transkraniální sonografické vyšetření použít k průkazu smrti mozku [1–7].
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manu script met the ICMJE “uniform requirements” for biomedical papers.
prim. MUDr. Aleš Tomek, Ph.D., FESO
Neurologická klinika 2. LF UK a FN v Motole
V Úvalu 84
150 06 Praha
e-mail: ales.tomek@gmail.com
Přijato do tisku: 23. 6. 2016
Zdroje
1. Ducrocq X, Hassler W, Moritake K, et al. Consensus opinion on diagnosis of cerebral circulatory arrest using Doppler-sonography: Task Force Group on cerebral death of the Neurosonology Research Group of the World Federation of Neurology. J Neurol Sci 1998; 159 (2): 145–50.
2. Monteiro LM, Bollen CW, van Huffelen AC, et al. Transcranial Doppler ultrasonography to confirm brain death: a meta-analysis. Intensive Care Med 2006; 32 (12): 1937–44.
3. Petty GW, Mohr JP, Pedley TA, et al. The role of transcranial Doppler in confirming brain death: sensitivity, specificity, and suggestions for performance and interpretation. Neurology 1990; 40 (2): 300–3.
4. Orban JC, El-Mahjoub A, Rami L, et al. Transcranial Doppler shortens the time between clinical brain death and angiographic confirmation. Transplantation 2012; 94 (6): 585–8.
5. Školoudík D, Škoda O, Bar M eds. Neurosonologie. Praha: Galén 2003.
6. Tomek A, Šaňák D, Šrámek M, eds. Neurointenzivní péče, druhé přepracované a doplněné vydání. Praha: Mladá Fronta a. s. 2014.
7. Welschehold S, Boor S, Reuland K, et al. Technical aids in the diagnosis of brain death: a comparison of SEP, AEP, EEG, TCD and CT angiography. Dtsch Arztebl Int 2012; 109 (39): 624–30. doi: 10.3238/arztebl.2012.0 624.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek Rasmussenova encefalitídaČlánek Detekce pravolevých zkratů u mladých pacientů po ischemické cévní mozkové příhodě – pilotní studieČlánek Komentář k článku Vaško et alNeurofyziologická vyšetření u traumatických lézí brachiálního plexuČlánek Komentář k článku Pavlík et alBezpečnost karotického stentingu – srovnání protekčních systémůČlánek Webové okénko
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2016 Číslo 5- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Rasmussenova encefalitída
- Jsou nemotorické projevy Parkinsonovy nemoci indikací k léčbě pomocí hluboké mozkové stimulace subthalamických jader?
- Jsou nemotorické projevy Parkinsonovy nemoci indikací k léčbě pomocí hluboké mozkové stimulace subthalamických jader?
-
Komentář ke kontroverzím
Hluboká mozková stimulace u Parkinsonovy nemoci – revize indikačních kritérií? - Léky navozená spánková endoskopie – cesta k lepším chirurgickým výsledkům při léčbě syndromu obstrukční spánkové apnoe
- Současná kortikoterapie u nádorů mozku
- Individualizovaný přístup k léčbě roztroušené sklerózy
- Aktuální pohled na management nízkostupňových gliových nádorů centrálního nervového systému
- Detekce pravolevých zkratů u mladých pacientů po ischemické cévní mozkové příhodě – pilotní studie
- Myxovirus resistance protein A v terapii interferony-β u pacientů s roztroušenou sklerózou a algoritmus sledování účinnosti léčby
- Myasténia gravis asociovaná s tymómom – súbor pacientov v Slovenskej republike (1978–2015)
- Bezpečnost karotického stentingu – srovnání protekčních systémů
-
Komentář k článku Pavlík et al
Bezpečnost karotického stentingu – srovnání protekčních systémů - Průkaz boreliové DNA u pacientů s neuroboreliózou
- Vztah likvorových hladin IL-6 ke změnám parciálního tlaku kyslíku v mozku a k rozvoji vazospazmů u pacientů po subarachnoidálním krvácení z ruptury aneuryzmatu mozkové tepny
- Stereotaktické biopsie mozkových patologií systémem Varioguide – zkušenosti ze 101 výkonů
- Myasthenia Gravis Composite – validace české verze
- Pilotní studie využití tenzometrické plošiny v domácí terapii poruch rovnováhy
- Neurofyziologická vyšetření u traumatických lézí brachiálního plexu
-
Komentář k článku Vaško et al
Neurofyziologická vyšetření u traumatických lézí brachiálního plexu - Paroxyzmálna kinezigénna dystónia ako primomanifestácia roztrúsenej sklerózy – kazuistika
- Idiopatická hypertrofická kraniální pachymeningitida – dvě kazuistiky
- Metodika stanovení smrti mozku pomocí transkraniální sonografie vypracovaná Neurosonologickou komisí a Cerebrovaskulární sekcí České neurologické společnosti ČLS JEP
- Webové okénko
-
Analýza dat v neurologii
LIX. Koncept atributivního rizika v analýze populačních studií – VI. Kauzalita vztahů
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Současná kortikoterapie u nádorů mozku
- Rasmussenova encefalitída
- Neurofyziologická vyšetření u traumatických lézí brachiálního plexu
- Průkaz boreliové DNA u pacientů s neuroboreliózou
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



