-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Žilní trombóza jako komplikace ventrikuloatriálního shuntu – kazuistika
Venous Thrombosis as a Complication of Ventriculoatrial Shunt – a Case Report
Thromboembolic disease is one of possible complications of ventriculoatrial shunt. Our case report describes a 20-year-old patient who was prenatally diagnosed with obstructive hydrocephalus and was postnatally treated with a ventriculoperitoneal shunt and, subsequently, because of cerebrospinal fluid malabsorption in the peritoneal cavity, with ventriculoatrial shunt. Two years after the surgery, the patient was admitted with recurrent symptoms of dyspnoea, morning oedema of the face and neck and two-day history of vertigo with feeling of pressure inside her head. Venous ultrasonography revealed thrombus in the left internal jugular vein and around the atrial end of the shunt. Anticoagulation therapy using subcutaneous application of low-molecular-weight heparin enoxaparin was started. Ventriculoatrial shunt was removed and replaced with ventriculoperitoneal shunt. Eventually, three of four closed veins were recanalized. After one year of thrombosis treatment, the patient is without any significant subjective or objective problems and she is treated with warfarin.
Key words:
thromboembolic disease – venous thrombosis – ventriculoatrial shunt – hydrocephalus – anticoagulation therapy
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Autoři: L. Jurák 1; P. Buchvald 1; V. Beneš lll 1; D. Oršulík 2; P. Suchomel 1
Působiště autorů: Krajská nemocnice Liberec, a. s. Neurochirurgické oddělení 1; Krajská nemocnice Liberec, a. s. Radiologické oddělení 2
Vyšlo v časopise: Cesk Slov Neurol N 2015; 78/111(4): 477-481
Kategorie: Kazuistika
Souhrn
Trombembolická nemoc je jedna z možných komplikací ventrikuloatriálního shuntu. Námi popisovaná kazuistika se týká 20leté pacientky s prenatálně diagnostikovaným obstrukčním hydrocefalem, pro který jí byl postnatálně zaveden nejprve ventrikuloperitoneální a později pro poruchu resorpce moku v peritoneální dutině ventrikuloatriální shunt. Dva roky po jeho zavedení byla pacientka přijata pro opakované stavy dušnosti, ranní otoky obličeje a krku a dva dny trvající vertigo s pocitem tlaku v hlavě. Na ultrasonografii žil byl nalezen trombus v oblasti levé vnitřní jugulární žíly a okolo atriálního konce zavedeného zkratového systému. Byla započata antikoagulační terapie v podobě subkutánně aplikovaného nízkomolekulárního heparinu enoxaparinu. Ventrikuloatriální shunt byl později extrahován a nahrazen opět shuntem ventrikuloperitoneálním. Finálně došlo k rekanalizaci tří ze čtyř uzavřených žil. Po jednom roce léčby trombózy je pacientka bez zásadních subjektivních i objektivních potíží a medikuje warfarin.
Klíčová slova:
trombembolická nemoc – žilní trombóza – ventrikuloatriální shunt – hydrocefalus – antikoagulační terapieÚvod
Použití ventrikuloatriálního shuntu (VAS) bylo poprvé popsáno v 50. letech 20. století [1,2]. Záhy se tato technika stala metodou volby v léčbě obstrukčního hydrocefalu. Přestože došlo ke značné redukci mortality na hydrocefalus, bylo nutné řešit tři hlavní komplikace související se zavedeným zkratem: jeho malfunkci, infekci či trombembolickou nemoc (TEN). K trombembolickým komplikacím dochází nejčastěji brzy po zavedení shuntu. Klinicky se manifestují pouze u zlomku procenta pacientů, přestože při pitvách bývají nalezeny známky TEN u více než poloviny pacientů s VAS [3].
Předkládáme kazuistiku pacientky s VAS zavedeným pro obstrukční hydrocefalus při atrezii akveduktu, komplikovaným vznikem trombózy při atriálním konci shuntu. Dále pak uvádíme základní fakta o VAS a trombembolické nemoci z dostupných literárních zdrojů.
Kazuistika
V současné době již 20letá pacientka měla prostřednictvím ultrasonografie (USG) prenatálně diagnostikován obstrukční hydrocefalus pro atrezii mokovodu. Desátý den po narození jí byl zaveden ventrikuloperitoneální shunt (VPS) s ventilem Codman Hakim o pevně nastaveném otevíracím tlaku 67 mm vodního sloupce. Z dlouhodobého hlediska byla pacientka stran hydrocefalu dobře kompenzována, absolvovala s velmi dobrým prospěchem základní školu a pokračovala dále ve studiu na gymnáziu. Během života podstoupila několik nezbytných operačních revizí zkratového systému z důvodu rozpojení systému, malfunkce ventilu či nutnosti prodloužení peritoneálního konce katétru vzhledem k tělesnému růstu. Infekční komplikace se po celou dobu zavedení shuntu nevyskytly. Ve věku 17 let byl VPS pro opakovanou poruchu resorpce mozkomíšního moku v septované peritoneální dutině (PD) převeden na VAS, přičemž byla také provedena výměna původního neřiditelného ventilu za programovatelný ventil Sophysa s otevíracím tlakem 110 mm vodního sloupce. O dva roky později byla pacientka opět přijata na naše oddělení pro opakované stavy dušnosti, ranní otoky obličeje a krku a dva dny trvající vertigo s pocitem tlaku v hlavě. Na výpočetní tomografii (CT) byl patrný tříkomorový hydrocefalus, bez známek periventrikulárního transependymálního přestupu moku (obr. 1A). CT angiografie (CTAg) vyloučila plicní embolii, nicméně odhalila trombózu levé brachiocefalické žíly pokračující až po ústí horní duté žíly (HDŽ) do pravé síně srdeční s četnými žilními kolaterálami v mediastinu, pravé hrudní stěně a paravertebrálně (obr. 2A). Nebyly patrné rentgenové známky plicní hypertenze. Transtorakální echokardiografie (TTE) nezaznamenala žádnou patologii, pouze potvrdila polohu distálního konce VAS v pravé síni. Na USG žil byl nalezen trombus v oblasti levé vnitřní jugulární žíly (VJŽ) pokračující kaudálně do HDŽ (obr. 3A,B). Pacientka byla subfebrilní, v krevním obraze bylo přítomno 11,3 × 109/ l krve leukocytů a 319 × 109/ l krve trombocytů. Aktivovaný parciální tromboplastinový čas (APTT) byl 29,4 s a mezinárodní normalizovaný poměr (International Normalized Ratio; INR) byl 1,0. C‑reaktivní protein (CRP) měl hodnotu 51,4 mg/ l. Nebyl prokázán žádný trombofilní stav. Pacientka byla nekuřačka a rodinná anamnéza, co se TEN týče, byla také bez pozoruhodností. Pacientka užívala hormonální antikoncepci (HAK), kterou vysadila 10 dní před započetím hospitalizace na našem oddělení. Po konzultaci s hematologem bylo rozhodnuto o nasazení antikoagulační terapie v podobě subkutánně aplikovaného nízkomolekulárního heparinu enoxaparinu. Vzhledem k pacientčině hmotnosti (54 kg) byla zvolena dávka enoxaparinu 0,6 ml po 12 hod při pravidelných kontrolách jeho efektivity pomocí vyšetření hladiny anti‑Xa. Cílové terapeutické rozmezí anti‑Xa bylo 1,0 – 1,3. Dále bylo hematologem doporučeno empirické nasazení antibiotika amoxicilinu s kyselinou klavulanovou jako prevence infikování diagnostikovaného trombu. I přes tuto léčbu došlo po 14 dnech k markantnímu vzestupu hodnoty D‑dimerů (větší jak 6,4 mg/ l). Dle CTAg byla nově prokázána trombóza i v pravé VJŽ a brachiocefalické žíle zasahující až do HDŽ a k soutoku s pravou podklíčkovou žílou (obr. 2B). Dále byla popsána parciální trombóza levé brachiocefalické žíly. Levá VJŽ a podklíčková žíla byly průchodné. Dle hodnot anti‑Xa (1,102) byla terapie enoxaparinem dostačující, a proto byla ponechána beze změny. Po třech týdnech hospitalizace došlo dle USG k parciální regresi trombózy v pravé VJŽ. Po jednom měsíci hospitalizace byla pacientka v rámci antikoagulační terapie postupně převedena z enoxaparinu na perorálně podávaného kumarinového antagonistu vitaminu K warfarinu v dávce 5 mg jedenkrát denně s cílem dosáhnout hodnoty INR 2–3. Po pěti týdnech hospitalizace bylo dosaženo INR 2,5. Po šesti týdnech hospitalizace bylo dle USG přítomno zprůchodnění pravé podklíčkové žíly. Nicméně na CT mozku došlo k progresi velikosti hydrocefalu (obr. 1B) s odstupem následovanou zvýšením intenzity bolestí hlavy a zvracením. Snížení otevíracího tlaku ventilu na 30 mm vodního sloupce bylo bez efektu. Pro podezření na malfunkci shuntu při uzávěru atriálního katétru trombem jsme se rozhodli pro revizi zkratového systému za účelem konverze VAS na VPS. Pacientka byla převedena z warfarinu zpět na enoxaparin a celkově po sedmi týdnech hospitalizace podstoupila operaci, při které byla extrahována atriální část VAS s trombem v distálním lumen katétru a na stávající funkční ventil s otevíracím tlakem navýšeným na 110 mm vodního sloupce byl napojen nový katétr inzerovaný do PD pod laparoskopickou kontrolou, vzhledem ke dříve zjištěné poruše vstřebávání mozkomíšního moku při existenci srůstů v PD. Srůsty byly potvrzeny v oblasti kolem pupku a pro peritoneální katétr byla nalezena volná část PD směřující z levého hypochondria až do malé pánve. Po operaci došlo postupně k regresi potíží. Po dvou měsících hospitalizace byla na USG patrná přetrvávající parciální trombóza pravé VJŽ. Na CT mozku byl viditelný kolaps komorového systému charakteru slit ventricles a vznik chronického subdurálního hematomu (CHSDH) frontotemporoparietálně (FTP) vpravo (obr. 4A). Jelikož tento nález byl zcela bez neurologické symptomatologie, zvolili jsme konzervativní postup a pacientka byla po devíti týdnech hospitalizace propuštěna s pokračující aplikací enoxaparinu 0,6 ml po 12 hod. Výstupní CRP bylo 5,4 mg/ l a anti‑Xa 1,24. Po jednom měsíci nicméně došlo k rozvoji klinických symptomů ze zmíněného CHSDH FTP vpravo. Navýšení otevíracího tlaku ve ventilu na 150 mm vodního sloupce bylo bez klinické odezvy, a proto bylo provedeno odstranění hematomu z trepanace, po kterém došlo k regresi pacientčiných potíží. V následujících měsících byla antikoagulační terapie pomocí enoxaparinu postupně upravena na dávku 0,4 ml každých 12 hod. Na posledním kontrolním USG, osm měsíců po vzniku TEN, byl popsán stacionární nález trombózy pravé VJŽ a volně průchodné levé VJŽ a obou podklíčkových žil (obr. 5). Poslední kontrolní CT mozku, devět měsíců po vzniku TEN, nevykazovalo přítomnost hydrocefalu ani významného CHSDH (obr. 4B).
Obr. 1. Výpočetní tomografie mozku, transverzální projekce. 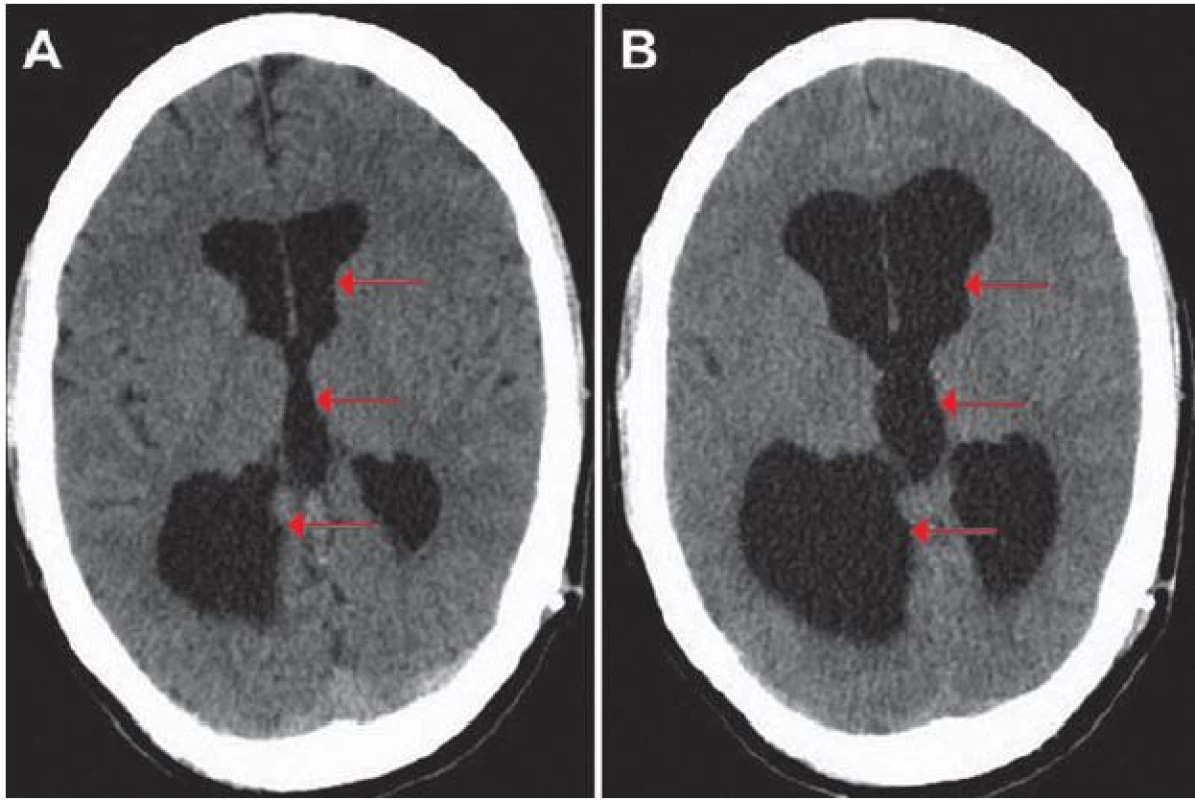
Obr. 1A) Tříkomorový hydrocefalus (červené šipky). Obr. 1B) Progrese velikosti hydrocefalu (červené šipky). Obr. 2. Výpočetní tomografie angiografie, koronární projekce. 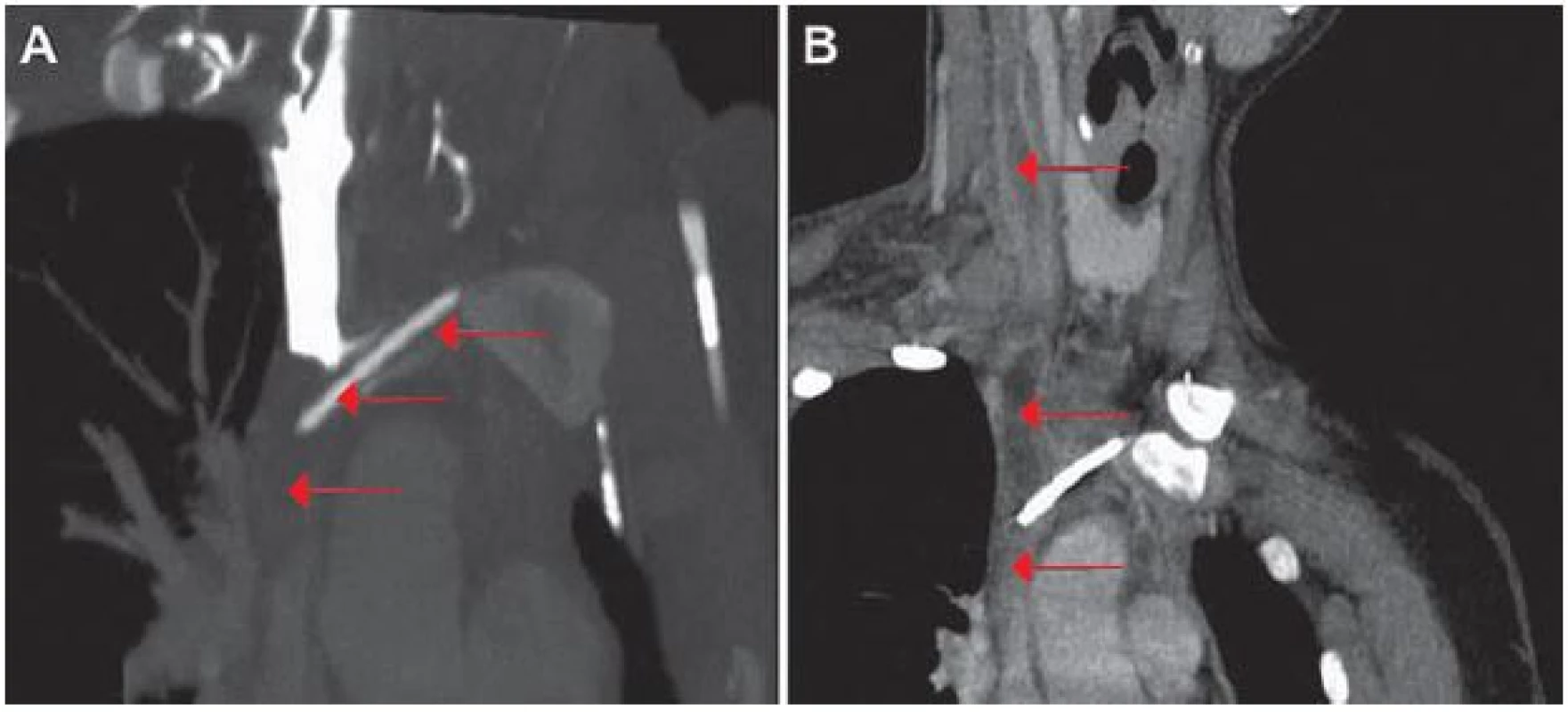
Obr. 2A) Trombóza brachiocefalické žíly vlevo s atriálním katétrem pokračující až po ústí HDŽ do pravé síně srdeční (červené šipky). Obr. 2B) Trombóza pravé VJŽ a brachiocefalické žíly zasahující až do HDŽ (červené šipky). Obr. 3. Ultrasonografie, příčná projekce. 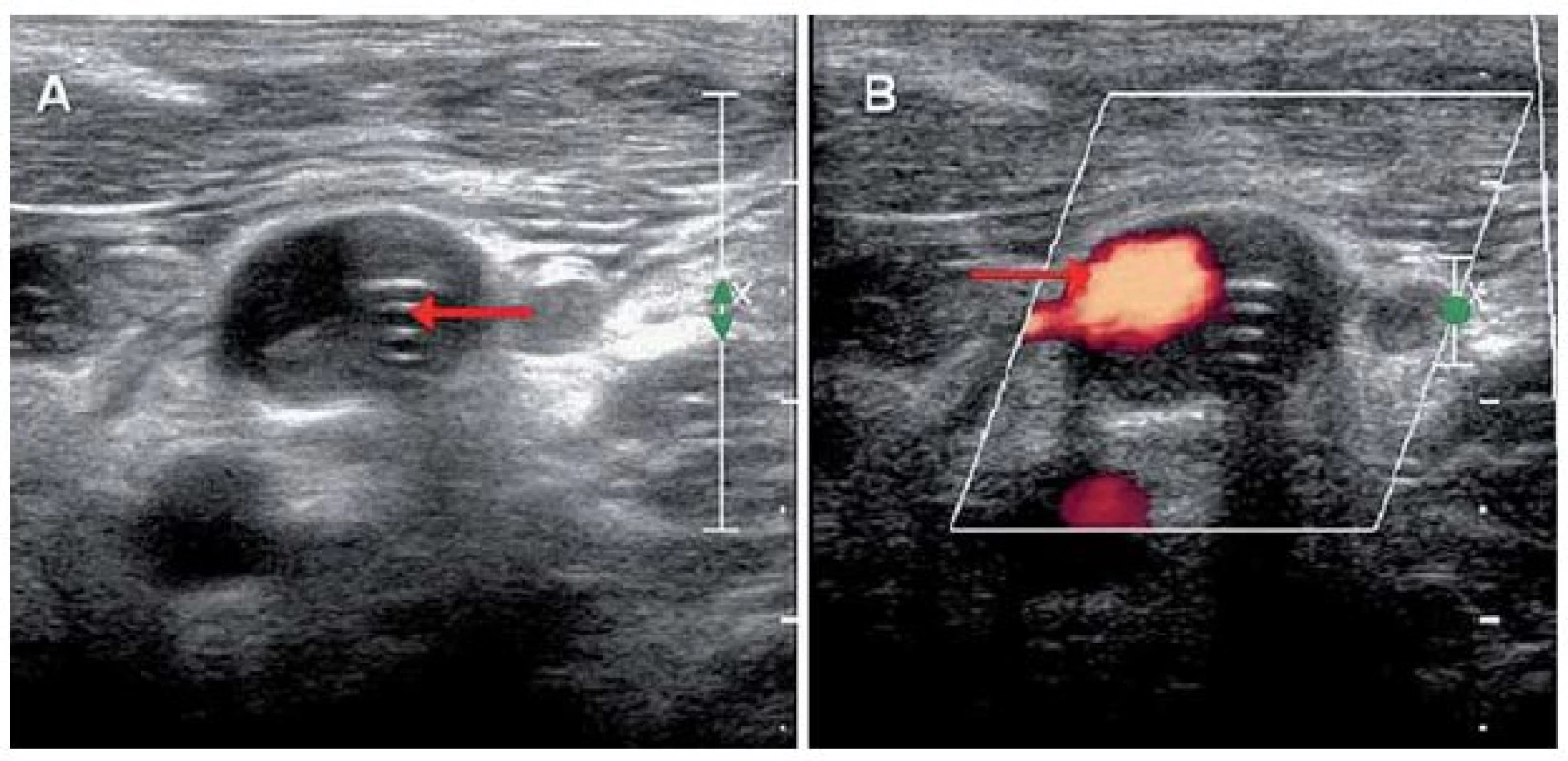
Obr. 3A) Trombóza kolem atriálního katétru v oblasti levé VJŽ (červená šipka). Obr. 3B) Volně průchodná část levé VJŽ (červená výplň označená červenou šipkou). Obr. 4. Výpočetní tomografie mozku, transverzální projekce. 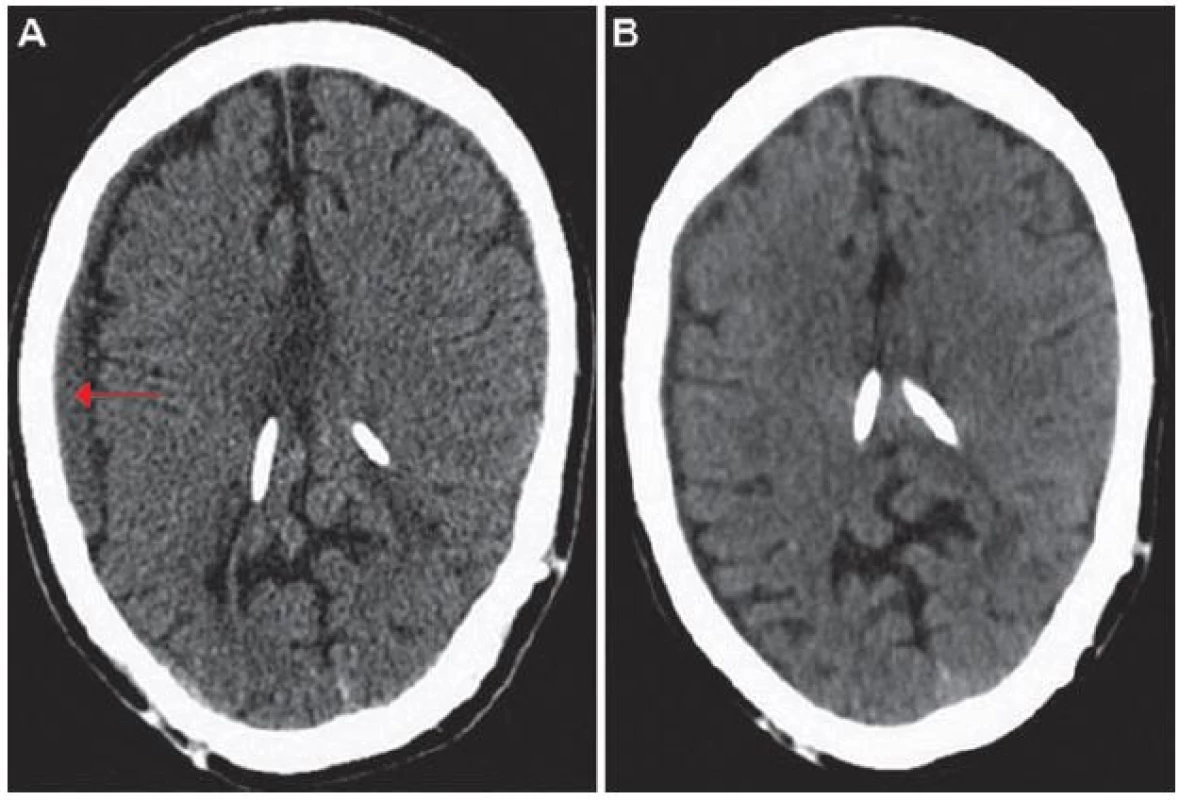
Obr. 4A) Subdurální hematom frontotemporoparietálně vpravo (červená šipka). Obr. 4B) Hydrocefalus ani významný subdurální hematom nejsou patrné. Obr. 5. Ultrasonografie, podélná projekce. 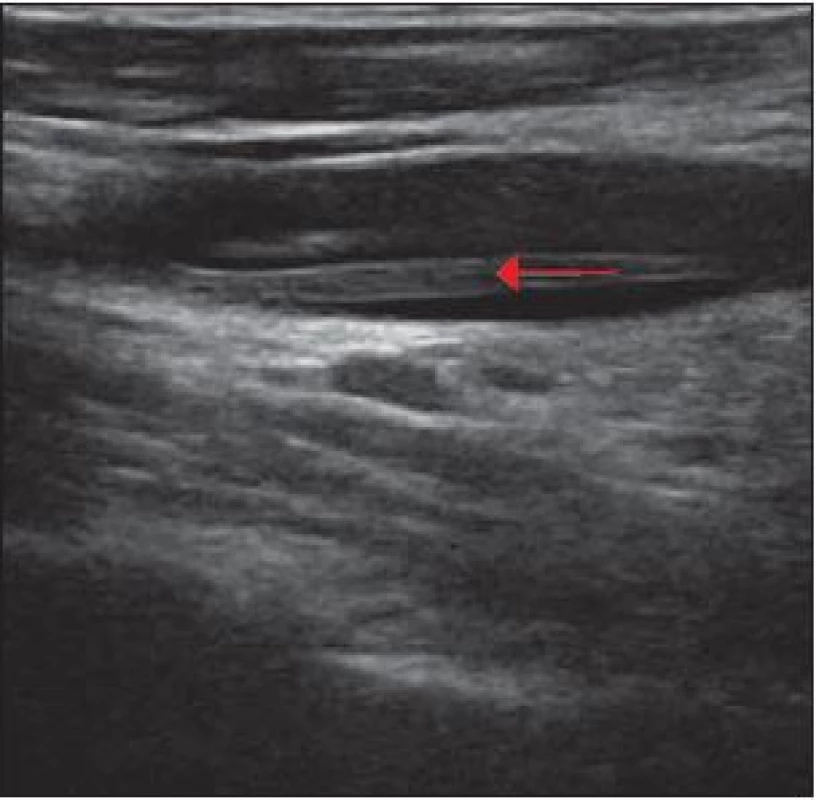
Průchodná levá VJŽ s pruhovitým reziduem trombózy v luminu (červená šipka). V současné době, tj. po jednom roce léčby, je pacientka bez zásadních subjektivních i objektivních potíží. Její antikoagulační terapie enoxaparinem byla ukončena a pacientka opět užívá warfarin.
Diskuze
V české literatuře je publikováno několik prací popisujících hydrocefalus a jeho podtypy, jejich diagnostiku a léčbu. Nicméně pouze Lipina et al a Vybíhal uvádějí možné komplikace u pacientů se zavedeným VAS [4,5].
Jednou z hlavních komplikací VAS je trombembolická nemoc. Zahrnuje trombózu HDŽ nebo pravých srdečních oddílů a plicní embolii, případně komplikovanou rozvojem chronické plicní hypertenze [6]. O příčinách vzniku trombu existuje několik hypotéz. Důvodem může být chronická infekce shuntu, kdy bakterie přitahují a aktivují komplement a následně i koagulační faktory [7]. Příčinou může být také přesun mozkového tromboplastinu z mozkomíšního moku do krevního oběhu, což má za následek aktivaci koagulační kaskády [8]. Katétr může poškodit endotel cév s aktivací reparačních mechanizmů, stejně tak se katétr samotný může chovat jako cizí těleso alterující tok krve nebo umožňující vytvoření fibrózy a následné usazování trombotických krevních komponent s formací trombu [9].
Klinické příznaky pacienta s VAS se při TEN odvíjejí od lokalizace trombu – zda se nachází v přívodných žilách do HDŽ, samotné HDŽ (syndrom horní duté žíly), v srdci či v plicní tepně charakteru plicní embolie. V převážné většině případů bývají přítomny symptomy jako otok obličeje, krku a horních končetin, dušnost, kašel, cyanóza, bolesti hlavy nebo na hrudi [7]. Některé ze zmíněných příznaků se vyskytly i u naší pacientky. Jako extrémně vzácná trombembolická komplikace u pacienta s VAS byla publikována trombóza koronárního sinu vedoucí až k infarktu myokardu [10]. TEN může zapříčinit vznik i dalších komplikací, jak popsali Parizek et al [11]. U pacienta s VAS byla diagnostikována trombóza pravé VJŽ, obou brachiocefalických žil a HDŽ. V této trombóze uložený shunt se stal více rigidním a postupně došlo k jeho proležení skrze žilní stěnu až do plicního bronchu se vznikem katetrobronchiální píštěle. Hlavními symptomy byl otok krku a pravé supraklavikulární oblasti, pocit slanosti v ústech při kašli, paréza XII. hlavového nervu a bolesti páteře [11].
U každého pacienta s VAS je při zhoršení jeho stavu indikováno jako první vyšetření CT mozku k vyloučení akutní dekompenzace hydrocefalu, pro který byl primárně shunt zaveden. Při podezření na TEN je vhodné natočení elektrokardiogramu (EKG), provedení rentgenového (RTG) vyšetření srdce a plic, USG žil, CTAg plic a TTE. Z laboratorních výsledků by měl být vyšetřen krevní obraz, CRP a koagulační parametry včetně D‑dimerů [12,13]. Zmíněná vyšetření naše pacientka podstoupila, a to umožnilo jasně a rychle stanovit diagnózu a dle doporučení hematologů nasadit léčbu.
Konzervativní léčba trombózy komplikující VAS vykazovala do poloviny 90. let 20. století velkou míru neúspěchů [9]. Metodou volby bylo chirurgické odstranění trombu, nicméně úmrtnost dosahovala 21 – 67 % [7]. V dnešní době platí, že prosté odstranění atriálního konce VAS, na kterém se nachází trombus, je v primární fázi onemocnění kontraindikováno, jelikož by mohlo dojít k uvolnění trombu a následné embolizaci [7]. Základem léčby trombózy komplikující VAS je tříměsíční antikoagulační terapie, po které následuje buď odstranění katétru (pokud to stav pacienta dovolí), nebo pokračování v antikoagulační léčbě. Z léků je používán heparin, respektive nízkomolekulární heparin enoxaparin a kumarinový antagonista vitaminu K – warfarin [14]. Uvedené doporučení je platné pro děti i dospělé, jen dávka antikoagulačního léku se upraví podle hmotnosti pacienta. Dle tohoto schématu jsme postupovali i u naší pacientky. K odstranění katétru jsme ale přistoupili dříve než po třech měsících antikoagulační terapie vzhledem ke zhoršení příznaků nitrolební hypertenze při rozvoji hydrocefalu způsobeném uzávěrem atriálního konce katétru trombem. Existuje i možnost léčby trombolýzou s využitím streptokinázy, urokinázy a rekombinantního tkáňového aktivátoru plazminogenu (alteplázy) [14]. Tento terapeutický postup má ovšem i svá rizika, jako je fragmentace a další embolizace uvolněných částí trombů [15] nebo vznik intrakraniální hemoragie [16]. Jinou léčebnou modalitou je endovaskulární intervence v podobě aspirační trombektomie [17] nebo odstranění trombu s využitím košíku [18]. Vzhledem k tomu, že u naší pacientky byl do trombu zavzat atriální katétr, bylo endovaskulární řešení obtížné a rizikové, a proto jej intervenční radiologové nedoporučili.
Neexistují žádná standardní doporučení stran pátrání po rizikových faktorech nebo podporující nasazení profylaktické antikoagulační léčby u pacientů s VAS [7]. Někteří autoři doporučují zavedení pravidelných klinických kontrol s RTG vyšetřením srdce a plic, EKG a TTE [19]. Jelikož je u pacientů s trombofilií výrazně vyšší riziko trombembolických komplikací, navrhli někteří autoři provést vyšetření trombofilních stavů před zavedením VAS. U naší pacientky nebyl prokázán žádný trombofilní stav. Ženy by měly být upozorněny na rizika spjatá s užíváním HAK [19]. Naše pacientka i přes poučení HAK nevysadila. Samozřejmostí by mělo být přerušení kuřáctví, což se ovšem naší pacientky netýkalo. Při pozitivní rodinné anamnéze TEN (naše pacientka měla tuto anamnézu negativní) by měli být pacienti s VAS sledováni častěji s pravidelně prováděnými krevními odběry.
Vzhledem k vysokému riziku TEN u pacientů s VAS je doporučeno zvolit tento typ zkratu pouze u pacientů, u kterých z objektivních důvodů není možné zavést VPS [13].
Někteří autoři doporučují při odhalení trombózy vzniklé v souvislosti s VAS profylakticky nasadit antibiotika, aby bylo zabráněno osídlení trombu nežádoucími patogeny, a tím se předešlo případnému rozvoji infekčních komplikací, jako jsou glomerulonefritida, endokarditida, sepse, meningitida či ventrikulitida. Stejný postup jsme zvolili i my u naší pacientky. Antibiotika ale mohou být nasazena i z důvodu již přítomné manifestní nebo okultní bakteriemie [12,13].
V průběhu léčby pacientky jsme opakovaně zvažovali možnost provedení ventrikulostomie třetí komory endoskopickou technikou, která by dnes měla být oproti minulosti považována za metodu volby v léčbě obstrukčního hydrocefalu. Nakonec jsme k tomuto řešení nepřistoupili ze dvou důvodů. Prvním důvodem byla velmi dobrá dlouhodobá kompenzace pacientky prostřednictvím zkratového systému a navíc sama pacientka toto řešení i přes vysvětlení všech náležitostí trvale upřednostňovala. Vzhledem k tomuto názoru jsme nepovažovali za nezbytné provedení magnetické rezonance mozku, jelikož její výsledek by nikterak neovlivnil zvolený způsob terapie. Druhým důvodem neprovedení III. ventrikulostomie byla naše dosavadní pozitivní zkušenost s dlouhodobě zavedenými nekomplikovanými VAS u několika pacientů, u kterých byla indikována konverze z VPS pro selhání resorpce mozkomíšního moku v PD.
Závěr
Trombembolická nemoc je závažná komplikace u pacientů se zavedeným VAS. Pacienty s adekvátními klinickými příznaky je nezbytné ihned pečlivě vyšetřit, protože případná nediagnostikovaná, a tudíž neléčená žilní trombóza, trombus v srdci či plicní embolie může vést k významnému poškození zdraví či dokonce ohrožení pacienta na životě. Přednost v léčbě obstrukčního hydrocefalu by dnes měla být jednoznačně na straně endoskopicky provedené ventrikulostomie třetí komory. Pokud ovšem toto řešení není z různých důvodů možné, měl by být upřednostněn zkrat ventrikuloperitoneální před ventrikuloatriálním.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Přijato k recenzi: 13. 2. 2015
Přijato do tisku: 4. 5. 2015
MUDr. Lubomír Jurák
Neurochirurgické oddělení
Krajská nemocnice Liberec, a.s.
Husova 10
460 63 Liberec
e-mail: lubomir.jurak@nemlib.cz
Zdroje
1. Nulsen FE, Spitz EB. Treatment of hydrocephalus by direct shunt from ventricle to jugular vein. Surg Forum 1951 : 399 – 403.
2. Pudenz RH, Russell FE, Hurd AH, Shelden CH. Ventriculo ‑ auriculostomy; a technique for shunting cerebrospinal fluid into the right auricle; preliminary report. J Neurosurg 1957; 14(2): 171 – 179.
3. Drucker MH, Vanek VW, Franco AA, Hanson M, Woods L.Thromboembolic complications of ventriculoatrial shunts. Surg Neurol 1984; 22(5): 444 – 448.
4. Lipina R, Paleček T. Chirurgické řešení hydrocefalu v dětském věku. Pediatr Prax 2004; 3 : 133 – 136.
5. Vybíhal V. Chirurgická léčba hydrocefalu. Cesk Slov Neurol N 2014; 77/ 110(1): 7 – 22.
6. Tsingoglou S, Forrest DM. Complications from Holter ventriculo ‑ atrial shunts. Br J Surg 1971; 58(5): 372 – 377.
7. Wilkinson N, Sood S, Ham SD, Gilmer ‑ Hill H, Fleming P, Rajpurkar M. Thrombosis associated with ventriculoatrial shunts. J Neurosurg Pediatr 2008; 2(4): 286 – 291. doi: 10.3171/ PED.2008.2.10.286.
8. Favara BE, Paul RN. Thromboembolism and cor pulmonale complicating ventriculovenous shunt. JAMA 1967; 199(9): 668 – 671.
9. Ladouceur D, Giroux M. Echocardiographic detection of intracardiac thrombi complicating ventriculo ‑ atrial shunt. Report of two cases. Pediatr Neurosurg 1994; 20(1): 68 – 72.
10. Wells CA, Senior AJ. Coronary sinus thrombosis and myocardial infarction secondary to ventriculoatrial shunt insertion. J Pediatr Surg 1990; 25(12): 1214 – 1215.
11. Parizek J, Nytra T, Zemankova M, Eliás P, Sercl M, Nĕmecková J et al. Catheterobronchial fistula due to vena cava superior thrombosis as a late complication of ventriculoatrial shunt. Childs Nerv Syst 1994; 10(7): 468 – 471.
12. Tonn P, Gilsbach JM, Kreitschmann‑Andermahr I, Franke A, Blindt R. A rare but life ‑ threatening complication of ventriculo ‑ atrial shunt. Acta Neurochir (Wien) 2005; 147(12): 1303 – 1304.
13. Yurtseven T, Ersahin Y, Kitis O, Mutluer S. Thrombosis and thrombophilebitis of the internal jugular vein as a very rare complication of the ventriculoatrial shunt. Clin Neurol Neurosurg 2005; 107(2): 144 – 146.
14. Monagle P, Chan A, Massicotte P, Chalmers E, Michelson AD. Antithrombotic therapy in children: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest 2004; 126 (Suppl 3): 645S – 687S.
15. Starkey IR, de Bono DP. Echocardiographic identification of right ‑ sided cardiac intracavitary thromboembolus in massive pulmonary embolism. Circulation 1982; 66(6): 1322 – 1325.
16. Konstantinides S, Geibel A, Olschewski M, Heinrich F, Grosser K, Rauber K et al. Association between thrombolytic treatment and the prognosis of hemodynamically stable patients with major pulmonary embolism: results of a multicenter registry. Circulation 1997; 96(3): 882 – 888.
17. Dudiy Y, Kronzon I, Cohen HA, Ruiz CE. Vacuum thrombectomy of large right atrial thrombus. Catheter Cardiovasc Interv 2012; 79(2): 344 – 347. doi: 10.1002/ ccd.23190.
18. Mukharji J, Peterson JE. Percutaneous removal of a large mobile right atrial thrombus using a basket retrieval device. Catheter Cardiovasc Interv 2000; 51(4): 479 – 482.
19. Milton CA, Sanders P, Steele PM. Late cardiopulmonary complication of ventriculo ‑ atrial shunt. Lancet 2001; 358(9293): 1608.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek Projekt ncRNAPainČlánek Webové okénko
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2015 Číslo 4- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Experimentální léčba poranění míchy
- Význam magnetické rezonance v diagnostice epilepsie
- Možnosti sledování a hodnocení kvality života u dětí a dospívajících s epilepsií ve světě a v České republice
- Prionový protein, jeho úloha v buněčné proliferaci, diferenciaci a vývoji nervové soustavy
- Předpověď úspěšnosti a selhání endoskopické ventrikulocisternostomie III. komory
- Změny efektivní konektivity po facilitační fyzioterapii u roztroušené sklerózy mozkomíšní
- Projekt ncRNAPain
- Snížení rizika vzniku mozkového infarktu v průběhu kardiochirurgické operace pomocí sonolýzy – pilotní výsledky
- Zachování sluchu při mikrochirurgické léčbě vestibulárního schwannomu
- Validace české verze komplexního protokolu kvantitativního testování senzitivity
- Neurologické syndromy sdružené s protilátkami proti membránovým a synaptickým antigenům
- Léčba pudendální neuralgie – klinické zkušenosti po pěti letech
- Syndrom Freyové (aurikulotemporální syndrom) po parotidektomii a jeho prevence
- Léčba foraminálního výhřezu meziobratlové ploténky u istmické spondylolistézy technikou TLIF
- Úspěšná léčba anti‑MAG neuropatie asociované s monoklonální gamapatií nejistého významu kombinací rituximabu s dexametazonem – kazuistika
- Žilní trombóza jako komplikace ventrikuloatriálního shuntu – kazuistika
- Spinocerebelární ataxie typu 6 – kazuistika
- Diastematomyelie u dospělých – kazuistika
- Webové okénko
-
Analýza dat v neurologii
LII. Odhad poměru šancí u složitějších tabulek četností
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Léčba pudendální neuralgie – klinické zkušenosti po pěti letech
- Význam magnetické rezonance v diagnostice epilepsie
- Experimentální léčba poranění míchy
- Léčba foraminálního výhřezu meziobratlové ploténky u istmické spondylolistézy technikou TLIF
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



