-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Díl VII. – Časové trendy v objemu a zastoupení různých typů hospitalizací pacientů s IBD
Autoři: Dušek L. 1,2; O. Májek 1,2
; Jarkovský J. 1,2; Benešová K. 1,2; O. Ngo 2
; Mužík J. 2; Kubát J. 1; Blaha M. 1; Hejduk K. 2; Lukáš M. 3
Působiště autorů: Ústav zdravotnických informací a statistiky ČR, Praha 1; Institut biostatistiky a analýz, LF MU, Brno 2; Klinické a výzkumné centrum pro střevní záněty, ISCARE a. s. a 1. LF UK, Praha, Úvod 3
Vyšlo v časopise: Gastroent Hepatol 2020; 74(1): 68-75
Kategorie: Gastroenterologie a hepatologie v referenčních statistikách: původní práce
doi: https://doi.org/10.14735/amgh202068Úvod
Předchozí díly našeho seriálu přinesly souhrnnou analýzu epidemiologických charakteristik idiopatických střevních zánětů (IBD – inflammatory bowel disease) v české populaci. Většina zdokumentovaných časových trendů incidence a prevalence těchto onemocnění do určité míry zvyšuje tlak na konzumaci zdravotních služeb. Zmiňme zejména konzistentně narůstající počet pacientů žijících s historií daného onemocnění (celková prevalence roste ročně o cca 8–9 %) a také rostoucí počet intenzivně léčených pacientů (roční nárůsty o 3–4 %) u obou sledovaných diagnóz (K50 – Crohnova nemoc, K51 – ulcerózní kolitida). Dostupná data zdravotních pojišťoven zachytila v roce 2018 téměř 56 000 léčených pacientů s IBD. Celková prevalence všech pacientů s vykázanou historií onemocnění dosáhla v roce 2018 hodnoty cca 98 000.
Popsané časové trendy mají jistě více potenciálních příčin, mezi kterými dominuje demografické stárnutí populace a setrvale se prodlužující doba dožití pacientů s IBD. Tento nesporný úspěch se ovšem nevyhnutelně promítá do rostoucí sumy člověko-roků, o které musí zdravotnický systém pečovat. Jde o jakousi „cenu za úspěch“, která se mimo jiné projevuje zvýšenou konzumací akutní lůžkové péče v závěrečné fázi života nemocných. Z důvodu nedostatečné kapacity sociálních a sociálně-zdravotních služeb je péče o pacienty s IBD v závěru života v drtivé většině zajišťována akutní péčí v českých nemocnicích. Shrneme-li poznatky z dílu VI seriálu, tak v posledním roce života pouze cca 13 % pacientů s IBD neprodělá žádnou akutní hospitalizaci, > 50 % pacientů umírá na akutním lůžku nemocnic a z nich > 20 % projde v samotném závěru života opakovanými překlady v akutní péči. Doma či v zařízení sociálních služeb zemře cca 23 % pacientů s IBD. Celkem pouze 10 % pacientů s IBD umírá v zařízeních následné péče, doma či v sociálních zařízeních bez akutní hospitalizace v posledním roce života.
Význam segmentu lůžkové péče v celkové koncepci péče o pacienty s IBD je nepochybný, avšak samotná diagnóza Crohnovy nemoci (CD – Crohn’s disease) nebo ulcerózní kolitidy (UC – ulcerative colitis) nemusí být dominantní příčinou hospitalizačních pobytů. Rozbor hospitalizací v posledních 3 letech života pacientů prezentovaný v minulém díle seriálu doložil, že diagnóza IBD sice patří mezi nejčastější příčiny akutních hospitalizací, avšak i tak se týká pouze 15–16 % pacientů. V případě poslední hospitalizace před úmrtím pacienta je to pouze 3–5 %. V tomto díle seriálu v popisu hospitalizační péče pokračujeme s cílem kvantitativně popsat objem různých typů hospitalizací pacientů s IBD a související nosné časové trendy.
Zdroje dat a metodika
Analýza se opírá o data spravovaná Ústavem zdravotnických informací a statistiky ČR (ÚZIS ČR), která jsou sbírána v rámci Národního zdravotnického informačního systému (NZIS) a národních zdravotních registrů:
- Národní registr hrazených zdravotních služeb obsahující data zdravotních pojišťoven v hospitalizační i ambulantní oblasti vč. kompletních dat o vykázaných diagnózách, procedurách a léčbě; v současnosti jsou data k dispozici za období 2010–2018;
- List o prohlídce zemřelého, který je základním zdrojem informací o každém úmrtí; data jsou k dispozici do roku 2018;
- Národní registr hospitalizovaných jako komplexní databáze obsahující údaje o všech hospitalizacích se 100% pokrytím nemocničních informačních systémů ČR;
- demografická data Českého statistického úřadu – epidemiologické charakteristiky jsou vyjádřeny jak v absolutních hodnotách, tak v přepočtu na 100 000 obyvatel.
Analýza byla provedena za využití databáze Vertica pro předzpracování dat a statistického software SPSS 25.0.0.1 (IBM Corporation, 2018).
Souhrn výsledků
Celkový objem hospitalizační péče o pacienty s IBD (hospitalizace z jakékoli příčiny) shrnuje tab. 1. Z dat je zřejmý setrvale rostoucí absolutní počet hospitalizovaných pacientů i absolutní počet hospitalizací, což je trend, který jednoznačně souvisí s narůstající incidencí a prevalencí nemocných. Avšak pokud vyhodnotíme podíl hospitalizovaných z celkové prevalence pacientů s IBD, vidíme naopak významně klesající trend. V roce 2012 bylo akutně hospitalizováno 28,2 % žijících pacientů s CD, avšak v roce 2018 to bylo již pouze 22,4 %. V případě UC jde o pokles z 25,3 % na hodnotu 21,7 %. Již z těchto úvodních dat můžeme usuzovat na zlepšující se kompenzaci pacientů s IBD a jejich klesající hospitalizační morbiditu. Tab. 1 dále dokumentuje dva významné trendy, víceméně zobecnitelné pro celý segment lůžkové péče v ČR:
- významné zkracování délky hospitalizačních pobytů, patrné u obou IBD diagnóz, mezi roky 2010 a 2018 jde o pokles průměrné délky hospitalizace o 15–16 %;
- významný nepoměr mezi počtem hospitalizací na akutním lůžku a hospitalizací na lůžku následné či dlouhodobé péče: u pacientů s CD tvoří aktuálně hospitalizace na neakutních lůžkách cca 5 % celkového počtu hospitalizačních případů, u UC jde o 7,5 %.
Tab. 1. Hospitalizace pacientů s IBD v souhrnném přehledu za období 2010-2018. Zdroj: NRHZS 2010-2018.
Tab. 1. Hospitalization of IBD patients in 2010-2018. Source: NRRHS 2010-2018.
* V letech 2010–2011 nejsou data o prevalenci onemocnění k dispozici. Trend ve zkracování průměrné doby hospitalizací pacientů s IBD dokumentují rovněž grafy 1 a 2. Významně kratší doba hospitalizačních pobytů je dokumentována u CD (průměr 6 dní, 56,9 % hospitalizací proběhne do 1 týdne) než u UC (průměr 7,7 dne, 55,2 % hospitalizací proběhne do 1 týdne). Délka hospitalizací z příčiny K50 se tak plně vyrovnala průměru všech akutních hospitalizací v ČR, hospitalizace z příčiny K51 zůstávají svou délkou nadprůměrné.
Trendy v tab. 1 popisují celkovou zátěž lůžkového segmentu a shrnují všechny příčiny hospitalizací, jejichž spektrum je ovšem velmi široké. Jak dokumentuje tab. 2, CD je hlavní příčinou pouze cca 23 % všech hospitalizací pacientů trpících touto nemocí. U pacientů s UC je tato nemoc hlavní příčinou pouze u necelých 10 % hospitalizací. Tab. 3 a 4 detailně prezentují souhrnné charakteristiky pouze u hospitalizací z primární příčiny IBD. V časových trendech je zde zajímavý zejména kontrast mezi vývojem celkového objemu hospitalizací pacientů s IBD (tab. 1) a hospitalizací z příčiny diagnózy K50 nebo K51 (tab. 3–4):
- zatímco celkový počet akutních hospitalizací pacientů s CD narostl za období 2010–2018 o 91 %, u hospitalizací z příčiny diagnózy K50 pozorujeme nárůst pouze o 9 %. V případě UC činí nárůst celkového počtu hospitalizací 130 %, avšak počet hospitalizací z příčiny diagnózy K51 za dané období dokonce poklesl o 7 %;
- obdobně u celkové sumy konzumovaných ošetřovacích dní (hospitalizace z jakékoli příčiny) pozorujeme mezi roky 2010 a 2018 celkový nárůst (tab. 1 – K50: +59 %, K51: +92 %). Suma ošetřovacích dní u hospitalizací z primární příčiny IBD v čase naopak klesá (K50: –15 %; K51: –7 %).
Tab. 2. Hlavní důvody akutních hospitalizací u pacientů s IBD (2016-2018). Zdroj: NRHZS 2016-2018.
Tab. 2. Main reasons for acute hospitalizations in patients with IBD (2016-2018). Source: NRRHS 2016-2018.
ZS – zdravotnická služba, MKN – Mezinárodní klasifi kace nemocí Tab. 3. Hospitalizace pro Crohnovu nemoc (K50 je výslednou diagnózou hospitalizačního pobytu). Zdroj NRHZS 2010-2018.
Tab. 3. Hospitalization for Crohn’s disease (K50 is the final diagnosis of hospital stay). Source: NRRHS 2010-2018.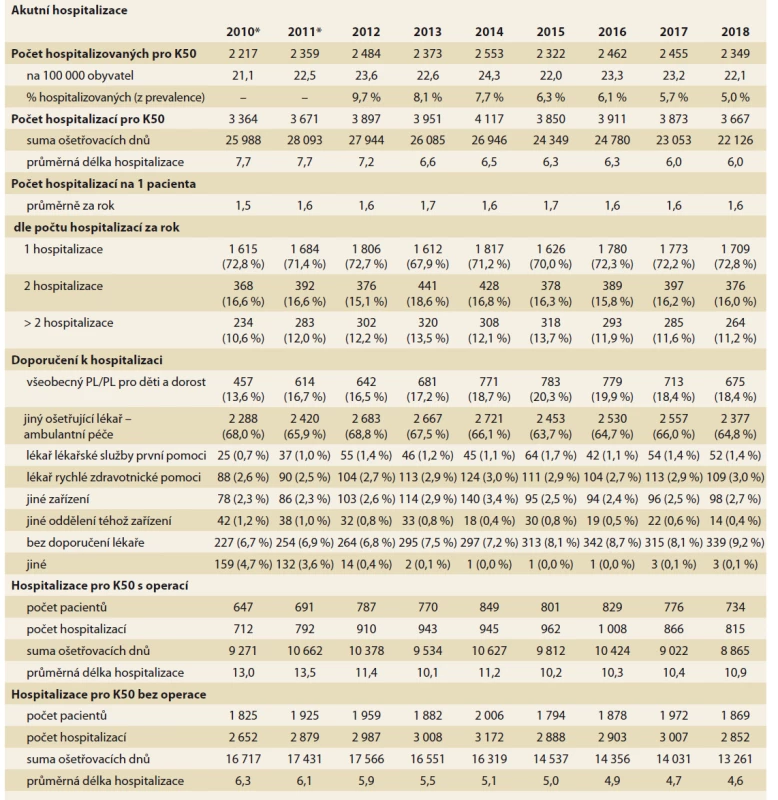
*V letech 2010–2011 nejsou data o prevalenci onemocnění k dispozici.
PL – praktický lékař
*V letech 2010–2011 nejsou data o prevalenci onemocnění k dispozici.
DIP – denní intenzivní péče, DIOP –dlouhodobá intenzivní ošetřovatelská péče, NIP – následná intenzivní péče, LZ – lékařské zařízení, samostat. lůž. – samostatné lůžkoTab. 4. Hospitalizace pro ulcerózní kolitidu (K51 je výslednou diagnózou hospitalizačního pobytu). Zdroj: NRZHS 2010-2018.
Tab. 4. Hospitalization for ulcerative colitis (K51 is the final diagnosis of hospital stay). Source: NRRHS 2010-2018 Akutní hospitalizace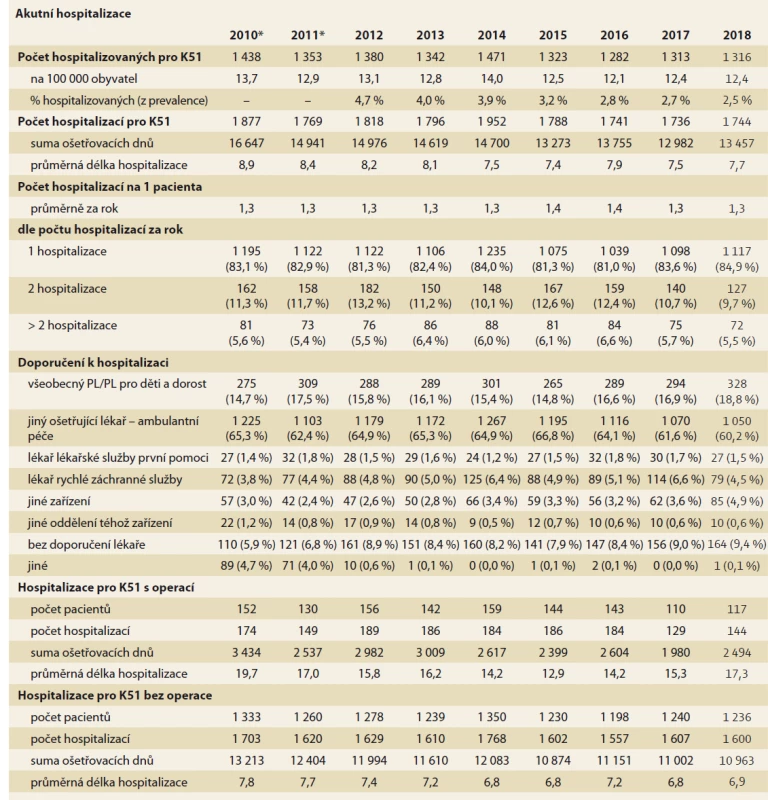
*V letech 2010–2011 nejsou data o prevalenci onemocnění k dispozici.
PL – praktický lékařTab. 5. 
*V letech 2010–2011 nejsou data o prevalenci onemocnění k dispozici.
DIP – denní intenzivní péče, DIOP –dlouhodobá intenzivní ošetřovatelská péče, NIP – následná intenzivní péče, LZ – lékařské zařízení, samostat. lůž. – samostatné lůžkoGraf 1. Průměrná délka pobytu na lůžku akutní péče u pacientů hospitalizovaných pro IBD ve srovnání s průměrnou délkou všech akutních hospitalizací v ČR. Zdroj: NRHZS 2010-2018; vyloučeny hospitalizace pro diagnózy O00–O99 (těhotenství, porod a šestinedělí) a Z30–Z39 (osoby‚ které se setkaly se zdravotnickými službami za okolností souvisejících s reprodukcí).
Graph 1. Average length of stay in acute care bed in patients hospitalized for IBD compared to the average length of all acute hospitalizations in the Czech Republic. Source: NRRHS 2010-2018; excluded hospitalizations for diagnoses O00-O99 (pregnancy, childbirth and the puerperium) and Z30–Z39 (persons who have encountered medical services in circumstances related to reproduction).
Graf 2. Průměrný počet dní na lůžku akutní péče za rok u pacientů hospitalizovaných pro IBD (pouze hospitalizace, kde IBD je výslednou diagnózou hospitalizačního pobytu). Zdroj: NRHZS 2010-2018.
Graph 2. Average number of days in acute care bed per year in patients hospitalized for IBD (includes only hospitalizations, where IBD is the fi nal diagnosis of hospital stay). Source: NRRHS 2010-2018.
Výše doložené snižování objemu hospitalizační péče z primární příčiny IBD je jistě důsledkem zlepšující dostupnosti moderní péče a její rostoucí účinnosti. Nižší objem hospitalizací z příčiny IBD je nepřímým dokladem zvyšující se kvality života pacientů s tímto onemocněním. Celkový růst objemu hospitalizační péče v čase (patrný z tab. 1) je pak logickým odrazem rostoucího počtu pacientů s IBD v české populaci a také prodlužující se střední doby dožití této skupiny obyvatel. Tento fakt dokládá i provedený rozbor různých doporučení k hospitalizaci, u hospitalizací z primární příčiny CD a UC iniciuje pouze relativně malý podíl (cca 5 %) lékař lékařské služby první pomoci či záchranné zdravotnické služby. Rovněž akutní překlady z jiných oddělení nemocnic netvoří > 1 % těchto hospitalizací. Drtivou většinu těchto hospitalizačních pobytů lze tedy označit za alespoň částečně plánované, iniciované praktickými lékaři či ambulantními specialisty.
Avšak data doložená v tab. 3 a 4 ukazují i na některé rizikové aspekty nemocniční péče o pacienty s IBD, z nichž zde zmíníme následující dva:
- velmi malý, v poměru k akutním hospitalizacím až zanedbatelný počet hospitalizací na lůžkách následné a dlouhodobé péče, což je jistě odraz nedostatečné kapacity v tomto lůžkovém segmentu (důsledkem je i v díle VI seriálu doložený drtivě převažující objem péče o umírající pacienty s IBD na akutních lůžkách);
- relativně vysoký a v čase téměř neměnný podíl pacientů, kteří absolvují dvě a více hospitalizací ročně (u hospitalizací z příčiny dg. K50 jde o 27 %, v případě UC jde o přibližně 17 % všech hospitalizací). Ve shodě s rozbory předchozího dílu seriálu i zde potvrzujeme, že velká část těchto ročně opakovaných hospitalizací se týká závěrečné fáze života pacientů s IBD.
Příští díl seriálu se bude věnovat detailnímu rozboru hospitalizací s chirurgickou léčbou u pacientů s IBD.
Doručeno: 7. 2. 2020
Přijato: 9. 2. 2020
prof. RNDr. Ladislav Dušek, Ph.D.
Ústav zdravotnických informací a statistiky ČR
Palackého nám. 4
128 01 Praha 2
Štítky
Dětská gastroenterologie Gastroenterologie a hepatologie Chirurgie všeobecná
Článek vyšel v časopiseGastroenterologie a hepatologie
Nejčtenější tento týden
2020 Číslo 1- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
-
Všechny články tohoto čísla
- Odporúčania slovenskej pracovnej skupiny pre IBD pri SGS pre liečbu IBD v reprodukčnom veku
- Telemedicína a idiopatické střevní záněty – výsledky pilotního projektu IBD Asistent
- Účinnost a bezpečnost tofacitinibu u ulcerózní kolitidy v týdnu 8 – výsledky z klinické praxe
- Priame náklady na liečbu nešpecifických zápalových ochorení čreva
- Ustekinumab – nová biologická léčba ulcerózní kolitidy
- Ako správne vybrať vhodného pacienta s IBD na liečbu vedolizumabom
- Překvapivá příčina úmrtí pacienta s krvácením do horního trávicího traktu
- Transplantace střevní mikrobioty – historie, současnost a budoucnost
- Na prahu dalšího ročníku a výročí bitvy na Bílé hoře
- Glomerulopatie u pacientů s idiopatickými střevními záněty
- Díl VII. – Časové trendy v objemu a zastoupení různých typů hospitalizací pacientů s IBD
- Docent MUDr. Václav Jirásek, CSc., zemřel 31. prosince 2019
- MUDr. Branislav Valach zemřel (28. 6. 1951 – 27. 12. 2019)
- Nové poznatky o tlustém střevě prof. Jaroslaw Regula – Gastro Update Europe 2019, Budapest
- Nemoci a infekce tenkého střeva prof. Gerhard Rogler – Gastro Update Europe 2019, Budapest
- Výběr z mezinárodních časopisů
- Autodidaktický test: IBD
- Kolik stojí idiopatické střevní záněty?
- Gastroenterologie a hepatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Transplantace střevní mikrobioty – historie, současnost a budoucnost
- Ustekinumab – nová biologická léčba ulcerózní kolitidy
- Překvapivá příčina úmrtí pacienta s krvácením do horního trávicího traktu
- Telemedicína a idiopatické střevní záněty – výsledky pilotního projektu IBD Asistent
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



