-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
POSTEROVÁ SEKCE
Vyšlo v časopise: Transfuze Hematol. dnes,28, 2022, No. Supplementum 2, p. 54-72.
P01. POROVNÁNÍ GIT TOXICITY CONDITIONINGU BEAM VS. TEAM PŘED AUTOLOGNÍ TRANSPLANTACÍ U PACIENTŮ S LYMFOMY
Břízová B., Jungová A., Lysák D., Šrámek J., Bergerová V., Jindra P.
Hematologicko-onkologické oddělení, FN Plzeň
Úvod: Vysocedávkovaná chemoterapie s autologní transplantací krvetvorných buněk (ASCT) je standardem léčby R/R non-Hodgkinských lymfomů (NHL) a Hodgkinova lymfomu (HL). I přes absenci přímých dat z prospektivních studií je za obvyklý přípravný režim považován BEAM, tedy carmustine (BCNU) s etoposidem, cytarabinem a melfalanem. Recentní nedostatek BCNU vedl k hledání alternativních režimů. Jedním z nejperspektivnějších se zdá tzv. TEAM, kde je BCNU nahrazen thiotepou. Thiotepa lépe proniká do centrální nervové soustavy (CNS), avšak panují obavy nad zvýšenou, především gastrointestinální toxicitou. Současně chybí silná data dokládající srovnatelnou účinnost těchto dvou protokolů. Proto jsme se rozhodli retrospektivně srovnat toxicitu gastrointestinálního traktu (GIT) v režimu TEAM, který jsme začali používat od července 2018, s dříve používaným režimem BEAM.
Soubor a metody: Retrospektivní analýza 142 konsekutivních autologně transplantovaných pacientů s lymfomy připravovaných režimy BEAM (2014–2018), či TEAM (2018–2021) na Hematologicko-onkologickém oddělení FN Plzeň.
Výsledky: V souboru 142 pacientů s mediánem věku 58 let (21–74) bylo 85 mužů (60 %). Režim BEAM byl podáván u 82 pacientů (58 %) s mediánem věku 59 let (22–74), TEAM u 60 pacientů (42 %) s mediánem věku 58 let (21–73) (p = 0,83). Z diagnóz byl nejčastější difuzní velkobuněčný B lymfom (DLBCL) – 12 vs. 27 pacientů, dále HL – 21 vs. osm pacientů, lymfom z plášťových buněk (MCL) – 16 vs. čtyři pacienti, T-NHL – 12 vs. 8 pacientů, ostatní lymfomy byly zastoupeny v jednotkách případů, celkem šlo o 16 vs. 13 pacientů. Mezi zastoupením diagnóz nebyl signifikantní rozdíl. V 1. remisi onemocnění jsme transplantovali 43, resp. 22 pacientů (p = 0,29), ve 2. a další remisi 26, resp. 22 pacientů (p = 0,74). Třináct, resp. 16 pacientů (p = 0,22) bylo transplantováno ve stadiu progresivní nemoci. Žádná nebo pouze velmi mírná GIT toxicita (grade 0–I) byla přítomna u 53, resp. 28 pacientů (p = 0,32). GIT toxicita grade II se vyskytovala u 11, resp. 12 pacientů (p = 0,49), grade III u 12, resp. 16 pacientů (p = 0,21) a konečně nejtěžší grade IV s nutností přesunu na JIP u 1, resp. 3 pacientů (p = 0,32). U 5, resp. 1 pacienta nebylo možné GIT toxicitu určit. Nutnost podávání parenterální výživy byla u 13 (16 %), resp. 22 pacientů (37 %) (p = 0,04). Transplantační mortalita (TRM) během hospitalizace byla 0 %, ve 3 měsících pak nerelapsová mortalita (NRM) byla 2 % shodně pro oba přípravné režimy (p = 1,0).
Závěr: Naše data dokládají, že přes srovnatelnou objektivní GIT toxicitu má režim TEAM významně častější potřebu totální parenterální výživy. Nicméně celková TRM je u obou režimů srovnatelně nízká.
P02. VYUŽITÍ ELTROMBOPAGU PŘED CÍLENOU PERORÁLNÍ LÉČBOU U NEMOCNÉ S CHRONICKOU LYMFOCYTÁRNÍ LEUKÉMIÍ A ZÁVAŽNOU SEKUNDÁRNÍ IMUNITNÍ TROMBOCYTOPENIÍ
Écsiová D.1,2, Vodárek P.1,2, Rozsívalová P.3,4, Vrbacký F.1,2, Hrochová K.5, Smolej L.1,2, Šimkovič M.1,2
1IV.interní hematologická klinika FN Hradec Králové
2LF UK Hradec Králové
3Oddělení klinické farmacie, FN Hradec Králové
4Katedra sociální a klinické farmacie, FF UK Hradec Králové
5Ústav klinické biochemie a diagnostiky, FN Hradec Králové
Úvod: Chronická lymfocytární leukémie (CLL) bývá u 1–2 % pacientů komplikována sekundární imunitní trombocytopenií (ITP). V léčbě sekundární ITP související s CLL je v rámci 1. linie indikována kortikoterapie, případně kombinace s rituximabem typu R-dex (rituximab + dexametazon) nebo RCD (rituximab + cyklofosfamid + dexametazon). Chemoimunoterapie je zpravidla využívána při selhání kortikoterapie. Při současném splnění indikačních kriterií k zahájení cytoredukční terapie CLL lze využít chemoimunoterapii nebo cílené perorální inhibitory. Agonisté trombopoetinového receptoru standardně využíváme v léčbě primární ITP, naopak u nemocných se sekundární ITP při CLL není jejich efekt dostatečně zdokumentován, a proto není TPO mimetikum v této indikaci registrováno.
Cíle: Zdokumentovat off label využití agonisty trombopoetinového receptoru u nemocné s refrakterní sekundární ITP při CLL, jako přemosťující terapie před podáním inhibitoru Brutonovy kinázy ibrutinibu.
Metody: Kazuistické sdělení o 72leté ženě, která byla vyšetřena pro hematurii. Ve vstupních odběrech byla zachycena hyperleukocytóza 138 × 109/l, normocytární normochromní anémie (hemoglobin 107 g/l) a závažná trombocytopenie 4 × 109/l s významně zvýšenou hodnotou nezralé frakce trombocytů (IPF) 48 %. Průtoková cytometrie potvrdila diagnózu CLL. Etiologie trombocytopenie byla kombinovaná s významným podílem imunitní složky. Byla zahájena kortikoterapie methylprednisolonem 1 mg/kg po dobu 10 dní bez efektu na počet trombocytů. Dále byly podány tři cykly rituximabu 375 mg/m2 1. den v režimu R-dex společně s dexametazonem 40 mg 1.–4. den, opět zcela bez efektu na počet trombocytů. Pro nález masivní generalizované lymfadenopatie na CT, refrakterní ITP a vysoce rizikového genetického profilu CLL s přítomností mutace TP53 bylo rozhodnuto o zahájení terapie inhibitorem Brutonovy tyrozinkinázy ibrutinibem. Jedním ze specifických nežádoucích účinků ibrutinibu je krvácení, které je důsledkem trombocytopatie jako off-target efektu a závažné krvácení se může se vyskytovat až u 9 % nemocných, proto ke zvýšení bezpečnosti cílené terapie bylo 24 dní od určení diagnózy zahájeno podávání eltrombopagu v dávce 50 mg /den.
Výsledky: Efekt eltrombopagu byl velmi rychlý; 7 dní od zahájení terapie byl zaznamenán nárůst trombocytů na 71 × 109/l. Za další 4 týdny se počet trombocytů zvýšil až na 106 × 109/l, proto byla dle plánu zahájena léčba ibrutinibem ve standardním dávkování 420 mg denně. Nemocná je nyní na léčbě 2 měsíce a snáší ibrutinib zcela bez komplikací.
Závěr: Sdělení demonstruje úspěšné použití TPO mimetika v léčbě nemocné se sekundární ITP před léčbou BTK inhibitorem.
Práce byla podpořena projektem MZ ČR – RVO (FNHK, 00179906) a grantem Univerzity Karlovy (SVV 260 551).
P04. IBRUTINIB V TERAPII DRUHÉ A DALŠÍ LINIE U WALDENSTRÖMOVY MAKROGLOBULINÉMIE – ČTYŘI KAZUISTIKY
Krejčí M., Pour L., Sandecká V., Štork M., Adam Z.
Fakultní nemocnice Brno
Úvod a cíle: Waldenströmova makroglobulinémie (MW) je vzácné B-lymfoproliferativní onemocnění s přítomností monoklonálního imunoglobulinu (MIg) typu IgM v séru a lymfoplazmocytární infiltrací kostní dřeně. Jednou z terapeutických možností u relapsu/progrese MW je terapie ibrutinibem (I), inhibitorem Brutonovy tyrosinkinázy. Lék v této indikaci musí napřed schválit revizní lékař zdravotní pojišťovny (RL ZP). V tomto sdělení prezentujeme efektivitu a toxicitu terapie I u čtyř pacientů s MW léčených na našem pracovišti.
Metody: V rámci terapie II a další linie MW byli retrospektivně vyhodnoceni čtyři pacienti s MW, kteří byli léčeni I v období 2016–2021, úvodní dávka I byla 3 × 140 mg perorálně denně, lék byl podáván dlouhodobě do další progrese MW či známek významné toxicity.
Výsledky: Kazuistika 1 – muž, ročník 1958, dg. MW stanovena 8/2008, léčba 1. linie chemoterapie R-CHOP – sedm cyklů, efekt parciální remise (PR), od 1/2016 první symptomatická progrese (PD) MW s anémií a nárůstem MIg, od 1/2016 zahájena terapie I, dosaženo PR, která dlouhodobě přetrvává, k 2/2022 nadále PR MW, pokračuje I bez redukce, pacient dlouhodobě bez známek toxicity. Kazuistika 2 – muž, ročník 1948, dg. MW stanovena 7/2017, léčba 1. linie chemoterapie RCD – šest cyklů, od 5/2021 první symptomatická PD MW, od 6/2021 terapie I, dosaženo PR, která k 2/2022 přetrvává, pro drobné kožní hemorhagie prvního stupně redukce dávky I na 2 x 140 mg denně od 9/2021 s efektem a ústupem krvácivých projevů, k 2/2022 terapie I pokračuje v redukované dávce. Kazuistika 3 – muž, ročník 1944, dg. MW stanovena 1/2014, léčba 1. linie chemoterapie R-CHOP – osm cyklů, léčba druhé linie osm cyklů chemoterapie RBD, od 1/2021 další PD MW a zahájen I v rámci terapie 3. linie, pro gastrointestinální toxicitu třetího stupně a kožní krvácivé projevy druhého stupně nutné opakovaně redukce a přerušení terapie I, od 11/2021 další PD MW a terapie I ukončena. Kazuistika 4 – muž, ročník 1956, dg. MW stanovena 9/2007, 1. linie terapie R-CHOP a první autologní transplantace, 2. linie chemoterapie CVD, 3. linie chemoterapie RBD a druhá autologní transplantace, od 9/2021 další PD a zahájen I, dosaženo PR, k 2/2022 nadále přetrvává PR MW, pokračuje I bez redukce, pacient bez známek toxicity.
Závěr: Ibrutinib je efektivní terapií relabující/progredující Waldenströmovy makroglobulinémie s akceptovatelnou toxicitou. Výhodou je perorální aplikace I, limitací je nutnost schválení terapie I v této indikaci RL ZP.
P05. LÉČBA SENIORA S DIFUZNÍM VELKOBUNĚČNÝM B LYMFOMEM (DLBCL) S POSTIŽENÍM SRDCE, POPIS PŘÍPADU
Lukášová M., Kredátusová A., Hanáčková V., Obr A., Papajík T.
Fakultní nemocnice Olomouc
Průkaz postižení myokardu difuzním velkobuněčným B lymfomem (DLBCL) je závažnou okolností ovlivňující léčebnou strategii. V literatuře se vyskytují popisy případů, které uplatňují u pacientů s rozsáhlým postižením myokardu přístup s iniciální redukcí terapie, který se jeví bezpečnější s ohledem na riziko náhlého úmrtí v důsledku ruptury myokardu časně po zahájení léčby.
Předkládáme případ muže seniorského věku s postižením v oblasti srdečního hrotu. Našim cílem je demonstrovat možnost dosažení kompletní remise i u starších, netransplantabilních pacientů a vhodnost maximálního využití dostupných zobrazovacích modalit v úvodu terapie.
V červnu 2020 byl 70letý muž hospitalizován pro perimyokarditidu s nutností perikardiocentézy. V dalších měsících byl při došetřování opětovné progrese dušnosti zjištěn pleurální výpotek vyžadující opakované pleurální punkce. Až v květnu 2021 prokazuje pneumologem indikované PET/CT zvýšenou akumulaci FDG v ložisku v oblasti srdečního hrotu infiltrující myokard i perikard, mezi komorami srdečními, na pleuře obou plic a v mnohočetných lymfatických uzlinách nad bránicí. Materiál k histologickému vyšetření je získán pomocí core-cut biopsie expanze mediastina pod CT kontrolou, závěr zní DLBCL, non-GCB, Ki67 90 %. Pacient je referován na naše pracoviště. Vstupně provádíme ECHOKG a doplňujeme MR srdce zobrazující útvar nasedající a prorůstající v oblasti hrotu. Postižení není transmurální, nezasahuje do dutiny LK, potvrzuje se dobrá systolická funkce LK. Při zahájení léčby, mimo další komorbidity, řešíme nález chronické hepatitis C s aktivní replikací a stav po hepatitis B.
Léčbu zahajujeme 14. července 2021. V 1. cyklu nepodáváme anti-CD20 protilátku, CHOP rozkládáme do 4 dnů, D1–2 podáváme třetinu standardní dávky cyklofosfamidu a kortikoidů, 50 % vincristinu. Poté opakujeme ECHOKG (D3, před podáním antracyklinů). Celkovou standardní dávku antracyklinu redukujeme na 50 % a podáváme rozloženě ve 2 dnech (D3–4). D6C1 opět kontrolujeme nález ECHOKG, využíváme i 3D ECHOKG. Denně pořizujeme EKG záznam. ECHOKG před zahájením 2. cyklu již patologický útvar neprokazuje. Od 2. cyklu přidáváme anti-CD20 protilátku a antracyklin eskalujeme na 75 %, obě léčiva podáváme rozloženě ve 2 dnech. V dalších cyklech R-CHOP dále dávky neeskalujeme. Ve 3. cyklu naposledy rozkládáme podání antracyklinu do 2 dnů. Jako 4. cyklus zařazujeme režim R-HD-MTX pro vysoké riziko relapsu/progrese do CNS podle CNS-IPI. Zbývající 3 cykly R-CHOP bez komplikací aplikujeme v 1 dni ambulantně.
Finální PET/CT v únoru 2022 však prokazuje zvýšenou akumulaci FDG v konsolidacích obou plic a v okrscích zesílené pleury. Doplňujeme FLT PET/CT, které neprokazuje ložisko hypermetabolizmu FLT. Jedná se o zánětlivé změny v. s. po prodělaném onemocnění COVID-19. Můžeme konstatovat kompletní metabolickou remisi lymfomu.
Podpořeno IGA_LF_2022_001 a MZČR–RVO (FNOl,00098892).
P06. VZTAH ZOBRAZOVACÍCH METOD A MINIMÁLNÍ REZIDUÁLNÍ NEMOCI U NEMOCNÝCH S CHRONICKOU LYMFOCYTÁRNÍ LEUKÉMIÍ PODSTUPUJÍCÍCH CHEMOIMUNOTERAPII V RÁMCI PRVNÍ LINIE LÉČBY
Smolej L.1, Choudhry Z.1, Vodárek P.1, Řezáčová V.2, Souček O.2, Šimkovič M.1
1IV. interní hematologická klinika LF UK a FN Hradec Králové
2Ústav klinické imunologie a alergologie, LF UK a FN Hradec Králové
Úvod: Chronická lymfocytární leukémie (CLL) je historicky považována za „tekutou“ malignitu, avšak u značné části nemocných dochází k rozvoji významné lymfadenopatie. Stagingové systémy dle Raie a Bineta, vyvinuté před více než 40 lety, využívají pouze fyzikálního vyšetření a ani současné verze mezinárodních doporučení pro diagnostiku a léčbu CLL (IWCLL, ESMO) nevyžadují rutinní použití zobrazovacích metod při hodnocení rozsahu CLL před a po léčbě v rámci běžné péče. Také hodnocení minimální reziduální nemoci (MRN) po skončení léčby, ač prokázalo silný prognostický význam z hlediska dalšího osudu nemocného, není dosud považováno za standardní vyšetření.
Cíl: Zhodnocení výskytu lymfadenopatie při použití zobrazovacích metod a jejího významu pro účinnost 1. linie léčby CLL, zejména ve vztahu k dosažení negativity MRN.
Soubor a metody: Provedli jsme retrospektivní analýzu nemocných s CLL léčených na našem pracovišti mezi léty 2011–2020, kteří absolvovali zobrazovací metody a měli zároveň hodnocenou MRN. Soubor zahrnul 104 nemocných s CLL (60 % mužů, medián věku 70 let, nemutovaný gen pro IGHV 75 %, delece 11q 17 %, delece 17p 6 %). Výpočetní tomografii trupu absolvovalo 42 nemocných; ultrasonografii břicha 62 nemocných. Z hlediska zastoupení režimů chemoimunoterapie převažovaly bendamustin + rituximab (37 %) a fludarabinové režimy (25 %). MRN byla hodnocena vícebarevnou průtokovou cytometrií dle doporučení European Initiative on Chronic Lymphocytic Leukemia (ERIC).
Výsledky: Významná vnitřní lymfadenopatie byla zjištěna u 76 % nemocných. Největší masa mízních uzlin byla téměř 2× častěji způsobena vnitřní lymfadenopatií (n = 59, z toho nitrobřišní n = 55, nitrohrudní n = 4) než zevní lymfadenopatií (n = 30, z toho podpažní n = 20, krční n = 7, tříselná n = 3). Lymfadenopatie ≥ 5cm byla zaznamenána u 33 % nemocných a ≥ 10 cm u 3 %. Celková léčebná odpověď / kompletní remise (ORR / CR) byly dosaženy v 90 / 36 %. Negativity MRN bylo dosaženo u 55 % nemocných, a sice u 62 % nemocných v CR a 54 % nemocných v parciální remisi. Masivní lymfadenopatie před léčbou ani významná reziduální lymfadenopatie po léčbě nebyly spojeny s významně nižší četností eradikace MRN.
Závěr: Častost a rozsah vnitřní, zejména nitrobřišní lymfadenopatie ukazují na zásadní význam zobrazovacích metod pro adekvátní hodnocení rozsahu lymfadenopatie u CLL před léčbou 1. linie a následný restaging. Negativita MRN byla dosažena nejen u nemocných v kompletní remisi, ale též u více než poloviny pacientů s částečnou odpovědí na léčbu (a tedy významnou reziduální lymfadenopatií). Bude prezentována rozšířená statistická analýza.
Podpořeno programem Cooperatio, vědní oblast ONCO a RVO MZ ČR (FNHK, 00179906).
P07. POROVNÁNÍ REŽIMŮ NÍZKODÁVKOVANÝ FCR VS. BR U DOSUD NELÉČENÝCH NEMOCNÝCH S CHRONICKOU LYMFOCYTÁRNÍ LEUKÉMIÍ BEZ ABERACÍ TP53: RETROSPEKTIVNÍ ANALÝZA ČESKÉ CLL SKUPINY
Smolej L.1, Brychtová Y.2, Cmunt E.3, Oršulová M.2, Vodárek P.1, Dostál M.1, Turcsányi P.4, Urbanová R.1,2,4, Panovská A.2, Zuchnická J.5, Mihályová J.5, Lysák D.6, Brejcha M.7, Móciková H.1,8, Klásková K.8, Šimkovič M.1, Špaček M.3, Doubek M.2
1IV. interní hematologická klinika LF UK a FN Hradec Králové
2Interní hematologická a onkologická klinika FN Hradec Králové
3I. interní klinika – klinika hematologie VFN Praha
4Hemato-onkologická klinika FN Olomouc
5Klinika hematoonkologie FN Ostrava
6Hematologicko – onkologické oddělení, FN Plzeň
7Hematologické oddělení, Nemocnice Agel, Nový Jičín
8Interní hematologická klinika FNKV Praha
Úvod: Režim fludarabinu, cyklofosfamidu a rituximabu (FCR) se sníženou dávkou fludarabinu a cyklofosfamidu (LDFCR) prokázal slibnou aktivitu u dosud neléčených starších pacientů s chronickou lymfocytární leukémií (CLL) (Smolej et al. Br J Haematol 2021). Nejsou však k dispozici žádná data týkající se srovnání s kombinací bendamustin + rituximabem (BR), který je jednou z hlavních možností chemoimunoterapie v 1. linii.
Cíl: Historické srovnání účinnosti a bezpečnosti režimů LDFCR a BR používaných v běžné praxi.
Soubor a metody: Do analýzy bylo zahrnuto 237 nemocných léčených LDFCR a 320 pacientů léčených BR (medián věku 69 vs. 70 let, medián CIRS skóre 6 vs. 7, stadium III/IV dle Raie 56 vs. 59 %, nemutovaný IGHV 74 vs. 70 %, delece 11q 28 vs. 26 %) léčených od března 2009 do prosince 2019 v 17 centrech spolupracujících v rámci České CLL skupiny. Nemocní s aberací TP53 byli z této analýzy vyřazeni vzhledem k minimální účinnosti chemoimunoterapie u této extrémně nepříznivé podskupiny. LDFCR se skládala z fludarabinu 20 mg/m2 p. o. nebo 12 mg/m2 i.v. ve dnech 1–3, cyklofosfamidu 150 mg/m2 perorálně nebo i.v. ve dnech 1–3 a rituximabu 500 mg/m2 D1 i.v. (375 mg/m2 v cyklu 1). Režim BR obsahoval bendamustin 90 mg/m2 i.v. ve dnech 1–2 a rituximab 500 mg/m2 i.v. D1 (375 mg/m2 v cyklu 1).
Výsledky: Distribuce demografických údajů a prognostických faktorů byla srovnatelná mezi oběma skupinami. Medián sledování byl 98 měsíců pro LDFCR a 57 měsíců pro BR. Celková léčebná odpověď/kompletní remise byla u LDFCR a BR obdobné (84/46 vs. 88/51 %, p = n.s.). Medián přežití bez progrese (PFS) byl 30 vs. 34 měsíců (poměr rizik [HR] 0,90; p = n.s.); PFS byl výrazně delší u pacientů s mutovaným IGHV a absencí delece 11q (LDFCR vs. BR medián 58 vs. 59 měsíců, HR 0,84; p = n.s.; obr. 1a). Medián celkového přežití byl 73 vs. 77 měsíců (HR 1,09; p = n.s.) a 116 měsíců vs. nedosažen u pacientů s mutovaným IGHV bez delece 11q (HR 0,90; p = n.s.; obr. 1b). Neutropenie stupně ≥ 3 se vyskytla u 55 % (LDFCR) vs 51 % (BR) pacientů, ale závažné infekce se objevily pouze u 15 vs. 20 % pacientů.
Obr. 1. Kaplan-Meierovy křivky pro období do progrese (1a) a celkové přežití (1b) u nemocných s mutovaným IGHV a nepřítomností delece 11q. 
Obr. 1. Kaplan-Meierovy křivky pro období do progrese (1a) a celkové přežití (1b) u nemocných s mutovaným IGHV a nepřítomností delece 11q. 
Závěr: Naše výsledky ukazují, že nízkodávkovaný FCR i BR jsou dobře tolerované režimy s podobnou účinností a představují vhodnou alternativu léčby první linie pro starší/komorbidní pacienty s CLL s příznivou biologickou prognózou. Budou prezentovány podrobné výsledky vč. multivariantní analýzy.
Podpořeno RVO MZČR (MZO 00179906) a projektem Cooperatio, vědní oblast ONCO.
P08. LÉČBA NEMOCNÝCH S CHRONICKOU LYMFOCYTÁRNÍ LEUKÉMIÍ V OBDOBÍ PANDEMIE COVID-19
Šimkovič M., Vodárek P., Écsiová D., Smolej L.
IV. interní hematologická klinicka FN Hradec Králové
Úvod: Nemocní s chronickou lymfocytární leukémií (CLL) mají v důsledku závažné imunosuprese, vyššího věku a četných komorbidit vysoké riziko nepříznivého průběhu nemoci COVID-19. Imunitní deficit navíc prohlubuje případná léčba CLL.
Cíl: Popsat výskyt a dopad infekce virem SARS-CoV-2 na populaci pacientů, kteří podstupují léčbu CLL.
Metody: Unicentrická, retrospektivní analýza nemocných léčených pro CLL mimo klinická hodnocení ve FN Hradec Králové. Zdroj dat: registr CLLEAR, Informační systém infekční nemoci (ISIN) a nemocniční informační systém FNHK.
Výsledky: Do studie bylo zařazeno 168 konsekutivních nemocných (102 mužů, 66 žen) s CLL, u kterých byla podávána léčba CLL v období od 30. 1. 2020 do 24. 2. 2022. Věkový medián nemocných v době zahájení léčby byl 71 let (rozmezí 35–91) a medián sledování souboru byl 24 měsíců. Nemoc COVID-19 byla prokázána u 54 (32 %) pacientů. Průběh nemoci COVID-19: nutnost hospitalizace u 19/54 (35 %), těžký u 14/54 (26 %) a úmrtí u 5/54 (9 %). Case fatality rate (CFR) u léčených nemocných byla 5/168 (3 %). Vakcinace proti COVID-19 byla podána 137 (82 %) pacientů. U 27 (50 %) nemocných byla prokázána nemoc COVID-19 po předchozí vakcinaci, ale u žádného z těchto pacientů nedošlo k úmrtí na COVID-19. Specifickou léčbou proti nemoci COVID-19 bylo léčeno 25 nemocných: remdesivir n = 10, molnupiravir n = 8, casirivimab/imdevimab n = 5, bamlanivimab/etesevimab n = 3, regdanvimab n = 3 a kovalescentní plazma n = 2. U žádného pacienta očkovaného proti COVID-19, u kterého byla aplikována specifická léčba proti COVID-19, nebyl průběh infekce fatální. Celkově bylo během sledovaného období podáno 236 léčebných linií: 93 v 1. linii, 143 v relapsu (tab. 1). K úmrtí na COVID-19 během léčby CLL došlo u dvou nemocných léčených v 1. linii (režim BR n = 1, RCD n = 1) a u tří při terapii relabované/refrakterní CLL (režim RCD n = 1, R-dex n = 1, ibrutinib n = 1).
Tab. 1. Přehled léčby nemocných s CLL ve FNHK v období leden 2020 až březen 2022. 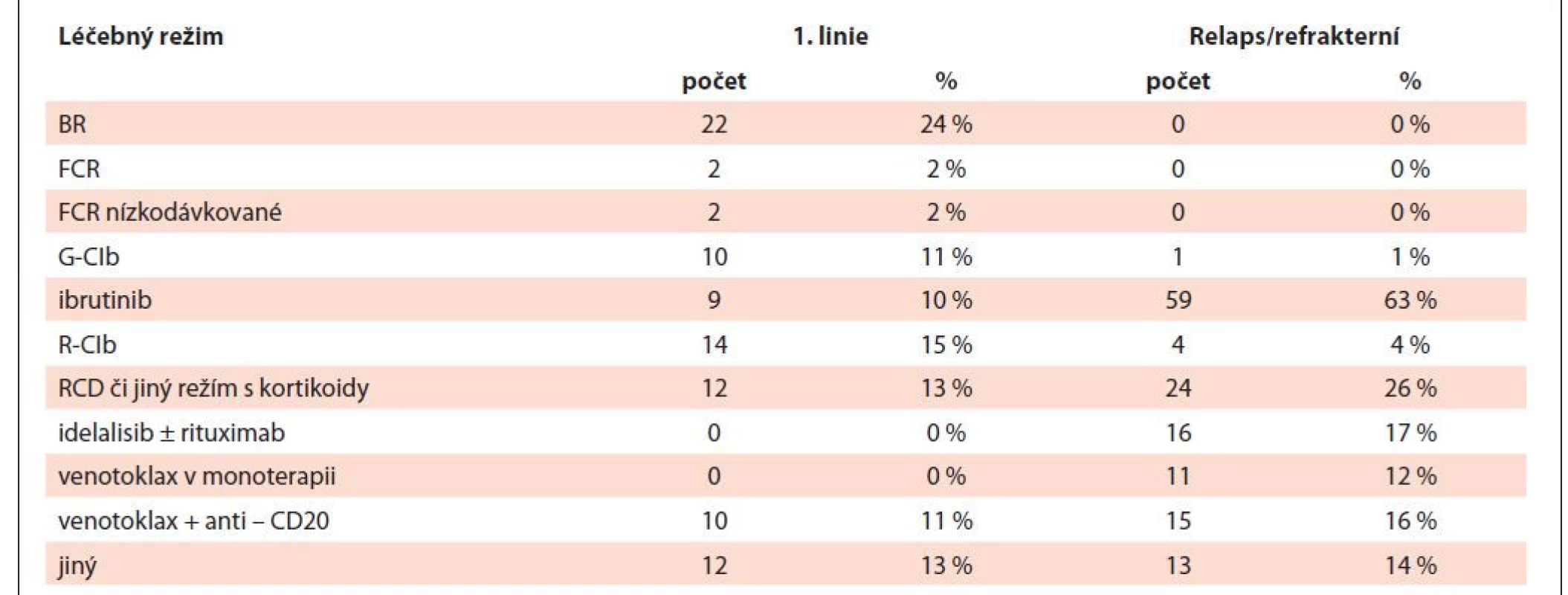
BR – bendamustin + rituximab; CLL – chronická lymfocytární leukémie; FCR – fludarabin + cyklosfomamid + rituximab; FNHK – Fakultní nemocnice Hradec Králové; G-CIb – obinutuzumab + chlorambucil; RCD – rituximab + cyklofosfamid + dexametazon; R-CIb Závěr: Data z našeho pracoviště potvrzují závažnost infekce COVID-19 u nemocných s CLL. Nicméně ve srovnání s dříve publikovanými daty (Chatzikonstantinou et al., Leukemia 2021, Roeker et al., Blood 2021) dochází ke zlepšení prognózy nemocných s CLL a COVID-19. To lze přičíst jednak dostupnosti vakcinace, cílené terapii proti COVID-19 a také výskytu méně virulentních variant SARS-CoV-2. Naše analýza dále poskytuje unikátní pohled na léčbu CLL v období pandemie COVID-19 a posouzení klinického efektu vakcinace.
Podpořeno programem Cooperatio, vědní oblasti INDI a projektem RVO MZ ČR (FNHK 00179906).
P09. CASE REPORT – DOUBLE-HIT LYMFOM S PŘESTAVBOU GENŮ MYC, BCL2 A BIALELICKOU DELECÍ OBLASTI 9p21
Vatolíková M.1, Hanáčková V.1, Rubešová A.1, Skanderová D.2, Kurfürstová D.2, Tučková L.2, Pikalová Z.1, Procházka V.1, Papajík T.1, Urbánková H.1
1Hemato-onkologická klinika LF UK a FN Olomouc
2Ústav klinické a molekulární patologie, LF UK a FN Olomouc
Úvod: Double/triple-hit lymfomy reprezentují skupinu vysoce agresivních lymfomů tzv. High-Grade B-Lymfomů (HGBL), které tvoří od roku 2016 samostatnou diagnostickou podjednotku dle WHO klasifikace. Vyznačují se agresivním průběhem, zvýšeným rizikem postižení centrální nervové soustavy (CNS) a krátkým přežíváním pacientů při použití standardní chemoterapie. Doporučována je léčba pomocí intenzifikovaných chemoterapeutických režimů s následnou transplantací krvetvorných buněk. Přesto na léčbu úspěšně zareaguje pouze polovina pacientů, navíc je onemocnění často chemorefrakterní. Obligatorní pro diagnostiku double/triple-hit lymfomů je přítomnost přestavby genu MYC a zároveň přestavby genu BLC2 a/nebo přestavby genu BCL6. Detekce těchto přestaveb se standardně provádí pomocí fluorescenční in situ hybridizace (FISH). Delece oblasti 9p21 zahrnující gen CDKN2A byla identifikována u 35 % pacientů s difuzním velkobuněčným B lymfomem (DLBCL) a má výrazný podíl na zkrácení doby celkového přežití. Vliv delece CDKN2A na průběh onemocnění HGBL zatím nebyl definován.
Kazuistika: V lednu 2021 byl 59leté ženě na základě morfologických a imunofenotypizačních znaků diagnostikován HGBL, NOS z bioptického vzorku peritonea. Na PET/CT byla prokázána přítomnost nádorové tkáně v mnoha ložiscích. V aspirátu kostní dřeně (KD) bylo nalezeno 13 % buněk s imunofenotypem podporujícím dg. B-NHL. Cytogenetické a FISH vyšetření KD prokázalo komplexní změny karyotypu zahrnující přestavbu MYC a zároveň přestavbu BCL2. Pacientce bylo po čtyřech cyklech chemoterapie (R-CODOX-M/R-IVAC) nalezeno nové ložisko ve stěně žaludku. Následovaly tři cykly R-EDHAP a autologní transplantace krvetvorných buněk. Na kontrolním PET/CT (leden 2022) 63. den po transplantaci byla prokázána nová nádorová ložiska v několika lokalizacích. Klinicky pacientka vykazovala zhoršení stavu a známky postižení CNS. Biopsie ložiska kůže potvrdilo infiltraci HGBL. Cytogenetické vyšetření a FISH provedené z kožního bioptického vzorku prokázala komplexní změny karyotypu a přítomnost přestaveb genů MYC a BCL2. Ve srovnání s předchozím vyšetřením (KD) došlo ke klonálnímu vývoji karyotypu, ve kterém byla navíc detekována další nadpočetná přestavba genů MYC a IGL a tvorba subklonu. Po provedení array komparativní genomové hybridizace byla detekována malá homozygotní delece v oblasti 9p21 o velikosti ∼300 kb zahrnující geny CKDN2A a CKDN2B. Vzhledem ke špatné odpovědi na terapii, časné progresi po autologní transplantaci a infiltraci CNS je onemocnění hodnoceno jako primárně chemorefrakterní bez dalších možností léčby s kurativním efektem.
Závěr: Úspěšnost léčby HGBL je i přes použití intenzivních režimů vysocedávkované chemoterapie často nízká a může vyústit v chemorefrakterní onemocnění. Podíl genetických změn na vývoji chemorefrakterního onemocnění je zatím nejasný, nicméně precizní charakteristika genetického pozadí nádoru a porovnávání léčebných strategií je základním kamenem k jejich poznání.
Podpořeno granty IGA_LF_2022_001 a MZ ČR – RVO (FNOL, 00098892).
P11. MONITOROVÁNÍ HLADINY MINIMÁLNÍ REZIDUÁLNÍ CHOROBY U HODGKINOVA LYMFOMU TECHNOLOGIÍ DIGITÁLNÍ PCR
Grohmann J., Navrátilová J., Hanáčková V., Kredátusová A., Urbánková H., Procházka V., Papajík T.
Hemato-onkologická klinika LF UP a FN Olomouc
Úvod: Hodgkinův lymfom (HL) je lymfoproliferativní nádorové onemocnění postihující zejména mladé dospělé. Přes relativně vysokou úspěšnost chemoterapeutické léčby stále u 10–20 % nemocných dochází k časným relapsům onemocnění. V současnosti se léčebná odpověď pacientů s Hodgkinovým lymfomem sleduje pomocí technologie PET/CT, která je schopná zachytit reziduální nádorovou masu. Toto vyšetření má své technické limitace a může vést ke vzniku falešně pozitivních/falešně negativních výsledků. Z tohoto důvodu je předmětem zájmu identifikace nových molekulárních markerů vhodných pro sledování minimální reziduální nemoci, které by v kombinaci se zhodnocením výsledků zobrazovacích metod lépe charakterizovaly aktuální stav onemocnění a mohly sloužit jako přesnější prediktor léčebné odpovědi a relapsu choroby.
Cíle: Technologií digital PCR (dPCR) jsme u tří vybraných pacientů s HL, u nichž jsme na základě NGS analýzy detekovali mutace v genech STAT6 (p.N417Y) a XPO1 (p.E571K), sledovali přítomnost těchto mutací ve vzorcích z průběhu léčby (diagnóza, interim PET, final PET).
Metodika: dPCR byla provedena na přístroji QIAcuity Digital PCR System (Qiagen) s využitím čipu QIAcuity Nanoplate 26K 24-well.
Výsledky: Vstupně měli všichni tři pacienti pokročilou chorobu (IIIA–IVB). U jedné pacientky s mutací XPO1E571K byl diagnostikován časný relaps, druhá pacientka s mutací ve STAT6N417Y měla primárně rezistentní onemocnění. Třetí pacient s mutací XPO1E571K dosáhl kompletní remise lymfomu a mutace u něj nebyla prokázána. U pacientky s rezistentním onemocněním jsme detekovali stabilní hladinu mutace ve všech vzorcích, vymizela až po ukončení radioterapie. Pacientka s prokázaným relapsem dosáhla první kompletní remise, kdy mutace ve vzorcích nebyla detekována. Znovu byla prokázána v době relapsu onemocnění, na jehož základě podstoupila záchranou chemoterapii a autologní transplantaci. V těchto odběrech již mutace nebyly detekovány.
Závěr: Digitální PCR se u pacientů s HL ukazuje jako vhodný přístup pro sledování minimální reziduální choroby v průběhu léčby a v kombinaci s výsledky PET/CT lépe popisuje aktuální stav pacientů a může tak sloužit jako prediktor dlouhodobé léčebné odpovědi.
Práce je podporována granty IGA_LF_2022_001 a MZ ČR – RVO (FNOl, 00098892).
P12. CHEMOREZISTENTNÍ MYELOSARKOM REAGUJÍCÍ NA ZÁCHRANNOU TERAPIÍ KOMBINACÍ AZACITIDINU A VENETOCLAXU
Hisemová M.
Klinický úsek, ÚHKT Praha
Kazuistika pojednává o pacientce s multifokálním myelosarkomem v měkkých tkáních, kůži a lymfatických uzlinách v přítomnosti konkomitantního myelodysplastického syndromu, který ani po dvou sériích indukční chemoterapie (mitoxantron, vysocedávkovaný cytarabín tzv. protokol HAM), za téměř 3měsíční hospitalizace, nenavodil kompletní remisi a vymizení extramedulárních ložisek. Ukazuje potenciál kombinované ambulantní terapie azacitidinem, hypometylační látka, s venetoclaxem, bcl-2 inhibitor, překonat chemorezistenci nádoru. Efekt salvage kombinační terapie azacitidín a venetoclax lze dokumentovat zobrazovacím vyšetřením FDG-PET/CT a fotodokumentací zhojeného kožního defektu.
P13. VENETOKLAX V KOMBINACI S AZACITIDINEM NEBO LD-ARAC U PACIENTŮ S HR-MDS A AML – ZKUŠENOSTI 1. INTERNÍ KLINIKY VFN
Minařík Ľ.1,2, Stopka T.2,1, Zemanová Z.3, Jonášová A.1
1 I. Interní klinika 1. LF UK a VFN v Praze
2 BIOCEV, 1. LF UK Vestec
3 Centrum nádorové cytogenetiky, Ústav lékařské biochemie a laboratorní diagnostiky, 1. LF UK a VFN v Praze
Úvod: Prognóza starších pacientů s vysoce rizikovým myelodysplastickým syndromem (HR-MDS) nebo akutní myeloidní leukemii (AML), neúnosných intenzivní terapie nebo progredujících na léčbě hypometylačními agens (HMA) je bezútěšná. Slibné výsledky klinických studií VIALE-A a VIALE-C s významným prodloužením mediánu celkového přežití (OS) a dosažením časných remisí v léčebných ramenech standardní terapie v kombinaci s venetoklaxem (VTX) u AML a další studie zahrnující 78 pacientů s HR-MDS (Garcia JS et al., 2020), nebo podobná studie se 44 pacienty (Zeidan AM et al. 2020) přinesly novou naději pro pacienty. Tato práce přibližuje zkušenosti našeho centra s podáváním VTX v kombinační terapii u pacientů s HR-MDS nebo AML. Cílem je sledovat toxicitu léčby, komplikace vč. nutnosti přerušení terapie z důvodu cytopenie a identifikovat markery spojené s horším přežíváním.
Metody: Naše kohorta se skládá z 22 pacientů (muži, n = 12; ženy, n = 10) s diagnózou MDS-AML (n = 16) nebo de novo AML (n = 6) v době zahájení VTX. Medián věku byl 75 let. Průměrné cytogenetické riziko podle IPSS-R bylo 1,9. Pro screening mutací byl použit panel 33 genů často mutovaných u MDS.
Výsledky: VTX byl podáván v kombinaci s azacitidinem v režimu 5-2-2 (75 mg/m2, interval 28 dnů) nebo LD-AraC (standardní dávkování, interval 28 dnů). Medián celkové dávky VTX byl 1 500 mg na jeden cyklus. Průměrná dávka byla 53 mg/den, což je nižší v porovnání s terapeutickou dávkou používanou při léčbě jiných hematologických malignit vzhledem k riziku cytopenie. Ve skupině pacientů s de novo AML jsme pozorovali ORR 67 % (CR = 33 %, PR = 17 %, HI = 17 %) s mediánem OS na léčbě 6,5 měsíce. Ve skupině pacientů s MDS/AML jsme pozorovali ORR 57 % (CR = 29 %, PR = 21 %, HI = 7 %) s mediánem OS na terapii 5,4 měsíce. Součástí sledování je rovněž 13 pacientů (59 %) po selhání AZA jako první linie léčby, u kterých vedlo přidání VTX k přechodné remisi.
Závěr: VTX v kombinaci s azacitidinem nebo LD-AraC je účinná léčba pro pacienty s de novo AML, MDS-AML v 1. linii terapie, nicméně jsou pozorovány remise i po přidání VTX k selhávající terapii azacitidinem. Celková dávka podávaného VTX je nižší z důvodu cytopenie. Nutnost redukovat dávky azacitidinu během prvních dvou cyklů bylo spojeno s horším celkovým přežitím (p = 0,0191). Mutace TP53 byla spojena s horším celkovým přežitím (p = 0,0184). Dosažení HI-P během prvních dvou cyklů bylo spojeno s lepším celkovým přežitím (p = 0,0341). Selhání kombinované léčby zůstává nejasné a vyžaduje další studium.
P14. DLOUHODOBÁ SPONTÁNNÍ MOLEKULÁRNÍ REMISE AKUTNÍ MYELOIDNÍ LEUKÉMIE S t (9; 11) A PŘESTAVBOU MLL GENU – POPIS PŘÍPADU
Szotkowski T., Faber E., Čerňan M., Palová M., Hubáček J., Juráňová J., Pikalová Z., Holzerová M., Navrátilová J., Papajík T.
Hemato-onkologická klinika FN Olomouc
Úvod: Remise akutní myeloidní leukémie (AML) dosažená bez použití protinádorové léčby je fenoménem známým, nicméně velmi vzácně se vyskytujícím. Publikovaná data jsou proto omezena jen na ojedinělé popisy případů. Mechanizmus navození remise nebyl objasněn, obvykle je dáván do souvislosti s excesivní stimulací imunitního systému závažnou infekcí přítomnou při stanovení diagnózy leukémie, případně s podanou transfuzní léčbou. Délka trvání remise obvykle nepřesahuje několik měsíců.
Kazuistika: Práce popisuje případ 75leté nemocné, která byla přijata na naši kliniku koncem ledna roku 2020 s anamnézou 5 dnů trvající horečky, které byla při vyšetření na oddělení urgentního příjmu zjištěna levostranná bronchopneumonie a současně pancytopenie s nálezem 80 % blastů v periferní krvi. Při pátrání po etiologii febrilií a pneumonie byla zachycena pozitivita PCR vyšetření na přítomnost RNA viru chřipky A (H1N1). Vyšetření blastů potvrdilo dg. akutní myeloidní leukémie s t (9; 11) s přestavbou MLL genu a trizomií chromosomu 8. Nemocná byla vzhledem k věku a komorbiditám indikována k paliativní a substituční léčbě, pro nepříznivý celkový stav byla předána do hospicové péče. Během hospitalizace nebyla podána jakákoliv cytoredukční léčba – nemocná měla leukopenii. Po 10 týdnech pobytu v hospici byla přivezena k ambulantní kontrole, s prakticky normálními hodnotami krevního obrazu vč. optického rozpočtu leukocytů, bez nálezu blastů v periferní krvi. Proto byl 3 měsíce od stanovení diagnózy AML proveden kontrolní odběr vzorku kostní dřeně s obrazem kompletní molekulární remise onemocnění. Nemocná je pouze sledována, při poslední kontrole v lednu 2022 byly potvrzeny normální hodnoty krevního obrazu. Kompletní spontánní remise AML tedy trvá již déle než 2 roky.
Závěr: Takto dlouhou dobu trvající spontánní remise AML jsou extrémně vzácné. I přes předpokládaný zásadní podíl účasti imunitního systému pacienta na navození a udržení remise zatím nebyly objasněny detailní mechanizmy na buněčné či molekulární úrovni. Vzhledem k neuspokojivým léčebným výsledkům této skupiny onemocnění, zejména u nemocných ve věku nad 60 let, by vysvětlení podrobností navození spontánní remise a jejich využití v klinické praxi mohly zásadně přispět ke zlepšení celkových výsledků léčby.
Práce byla podpořena granty IGA_LF_2022_001, MZ ČR – RVO (FNOL, 0098892).
P15. COVID SKÓRE – PŘÍNOS V PROGNOSTICKÉ STRATIFIKACI NEMOCNÝCH S COVID-19
Juráňová J.1, Čerňan M.1, Kadlecová J.1, Zapletalová J.2, Zdráhalová H.1, Konečná V.1, Hrochová M.1, Pikalová Z.1, Prošková J.3, Slavík L.1, Papajík T.1
1 Hemato-onkologická klinika LF UP a FN Olomouc
2 Ústav lékařské biofyziky, LF UP a FN Olomouc
3 Oddělení klinické biochemie, LF UP a FN Olomouc
Úvod: Onemocnění COVID-19, způsobené virem SARS-CoV-2, vyvolává řadu změn v krevním obraze. Covid skóre (CS) je vypočtený parametr umožňující predikci závažného klinického průběhu onemocnění COVID-19. CS je počítáno z 10 parametrů krevního obrazu (KO) a jeho hodnoty se mohou pohybovat v rozmezí 0–28. Hodnota CS v rozmezí 0–3 byla v pilotních pracích asociována s klinicky nekomplikovaným průběhem onemocnění, naopak hodnoty 4 a více predikovaly závažný průběh choroby s vysokou pravděpodobností potřeby arteficiální ventilační podpory.
Cíle: Práce měla za cíl posoudit prognostický význam CS na průběh infekce u pacientů s onemocněním COVID-19.
Metody: CS bylo hodnoceno v souboru 129 nemocných s mediánem věku 64 (19–93) let s prokázanou infekcí COVID-19 (na základě pozitivního PCR testu) vyšetřených v COVID ambulancích a na odděleních ve FN Olomouc v průběhu prosince 2021 až února 2022. Z analýzy byli vyloučeni nemocní s hematologickou a onkologickou malignitou tak, aby se eliminoval vliv základního onemocnění, případně jeho léčby na parametry KO. U nemocných byly hodnoceny také další laboratorní ukazatele a závažnost klinického průběhu onemocnění COVID-19. Následně byla provedena analýza pro podskupiny nemocných s hodnotou CS 0–3, resp. CS 4 a více.
Výsledky: Ze 129 pacientů mělo 65 (50,4 %) hodnotu CS 0–3 a 64 (49,6 %) pacientů mělo CS 4 a více. Medián času do hodnocení CS od diagnózy COVID-19 byl 3 (0–18) dny. Nemocní s CS 4 a více byli signifikantně starší než nemocní s CS 0–3 (medián 66 vs. 59 let, p = 0,022). Medián hodnoty D-dimerů a CRP byl významně vyšší při stanovení diagnózy u nemocných s hodnotou CS 4 a více (1 741,5 vs. 911,0 ug/l, p = 0,0002; resp. 118,8 vs. 45,1 mg/l, p = 0,0001). U nemocných s hodnotou CS 4 a více bylo signifikantně častěji zjištěno zánětlivé postižení plicního parenchymu (90,6 % vs. 58,5 %, p < 0,0001) a významně častěji vyžadovali arteficiální ventilační podporu (79,7 % vs. 29,2 %, p < 0,0001). Mortalita nemocných byla signifikantně vyšší ve skupině s CS 4 a více než ve skupině s CS 0–3 (26,6 % vs. 9,2 %, p = 0,010).
Závěr: Práce prokázala, že CS může sloužit spolu s dalšími laboratorními markery ke zlepšení rizikové stratifikace pacientů s COVID-19. Hodnoty CS 4 a více jsou asociovány se závažnějším průběhem onemocnění.
Podpořeno MZ ČR – RVO (FNOL, 0098892)
P16. VYUŽITÍ MUTACÍ V GENU CEBPA PRO SLEDOVÁNÍ MINIMÁLNÍ REZIDUÁLNÍ NEMOCI POMOCÍ SEKVENOVÁNÍ NOVÉ GENERACE U PACIENTŮ S AKUTNÍ MYELOIDNÍ LEUKÉMIÍ
Folta A., Drncová M., Klemešová I., Smitalová D., Weinbergerová B., Semerád L., Podstavková N., Kabut T., Mayer J., Ježíšková I.
Interní hematologická a onkologická klinika LF MU a FN Brno
Úvod: Mutace v genu CEBPA jsou detekované u 10–15 % pacientů s de novo akutní myeloidní leukémií (AML). Ačkoliv se jedná o mutace relativně stabilní, jejich využití má pro sledování minimální reziduální nemoci (MRN) pomocí kvantitativní real-time PCR (qPCR) řadu omezení. Vzhledem k typu a různé lokalizaci CEBPA mutací musí být pro qPCR navrhovány pacient specifické systémy (vč. přípravy plazmidové řady standardů), u pacientů s bialelickými mutacemi optimálně pro obě detekované CEBPA varianty. Pro mnohé bodové záměny či krátké inzerce/delece jsou navíc navrhované qPCR systémy málo specifické, což má za následek nízkou senzitivitu. Samotný návrh systémů je dále znesnadněn vysokým podílem GC bází a četným zastoupením repetitivních oblastí.
Cíle: Vytvořit univerzální senzitivní systém pro sledování CEBPA MRN pomocí sekvenování nové generace (NGS) jako alternativu ke stávajícím qPCR pacient specifickým systémům a obě metody porovnat.
Metody a výsledky: Pro vytvoření univerzálního NGS systému byl zvolen přístup dvoukolové PCR. Gen CEBPA byl rozdělen na sedm překrývajících se úseků, které jsou amplifikovány jednotlivými PCR reakcemi. V prvním kole PCR probíhá amplifikace s lokus specifickými primery, v druhém kole dojde k navázání indexů pro multiplexování. Pro dosažení co nejvyšší citlivosti je v PCR reakcích maximalizováno vstupní množství DNA (1 µg DNA/reakci odpovídající cca 150 000 buněk), pro snížení počtu amplifikačních chyb je minimalizováno množství amplifikačních cyklů (celkem 25 cyklů). Po každé PCR reakci jsou získané amplikony purifikovány, na závěr pak kvantifikovány a sekvenovány na NGS analyzátoru NextSeq (Illumina, USA). Aktuální citlivost metody dosahuje hodnoty minimálně 0,1 % VAF v závislosti na typu mutace. Výsledky NGS analýz byly porovnány s výsledky qPCR u tří vybraných dlouhodobě sledovaných pacientů s AML a mutacemi v genu CEBPA. Výsledky NGS analýz byly ve všech analyzovaných odběrech vyšetřovaných pacientů ve shodě s výsledky qPCR.
Závěr: Nově navržený NGS systém umožňuje efektivně s citlivostí minimálně 0,1 % VAF sledovat MRN u všech CEBPA pozitivních pacientů, a to bez ohledu na konkrétní typ a pozici mutace. Navržený přístup představuje vysoce univerzální nástroj pro MRN monitoring se srovnatelnou hladinou senzitivity, jakou poskytují pacient specifické qPCR CEBPA systémy.
P17. KVALIFIKAČNÍ PLÁNY V KLINICKÉ ČÁSTI JACIE AKREDITOVANÉHO TRANSPLANTAČNÍHO PROGRAMU – ZKUŠENOSTI JEDNOHO CENTRA
Dobrovolná M.1, Vydra J.1,2
1 Úsek pro akreditace a kvalitu, ÚHKT Praha
2 Klinický úsek, ÚHKT Praha
Úvod: Transplantační centra, dobrovolně přihlášená k mezinárodním standardům JACIE (The Joint Accreditation Committee ISCT-Europe & EBMT), se zavazují v klinické, odběrové i zpracovatelské části plnit stanovené požadavky. Některé z nich odpovídají legislativním požadavkům či postupům vyžadovaným regulačními orgány (SÚKL), některé je však třeba implementovat nově. V našem centru tato situace nastala u požadavku na definování kvalifikačních plánů (KP) v klinické části TP (JACIE standard B4.13). Zatímco v odběrové (C.4.13) a zpracovatelské části TP (D.4.1) korespondovaly s dlouhodobě zavedeným systémem definovaných požadavků na výrobce a dodavatele klíčového vybavení, činidel, zařízení a služeb, hospodaření se zásobami a prováděné validace, tak v klinické části byly výzvou k zamyšlení. Kvalifikační plán v širším slova smyslu lze chápat jako odpověď na otázku „Co je třeba udělat, když/ aby…?“.
Metody: Východiskem analýzy byl procesní diagram klinické části TP, ve kterém jsme hledali další oblasti vhodné pro formulaci KP, kromě již zpracované problematiky odběru kostní dřeně (požadavek B4.13.1, 7. verze JACIE standardů).
Výsledky: Důkladné zamyšlení nad jednotlivými fázemi TP, od indikace pacienta a výběru dárce, volbu přípravného režimu, přes podání produktu buněčné terapie (PBT) až po dlouhodobé sledování pacienta/dárce ukázalo, že existuje řada oblastí, pro které by mohly být KP vhodným nástrojem, jak stanovit kriteria shody na daný proces nebo činnost, což obdobně platí i pro zavádění nového léčebného postupu nebo aplikaci léčivých přípravků moderní terapie (LPMT). Jednotlivé položky KP následně umožňují vytvoření přehledných kontrolních listů sloužících v rámci interních auditů k rychlé a přesné identifikaci shody či možných odchylek od stanoveného plánu.
Diskuze: Vytvořené KP jsme zatím využili pro:
- nový postup CART-19 imunoterapie v rámci akademické studie ÚHKT a optimalizovali strukturu a obsah SOP pro CART terapii obecně (komerčními i experimentálními LPMT);
- institucionální politiku dlouhodobého skladování kryokonzervovaných PBT (na základě doporučení ČHS);
- odběry kostní dřeně zajišťované externím zdravotnickým zařízením;
- ověřování úplnosti a správnosti zdravotnické dokumentace příjemců a dárců PBT a LPMT.
Závěr: Tvorbu KP plánujeme využít všude tam, kde pracujeme na nových tématech nebo tam, kde nám hodnocení zavedeného managementu kvality odhalilo vyšší pravděpodobnost odchylek či potenciálních rizik. Jasné definování KP dle našich zkušeností umožňuje lepší přípravu nových procesů a postupů, zefektivnění činnosti vnitřní kontroly a lepší dlouhodobé dodržování každodenní praxe s definovanými postupy. Způsob naplňování požadavků JACIE standardů vždy závisí na podmínkách daného zdravotnického zařízení, a tak vzájemné sdílení získaných zkušeností může být přínosem pro všechna transplantační centra v ČR hlásící se k JACIE akreditačnímu systému.
P18. MOLEKULÁRNÍ ANALÝZA FAMILIÁRNÍCH HEMATOLOGICKÝCH MALIGNIT – CASE REPORT
Navrátilová J.1, Szotkowski T.1, Urbánková H.1, Pospíšilová D.2, Papajík T.1
1 Hemato-onkologická klinika LF UP a FN Olomouc
2 Dětská klinika LF UP a FN Olomouc
Úvod: Dědičná forma nádorových onemocnění tvoří asi 10 % všech onkologických malignit. I na poli hematologie je prokázáno klastrování hemato-onkologických onemocnění v rámci některých pacientských rodin. U části z nich je možné zachytit molekulárními metodami germinální varianty v genech, které jsou predispoziční pro vznik myeloidních/lymfoidních hematologických malignit. Nejznámější predispoziční mutace bývají detekovány v genech CEBPa, DDX41, RUNX1, ANKRD26, GATA2, ETV6 a další. Tyto mutace byly nově zahrnuty i do revidované klasifikace WHO2016, kde byla vytvořena skupina myeloidních neoplázií s germinální predispozicí.
Cíle: Cílem bylo osekvenovat vzorky matky a dcery, u nichž byla v rámci diagnostiky prokázána familiární trombocytóza, a odhalit potenciálně patologické germinální varianty.
Metodika: Pro přípravu celoexomové knihovny jsme zvolili Human All Exon V8 kit (Agilent). Metodika je založena na principu target enrichment a technologii SureSelect XT HS. Sekvenace probíhala na přístroji NovaSeq 6000 (Illumina). Vyhodnocení probíhalo v softwaru VarSome Clinical (Saphetor).
Výsledky a závěr: Matka (nar. 1987) je léčena od roku 1994 s diagnózou Ph-negativní MPN typu esenciální trombocytémie a dcera (nar. 2011) od roku 2014 s familiární trombocytózou. Obě mají vysoké počty trombocytů. Základní molekulární analýza vzorků matky i dcery neprokázala přítomnost žádné specifické driver mutace (JAK2/MPL/CALR negativní). Jsou tedy považovány za triple negativní pacientky. Díky celoexomovému sekvenování byla u obou zachycena mutace v genu pro trombopoetin (THPO), anotovaná v databázi ClinVAR, kde je popsána asociace této varianty s trombocytémií. Celogenomové sekvenování je díky své kapacitě a pokrytí vhodný nástroj k detekci patologických variant na úrovni genomu, které se standardně v rutinní praxi nevyšetřují nebo jsou natolik specifické, že vyžadují speciální přístupy.
Práce je podporována grantem IGA-LF-2022-001.
P19. KOMPLEXNÍ ANALÝZA LEUKOCYTŮ POMOCÍ PRŮTOKOVÉ CYTOMETRIE
Říhová L., Bezděková R., Poláčková P., Suská R., Kamelander J., Romanová G., Smejkal P., Kissová J., Buliková A., Penka M.
Oddělení klinické hematologie, FN Brno
Úvod: Průtoková cytometrie je unikání metodou analýzy buněčných populací v různých biologických materiálech. Její využití v hematologii je zaměřeno zejména na analýzu leukocytů. Polychromatická analýza lymfoidní a myeloidní řady umožňuje záchyt případné patologie, což ji činí nepřekonatelnou v rutinní diagnostice. Výstupy z průtokové cytometrie pak mohou dále zpřesnit morfologický nález a ujasnit diagnózu pacienta.
Cíl: Detailní analýza leukocytárních subpopulací v periferní krvi pomocí polychromatické průtokové cytometrie k vyloučení hematologické malignity.
Materiál a metody: Celkem byla zhodnocena periferní krev (PK) 30 osob, zaslaných na oddělení nejčastěji na podkladě relativní lymfocytózy či leukocytózy. Vzorek PK byl zpracován jednak dle SOP pro Euroflow analýzu lymfocytů (tzv. lymfoid screen tube, LST), a to nejprve 2× promyt v 0,5 % fetal bovine serum (FBS), poté inkubován s protilátkami: CD4, CD20, CD45, CD8, CD56, kappa, lambda, CD5, CD19, TCRgamma/delta, CD3 a CD38; následně zlyzován a promyt. V rámci vlastního panelu pro myeloidní řadu byl vzorek inkubovan s protilátkami CD16, CD45, HLA-DR, CD123, CD34, CD11b, CD33 a CD38; poté zlyzován a promyt. Zisk dat proběhl na BD FACS Canto (Becton Dickinson) a reanalýza pomocí SW Infinicyt (Cytognos).
Výsledky: Přestože se zdá nemožné analyzovat 12 znaků pomocí 8barevného průtokového cytometru, díky specifické kombinaci antigenů v LST zkumavce a následné reanalýze pomocí speciálního SW lze velmi jednoduše identifikovat základní lymfocytární subpopulace a odhalit případnou patologii. Naprostá většina vzorků spadala zastoupením T, B, NK buněk do normálního rozsahu. U dvou pacientů byly nalezena patologická populace B lymfocytů (1× B-CLL; 1× jiná klonální subpopulace B lymfocytů). U části pacientů bylo nalezeno zvýšené zastoupení LGL lymfocytů, u jednoho pacienta velmi výrazně. V rámci myeloidní řady pak byly jednoznačně odlišeny prolínající se populace bazofilů a CD34+ buněk, a také prekurzorové dendritické buňky (myeloidní a lymfoidní) vč. identifikace subpopulací monocytů lišících se expresí CD16. Bylo detekováno různé zastoupení nezralé frakce neutrofilů, tzv. nízkodenzitních neutrofilů, jejichž funkce prozatím není zcela objasněna. Výrazná patologie zde nebyla zachycena.
Závěr: Spojením standardizovaného Euroflow přístupu pro analýzu lymfocytů s vlastním panelem pro analýzu myeloidní řady lze dosáhnout komplexní analýzy leukocytárních subpopulací. Tento přístup umožňuje jednak odhalit patologii a dále zpřesnit morfologické nálezy, navíc v krátkém časovém horizontu, což je výhodou pro rychlé stanovení diagnózy, resp. vyloučení hematologické malignity.
Podpořeno MZ ČR – RVO (FNBr, 65269705).
P20. CYTOGENETICKÉ A MOLEKULÁRNĚ GENETICKÉ VYŠETŘENÍ U PACIENTŮ S CLL
Růžičková B.1, Řehounková M.1, Hrochová K.1, Rabasová J.2, Bydžovská L.2, Jochecová M.2, Endrychová V.2, Gančarčíková M.1
1 Ústav klinické biochemie a diagnostiky, FN Hradec Králové
2 Oddělení lékařské genetiky, FN Hradec Králové
Chronická lymfocytární leukémie (CLL) je lymfoproliferativní onemocnění, jehož podstatou je akumulace monoklonálních B-lymfocytů v periferní krvi, kostní dřeni a sekundárních lymfatických orgánech. Onemocnění je charakterizované vysokým stupněm molekulární heterogenity reflektující vysoce variabilní klinickou manifestaci. Vzhledem k variabilitě onemocnění je pro stratifikaci pacientů klíčové stanovení genetických prognostických markerů, mezi které řadíme cytogenetické aberace, mutace v genu TP53 a mutační stav genů pro variabilní část těžkého řetězce imunoglobulinu (IgVH).
Pro statistické prospektivní zpracování výsledků byl vybrán soubor 87 pacientů (56 mužů, 31 žen), kterým byla v letech 2020 a 2021 diagnostikována suspektní CLL. Medián věku v době stanovení diagnózy byl 69 let. Konvenční cytogenetickou analýzou byl stanoven karyotyp, který byl doplněn metodou fluorescenční in situ hybridizace (FISH) pro detekci známých rekurentních aberací (delece 13q14, delece 11q22, delece 17p13 a trisomie 12). Mutační stav IgVH a mutace genu TP53 byly vyšetřeny pomocí kombinace technik fragmentační analýzy a Sangerova sekvenování.
Ve vyšetřované kohortě byl nalezen normální karyotyp u 33/87 (38 %) pacientů, aberovaný karyotyp byl stanoven u 27/87 (31 %) pacientů, z nichž ve dvou případech (2 %) se jednalo o komplexní karyotyp. U ostatních nemocných se nepodařilo karyotyp stanovit z důvodu nedostatečného počtu mitos v kultuře. Metodou FISH byly prokázány chromozomové aberace u 67/87 (77 %) pacientů. Nejčastěji byla detekována mono/bialelická delece lokusu 13q14 (53 %), dále trisomie chromosomu 12 (17 %), delece oblasti 11q22 (17 %) a nejméně zastoupenou kryptickou aberací byla delece 17p13 (10 %). Průkaz přestaveb IgVH byl z vybraného souboru vyšetřen u 82 pacientů, přičemž klonální přestavba Ig receptoru byla prokázána u 80/82 (98 %) nemocných, z nichž u 34/82 (41 %) byl gen pro IgVH mutovaný a u 42/82 (51 %) nemutovaný. U 5/82 (6 %) pacientů se mutační stav nepodařilo určit. Bylo nalezeno také několik subsetů, CLL#5, CLL#6 (agresivní), CLL#16 (velmi indolentní) a CLL#99 (bez bližších informací). V případě mutace genu TP53 byla u 76 pacientů osekvenována oblast exonů 4–10. Patogenní varianta byla nalezena pouze u 6/76 (8 %) nemocných.
Procentuální zastoupení nalezených aberací ve vybraném souboru je ve shodě s publikacemi. Kombinace cytogenetických a molekulárně genetických metod je kruciální pro stratifikaci pacientů, určení prognózy onemocnění, diferenciální diagnostiku lymfoidních malignit a zahájení vhodné léčebné strategie.
P21. DYSREGULACE EXOZOMÁLNÍCH MIKRORNA V PERIFERNÍ KRVI PACIENTŮ S MNOHOČETNÝM MYELOMEM
Vlachová M.1, Gregorová J.1, Dostálová A.1, Radová L.2, Jarkovský J.3, Bezděková R.4, Říhová L.4, Almáši M.4, Štork M.5, Pour L.5, Ševčíková S.1,4
1 Babákova myelomová skupina, Ústav patologické fyziologie, LF MU Brno
2 Ceitec, MU Brno
3 Institut biostatistiky a analýz, LF MU Brno
4 Oddělení klinické hematologie, FN Brno
5 Interní hematologická a onkologická klinika FN Brno
Úvod: Mnohočetný myelom (MM) je hematoonkologické onemocnění, při němž dochází k infiltraci kostní dřeně plazmatickými buňkami. V případě, že buňky infiltrují také orgány či měkké tkáně, je stav označován jako extramedulární onemocnění (EMD). MikroRNA (miRNA) jsou krátké jednořetězcové nekódující RNA, které regulací genové expresi ovlivňují spektrum fyziologických i patologických procesů. Jsou přítomny ve tkáních i v tělních tekutinách mj. jako součást exozomů.
Cíle: Cílem práce bylo zjistit, jaký je rozdíl v expresi miRNA ve vzorcích séra periferní krve získaného od pacientů s MM a EMD, a k analýze využít sekvenování nové generace (8 MM, 8 EMD) a RT-qPCR (40 MM, 40 EMD).
Metody: Ze séra periferní krve pacientů jsme izolovali nejdříve exozomy (qEVoriginal, Izon Science) a poté celkovou RNA obohacenou o krátké RNA vč. miRNA (miRNeasy Serum/Plasma Kit, Qiagen). Následně jsme z části takto zpracovaných vzorků připravili knihovny, které byly osekvenovány na platformě Illumina. Kandidátní miRNA jsme validovali na větší, nezávislé kohortě metodou RT-qPCR (TaqMan Advanced miRNA Assays, Applied Biosystems).
Výsledky: S využitím sekvenování byly identifikovány čtyři odlišně exprimované miRNA. U miRNA, jejichž relativní exprese byla signifikantně odlišná, jsme provedli ROC analýzu. Výsledky jsme korelovali s klinickými daty.
Závěr: Pomocí uvedených metod se nám podařilo identifikovat miRNA, jejichž exprese je odlišná v séru pacientů s MM a EMD. V budoucnu by mohly být využity jako minimálně invanzivní biomarkery u těchto dvou onemocnění, která stále zůstávají obtížně léčitelná. Je však nezbytné podpořit praktické využití miRNA dalším výzkumem.
Výzkum byl podpořen grantem NU21-03-00076.
P22. CHROMOZOMOVÉ ABERACE U SOUBORU PACIENTŮ S MDS A MDS/MPN TRANSPLANTOVANÝCH VE FN OLOMOUC V LETECH 2018–2021
Rubešová A., Navrátilová J., Holzerová M., Machová R., Raida L., Kuba A., Balcárková J., Urbánková H., Papajík T.
Hemato-onkologická klinika LF UP a FN Olomouc
Úvod: Chromozomové změny detekované u nemocných s myelodysplastickým syndromem (MDS) a se smíšenými myelodysplasticko-myeloproliferativními syndromy (MDS/MPN) přispívají k upřesnění diagnózy onemocnění, na základě jejich charakteru je možné stratifikovat nemocné do prognostických skupin a doplňují kritéria pro výběr odpovídající léčby onemocnění, vč. indikací k alogenní transplantaci krvetvorných buněk (TKB).
Cíle: Cílem projektu bylo analyzovat chromozomové změny u nemocných s MDS, MDS/MPN a sekundární akutní myeloidní leukémií (sAML) vzniklou vývojem z MDS nebo MDS/MPN, kteří byli transplantováni v letech 2018–2021 na naší klinice.
Metody: Všichni nemocní byli vyšetřeni konvenční cytogenetickou metodou G-pruhováním, metodou FISH (fluorescenční in situ hybridizace) s panelem sond pro MDS, případně mFISH (mnohobarevná FISH) a u většiny nemocných byla provedena analýza NGS (sekvenování nové generace) se zaměřením na AML/MPN/MDS panel nejčastějších mutací.
Výsledky: V průběhu 4 let bylo na Hemato-onkologické klinice FN Olomouc transplantováno 20 pacientů (11 mužů a 9 žen) s původní diagnózou MDS nebo MDS/MPN. Medián věku při diagnóze činil 48 let (v rozmezí 33–65 let). Klasická cytogenetická analýza (G-pruhování) prokázala v době diagnózy onemocnění chromozomové změny u 12 (60 %) nemocných. Doplněním metodou FISH byly prokázány genetické aberace u celkově 15 (75 %) pacientů, kdy u 14 z nich byla detekována chromozomová změna v rámci vyšetřovaného MDS panelu. Chromozomové změny s nepříznivou prognózou (komplexní karyotyp, 7q-/-7, přestavba genu MECOM) byly prokázány u 12 pacientů (60 %). U pěti pacientů nebyla G-pruhováním ani metodou FISH detekována žádná chromozomová aberace. U čtyř pacientů (20 %) byl před TKB prokázán klonální vývoj karyotypu a u jednoho pacienta byl klonální vývoj karyotypu prokázán až při relapsu onemocnění v potransplantačním období. U sedmi nemocných (35 %) došlo k transformaci původního onemocnění do sAML.
Závěr: Cytogenetická a molekulárně-cytogenetická analýza je důležitou součástí diagnostiky MDS, nadále zůstává důležitým faktorem při zpřesňování prognostických kritérií, která umožňují indikovat potencionálně vysoce rizikové pacienty s tímto onemocněním v optimálním čase k alogenní TKB.
Podpořeno grantem IGA_LF_2022_001.
P23. MOLEKULÁRNÍ PATOBIOLOGIE DIAMONDOVY-BLACKFANOVY ANÉMIE
Jahoda O.1, Dobešová D.2, Kureková S.1, Sochorcová L.1, Pospíšilová D.3, Divoký V.1, Friedecký D.2, Horváthová M.1
1 Ústav biologie, LF UP Olomouc
2 Laboratoř dědičných metabolických poruch, Oddělení klinické biochemie, LF UP a FN Olomouc
3 Dětská klinika FN Olomouc
Diamondova-Blackfanova anémie (DBA) je vzácná vrozená aplázie erytropoézy, která je charakterizována obvykle závažnou makrocytární anémií. Kromě anémie mohou onemocnění doprovázet i různé vrozené vývojové vady a postižení jedinci mají zvýšené riziko k rozvoji hematologických malignit i solidních tumorů. Genetickou příčinou onemocnění jsou nejčastěji mutace v genech pro ribozomální proteiny (RP), které vedou k jejich haploinsuficienci. Jeden z hlavních, ne zcela objasněných problémů spočívá ve výrazné fenotypové heterogenitě onemocnění i u pacientů se stejnou RP mutací. Tato heterogenita zahrnuje nejenom různou míru hematologických a nehematologických projevů nemoci, ale i různou odpověď na léčbu.
V naší recentní studii jsme ukázali podíl prozánětových cytokinů a oxidativního poškození DNA a erytrocytů na patofyziologii DBA. Léčba zaměřená na potlačení zánětu, či snížení míry oxidačního stresu se proto nabízí jako varianta, která by mohla v budoucnu přispět u pacientů ke zmírnění projevů onemocnění. K posouzení přínosu protizánětlivé léčby jsme využili DBA buněčný model s deficiencí Rpl5 a Rps19. Inkubace buněk DBA modelu, v přítomnosti inhibitoru prozánětlivých cytokinů (pomalidomidu), vedla ke zmírnění oxidativního poškození DNA i snížení aktivace p53. Dále jsme testovali vliv antioxidantů na erytrocyty DBA pacientů in vitro. Krátká inkubace erytrocytů s N-acetylcysteinem vedla ke snížení hladiny reaktivních forem kyslíku (ROS). Využití metabolomické analýzy se jeví jako potenciálně nadějná cesta, která by mohla přispět k většímu pochopení patofyziologie onemocnění a zároveň by mohla vést k nalezení nových biochemických markerů, s možným využitím v diagnostice. Slibnost tohoto přístupu naznačují i naše předběžná data. Analýza metabolomu krevních sér pacientů s DBA ukázala významné změny hladiny některých metabolitů. Konkrétně bylo zjištěno snížení hladiny kreatininu a guanidinoacetátu v porovnání se zdravými kontrolami a u pacientů s mutací v genu RPL5 bylo navíc stanoveno i významné snížení hladiny hippurátu. K další analýze jsme využili výše zmíněný DBA buněčný model. Cílená metabolomická analýza buněčných extraktů zahrnující metabolity všech hlavních metabolických drah a následná statistická analýza ukázala jasné oddělení Rp-deficientních klonů od buněk kontrolních. Výrazný rozdíl mezi Rp-deficientními klony a kontrolními buňkami se projevil na úrovni mnoha sacharidů a acylkarnitinů. Navíc byla u buněk s deficitem Rpl5 zaznamenána i výrazně zvýšena hladina deoxynukleotidů. V neposlední řadě jsme u Rp-deficientních klonů zjistili zvýšenou hladinu redukovaného i oxidovaného glutationu a meziproduktů pentózofosfátového cyklu, což koresponduje s potřebou buněk se vypořádat se zvýšenou mírou oxidačního stresu.
Podpořeno granty MŠMT 8F20005, IGA LF UPOL – IGA_LF_2022_003.
P24. P16INK4A IN THE GUT MUCOSA ASSOCIATES WITH NFKB1 GENE POLYMORPHISMS AND DECREASED SERUM LEVELS OF INFLAMMATION - -ASSOCIATED PROTEINS IN PATIENTS WITH GASTROINTESTINAL ACUTE GRAFT VERSUS HOST DISEASE AFTER ALLOGENEIC HEMATOPOIETIC STEM CELL TRANSPLANTATION
Kuba A.1, Raida L.1, Brychtová S.2, Flodr P.2, Mrázek F.3, Kriegová E.3, Navrátilová M.2, Papajík T.1
1 Department of Hemato-Oncology, University Hospital Olomouc
2 Department of Clinical and Molecular Pathology, Universtiy Hospital Olomouc
3 Departmnet of Imunology, University Hospital Olomouc
We analyzed the expression of p16INK4a in intestinal biopsies of 52 patients with lower gastrointestinal GVHD symptoms and the impact of NFKB1 polymorphisms (rs3774937 and rs3774959) on transplant outcome. Increased p16INK4a expression in intestinal crypts was independently associated with late manifestation of lower gastrointestinal symptoms. Patients with and without p16INK4a expression in intestinal crypts developed lower gastrointestinal symptoms in median of 43 days (range,12–140) and 24 days (range,13–80), respectively. The effect was observed in the whole study cohort (HR 2.3 [95% CI 0.99–5.47]; P = 0.006) as well as in a subgroup of patients who fulfilled the clinical diagnostic criteria of GVHD only (HR 3.1 [95% CI 0.95–10.01]; P = 0.002) Increased risk of histological grade 3–4 aGVHD was observed in patients without stromal p16INK4a expression (HR 3.45 [95% CI 1.26–9.42]; P = 0.01). The impact was confirmed by means of multivariate Cox regression (P = 0.009). No clinical variable had effect on p16INK4a expression but NFKB1 genotype. The GVHD-prone genotypes rs3774937 CC and rs3774959 AA were significantly less frequent in patients with increased p16INK4a expression (P = 0.04 and P = 0.02, respectively). In 13 patients we analyzed serum levels of inflammatory proteins on day +14 post-transplant. Patients with increased expression of p16INK4a in intestinal crypts at the time of gut biopsy had significantly lower serum levels of proinflammatory proteins (IL-17A, IL-18, IL-4, CXCL10 and TNFRSF9) on day +14. Cellular senescence is considered a program of the innate immunity. In GVHD, innate immunity becomes seriously decontrolled. Cellular senescence may thus bring novel approaches towards GVHD diagnostics and therapy.
P25. SÉROVÉ HLADINY VYBRANÝCH CYTOKINŮ A SOLUBILNÍCH ADHEZNÍCH MOLEKUL U NEMOCNÝCH S MYELODYSPLASTICKÝM SYNDROMEM VYŠŠÍHO RIZIKA LÉČENÝCH AZACYTIDINEM
Kupsa T.1,2, Horáček J. M.1,2, Bělohlávková P.2, Štajer M.2, Jebavý L.1,2, Žák P.2
1 Katedra vojenského vnitřního lékařství a vojenské hygieny, FVZ a UO Hradec Králové
2 IV. interní hematologická klinika LF UK a FN Hradec Králové
Cíl: Cílem studie bylo zjistit, zda mohou být cytokiny a adhezní molekuly využity jako prognostické markery u nemocných s myelodysplastickým syndromem (MDS) vyššího rizika léčených azacytidinem.
Metodika: Byl studován soubor 32 nemocných s MDS vyššího rizika. Věk nemocných byl 71,2 ± 3,1 let, medián 72 let. Všichni nemocní byli léčeni azacytidinem 75 mg/m2 5–7 dní v každém cyklu. Alogenní transplantace krvetvorných buněk byla provedena u čtyř nemocných. Vysoké riziko dle IPSS bylo u 12 nemocných. Dle IPSS-R bylo 17 nemocných v kategorii velmi vysokého rizika. Biomarkery byly stanoveny pomocí biochip array technologie na analyzátoru Evidence Investigator (Randox). Jedná se o interleukiny IL-1a, IL-1b, IL-2, IL-4, IL-6, IL-8, IL-10, EGF, VEGF, IFN - g, TNF-a, Monocyte Chemotactic Protein-1 (MCP-1), E-selectin (E-SEL), P-selectin (P-SEL), L-selectin (L-SEL), ICAM-1 a VCAM-1. Faktory nádorového prostředí byly analyzovány s ohledem na věk, časné selhání léčby a celkové přežití.
Výsledky: Hladiny sledovaných biomarkerů nesouvisely s kategorií rizika hodnocenou dle IPSS nebo IPSS-R. Skupiny nemocných rozdělené do jednotlivých kategorií dle IPSS i IPSS-R se navzájem nelišily věkem. Pacienti indikovaní k alogenní transplantaci byli mladší (64,05 ± 3,35 vs. 72,23 ± 2,36 let, p ˂ 0,0001) a měli vyšší hladiny E-SEL (p = 0,0007), IL-8 (p = 0,0047), IFN - g (p = 0,0238) a P-SEL (p = 0,0490). V této skupině došlo u tří jedinců k selhání azacytidinu a progresi do AML ještě před alogenní transplantací. Identifikovali jsme skupinu osmi nemocných s časným selháním léčby azacytidinem. Tito nemocní se nelišili věkem (p = 0,0999), měli vyšší hladiny IL-8 (p = 0,0125) a IFN - g (p = 0,0303). Blízko statistické významnosti byly nižší hladiny TNF-a (p = 0,0770) a vyšší E-SEL (p = 0,0862). U sedmi nemocných přesahovalo celkové přežití 18 měsíců. V této skupině byli i tři nemocní, kteří podstoupili alogenní transplantaci. Věkem se tato skupina nemocných nelišila od ostatních (p = 0,3953). V této skupině byly nižší hladiny IL-1a (p = 0,0432) a četnější výskyt středního rizika dle IPSS-R (p = 0,0122).
Závěr: Je zřejmé, že současné prognostické modely u MDS lze rozšířit o další faktory. Zda bude námi zjištěný IL-1a nebo jiný cytokin v budoucnu potvrzen jako nezávislý prognostický faktor bude předmětem dalších studií.
Podpořeno DZRO 1011 (FVZ UO), MH CZ – DRO (UHHK, 00179906).
P26. DETEKCE HLA LOSS RELAPSU S VYUŽITÍM HLA GENOTYPIZACE PROVEDENÉ POMOCÍ NGS
Nazarová S., Vraná M., Plachý R., Kukačková P., Čechová H.
ÚHKT Praha
HLA loss relaps je specifickou komplikací po transplantaci kmenových buněk od haploidentických dárců (haplo-HSCT). Uvádí se, že tento druh relapsu se vyskytuje téměř u 1/3 relabovaných pacientů. U tohoto typu relapsu není možné využít k léčbě infuzi dárcovských lymfocytů (DLI). HLA loss relaps se vyznačuje delecí neidentického HLA haplotypu v leukemických buňkách pacienta. Cílem projektu bylo vytvořit výpočetní algoritmus pro detekci přítomnosti/absence alel systému HLA u pacienta a dárce v chimerických vzorcích.
Podstata našeho algoritmu tkví v identifikaci jedinečného markeru/jedinečných markerů pro každou z alel systému HLA přítomných v genotypu pacienta a dárce, a to vždy pro několik HLA lokusů konkrétní dvojice pacient – haploidentický dárce. Testovaný algoritmus pak stanoví počet čtení NGS shodných s konkrétními typy HLA alel, které byly identifikovány před transplantací u pacienta a dárce. Na základě těchto údajů pak spočítá příslušné poměry HLA alel příjemce a dárce. Tímto algoritmem byla analyzována data z NGS získaná ze standardní HLA genotypizace pomocí soupravy AlloSeq Tx17 (CareDx). Analyzovány byly vzorky se známým chimerizmem po transplantaci.
Algoritmus byl otestován na třech pacientech s relapsem. Zvolený algoritmus potvrdil ve vzorcích se známým chimerizmem přítomnost HLA alel specifických pro testované pacienty; rozsah od 3 do 54 % pacientových buněk. Data získaná pomocí NGS korelují s výsledky vyšetření standardního chimerizmu a také se zjištěným chimerizmem pomocí HLA specifické qPCR využívající KMR markery (HLA-KMR Assays, GenDx).
První pacient prodělal klasický relaps; druhý pacient prodělal dva relapsy – první klasický, druhý HLA loss relaps, u třetího pacienta byl detekovaný HLA loss relaps. Výsledky z NGS získané použitím navrženého algoritmu tyto nálezy u všech pacientů potvrdily.
Pomocí informací z databáze IMGT, která obsahuje všechny známé alely systému HLA, je možné teoreticky identifikovat jedinečné markery pro všechny možné kombinace HLA haplotypů přítomných ve vyšetřovaných dvojicích pacient – haploidentický dárce.
Naše údaje ukázaly, že navržený algoritmus je schopen odhalit přítomnost minoritního HLA haplotypu u chimerických vzorků. Předpokládáme, že by námi zvolený přístup mohl být užitečným nástrojem pro detekci HLA loss relapsů u pacientů, kteří podstoupili haplo-HSCT.
Podpořeno MZ ČR – DRO (00023736, UHKT).
P28. DETEKCE MUTACE T315I V BCR-ABL1 KINÁZOVÉ DOMÉNĚ POMOCÍ METODY DIGITÁLNÍ PCR
Grohmann J.1, Štědrá A.2, Navrátilová J.1, Faber E.1, Skoumalová I.1, Urbánková H.1, Papajík T.1
1 Hemato-onkologická klinika LF UP a FN Olomouc
2 Přírodovědecká fakulta, UP Olomouc
Úvod: Mutace v BCR-ABL1 kinázové doméně stále patří mezi nejčastější příčinu selhání léčby inhibitory tyrozinkináz (TKI). V současnosti je popsáno více než 90 bodových mutací v kinázové doméně genu ABL1. Digitální PCR (dPCR) je považována za třetí generaci PCR, jejíž nespornou výhodou je vysoká přesnost a citlivost. Toho se využívá při detekci vzácných mutací, jejichž koncentrace v biologickém materiálu je zastoupena v minoritním množství. V diagnostice pacientů s chronickou myeloidní leukémií (CML) a akutní lymfoblastickou leukémií (ALL) nachází dPCR uplatnění v rámci kvantifikace fúzního genu BCR-ABL1, ale i v detekci mutací způsobujících rezistenci k TKI.
Cíle: Cílem této práce bylo zavést metodu pro detekci mutace T315I v BCR-ABL1 kinázové doméně pomocí technologie dPCR a provedení screeningu pacientů, u kterých bylo prokázáno selhání léčby spojené s nárůstem transkriptu fúzního genu.
Metody: Pro experimenty byl využit přístroj Naica® 6 color dPCR (Stilla) a Sapphire Chip a následně QIAcuity Digital PCR System (Qiagen) s chipy QIAcuity Nanoplate 26K 24-well.
Výsledky a závěr: Soubor tvořilo 15 pacientů (13 CML, 2 ALL), kteří byli léčeni TKI. Mutaci jsme detekovali u devíti pacientů. U třech vybraných pacientů jsme sledovali hladinu mutace a její vývoj v průběhu léčby, která korelovala s nárůstem hladiny transkriptu detekovaného pomocí Q-RT-PCR. Byli jsme schopni určit dobu vzniku rezistence i ve vzorcích, kde klasické Sangerovo sekvenování mutaci nepotvrdilo. Metoda dPCR umožňuje přesnou a rychlou analýzu mutací s vyšší citlivostí, než Sangerovo sekvenování (0,1 vs. 15–20 % mutované alely).
Práce je podporována granty IGA_LF_2022_001 a MZ ČR – RVO (FNOL, 00098892).
P29. DEMOGRAFICKÁ DATA DÁRCŮ REKONVALESCENTNÍ PLAZMY ANTI-SARS-COV-2 NA TRANSFUZNÍM ODDĚLENÍ FN OLOMOUC
Entrová A.1, Smital J.1, Zatloukalová S.2
1 Transfuzní oddělení, FN Olomouc
2 Ústav veřejného zdravotnictví, LF UP Olomouc
Úvod: Rekonvalescentní plazma (RP) byla zejména v raných fázích pandemie COVID-19 jednou z léčebných alternativ pro pacienty s těžkým či středně těžkým průběhem onemocnění.
Metoda: Úskalím získání RP je nábor vhodných dárců. Transfuzní oddělení FN Olomouc (TO FNOL) aktivně oslovilo potenciální dárce rekonvalescentní plazmy z řad veřejnosti i dárců krve. Potenciální dárce kontaktoval TO FNOL vyplněním elektronického dotazníku na webových stránkách pracoviště nebo telefonicky.
Výsledky: Celkem kontaktovalo TO FNOL v období 4/2020–4/2021 1 640 potenciálních dárců rekonvalescentní plazmy. Vstupně bylo vyřazeno 656 zájemců, zájemci nesplnili legislativní požadavky na dárcovství nebo kritéria pro RP a snížené riziko TRALI, vhodných dárců bylo 984, aferetický odběr plazmy podstoupilo 620 dárců. Z retrospektivní analýzy demografických dat dárců RP vyplynulo, že naprostou většinu tvořili muži (92,3 %), procento žen bylo minoritní (7,7 %). Medián věku u mužů byl 39 let (18–61), u žen byl medián téměř o 13 let nižší a to 26,5 let (18–53). Biometrické údaje byly u mužů – výška s mediánem 182 cm (158–203), u žen 169 cm (156–183), váha s mediánem u mužů 89 kg (55–146), u žen 66 kg (55–110), BMI s mediánem u mužů 26,7 (18,4–43,1), u žen 23,2 (17,8–35,9). Z informací získaných z dotazníků dárců patřila mezi nejčastější symptomatologii onemocnění COVID-19 u dárců bolest hlavy (68,3 %), následovaly zvýšená tělesná teplota nad 37,5 °C (64,5 %), ztráta čichu (47,4 %), suchý kašel (47,3 %), ztráta chuti (30,7 %), bolesti kloubů a svalů (29,3 %), únava a slabost (24,6 %), dušnost (21,5 %). Ostatní příznaky (rýma, bolest v krku, gastrointestinální obtíže traktu, kožní, neurologické příznaky) se vyskytovaly jen minoritně, u 3,4 % dárců proběhlo onemocnění COVID-19 zcela bez příznaků. Zastoupení krevních skupin u dárců odpovídalo až na drobné odchylky zastoupení KS v běžné populaci, k výraznějšímu navýšení o 5,8 % došlo pouze u krevní skupiny AB. Nejčastější zastoupení bylo dárců s KS A (39,1 %), následovaly 0 (28,1 %), B (19 %) a AB (13,8 %). Většina dárců absolvovala pouze jeden (73,5 %) či dva aferetické odběry rekonvalescentní plazmy (13,3 %), dalších 12,2 % darovalo RP 3–8×. Podíl mužů, kteří absolvovali pouze jeden odběr, činil 72,4 %, u žen se jednalo o 87,5 % dárkyň. Ženy absolvovaly maximálně tři odběry.
Závěr: Potřeba rekonvalescentní plazmy přibližně s měsíčním zpožděním kopírovala křivky pandemie. TO FNOL se po celou dobu pandemie dařilo získávat dostatečné počty dárců, aby mohlo vykrývat požadavky na výdej rekonvalescentní plazmy pro klinická pracoviště FNOL i externí odběratele.
Podpořeno grantem IGA_LF_2021_036 Univerzity Palackého v Olomouci.
P30. POTRANSFUZNÍ REAKCE V ČESKÉ REPUBLICE ZA ROKY 2014–2020
Galuszková D.
Transfuzní oddělení, FN Olomouc
Úvod: Nedílnou součástí hemovigilančního systému je analýza nežádoucích reakcí po aplikaci transfuzních přípravků (TP). Prezentace předkládá počty potransfuzních reakcí (PR) za roky 2014–2020.
Metodika: Za toto období bylo vyhodnoceno 2 895 494 aplikovaných TP, nahlášeno 2 924 potransfuzních reakcí (0,1 %), z toho 139 těžkých (4,7 %) (stupeň přisuzovatelnosti 2 a 3).
Výsledky: Mezi závažné PR patřily: 2× smrtelné (anafylaxe, TRALI), imunitní hemolýza v ABO systému 18×, pozdní hemolýza 7×, těžká hypotenze 1×, anafylaxe 47×, TRALI 14×, TACO 15×, HCV 9×, HBV 5×, bakteriální infekce 4×, potransfuzní purpura 1×, těžké alergické reakce 16×. Nejčastějšími PR byly: alergická 791× (27,0 %), následovaná febrilní nehemolytickou 695× (23,7 %) a akutní oběhovou 129× (4,7 %). Incidence PR dle typů aplikovaných TP: erytrocytární TP – 2 037 356 aplikací, nahlášeno 1 754 PR (59,9 %); trombocytární TP – 188 223 aplikací, z toho 395 PR (13 %); plazma: 669 915, nahlášeno 772 PR (26,40%).
Závěr: Tato retrospektivní data jsou významná k nastavení správných výrobních postupů transfuzních přípravků, a tím vedou ke zvýšení bezpečnosti hemoterapie. Výstupy ze zpracovaných dat na řadě pracovištích v ČR vedly k následujícím změnám: použití prestorage deleukotizovaných transfuzních přípravků, rozšíření výroby trombocytů do náhradních roztoků, rozšíření screeningového testování dárců krve, větší využití krevního derivátu Octaplasu.
P31. ZÁCHYT POZITIVNÍCH ANTIERYTROCYTÁRNÍCH PROTILÁTEK V RÁMCI PŘEDTRANSFUZNÍHO VYŠETŘENÍ NA TRANSFUZNÍM ODDĚLENÍ FN OLOMOUC V ROCE 2021
Přidalová J., Šianská J., Holusková I., Galuszková D.
Transfuzní oddělení, FN Olomouc
Úvod: Nejčastějším způsobem zachycení nepravidelných tepelných antierytrocytárních protilátek u pacienta je při vyšetření screeningu, který se provádí jako povinná součást předtransfuzního vyšetření. Speciální laboratoř Transfuzního oddělení FN Olomouc (TO FNOL) disponuje širokým spektrem metod umožňujících došetření a identifikaci těchto protilátek a následné nastavení optimální hemoterapie pacienta.
Metody: Jako materiál slouží krevní vzorek odebraný do zkumavky s K3EDTA. Screening nepravidelných tepelných antierytrocytárních protilátek (SP) je rutinně prováděn metodou sloupcové aglutinace na analyzátoru IH-500 System nebo IH-1000 System f. BioRad. K dalším sérologickým došetřením, která se provádějí manuální metodikou, jsou používána diagnostika f. BioRad, Grifols, ImmucorGamma či Sanquin. SP je prováděn jak v nepřímém antiglobulinovém (NAT), tak v enzymovém (papain) testu a následné došetření je prováděno v tom prostředí, ve kterém byla nalezena pozitivita při SP. Přešetření protilátkového nálezu se u pacienta provádí opakovaně každých 2–6 měsíců a při změně nálezu u SP.
Výsledky: V roce 2021 bylo na TO FNOL přijato 13 926 vzorků k předtransfuznímu vyšetření, během kterých bylo zachyceno 935 pozitivních SP (6,7 %). Z toho 346 bylo pozitivních v NAT (popřípadě i v enzymovém testu), 448 pouze v enzymovém (papain) testu. U 433 vzorků se jednalo o nespecifické protilátky nebo protilátky, jejichž specificitu nebylo možno t.č. určit, což činí 46,3 %. V 516 případech (55,2 %) byla nalezena specifická protilátka. U 155 (19,5 %) vzorků se jednalo o kombinaci různých protilátek. Ve 141 případech bylo přešetření s identifikačním panelem negativní.
Závěr: Při zajištění hemoterapie u pacienta je nutné se vždy řídit aktuálním imunohematologickým nálezem. Při prokázání specifické aloprotilátky je doporučena aplikace transfuzních přípravků (TP) bez daného antigenu, proti kterému je protilátka namířena, u nespecifických protilátek jsou aplikovány TP dle Rh a Kell fenotypu pacienta.
Štítky
Hematologie a transfuzní lékařství Interní lékařství Onkologie
Článek 2. WIEDERMANNOVA PŘEDNÁŠKAČlánek 3. POSTGRADUÁLNÍ SEKCE 2Článek 4. MALIGNÍ LYMFOMYČlánek 5. MONOKLONÁLNÍ GAMAPATIEČlánek 6. AKUTNÍ LEUKÉMIEČlánek 1. POSTGRADUÁLNÍ SEKCE 1
Článek vyšel v časopiseTransfuze a hematologie dnes
Nejčtenější tento týden
2022 Číslo Supplementum 2- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
-
Všechny články tohoto čísla
- 2. WIEDERMANNOVA PŘEDNÁŠKA
- 3. POSTGRADUÁLNÍ SEKCE 2
- 4. MALIGNÍ LYMFOMY
- 5. MONOKLONÁLNÍ GAMAPATIE
- 6. AKUTNÍ LEUKÉMIE
- 7. MYELOIDNÍ NEOPLÁZIE A VZÁCNÁ ONEMOCNĚNÍ
- 8. TRANSPLANTACE A BUNĚČNÁ TERAPIE
- 9. CYTOMORFOLOGIE V HEMATOLOGII
- 10. HEMATOLOGIE A TRANSFUZE DNES
- 11. CHRONICKÁ LYMFOCYTÁRNÍ LEUKÉMIE
- 12. MYELOPROLIFERATIVNÍ NEMOCI A CHRONICKÁ MYELOIDNÍ LEUKÉMIE
- 1. POSTGRADUÁLNÍ SEKCE 1
- 13TH SYMPOSIUM ON ADVANCES IN MOLECULAR HEMATOLOGY
- POSTEROVÁ SEKCE
- Transfuze a hematologie dnes
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- 10. HEMATOLOGIE A TRANSFUZE DNES
- 6. AKUTNÍ LEUKÉMIE
- POSTEROVÁ SEKCE
- 12. MYELOPROLIFERATIVNÍ NEMOCI A CHRONICKÁ MYELOIDNÍ LEUKÉMIE
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání






