-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Kvalita života u mladé pacientky po ischemické cévní mozkové příhodě: interpretativní fenomenologická analýza
Quality of life in a young female patient after ischemic stroke: an interpretative phenomenological analysis
Objective: To find out the life experiences of a patient after an ischemic stroke (IS) at a young age and what effect this disease had on the quality of her further life (Health Related Quality of Life, HRQoL).
Methodology: The pilot study had the characteristics of an interpretative phenomenological case study. Data collection was carried out through an in-depth semi-structured interview focusing on the areas of the investigated phenomenon. The interview transcript was analysed based on interpretative phenomenological analysis (IPA).
Participant: 45-year-old woman, two years after IS, self-employed bar operator before the illness. As a result of the lingering consequences after IS (fatigue, expressive phatic disorder, slight right arm paresis and depression), she is on disability pension.
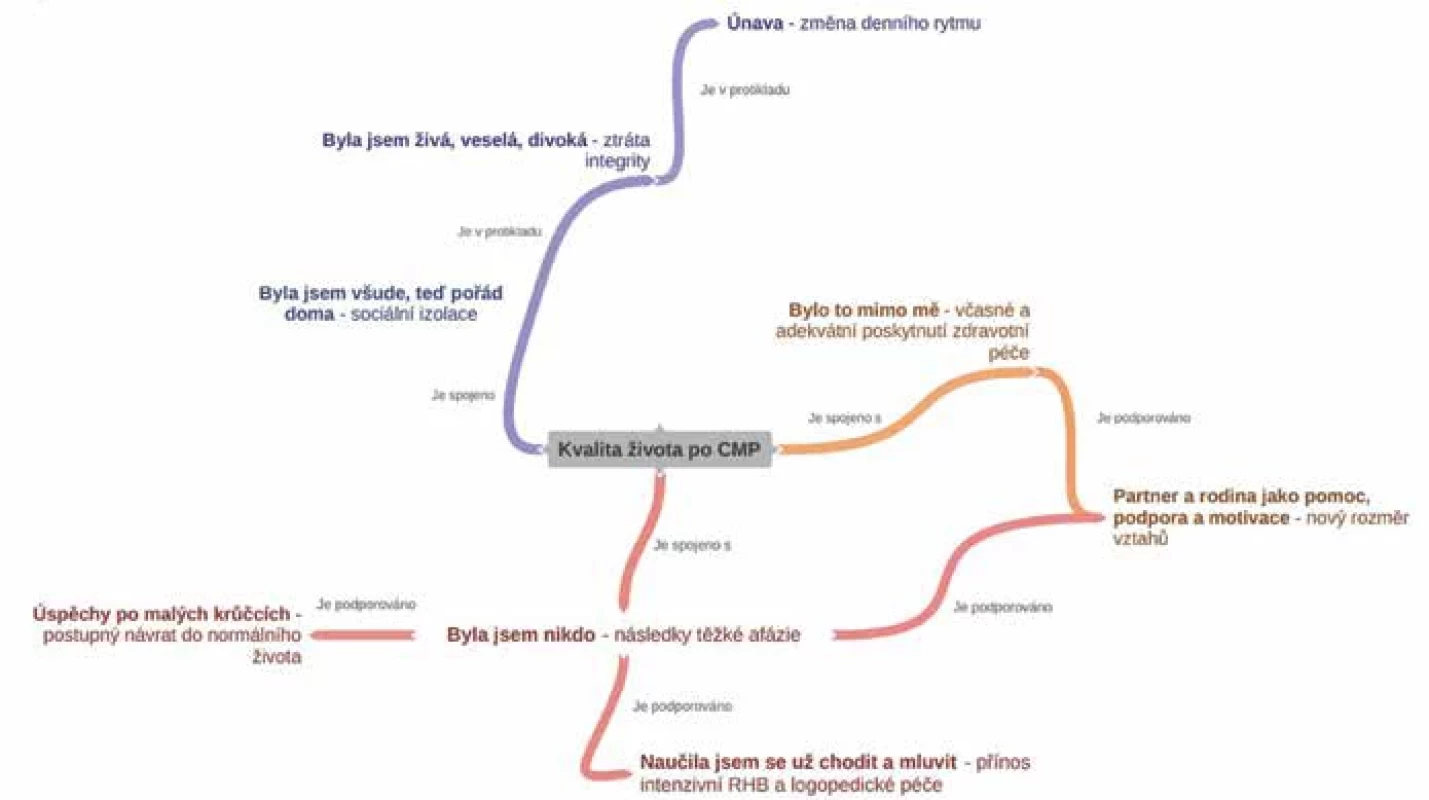
Results: A total of 8 themes were identified that describe the patient's experience with the consequences of IS. We characterized these themes as: It was beyond me – timely and adequate provision of health care; I was nobody – the consequences of severe aphasia; I was lively, cheerful, wild – loss of integrity; Fatigue – change in daily rhythm; I was everywhere, now always at home – social isolation; I have already learned to walk and talk – the benefit of intensive RHB and speech therapy care; Successes in small steps – a gradual return to normal life; Partner and family as help, support and motivation – a new dimension of relationships.
Conclusion: Despite the significant improvement of the clinical condition after IS, its impact on the quality of life can be very significant. In the case of the referred young patient, her recovery took many months to years despite intensive rehabilitation, speech therapy and psychological support. Fatigue, depressive mood, abulia, social isolation persist for a long time. Adequate care for these patients requires a highly individualized approach by multidisciplinary teams.
Keywords:
stroke – Quality of life – interpretative phenomenological analysis – case study
Autoři: Š. Šaňáková 1; E. Gurková 1; L. Machálková 1; L. Mazalová 1; D. Bartoníčková 1; D. Šaňák 2
Působiště autorů: Univerzita Palackého v Olomouci Fakulta zdravotnických věd, Ústav ošetřovatelství Přednostka: Mgr. Daniela Bartoníčková 1; Fakultní nemocnice Olomouc, Neurologická klinika Přednosta: prof. MUDr. Petr Kaňovský, Ph. D. 2
Vyšlo v časopise: Prakt. Lék. 2023; 103(4): 202-207
Kategorie: Kazuistika
Souhrn
Cíl: Zjistit, jaké jsou životní zkušenosti pacientky po prodělané ischemické cévní mozkové příhodě (iCMP) v mladém věku a jaký vliv mělo toto onemocnění na kvalitu jejího dalšího života (Health Related Quality of Life, HRQoL).
Metodika: Pilotní studie měla charakteristiku interpretativní fenomenologické případové studie. Sběr dat byl realizován prostřednictvím hloubkového polostrukturovaného rozhovoru se zaměřením na oblasti zkoumaného fenoménu. Přepis rozhovoru byl analyzován na základě interpretativní fenomenologické analýzy (IPA).
Participantka: 45letá žena, 2 roky po prodělané iCMP, před nemocí OSVČ provozovatelka baru. V důsledku přetrvávajících následků po iCMP (únava, expresivní fatická porucha, lehká paréza PHK a deprese) je v invalidním důchodu.
Výsledky: Bylo identifikováno celkem osm témat, která popisují pacientčinu zkušenost s následky iCMP. Tato témata jsme charakterizovali jako: Bylo to mimo mě – včasné a adekvátní poskytnutí zdravotní péče; Byla jsem nikdo – následky těžké afázie; Byla jsem živá, veselá, divoká – ztráta integrity; Únava – změna denního rytmu; Byla jsem všude, teď pořád doma – sociální izolace; Naučila jsem se už chodit a mluvit – přínos intenzivní RHB a logopedické péče; Úspěchy po malých krůčcích – postupný návrat do normálního života; Partner a rodina jako pomoc, podpora a motivace – nový rozměr vztahů.
Závěr: I přes významné zlepšení klinického stavu po iCMP mohou být její dopady pro kvalitu života velmi výrazné. U referované mladé pacientky trvalo její zotavení řadu měsíců až let i přes intenzivní rehabilitační, logopedickou a psychologickou podporu. Dlouhodobě přetrvává únava, depresivní ladění, abulie, společenská izolace. Pro adekvátní péči o tyto pacienty je potřeba vysoce individuálního přístupu multidisciplinárních týmů.
Klíčová slova:
cévní mozková příhoda – kvalita života – případová studie – interpretativní fenomenologická analýza
ÚVOD
Ischemické cévní mozkové příhody (iCMP) celosvětově stále představují velkou zdravotní zátěž pro populaci a zůstávají jednou z nejčastějších příčin mortality. Do 1 roku zemře asi 40 % pacientů, přičemž mortalita v České republice je dvojnásobná oproti evropskému průměru, a to zejména u mužů mezi 40–65 lety, což zařazuje Českou republiku k zemím s nejvyšší mortalitou a morbiditou
(17). Prevalence iCMP v mladším věku se pohybuje mezi 10–15 % ze všech CMP (1, 2). V roce 2021 byla incidence léčených CMP ve věkové skupině 18–50 let v počtu 1420 pacientů, prevalence 1514 pacientů. Z dat Národního registru hrazených zdravotních služeb (27) vyplývá, že počty hospitalizovaných na iCMP ve věkové skupině 18–50 mají stoupající tendenci – v roce 2010 bylo s iCMP hospitalizovaných 970 a v roce 2019 to bylo 1139 pacientů. Ve věkové skupině 50–65 let zaznamenáváme rovněž nárůst v počtu hospitalizovaných na iCMP (19 404 pacientů v roce 2010 a 22 487 v roce 2019). Neurologická onemocnění jsou na čtvrtém místě příčin invalidity v České republice, z toho je CMP na místě prvním (24). Pacienty v dalším životě po prodělané iCMP hendikepuje celá řada následků, které významně ovlivňují jejich kvalitu života, zejména v mladším věku (21). Jedním z důležitých následků po iCMP je také porucha řeči zvaná afázie, která však bývá v případě lehkého stupně postižení často vnímána jako nevýznamná či dokonce marginální z pohledu jejího dopadu na kvalitu života, zvláště u mladších nebo aktivních pacientů. Podle Cséfalvaye a Traubnera je více než 50 % afázií podmíněných právě cévní mozkovou příhodou (3). U osob s afázií je v 62–70 % uváděn výskyt deprese a tím ohrožena také dlouhodobá kvalita života. Cílem naší studie bylo dokumentovat vliv residuální lehké afázie na kvalitu života u mladé ženy několik let po prodělané iCMP.
METODIKA
Design
Použitá případová studie má design interpretativní fenomenologické studie. Interpretativní fenomenologická analýza (IPA) pracuje s osobní a jedinečnou životní zkušeností člověka v konkrétním kontextu (25). IPA je teoreticky zakotvena ve fenomenologii, hermeneutice a idiografickém přístupu (25, 26).
Participantka
Do studie byla zařazena 45letá žena, přibližně 2 roky po prodělané iCMP v povodí a. cerebri media vlevo při její okluzi v M1 úseku. Klinicky byla při přijetí (12/2020) do jednotlivých témat mezi sebou. Autoři v průběhu analýzy reflektovali témata na základě svého zaměření tak, aby v závěru došlo ke konsenzu. K analýze bylo využito počítačového program NVivo, výsledné schéma propojených témat bylo zpracováno prostřednictvím programu COOGLE (www.coogle.it).
KCC (Komplexní cerebrovaskulární centrum) přítomna těžká smíšená afázie s pravostrannou hemiplegií (National Institute of Health Stroke Scale – NIHSS 13 bodů). Pacientka byla léčena IV trombolýzou a endovaskulární mechanickou trombektomií, která však byla technicky neúspěšná bez dosažení rekanalizace uzavřené mozkové tepny. Ačkoliv došlo bezprostředně k další progresi neurologického postižení (NIHSS 18), během pobytu v KCC se postupně její klinický stav začal zlepšovat. Následně byla přeložena na rehabilitační oddělení, dále do rehabilitačního ústavu (6 týdnů) a poté byla propuštěna domů. Po propuštění pokračovala v ambulantní formě logopedie, RHB a v psychoterapii pro reaktivní depresi. Při zařazení do studie (1/2023) přetrvávala u pacientky zvýšená únava a velmi lehká expresivní afázie – mírně zpomalené tempo řeči, občasné zaváhání, zakoktání, místy hledání vhodných slov, lehká neobratnost PHK a depresivní ladění, ostatní neurologický nález byl v normě (NIHSS: 1, modified Rankin Scale – mRS: 1, Barthel Index: 100). Pacientce – Kláře byl přiznán částečný invalidní důchod. Aktuálně dochází na pravidelné kontroly do ambulance KCC FN Olomouc jednou ročně. V současné době pracuje jen pár hodin denně dle stupně únavy, která ji limituje. Vzhledem k přetrvávající mírné fatické poruše se spíše společensky izoluje. Pro zachování anonymity bylo jméno participantky v textu změněno na Klára.
Sběr dat
Pro sběr dat byla použita technika hloubkového polostrukturovaného rozhovoru v trvání přibližně 60 minut. Rozhovor byl nahráván na diktafon. V rozhovoru byly použity otázky zaměřené v úvodu na zkušenosti s hospitalizací a dále následnou kvalitou života po iCMP a návratem k původnímu životu před nemocí. Rozhovor byl doslovně přepsán. Doplněny byly terénní poznámky zaměřené na prostředí, chování respondentky a reflexi rozhovoru výzkumníkem (triangulace dat).
Analýza dat
K analýze údajů byla použita interpretativní fenomenologická analýza (IPA), kterou vykonávaly dvě výzkumnice nezávisle na sobě. Proces analýzy je rozdělen na čtyři kroky. V prvním kroku je seznámení s textem na základě opakovaného čtení. Ve druhém kroku se již tvoří počáteční deskriptivní, lingvistické a konceptuální poznámky s cílem porozumět, jak participantka uvažuje a chápe popisovaný problém. Ve třetím kroku již vznikají z významových jednotek a komentářů počáteční témata popisující a interpretující participantčinu zkušenost. V posledním kroku se vyhledávají propojení a vztahy jednotlivých témat mezi sebou. Autoři v průběhu analýzy reflektovali témata na základě svého zaměření tak, aby v závěru došlo ke konsenzu. K analýze bylo využito počítačového program NVivo, výsledné schéma propojených témat bylo zpracováno prostřednictvím programu COOGLE (www.coogle.it).
VÝSLEDKY A DISKUZE
Osobní zkušenost Kláry s dopadem iCMP na kvalitu života (HRQoL) byla popsána a interpretována v osmi vzájemně propojených tématech: Bylo to mimo mě – včasné a adekvátní poskytnutí zdravotní péče; Byla jsem nikdo – následky těžké afázie; Byla jsem živá, veselá, divoká – ztráta integrity; Únava – změna denního rytmu; Byla jsem všude, teď pořád doma – sociální izolace; Naučila jsem se už chodit a mluvit – přínos intenzivní RHB a logopedické péče; Úspěchy po malých krůčcích – postupný návrat do normálního života; Partner a rodina jako pomoc, podpora a motivace – nový rozměr vztahů (obr. 1). Klářiny citace byly z důvodu fatické poruchy upraveny (opakující se slova, zakoktání a přeřeknutí).
Bylo to mimo mě – včasné a adekvátní poskytnutí zdravotní péče
Klára utrpěla iCMP na Silvestra po nenáročném výletě, na kterém se cítila dobře. Neměla žádné prodromy či příznaky předcházející iCMP. K příhodě došlo náhle při saunování, po krátké chvíli zkolabovala, nemohla mluvit, byla ochrnutá na pravou stranu, ztrácela rovnováhu. Zpětně vnímala jako velice důležitou pohotovou reakci partnera, který ihned zavolal RZP, která vyhodnotila její stav jako podezření na CMP a po telefonické konzultaci odvezla pacientku přímo do Fakultní nemocnice Olomouc. Zde se potvrdila diagnóza iCMP a Klára byla hospitalizována v Komplexním cerebrovaskulárním centru (KCC): „No, mě tam tak dali, a tam jsem tak 20 minut, já nevím ani jak to dlouho bylo a potom jsem ležela pod kapačkama. Vedle mě ležela jedna žena, která nevnímala a já jsem ležela a myslela jsem si, že půjdu domů.” Na rozdíl od četných kvalitativních studií, kde popisovali mladí pacienti po CMP prodlevu s diagnostikou CMP, či přímo záměnu diagnózy (14, 16, 19, 29), Klára oceňovala profesionální, rychlou a kvalitní diagnostiku a péči. U Kláry se neprojevilo prožívání CMP jako stigmatu nemoci, která postihuje zejména starší pacienty (16), ani podiv nad tím, „Proč zrovna já?”, který popisuje Kuluski (18). Vnímala však silně nemožnost jakkoliv zasáhnout do situace, a rozhodovat o sobě.
Byla jsem nikdo – následky těžké afázie
Po celou dobu hospitalizace bylo pro Kláru nepříjemné, že nebyla schopna ovládat své tělo a komunikovat s okolím. Velice negativně vnímala hovorné spolupacientky, to že není schopna odpovídat, prohlubovalo její frustraci: „Jako já jsem se spíš uzavřela do sebe. A já jsem nic, já jsem ani nemluvila, já jsem jako prostě byla nic. Jako potom už jsem byla jako za ty dny nebo kolik to bylo, za tři dny, jsem byla na tom pokoji se dvouma… A oni se furt bavily, jo a já jsem řekla jenom jo nebo ne a jako nic. Já jsem nebyla schopná nic říct, to nešlo.” V době hospitalizace a následné ústavní rehabilitace byla omezená možnost návštěv z důvodu pandemie COVID-19. O to náročnější byla komunikace prostřednictvím mobilních telefonů. Přestože rodina Kláru denně telefonicky kontaktovala, afázie omezila vztahy s blízkými, což Klára považovala za nejtěžší důsledek iCMP: „Nejtěžší bylo, víte co? Jako každý den mi moje mamka furt volala, jo, každý den mi furt volal přítel, já jsem jenom poslouchala… Oni mi jako třeba říkali: Tak mluv něco, ne? A já říkám: No tak jo. No nemluvila jsem vůbec, to se nedá říct jako… “ Úzkost, pocit tísně a sociální izolace jsou závislé na závažnosti CMP, afázie tyto pocity však ještě prohlubuje (6). Klára současně se ztrátou hovořit v mateřské řeči ztratila schopnost dorozumět se v cizích jazycích, což pro ni bylo do té doby běžné, protože žila několik let v USA:„Já jsem mluvila řecky, anglicky, ale ty jazyky, řečtinu jsem úplně vypustila, přestože já jsem mluvila se švagrem skoro každý týden a teďkom nemůžu nic, ani anglicky. Anglicky jsem mluvila, to teďkom trošku anglicky, ale to je všechno.“ Jako efektivní terapie je považován trénink komunikace nejen pro pacienty s afázií, ale také pro jejich partnery (6).
Byla jsem živá, veselá, divoká – ztráta integrity
Z původně atraktivní mladé ženy žijící se svým partnerem naplněným společenským a rodinným životem se stává uzavřená žena stranící se společnosti, na částečném invalidním důchodu. „Před tou nemocí, já jsem byla taková hodně živá, taková veselá, divoká… Já nevím, mně nic nepřipadá tak důležitého. Já jsem si sedla a jenom jsem sledovala televizi. Já jsem měla všechno v paži jako, jak se říká.” U pacientů s afázií po CMP je prediktorem ovlivňujícím kvalitu života fyzická schopnost, míra aktivit, obtíže s komunikací a emoční diskomfort v kontrastu s úrovní kognice (12). U mladých pacientů po CMP se častěji můžeme setkat s obtížemi v rodinném životě a problémy s hledáním vlastní identity (15). Velmi důležité je v tomto období přijetí sám sebe takový, jaký jsem (15), navzdory srovnání s životem před CMP (18).
Únava – změna denního rytmu
Jako zásadní problém ovlivňující život po CMP je únava, která limituje o to významněji pacienty v mladším věku, kdy jsou většinou na vrcholu svých aktivit. Únava je u pacientů po cévní mozkové příhodě (21), včetně lehké CMP (28), velmi častá, prevalence je odhadována mezi 29–72 % (13). Únava je vnímaná jako„neviditelný“ následek CMP (1). Stejně tak Klára trpěla únavou současně spojenou se ztrátou chuti k aktivitám a depresím:
„Jsem pořád unavená. Nejenom fyzicky, dělám procházky se psem maximálně 500 metrů. Já jsem denně cvičila, já mám tady fitko navrchu, a od té doby, co jsem přišla domů, tak já vůbec necvičím, vůbec. A mám 15 kg navíc.“ Ve srovnání s předchozími aktivitami a vrozenou činorodostí Kláry jsou nynější aktivity minimální, současně se vytrácí chuť k jakýmkoliv činnostem a prohlubuje se deprese. Klára má nasazena od praktického lékaře antidepresiva, navštěvuje psychologa. Po CMP v mladém věku jsou deprese (post stroke depression – PSD), úzkosti (post stroke anxiety – PSA) a únava (post stroke fatigue – PSF) faktory, které nejvíce přispívají k nízké kvalitě života (HRQoL). Depresivní syndrom, jehož je únava jedním ze symptomů, se během 1. roku po iCMP rozvine asi u třetiny pacientů (23). Depresivní symptomy spolu s únavou jsou považovány za běžné a přetrvávající obtíže a je třeba se na jejich monitoring zaměřit i několik let po prodělané iCMP (7). Únava pacientů po CMP bývá někdy mylně vnímaná jako pohodlnost nebo lenost (4). Přesná příčina únavy po iCMP není dosud známá zejména kvůli různorodé formě únavy. Problém únavy po iCMP je o to závažnější, že má tendenci být konstantní i v průběhu času (2).
Byla jsem všude, teď pořád doma – sociální izolace Mladí lidé, kteří překonali CMP, mají narušené psychické potřeby podobně jako u starších pacientů, avšak některé oblasti jsou vnímány v této věkové skupině jako důležitější. Tyto potřeby vyplývají z následků po CMP, pro které se cítí „jiní“ a izolovaní od svých vrstevníků (22). Daleko citlivěji vnímají fakt, aby s nimi bylo jednáno individuálně a důstojně. Klára se stala uzavřenější a začala se izolovat od dříve vyhledávané společnosti i v důsledku fatické poruchy: „Jako já jsem byla s partnerem, já jsem s ním už 10 let, ale tak s partnerem jsem šla denně, dennodenně někam, tam, tam, tam. A teď, on jde sám, já jsem doma se psem… Protože když je parta více lidí, tak já se tam nebavím, je to pro mě těžké.“ První 3 měsíce po CMP prožívá vysokou míru úzkosti až 93 % pacientů s afázií, na rozdíl od 50 % pacientů bez afázie. Úzkost, pocity osamělosti a nespokojenosti se sebou samými prohlubuje sociální izolaci (11). Následky v podobě únavy, kognitivních poruch a změn v povaze, vedou k omezení socializace. Podle Efstratiadou (6) je efektivní rozšířit trénink komunikačních aktivit i o komunikační partnery, slibné jsou také skupinové terapie, které mají vliv na psychosociální fungování.
Naučila jsem se už chodit a mluvit – přínos intenzivní RHB a logopedické péče
I přes epidemiologická omezení z důvodu pandemie COVID-19 měla možnost Klára intenzivně rehabilitovat a pokračovat v logopedické péči po propuštění domů. Tyto činnosti se staly pro Kláru denní náplní, sledovala své pokroky, měla motivaci k návratu do původního stavu. „Představte si, že já jsem se naučila už chodit v nemocnici, já jsem na tu rehabilitaci chodila pořád. Já jsem měla hodinu logopedii, byly tam různé programy v té nemocnici. Na logopedii jsem pak docházela ambulantně jednou týdně, teď už co dva týdny.“ V případě nedostatečných podnětů k učení se novým dovednostem a podpory v navazujících službách po propuštění narůstají pocity izolace (19) a ztráty sebedůvěry (18). Významný je faktor motivace a podpory ze strany blízkých, kteří často nahrazují formální druhy sociální podpory, které jsou u mladých pacientů často opomíjeny, podceňovány či přehlíženy.
Úspěchy po malých krůčcích – postupný návrat do normálního života
U mladých pacientů po CMP je důležitá míra dosažené soběstačnosti a funkčního stavu, která se po iktu nejčastěji kvantifikuje pomocí modifikované Rankinovy škály (mRS), a dále také stupeň nezávislosti na pomoci druhých osob v běžných aktivitách všedního dne (activity daily living – ADL), který se hodnotí dle indexu Barthelové (BI). Klára se do práce vracela po půl roce a pomalu. Nyní pracuje jen na částečný úvazek a práci si přizpůsobuje aktuálnímu zdravotnímu stavu: „Tak třeba já uvařím oběd, protože jdu vařit, a přijede mi zboží do klubu. Třeba včera jsem musela vzít zboží do klubu, veškeré zboží. To mi vzalo nějakou dobu a potom jsem byla tady, s nevlastním synem jsem si hrála nebo vykládala…“ PSF u mladších pacientů může být určujícím faktorem (nezávisle od tělesného nebo kognitivního deficitu) ovlivňující nejen ADL, ale také jejich návrat do práce, resp. schopnost pokračovat v zaměstnání. V současné době v České republice zřetelně klesl počet posouzení invalidit u osob po prodělané iCMP, což nepřímo dokazuje kvalitu a efektivnost koncepce iktové péče v naší zemi. Jak ale poukazuje Řepík (24), bylo by vhodné pro posouzení dlouhodobě nepříznivého zdravotního stavu (DNZS) a invalidity používat standardizované hodnotící škály mRS a BI, které objektivně posoudí aktuální funkční stav nemocného. Objektivně a měřitelně lze takto stanovit také míru poklesu pracovní schopnosti osob po prodělané iCMP, což může přispět k zamezení nepřesných hodnocení a predikcí posudkových lékařů (24).
Partner a rodina jako pomoc, podpora a motivace – nový rozměr vztahů
Pro Kláru byla rodina a partner silnou oporou už v průběhu hospitalizace, ale i motivátorem a hnací silou dlouhodobě: „Já jsem člověk, který málo žádá o pomoc. A já jsem byla v tom stavu, že já jsem nežádala o pomoc nikoho. Ale moje matka tady byla, nebo nebyla. Přítel tady byl, nebo nebyl.“ Téma závislosti na pomoci druhých může být u mladých pacientů komplikované v otázce přijetí pomoci, ale také poskytování péče ze strany partnera. Může dojít i ke změně vztahů mezi partnery, kdy se vztah prohloubí a získá novou dimenzi, nebo se změní v čistě formální (18), případně se vztah zcela rozpadá. Dochází také často ke změně sociálních rolí. Například Klářiny vrstevníci se začínají ve středním věku starat o své stárnoucí rodiče, naopak Klára se stává znovu opečovávaným dítětem ze strany matky:„Všude se mnou chodila mamka ... spíš maminka jako komunikovala, ale já jsem jenom tak přitakávala.“ Podpora rodiny a přátel je pro mladé pacienty zásadní po celou dobu zotavování po iCMP, zejména pro osamělé rodiče nebo rodiče samoživitele (9). Velmi záleží na kvalitě vztahů a sociální síti, kterou měl pacient před nemocí. U Kláry spíše dochází k výraznému narušení vztahů a změně jejich dimenze. Recentní syntézy (8) kvalitativních studií popisují, jak iCMP v mladším věku ovlivňuje sebepojetí pacienta, jeho vlastní identitu, narušuje sociální oblast, resp. jak zasahuje do jeho blízkých osobních vztahů. Na druhou stranu iCMP může představovat i jakýsi„bod zlomu“, kdy dochází ke zlepšení vztahů, přehodnocení dosavadního života a znovunalezení vlastního já.
Limity studie
Limitem prezentované studie je popis jedné individuální kazuistiky pacientky v rámci pilotní fáze studie. Pacientka však byla vybrána z většího souboru pacientů pro reziduální deficit tzv. neviditelných následků. Dalším limitem může být časová koincidence s pandemií COVID-19 v době hospitalizace a následné rekonvalescence pacientky.
ZÁVĚR
Mladí dospělí trpí po CMP v různé míře také přetrvávajícími skrytými nebo neviditelnými psychosociálními a kognitivními poruchami. Snadno tak může dojít k bagatelizaci postižení a dezinterpretaci situace pacienta. V případě poruchy řeči se zvyšuje riziko depresí, úzkostí a prohlubuje se sociální izolace. Je vhodné pokračovat i v domácím prostředí v psychosociální rehabilitaci. Podporu a edukaci vyžaduje nejen pacient, ale také jeho blízcí.
Práce vznikla za podpory Ministerstva zdravotnictví ČR – grant AZV MZ ČR NU22-09-00021 „Faktory ovlivňující kvalitu života u mladých dospělých po ischemické cévní mozkové příhodě: prospektivní studie u mladých pacientů do 50 let v České republice“.
Výzkumný projekt byl schválen Etickou komisí Fakultní nemocnice Olomouc 6/2021 a Etickou komisí Fakulty zdravotnických věd NU22-09-00021. Před rozhovorem byl získán informovaný souhlas participantky.
Konflikt zájmů: žádný.
adresa pro korespondenci:
Mgr. Šárka Šaňáková, Ph.D.
Fakulta zdravotnických věd UPÚstav ošetřovatelství
Hněvotínská 976/3, 775 15 Olomouc
e-mail: sarka.sanakova@upol.cz
Zdroje
- Balasooriya-Smeekens C, Bateman A, Mant, J, et al. Barriers and facilitators to staying in work after stroke: insight from an online forum. BMJ Open. 2016; 6(4): e009974.
- Becker K, Kohen R, Lee R, et al. Poststroke fatigue: hints to a biological mechanism. J Stroke Cerebrovasc Dis. 2015; 24(3): 618–621.
- Cséfalvay Z, Traubner P. Afaziológia pre klinickú prax. Martin: Osveta 1996.
- El Masry Y, Mullan B, Hackett M. Psychosocial experiences and needs of Australian caregivers of people with stroke: prognosis messages, caregiver resilience, and relationships. Top Stroke Rehabil. 2015; 20(4): 356–368.
- Ekker MS, Boot EM, Singhal AB, et al. Epidemiology, aetiology, and management of ischaemic stroke in young adults. Lancet Neurol. 2018; 17(9): 790–801.
- Efstratiadou EA, Chelas EN, Ignatiou M, et al. Quality of life after stroke: evaluation of the Greek SAQOL-39g. Folia Phoniatr Logop. 2012; 64(4): 179–186.
- Gurková E, Štureková L, Mandysová P, et al. Factors affecting the quality of life after ischemic stroke in young adults: a scoping review. Health Qual Life Outcomes. 2023; 21(4): 1–15.
- Gurková E, Štureková L, Šaňáková Š, et al. Young adults’ experience of ischemic stroke – a qualitative research synthesis. Kontakt. 2023 [online]. Dostupné z: https://kont.zsf.jcu.cz/ getrevsrc.php?identification=public&mag=knt&raid=1132&type=fin&ver=1 [cit. 2023-09-08].
- Harris Walker G, Oyesanya TO, Hurley A, et al. Recovery experiences of younger stroke survivors who are parents: A qualitative content analysis. J Clin Nurs. 2021; 30(1–2): 126–135.
- Hilari K, Byng S. Health-related quality of life in people with severe aphasia. Int J Lang Commun Disord. 2009; 44(2): 193–205.
- Hilari K, Northcott S, Roy P, et al. Psychological distress after stroke and aphasia: the first six months. Clin Rehabil. 2010; 24(2): 181–190.
- Hilari K, Needle J, Harrison K. What are the important factors in health-related quality of life for people with aphasia? A systematic review. Arch Phys Med Rehabil. 2012; 93(Suppl 1): S83–S95.
- Hoang CL, Salle JY, Mandigout S, et al. Physical factors associated with fatigue after stroke: an exploratory study. Top Stroke Rehabil. 2012; 19(5): 369–376.
- Holloway A, Chandler C, Aviles Reinso L, et al. Young Adults Rehabilitation Needs and Experiences following Stroke (YARNS): A review of digital accounts to inform the development of age-appropriate support and rehabilitation. J Adv Nurs. 2022; 78(3): 869–882.
- Hutton L, Ownsworth T. A qualitative investigation of sense of self and continuity in younger adults with stroke. Neuropsychol Rehabil. 2019; 29(2): 273–288.
- Immenschuh U. Being left alone younger people who have suffered a stroke. PR-Internet fur die Pflege. 2004; 6(7–8): 426–431.
- Institut biostatistiky a analýz. IKTA.CZ: Celonárodní registr pacientů s cévní mozkovou příhodou: neintervenční, multicentrická, prospektivní studie [online]. Dostupný z: https://www.registry.cz/ index.php?pg=registry&prid=44 [cit. 2023-09-08].
- Kuluski K, Dow C, Locock L, et al. Life interrupted and life regained? Coping with stroke at a young age. Int J Qual Stud Health Well-being. 2014; 9 : 22252.
- Leahy DM, Desmond D, Coughlan T, et al. Stroke in young women: An interpretative phenomenological analysis. J Health Psychol. 2016; 21(5): 669–678.
- Maaijwee NA, Rutten-Jacobs LC, Schaapsmeerders P, et al. Ischaemic stroke in young adults: risk factors and long-term consequences. Nat Rev Neurol. 2014; 10(6): 315–325.
- Maaijwee NA, Arntz RM, Rutten-Jacobs LC, et al. Post-stroke fatigue and its association with poor functional outcome after stroke in young adults. J Neurol Neurosurg Psychiatry. 2015; 86(10): 1120–1126.
- Morris R. The psychology of stroke in young adults: the roles of service provision and return to work. Stroke Res Treat. 2011; 2011 : 534812.
- Novák T. Depresivní porucha po cévní mozkové příhodě. Neurol. Praxi. 2019; 20(5): 377–382.
- Řepík T, Štibraná K, Čeledová L, a kol. Problematika posuzování invalidity po prodělané cévní mozkové příhodě. Cesk Slov Neurol N. 2023; 86(2): 148–152.
- Smith J, Flowers P, Larkin M. Interpretative phenomenological analysis: theory, method and research. Thousand Oaks: Sage Publications 2009.
- Smith JA, Nizza IE. Essentials of interpretative phenomenological analysis. Washington, D.C.: American Psychological Association 2022.
- Ústav zdravotnických informací a statistiky ČR. Hospitalizovaní a zemřelí na cévní nemoci mozku v ČR v letech 2003–2010 [online]. Dostupné z: https://www.uzis.cz/sites/default/files/ knihovna/03_12.pdf [cit. 2023-09-08].
- Vitturi BK, Mitre LP, Kim AIH, et al. Prevalence and predictors of fatigue and neuropsychiatric symptoms in patients with minor ischemic stroke. J Stroke Cerebrovasc Dis. 2021; 30(9): 105964.
- Wolfenden B, Grace M. Vulnerability and post-stroke experiences of working-age survivors during recovery. Sage Open. 2015; 5(4) [online]. Dostupné z: https://journals.sagepub.com/doi/ epub/10.1177/2158244015612877 [cit. 2023-09-08]
- Yahya T, Jilani MH, Khan SU, et al. Stroke in young adults: current trends, opportunities for prevention and pathways forward. Am J Prevent Cardiol. 2020; 3 : 100085.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2023 Číslo 4- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
-
Všechny články tohoto čísla
- Nové obzory ve farmakoterapii obezity
- Složky potravin s předpokládaným ochranným účinkem proti nádorovým onemocněním
- Odhad glomerulární filtrace ze sérového kreatininu u dětí
- Armeo Spring zlepšuje kvalitu pohybu i života po iktu
- Životní styl dětí s onkologickým onemocněním v období remise a jejich zdravých vrstevníků
- Změny v prevalenci obezity českých adolescentů mezi lety 2018 a 2022 a její současné koreláty: HBSC studie
- Kvalita života u mladé pacientky po ischemické cévní mozkové příhodě: interpretativní fenomenologická analýza
- Alkohol a osteoporóza: důsledky pro praxi
- 65. Purkyňův den v Libochovicích
- Význam přesné diagnostiky a klasifikace cholangiokarcinomu (EURO-CHOLANGIO-NET konference, Sapienza University of Rome, 8. až 9. června 2023)
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Nové obzory ve farmakoterapii obezity
- Odhad glomerulární filtrace ze sérového kreatininu u dětí
- Armeo Spring zlepšuje kvalitu pohybu i života po iktu
- Kvalita života u mladé pacientky po ischemické cévní mozkové příhodě: interpretativní fenomenologická analýza
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání