-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Sebepoškozování – závažný symptom a nebezpečný společenský jev
Deliberate self-harm – a serious symptom and dangerous social phenomenon
Deliberate self-harm syndrome (DSH, or SIB, self injurious behaviour), is a dangerous and serious problem. Apart from rare cases of psychotic motivation, the factors triggering DSH are unclear. An estimated 4 % of adults in the general population self-harm. The typical age of onset for DSH is adolescence. Up to 75 per cent of DSH sufferers report feeling no pain during the DSH act. This is generally explained by the involvement of the endogenous opioid system or dissociative mechanisms. The most worrisome and yet neglected aspect of DSH is the high suicide risk it entails. This is confirmed again and again by the day-to-day follow-up of DSH patients.
Key words:
deliberate self-harm, endogenous opioid system, suicide, emo.
Autoři: E. Malá
Působiště autorů: Vedoucí lékař: prim. MUDr. Martin Jarolímek ; Denní psychoterapeutické sanatorium Ondřejov, Praha ; Neurologická klinika 1. LF UK a VFN ; Přednosta: prof. MUDr. Evžen Růžička, DrSc. ; Univerzita Karlova v Praze
Vyšlo v časopise: Prakt. Lék. 2009; 89(9): 494-498
Kategorie: Z různých oborů
Souhrn
Záměrné sebepoškozování je nebezpečný, závažný problém, jehož význam a vyvolávající faktory jsou – kromě vzácné psychotické motivace – nejasné. Sebepoškozování u dospělých jedinců v běžné populaci může dosáhnout 4 %. Predilekční věk začátku sebepoškozování je adolescence. Až 75 % pacientů uvádí nevnímání bolesti během aktu sebepoškození.Tento jev je vysvětlován rolí systému endogenních opioidů nebo disociativními mechanismy. Nejvarovnější, opomíjenou a praxí znovu a znovu ověřovanou skutečností je vysoké riziko suicidia.
Klíčová slova:
Sebepoškozování, endogenní opiátový systém, suicidium, emo.Definice a vývoj terminologie
Sebepoškozující chování je patologickým behaviorálním projevem, vyskytujícím se napříč spektrem psychiatrických poruch, ale zároveň se může vyskytovat u „normálních, zdravých“ jedinců. Historicky mělo sebedestruktivní, autoagresivní chování různá označení a lišilo se tíží projevů od život ohrožujících až po nepatrné náznaky zranění nevzbuzující pozornost. Názvy jako částečné suicidium, antisuicidium, parasuicidium nebo pseudosuicidium se neujaly. Nakonec bylo akceptováno jednoznačné pojmenování pro dvojí druh různého agresivního jednání – jednak
- jasné sebevražedné = suicidální pokusy, a
- sebepoškození.
Sebevražedný pokus je chování nejen s vážným úmyslem zemřít, ale i s vágním úmyslem – s takzvaným hraním si se smrtí, které je časté u adolescentů. Obojí je nutné brát vážně, protože vždy jde o „volání o pomoc“.
Sebepoškozující chování je takové autoagresivní chování, kde úmysl smrti není vyjádřen (1). Graff poprvé použil pojem pořezání zápěstí (wrist cutting sydrom) pro pořezání odlišné od suicidálních pokusů (2).
Vhodným termínem z konce minulého století je sebezraňování (self-injurious behavior či behaviors – SIB), které je definováno jako úmyslné narušení vlastní tělesné integrity bez vědomé sebevražedné motivace.
Sebezraňování je kontextuálně dáváno do souvislosti s určitou sociálně společenskou vrstvou, s komunitou, sektou, gangem, partou. Je spjato s významově specifickou symbolikou a je manipulativním „poselstvím“ pro okolí. Zpočátku mělo zvláštní, vysoce agresivní chování k sobě samému (např. enukleace oka nebo amputace genitálu) název automutilace a bylo popisováno u závažných duševních poruch.
Termín by měl být vyhrazen pro tento specifický behaviorální projev, nejčastěji prováděný z pychotické motivace. Mutilace se vyskytují též u různých organických poruch s defektním nebo s odchylným vývojem CNS, jako jsou mentální retardace, demence, chromozomální aberace, degenerace, demyelinizace a pervazivní poruchy. Sexuálně motivované sebezraňování bývá popisováno také u psychotických poruch, dále u transsexualismu a u sadisticko-masochistických praktik (3).
Později, hlavně při popisu zraňujícího chování u mentálních retardací, se setkáváme s označením autoagresivní chování.
Začátkem nového tisíciletí se začal užívat termín sebepoškozující chování (self harm behaviour – SHB), v posledních desetiletích pak záměrné sebepoškozující chování (deliberate self harm –DSH).
Jde o různorodou skupinu chování, která je heterogenní a neohraničená nejen ve smyslu formy, naléhavosti, popisu frekvence, ale také v odhadu výskytu a vyvolávajících či spolupůsobících faktorů. V literárních rešerších z let 2002–2009 je uváděno nejvíce prací o výskytu DSH u hraniční poruchy osobnosti, dále u pacientů se závislostí a u posttraumatických poruch (4).
Častým spouštěčem destruktivního chování, čili i sebedestrukce, je alkoholová intoxikace. Z nealkoholových látek bývá destruktivní chování přítomno u intoxikací amfetaminových, kokainových, barbiturátových, u předávkování tricyklickými antidepresivy, či při náhlém vysazení dlouhodobého podávání benzodiazepinů.
Existují též vnitřní formy sebepoškozování, které zahrnují polykání nepoživatelných látek či předmětů. Do této skupiny bývá zařazováno i vědomé, často opakované předávkování se léky, jež postrádá suicidální úmysl.
S vnitřním sebepoškozováním se setkáváme u jedinců v ústavních zařízeních, vazebních celách a věznicích.
Výskyt a průběh
Sebepoškozování u dospělých jedinců v běžné „zdravé“ populaci může dosáhnout dle dostupných statistik až 4 %, u psychiatrických pacientů je udáván výskyt v širokém rozmezí – od 4,3 do 13, dokonce až 21 %.
Predilekční věk začátku sebepoškozování je adolescence, v tomto věku obvykle dosahuje 10–12 %. Ve studii 6 020 britských „ zdravých “ adolescentů ve věku 15 a 16 let uvedlo záměrné sebepoškozování 7 % dotázaných (5). Věk začátku sebepoškozování byl u dívek 12, u chlapců 15 roků, jsou však popsány případy 7 letých i mladších dětí. Pro začátek používání různých sebepoškozujících praktik je typický věk 12–14 let.
Recentní studie vysokoškoláků z r. 2007 v USA a Kanadě udávají prevalenci 13–24 % se zjištěním, že výskyt tohoto nežádoucího behaviorálního chování se v posledních letech zvyšuje (6).
Záměrné sebepoškozování se vyskytuje transkulturálně a je 3x častějši u dívek než u chlapců. Trvání sebepoškozování je udáváno v širokém rozmezí od několika týdnů, přes měsíce, po roky. Průběh je individuálně variabilní, mohou se vyskytovat izolované sebepoškozující akty, častější je však opakované sebepoškozování, které přetrvává dlouhodobě a má charakter závislosti.
Realizace aktu je většinou prováděna tajně, o samotě; 19 % adolescentů uvedlo, že nikdy nebylo při sebepoškozování přistiženo. Způsoby realizace mohou být individuálně různé. Běžně se setkáváme s řezáním či škrábáním žiletkami, noži, střepy skla, atd. Poranění jsou většinou povrchního charakteru, u opakovaného sebepoškozování je typický jejich mnohočetný výskyt. Nejčastěji bývá sebepoškozování cíleno na předloktí a paže, méně pak na dolní končetiny. Zcela výjimečně bývá zraňován obličej, prsa a břicho.
Další častou formou sebepoškozování je působení si drobných popálenin např. cigaretou či zapalovačem (obr. 1).
Obr. 1. Sebepoškozování – pálení cigaretou u intelektově nadprůměrného VŠ (23 let). 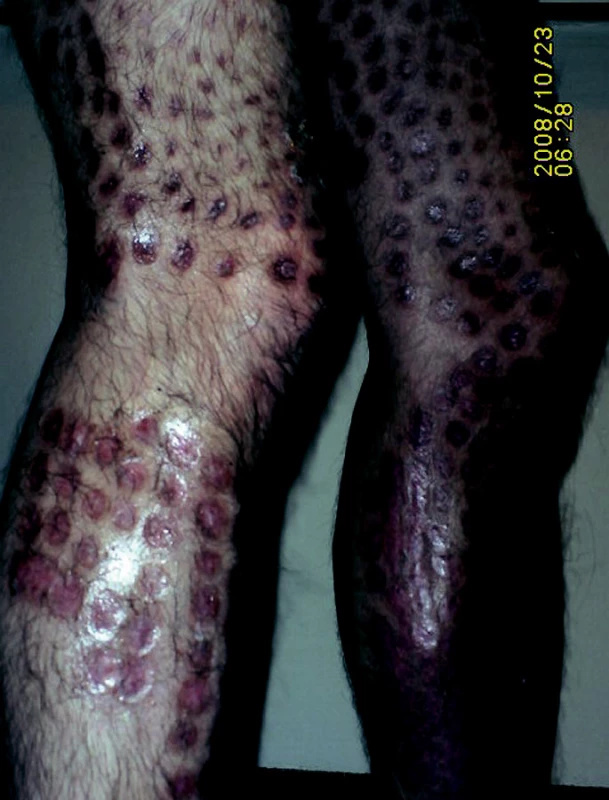
Obecně lze říci, že jedinci, kteří se dopouštějí impulzivního záměrného sebepoškozování, většinou postrádají dostatek zralejších a adaptivnějších způsobů emoční regulace a řešení problémů, což bývá spojováno s „nižší emoční inteligencí“, která ale nevylučuje vysoké IQ.
Se sebepoškozováním impulzivního charakteru se v rámci dětské a dorostové psychiatrie nejčastěji setkáváme u pacientů s poruchami vývoje osobnosti. Zejména se jedná o pacienty s nevyváženým až disharmonickým vývojem osobnosti, kteří také často experimentují s návykovými látkami.
Diskutabilní je dosavadní nedostatečné vysvětlení funkce sebepoškozování, které uvádí, že sebepoškození hraje roli v regulaci intenzivních negativních emocí. Až 98 % pacientů adolescentního věku uvádělo souvislost sebepoškozování s afektivními stavy, kdy jde o snahu pomocí sebepoškození si ulevit od pocitů napětí, zlosti, úzkosti, pocitů méněcennosti a „deprese“. Též bývá zmiňováno přání zastavit pocity znecitlivění či umrtvení, nebo „odpojení se od reality“. Mechanismus úlevy vázaný na akt sebepoškození patří mezi důležité faktory posilující a zpevňující toto chování, a to i přesto, že trvání pocitu úlevy je jen krátkodobé. Více než polovina pacientů pak popisuje následné pocity zklamání, zahanbení a viny.
Etiologie
K vysvětlení slouží několik etiologických modelů. Jsou to pohledy z různých úhlů a odlišných výkladových rovin, které jsou v dnešní době dostupné a skládající se dohromady jako mozaika. Jde o ověřování hypotéz, zkoumajících změny v neurotransmiterových systémech, v utváření neuronálních map, výzkumy ve vnímání bolesti z psychologického, dynamického a psychiatrického aspektu. Teorie objasňující biologický podklad sebepoškozování jsou zaměřené na změny v neurotransmiterech.
Jednou ze základních podmínek vzniku autoagresivního chování je snížení dopaminových, serotoninových a opiátových neurotransmiterů. Hlavní roli hraje dopaminergní systém a aktivace těch mozkových struktur, které vyvolávají emoční motivační odpověď na bolest – což je tegmentum, gyrus cinguli, talamus a mozková kůra (7) (obr. 2).
Obr. 2. Mozkové struktury, které pravděpodobně hrají roli v etiologii sebepoškozování. 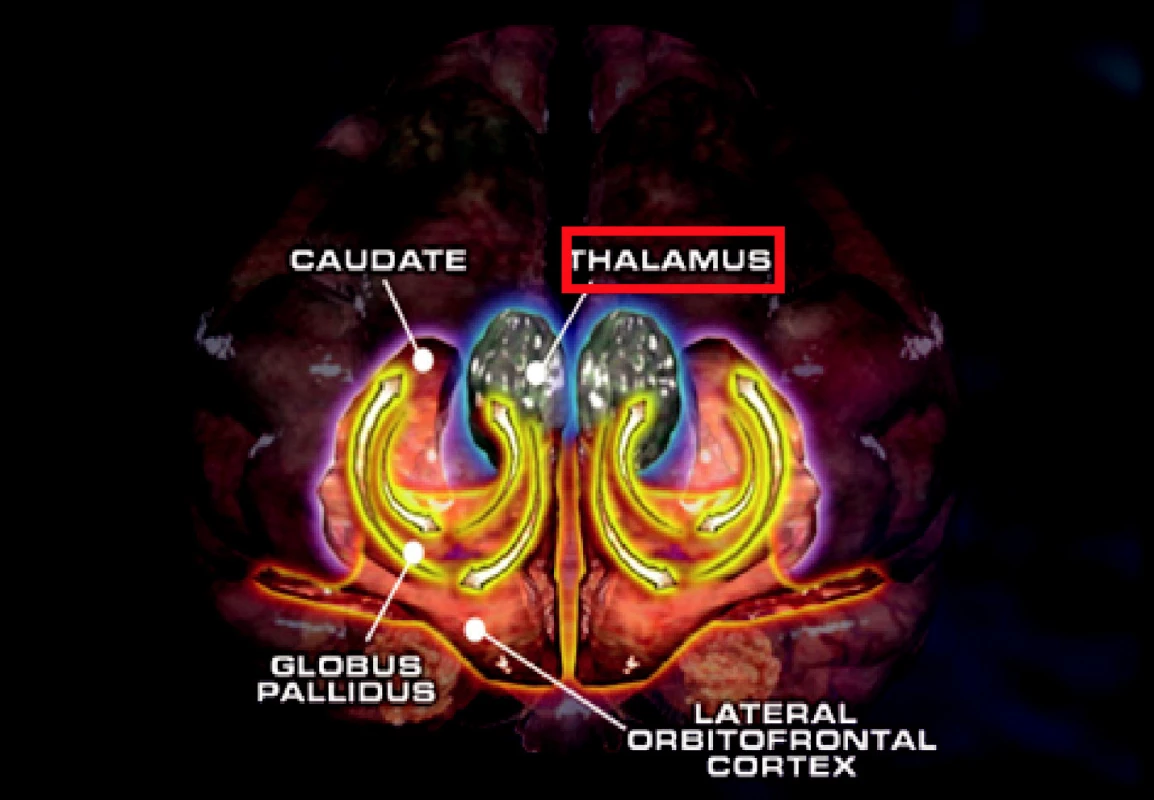
Dále jde pravděpodobně o aktivaci endorfinů a uvolnění endogenních opiátů. Z hlediska endogenního opiátového systému (EOS) existují dvě hlavní hypotézy:
- První předpokládá vznik závislosti (addiction hypothesis) u jedinců, kteří mají v podstatě normální aktivitu endogenního opiátového systému, ale opakovaným sebepoškozováním je tento trvale nadměrně stimulován. Je vyvolána analgezie, euforie a uvolnění vnitřních endorfinů (8).
- Druhá hypotéza přikládá hlavní význam (změněnému) vnímání bolesti a předpokládá určitou konstituční abnormitu endogenního opiátového systému, jež se navenek projeví sníženým vnímáním bolesti (9). Samozřejmě, že tato abnormální percepce bolesti je v relaci k různým disociativním symptomům. Při záměrně sebepoškozujícím chování je na záznamech EEG patrná zvýšená theta aktivita, která je v korelaci k disociativním symptomům (10). Theta rytmus se objevuje v hypnotických stavech, zrovna tak jako v situacích, kdy bolest je anticipována.
Deprivační teorie dokazují při pokusech na zvířatech, že sociální izolace a deprivace vedou k epizodám agresivních impulzů s destrukcí sebe i okolí (11, 12).
Sebepoškozování a suicidální aktivita
Sebepoškozování je spojeno s vysokým rizikem suicidálního jednání (tab. 1). Zvláště u dětí a adolescentů je DSH asociováno s myšlenkami na smrt a výskytem depresivního syndromu. Depresivní syndrom je často inkompletní, proto nebývá diagnostikován nebo je překryt disociativními projevy, a chování je pak hodnoceno jako manipulativní.
Tab. 1. Suicidální chování – mýty a realita 
U dokonaných sebevražd – mimo mnoho proměnných (např. emoční i sociální deprivace, ztráta rodiče, sexuální zneužívání, zneužívání návykových látek, umístění v dětském domově, školní selhání, atd.) – patří sebezraňování a suicidální úvahy mezi nejzávažnější (13).
Úmyslné sebepoškozování je tedy vysoce rizikový faktor pro suicidální chování. Incidence sebevraždy po epizodě sebepoškozujícího chování je 50–100 x vyšší, než je výskyt suicidíí v běžné populaci. Ve 4leté studii prováděné u 7 968 pacientů s DSH bylo zjištěno, že procento risku suicidia se během trvání opakovaného DSH zvyšuje až 30 x – zvláště u dívek a žen (14, 15).
K zevním podnětům patří požití alkoholu, sociální izolace, „rozbitý domov“, svátky a večerní hodiny. Více ohrožené jsou skupiny dívek a mladých žen, lidí svobodných, jedinců s homosexuální orientací a adolescentů patřících k různým subkulturám.
Sebepoškozování se zvýšeným rizikem suicidia je u těchto psychiatrických diagnóz:
- specifické poruchy osobnosti,
- bipolární depresivní poruchy,
- posttraumatické stresové poruchy,
- poruchy vyvolané účinky psychoaktivních látek.
Při stanovování diagnózy by měl být proveden přesný popis sebepoškozujícího chování, detailní popis situačního kontextu, zjištěna účelovost a specifikace dalších psychopatologických symptomů. Je to velice důležité, protože toto chování je závažné
- svým vysokým suicidálním rizikem s možným ohrožením života,
- svou manipulativní složkou včetně možností „nákazy“,
- svou impulzivitou,
- nutkavostí,
- cravingem (bažením, touhou), a
- obtížnou farmakologickou i psychoterapeutickou ovlivnitelností.
Sebepoškozující chování je alarmující společenský jev, který se může rozšířit až do podoby tzv. epidemie mezi jedinci léčebného, ústavního či vězeňského zařízení. Jedinci se sebepoškozujícím jednáním jsou často skupinovými vůdci, jejichž chování je pak široce napodobováno. Úmyslné sebepoškozování se tak stává naučenou formou zástupného chování s rituálním exhibicionistickým charakterem. Skupinová vzájemnost může být stvrzována prožitou bolestí s důležitým sdíleným prožitkem úlevy po sebepoškození. Sebepoškozování pak plní funkci iniciačního rituálu, jenž zpevňuje skupinovou soudržnost (16).
Společensky přijímané či tolerované podoby sebepoškozování mohou mít formu určitého zdobení, iniciačního rituálu, magické ochrany, tak jak je popisováno u národů, které bývají označovány jako primitivní, kde ještě plní i funkci léčebnou a spirituální. V našich kulturních podmínkách jsou společensky přijímanými či tolerovanými formami sebepoškozování tetováž a piercing.
Možnosti terapie
Komplexní terapeutické intervence jsou stejně obtížné a často neefektivní jako terapeutické ovlivňování základní poruchy. Farmakoterapie, ale často i psychoterapie je zaměřená na symptomy, protože zatím neexistuje léčba kauzální. Záměrné sebezraňování je symptom, který nemá své specifické farmakon. Je-li tento symptom zahrnut do široké palety agresivního chování, pak jeho ovlivňování je možné přes všechny druhy neurotransmiterů, čili téměř všemi dostupnými psychofarmaky (17). Při každé terapeutické intervenci by měl lékař zvažovat symptom a základní poruchu, osobnostní strukturu, anamnestické údaje predisponující sebezraňování, kvalitu rodinného a širšího sociálního zázemí, motivaci k léčbě s vědomím, že u pacienta je vysoké riziko suicidálního jednání.
Důležitým rozhodnutím bývá, zda pacienta hospitalizovat, či léčit ambulantně.
Některými autory nebývá hospitalizace doporučována, protože oslabuje odpovědnost pacienta za vlastní sebepoškozování. V případě dětských pacientů je však potřeba vzít v úvahu i rodinný kontext, kde působením nevhodných vlivů může docházet k udržování sebepoškozujícího chování. V tomto případě bývá výhodné uskutečnit léčbu na „neutrální půdě“. Nezanedbatelným důvodem pro hospitalizaci může být také fakt, že rodiče již nejsou schopni sebepoškozující chování svého dítěte dále zvládat. Hospitalizace je volena též s ohledem na současnou přítomnost suicidálních úvah či tendencí. Práce s jedinci, u nichž se vyskytuje opakované sebepoškozování, bývá většinou dlouhodobá, náročná a frustrující. Hospitalizace je jen jedním z článků, který by měl vést ke stabilizaci aktuálního stavu pacienta. Dosažení kompenzace trvalého charakteru vyžaduje následnou dlouhodobou léčbu ambulantní.
Farmakoterapie
Neexistuje žádná specifická farmakoterapie pro záměrné sebepoškozování, jež by byla doporučena a schválena FDA. K dispozici nejsou ani žádné dvojitě slepé či placebem kontrolované studie, přesto vhodně zvolená léčba psychofarmaky (antidepresivy – nejčastěji typu SSRI – selektivní inhibitory zpětného vstřebávání serotoninu, dále serotonin-dopaminovými antipsychotiky, thymostabilizátory, antiepileptiky, opiátovými antagonisty, krátkodobě i anxiolytiky) může zmírnit intenzitu sebepoškozování a vytvořit příznivější podmínky pro psychoterapii (18).
Psychoterapie pak může vést ke změnám behaviorálních projevů a eventuálně i ke změně osobnostní struktury. Vzhledem ke skutečnosti, že asi 60 % pacientů s impulzivním záměrným sebepoškozováním má zároveň v anamnéze suicidální pokus, je důležité při léčbě psychofarmaky zajistit bezpečný režim.
Psychoterapie
Psychoterapie jedinců s problematikou sebepoškozování je náročná nejen pro terapeuty, ale v případě léčby za hospitalizace i pro veškerý ošetřovatelský personál. Vzhledem k osobnostní psychopatologii mají tito pacienti výrazné tendence k manipulativnímu chování a mohou vzbuzovat protipřenosové pocity typu obav, viny či zlosti. Vyžadují proto školený odborný tým, jehož členové umí s protipřenosem pracovat.
Jsou využívány různé psychoterapeutické metody jak individuální, tak skupinové. Nejčastěji se jedná o dynamické a kognitivně behaviorální přístupy. V USA byla též navržena a je využívána tzv. vývojová skupinová psychoterapie (developmental group psychotherapy), která je koncipována speciálně pro adolescentní pacienty s problematikou opakovaného sebepoškozování. Relativně úspěšné jsou eklektické terapie zahrnující prvky dynamické, kognitivně behaviorální, racionální psychoterapie zaměřené na řešení problémů (19).
Důležitější však než konkrétní psychoterapeutické techniky je vzhledem k osobnostní problematice těchto pacientů terapeutický vztah. V jeho rámci může pacient prožít zkušenost, že sebepoškozování ani eventuální další manipulativní způsoby chování nejsou účinnou formou komunikace, přesto však neznamenají konec tohoto vztahu.
U dětí s problematikou sebepoškozování je nezbytná práce s rodinou. V rámci rodiny mohou působit různé vlivy, které se podílejí na udržování sebepoškozujícího chování. Je potřeba se snažit tyto faktory ve spolupráci s rodinou odhalit a pokusit se o jejich změnu. V případě léčby při hospitalizaci je nezbytné před propuštěním pacienta ověřit si jeho fungování v rodině opakovanými propustkami do domácího prostředí (20).
Co je jednoznačně dokázáno u záměrného sebepoškozování
- Pacienti o tom nemluví, i na přímý dotaz to často zatají.
- Pacienti často začínají s touto aktivitou po požití návykových látek a formou nápodoby.
- Rodiče nebo příbuzní o tom většinou nevědí.
- Pacienti DSH provádějí většinou potají.
- Je zjištěna dysregulace neurotransmiterů.
- DSH výrazně zhoršuje prognózu jakékoliv další diagnózy.
- Nepříznivé ukazatele jsou impulzivita a ,,disociativni stavy“.
- Je vysoké nebezpečí suicidální aktivity.
Nové tisíciletí u teenagerů – vznik emo
Na Washingtonské scéně se objevil v 80. letech emočně přehnaný rock emocore (emotional hardcore), později jen emo. V 90. letech začíná nabývat emo dalších významů. Oslovuje mladé adolescenty, texty písní vyjadřují jejich problémy.
Emo v negativní konotaci znamená něco jako ublíženost, sebelítost a zoufalství. Toto emo má svá pravidla a nabádá mladistvé v časopisech a na internetu např. „tvař se co nejsmutněji a plač za všech okolností co nejvíce“, „nauč se přesvědčivě říkat: „vyjadřuji své emoce“.
Stoupenci se zároveň řídí „emo módou“, vyžadující černé vlasy, tmavé oblečení, kontrastní vzory, tmavé brýle a speciální boty.
V našem tisíciletí začalo být emo spojováno se sebepoškozováním – hlavně žiletkami na zápěstí a s dalším porušováním tělesné integrity. Piercing je to nejmenší („dej si piercing na následující místa: dolní ret – obě strany, nos, obočí, bradavka, pupek – nejlepší je, když ho budeš mít všude, ale když ti to rodiče nedovolí, dej si ho alespoň na rty. Když ti budou nadávat, vyjádři svoje pocity a plač co nevíce...“).
To vše je na internetu, a co je šokující, existují i přesné návody, tzv. „kuchařky“, jak se sebepoškozovat, v krajním případě jak provést suicidium:
Doma se večer namaluj, obleč a říkej, že tvoje náboženství je emo a mezi tvé záliby patří „cutting my wrist“ (řezání zápěstí), alespoň jednou se pokus o sebevraždu, nepřežeň to, aby se nestalo, že zemřeš!!
Povolený způsob je pořezání žil:
„Řež se něčím ostrým do ruky v místě, kde máš náramky, aby se ti zakrývaly jizvy..., atd.
Na internetu lze nalézt například tyto fotografie představitelů „emo“ (Obr. 3–6).
Obr. 3-6: Propagace emo na internetu. 
Prevence
Prevence je problematická, je málo poznatků, a komplexní terapeutické intervence jsou často neefektivní (21). S určitostí se však dá říci, že pokud se sebepoškozující jedinec naučí zvládat stresové, zátěžové situace a negativní emoce, sebepoškozující chování mizí.
Vrstevníci se nejčastěji jako první dovědí o tomto chování, ale falešná loajalita vede k utajování. Preventivní programy by neměly podrobně informovat o způsobech sebepoškozování, také media by měla přehodnotit svá sdělení, speciálně šíření návodů po internetu. K prevenci epidemií sebepoškozování v rámci psychiatrických oddělení pro adolescenty bývají navrhována tato opatření:
- Vyhnout se koncentraci adolescentů s SDH na jednom oddělení.
- Limitovat délku jejich hospitalizace. Maximální délka doby hospitalizace je uváděna (např. Taiminem) 6–8 týdnů.
- Aktivně rozpoznávat jak lékaři a psychology, tak i dobře edukovaným středně zdravotnickým personálem u rizikových pacientů známky identifikace se sebepoškozujícími jedinci.
- Zařadit do psychoterapeutického a režimového programu techniky a aktivity, které umožňují prožitek vzájemnosti a mohou tak nahradit rituální charakter sebepoškozování
- V případě šíření sebepoškozování na oddělení, otevřeně s pacienty o této problematice hovořit, zdůrazňovat též mechanismus nápodoby. Bylo prokázáno, že poté, co byli někteří jedinci identifikováni se skutečností, že jejich sebepoškozující chování má charakter imitace, od něj upustili.
Adolescenti se záměrně sebepoškozujím chováním byli zařazeni do studie, kde byli motivováni k pravidelným návštěvám u svého praktického lékaře. Tam se jim věnovali profesionálové zaangažovaní v problematice duševního zdraví. Projekt trval 4 roky a hlavní důraz byl kladen na edukaci zvládání zátěže. Po jeho dokončení byla zpracována všechna data a byl zjištěn signifikantní pokles DSH proti kontrolní skupině. Navíc tento pozitivní efekt přetrvával 1 rok po skončení léčby (22).
doc. MUDr. Eva Malá, CSc.
Neurologická klinika 1.LF UK a VFN
Kateřinská 30
128 28 Praha 2
E-mail: malá.e@volný.cz
Zdroje
1. Malá, E. Sebepoškozování. ZN - Lékařské listy, 2009, 7 , s. 5-10.
2. Roy, A. Self-destructive behavior. The psychiatric clinics of North America. Philadelphia: W.B.Saunders comp., 1985.
3. Malá, E. Dítě a stres. Praha: Tigis, 2007.
4. Platznerová, A. Sebepoškozování. Praha: Galén, 2009.
5. Babáková, L. Sebepoškozování v dětství a adolescenci. Psychiatrie pro praxi 2003, 4, s. 165–169.
6. Krieglová, M. Záměrné sebepoškozování v dětství a adolescenci. Praha: Grada, 2008.
7. Grossman, R., Siever, L. Impulsive self-injurious behaviors: neurobiology and psychofarmacology. In: Simeon D, Hollander E. (Eds.). Self-Injurious Behaviors. Assessment and Treatment. Arlington: American Psychiatric Publishing Inc., 2001, p. 117-147.
8. Simeon, D., Hollander, E. (Eds.) Self-Injurious Behaviors. Assessment and Treatment. Arlington: American Psychiatric Publishing Inc., 2001. ISBN 9780880488082.
9. Mendoza, Y., Pellicer, F. Pain perception in self-injurious syndrome. Salud. Ment. 2002, 25(4), p.10-16.
10. Saxe, G.N., Chawla, N., Van-der-Kolk, B. Self-destructive behavior in patients with dissociative disorders. Suicide Life Threat. Behav., 2002, 32(3), p. 313-20.
11. Ayton, A.K., Rasool, H., Cottrell, D. Deliberate self-harm in children and adolescents: Association with social deprivation. Eur. Child Adolesc. Psychiat., 2003, 12(6), p. 303-307.
12. Beckett, C., Bredenkamp, D., Castle, J. et al. Behavior patterns associated with institutional deprivation: a study of children adopted from Romania. J. Dev. Behav. Pediatr., 2002, 2(5), p. 297-303.
13. Hawton, K., Haw, C., Townsend, E. Family history of suicidal behaviour: prevalence and significance in deliberate self-harm patients. Acta Psychiatr. Scand., 2002, 106(5), p. 387-393.
14. Hawton, K., Zahl, D., Weatherall, R. Suicide following deliberate self-harm: long-term follow-up of patients who presented to a general hospital. Br. J. Psychiat. 2003, 182, p. 537-542.
15. Zahl, D., Hawton, K. Repetition of deliberate self-harm and subsequent suicide risk: long-term follow-up study of 11,583 patients. Br. J. Psychiat. 2004, 185, p. 70-75.
16. Nicholson, C. The ‘rights’ of passage. Gender-specific initiation rites in the understanding of self-harm. Ther. Communities: Int. J. Ther. Supportive Organ., 2004, 25(1), p. 17-30.
17. Malá, E. Sebepoškozování u PPP. In: Raboch, J. a kol.. Nemocná duše - nemocný mozek. Praha: Galen, 2006.
18. Herpertz, S.C., Zanarini, M., Schulz, CS. et al. World Federation of Societies of Biological Psychiatry (WFSBP) guidelines for biological treatment of personality disorders. World J. Biolog. Psychiat. 2007, 8(4), p. 212-244.
19. Moran, M. Psychoterapy for BPD gets growing evidence base. Psychiat. News 2007, 42(2), p. 26.
20. Kocourková, J., Koutek, J. Sebepoškozování u pacientů s PPP. Čes. a slov. Psychiat. 2003, 99; Suppl 1, s. 25.
21. Burns, J., Dudley, M., Hazell, P., Patton, G. Clinical management of deliberate self-harm in young people: the need for evidence-based approaches to reduce repetition. Aust. NZ. J. Psychiat. 2005, 39(3), p. 121-128.
22. Einfeld, S., Tobin, M., Beard, J. et al. Sustaining evidence-based practice for young people who self-harm: a 4-year follow-up. Austr. Health Rev. 2004, 27(2), p. 94-99.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2009 Číslo 9- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
-
Všechny články tohoto čísla
- Helsinská deklarace Světové lékařské asociace (WMA)
- Koncepce oboru všeobecné praktické lékařství
- Dříve vyslovená přání aneb o lidské svobodě a důstojnosti
- Echokardiografie a antikoagulační léčba u nemocných s embolickou CMP
- Demence v ordinaci praktického lékaře
- Sebepoškozování – závažný symptom a nebezpečný společenský jev
- Životní styl mladých zdravých žen s rozdílným kuřáckým chováním
- Syndrom vyhoření a posudkoví lékaři
- Deprese a úzkost těhotných žen
- Recenze
- Hudba a zpěv v životě J. E. Purkyně
- Miniportréty slavných českých lékařů: Profesor MUDr. Bohumil Prusík – zakladatel české angiologie
- Čtyřicet let s Rozhledy v chirugii
- Düsseldorfský veletrh MEDICA oslavuje čtyřicátiny
- Kolonoskopie pomáhá zachraňovat životy
- Redakční pošta: Náhle vzniklá dramatická porucha vnímání chuti
- Vybrané kapitoly z medicínskej etiky
- Klíšťata jsou stále nebezpečná: Boj proti klíšťatům nemá konce!
- Blok I
- Blok II
- Blok III
- Blok IV
- Jubilea
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Deprese a úzkost těhotných žen
- Sebepoškozování – závažný symptom a nebezpečný společenský jev
- Demence v ordinaci praktického lékaře
- Echokardiografie a antikoagulační léčba u nemocných s embolickou CMP
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




