-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Atypický průběh ruptury srdeční stěny při infarktu myokardu
Atypical development of free wall rupture during myocardial infarction
Our case report describes a 63-year-old female patient who was hospitalized in our department after having had chest pains for over 2 days and who was suffering from increasing breathlessness. ECG recording showed inferolateral ST segment elevation but without the development of Q wave, which is typical during subacute myocardial infarction (MI) of inferior wall. Since the patient had been suffering from chest pain for more than two days, an echocardiographic examination (TTE) was required before surgical intervention could be carried out. This proved to be the right decision because echocardiography detected free wall rupture. After selective coronarography, the patient was transferred to the Department of Cardiac surgery where surgery was performed.
Key words:
acute myocardial infarction, free wall rupture, cardiac tamponade.
Autoři: D. Karpianus; F. Toušek; Š. Šindelářová; R. Krejčí
Působiště autorů: České Budějovice ; Primář: MUDr. František Toušek, FESC. ; Kardiocentrum – kardiologie, Nemocnice České Budějovice, a. s.
Vyšlo v časopise: Prakt. Lék. 2009; 89(3): 140-142
Kategorie: Kazuistika
Souhrn
Naše kazuistika pojednává o 63-ti leté pacientce, přijaté na naše oddělení pro dva dny trvající recidivující bolesti na hrudi s postupným nárůstem dušnosti. Při EKG vyšetření byly zjištěny elevace ST úseku inferolaterálně, avšak bez vývoje kmitu Q, jak je běžné u subakutního infarktu myokardu (IM) spodní stěny. Vzhledem k dlouhé době trvání bolesti bylo v nemocnici provedeno echokardiografické (UZ) vyšetření ještě před plánovaným invazivním zákrokem. Tato strategie se ukázala jako správná, neboť UZ vyšetření prokázalo rupturu volné stěny srdeční. Po doplnění selektivní koronarografie byla pacientka urgentně přeložena na kardiochirugii k operačnímu výkonu.
Klíčová slova:
akutní infarkt myokardu, ruptura srdeční stěny, srdeční tamponáda.Mezi nejdůležitější mechanické komplikace infarktu myokardu patří ruptura volné srdeční stěny, ruptura mezikomorového septa, vznik aneuryzmatu nebo pseudoaneuryzmatu levé komory srdeční a akutní mitrální insuficience.
Ruptura volné srdeční stěny má u infarktu myokardu incidenci méně než 1 %. Rizikovými faktory pro její vznik je neúspěšnost při snaze rekanalizovat uzavřenou tepnu, elevace úseku ST, výrazná elevace kardiospecifických enzymů a tzv. „infarkt z plného zdraví“, kdy před IM nebyla pozitivní kardiální anamnéza. Mortalita u všech nemocných s IM je rovněž ovlivněna velikostí infarktového ložiska a nepřítomností kolaterálního oběhu.
Ruptura srdeční (zhruba kolem 7 % ze všech úmrtí na IM) se vyskytuje v 50 % všech případů v prvních pěti dnech, v 90 % do dvou týdnů po vzniku IM (1).
Typickým klinickým obrazem bývá nejčastěji náhlá srdeční smrt nebo vznik hemoperikardu s rozvojem srdeční tamponády a přechodem v kardiogenní šok (2). Léčba spočívá v perikardiocentéze a neprodleném kardiochirurgickém výkonu.
Popis případu
63-tiletá pacientka byla na naše oddělení přivezena posádkou RZP pro dva dny trvající recidivující klidové bolesti na hrudi s postupnou progresí dušnosti. Lékařem RZP aplikován Aspégic 1 amp. i.v., protože dle 12-ti svodového EKG v terénu byl diagnostikován probíhající IM spodní stěny.
Anamnesticky léčena pro hypertenzi, diabetes mellitus II. typu na dietě a byla po hysterektomii. Nekuřačka, bez alergické anamnézy, doposud bez kardiálního onemocnění.
Rodinná anamnéza byla pozitivní – otec zemřel na IM v 60-ti letech, bratr v 59-ti letech.
Při přijetí hemodynamicky stabilní, TK 100/80, váha 100 kg, výška 168 cm, BMI 35,43, tělesná teplota 36 st. C. V objektivním nálezu mírná alterace s naznačenou periferní cyanózou a chladnějšími akry, bez větší klidové dušnosti, jinak kromě tichých srdečních ozev věku a habitu přiměřený nález. Nebylo klinické podezření na srdeční tamponádu.
Již ve voze RZP natočené 12-ti svodové EKG vykazovalo jisté rozdíly v porovnání s běžnou křivkou u subakutního IM spodní stěny (obr. 1). Přestože byly přítomny elevace úseků ST inferolaterálně (II, III, aVF, V5-6), nebyla přítomna typicky se vyvíjející vlna Q, která by dle časového odstupu od začátku bolestí korelovala se suspekcí na subakutní IM spodní stěny s dvoudenní anamnézou stenokardií. Vyčkáno proto s rutinním podáním heparinu i.v. a doplněn UZ srdce.
Obr. 1. EKG pacientky při přijetí 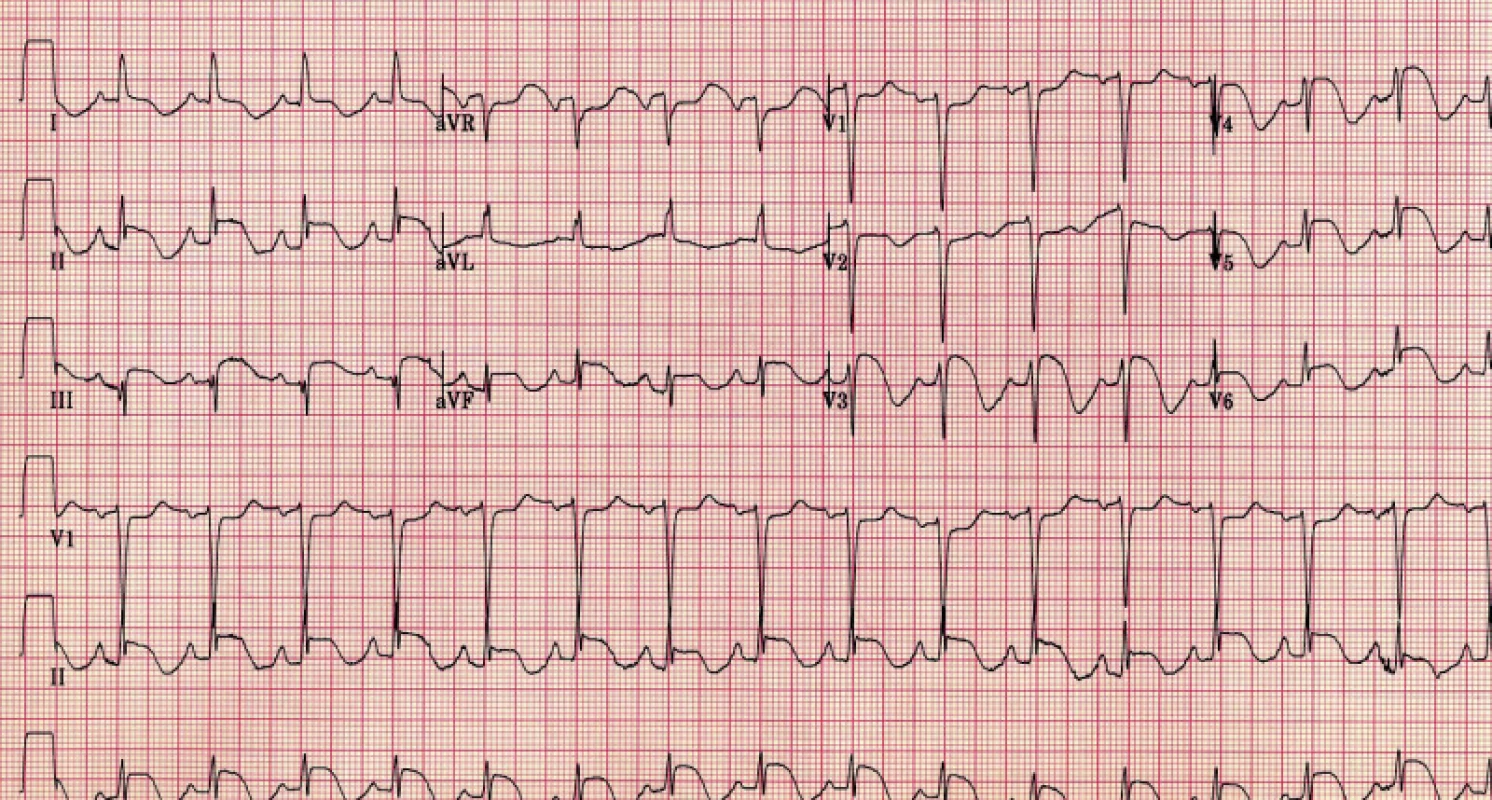
Na UZ srdce zjištěna difuzní hypertrofie levé komory srdeční (LKS), akinéza až dyskinéza hrotu a ejekční frakce LKS 60 %. Na inferolaterální straně hrotu, zároveň také na hranici kontraktilního myokardu a jizvy, bylo patrno lokální narušení kontinuity stěny LKS v rozsahu asi 3 mm, suspektní z ruptury myokardu. Ta kryta zřejmě koaguly a perikardem. V perikardiální dutině zjištěna kromě koagul i volná tekutina, nejvíce kolem bočné a zadní stěny LKS i PKS s tloušťkou nad 1 cm. Pravostranné srdeční oddíly byly již mírně utlačené, dolní dutá žíla lehce širší, s omezenou reakcí na dýchání – vše jako známky počínající tamponády srdeční (obr. 2).
Obr. 2. Echokardiografie: Volná tekutina v perikardiální dutině v oblasti bočné a zadní stěny . LKS a PKS 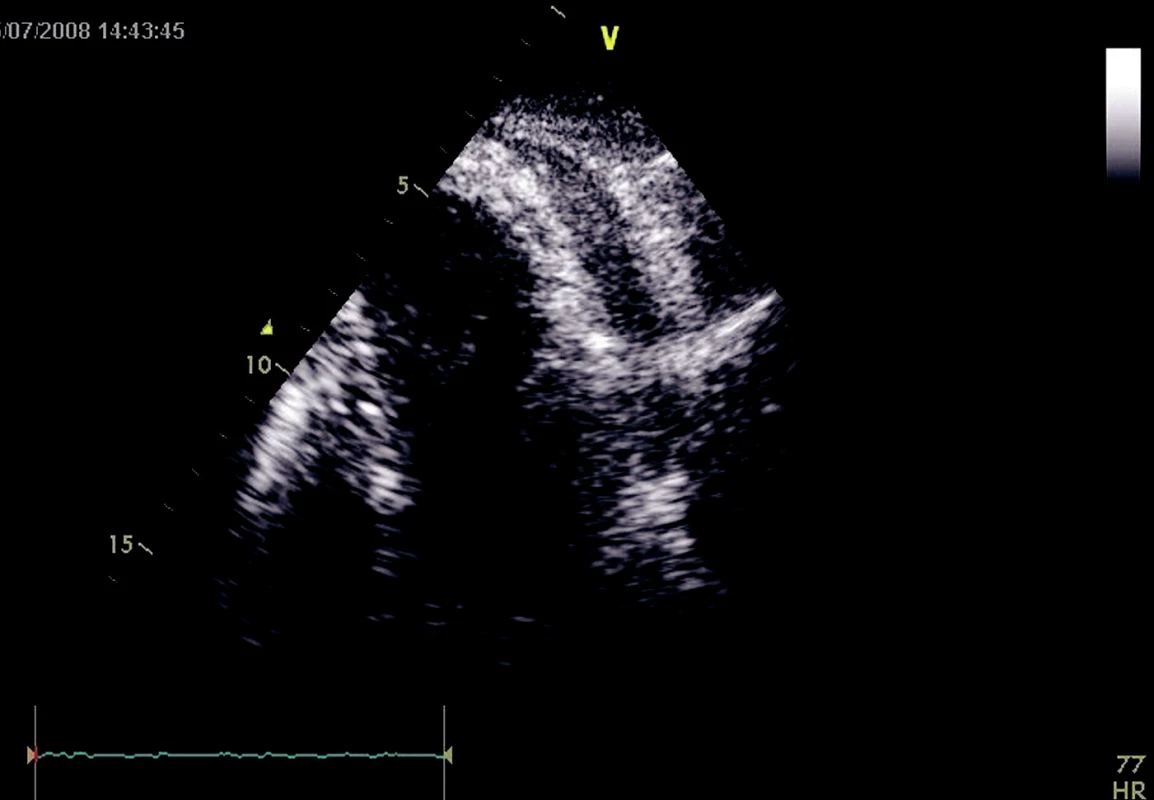
Indikována urgentní selektivní koronarografie (SKG), prokázán uzávěr distální části ramus interventricularis anterior v oblasti hrotu, na ostatních tepnách okrajové nerovnosti (obr. 3).
Obr. 3. Angiografie: uzávěr distální části ramus interventrikularis anterior 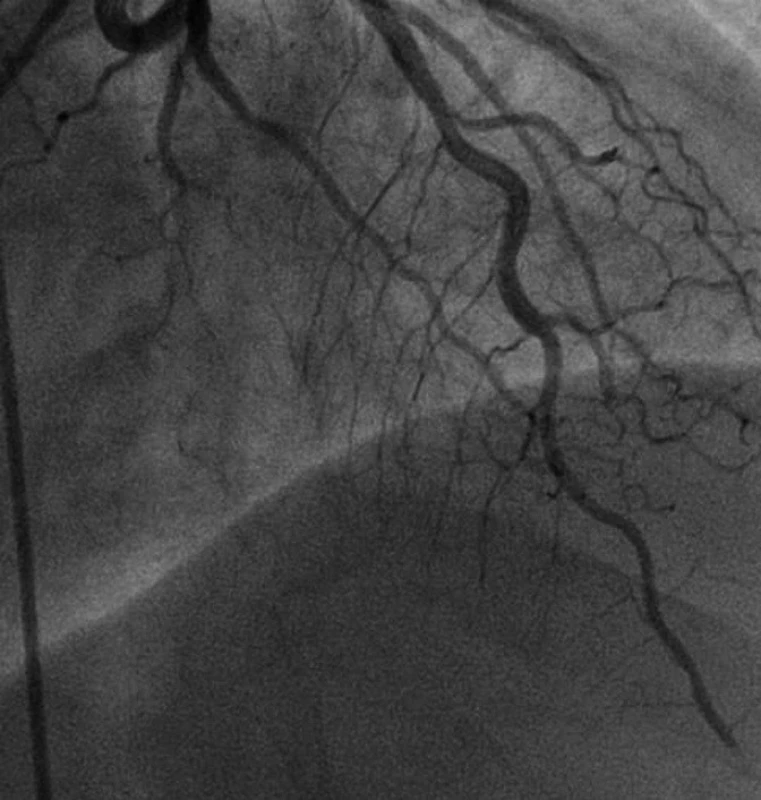
Laboratorní výsledky odpovídaly komplikovanému průběhu IM se známkami pravostranného městnání a prokoagulačnímu stavu již s degradací fibrinu. V krevním obraze leukocytóza (20 giga/l) s neutrofilií, D-dimery 3429 ng/l. V biochemii urea 12,4 μmol/l, kreatinin 204 μmol/l, K 3,56 μmol/l, bilirubin 77 μmol/l, konjugovaný bilirubin 30 μmol/l, ALT 10,8 μkat/l, AST 13,8 μkat/l, NT pro BNP 4800 pg/ml a troponin I 14,4 μg/l.
Pacientka byla urgentně přeložena na kardiochirurgické oddělení k akutnímu operačnímu výkonu. Po sternotomii otevřena perikardiální dutina, odsáta tmavá krev, následně dochází k vzestupu TK. Oblastí IM je spodní stěna v hrotové oblasti, s velikostí prokrvácení zhruba 6 cm v průměru. V oblasti LKS je viditelná trhlina o velikosti cca 4cm.
Ischemická oblast byla prošita hrubými stehy přes filcové podložky, místo přelepenou Tissucolem. Po výkonu pacientka hemodynamicky stabilní, doba výkonu 2 hodiny. Troponin I s maximální hodnotou 26,7 μg/l.
V časném pooperačním období se 2x vyskytly paroxysmy fibrilace síní, které byly vertovány amiodaronem. Druhý pooperační den pacientka extubována. Pro febrilie kolem 38 st. C podáván i.v. Unasyn celkem po dobu pěti dní. V dalším průběhu hospitalizace upravována terapie hypertenze a dále pro dekompenzaci diabetu aplikován intenzifikovaný insulinový režimu v kombinaci s PAD.
Dvanáctý pooperační den dle UZ srdce nezvětšené srdeční oddíly, hypertrofie LKS s lehkým vyklenováním bazální poloviny spodní a zadní stěny, dyskinéza hrotu. Asi v polovině spodní stěny přítomen zesílený echoodraz odpovídající sutuře stěny LKS, za ní se zobrazovala dutina cca 4 x 2 cm – v.s. částečně organizovaný hematom, EF LKS 70 %, aortální regurgitace I.–II. stupně. Lokalizovaně před pravou komorou v bazální části byl přítomen perikardiální výpotek až 22 mm, který dále směrem k hrotu mizí, nebyly známky tamponády srdeční.
Během patnáctého pooperačního dne bohužel recidiva subfebrilií, šestnáctý den je patrna zkalená sekrece a retence ve střední části sternotomie s parciálním rozpadem rány.
Odebrány kultivace a po dohodě s ATB centrem zahájena terapie Prostaphlinem 3g i.v. po 6-ti hodinách, proveden debridement rány s toaletou presterilem. Kultivačně přítomen Staphylococcus aureus. Po terapii stav rány zlepšen, při kontrolních kultivacích, pouze ojediněle přítomen Staphylococcus, koaguláza negativní.
Resutura sterna a dokončení debridementu rány 27. pooperační den. Pro usnadnění zhojení rány aplikován vacuum-assisted closure systém (VAC), rána opět kultivačně kontrolována. Z pěny VAC zjištěn Proteus mirabilis – nasazen Ciphin 500 mg po 12.hod. v kombinaci s Duracefem 500 mg po 8 hod.
Pacientka propuštěna 34. den od přijetí, afebrilní, kardiopulmonálně kompenzována s doporučenou ATB terapií ještě 2 týdny po dimisi. Na EKG vývoj jizvy inferolaterálně (negativní vlna Q a negativizace vlny T ve II, III, aVF, V3-6) (obr. 4).
Obr. 4. EKG pacientky při propuštění 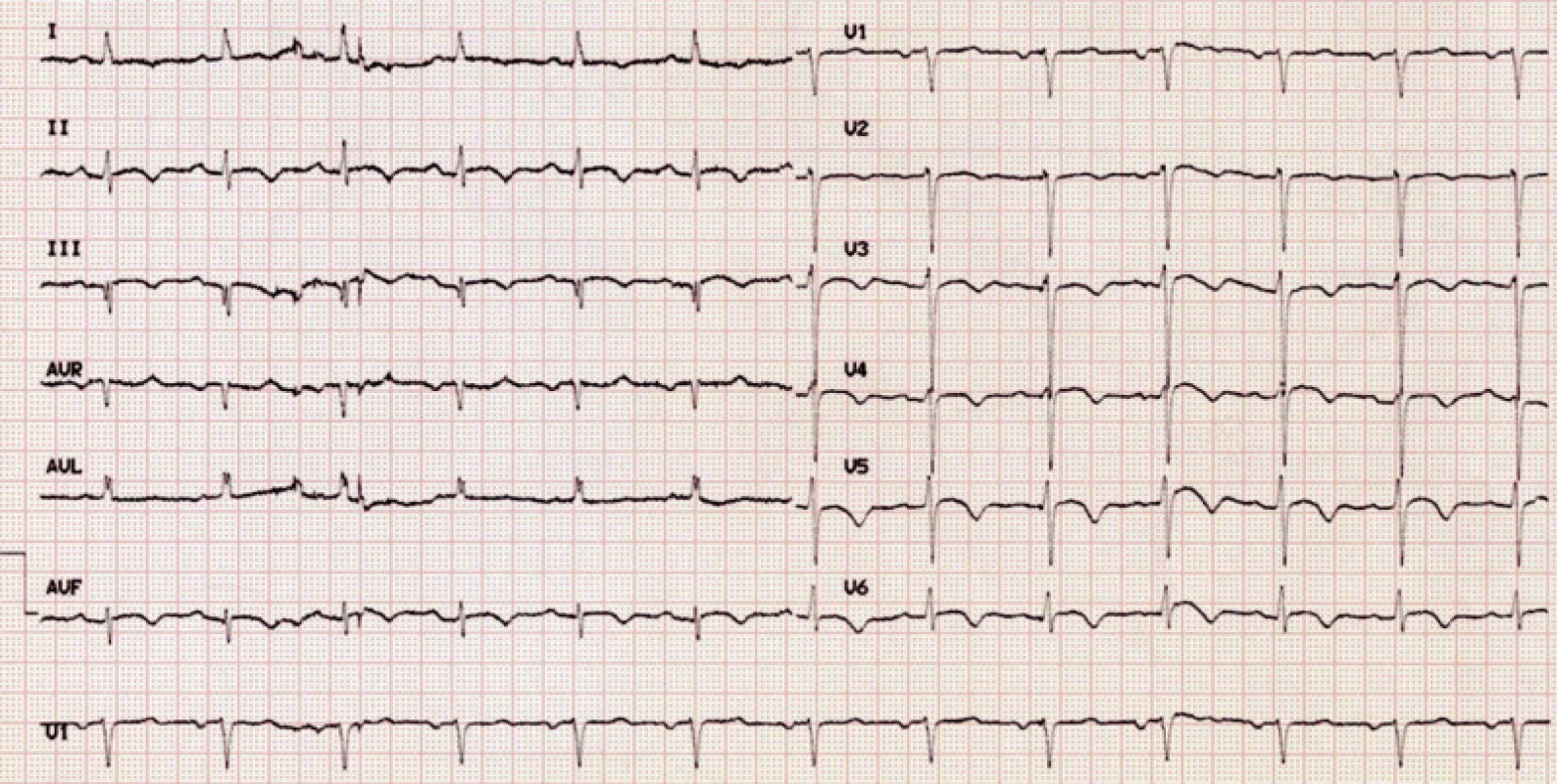
Při klinické kontrole v ambulanci 5 týdnů od sutury volné stěny srdeční pacientka afebrilní, bez výraznějších kardiálních obtíží, rána s uspokojivou tendencí ke zhojení. Rovněž laboratorní výsledky byly bez zásadnějšího patologického nálezu na UZ srdce již nebyl patrný perikardiální výpotek.
Diskuse
U pacientky při přijetí nebylo vysloveno podezření na rupturu stěny srdeční. Anamnéza STEMI byla již dvoudenní a pacientka nejevila známky hemodynamické nestability, které bývají patrné při subakutní ruptuře (srdeční tamponáda, kardiogenní šok). Dle doporučených postupů České kardiologické společnosti je indikací k časné reperfuzní léčbě (primární perkutánní intervenci či trombolýze) přítomnost příznaků infarktu myokardu s dobou trvání do 12-ti hodin a dále EKG obraz elevací ST úseku minimálně ve dvou svodech nebo čerstvě vzniklý bifascikulární blok (LBBB, RBBB + LAH, RBBB + LPH) (6).
Teprve UZ vyšetření nasměrovalo léčebný postup směrem ke kardiochirurgickému výkonu jako řešení život ohrožujícího stavu. EKG obraz by spíše odpovídal uzávěru pravé věnčité tepny (ACD), přesto byl zjištěn periferní uzávěr ramus interventricularis anterior. Možností zůstává atypičtější průběh této tepny směrem ke spodní stěně LKS.
Poinfarktové ruptury volné stěny srdeční jsou nejčastější u starších žen, ve věku kolem 60-ti let, hypertoniček, u kterých se objevují symptomy v pěti dnech, které následují po infarktu myokardu jako primomanifestaci ICHS (3, 4, 5).
Tím, že není přítomen ischemicky předtrénovaný myokard („ischemic preconditioning“), bývá rozsah IM větší, průběh IM zpravidla závažnější a zvětšuje se i riziko ruptury myokardu. Myokard opakovaně krátkodobě ischemizovaný (např. při záchvatech anginy pectoris) propadá při akutním koronárním uzávěru o něco později nekroze než myokard, u něhož je akutní koronární uzávěr první ischemickou příhodou (6). Rovněž nepřítomnost kolaterálního oběhu, např. po již proběhlém IM v minulosti, opět zvyšuje rozsah ischemie myokardu. Čím později dojde k rekanalizaci tepny, tím větší je riziko následné ruptury stěny.
Časový odstup rekanalizace je obzvláště důležitý při podávání systémové trombolytické terapie bez perkutánní intervence, kdy se zvyšuje riziko hemoragického infarktu s následnou rupturou stěny (7, 8). Riziko fatálního průběhu snižuje lokalizace ruptury v pravé komoře srdeční nebo krytí ruptury perikardem, kdy adheze mezi perikardem a epikardem působí jako výstuha (9). Hlavním symptomem u takového pacienta je postupně progredující městnavé srdeční selhávání.
Závěr
Uvedenou kazuistikou poukazujeme na nutnost individuálního přístupu k nemocnému s infarktem myokardu, kdy anamnéza bolestí na hrudi trvá více než 12 hodin. Eliminace rutinního podání heparinu a promptní UZ diagnostika počínající tamponády zabránily zhoršení stavu nemocné. Relativně stabilizovaný stav pacientky před operačním výkonem přes složitější a komplikovaný pooperační průběh byl pro úspěch operace klíčový.
MUDr. Daniel Karpianus
Kardiocentrum – kardiologie
Nemocnice České Budějovice, a.s.
Boženy Němcové 585/54
370 84 České Budějovice
E-mail: dkarpi@email.cz
Zdroje
1. Aschermann, M. a kol. Kardiologie. Praha: Galén, 2004, s. 281, 880.
2. Štejfa, M. Kardiologie. Praha: Grada, 2007, s. 504-505.
3. Batts, K.P., Ackermann, D.M., Edwards, W.D. Post-infarction rupture of the left ventricular free wall: clinicopathologic correlates in 100 consecutive autopsy cases. Hum. Pathol. 1990; 21, p. 530-535.
4. Becker, R.C., Charlesworth, A., Wilcox, R.G. et al. Cardiac rupture associated with thrombolytic therapy: impact of time to treatment in the Late Assessment of Thrombolytic Efficacy (LATE) study. J. Am. Coll. Cardiol. 1995; 25, p. 1063-1068.
5. David, T.E. Surgery for postinfarction rupture of the free wall of the ventricle. In: David TE (ed): Mechanical Complications of Myocardial Infarction. Austin, TX: RG Landes, 1993; p 142.
6. Widimský, P., Janoušek, S., Vojáček, J. Doporučení pro diagnostiku a léčbu akutního infarktu myokardu (Q-typ // s elevacemi ST // s raménkovým blokem). Cor. Vasa 2002, 44(7–8), K123–K143. Dostupné na http://www.kardio-cz.cz/index.php? &desktop=clanky&action=view&id=213.
7. Westaby, S., Parry, A., Ormerod, O. et al. Thrombolysis and postinfarction ventricular septal rupture. J. Thorac. Cardiovasc. Surg. 1992; 104, p. 1506-1509.
8. Pollack, H., Diez, W., Spiel, R. et al. Early diagnosis of subacute free wall rupture complicating acute myocardial infarction. Eur. Heart J. 1993; 14, p. 640-648.
9. Agnihotri, A.K., Madsen, J.C., Daggett, W.M. Jr. Surgical treatment of complications of acute myocardial infarction: postinfarction ventricular septal defect and free wall rupture. In: Cohn Lh, ed. Cardiac Surgery in the Adult. New York: McGraw-Hill, 2008, p.753-784.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2009 Číslo 3- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
-
Všechny články tohoto čísla
- EU dotace pro nemocnice a nestátní nezisková zařízení
- Návykové látky v primární péči
- Hudba a lidský mozek
- Importované infekce z exotických krajů
- Konec elektromagnetické hypersenzitivity
- Nové antiobezitikum na obzoru?
- Léčba revmatoidní artritidy kortikoidy
- Co by měli vědět rodiče o prevenci
- Atypický průběh ruptury srdeční stěny při infarktu myokardu
- Retroperitoneální lymfadenektomie a poruchy ejakulace u pacientů s nonseminomovýmí germinálními tumory varlat
- Budoucnost všeobecného lékařství
- Co by ženy měly vědět o rakovině prsu aneb kniha určená k poučení široké veřejnosti
- Sté výročí zahájení pravidelné dezinfekce pitné vody chlorem
- Sto dvacet pět let pražské adresy: Kateřinská 32
- Miniportréty slavných českých lékařů Chirurg, profesor MUDr. Emerich Polák
- Pochybnosti, aneb věda očima lidí, kteří měli co říci
- Trpěli i dávní lidé nádory?
- Jarní semináře o bolesti 2009
- XXXIV. Angiologické dny s mezinárodní účastí
- Zpráva o prvním mezinárodním konsensu plně zaměřeném na dětské astma, zabývající se diagnózou a léčbou
- Jubilea
- Třicet let Společnosti všeobecného lékařství ČLS JEP
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Léčba revmatoidní artritidy kortikoidy
- Nové antiobezitikum na obzoru?
- Návykové látky v primární péči
- Jubilea
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



