-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Efekt antidiabetickej liečby na incidenciu cievnych mozgových príhod u pacientov s diabetom 2. typu
Effect of antidiabetic treatment on incidence of stroke in patients with type 2. diabetes
Stroke occurs more than twice as often in patients with diabetes compared to the non-diabetic population of the same age. Diabetes mellitus is a strong risk factor, especially for ischemic strokes, which account for approximately 90% of all strokes. The incidence of stroke is favourably influenced by LDL-cholesterol-lowering therapy as well as antihypertensive therapy, especially renin-angiotensin system inhibitors. Studies which aimed at achieving the best possible glycemic control have failed to demonstrate the benefit of better diabetic control in preventing the development of stroke. Among the different groups of newer antidiabetic drugs, the benefit of DPP-4 inhibitors, SGLT2 inhibitors, or insulin analogues in preventing the development of stroke has not been demonstrated. A meta-analysis of studies with glitazones showed a beneficial effect of this group of drugs in preventing the development of stroke, but their serious side effects have led to their limited use in the last decade. GLP-1 receptor agonists (GLP1-RA) as adjunctive therapy in trials with semaglutide and dulaglutide have demonstrated the ability to reduce the incidence of stroke significantly compared with placebo. Similarly, a meta-analysis of eight trials published to date with GLP1-RA showed a significant 17% reduction in the incidence of stroke. The protective effect of GLP1-RA against stroke is mediated by multiple mechanisms. GLP1-RA exert an antiatherogenic effect in all arterial beds mediated by the interactions with the process of atherogenesis at the level of endothelium, media, platelet aggregation, and other tissues. In addition, GLP1-RA also appear to have a protective effect directly in the brain, which, in addition to a preventive effect against the development of stroke, is manifested by a reduction in the ischemic loci with GLP1-RA treatment.
Keywords:
atherosclerosis- GLP-1 receptor agonists – preventive effect – stroke
Autoři: Ivan Tkáč
Působiště autorů: IV. interná klinika UPJŠ LF a UN LP Košice, Excelentný tím pre výskum aterosklerózy (EXTASY)
Vyšlo v časopise: Forum Diab 2021; 10(Supplementum 1): 46-52
Kategorie: Prehl'adové články
Souhrn
Cievne mozgové príhody (CMP) sa vyskytujú u diabetikov viac ako 2-krát častejšie ako v nediabetickej populácii rovnakého veku. Diabetes mellitus je silným rizikovým faktorom hlavne pre ischemické CMP, ktoré predstavujú približne 90 % všetkých CMP. Incidencia CMP je priaznivo ovplyvnená liečbou znižujúcou hladinu LDL-cholesterolu, ako aj antihypertenzívnou liečbou, obzvlášť inhibítormi systému renín-angiotenzín. Štúdie zamerané na dosiahnutie čo najlepšej glykemickej kompenzácie nedokázali prínos lepšej kompenzácie diabetu na prevenciu rozvoja CMP. Z jednotlivých skupín novších antidiabetík nebol dokázaný prínos inhibítorov DPP4, inhibítorov SGLT2 ani inzulínových analógov v prevencii rozvoja CMP. Metaanalýza štúdií s glitazónmi ukázala priaznivý efekt tejto skupiny liekov na prevenciu rozvoja CMP, ale ich závažné vedľajšie účinky viedli k ich obmedzenému užívaniu v poslednom desaťročí. Agonisty GLP1-receptorov (GLP1-RA) v štúdiách so semaglutidom a dulaglutidom ako prídavnou liečbou preukázali schopnosť signifikantne znížiť incidenciu CMP v porovnaní s placebom. Podobne aj metaanalýza 8 doteraz publikovaných štúdií s GLP1-RA ukázala signifikantné zníženie incidencie CMP o 17%. Protektívny efekt GLP1-RA voči CMP je sprostredkovaný viacerými mechanizmami. Jednak GLP1-RA majú vo všetkých artériových riečiskách antiaterogénny účinok sprostredkovaný interakciami s procesom aterogenézy na úrovni endotelu, médie, agregácie trombocytov a iných tkanív. Okrem toho sa zdá, že GLP1-RA majú protektívny účinok aj priamo v mozgu, čo sa okrem preventívneho účinku voči rozvoju CMP prejavuje aj zmenšením ložiska ischémie pri liečbe GLP1-RA.
Klíčová slova:
agonisty GLP1-receptorov – ateroskleróza – cievna mozgová príhoda –preventívny efekt
Cievna mozgová príhoda u pacientov diabetom 2. typu
Cievna mozgová príhoda (CMP) je závažnou vaskulárnou príhodou u pacientov s diabetom 2. typu vedúcou často k invalidizácii až k úmrtiu. Vyskytuje približne viac ako 2-krát častejšie u diabetikov ako u rovnako starých jedincov bez diabetu [1]. CMP býva štandardnou súčasťou primárneho kompozitného výsledku v štúdiách kardiovaskulárnej bezpečnosti a prevencie. Na rozdiel od infarktu myokardu, ktorého hlavnou príčinou je trombóza aterosklerotických koronárnych artérií, existuje viac typov CMP a spájanie všetkých typov do jedného kardiovaskulárneho výsledku môže niekedy viesť k pozorovaniu falošne negatívnych výsledkov klinických randomizovaných štúdií.
Asi 10 % všetkých CMP predstavujú hemoragické CMP spôsobené buď intraparenchýmovou, alebo subarachnoidálnou hemorágiou. Primárne modifikovateľné rizikové faktory pre hemoragické CMP sú hypertenzia, fajčenie, nadmerný príjem alkoholu, nízke hladiny LDL-cholesterolu, antikoagulačná a antiagregačná liečba a užívanie sympatomimetických drog ako kokaín, amfetamín alebo efedrín [2]. Diabetes nepatrí medzi modifikovateľné rizikové faktory hemoragických CMP, a tak spoločné vyhodnocovanie efektu kompenzácie diabetu alebo efektov antidiabetík nesúvisiacich s glykémiou vedie k pozorovaniu „oslabenia“ ich efektu na incidenciu CMP [3].
Približne 90 % CMP teda predstavujú ischemické CMP. Z nich asi štvrtinu predstavujú lakunárne CMP spôsobené postihnutím arteriol. Multilakulárny stav vedie pravidelne k rozvoju demencie. Väčšie nelakunárne CMP predstavujú 75 % ischemických CMP. Aj toto je dosť heterogénna skupina, čo sa týka jej patogenézy. Približne jedna šestina nelakunárnych CMP je spôsobená uzáverom veľkých extrakraniálnych alebo intrakraniálnych artérií. Pri jednej tretine nelakunárnych CMP je dokázaný kardioembolický pôvod. Zdrojom kardiálnych embolov je najčastejšie ľavá predsieň pri fibrilácii predsiení asociovanej z chronickým ľavostranným zlyhávaním srdca. Ďalej to môže byť nástenný trombus pri akútnom infarkte myokardu, paradoxná embolizácia pri otvorenom foramen ovale a embolizácia z poškodených alebo nahradených chlopní ľavého srdca. Zdrojom vaskulárnych embolov sú aterosklerotické pláty vo veľkých artériách [3].
Napriek použitiu echokardiografie, arteriálnych zobrazovacích metód a holterovského monitoringu EKG, až u polovice nelakunárnych CMP nie je možné zistiť zdroj embolu, teda sa označujú za kryptogénne. Z nich sa u mnohých predpokladá embolický pôvod, ktorý však nie je možné dokázať rutinnými vyšetrovacími metódami [3].
Preto sa v súvislosti s diabetom budeme zaoberať dátami, ktoré referujú o efekte rozličných typov liečby na ischemické CMP aterosklerotického a embolického pôvodu, i keď vo viacerých štúdiách bol uvádzaný iba výskyt všetkých cievnych mozgových príhod, vrátane hemoragických.
Prevencia ischemických CMP
Najdôležitejšie modifikovateľné rizikové faktory ischemických CMP sú artériová hypertenzia, diabetes mellitus, vysoká hladina LDL-cholesterolu, fajčenie, ateroskleróza karotických artérií a fibrilácia predsiení. Analýza Švédskeho národného registra diabetikov sa zamerala na efekt kontroly 5 rizikových faktorov na kardiovaskulárnu morbiditu a mortalitu diabetikov 2. typu. Pri analýze boli sledované nasledovné faktory a stanovené kritériá ich kontroly: HbA1c < 7 %, systolický tlak krvi < 140 mm Hg alebo diastolický tlak < 80 mm Hg, hodnota LDL-cholesterolu < 2,5 mmol/l, abstinencia fajčenia a absencia mikroalbuminúrie, resp. makroalbuminúrie. Diabetici, ktorí mali všetkých 5 rizikových faktorov v rámci cieľových hodnôt, nemali zvýšené riziko rozvoja CMP v porovnaní s kontrolami (pomer rizík – HR 0,95; 95% interval spoľahlivosti – CI 0,84–1,07). Ako bolo uvedené vyššie, výskyt CMP u diabetikov je viac ako 2-násobne vyšší ako u nediabetikov, teda len malá časť diabetikov má kontrolovaných všetkých 5 sledovaných rizikových faktorov. Údaje zo Švédskeho registra poukazujú na zaujímavý fakt, že pri kontrole rovnakého počtu rizikových faktorov boli na tom najhoršie najmladší diabetici mladší ako 55 rokov. V prípade, že iba 1 rizikový faktor nebol pod kontrolou, ich riziko CMP bolo zvýšené (HR 1,55; 95% CI 1,23–1,95). Ak neboli dosiahnuté ciele u všetkých 5 uvedených rizikových faktorov u pacientov mladších ako 55 rokov, ich riziko rozvoja CMP bolo extrémne zvýšené (HR 6,23; 95% CI 3,22–12,05). To znamená, že potreba včasných agresívnych multifaktoriálnych intervencií je najväčšia u diabetikov 2. typu s diagnózou stanovenou pred 55 rokom veku [4].
Ovplyvnenie hypertenzie a dyslipidémie v prevencii rozvoja CMP
Vzhľadom na veľký počet štúdií zameraných na ovplyvnenie hladín LDL-cholesterolu a tlaku krvi uvedieme iba výsledky ich metaanalýz. Hypertenzia je jeden z faktorov, ktoré sú najtesnejšie späté s rizikom rozvoja CMP. Metaanalýza Emdina et al zahrňujúca 19 štúdií liečby hypertenzie u diabetikov demonštrovala, že zníženie systolického tlaku krvi o 10 mm Hg bolo asociované s 27 % znížením relatívneho rizika (RR) rozvoja CMP (RR 0,73; 95% CI 0,64–0,83) [5].
Niektoré antihypertenzíva ako inhibítory ACE majú väčší efekt na prevenciu CMP, než by zodpovedalo ich efektu na krvný tlak. V štúdii MICRO-HOPE pridanie ramiprilu k liečbe viedlo v porovnaní s placebom k zníženiu RR o 23 % (RR 0,77; 95% CI 0,50–0,90), pričom pokles tlaku krvi bol v skupine liečenej ramiprilom na konci štúdie iba o 2/2 mm Hg vyšší ako v kontrolnej skupine [6].
Ďalšou dôležitou intervenciou v prevencii CMP u diabetikov je zníženie hladiny LDL-cholesterolu. Metaanalýza pracovnej skupiny Cholesterol Treatment Trialist’s Collaboration ukázala už v roku 2008, že liečba statínmi vedúca k redukcii LDL-cholesterolu o 1 mmol/l znižuje RR rozvoja CMP o 21% (RR 0,79; 95% CI 0,67–0,93) [7].
Nové hypolipidemiká zo skupiny inhibítorov PCSK9 mali prídavný efekt ako na zníženie hladiny LDL-cholesterolu, tak aj na incidenciu CMP. V štúdii FOURIER viedlo pridanie evolokumabu k predchádzajúcej liečbe statínmi k redukcii ischemických CMP o 25 % v porovnaní s placebom (HR 0,75; 95% CI 0,62–0,92). Do tejto štúdie bolo zaradených 40 % diabetikov [8]. Podobné výsledky boli pozorované v štúdii ODYSSEY OUTCOMES s alirokumabom, do ktorej bolo zaradených 30 % diabetikov. Prídavná liečba alirokumabom viedla v porovnaní s placebom k redukcii incidencie fatálnej alebo nefatálnej ischemickej CMP o 27% (HR 0,73; 0,57–0,93) [9].
Antidiabetická liečba v prevencii CMP
Porovnanie intenzívnej a konvenčnej liečby diabetu
Od 60. rokov minulého storočia až do roku 2008 sa klinické štúdie zameriavali na sledovanie kardiovaskulárnych výsledkov v závislosti od kompenzácie diabetu. Vychádzalo to z pozorovaní epidemiologických štúdií, z ktorých vyplynulo, že existuje korelácia medzi glykemickou kompenzáciou a incidenciou kardiovaskulárnych výsledkov, i keď táto korelácia bola slabšia ako korelácia medzi glykemickou kompenzáciou a výskytom mikrovaskulárnych komplikácií. Pri hodnotení výsledkov štúdií antidiabetickej liečby vo vzťahu k incidencii CMP je potrebné zobrať do úvahy aj fakt, že CMP (nefatálne aj fatálne) boli zvyčajne súčasťou primárneho kompozitného výsledku, ktorým bola vo väčšine štúdií z posledného desaťročia incidencia úmrtí z kardiovaskulárnych príčin, nefatálny infarkt myokardu alebo nefatálna CMP. Samotná incidencia CMP bola zvyčajne vyhodnocovaná ako sekundárny výsledok štúdie, preto väčšina štúdií nemala dostatočnú štatistickú silu zachytiť trend na zníženie, či zvýšenie incidencie CMP ako signifikantný.
V rokoch 1998–2008 boli publikované výsledky vykonané 4 veľkých štúdií, ktoré sledovali efekt lepšej glykemickej kompenzácie na výskyt kardiovaskulárnych výsledkov – UKPDS, ACCORD, ADVANCE a VADT. Ani v jednej z týchto štúdií nebol pozorovaný efekt lepšej kompenzácie diabetu na incidenciu CMP, kardiovaskulárnu alebo celkovú mortalitu. Metaanalýza týchto štúdii ukázala, že napriek lepšej glykemickej kompenzácii (HbA1c v priemere nižšie o 0,9 % v intenzívne liečenej skupine), nebolo pozorované signifikantné zníženie incidencie CMP (HR 0,96; 95% CI 0,83–1,10). Lepšia glykemická kompenzácia síce signifikantne znížila výskyt infarktu myokardu o 15% (HR 0,85; 95% CI 0,76–0,94), ale neviedla k signifikantnému ovplyvneniu kardiovaskulárnej a celkovej mortality [10]. Vo všetkých vyššie uvedených štúdiách mortalita korelovala s výskytom závažných hypoglykémií. Preto sa vývoj nových liekových skupín zameral na lieky, ktoré by neviedli k rozvoju hypoglykémie a súčasne by mohli priaznivo ovplyvniť kardiovaskulárnu morbiditu a mortalitu.
Glitazóny
Kým vo vyššie uvedených štúdiách bol sledovaný efekt lepšej glykemickej kompenzácie dosiahnutej ľubovoľnou liečbou, od roku 2005 boli publikované štúdie, ktoré sledovali efekt novozavedených antidiabetík do klinickej praxe ako prídavnej liečby v porovnaní s placebom. Prvou skupinou nových antidiabetík zavedených do praxe v 21. storočí boli glitazóny, ktoré znižujú inzulínovú rezistenciu mechanizmom odlišným od metformínu. Štúdie s glitazónmi sa pomerne výrazne líšili svojim dizajnom a rizikovosťou zaradených pacientov. Ich výsledky vrátane metaanalýzy sú uvedené v tab. 1.
Tab. 1. Efekt glitazónov na incidenciu CMP v štúdiách kardiovaskulárnej bezpečnosti a efektivity 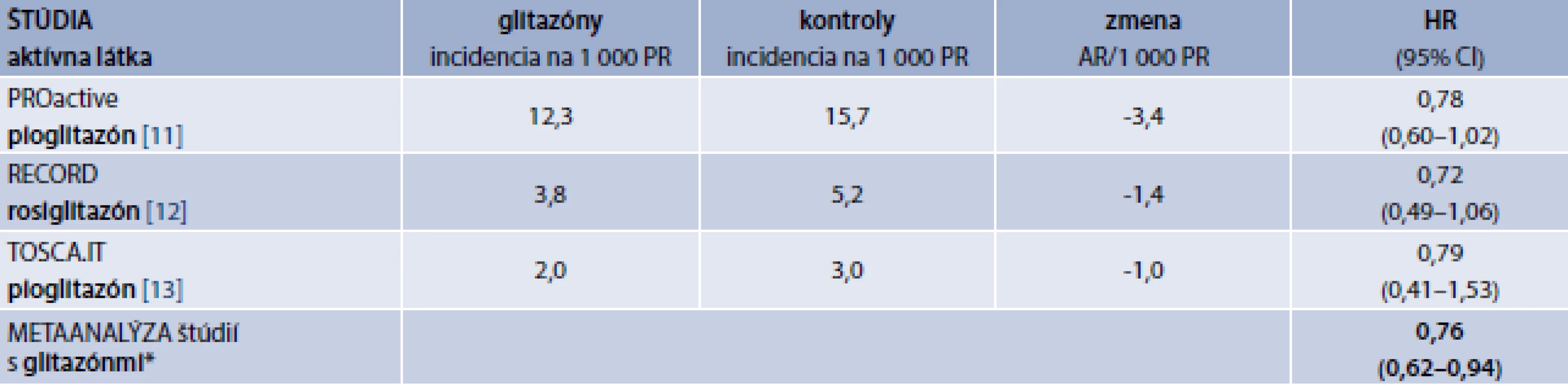
CMP – cievna mozgová príhoda PR – pacientoroky AR – absolútne riziko HR – Hazard Ratio/pomer rizík CI – Confidence Interval/interval spoľahlivosti
*metaanalýza vykonaná autorom článku s použitím softvéru Comprehensive Meta-Analysis V2
Poznámka: V štúdiách PROactive a RECORD sú uvedené incidencie nefatálnych a fatálnych CMP, v štúdii TOSCA.IT incidencia nefatálnych CMP.Do štúdie PROactive boli zaradení vysoko rizikoví pacienti s preexistujúcim makrovaskulárnym ochorením. Pioglitazón bol pridávaný k predchádzajúcej antidiabetickej liečbe a porovnávaný s placebom. Rizikovosť zaradenej študijnej populácie reflektuje aj incidencia CMP v placebovej skupine, ktorá bola 15,7/1 000 pacientorokov (PR) [11]. V štúdii RECORD bola kombinácia rosiglitazónu pridanému k metformínu alebo derivátu sulfonylurey porovnávaná s kombináciou metformínu a sulfonylurey [12]. Incidencia CMP v kontrolnej skupine bola 5,2/1 000 PR. Podobne aj do štúdie TOSCA.IT boli zaradení výrazne menej rizikoví pacienti (incidencia CMP v kontrolnej skupine 3/1 000 PR), ktorým bol po predchádzajúcej liečbe metformínom pridaný ako liek druhej voľby pioglitazón, alebo derivát sulfonylurey [13]. Vo všetkých 3 štúdiách bol síce pozorovaný pomer rizík < 1,0 pre glitazón v porovnaní s kontrolnou skupinou, ale v žiadnej z týchto štúdií nebola redukcia incidencie CMP signifikantná, pravdepodobne pre nízky počet CMP v jednotlivých štúdiách. S použitím softvéru Comprehensive Meta-analysis sme vykonali metaanalýzu 3 uvedených štúdií, ktorá ukázala signifikantný efekt liečby glitazónmi na incidenciu CMP (HR 0,76; 95% CI 0,62–0,94). Liečba glitazónmi je však asociovaná aj so signifikantným zvýšením hospitalizácií pre zlyhávanie srdca ako aj s nárastom telesnej hmotnosti, a preto sa od liečby týmito preparátmi v posledných rokoch ustupuje.
Inhibítory DPP4 (gliptíny)
Ďalšou skupinou perorálnych antidiabetík zavedenou do liečby diabetu 2. typu boli gliptíny, ktoré účinkujú ako inkretínové mimetiká. Podobne ako ďalšie skupiny novozavedených antidiabetík podliehali aj gliptíny povinnosti vykonať postregistračné štúdie kardiovaskulárnej bezpečnosti. Výsledky štúdií s gliptínmi sú uvedené v tab 2.
Tab. 2. Efekt prídavnej liečby gliptínmi (DPP4-inhibitórmi) na incidenciu CMP v štúdiách kardiovaskulárnej bezpečnosti a efektivity 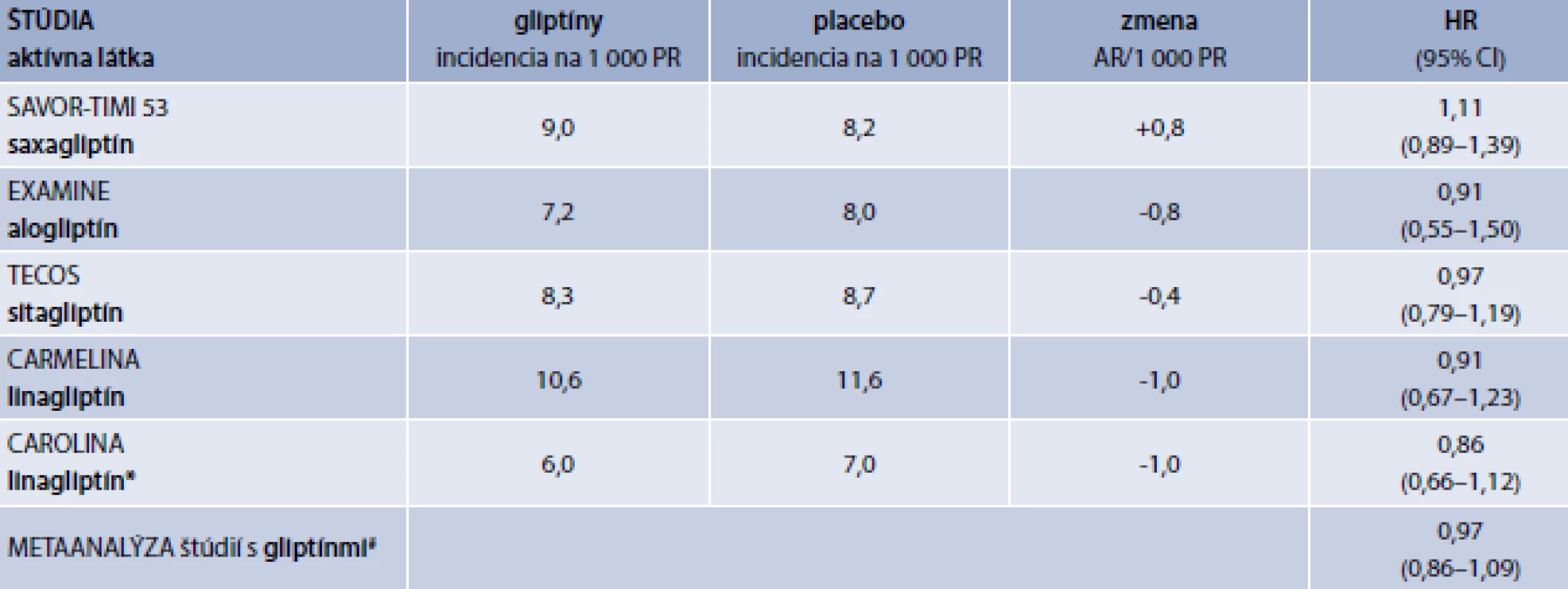
DPP4i – inhibítory dipeptidylpeptidázy 4 CMP – cievna mozgová príhoda PR – pacientoroky, AR – absolútne riziko HR – Hazard Ratio/pomer rizík CI – Confidence Interval/interval spoľahlivosti
*V štúdii CAROLINA boli kontrolnou skupinou pacienti liečení glimepiridom.
#metaanalýza vykonaná autorom článku s použitím softvéru Comprehensive Meta-Analysis V2
Poznámka: V štúdii so saxagliptínom je uvedená incidencia nefatálnych CMP, v štúdii alogliptínom incidencia ischemických CMP a v štúdiách so sitagliptínom a linagliptínom celková incidencia fatálnych a nefatálnych CMP.Úvodom je potrebné poznamenať, že v žiadnej z uvedených štúdií nebola incidencia primárneho kompozitného výsledku (kardiovaskulárna mortalita, nefatálny infarkt myokardu alebo nefatálna CMP) nižšia ako v kontrolnej skupine, v ktorej bolo podávané placebo s výnimkou štúdie CAROLINA, v ktorej slúžili ako kontrola pacienti liečení glimepiridom. Incidencia CMP v kontrolnej skupine bola v rozmedzí 8,0–11,6/1000 PR svedčiaca o veľmi vysokom kardiovaskulárnom riziku [14–18].
V žiadnej z publikovaných štúdií s gliptínmi ani v ich metaanalýze nebol zistený protektívny vplyv týchto derivátov špecificky voči CMP (HR 0,97; 95% CI 0,86–1,09) ani voči iným kardiovaskulárnym výsledkom.
Agonisty GLP1-receptorov
Kým liečba gliptínmi vedie k zvýšeniu GLP1 vo fyziologickom rozmedzí, pri podávaní agonistov receptorov pre glukagónu podobný peptid 1 (GLP1-RA) dochádza k ich väčšej aktivácii suprafyziologickou stimuláciou, čo pomáha prekonať rezistenciu voči GLP1, ktorý je zodpovedný až za 80 % inkretínového efektu. Kým väčšina štúdií s GLP1-RA bola dizajnovaná ako štúdie kardiovaskulárnej bezpečnosti, v 5 štúdiách z 8 doteraz publikovaných bolo pozorované signifikantné zníženie primárneho kompozitného kardiovaskulárneho výsledku [20,21,23,24,26]. V ďalších 2 štúdiách, v ktorých nebol pozorovaný signifikantný efekt liečby GLP1-RA na zníženie incidencie primárneho výsledku, bolo pozorované signifikantné zníženie celkovej mortality [22,25].
Výsledky štúdií s GLP1-RA vo vzťahu k prevencii CMP sú uvedené v tab. 3. Okrem štúdie s lixisenatidom vo všetkých ostatných štúdiách bol pomer rizík pod hodnotou 1,0. V štúdií SUSTAIN-6 so subkutánne podávaným semaglutidom [21] a v štúdii REWIND s dulaglutidom [24] bola redukcia incidencie CMP štatisticky významná. Najväčšie zníženie absolútneho rizika CMP (5,1/1 000 PR) bolo pozorované v štúdii SUSTAIN-6 so semaglutidom. Podobne aj metaanalýza všetkých 8 štúdií ukázala signifikantný efekt na zníženie incidencie CMP u diabetikov liečených GLP1-RA v porovnaní s placebom o 17 % (HR 0,83; 95% CI 0,76–0,92).
Tab. 3. Efekt GLP1-RA na incidenciu CMP v štúdiách kardiovaskulárnej bezpečnosti a efektivity 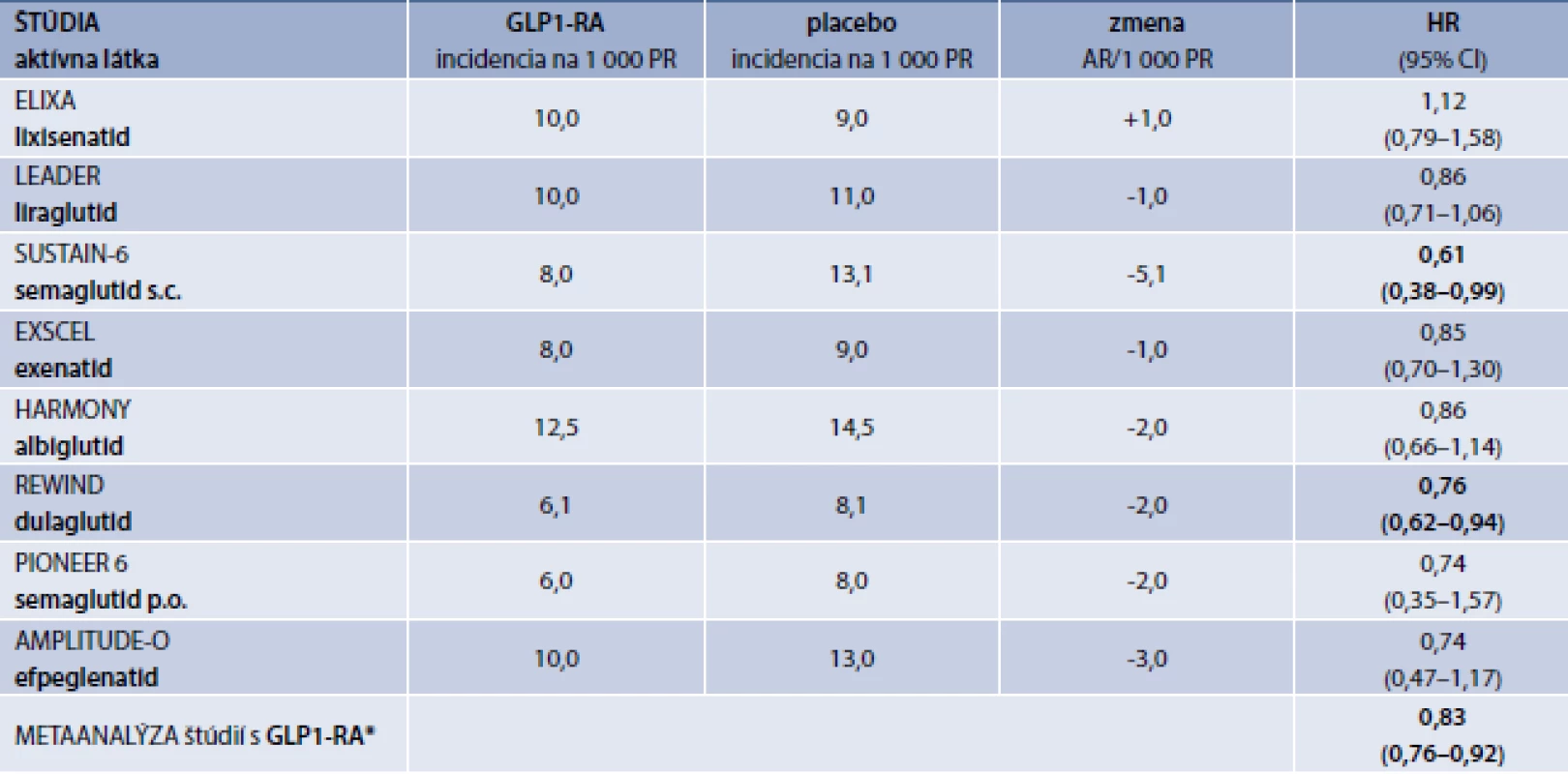
GLP1-RA – agonista receptorov pre glukagónu podobný peptid 1 CMP – cievna mozgová príhoda PR – pacientoroky AR – absolútne riziko HR – Hazard Ratio/pomer rizík CI – Confidence Interval/interval spoľahlivosti
*metaanalýza vykonaná autorom článku s použitím softvéru Comprehensive Meta-Analysis V2
Poznámka: V štúdiách so subkutánnym a perorálnym semaglutidom sú uvedené incidencie nefatálnych CMP, v ostatných štúdiách celkové incidencie fatálnych a nefatálnych CMP.Inhibítory SGLT2 (gliflozíny)
Inhibítory sodíkoglukózového kotransportéra 2 (SGLT2i), označované aj ako gliflozíny, boli poslednou skupinou nových antidiabetík uvedených do klinickej praxe. Účinkujú prostredníctvom zvýšenia glukozúrie a nátriúrie. Hneď prvá publikovaná štúdia s empagliflozínom ukázala signifikantnú redukciu kardiovaskulárnej a celkovej mortality u vysoko rizikových diabetikov 2. typu [27]. Ako ukázali aj ďalšie štúdie, priaznivý efekt gliflozínov je sprostredkovaný prevažne cez priaznivé účinky na srdcové zlyhávanie a chronickú obličkovú chorobu [27–30].
Výsledky metaanalýzy štúdií zameraných na kardiovaskulárny prínos gliflozínov uvedené v tab. 4 ukázali, že v žiadnej z týchto štúdií ani v ich metaanalýze nebol pozorovaný priaznivý efekt na incidenciu CMP. Fyziologická interpretácia chýbania účinku na redukciu CMP spočíva pravdepodobne v zvýšení hematokritu vedúcemu k zhoršeniu reológie v cerebrálnych a periférnych cievach, ktoré bolo pozorované pri liečbe týmito diureticky pôsobiacimi antidiabetikami. Takúto interpretáciu podporuje aj pozorovanie zvýšeného počtu amputácií v štúdií s kanagliflozínom [28].
Tab. 4. Efekt SGLT2-inhibítorov na incidenciu CMP v štúdiách kardiovaskulárnej bezpečnosti a efektivity 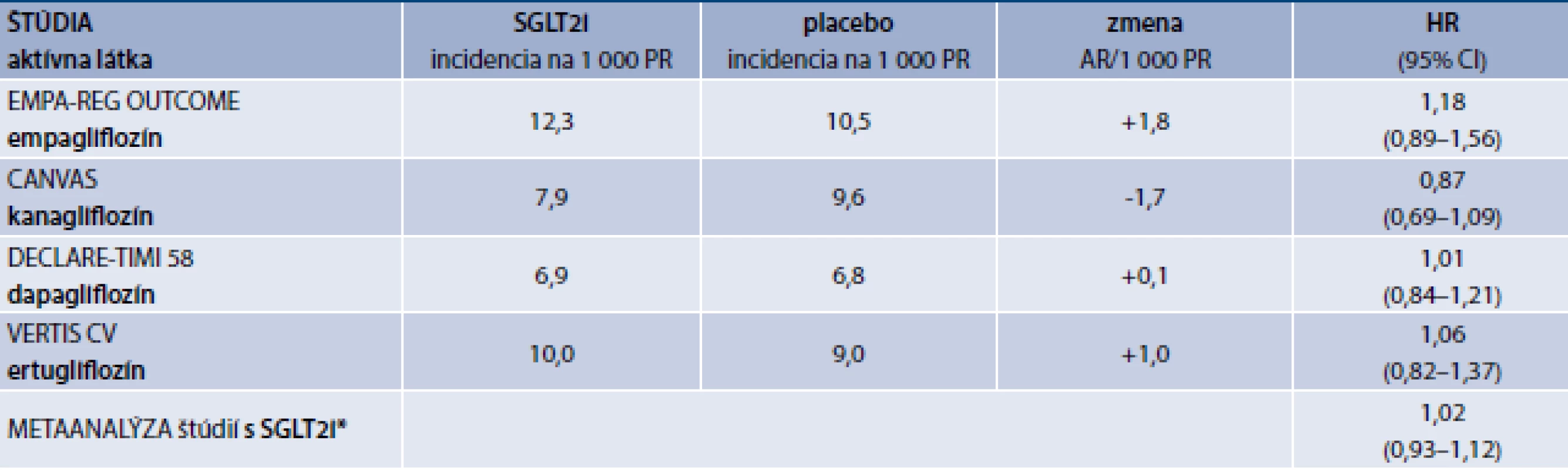
SGLT2i – inhibítor sodíkoglukózového kontransportéra 2 CMP – cievna mozgová príhoda PR – pacientoroky AR – absolútne riziko HR – Hazard Ratio/pomer rizík CI – Confidence Interval/interval spoľahlivosti
*metaanalýza vykonaná autorom článku s použitím softvéru Comprehensive Meta-Analysis V2
Poznámka: V štúdii so dapagliflozínom je uvedená incidencia ischemických CMP, v ostatných štúdiách celková incidencia fatálnych a nefatálnych CMP.Inzulínové analógy
V posledných dvoch desaťročiach liečba inzulínovými analógmi postupne nahrádza liečbu rekombinovanými humánnymi inzulínmi. V 2 štúdiách bol sledovaný efekt týchto analógov na kardiovaskulárne výsledky u diabetikov 2. typu.
Do štúdie ORIGIN boli zaradení pacienti s diabetom 2. typu, ako aj jedinci s prediabetickými dysglykémiami (11%). Liečba inzulínom glargín neviedla k signifikantnému ovplyvneniu incidencie všetkých CMP v porovnaní so štandardnou liečbou orálnymi antidiabetikami (9,1 vs 8,8/1 000 PR; HR 1,03; 95% CI 0,89–1,21) [31].
Kým štúdia ORIGIN bola vykonaná u diabetikov s kratším trvaním diabetu, resp. u prediabetikov, štúdia DEVOTE sledovala diabetikov s priemerným trvaním diabetu 16 rokov. V tejto štúdii boli porovnávané 2 inzulínové analógy – inzulín degludek s inzulínom glargín. Bol pozorovaný numericky nižší počet nefatálnych CMP u chorých liečených degludekom (9,8 vs 11,6/1 000 PR), ale tento rozdiel nebol štatisticky významný (HR 0,90; 95% CI 0,65–1,23) [32].
Z vyššie uvedeného prehľadu štúdií vyplýva, že ani zlepšená glykemická kompenzácia, ani liečba väčšinou dostupných antidiabetík neviedla špecificky k prevencii CMP. Iba 2 skupiny liekov sa ukázali ako účinné v prevencii CMP, a to glitazóny a GLP1-RA. Vzhľadom na nepriaznivé vedľajšie účinky glitazónov, ako sú zvýšený výskyt zlyhávania srdca a nárast telesnej hmotnosti, GLP1-RA sa javia ako jediná skupina liekov vhodná v tejto indikácii u vysoko rizikových diabetikov 2. typu.
Mechanizmus priaznivého účinku agonistov GLP1-receptorov v prevencii CMP
Priaznivý účinok GLP1-RA je možné vysvetliť viacerými mechanizmami. Po prvé, GLP1-RA okrem efektu na glykémiu priaznivo ovplyvňujú ďalšie rizikové faktory aterosklerózy, ako sú obezita, hypertenzia a hypertriacylglycerémia. Samotný efekt na tieto rizikové faktory by nemohol dostatočne vysvetliť preventívny efekt GLP1-RA [33].
Ďalšou dôležitou zložkou účinku GLP1-RA je ich efekt na samotný proces rozvoja a progresie aterosklerózy, ktorý sa odohráva na viacerých úrovniach. Tieto účinky sú vynikajúco zhrnuté v prehľadovom článku Daniela Druckera, jedného z hlavných protagonistov výskumu inkretínov. GLP1 je secernovaný z endokrinných L-buniek tenkého čreva, pričom jeho sekrécia je modulovaná proinflamačnými stimulmi z bakteriálnej črevnej flóry a potravy. GLP1-receptory sú prítomné aj na intestinálnych intraepiteliálnych lymfocytoch, prostredníctvom ktorých GLP1 a GLP1-RA tlmia zápal v črevnej stene. Pravdepodobne GLP1-RA môžu redukovať aj subklinický zápal v jednotlivých orgánoch buď prostredníctvom cirkulujúcich buniek imunitného systému exprimujúcich GLP1-receptory alebo aj priamo v cieľových orgánoch, v ktorých sú exprimované GLP1-receptory. Štúdie na zvieracích modeloch a humánnych jedincoch ukázali, že GLP1-RA môžu mať aj priamy efekt na artérie prostredníctvom vazodilatácie s následným zvýšením krvného prietoku a zvýšením stability aterosklerotického plátu prostredníctvom utlmenia proliferácie hladkej svaloviny v cievnej stene. Ďalšie potenciálne antiaterogénne účinky sú zlepšenie endotelovej funkcie pri supresii subklinického zápalu, ako aj inhibícia agregácie trombocytov [33].
Okrem všeobecného efektu na prevenciu progresie aterosklerózy, ktorý bol dokázaný nielen v cerebrálnych, ale aj koronárnych cievach, majú GLP1-RA pravdepodobne aj špecifické neuroprotektívne účinky. Tieto sú zhrnuté v nedávno publikovanom systematickom prehľadnom článku Maskeryho et al, ktorý sa zameriaval hlavne na protekciu voči ischemickej CMP, pre rozvoj ktorej je prítomnosť diabetu najsilnejším rizikovým faktorom [34].
Podávanie GLP1-RA receptorov bolo asociované so znížením objemu CMP, znížením apoptózy buniek centrálneho nervového systému, protizápalovým účinkom prostredníctvom zníženej aktivácie mikroglie, znížením oxidačného stresu ako aj zlepšením glukózového metabolizmu na okrajoch ischemického ložiska. Bolo tiež dokázané, že GLP1-RA zlepšujú cerebrálny krvný tok po ischemickej CMP pravdepodobne prostredníctvom stimulácie expresie vaskulárneho endotelového rastového faktoru (VEGF) [34]. Na druhej strane stimulácia expresie VEGF v retine môže mať aj nepriaznivé dôsledky, nakoľko niektoré štúdie s GLP1-RA ukázali zvýšenú progresiu diabetickej retinopatie [20,21,24]. Špecifický efekt GLP1-RA na mozog vedie k hypotézam, ktoré sú momentálne testované v klinických štúdiách, že táto skupina liekov bude schopná ovplyvniť v budúcnosti aj rozvoj demencie.
Záver
Odporúčania ESC/EASD preferujú podávanie GLP1-RA ako liekov druhej a niekedy aj prvej voľby u pacientov s diabetom 2. typu, u ktorých dominuje v klinickom obraze aterosklerotické kardiovaskulárne postihnutie [35]. Medzi takýchto pacientov patria pacienti po prekonanej CMP alebo tranzitórnom ischemickom ataku (TIA), prípadne chorí s vysokým rizikom rozvoja ischemickej CMP. Ďalšie detailnejšie vyšetrenia ako napr. dopplerovská ultrasonografia precerebrálnych a intracerebrálnych artérií môžu ešte presnejšie identifikovať pacientov, ktorí budú profitovať z liečby GLP1-RA.
Informácie o grantovej podpore a potenciálnom konflikte záujmov: Publikácia tohto článku bola podporená grantom VEGA 1/0183/20. I.T. obdŕžal honoráre za prednáškovú a konzultačnú činnosť od Novo Nordisk, Eli Lilly, Boehringer Ingelheim a DZP.
Zdroje
- Sarwar N, Gao P, Kondapally Seshasai SR et al. [Emerging Risk Factors Collaboration]. Diabetes mellitus, fasting blood glucose concentration, and risk of vascular disease: a collaborative meta-analysis of 102 prospective studies. Lancet 2010; 375(9733): 2215–2222. Dostupné z DOI: <http://dx.doi.org/10.1016/S0140–6736(10)60484–9>.
- An SJ, Kim TJ, Yoon B-W. Epidemiology, risk factors, and clinical features of intracerebral hemorrhage: An update. J Stroke 2017; 19(1): 3–10. Dostupné z DOI: <http://dx.doi.org/10.5853/jos.2016.00864>.
- Kleindorfer DO, Towfighi A, Chaturvedi S et al. 2021 Guideline for the Prevention of Stroke in Patients with Stroke and Transient Ischemic Attack. A guideline from the American Heart Association/American Stroke Association. Stroke 2021; 52(7): e364-e467. Dostupné z DOI: <http://dx.doi.org/10.1161/STR.0000000000000375>.
- Rawshani Ad, Rawshani Ar, Franzén S et al. Risk factors, mortality, and cardiovascular outcomes in patients with type 2 diabetes. N Engl J Med 2018; 379(7): 633–644. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1800256>.
- Emdin CA, Rahimi K, Neal B et al. Blood pressure lowering in type 2 diabetes. A systematic review and meta-analysis. JAMA 2015; 313(6): 603–615. Dostupné z DOI: <http://dx.doi.org/10.1001/jama.2014.18574>.
- [Heart Outcomes Prevention Evaluation (HOPE) Study Investigators]. Effects of ramipril on cardiovascular and microvascular outcomes in people with diabetes mellitus: results of the HOPE study and MICRO-HOPE substudy. Heart Outcomes Prevention Evaluation Study Investigators. Lancet 2000; 358(9200): 253–259.
- Kearney PM, L Blackwell L, Collins R et al. [Cholesterol Treatment Trialists‘ (CTT) Collaborators]. Efficacy of cholesterol-lowering therapy in 18 686 people with diabetes in 14 randomised trials of statins: a meta-analysis. Lancet 2008; 371(9607): 117–125. Dostupné z DOI: <http://dx.doi.org/10.1016/S0140–6736(08)60104-X>.
- Sabatine MS, Giugliano RP, Keech AC et al. Evolocumab and clinical outcomes in patients with cardiovascular disease. N Engl J Med 2017; 376(18): 1713–1722. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1615664>.
- Schwartz GG, Steg PG, Szarek M et al. Alirocumab and cardiovascular outcomes after acute coronary syndrome. N Engl J Med 2018; 379(22): 2097–2107. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1801174>.
- Turnbull FM, Abraira C, Anderson RJ et al. Intensive glucose control and macrovascular outcomes in type 2 diabetes. Diabetologia 2009; 52(11): 2288–2298. Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–009–1470–0>. Erratum in Diabetologia 2009;52(1):2470. Control Group [added].
- Dormandy JA, Charbonnel B, Eckland DJA et al. Secondary prevention of macrovascular events in patients with type 2 diabetes in the PROactive Study (PROspective pioglitAzone Clinical Trial In macroVascular Events): a randomised controlled trial. Lancet 2005; 366(9493): 1279–1289. Dostupné z DOI: <http://dx.doi.org/10.1016/S0140–6736(05)67528–9>.
- Philip D, Home PD, Stuart J et al. [RECORD Study Team]. Rosiglitazone evaluated for cardiovascular outcomes in oral agent combination therapy for type 2 diabetes (RECORD): a multicentre, randomised, open-label trial. Lancet 2009; 373(9681 : 2125–2135. Dostupné z DOI: <http://dx.doi.org/10.1016/S0140–6736(09)60953–3>.
- Vaccaro O, Masulli M, Nicolucci A et al. Effects on the incidence of cardiovascular events of the addition of pioglitazone versus sulfonylureas in patients with type 2 diabetes inadequately controlled with metformin (TOSCA.IT): a randomised, multicentre trial. Lancet Diabetes Endocrinol 2017; 5(11): 887–897. Dostupné z DOI: <http://dx.doi.org/10.1016/S2213–8587(17)30317–0>.
- Scirica BM, Bhatt DL, Braunwald E et al. Saxagliptin and cardiovascular outcomes in patients with type 2 diabetes. N Engl J Med 2013; 369(14): 1317–1326. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1307684>.
- White WB, Cannon CC, Heller SR et al. Alogliptin after acute coronary syndrome in patients with type 2 diabetes. N Engl J Med 2013; 369(14): 1327–1335. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1305889>.
- Green JB, Bethel MA, Armstrong PW et al. Effect of sitagliptin on cardiovascular outcomes in type 2 diabetes. N Engl J Med 2015; 373(3): 232–242. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1501352>.
- Rosenstock J, Perkovic V, Johansen OE et al. Effect of linagliptin on major cardiovascular events in adults with type 2 diabetes and high cardiovascular and renal risk. The CARMELINA randomised clinical trial. JAMA 2019; 321(1): 69–79. Dostupné z DOI: <http://dx.doi.org/10.1001/jama.2018.18269>.
- Rosenstock J, Kahn SE, Johansen OE et al. Effect of linagliptin vs glimepiride on major cardiovascular outcomes in patients with type 2 diabetes. The CAROLINA randomized clinical trial. JAMA 2019; 322(12): 1155–1166. Dostupné z DOI: <http://dx.doi.org/10.1001/jama.2019.13772>.
- Pfeffer MA, Claggett B, Diaz R et al. Lixisenatide in patients with type 2 diabetes and acute coronary syndrome. N Engl J Med 2015; 373(23): 2247–2257. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1509225>.
- Marso SP, Daniels GH, Brown-Frandsen K et al. Liraglutide and cardiovascular outcomes in type 2 diabetes. N Engl J Med 2016; 375(4): 311–322. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1603827>.
- Marso SP, Bain SC, Consoli A et al. Semaglutide and cardiovascular outcomes in patients with type 2 diabetes. N Engl J Med 2016; 375(19): 1834–1844. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1607141>.
- Holman RR, Bethel MA, Mentz RJ et al. Effects of once-weekly exenatide on cardiovascular outcomes in type 2 diabetes. N Engl J Med 2017; 377(13): 1228–1239. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1612917>.
- Hernandez AF, Green JB, Janmohamed S et al. Albiglutide and cardiovascular outcomes in patients with type 2 diabetes and cardiovascular disease (Harmony Outcomes): a double-blind, randomised placebo-controlled trial. Lancet 2018; 392(10157): 1519–1529. Dostupné z DOI: <http://dx.doi.org/10.1016/S0140–6736(18)32261-X>.
- Gerstein HC, Colhoun HM, Dagenais GR et al. Dulaglutide and cardiovascular outcomes in type 2 diabetes (REWIND): a double-blind, randomised placebo-controlled trial. Lancet 2019; 394(10193): 121–130. Dostupné
z DOI: <http://dx.doi.org/10.1016/S0140–6736(19)31149–3>. - Husain M, Birkenfeld AL, Donsmark M et al. Oral semaglutide and cardiovascular outcomes in patients with type 2 diabetes. N Engl J Med 2019; 381(9): 841–851. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1901118>.
- Gerstein HC, Sattar N, Rosenstock J et al. Cardiovascular and renal outcomes with efpeglenatide in type 2 diabetes. N Engl J Med 2021; 385(10): 896–907. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa2108269>.
- Zinman B, Wanner C, Lachin JM et al. Empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes. N Engl J Med 2015; 373(22): 2117–2128. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1504720>.
- Neal B, Perkovic V, Mahaffey KW et al. Canagliflozin and cardiovascular and renal events in type 2 diabetes. N Engl J Med 2017; 377(7): 644–657. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1611925>.
- Wiviott SD, Raz I, Bonaca MP et al. Dapagliflozin and cardiovascular outcomes in type 2 diabetes. N Engl J Med 2019; 380(4): 347–357. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1812389>.
- Cannon CP, Pretley R, Dogogo-Jack S et al. Cardiovascular outcomes with ertugliflozin in type 2 diabetes. N Engl J Med 2020; 383(15): 1425–1435. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa2004967>.
- C Gerstein HC, Bosch J, Dagenais GR et al. [ORIGIN Trial Investigators]. Basal insulin and cardiovascular and other outcomes in dysglycemia. N Engl J Med 2012; 367(4): 319–328. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1203858>.
- Marso SP, McGuire DK, Zinman B et al. Efficacy and safety of degludec versus glargine in type 2 diabetes. N Engl J Med 2017; 377(8): 723–732. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1615692>.
- Drucker DJ. Mechanism of action and therapeutic application of glucagon-like peptide-1. Cell Metab 2018; 27(4): 740–756. Dostupné z DOI: <http://dx.doi.org/10.1016/j.cmet.2018.03.001>.
- Maskery MP, Holscher C, Jones SP et al. Glucagon like peptide-1 receptor agonists as neuroprotective agents for ischemic stroke: a systematic scoping review. J Cereb Blood Flow Metab 2021; 41(1): 14–30. Dostupné z DOI: <http://dx.doi.org/10.1177/0271678X20952011>.
- Cosentino F, Grant PJ, Aboyans V et al. 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD. Eur Heart J 2020; 41(2): 255–323. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehz486>.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseForum Diabetologicum
Nejčtenější tento týden
- S MUDr. Štěpánem Budkou o rizicích obezity pro fertilitu ze všech úhlů pohledu
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
-
Všechny články tohoto čísla
- Antidiabetická liečba v prevencii aterosklerózy: posledné desaťročie
- Hypolipidemická liečba v prevencii aterosklerózy u diabetikov
- Antihypertenzívna liečba v prevencii aterosklerózy u diabetikov
- Antiagregačná liečba v prevencii aterosklerózy u diabetikov
- Efekt antidiabetickej liečby na incidenciu cievnych mozgových príhod u pacientov s diabetom 2. typu
- Súčasné možnosti prevencie aterosklerózy pri diabete
- Limitácie a možná prídavná hodnota štúdií z reálnej klinickej praxe v porovnaní s randomizovanými klinickými štúdiami
- Fakty na zapamätanie: Čo je založené na dôkazoch v prevencii aterosklerózy pri diabete 2. typu?
- Antidiabetická liečba v prevencii aterosklerózy: prvé polstoročie
- Forum Diabetologicum
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Hypolipidemická liečba v prevencii aterosklerózy u diabetikov
- Limitácie a možná prídavná hodnota štúdií z reálnej klinickej praxe v porovnaní s randomizovanými klinickými štúdiami
- Antiagregačná liečba v prevencii aterosklerózy u diabetikov
- Antidiabetická liečba v prevencii aterosklerózy: posledné desaťročie
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



