-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Cysty čelistních kostí. Příčiny vzniku, možnosti diagnostiky a léčby
Cysts of Mandible and Maxilla. Etiology, Diagnostic Tools and Treatment Possibilities
This article is focused on summarizing the findings, dealing with the development, growth and classification of jaw cysts in dentistry. The main focus of the article was to search for literature of the most frequent cysts, namely radicular and follicular cysts. Main emphasis is placed on the mechanism of their formation and growth. Until today there is no unified division, there are multiple possibilities for classification. The review includes the possibility of radiological diagnosis, which in recent years has undergone great development. This work is also being explored in therapy, that has undergone numerous changes with appearing new augmentation materials.
Key words:
dentistry – cysts – jaw lesions
Autoři: N. Mahdian; T. Dostálová; M. Hubáček; R. Hippmann; J. Nedoma
Působiště autorů: Dětská stomatologická klinika 2. LF UK a FN Motol, Praha
Vyšlo v časopise: Česká stomatologie / Praktické zubní lékařství, ročník 111, 2011, 4, s. 96-102
Kategorie: Přehledový článek
Souhrn
Cílem tohoto sdělení je shrnutí poznatků, zabývajících se vznikem, růstem a rozdělením čelistních cyst ve stomatologii. Hlavním zaměřením článku bylo vyhledat literaturu k nejčastěji se vyskytujícím cystám, kterými jsou radikulární a folikulární cysty. Velký důraz je kladen na mechanismus jejich vzniku a růstu. Jelikož dodnes neexistuje sjednocené dělení, je zde uvedeno více možností klasifikace. Přehledový článek zahrnuje možnosti rentgenologické diagnostiky, která za posledních několik let zaznamenala velký vývoj. Dále se práce zabývá možností terapie, která s příchodem nových augmentačních materiálů prodělala četné změny.
Klíčová slova:
stomatologie – cysta – čelistní lézeÚVOD
Cysty se v čelistních kostech a v ústní dutině obecně vyskytují poměrně často. Objevují se v každém věku. Pokud jde o odontogenní cysty, mohou mít souvislost s kterýmkoliv zubem (včetně dočasných zubů) [17] a jestliže nejsou diagnostikovány včas, způsobují velké obtíže. Existuje několik druhů cyst s rozdílným původem, chováním a výskytem. Některé cysty jsou na první pohled totožné, ale až při detailnějším klinickém vyšetření (např. vitalita zubu) jsme schopni určit, o kterou cystu se jedná (u zubů bez vitální reakce jde spíše o laterální radikulární cystu, u zubů s vitální pulpou pak o periodontální cystu) [8]. Kramer (1974) definoval cystu jako patologickou dutinu ve tkáni, která nevznikla nahromaděním hnisu, obsahuje kapalinu či plyn a má epiteliální výstelku [16]. Pokud epiteliální výstelka chybí, používá se většinou termín „pseudocysta“. Můžeme se setkat i s jinými pojmy, např. Reichart a Philipsen (2004) užívají pro pseudocystu termín „cavity“, tedy dutina, jako např. „aneuryzmatická kostní dutina“ [16].
ROZDĚLENÍ CYST
Klasifikace cyst prodělala během let svůj vývoj a dodnes neexistuje jednotné dělení. Nejen že existuje několik možností rozdělení cyst (dle místa výskytu, původu atd.), ale někteří autoři uvádějí určité typy cyst jako samostatnou jednotku, jiní to vhledem k jejich vzájemné podobnosti odmítají a doporučují jejich zařazení pod jediný patologický soubor. Z toho vyplývá, že je k dispozici mnoho variací klasifikace. Např. Toman [19] v 80. letech zveřejnil rozdělení cyst podle místa jejich výskytu a ve stejné době WHO zveřejnila jinou klasifikaci, která je dělí podle jejich patogeneze.
WHO klasifikace z 80. let [19]:
I. Cysty vývojové, odontogenní
- Primordiální (keratocysta)
- Erupční
- Folikulární
- Gingivální
II. Cysty získané odontogenní
- Radikulární
III. Cysty vývojové neodontogenní
- Nazopalatinální
- Mediální
- Globulomaxilární
- Nazolabiální
IV. Jiné
- Kostní
- Salivární
- Dermoidní
- Branchiální
- Tyreoglosální
Zřejmě nejpodrobnější klasifikaci zveřejnili Shear a Speight [16] roce 2007. Avšak i oni k ní dodávají, že je to jedno z mnoha možných dělení, nikoliv to jediné správné.
Shear a Speight 2007:
I. Cysty čelistí
A. Cysty s epiteliální výstelkou
-
Vývojového původu
- a) Odontogenní
- i) Gingivální cysty kojenců
- ii) Odontogenní keratocysta
- iii) Folikulární cysta
- iv) Erupční cysta
- v) Gingivální cysta dospělých
- vi) Vývojová laterální periodontální cysta
- vii) Botryoidní (hroznovitý povrch) odontogenní cysta
- viii) Glandulární odontogenní cysta
- ix) Kalcifikující odontogenní cysta
- b) Neodontogenní
- i) Cysta ductus nasopalatini
- ii) Cysta nazolabiální rýhy
- iii) Cysta raphe palati kojenců
- a) Odontogenní
- Zánětlivého původu
- a) Radikulární cysta
- b) Reziduální cysta
- c) Paradentální cysta a juvenilní paradentální cysta
- d) Kolaterální zánětlivá cysta
B. Cysty bez epiteliální výstelky
- Solitární kostní cysta
- Aneuryzmatická kostní cysta
II. Cysty spojené s čelistní dutinou
- Mukokéla
- Retenční cysta
- Pseudocysta
- Pooperační cysta čelistní dutiny
III. Cysty měkkých tkání obličeje, krku a úst
- Dermoidní a epidermoidní cysta
- Lymfoepiteliální branchiální cysta
- Cysta ductus thyroglosus
- Intralinguální cysta vývojová
- Oralní cysty se žaludeční či střevní epiteliální výstelkou
- Hygroma colli cysticum
- Nazofaryngeální cysta
- Thymická cysta
- Cysty slinných žláz: ranula, retenční cysta
- 1Cysty způsobené parazity
Nicméně pro potřeby praktických zubních lékařů často postačí i následující rozdělení čelistních cyst dle poslední verze ICD z roku 2007 (http://apps.who.int/classifications/apps/icd/icd10online/):
I. Radikulární cysty
- Apikální (periodontální)
- Reziduální
- Periapikální
II. Vývojové odontogenní cysty
- Keratocysty
- Folikulární
- Laterální periodontální
- Primordiální cysta
- Gingivální cysta
- Erupční cysta
III. Vývojové (neodontogenní) cysty
- Globulomaxilární
- Mediální palatinální
- Nazopalatinální
- Cysta canalis incisivus
- Cysta papilla palatina
IV. Jiné čelistní cysty
- Aneuryzmatická kostní cysta
- Solitární kostní (traumatická) cysta
- Hemoragická cysta
VZNIK A RŮST CYST
Mechanismy vzniku a růstu cyst byly po dlouhou dobu tématem diskusí a zkoumání. Je tomu teprve několik let, kdy došlo ke všeobecné shodě. Patogenezi cyst je vhodné rozdělit do tří fází: iniciální, fáze formování cysty a fáze růstu cysty [16].
Iniciální fáze: Jak již bylo zmíněno, cysta je vystlána epiteliální membránou. Buňky této membrány pocházejí z Malassezových zbytků [18] (epitelové zbytky, které jsou pozůstatkem Hertwigovy pochvy), dále to mohou být buňky, které jsou pozůstatkem zárodečné dentální lišty, tzv. Serresovy perly. Ty se mohou rovněž podílet na tvorbě cystické výstelky. Třetím možným zdrojem jsou zbytky redukovaného sklovinného epitelu. Malassezovy zbytky jsou nejčastějším zdrojem pro výstelku radikulárních cyst, zbytky dentální lišty se uplatňují u keratocyst [9, 22]. Ostrůvky těchto buněk přetrvávají i po dokončeném vývoji a erupci zubu v parodontálním ligamentu [7]. V iniciální fázi tvorby radikulární cysty jsou epitelové zbytky zavzaty do periapikálního granulomu, který se vytvoří na základě zánětlivé reakce u zubu s nekrotickou infikovanou pulpou (např. následkem zubního kazu) [1]. Endotoxiny, uvolňované bakteriemi, stimulují epitelové buňky k proliferaci. Imunologické studie ukázaly, že důležitou roli zde hrají imunoglobuliny (hlavně IgG) a složky komplementu (konkrétně C3). Tyto látky byly prokázány v buňkách periapikálního granulomu. Uvažuje se, že jejich úloha je následovná: když bakteriální antigeny dosáhnou určité koncentrace, vznikne komplex antigen-protilátka, spolu s tímto se aktivuje komplement. To vede ke zvýšené vaskulární permeabilitě a leukotaktické odpovědi organismu [16]. Je tedy zřejmé, že dochází k interakci několika mechanismů od vzniku komplexu antigen-protilátka až po komplexní imunologickou odpověď organismu, která vede k proliferaci epitelu, během níž dochází ke spojování jednotlivých ostrůvků epiteliálních buněk.
Fáze formování cysty: V této fázi pokračuje proliferace a dochází k postupnému formování cystické dutiny. Zde existují dvě všeobecně uznávané teorie. Jedna popisuje tento proces takto: proliferující epitel obklopí vazivový povrch abscesové dutiny (mikroabscesy přítomné v granulační tkáni) či dutiny vzniklé jako následek rozpadu vazivové tkáně granulomu, způsobené proteolytickými enzymy. Tato dutina se poté začne rozšiřovat. Druhá a všeobecně více podporovaná je teorie, že dutina vzniká z epiteliální masy, v jejímž centru začnou buňky degenerovat a rozpadat se. Existuje několik teorií, jak dochází k rozpadu těchto buněk. Hovoří se o vzniku intercelulárního edému, který začne splývat v mikrocyty. Byly objeveny důkazy o vzniklých „trhlinách“ v proliferujícím epitelu, které později dávají vznik cystické dutině. Uvažuje se i o čistě imunitní reakci, kdy aktivované epitelové zbytky získají antigenní charakter a následně dojde k jejich rozpadu. Tato teorie však nevysvětluje, proč jsou takto postiženy pouze centrální buňky a nikoliv periferní.
Fáze růstu cysty: Již bylo uvedeno, že cysta má svoji výstelku. Ta funguje jako semipermeabilní membrána. Uvnitř cysty je vyšší osmotický tlak než vně, což způsobuje průchod tekutin z tkání kolem ní. Cysta tak zvětšuje svůj objem a tlačí na okolní tkáně, které buď odtlačuje, nebo v případě kostí dochází k jejich resorpci. Naskýtá se otázka, jak je možné, že dochází ke zvětšování objemu cysty přes neustálé „zřeďování“ jejího obsahu. Toto je vysvětleno tím, že uvnitř dutiny dochází k lytickým procesům epiteliálních buněk a buněk zánětlivé reakce, a tím je zajištěn neustálý přísun malých bílkovinných molekul, které udržují vyšší osmotický tlak uvnitř cysty. Toller [16] ve svých experimentech in vivo vyzkoušel průnik radioaktivních krystaloidních a koloidních roztoků do cysty. Zjistil, že krystaloidy pronikly rychle a téměř beze zbytku. Naproti tomu koloidní roztoky měly tendenci se zachytávat na membráně. To bylo potvrzením toho, že stěna cysty je semi-permeabilní membránou. Z těchto poznatků je zřejmé, že cysta musí být odstraněna, jelikož její růst sám o sobě neustane. Matematické modely ukazují [21], že průměr cysty roste lineárně s rozdílem osmotického tlaku v cystě a jejím okolí, což představuje v průměru růst cysty cca 2,5 mm za rok. Rozdíl osmotického tlaku hraje hlavní úlohu ve vývoji cysty v raném stadiu jejího vývoje. Tyto modely umožňují také odhadnout dobu vzniku cysty. Je však popsán případ, kdy i bez chirurgické intervence došlo ke spontánní regresi cysty [15]. Jde ovšem o velkou vzácnost, navíc bez uspokojivého vysvětlení tohoto jevu. V žádném případě nelze při léčbě cyst čekat na její spontánní regresi.
Je důležité připomenout, že ne všechny cysty vznikají stejně [5]. Totéž platí pro mechanismus jejich růstu. Např. folikulární cysta se rozvíjí tak, že během obtížné erupce zubu dojde k poranění perikoronárního vaku a mezi ním a zubem se začne hromadit tekutina. Následný růst již probíhá na základě osmotického tlaku, jak je popsáno výše. Není tedy zánětlivého původu, ale je cystou vývojovou [20]. Nejčastěji jsou tímto procesem postiženy třetí moláry dolní čelisti [4]. Svým chováním je specifická odontogenní keratocysta, která se, jak je již výše uvedeno, zakládá ze zbytků dentální lišty [6]. Cystická dutina je vystlána membránou s orto - či parakeratózou, kde dochází k aktivní proliferaci. Cysta tedy neroste pasivně na základě osmotického tlaku, nýbrž aktivní proliferací buněk. Toto také vede některé autory k závěru, že tato cysta je benigní neoplazií. To se také promítá v přístupu k léčbě odontogenních keratocyst, která musí být více radikální. Některé cysty, ač se vyskytují v čelistech, nemusí mít vývojově vůbec žádný vztah k zubům (neodontogenní cysty). Nejčastější cystou tohoto druhu je cysta ductus nasopalatini [2].
MOŽNOSTI RADIOLOGICKÉ DIAGNOSTIKY
V tomto ohledu má dodnes nezastupitelnou úlohu RTG diagnostika, a to hlavně ortopantomogram [14]. Dává celkový přehled o stavu čelistí, včetně větve a kondylu, zobrazuje i čelistní dutiny [2]. OPG (obr. 1) se jeví jako velmi vhodný pro screeningové vyšetření. V drtivé většině případů postačí i pro vyhodnocení samotné terapie a není nutné přidávat další vyšetření, jako například CT. U větších lézí je ovšem třeba vyšetření počítačovou tomografií udělat, a to včetně 3D rekonstrukce (obr. 2). Jedná se o větší cysty, kdy je třeba znát její přesný rozsah a vztah k okolním strukturám. Významným pomocníkem v diagnostice cyst a čelistních lézí může být i ultrazvukové vyšetření. Zde jsme ovšem odkázáni na zachovalou tloušťku kompakty kosti. Pokud není dostatečně tenká, výsledek vyšetření není signifikantní. Nicméně na rozdíl od RTG dokáže ultrazvuk odhalit, zda se jedná o cystickou dutinu nebo solidní útvar, jako například nádor, kdežto na RTG vypadají obě léze jako cystická projasnění. Výhodou ultrazvuku je také to, že je neinvazivní [10]. Konečné slovo má samozřejmě histopatologické vyšetření, které určí, o jaký druh cysty jde, eventuálně zda se opravdu jedná o jiný útvar [11].
Obr. 1. Na OPG snímku patrná rozsáhlá cysta pravé větve mandibuly a folikulární cysta loco 23 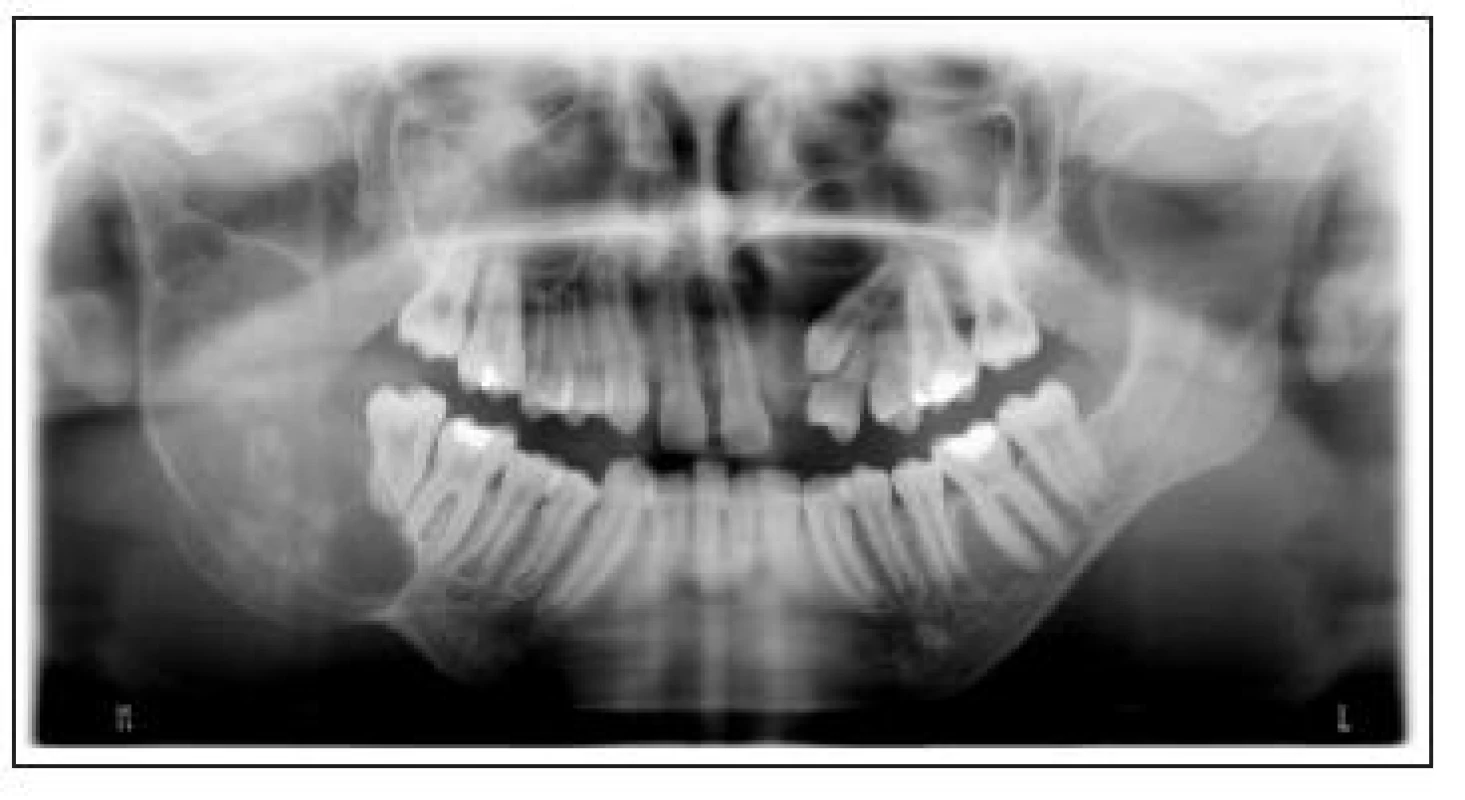
Obr. 2. Na 3D CT rekonstrukci je jasně patrná již resorbovaná kompakta větve dolní čelisti 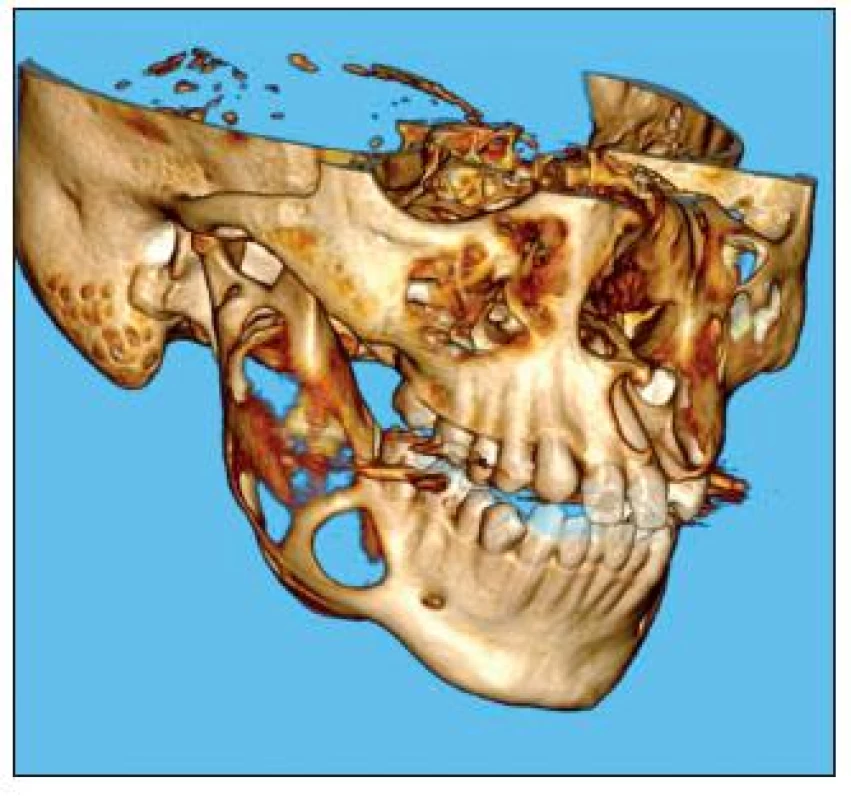
KLINICKÁ DIAGNOSTIKA
Cysty mohou zůstat dlouhou dobu nerozpoznány, jelikož jsou klinicky němé, neupozorní na sebe bolestí a pacient nemá žádné jiné obtíže [3]. Pokud se nejedná o neprořezaný zub (např. s folikulární cystou), bývají většinou náhodným nálezem během stomatologického vyšetření, kdy jsou zachyceny na RTG. Pokud cysta narostla do větších rozměrů, projevuje se jako nebolestivé pevné zduření kosti. Někdy se cysta zvětší natolik, že dochází k asymetrii obličeje (obr. 3). V ústní dutině zjišťujeme přesně ohraničený útvar krytý nezměněnou sliznicí. Při pohmatu dochází k fluktuaci anebo, není-li kompakta zcela resorbovaná, k prolamování její stěny v místech nejvyššího vyklenutí. Zuby jsou nad cystou rozestoupené, korunkami k sobě skloněné, nebo mohou být posunuty mimo zubní řadu [12].
Obr. 3. U pacienta již zjevná asymetrie obličeje 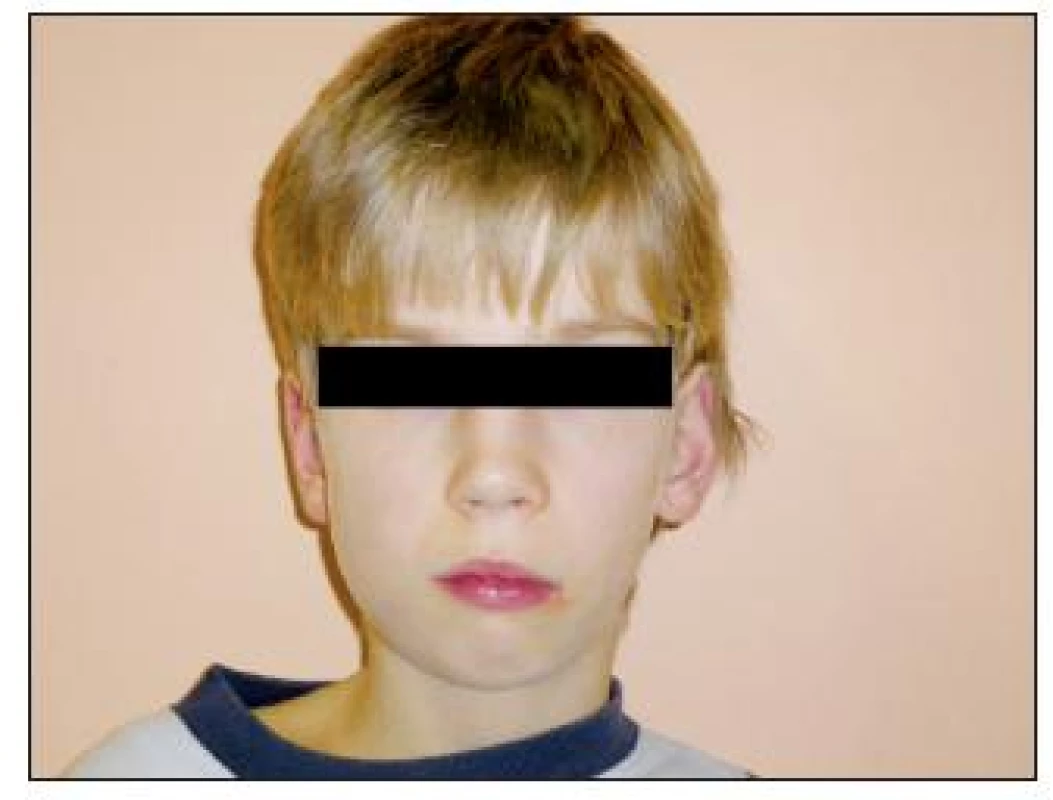
LÉČBA CYST
V dnešní době se při léčbě snažíme o úplné odstranění cysty (exstirpace). Od marsupializace (cystostomie) se již upustilo. Důvodem k tomuto postupu je preventivně onkologické hledisko. Zjistilo se, že ponechaný cystický epitel u některých operovaných cyst maligně degeneruje a vede ke vzniku karcinomu [19]. Marsupializace byla dříve indikována u cyst větších rozměrů, kde by po exstirpaci cysty vznikl velký defekt (obr. 4), takže mohlo dojít během hojení k rozpadu krevní sraženiny, jejímu infikování a nezhojení rány. Dnes se již dá využít augmentačních materiálů, které toto riziko téměř vylučují a umožňují lepší hojení rány i po rozsáhlých cystektomiích. S pouhou exstirpací cysty si nevystačíme u odontogenní keratocysty, kde, díky jejímu agresivnímu chování a častým recidivám, musíme přistoupit k radikálnější léčbě [13]. Doporučených postupů při terapii odontogenní keratocysty je více a jejich popis přesahuje rámec tohoto textu.
Obr. 4. Pohled do dutiny po již exstirpované cystě. Na dně jasně patrný nervově cévní svaz 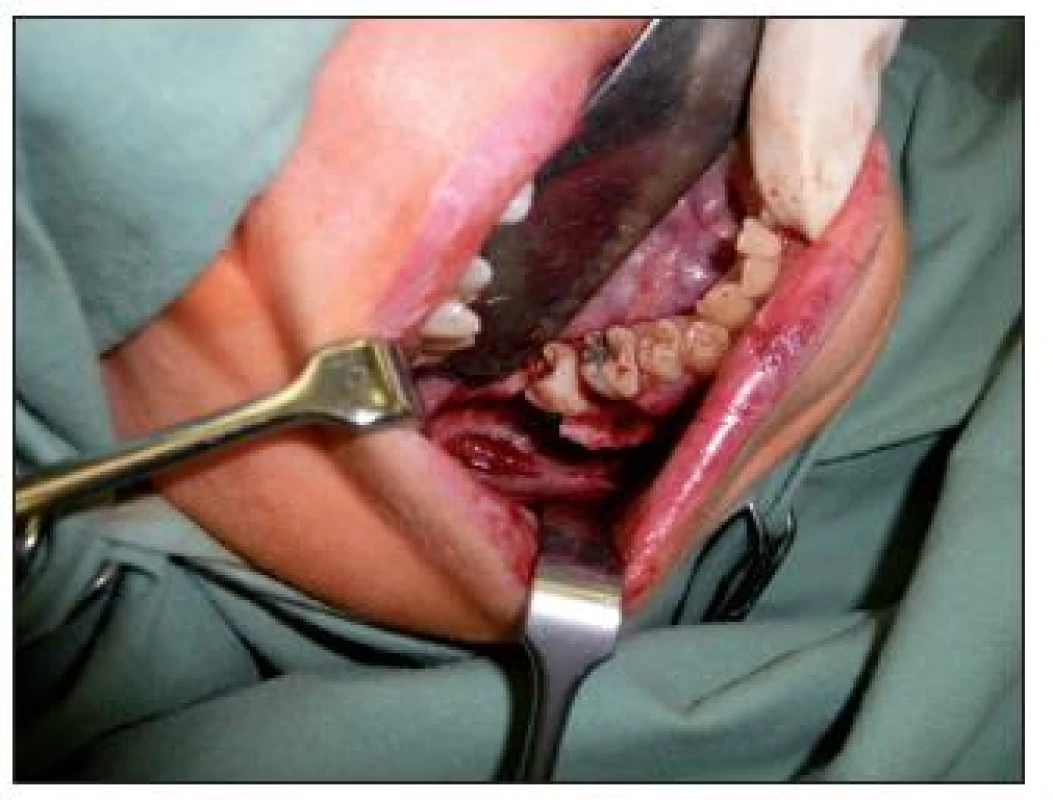
ZÁVĚR
Teorie vzniku cyst je dnes již velmi podrobně popsána a až na malé detaily v ní panuje všeobecná shoda. Dále se objevily nové možnosti zobrazování, které nám napomáhají v přesnější diagnostice. Včasné objevení cystické léze umožňuje lepší terapeutické řešení, a to jak z hlediska operační techniky, tak i následného hojení. K tomuto by měl přispět každý praktický zubní lékař. Lézi především včas diagnostikovat a pacienta neprodleně odeslat ke specialistovi.
Studie vznikla za podpory projektu IGA MZ ČR 9991–4 a Výzkumného záměru FN Motol č. MZ0 FNM 2005.
MDDr. Nima Mahdian
Dětská stomatologická klinika 2. LF UK
a FN Motol
V Úvalu 84
150 06 Praha 5
e-mail: mahdian@centrum.cz
Zdroje
1. Dunfee, B. L., Sakai, O., Pistey, R., Gohel, A.: Radiologic and pathologic characteristics of benign and malignant lesions of the mandible. Review. Radiographics, roč. 26, 2006, č. 6, s. 1751–1768.
2. Francoli, J. E., Marqués, N. A., Aytés, L. B., Escoda, C. G.: Nasopalatine duct cyst: report of 22 cases and review of the literature. Med. Oral Pathol. Oral Cir. Bucal., roč. 13, 2008, č. 7, s. E438–443.
3. Irfan, M., Husin, A. M., Rahman, R. A., Rahman, S. A.: Big radicular cyst in a 12 year-old girl: a case report. Int. Med. J., roč. 6, 2007, č. 1, s. 1–5.
4. Ko, K. S.-C., Dover, D. G., Jordan, R. C. K.: Bilateral dentigerous cysts – report of an unusual case and review of the literature. J. Clin. Pract., roč. 65, 1999, č. 1, s. 49–51.
5. Landini, G.: Quantitative analysis of the epithelial lining architecture in radicular cysts and odontogenic keratocysts. Head Face Med., roč. 2, 2006, č. 4, s. 1–9.
6. Larsen, P. E., Hegtvedt, A, K.: Odontogenesis and odontogenic cysts and tumors. In: Cummings, C. W., Fredrickson, J. M., Harker, L. A., Krause, C. J., Schuller, D. E. (eds.): Otolaryngology – head and neck surgery. 2nd ed., St. Louis, Mosby, 1993, s. 1427–1487.
7. Latoo, S., Shah, A. A., Jan, S. M., Qadir, S., Ahmed, I., Purra, A. R., Malik, A. H.: Radicular cyst – review. J. K. Sci., roč. 11, 2009, č. 4, s. 187–189.
8. Lim, A. A. T., Peck, R. H. L.: Bilateral mandibular cyst: lateral radicular cyst, paradental cyst, or mandibular infected buccal cyst? Report of a case. J. Oral Maxillofac. Surg., roč. 60, 2002, s. 825–827.
9. Louis, M. L., George, T.-J. H., Paul, A. R.: Proliferation of epithelial cell rests, formation of apical cysts, and regression of apical cysts after periapical wound healing. J. Endod., roč. 33, 2007, č. 2, s. 908–916.
10. Mehdizadeh, M., Movahedian, B., Mehdizadeh, M., Babasafari, M., Mohammadi, P.: Comparison ultrasound, indirect digital panoramic radiography in differentional radiolucent mandible lesions. Res. J. Biol. Sci., roč. 4, 2009, č. 11, s. 1169–1170.
11. Murad, A. H.: Dentigerous cyst: a review of 37 cases. Priory Lodge Education Ltd 1994-2010, dostupný na: http://priory.com/den/dentigerous.htm.
12. Noffke, C., Raubenheimer, E. J.: The glandular odontogenic cyst: clinical and radiological features; review of the literature and report of nine cases. Dentomaxillofac. Radiol., roč. 31, 2002, s. 333–338.
13. Regezi, J. A.: Odontogenic cysts, odontogenic tumors, fibroosseous, and giant cell lesions of the jaws. The United States and Canadian Academy of Pathology, Inc., September, roč. 27, 2001, s. 231–241.
14. Serman, N.: Imaging of cysts of the jaws. Columbia university: Division of Oral Radiology, April 1999, s. 1–8. http://www.columbia.edu/ itc/hs/dental/juniors/material/cysts.pdf.
15. Shah, N., Thuau, H., Beale, T.: Spontaneous regression of bilateral dentigerous cysts associated with impacted mandibular third molars. Brit. Dent. J., roč. 192, 2002, s. 75–76. Published online: 26 January 2002: http://www.nature.com/ bdj/journal/v192/n2/full/4801297a.html.
16. Shear, M., Speight, P. M.: Cysts of the oral and maxillofacial regions. 4th ed., Blackwell Munksgaard, 2007.
17. Shetty, S., Angadi, P. V., Rekha, K.: Radicular cyst in deciduous maxillary molars: a rarity. Head and Neck Pathol., roč. 4, 2010, č. 1, s. 27–30.
18. Toller, P.: Origin and growth of cysts of the jaws, hunterian lecture delivered at the royal college of surgeons of by Paul Toller, F.D.S.R.C.S. Department of Jaw Surgery. Mount Vernon Centre for Plastic Surgery, England on 30th March 1966, s. 306–336.
19. Toman, J., Halmoš, J.: Stomatologická chirurgie. Praha, Avicenum, zdravotnické nakladatelství, 1983.
20. Wang, C. J., Huang, P. H., Wang, Y. L., Shyng, Y. C., Kao, W. B.: Dentigerous cyst over maxillary sinus: a case report and literature review. Taiwan J. Oral Maxillofac. Surg., roč. 20, June 2009, s. 116–124.
21. Ward, J. P., Magar, V., Franks, S., Landini, G.: A mathematical model of the dynamics of odontogenic cyst growth. Anal. Quant. Cytol. Histol., roč. 26, 2004, č. 1, s. 39–46.
22. Ward, J. P., Magar, V., Franks, S., Landini, G.: Quantitative analysis of the epithelial lining architecture in radicular cysts and odontogenic keratocysts. Anal. Quant. Cytol. Histol., roč. 26, 2004, č. 1, s. 39–46.
Štítky
Chirurgie maxilofaciální Ortodoncie Stomatologie
Článek vyšel v časopiseČeská stomatologie / Praktické zubní lékařství
Nejčtenější tento týden
2011 Číslo 4- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Orální lichen planus v kostce: Jak v praxi na toto multifaktoriální onemocnění s různorodými symptomy?
- Význam ústní sprchy pro čištění mezizubních prostor
- Diagnostika alergie na bílkoviny kravského mléka − aktuální postupy a jejich vypovídací hodnota
- Benzydamin v léčbě zánětů v dutině ústní
-
Všechny články tohoto čísla
- Erozivní defekty tvrdých zubních tkání
- Nejčastější příčiny stomatodynií našich pacientů
- Vzpomínka na doc. MUDr. Josefa Nováka, CSc.
- Stanovení hladiny cytokinů v kloubní tekutině jako alternativní možnost vyšetření vnitřních poruch temporomandibulárního kloubu
- Aktuální novinky programu ZDRAVÉ ZUBY
- Hodnocení antimikrobiálního efektu ozonované vody jako dezinfekce stomatologických otisků
- Cysty čelistních kostí. Příčiny vzniku, možnosti diagnostiky a léčby
- Česká stomatologie / Praktické zubní lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Cysty čelistních kostí. Příčiny vzniku, možnosti diagnostiky a léčby
- Nejčastější příčiny stomatodynií našich pacientů
- Erozivní defekty tvrdých zubních tkání
- Hodnocení antimikrobiálního efektu ozonované vody jako dezinfekce stomatologických otisků
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



