-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Vliv první vlny pandemie COVID-19 na počty hospitalizovaných pacientů s ischemickou cévní mozkovou příhodou, na jejich diagnostiku a terapii
Influence of the first wave of COVID-19 pandemic on numbers of admitted ischemic stroke patients, on their diagnostics and therapy
The first wave of COVID-19 pandemic has affected the lives of all of us in some way. There was an assumption that at the time of the pandemic, there were lower numbers of hospitalized patients, not only with a diagnosis of ischemic stroke, because of people‘s fear of getting infected with COVID-19 virus in hospital facilities. Moreover, there was a concern about the negative impact of the regimen measures on the diagnostics and treatment of patients with ischemic stroke. We carried out a retrospective analysis of 191 patients admitted to our department with a diagnosis of ischemic stroke in a 3-month period of the first wave of COVID-19 pandemic from March to May 2020 and in a 3-month period from March to May 2019. The number of ischemic stroke patients hospitalized at Regional Hospital Liberec during the first wave of COVID-19 pandemic (3–5/2020) was slightly higher than during a comparable time a year ago (3–5/2019). Regarding the observed times of therapeutic procedures and the clinical outcome of patients with ischemic stroke, there were minimal, statistically non-significant, differences. The first wave of COVID-19 pandemic affected neither the numbers of patients with ischemic stroke nor their diagnostics and therapy at Regional Hospital Liberec.
Keywords:
COVID-19 – pandemic – stroke – ischemic stroke
Autoři: L. Jurák 1-3; V. Beneš lll 1,4; O. Bradáč 5; J. Dienelt 6; P. Suchomel 1
Působiště autorů: Neurochirurgické oddělení, Krajská nemocnice Liberec, a. s. 1; Neurochirurgická klinika LF UP v Olomouci 2; Fakulta zdravotnických studií, Technická univerzita v Liberci 3; Neurochirurgická klinika dětí a dospělých 2. LF UK a FN Motol, Praha 4; Neurochirurgická klinika 1. LF UK, IPVZ a ÚVN – VFN Praha 5; Neurologické oddělení, Krajská nemocnice Liberec, a. s. 6
Vyšlo v časopise: Cesk Slov Neurol N 2021; 84/117(1): 89-91
Kategorie: Krátké sdělení
doi: https://doi.org/10.48095/cccsnn202189Souhrn
První vlna pandemie COVID-19 určitým způsobem ovlivnila životy nás všech. Existoval předpoklad, že v době pandemie byly nižší počty hospitalizovaných pacientů, nejen s diagnózou ischemické CMP (iCMP), z důvodu strachu lidí z nákazy virem COVID-19 v nemocničních zařízení. Navíc panovaly obavy z negativního dopadu režimových opatření na diagnostiku a terapii pacientů s iCMP. Provedli jsme retrospektivní srovnání 191 pacientů hospitalizovaných na našem pracovišti s diagnózou iCMP během 3měsíčního období první vlny pandemie COVID-19 od března do května 2020 a během 3měsíčního období od března do května 2019. Počet hospitalizovaných pacientů s iCMP v Krajské nemocnici Liberec byl během první vlny pandemie COVID-19 (3–5/2020) mírně vyšší než ve srovnatelné době v roce předcházejícím (3–5/2019). Co se týče sledovaných časů terapeutických postupů a výsledného klinického stavu pacientů s iCMP, byly rozdíly minimální, statisticky nesignifikantní. První vlna pandemie COVID-19 neměla v Krajské nemocnici Liberec vliv na počty pacientů s iCMP ani na jejich diagnostiku a terapii.
Klíčová slova:
COVID-19 – pandemie – cévní mozková příhoda – mozkový infarkt
Úvod
První vlna pandemie COVID-19 probíhající v ČR během jarních měsíců roku 2020 poměrně zásadním způsobem ovlivnila životy nás všech. Zavedená vládní nařízení limitovala do té doby běžnou aktivitu obyvatel, celospolečensky panoval značný pocit strachu z nákazy [1]. Existoval předpoklad, že v době pandemie byly nižší počty hospitalizovaných pacientů, nejen s diagnózou ischemické CMP (iCMP), z důvodu strachu lidí z nákazy virem COVID-19 v nemocničních zařízeních. Toto tvrzení bylo ve světové literatuře publikováno mnohokrát [2–4].
Cílem této práce bylo zjistit, zda během 3měsíčního období první vlny pandemie tento celospolečenský strach vedl ke snížení počtu hospitalizovaných pacientů s iCMP a zda byla negativně ovlivněna diagnostika a léčba těchto pacientů v Krajské nemocnici Liberec (KNL).
Soubor a metodika
Tato retrospektivní studie zahrnuje pacienty hospitalizované na jednotce intenzivní péče (JIP) Neurocentra KNL během 3měsíčního období od března do května 2019 (3–5/2019) a během 3měsíčního období první vlny pandemie COVID-19 od března do května 2020 (3–5/2020) s primární diagnózou iCMP. Ke stanovení diagnózy iCMP bylo využito anamnézy, klinického stavu pacienta a CT spolu s CTA. Při stanovení diagnózy iCMP, splnění nutných indikačních kritérií a vyloučení všech kontraindikací byla u pacientů provedena intravenózní trombolýza (IVT), v případě zjištěného intrakraniálního uzávěru magistrální tepny byli dále směřováni k provedení mechanické trombektomie (MT) podle mezinárodních [5] a národních [6–8] doporučení.
Data pacientů s iCMP byla vkládána do prospektivně vedené databáze. Primárně jsme rozlišili, zda se u pacientů jednalo o tranzitorní ischemickou ataku (TIA) nebo o mozkový infarkt (MI). U pacientů jsme dokumentovali základní demografické parametry (věk a pohlaví), vstupní hodnotu National Institutes of Health Stroke Scale (NIHSS) při příjezdu do nemocnice, délku pobytu na JIP a výstupní hodnotu modifikované Rankinovy škály (mRS) při překladu z JIP a po 3 měsících. Dále byly sledovány délka času od příjezdu do KNL po provedení IVT (door-to-needle time; DNT), délka času od příjezdu do KNL po vpich do třísla při MT (door-to-groin time; DGT) a délka času od příjezdu do KNL po zprůchodnění primárně uzavřené tepny při MT (door-to-reperfusion time; DRT).
Statistické zpracování bylo provedeno pomocí t-testů pro spojité proměnné s předcházejícími Kolmogorov-Smirnovovými testy normality rozdělení. Homogenita rozptylů byla hodnocena pomocí Leveneova testu. V případě nesplnění podmínek pro t-test byl užit neparametrický Mann-Whitneyův U test. Kategoriální proměnné byly hodnoceny pomocí oboustranného chí-kvadrát či Fisherova testu. Statistické zpracování bylo provedeno s použitím programu STATISTICA 13.0 (StatSoft, Praha, ČR).
Výsledky
Období březen až květen 2019
V období 3–5/2019 bylo na JIP Neurocentra KNL hospitalizováno celkem 93 pacientů s iCMP (11 TIA a 82 MI). Soubor tvořilo 57 mužů a 36 žen. Poměr muži/ženy byl 1,6 : 1. Jejich průměrný věk byl 71,8 ± 10,7 let (41–93 let).
Průměrná vstupní hodnota NIHSS při přijetí do nemocnice byla 9,6 ± 9,6. S příznaky iCMP se probudilo 18 pacientů, čili u nich není jasná doba vzniku MI (wake-up stroke; WUS). Trombolytikum ve formě alteplázy o průměrném množství 65,8 ± 16,9 mg bylo podáno 45 pacientům s průměrnou hodnotou DNT 26 ± 13,7 min. MT byla provedena u 18 pacientů s průměrnou hodnotou DGT 62 ± 19,8 min a DRT 101,5 ± 33,8 min. Střední hodnota délky pobytu pacienta na JIP byla 3 dny (Q0,25 2 dny, Q0,75 4 dny). Střední hodnota mRS při propuštění z JIP byla 2 (Q0,25 0, Q0,75 5) a po 3 měsících byla rovněž 2 (Q0,25 1, Q0,75 5) (tab. 1).
Tab. 1. Sledované parametry v porovnávaných obdobích 3–5/2019 vs. 3–5/2020. 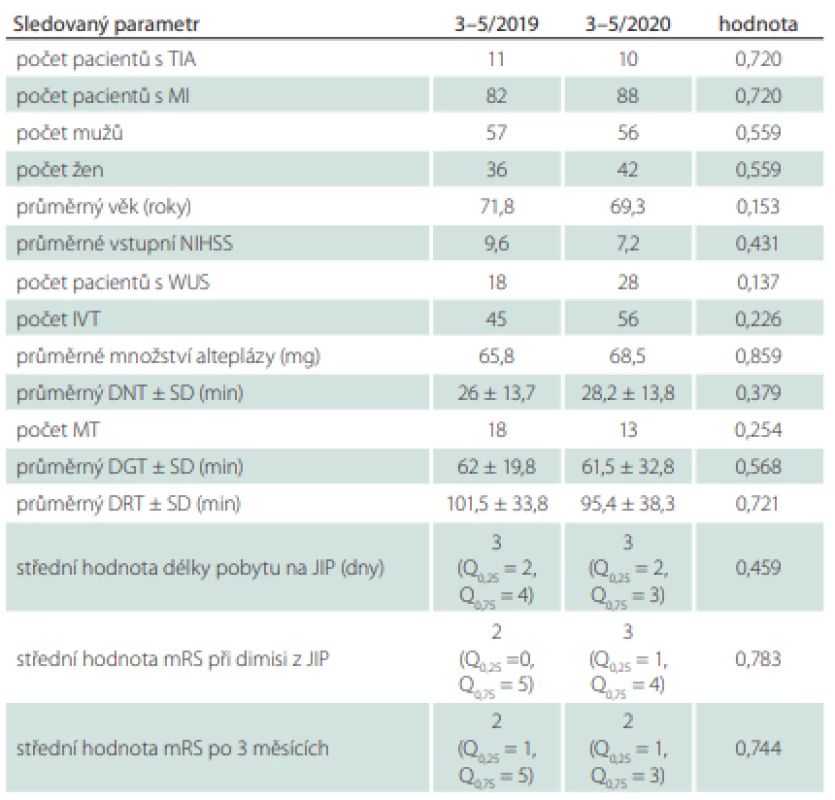
DGT – door-to-groin time; DNT – door-to-needle time; DRT – door-to-reperfusion time; IVT – intra - venózní trombolýza; JIP – jednotka intenzivní péče; MI – mozkový infarkt; mRS – modifi kovaná Rankinova škála; MT – mechanická trombektomie; NIHSS – National Institute of Health Stroke Scale; SD – směrodatná odchylka; TIA – tranzitorní ischemická ataka; WUS – wake-up stroke Období březen až květen 2020
V období 3–5/2020 bylo na JIP Neurocentra KNL hospitalizováno celkem 98 pacientů s iCMP (10 TIA a 88 MI). Soubor tvořilo 56 mužů a 42 žen. Poměr muži/ženy byl 1,3 : 1. Jejich průměrný věk byl 69,3 ± 12,6 let (33–98 let).
Průměrná vstupní hodnota NIHSS při přijetí do nemocnice byla 7,2 ± 6,3. Jako WUS jsme klasifikovali 28 pacientů. Altepláza o průměrné dávce 68,5 ± 12,9 mg byla podána 56 pacientům s průměrnou délkou DNT 28,2 ± 13,8 min. MT byla provedena u 13 pacientů s průměrnou délkou DGT 61,5 ± 32,8 min a DRT 95,4 ± 38,3 min. Střední hodnota délky pobytu pacienta na JIP byla 3 dny (Q0,25 2 dny, Q0,75 3 dny). Střední hodnota mRS při propuštění z JIP byla 3 (Q0,25 1, Q0,75 4) a po 3 měsících byla 2 (Q0,25 1, Q0,75 3) (tab. 1).
Při porovnání zjištěných výsledků u pacientů hospitalizovaných s primární diagnózou iCMP během 3měsíčního období první vlny pandemie COVID-19 3–5/2020 a během 3měsíčního období 3–5/2019 nebyly shledány statisticky signifikantní rozdíly v žádné ze sledovaných kategorií (tab. 1).
Celkově jsme hospitalizovali 93 pacientů s iCMP v 3–5/2019 a 98 pacientů v 3–5/2020.
V Libereckém kraji bylo v období od března do května 2020 diagnostikováno 205 pacientů (březen 101, duben 94, květen 10) s COVID-19. V KNL bylo hospitalizováno 30 COVID-19 pozitivních pacientů (březen 13, duben 16, květen jeden) [9], nicméně žádný z pacientů ve studii pozitivně testován nebyl.
Diskuze
Informace o negativním vlivu pandemie COVID-19 na počty včasně léčených pacientů nalezneme nejen v odborné literatuře, ale i na zpravodajských internetových portálech [10–12]. Byla publikována i práce, ve které autoři neshledali rozdíl v počtech pacientů přijímaných do nemocnice a v jejich prognóze v době od ledna do května 2020 (první vlna pandemie COVID-19 ve Finsku) a ve srovnatelném období od ledna do května 2019 [13].
Tato práce již v základních číslech získala odpověď na otázku, zda v době první vlny pandemie COVID-19 bylo v KNL méně hospitalizovaných pacientů s iCMP. Z našich výsledků zřetelně vyplývá, že pacientů v období první vlny pandemie COVID-19 bylo dokonce více než ve srovnávaném období bez pandemie rok před tím.
Předpoklad, že v 3–5/2020 byl statisticky signifikantní menší počet pacientů s přechodnými příznaky iCMP a z toho naopak rezultující statisticky signifikantně vyšší počet pacientů s MI z důvodu oddalování hospitalizace pacienty kvůli jejich strachu z nákazy virem COVID-19 v nemocničních zařízení, nebyl prokázán.
Teorie, že v době první vlny pandemie COVID-19 pacienti menší potíže před ulehnutím k spánku vůbec nevnímali či jim nepřikládali důležitost a probouzeli se až s významnějším deficitem, což by znamenalo statisticky signifikantně vyšší počet pacientů s WUS, rovněž nebyla potvrzena.
Obavy z negativního dopadu režimových opatření na diagnostiku a terapii pacientů s iCMP byly také liché. Toto jsme prokázali statisticky nesignifikantními rozdíly v hodnotách DNT, DGT a DRT, v délce pobytu pacienta na JIP a v hodnotě mRS při překladu z JIP a po 3 měsících.
Možnými důvody, proč jsme měli v Libereckém kraji nízký počet pozitivních pacientů s COVID-19, a proto nebyla ovlivněna naše péče o iCMP, byly rychlé zavedení státních omezení a pozdní termín jarních prázdnin v Libereckém kraji (v jejich době již byla pandemie COVID-19 odhalena, zejména v zahraničí, a mnohem méně lidí bylo ochotno odjet na dovolenou do blízkých rizikových oblastí – do italských a rakouských Alp). Lidé byli varováni až možná vystrašeni vysokými čísly nemocných a zemřelých pacientů s COVID-19 v nejvíce postižených zemích, a proto se chovali více zodpovědně a respektovali státní nařízení.
Zcela jednoznačný limit této studie představuje monocentrické sledování s omezenou možností celorepublikového zobecnění; navíc ještě umocněné výše diskutovanou specifickou lokální situací. Komparace našich údajů s daty z jiných regionů či celostátní analýza za stejné období by byly jistě přínosné a poučné.
Sledované parametry bude nepochybně potřebné porovnat i po dalších vlnách pandemie COVID-19, zda nedojde ke změně získaných výsledků a závěrů z první vlny pandemie.
Závěr
První vlna pandemie COVID-19 neměla v KNL negativní vliv na počty pacientů s iCMP příhodou ani na jejich diagnostiku a terapii.
Etické aspekty
Studie byla provedena v souladu s Helsinskou deklarací z roku 1975 (revidovanou v letech 2004 a 2008). Všichni uvedení autoři splňují požadavky na autorství a s rukopisem v této formě souhlasí.
Konflikt zájmů
Autoři deklarují, že v souvislosti s předmětem studie nemají žádný konflikt zájmů.
MUDr. Lubomír Jurák, Ph.D.
Neurochirurgické oddělení
Krajská nemocnice Liberec, a.s.
Husova 357/10
460 63 Liberec
e-mail: lubomir.jurak@nemlib.cz
Přijato k recenzi: 29. 10. 2020
Přijato do tisku: 22. 2. 2021
Zdroje
1. České noviny. Obavy Čechů z koronaviru rostou, strach jich má 74 procent. [online]. Dostupné z URL: https: //www.ceskenoviny.cz/zpravy/obavy-cechu-z-koronaviru-rostou-strach-jich-ma-74-procent/1870169.
2. Teo KC, Leung WC, Wong YK et al. Delays in stroke onset to hospital arrival time during COVID-19. Stroke 2020; 51 (7): 2228–2231. doi: 10.1161/STROKEAHA.120.030 105.
3. Nguyen-Huynh MN, Tang XN, Vinson DR et al. Acute stroke presentation, care, and outcomes in community hospitals in northern california during the COVID-19 pandemic. Stroke 2020; 51 (10): 2918–2924. doi: 10.1161/STROKEAHA.120.031099.
4. Hsiao J, Sayles E, Antzoulatos E et al. Effect of COVID-19 on emergent stroke care: a regional experience. Stroke 2020; 51 (9): e2111–e2114. doi: 10.1161/STROKEAHA.120.030499.
5. Powers WJ, Rabinstein AA, Ackerson T et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 Guidelines for the early management of acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke 2019; 50 (12): e344–e418. doi: 10.1161/STR.0000000000000 211.
6. Neumann J, Tomek A, Školoudík D et al. Doporučený postup pro intravenózní trombolýzu v léčbě akutního mozkového infarktu – verze 2014. Cesk Slov Neurol N 2014; 77/110 (3): 381–385.
7. Šaňák D, Neumann J, Tomek A et al. Doporučení pro rekanalizační léčbu akutního mozkového infarktu – verze 2016. Cesk Slov Neurol N 2016; 79/112 (2): 231–234. doi: 10.14735/amcsnn2016231.
8. Šaňák D, Mikulík R, Tomek A et al. Doporučení pro mechanickou trombektomii akutního mozkového infarktu – verze 2019. Cesk Slov Neurol N 2019; 82/115 (6): 700–705. doi: 10.14735/amcsnn2019700.
9. Interní databáze Krajské hygienické stanice Libereckého kraje a Krajské nemocnice Liberec
10. Medical Tribune. Kvůli strachu z COVID 19 umírají na infarkt. [online]. Dostupné z URL: https: //www.tribune.cz/clanek/45712-kvuli-strachu-z-covid-umiraji-na-infarkt.
11. iDnes. Lidé kvůli strachu z koronaviru podceňují i vlastní rakovinu, varují lékaři. [online]. Dostupné z URL: https: //www.idnes.cz/liberec/zpravy/nemocni-lide-liberec-nemocnice-koronavirus.A200409_140144_liberec-zpravy_jape.
12. iRozhlas. Méně infarktů v nemocnicích? ‚Někteří lidé je kvůli strachu z koronaviru přechodili,‘ říká lékař. [online]. Dostupné z URL: https: //www.irozhlas.cz/zpravy-domov/koronavirus-srdecni-selhani-infarkt-pocty-nemocnice_2005060600_kno.
13. Luostarinen T, Virta J, Satopää J et al. Intensive care of traumatic brain injury and aneurysmal subarachnoid hemorrhage in Helsinki during the Covid-19 pandemic. Acta Neurochir (Wien) 2020; 162 (11): 2715–2724. doi: 10.1007/s00701-020-04583-4.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek EditorialČlánek COVID-19 a iktusČlánek Komplexní léčba difuzních nízkostupňových gliomů – technika operování a onkologická léčba reziduaČlánek Poděkování recenzentůmČlánek Frontotemporální demence
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2021 Číslo 1- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Prof. MUDr. Vladimír Beneš, DrSc. – 100 let
- Editorial
- COVID-19 a iktus
- Vizuální hodnocení a digitální analýza ultrazvukového obrazu u stabilního a progredujícího aterosklerotického plátu v karotické tepně
- Karotická endarterektómia po intranevóznej trombolýze a mechanickej trombektómii
- Prognostická úloha poměru neutrofilů k lymfocytům u dětského typu cystického adamantinomatózního kraniofaringeomu
- Validace české verze škály NPCS pro hodnocení potřeb pacientů s progresivním neurologickým onemocněním
- Encefalokéla v České republice – incidence, prenatální diagnostika a mezinárodní srovnání
- Komplexní léčba difuzních nízkostupňových gliomů – technika operování a onkologická léčba rezidua
- Komentář k článku autorů Bartoš et al Komplexní léčba difuzních nízkostupňových gliomů – technika operování a onkologická léčba rezidua
- Poděkování recenzentům
- Bowing třetí komory jako radiologický ukazatel obstrukčního hydrocefalu a úspěšnosti endoskopické ventrikulocisternostomie
- „Nový normál“ pro adjuvantní léčbu glioblastomu v podmínkách pandemie COVID-19
- Vliv první vlny pandemie COVID-19 na počty hospitalizovaných pacientů s ischemickou cévní mozkovou příhodou, na jejich diagnostiku a terapii
- Frontotemporální demence
- Kazuistika relabující infekce COVID-19 u pacientky s roztroušenou sklerózou léčenou ocrelizumabem
- Epiglotopexe v léčbě obstrukční spánkové apnoe
- Komentář k článku autorů Sejkorová et al Hemodynamic changes in four aneurysms leading to their rupture at follow-up periods
- Informace vedoucího redaktora
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Frontotemporální demence
- Encefalokéla v České republice – incidence, prenatální diagnostika a mezinárodní srovnání
- COVID-19 a iktus
- Karotická endarterektómia po intranevóznej trombolýze a mechanickej trombektómii
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



