-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Hepato-renálna manifestácia neliečenej ťažkej hypotyreózy
Hepato-renal manifestation of untreated severe hypothyroidism
Primary hypothyroidism based on autoimmune thyroiditis is one of the most common thyroid diseases in countries which sufficient iodine intake. It is 5-times more common in women. We report a rare case of hepatopathy in unrecognized severe hypothyroidism. A 46-years - -old man was sent to the hospital by his general practitioner for increased hepatic enzymes during a preventive check-up, with a 2-month history of pain in the right hypochondrium. Laboratory examination showed a 4-fold increase in transaminases and a 7-fold increase in cholestatic enzymes, with positivity for ANA, p-ANCA and aTPO autoantibodies, mild hemolytic anemia, a slight increase in creatinine. Imaging methods (USG, CT, MRCP) showed hepatosplenomegaly and bilateral fluidothorax. The diagnosis was established after excluding infectious, metabolic, toxic and oncological etiology and by confirming extremely high level of TSH with reduced fT4 and fT3. Due to autoimmune presentation and suspected ANCA vasculitis, a kidney biopsy was performed, showing no pathology. Treatment with levothyroxine and hepatoprotective agents led to a rapid resolution of difficulties and normalization of laboratory parameters within 5 months of starting treatment. This case report highlights the need for considering the rare etiology of hepatopathy in chronic untreated hypothyroidism.
Keywords:
Hypothyroidism – autoimmune thyroiditis – hepatopathy
Autoři: X. Faktorová 1
; Zelinková Z. 1; Horniaková L. 2; Havranová A. 3; Trejbalová Ľ. 4; Z. Ďurkovičová 2
; M. Szántová 2
Působiště autorů: Interná klinika SZU a UN – Nemocnica svätého Michala, a. s., Bratislava 1; III. interná klinika LF UK a UN Bratislava 2; I. rádiologická klinika LF UK, SZU a UN Bratislava 3; I. interná klinika SZU v Bratislave 4
Vyšlo v časopise: Gastroent Hepatol 2022; 76(2): 127-130
Kategorie: Kazuistika
doi: https://doi.org/10.48095/ccgh2022127Souhrn
Primárna hypotyreóza na podklade autoimunitnej tyreoiditídy je jednou z najčastejších tyreopatií v krajinách s dostatočným príjmom jódu s 5-krát častejším výskytom u žien ako u mužov. Uvádzame zriedkavú príčinu hepatopatie pri nepoznanej ťažkej hypotyreóze. Muž (46 rokov) odoslaný do nemocnice praktickým lekárom pre nález zvýšených hepatálnych testov pri preventívnej prehliadke s 2-mesačnou anamnézou pobolievania v pravom podrebrí. Laboratórnym vyšetrením sme zistili 4-násobok transamináz a 7-násobok cholestatických enzýmov, s pozitivitou ANA, p-ANCA a aTPO autoprotilátok, ľahkú hemolytickú anémiu, mierny vzostup kreatinínu. Zobrazovacie metódy (USG, CT, MRCP) preukázali hepatosplenomegáliu a bilaterálny fluidotorax. Diagnóza bola stanovená po vylúčení infekčnej, metabolickej, toxickej a onkologickej etiológie a potvrdením extrémne vysokej hladiny TSH pri zníženom fT4 a fT3. Pre polymorfnú autoimunitnú prezentáciu a suspekciu ANCA vaskulitídy bola realizovaná biopsia obličky bez zjavnej patológie. Cielená liečba levotyroxínom a hepatikami viedla ku promptnému ústupu ťažkostí a normalizácii laboratórnych parametrov do 5 mesiacov od začiatku liečby. Kazuistika poukazuje na potrebu myslieť na zriedkavú etiológiu hepatopatie pri chronickej neliečenej hypotyreóze.
Klíčová slova:
hypotyreóza – hepatopatia – autoimunitná tyreoiditída
Úvod
Endokrinný systém riadi mnohé procesy v organizme a ovplyvňuje funkcie orgánov v tele vrátane pečene. Ochorenia postihujúce endokrinné orgány, ako napr. štítna žľaza, s poklesom hladiny tyreoidálnych hormónov môžu viesť k dočasným či trvalým zmenám funkcie pečene [1,2]. Hypofunkcia štítnej žľazy je často spojená s abnormalitami viacerých biochemických parametrov, vrátane aminotransferáz a cholestatických enzýmov. Vo všeobecnosti hrá hladina hormónov štítnej žľazy dôležitú úlohu v správnom fungovaní hepatocytov a v metabolizme bilirubínu [3].
Hypotyreóza môže byť asymptomatická, s ľahkými príznakmi, ako zvýšená únava, intolerancia chladu, spomalené psychomotorické tempo, suchá koža či lámanie vlasov a nechtov, nárast hmotnosti cez príznaky postihujúce viaceré systémy vrátane kardiovaskulárneho a gastrointestinálneho až po život ohrozujúcu myxedémovú kómu [4]. Klinický obraz pri hypotyreóze môže byť veľmi variabilný a vyplývať z porušeného metabolizmu či zníženej funkcie orgánov vrátane hepatobiliárneho a gastrointestinálneho systému. Prítomné môžu byť výpotky v pleurálnej a perikardiálnej dutine, bradykardia či bolesti kĺbov a svalov. Deficit tyreoidálnych hormónov ovplyvňuje metabolizmus lipidov a glukózy, čo spôsobuje retenciu tekutín, a tým aj zvyšovanie hmotnosti.
Popis prípadu
Pacient (46 rokov) s anamnézou polinózy (v sledovaní alergológa), dyslipidémie a vertebrogénneho algického syndrómu bol odoslaný praktickým lekárom za účelom diferenciálnej diagnostiky pre nález zvýšených hepatálnych testov pri preventívnej prehliadke (prvý krát záchyt elevácie hepatálnych testov). Predhospitalizačne bol vyšetrený na infektologickej ambulancii, kde bola vylúčená infekčná etiológia. Subjektívne ťažkosti pacienta trvajúce približne 2 mesiace boli v zmysle bolestí brucha tlakového charakteru pod pravým rebrovým oblúkom, zhoršujúce sa najmä po mastnom jedle bez sprievodnej nauzey, vracania, hnačiek či obstipácie.
Z osobnej anamnézy udával alergiu na pele, kvôli čomu užíval sezónne antihistaminiká (desloratadin v dávke 5 mg denne a flutikazonfuroát nazálny sprej). Iné lieky ani výživové doplnky neudával. Z abúzov udával pivo 1-krát týždenne, pracoval ako prijímací technik v autoservise. Vo vstupnom fyzikálnom vyšetrení dominovala palpačná citlivosť v epigastriu a pod pravým rebrovým oblúkom, bez hmatnej rezistencie, suchá koža a mierne spomalené psychomotorické tempo. Objektívne bol pacient pri prijatí afebrilný, anikterický, s BMI 19, bez opuchov dolných končatín či inej zjavnej patológie. Laboratórne sme zaznamenali hyponatrémiu ľahkého stupňa (132,4 mmol/l), zvýšený kreatinín (127 μmol/l) pri normálnej hladine urey i kvantitatívnej proteinúrii (0,14 g/24 hod), 4-násobné zvýšenie aminotransferáz (AST 2,28 μkat/l; ALT 1,70 μkat/l) a 7-násobok cholestatických enzýmov (GMT 7,49 μkat/l; ALP 6,88 μkat/l), mierne zvýšený amoniak (63,1 μmol/l) bez sprievodnej hyperbilirubinémie (bilirubín celkový 10 μmol/l), zníženú cholínesterázu (68,3 μkat/l), hypercholesterolémiu (7,09 mmol/l), normálnu hladinu triacylglycerolov (1,36 mmol/l), mierne zvýšenú kreatínkinázu (26,7 μkat/l) s normálnou hladinou albumínu (42,4 g/l). V krvnom obraze bola normocytová normochrómna anémia ľahkého stupňa (Hb 116 g/l), bez leukocytózy a trombocytopénie s eozinofíliou (9,7 %). Hemokoagulačné parametre vrátane INR (1,10) boli v medziach normy. Sérologickým a laboratórnym vyšetrením sme vylúčili akútnu vírusovú (HBV, HCV, HAV, CMV, EBV, VZV, HSV) a vrodenú metabolickú etiológiu ochorenia pečene (Wilsonova choroba, hereditárna hemochromatóza). Séropozitivita anti-HSV IgG, anti-HZV IgG, anti-CMV IgG a anti-EBV IgG svedčili o prekonaní uvedených vírusových infekcií v minulosti.
V rámci diferenciálnej diagnostiky bolestí brucha sme realizovali USG brucha s nálezom miernej hepatosplenomegálie a ľahkej steatózy pečene s okrskami non-steatózy s primeraným nálezom na oboch obličkách. MRCP vyšetrenie bolo bez dilatácie intra - a extrahepatálnych žlčových ciest, bez konkrementov v žlčníku a žlčových cestách, bez známok pankreatitídy či cholecystitídy, s diskrétnym fluidotoraxom bilaterálne (do 5 mm) (obr. 1). CT brucha a malej panvy zobrazilo pečeň hraničnej veľkosti v AP rozmere 14,5 cm, hladkých kontúr, s drobnou hypodenznou léziou do 3 mm v S6, slezinu veľkosti 12,5 cm (obr. 2). Gastrofibroskopicky sme zistili škvrnitú antrumgastropatiu s normálnym histologickým nálezom, bez dôkazu Helicobacter pylori.
Obr. 1. MRCP – diskrétny fluidotorax bilaterálne (do 5 mm).
Fig. 1. MRCP – discrete fluidothorax bilaterally (up to 5 mm).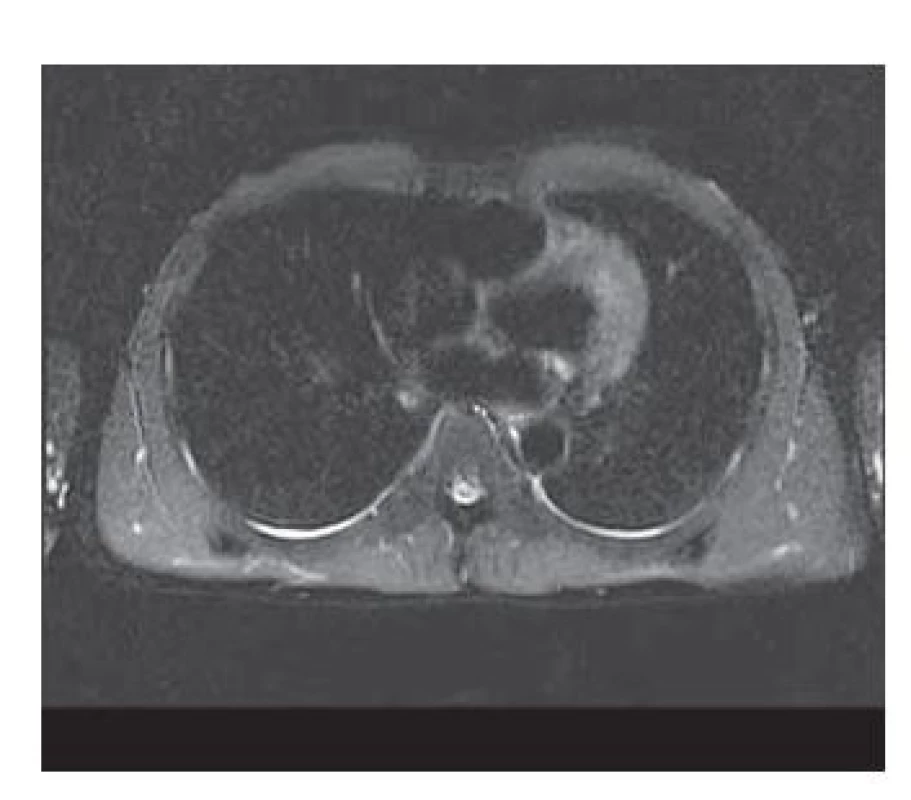
Obr. 2. CT – hepatomegália, drobná hypodenzná lézia do 3 mm v S6.
Fig. 2. CT – hepatomegaly, small hypodense lesion up to 3mm in S6.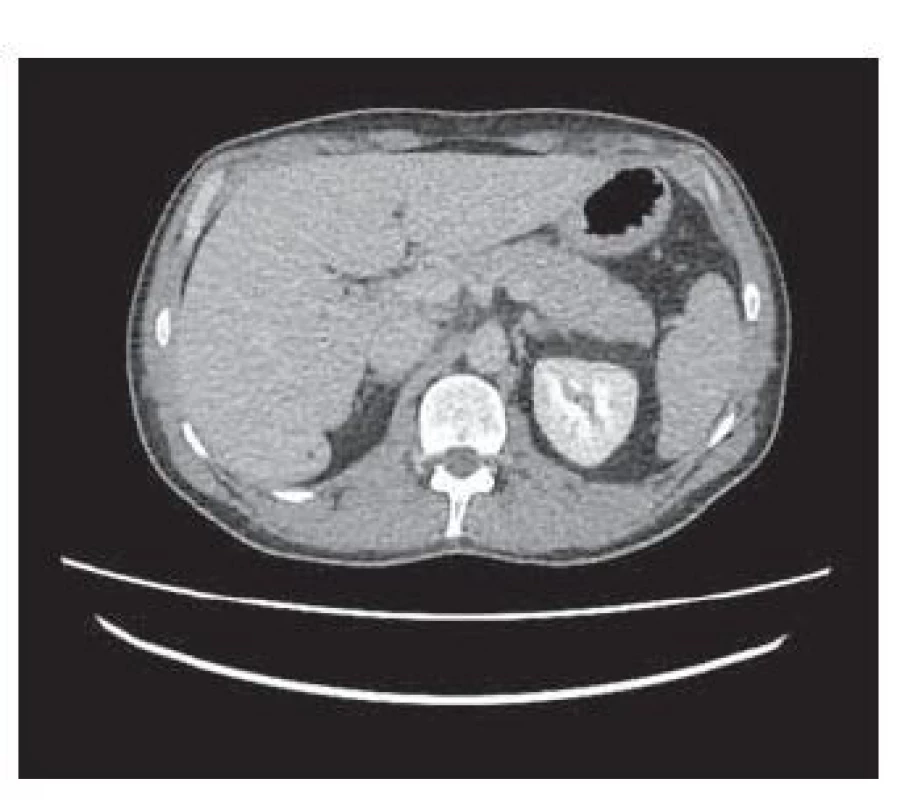
V rozšírených laboratórnych vyšetreniach sme zistili zníženú hladinu haptoglobínu (< 0,07 g/l), zvýšenú hladinu laktátdehydrogenázy (5,67 μkat/l) a IgG (18,2 g/l) s negativitou IgG4, nízke hladiny tyreoidálnych hormónov (free T3 < 2,30 pmol/l, free T4 < 5,2 pmol/l) pri extrémne vysokej hodnote TSH (286,25 mlU/l) a aTPO (328,8 IU/ml). Amylázy a lipázy v sére boli ľahko zvýšené, avšak hladina elastázy v stolici bola v norme. Z panelu autoprotilátok sme zistili pozitivitu ANA+++, p-ANCA+++ (AMA, ASMA, anti-LKM, anti-SLA, antifosfolipidové, antikardiolipinové, antiprotrombinové a anti-beta2glykoproteinové protilátky boli negatívne), pozitivitu chladových protilátok a priameho Coombsovho testu (priamy antiglobulínový test). Z vyšetrených onkomarkerov boli mierne zvýšené CA 72-4 (19,86 IU/ml) a Cyfra 21-1 (3,84 ng/ml), ostatné (AFP, CEA, CA 19-9, PSA) boli v norme. Pri pátraní po systémovom autoimunitnom ochorení sme doplnili na odporúčanie reumatológa otorinolaryngologické a oftalmologické vyšetrenie s negatívnym nálezom a spirometrické vyšetrenie s nálezom ľahkej reštrikčnej poruchy. Pre vzostup kreatinínu a pozitivitu ANA a ANCA protilátok sme na odporučenie reumatológa pristúpili k biopsii obličky s cieľom vylúčiť ANCA asociovanú vaskulitídu. Histologické vyšetrenie obličky preukázalo vo svetelnom obraze nález na hranici normy, v elektrónovom mikroskopickom obraze boli prítomné minimálne zmeny, ktoré suponujú možný vývoj malých abnormalít glomerulov alebo fokálnej segmentálnej glomerulosklerózy v budúcnosti, bez ANCA-asociovanej patológie.
Endokrinológ zistil pozitívnu rodinnú anamnézu tyreoiditídy u matky a sestry pacienta, objektívnym vyšetrením suchú kožu, naznačenú dysfóniu, bradyláliu so spomaleným psychomotorickým tempom a ložiskovým výpadom ochlpenia na vonkajších stranách dolných končatín. Na ultrasonografii bola štítna žľaza atrofická, výrazne nehomogénna. Cielene anamnesticky bol pacient posledný rok zimomravý, v noci sa budil, mal menej častú stolicu každé 2 dni, všimol si vymiznutie ochlpenia na laterálnych stranách dolných končatín, avšak nepostrehol zmenu psychomotorického tempa ani zmenu hmotnosti. Promptne po nasadení tyreoidálnych hormónov udával pacient zlepšenie stavu, cítil sa svižnejší. Endokrinológ uzavrel stav ako autoimunitnú tyreoiditídu s extrémnou hypotyreózou a hyperprolaktinémiou pri hypotyreóze. Hematológ potvrdil autoimunitnú hemolytickú anémiu s pozitivitou chladových protilátok s odporúčaním konzervatívneho postupu s pravidelnými kontrolami hemogramu.
Počas hospitalizácie sme pacientovi podávali symptomatickú parenterálnu spazmoanalgetickú liečbu, hepatiká – silymarín a empiricky kyselinu ursodeoxycholovú s prvotným podozrením na intrahepatálnu cholestázu, a po diagnostike hypotyreózy sme zahájili cielenú liečbu levotyroxínom s navýšením na dávku 125 μg denne pri prepustení podľa odporučenia endokrinológa, pri ktorej došlo k 50% poklesu transamináz s 25% poklesom cholestatických enzýmov. Vzhľadom na klesajúci trend hepatálnych enzýmov a potvrdenú ťažkú hypotyreózu sme ustúpili od zvažovanej biopsie pečene. Po dvoch týždňoch hospitalizácie a zlepšení klinických ťažkostí bol pacient prepustený do ambulantného sledovania endokrinológom, reumatológom a hepatológom.
Mesiac po prepustení došlo u pacienta k úplnému ústupu bolestí brucha, s úpravou psychomotorického tempa a so zlepšením hladín tyreoidálnych hormónov (TSH 36,0 mlU/l, free T4 15,0 pmol/l). Dávka levotyroxínu sa zvýšila na 150 μg denne. O ďalšie tri mesiace, na kontrolnom CT brucha a malej panvy bola pečeň nezväčšená, primeranej denzity (bez popisu steatózy), hladkých kontúr, s pretrvávaním drobnej nešpecifickej lézie v pravom laloku pečene, bez progresie. Laboratórne vyšetrenia 5 mesiacov od prepustenia preukázali normalizáciu biochemických i hematologických parametrov (nátrium 140,0 mmol/l, kreatinín 65 μmol/l, haptoglobín 1,10 g/l, Hb 133 g/l, AST 0,48 μkat/l; ALT 0,36 μkat/l) s poklesom cholestatických enzýmov na hornú hranicu normy (GMT 1,12 μkat/l; ALP 2,04 μkat/l), s normalizáciou pankreatických enzýmov. Pacient pokračoval v liečbe levotyroxínom (150 μg denne), silymarínom (300 mg denne) a ursodeoxycholovou kyselinou (500 mg denne), s odporučením polročných kontrol u endokrinológa a hepatológa.
Diskusia
Hormóny endokrinných orgánov vrátane hormónov štítnej žľazy ovplyvňujú funkciu hepatocytov, metabolizmus bilirubínu a zmeny v hladinách v zmysle hypofunkcie alebo hyperfunkcie môžu spôsobiť cytotoxické či cholestatické poškodenie pečene. Ťažká hypotyreóza s výrazne zníženou hladinou hormónov free T3 a free T4 môže mať za následok eleváciu transamináz a cholestatických enzýmov bez symptómov alebo so symptómami gastrointestinálneho a hepatobiliárneho systému [5–7]. V klinickej praxi sme sa stretli s ojedinelými prípadmi významnej hepatomegálie s ascitom aj hyperbilirubinémiou a miernou hypoprotrombinémiou v dôsledku ťažkej neliečenej hypotyreózy s následnou úpravou funkcií po zahájení substitučnej liečby.
Biswajit et al študovali vzťah medzi sérovou hladinou viacerých enzýmov a primárnou hypotyreózou. Zo 114 pacientov s primárnou hypotyreózou vo veku 7 až 65 rokov vykazovalo 41 % pacientov normálne hladiny sérových enzýmov, zatiaľ čo 59 % pacientov malo vysoké hladiny enzýmov samostatne alebo v kombinácii. Enzým kreatínkináza bol zvýšený u 37 % pacientov, aspartátaminotransferáza u 35 %, alanínaminotransferáza u 29 % a alkalická fosfatáza u 3 % pacientov. Substitučná terapia tyroxínom viedla k zníženiu hladín enzýmov na fyziologické hodnoty za tri týždne [8]. V spomínanej práci však nebola zmienka o subjektívnych ťažkostiach pacientov. Pacient v nami uvádzanej kazuistike mal 4-násobne zvýšenú hladinu transamináz, 7-násobok cholestatických enzýmov s eleváciou sérovej kreatínkinázy (26,76 μkat/l) pri vylúčení infekčnej, metabolickej, toxickej a onkologickej etiológie hepatopatie, s poklesom týchto hladín po nasadení liečby levotyroxínom už po prvom mesiaci.
Abnormálne hladiny hepatálnych enzýmov pri ťažkej hypotyreóze môžu mať kombinovanú etiológiu (porucha metabolizmu lipidov, steatóza pečene, myopatia vyvolaná hypotyreózou) [9]. Hemolytická anémia, ktorá bola u nášho pacienta potvrdená, môže byť príčinou zvýšenia AST, avšak v tomto prípade bez sprievodnej hyperbilirubinémie. Porucha metabolizmu lipidov (so zvýšením celkového cholesterolu a LDL cholesterolu) a preexistujúca steatóza pečene mohli byť taktiež príčinou zvýšenia hepatálnych enzýmov pri ťažkej hypotyreóze. Rabdomyolýza pri myopatii je u nášho pacienta menej pravdepodobná vzhľadom na neprítomnosť klinických príznakov v zmysle svalovej bolesti a slabosti pri negatívnej hladine myoglobínu.
U nášho pacienta bola popri autoimunitnej tyreoiditíde prítomná autoimunitná hemolytická anémia s pozitivitou chladových protilátok. Pozitivita ANA a ANCA protilátok poukazovala na možnosť autoimunitnej hepatitídy, avšak vzhľadom na pokles hepatálnych enzýmov po zahájení tyreoidálnej substitúcie nebolo potrebné započatie kortikoidnej imunosupresívnej liečby. Uvedený autoimunitný fenomén (ANA, ANCA) vymizol po roku tyreosubstitučnej liečby, taktiež došlo k úprave renálnych funkcií i anemického syndrómu. Na základe výrazne klesajúceho trendu hepatálnych enzýmov po započatí liečby, po 5 mesiacoch na hranicu normy, sme upustili aj od zvažovanej elastografie, prípadne biopsie pečene.
Gastrointestinálne a hepatálne príznaky pri hypotyreóze sa vyskytujú asi v 30 % prípadov a zahŕňajú obstipáciu až paralytický ileus, čo vedie k pseudo-obštrukcii hrubého čreva, ďalej bolesti brucha a nafukovanie, čo sa často zamieňa za funkčné ochorenie čriev pri inej nezistenej organickej príčine [10–13]. U prezentovaného pacienta dominovali tlakové bolesti brucha pod pravým rebrovým oblúkom zhoršujúce sa najmä po požití mastného jedla, čo prvotne navádzalo na diagnózu hepatitídy, cholecystitídy či cholelitiázy.
Pri diferenciálnej diagnostike hepatopatie, či už sa jedná o symptomatického pacienta, alebo ide len o elevované hepatálne enzýmy, treba myslieť aj na systémové ochorenia vrátane ochorenia endokrinných orgánov, a to najmä po vylúčení ostatných príčin ochorení hepatobiliárneho systému. Vyšetrenie hladín hormónov štítnej žľazy na skríning hyper - či hypotyreózy ako faktora ovplyvňujúceho pečeň a celý gastrointestinálny trakt, by malo byť štandardnou súčasťou neobjasnených prípadov hepatálnej lézie.
Ani v prípade pacienta v našej kazuistike sa nepodarilo potvrdiť definitívnu kauzalitu medzi hepatopatiou a ťažkou hypotyreózou nakoľko nebola realizovaná biopsia pečene s histologizáciou tkaniva. V uvedenom prípade sa dá uvažovať aj o možnom podiele extrahepatálnych faktorov pri elevácii hepatálnych enzýmov.
Záver
V kazuistike popisujeme zriedkavú príčinu hepatopatie ako klinicky manifestujúci sa prvý príznak neliečenej ťažkej hypotyreózy. Vylúčenie malígnej, infekčnej, toxickej a metabolickej etiológie ochorenia pečene spolu s nálezom extrémne vysokých hladín TSH a aTPO prispelo k stanoveniu pomerne zriedkavej príčiny hepatálnej lézie pri neliečenej autoimunitnej tyreoiditíde. Už niekoľko dní po nasadení liečby levotyroxínom došlo u pacienta k ústupu ťažkostí a po 5 mesiacoch k normalizácii laboratórneho nálezu aj nálezu na zobrazovacích vyšetreniach. Hladiny free T3, free T4 a TSH by sa mali vyšetriť u každého pacienta s inak neobjasnenými abnormalitami pečeňových enzýmov. Kazuistika pripomína, že diagnostika hepatopatie má byť širokospektrálna, komplexná a mala by zahŕňať vyšetrenie hladiny TSH a hladiny hormónov štítnej žľazy.
ORCID autorov
X. Faktorová ORCID 0000-0001-9666-2794,
Z. Ďurkovičová ORCID 0000-0002-7555-6041,
M. Szántová ORCID 0000-0003-4287-5481.
Doručené/Submitted: 11. 1. 2022
Prijaté/Accepted: 27. 2. 2022
MUDr. Xénia Faktorová
Interná klinika SZU
UN – Nemocnica svätého Michala, a. s.
Satinského 1
811 08 Bratislava
Zdroje
1. Kiňová S, Koreň M. Tyreopatie v ambulancii všeobecného lekára. Via Pract 2016; 13 (6): 252–255.
2. Malespin M, Nassri A. Endocrine diseases and the liver: an update. Clin Liver Dis 2019; 23 (2): 233–246. doi: 10.1016/j.cld.2018.12.006.
3. Huang MJ, Liaw YF. Clinical associations between thyroid and liver diseases. J Gastroenterol Hepatol 1995; 10 (3): 344–350. doi: 10.1111/j.1440-1746.1995.tb01106.x.
4. Brunová J. Diagnostika a terapie poruch funkce štítne žlázy – část I. Med Pro Praxi 2008; 5 (6): 254–257.
5. Burra P. Liver abnormalities and endocrine diseases. Best Pract Res Clin Gastroenterol 2013; 27 (4): 553–563. doi: 10.1016/j.bpg.2013.06. 014.
6. Krüskemper HL, Gillich KH, Zeidler U et al. Serum enzyme activities in thyroid function disorders. Dtsch Med Wochenschr 1968; 93 (22): 1099–1103. doi: 10.1055/s-0028-1105199.
7. Moller-Petersen J, Andersen PT, Lervang HH. Hypothyroidism and serum enzyme. Ugeskr Laeger. 1988; 150 (34): 2019–2022.
8. Saha B, Maity C. Alteration of serum enzymes in primary hypothyroidism. Clin Chem Lab Med 2002; 40 (6): 609–611. doi: 10.1515/CCLM.2002.105.
9. Piantanida P, Ippolito S, Gallo D et al. The interplay between thyroid and liver: implications for clinical practise. J Endocrinol Invest 2020; 43 (7): 885–899. doi: 10.1007/s40618-020-01208-6.
10. Maser C, Toset A, Roman S. Gastrointestinal manifestations of endocrine disease. World J Gastroenterol 2006; 12 (20): 3174–3179. doi: 10.3748/wjg.v12.i20.3174.
11. Carvalho GA, Fighera TM. Effect of gastrointestinal disorders in autoimmune thyroid diseases. Transl Gastrointest Cancer 2015; 4 (1): 76–82. doi: 10.3978/j.issn.2224-4778.2014.07.03.
12. Bassotti G, Pagliacci MC, Nicoletti I et al. Intestinal pseudoobstruction secondary to hypothyroidism. Importance of small bowel manometry. J Clin Gastroenterol 1992; 14 (1): 56–58. doi: 10.1097/00004836-199201000-00 014.
13. Podoba J. Tyreopatie v ambulancii praktického lekára, alebo ako zvládnuť ich súčasnú „epidémiu“? Via Pract 2009; 6 (4): 142–146.
Štítky
Dětská gastroenterologie Gastroenterologie a hepatologie Chirurgie všeobecná
Článek vyšel v časopiseGastroenterologie a hepatologie
Nejčtenější tento týden
2022 Číslo 2- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
-
Všechny články tohoto čísla
- S cirhózou asociovaná imunitná dysfunkcia (CAID) – príčiny, fenotypy a dôsledky
- De novo tuková choroba pečene po transplantácii pečene a fibróza pečene diagnostikovaná magnetickou rezonanciou počas dvoch rokov
- Transplantace jater pro PECom napodobující hepatocelulární karcinom
- Hepato-renálna manifestácia neliečenej ťažkej hypotyreózy
- Ketoanaloga esenciálních aminokyselin u pacientů s idiopatickými střevními záněty (IBD) a chronickým onemocněním ledvin (CKD) v přípravě na transplantaci ledviny
- Doporučený postup České hepatologické společnosti ČLS JEP pro diagnostiku a léčbu akutních porfyrií – doplnění 2022
- Primární biliární cholangitida (PBC) – aktualizace doporučeného postupu České hepatologické společnosti ČLS JEP pro dia gnostiku a léčbu (2022)
- Perorální léčba vitaminem B12 u pacientů po ileokolické resekci pro Crohnovu nemoc
- Nízkoobjemový roztok polyetylenglykolu s askorbátem (PLENVUTM) – nová generace očistných přípravků střeva s vysokou efektivitou a dobrou tolerancí
- Abnormality jaterních testů u dětských pacientů s covidem-19 – zkušenosti jihoíránského centra
- Tofacitinib v léčbě ulcerózní kolitidy – vlastní zkušenosti
- Výjezdní zasedání výboru ČGS ČLS JEP v Českých Budějovicích
- Výběr z mezinárodních časopisů
- Prim. MUDr. Štefan Šafár (28. 7. 1938 – 19. 3. 2022)
- Životné jubileum poprednej slovenskej gastroenterologičky Márie Zakuciovej
- Správná odpověď na kvíz
- Budějovice gastroenterologické 2022 6.–7. dubna 2022
- Kreditovaný autodidaktický test: hepatologie
- Editorial
- Kvíz z klinické praxe
- Riziko jaterní fibrózy ve skupině pacientů operovaných pro zlomeniny proximálního femuru
- Gastroenterologie a hepatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Riziko jaterní fibrózy ve skupině pacientů operovaných pro zlomeniny proximálního femuru
- Ketoanaloga esenciálních aminokyselin u pacientů s idiopatickými střevními záněty (IBD) a chronickým onemocněním ledvin (CKD) v přípravě na transplantaci ledviny
- Transplantace jater pro PECom napodobující hepatocelulární karcinom
- Perorální léčba vitaminem B12 u pacientů po ileokolické resekci pro Crohnovu nemoc
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



