-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Kognitivní screening u cévních pacientů před operací
Preoperative cognitive screening in vascular surgery patients
Objective: To determine the proportion of patients with possible cognitive dysfunction in a population of seniors ≥ 60 years undergoing elective vascular surgical procedures at the pre-anaesthetic visit, and to examine if there is a difference in cognitive functions among individual categories of vascular surgical procedures. The secondary aim was to find if such cognitive testing is feasible and acceptable for patients.
Design: Prospective, observational trial.
Setting: Department of vascular surgery at a teaching hospital.
Materials and methods: Following ethical board approval, consecutive patients ≥ 60 years of age planned for elective vascular surgical procedures were approached between July 1st 2017 and June 30th 2018. Exclusion criteria: Documented dementia or mental retardation, serious disorders of senses, inability to use the dominant hand, language barrier. To determine the cognitive function, a short screening Clock-in-the-Box (CIB) test was used.
Outcome parameter: The proportion of patients with possible cognitive dysfunction was defined by CIB score ≤ 5 (range 0-8). The significance of differences among individual categories of surgical procedures was evaluated with χ2-test, P ≤ 0.05.
Results: 122 patients were approached, of whom 100 were analysed, 63 of them male, mean age 70.7 ± 7 years, education mostly lower than completed secondary, ASA 3. Possible cognitive dysfunction was identified in 34 patients, the differences between the surgical categories (aorta, arterial reconstruction on the lower extremities, carotid endarterectomies, varicose veins) were not significant. CIB test during the pre-anaesthetic visit was feasible and not a burden for patients who considered it useful and would agree to it in future, if necessary.
Conclusion: One third of seniors undergoing elective surgical vascular procedures show pre-existing possible cognitive dysfunction based on a clock-drawing (Clock-in-the-Box) test. The test is sufficiently short, feasible during the pre-anaesthetic visit and acceptable for the patients.
Keywords:
cognitive functions – pre-anaesthetic evaluation – clock-drawing test – Clock-in-the-Box test
Autoři: M. Horáček
Působiště autorů: Klinika anesteziologie, resuscitace a intenzivní medicíny, 2. lékařská fakulta Univerzity Karlovy a Fakultní nemocnice v Motole
Vyšlo v časopise: Anest. intenziv. Med., 30, 2019, č. 2, s. 60-67
Kategorie: Celková anestezie - původní práce
Souhrn
Cíl studie: Stanovit podíl pacientů se zhoršením kognitivních funkcí při předanestetickém vyšetření u seniorů ≥ 60 let podstupujících plánované operace v cévní chirurgii a prozkoumat, zda se kognitivní funkce liší u jednotlivých kategorií cévních operací. Druhotným cílem bylo ověřit, zda je takové vyšetření kognitivních funkcí proveditelné a pro pacienty přijatelné.
Typ studie: Prospektivní observační studie.
Typ pracoviště: Oddělení cévní chirurgie fakultní nemocnice.
Materiál a metoda: Po souhlasu etické komise byli do studie mezi 1. 7. 2017 – 30. 6. 2018 zařazováni po sobě jdoucí senioři ≥ 60 let indikovaní k plánovaným cévně chirurgickým výkonům. Vyloučeni byli pacienti s diagnózou demence či mentální retardace, se závažnými poruchami smyslů, neschopností použít dominantní ruku či s jazykovou bariérou. Ke zjištění kognitivní funkce byl použit krátký screeningový Clock-in-the-Box (CIB) test. Výsledným parametrem byla četnost možné kognitivní dysfunkce podle CIB skóre ≤ 5 bodů (rozmezí 0–8). Významnost rozdílů mezi kategoriemi cévních výkonů byla hodnocena χ2 testem, P ≤ 0,05.
Výsledky: Zařazeno bylo 122 pacientů, analyzováno 100, 63 mužů, průměrný věk 70,7 ± 7 let, vzdělání nejvýše střední 93, ASA nejčastěji 3. Možná kognitivní dysfunkce u jedné třetiny (34 pacientů), rozdíly mezi různými kategoriemi cévních výkonů (aorta, tepny dolních končetin, karotické endarterektomie, varixy) byly nevýznamné. Test je při předanestetickém vyšetření proveditelný, pacienty nezatěžuje, považují ho za užitečný a podstoupili by ho v případě potřeby znovu.
Závěr: Třetina pacientů podstupujících plánované výkony cévní chirurgie vykazuje podle testu kreslení hodin (Clock-in-the-Box test) preexistující zhoršení kognitivních funkcí. Test je dostatečně krátký, takže je při předanestetickém vyšetření proveditelný a pro pacienty přijatelný.
Klíčová slova:
předanestetické vyšetření – kognitivní funkce – test kreslení hodin – Clock-in-the-Box test
ÚVOD
Každý čtvrtý chirurgický výkon vyžadující znecitlivění anesteziologem se v ČR provádí u seniorů starších 65 let [1]. Cílem předoperačního vyšetření, které je nutné před jakýmkoliv operačním zákrokem, je „popsat stav kardiovaskulárních, plicních a metabolicko-energetických rezerv ve vztahu k plánovanému výkonu a stanovit, zda lze léčebně ovlivnit jejich případný snížený stav“ [2]. Prvotním cílem navazujícího předanestetického vyšetření je zejména „posoudit zdravotní stav a funkční rezervu orgánových systémů a v případě potřeby navrhnout optimalizaci orgánových funkcí“ [3]. Z obou doporučených postupů vyplývá, že při obou těchto vyšetřeních je kladen důraz zejména na fungování kardiovaskulárního a respiračního systému, jater, ledvin či koagulace. Překvapivě málo se věnuje pozornost fungování mozku, ačkoliv právě mozek je cílovým orgánem celkových anestetik a opioidů a je ovlivňován nejenom jimi, ale i mnoha dalšími faktory působícími v perioperačním období, jako jsou např. zánět, infekce, anemie, kolísání perfuze či oxemie, kapnie, glykemie, teploty aj.
Mozek seniorů může být vůči všem těmto vlivům mnohem citlivější než mozky mladších dospělých pacientů. Výsledná mozková dysfunkce se může projevit jako pooperační delirium postihující 30–80 % pacientů po velkých výkonech a/nebo jako časná a/nebo pozdní pooperační kognitivní dysfunkce prokazatelná u 30–40 %, resp. u 10–15 % pacientů [4]. Riziko perioperační neurokognitivní poruchy je tudíž řádově vyšší než riziko mnoha jiných komplikací [4], jako např. perioperačního infarktu myokardu, pneumonie, renální dysfunkce. Její výskyt je rovněž spojen s vyšším rizikem mortality, morbidity, prodloužení hospitalizace, nepropuštění z nemocnice domů, ale do následné péče a pochopitelně i se zvýšením nákladů [4].
Někteří starší pacienti mají nepochybně zhoršené kognitivní funkce již před operací. Demencí totiž trpí 1,36 % české populace, častěji ženy než muži, její výskyt stoupá s věkem, ale hlavně od roku 1990 se do současnosti zdvojnásobil a zřejmě se bude ještě zvyšovat kvůli stárnutí populace [5]. Preexistující kognitivní dysfunkce patří spolu s věkem a vzděláním (kognitivní rezerva) k nejvýznamnějším rizikovým faktorům perioperačních neurokognitivních poruch.
American College of Surgeons a American Geriatrics Society proto již v roce 2012 doporučily při předoperačním vyšetření geriatrických pacientů (> 65 let) kromě jiného posuzovat též kognitivní schopnosti, např. testem Mini-Cog [6]. Podobný názor zaujala nově (2018) i ESA (European Society of Anaesthesiologists) ve svých aktualizovaných doporučeních pro předoperační vyšetření dospělých pacientů podstupujících nekardiochirurgické výkony [7]. Zhodnocení kognice může ovlivnit postup při anestezii např. tak, že se využije též monitorování hloubky anestezie prostřednictvím počítačově zpracovaného EEG signálu (pEEG), aby se snížilo riziko pooperačního deliria, jak bylo prokázáno systematickým přehledem a metaanalýzou pěti studií u 2 654 pacientů [8].
Předanestetické vyšetření je pro pojišťovnu cílené vyšetření anesteziologem den a více před operací (kód 78022), pro něž Seznam výkonů („bodník“) určuje pouhých 20 minut [9]. K orientačnímu posouzení kognitivních funkcí lze tudíž využít jen velmi krátké, časově nenáročné testy. Doporučovány jsou sice jako zlaté standardy Mini-Mental State Examination (MMSE, 1975), resp. novější Montreal Cognitive Assessment (MoCA, 1996), jenže ty vyžadují 10–15 minut. Z kratších lze zvolit třeba již uvedený test Mini-Cog (2–4 min) či CODEX (3 min), oba zahrnují zapamatování tří slov a kreslení hodin. Lze použít i další varianty testu kreslení hodin (< 2 min) [10]. Jednou z nich je Clock-in-the-Box test (CIB test) testující pracovní paměť a schopnost plánování/organizace (exekutivní funkce) [11, 12].
Cílem této prospektivní observační studie bylo stanovit podíl pacientů se zhoršením kognitivních funkcí v rámci předanestetického vyšetření v souboru seniorů ≥ 60 let podstupujících plánované operace v cévní chirurgii a prozkoumat, zda se kognitivní funkce liší u jednotlivých kategorií cévních operací. Druhotným cílem bylo ověřit, zda je testování kognitivních funkcí s použitím CIB testu proveditelné a pro pacienty přijatelné.
SOUBOR A METODY
Tato studie je součástí širšího projektu SCALP (Surgical Patients Screened by Clock-in-the-Box test and Lawton Instrumental Acitivites of Daily Living Scale, or POBAV test) schváleného etickou komisí Fakultní nemocnice v Motole a 2. lékařské fakulty Univerzity Karlovy dne 21. 6. 2017. Projekt SCALP sestává z hodnocení kognitivních funkcí s použitím testu CIB testu nebo testu POBAV a dále z hodnocení instrumentálních aktivit denního života s použitím modifikovaného Lawtonova dotazníku. Zde budou publikovány pouze výsledky CIB testu.
V plánovaném období od 1. 7. 2017 do 30. 6. 2018 jsem do studie zařazoval všechny po sobě jdoucí pacienty starší 60 let indikované k plánovaným cévněchirurgickým výkonům, u nichž jsem osobně prováděl vyšetření před anestezií („premedikace“). Všichni pacienti poskytli písemný informovaný souhlas s účastí ve studii. Vylučovací kritéria byla: diagnóza demence či mentální retardace uvedená v dokumentaci pacienta, zhoršení zraku či sluchu takového rozsahu, že znemožňovalo provedení CIB testu, neschopnost použít dominantní ruku, např. v důsledku poranění, neschopnost číst, rozumět či mluvit česky.
Ke stanovení kognitivní funkce jsem použil Clock-in-the-Box (CIB) test [11, 12]. Postupoval jsem takto: V úvodu vyšetření před anestezií jsem všechny pacienty splňující vstupní kritéria nejdříve ústně informoval o cílech, provedení a trvání studie, pak měli možnost seznámit se se studií ještě prostřednictvím informačního dopisu. Já jsem mezitím studoval jejich dokumentaci pro vlastní předanestetické vyšetření. V jeho závěru, tj. po ordinaci premedikace a podpisu informovaného souhlasu s anestezií, jsem pacienty požádal o souhlas s účastí ve studii. Všem, kteří souhlas udělili, jsem pak předložil pokyny k CIB testu napsané na listu formátu A4. Požádal jsem je, aby si pokyny přečetli, a až jim porozumí a budou vědět, co podle nich mají udělat, aby mi list vrátili s tím, že ode mě dostanou jiný a na něm pokyny provedou. Na prvním listu s pokyny stálo: „Přečtěte si, prosím, následující pokyny a pečlivě je proveďte: – Do modrého rámečku na dalším listu papíru, – Nakreslete obrázek ciferníku hodin, – Do ciferníku napište všechna čísla hodin, – Nakreslete ručičky, aby ukazovaly čas 11 hodin 10 minut. Vraťte tento list zpět lékaři a pokračujte na dalším listu.“ Výměnou dostali list s modrým, zeleným, žlutým a červeným rámečkem (obr. 1), přičemž jsem list vždy podával tak, aby modrý rámeček byl vpravo dole. Čas na nakreslení hodin jsem neomezoval.
Obr. 1a–c Příklady výsledků testu kreslení hodin (Clock-in-the-Box)
a) Normální výsledek, kresba hodnocena plným počtem 8 bodů, 70letá žena, karotická endarterektomie v krčním bloku, b) výsledek svědčící pro možnou kognitivní dysfunkci, kresba hodnocena 4 body z 8, 67letý muž, opakovaná tepenná rekonstrukce dolních končetin, epidurální anestezie, c) nejhorší zaznamenaný výsledek, skóre 0 bodů, 76letá žena, rekonstrukce tepen dolních končetin v epidurální anestezii
Po dokončení testu jsem pacienty požádal o vyplnění krátkého dotazníku ke zjištění postoje pacientů k testu kognitivních funkcí podle odpovědí na tyto čtyři otázky [12]:
- Myslíte si, že by jednoduchý test poznávacích funkcí, zejména paměti, trvající do 5 minut měl být součástí běžného předoperačního či předanestetického vyšetření? Ano – Ne
- Pokud by takový test pomohl předvídat výsledek anestezie a operace, chtěl(-a) byste ho podstoupit? Ano – Ne
- Pokud by výsledek tohoto Vašeho testu nasvědčoval možným problémům s pamětí, chtěl(-a) byste to vědět? Ano – Ne
- Pokud by výsledek tohoto Vašeho testu nasvědčoval možným problémům s pamětí, chtěl(-a) byste být odeslán(-a) k dalšímu vyšetření poznávacích funkcí odborníkem? Ano – Ne
Test jsem hodnotil bezprostředně po jeho dokončení, a to podle postupu publikovaného na webových stránkách New England Geriatric Research, Education & Clinical Center (http://heartbrain.com/cib/clockinstructions.htm) [13]. Výsledné skóre je součtem bodů (0 nebo 1) z osmi hodnocených kategorií: 1. Umístění: kresba hodin je pouze ve správném, tj. modrém rámečku. 2. Objekt: v kresbě lze rozeznat jakékoliv hodiny, i digitální. 3. Čísla: kresba obsahuje všechna čísla 1–12. 4. Čas: kresba obsahuje správný čas 11 hodin 10 minut vyznačený libovolným způsobem. 5. Velikost nakresleného objektu: je přiměřená, tj. hodiny se musí vejít do modrého rámečku a ciferník musí pojmout všechna čísla 1–12. 6. Pořadí čísel: čísla 1–12 jsou uvedena ve správném pořadí. 7. Uspořádání čísel: čísla jsou uvnitř ciferníku, přičemž spojnice čísel 12 a 6, resp. 3 a 9, jsou vzájemně kolmé a ostatní čísla jsou rozmístěna zhruba rovnoměrně v příslušných kvadrantech ciferníku. 8. Ručičky: musí vycházet zhruba (50 %) ze středu ciferníku a musí se délkou lišit hodinová a minutová ručička. Výsledné skóre se tedy může pohybovat v rozmezí 0–8 bodů, přičemž hodnota ≤ 5 bodů svědčí o možném kognitivním zhoršení [11, 12].
Sledoval jsem tyto údaje: věk, pohlaví, tělesný stav podle ASA (American Society of Anesthesiologists), vzdělání v pěti kategoriích (základní, vyučen, maturita, vysoká škola, postgraduální vzdělání [CSc., Ph.D. apod.]), kategorii operačního výkonu (výkony na aortě pro aneurysma nebo uzávěrové onemocnění, rekonstrukce tepen dolních končetin, karotické endarterektomie, varixy).
Hlavním výsledným ukazatelem byl podíl pacientů s preexistujícím možným kognitivním zhoršením podle CIB testu (hodnota CIB skóre ≤ 5 bodů) celkem a podle kategorií výkonů. Pro hodnocení postoje pacientů ke kognitivnímu screeningu a jeho výsledkům byly výslednými ukazateli podíly pacientů, kteří na jednotlivé otázky odpověděli „ano“.
Statistická analýza: všechny výsledné parametry jsou uvedeny jako průměr ± směrodatná odchylka, resp. medián a mezikvartilové rozmezí, četnost (%) u kategorických údajů. Významnosti rozdílů v CIB skóre mezi kategoriemi výkonů byly ověřeny χ2 testem ve freeware Chi-Square Test Calculator, Social Science Statistics [14], přičemž pacienti operovaní pro varixy dolních končetin vytvořili kontrolní skupinu. Za statisticky významný rozdíl byla považována hodnota P ≤ 0,05.
VÝSLEDKY
V období od 12. 7. 2017 do 25. 6. 2018 jsem účast ve studii nabídl celkem 122 po sobě jdoucím pacientům, u nichž jsem osobně prováděl vyšetření před anestezií k cévně chirurgickým výkonům. Z nich 16 [13 %] odmítlo, dalších 6 [5 %] bylo vyloučeno podle vylučovacích kritérií (1 pro kongenitální mentální retardaci, 1 pro demenci, 1 pro makulární degeneraci, 1 pro hluchotu, 1 pro věk těsně pod 60 let, 1 vyšetření nedokončil, protože „ho nebavilo“), takže k analýze zbylo 100 pacientů (82 %).
V souboru 100 analyzovaných po sobě jdoucích pacientů bylo 63 mužů (63 %) a 37 žen (37 %), průměrný věk byl 70,7 ± 7 let, rozmezí 60–95 let, tělesný stav podle ASA byl nejčastěji kategorie 3 u 68 pacientů (68 %), vzdělání nejvýše střední mělo 93 pacientů (93 %), 6 (6 %) vysokoškolské, 1 (1 %) byl profesorem na vysoké škole.
Nejčastějším typem operace byly rekonstrukce tepen dolních končetin u 44 pacientů (44 %), dále karotické endarterektomie ve 26 případech (26 %), operace varixů dolních končetin u 16 pacientů (16 %), výkony na aortě u 11 pacientů (3 bypassy na dolní končetinu či končetiny, 7 aneurysmat aorty řešených endovaskulárně, z toho 1 hrudní aorty, 6 břišní aorty, a 1 aneurysma břišní aorty řešené chirurgicky), ostatní (embolektomie či založení zkratu pro dialýzu) u tří pacientů (3 %).
Kognitivní funkce pacientů podstupujících výkony v cévní chirurgii se významně lišily, průměrné CIB skóre sice bylo 6 ± 2 body, tedy normální, ale výsledky jednotlivých CIB testů se pohybovaly v celém možném rozmezí 0–8 bodů. Na obrázku 1 jsou znázorněny příklady: a) normální výsledek: kresba hodin hodnocená osmi body, b) výsledek svědčící pro možnou kognitivní dysfunkci 4 body a c) nejhorší výsledek s 0 body. Nejčastěji byla kognice hodnocená podle testu CIB zcela normální (skóre 8 bodů), a to u zhruba jedné čtvrtiny pacientů (27, tj. 27 %). Medián CIB skóre byl 7, což odpovídá věku a převážně nejvýše střednímu vzdělání bez maturity u 58 pacientů (58 %) v souboru. Normální kognici (CIB > 5) měly dvě třetiny pacientů (66, tj. 66 %). Možná kognitivní dysfunkce definovaná hodnotou CIB skóre ≤ 5 bodů byla zjištěna u jedné třetiny pacientů (34, 34 %). Podrobné rozložení hodnot CIB skóre je uvedeno v tab. 1. Rozdíly v CIB skóre mezi jednotlivými kategoriemi cévních operací a skupinou pacientů operovaných pro varixy dolních končetin (kontrolní skupina) nebyly statisticky významné (tab. 2).
Tab. 1. Počet pacientů ve skupinách podle výsledného skóre CIB testu 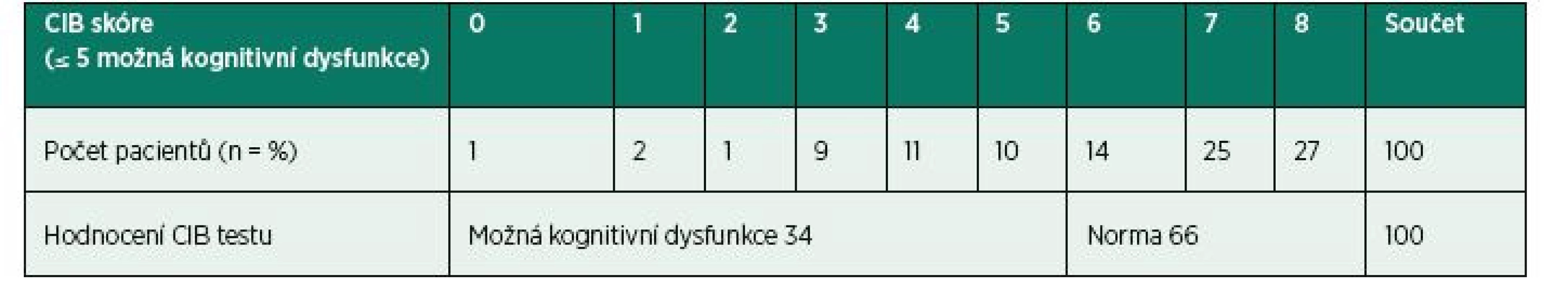
CIB – Clock-in-the-Box test Tab. 2. Kognitivní funkce u jednotlivých kategorií operací 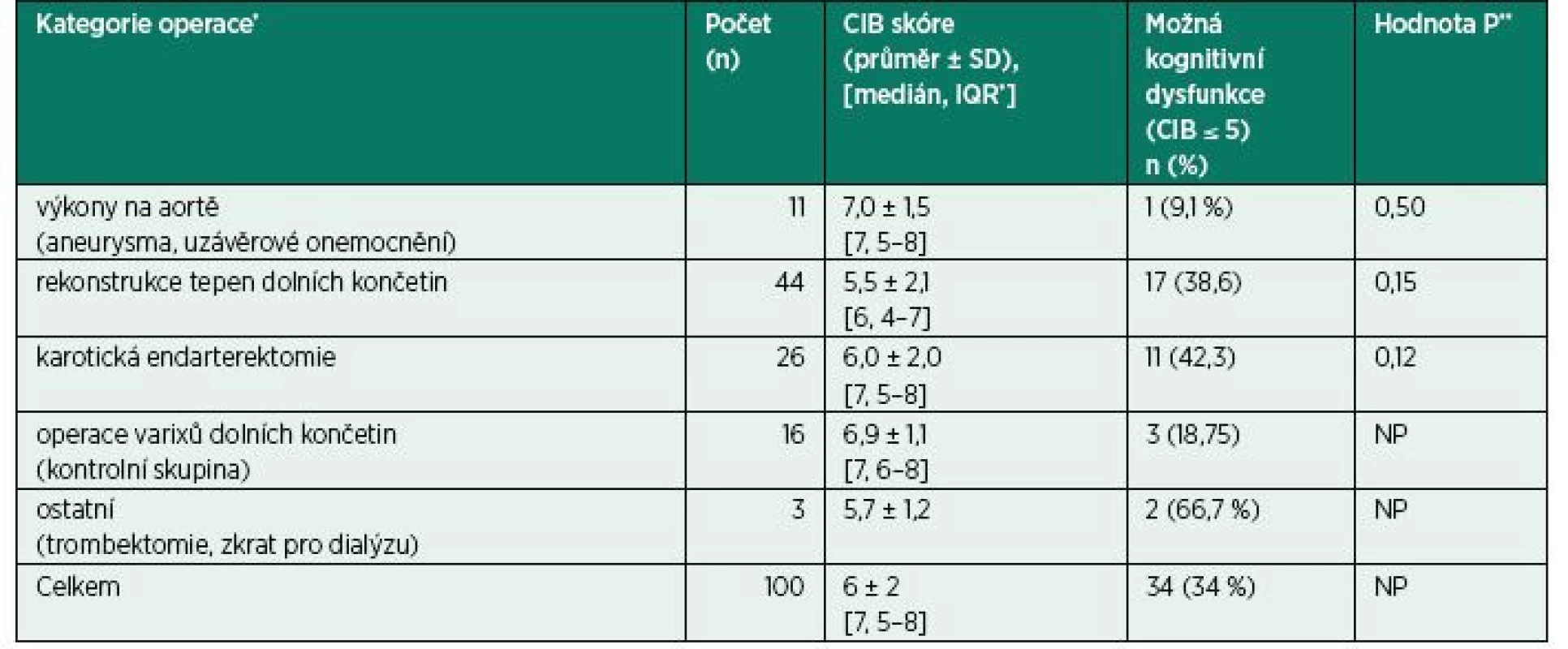
CIB – Clock-in-the-Box test, IQR – interkvartilové rozmezí, NP – nelze použít, SD – směrodatná odchylka
* Počet výkonů v jednotlivých kategoriích = 100 % pro výpočet podílu pacientů s kognitivní dysfunkcí
**Hodnota P podle Chi-Square Test Calculator. Social Science Statistics, dostupný na webu: https://www.socscistatistics.com/tests/chisquare2/Default2.aspx (poslední přístup 14. 1. 2019)Naprostá většina pacientů podstupujících výkony v cévní chirurgii se domnívá, že jednoduchý test poznávacích funkcí by měl být běžnou součástí předoperačního či předanestetického vyšetření (92 %). Pokud by takový test mohl pomoci předvídat výsledek operace a anestezie, chtělo by ho v budoucnu podstoupit 94 % pacientů. Pokud by výsledek takového testu nasvědčoval možným problémům s pamětí, chtělo by to vědět 90 % pacientů, přičemž v případě problémů by k dalšímu vyšetření specialistou chtělo být odesláno 87 % pacientů.
DISKUSE
V této studii se ukázalo, že asi třetina pacientů podstupujících plánované výkony cévní chirurgie vykazuje podle použité varianty testu kreslení hodin (Clock-in-the-Box test) preexistující možné zhoršení kognitivních funkcí. Test nevyžaduje příliš mnoho času, takže je použitelný při předanestetickém vyšetření, pacienty nezatěžuje, považují ho za užitečný a podstoupili by ho v případě potřeby v budoucnu.
Test Clock-in-the-Box je krátké (2 min) screeningové vyšetření kognitivních funkcí, jímž se zkoumá pracovní paměť a schopnost plánovat a organizovat si splnění úkolu, tj. exekutivní funkce. Byl vytvořen v New England Geriatric Research, Education & Clinical Center (GRECC) v Bostonu, USA (www.heartbrain.com). Může pomoci identifikovat pacienty s kognitivními poruchami, ale sám o sobě nepostačuje ke stanovení diagnózy mírného kognitivního zhoršení (MCI, Mild Cognitive Impairment, tj. kognitivní zhoršení, dosud neomezující fungování v běžných denních aktivitách) ani demence (kognitivní zhoršení, které již omezuje fungování v denních aktivitách). Prokazuje pouze, že kognitivní stav je pravděpodobně zhoršen proti běžnému očekávanému stavu. Jackson et al. [15] ve své studii zkoumali CIB test jako screeningový nástroj k identifikaci pacientů, kteří se po hospitalizaci nebudou schopni vrátit domů, a prokázali přitom, že koreluje s testem MoCA (Montreal Cognitive Assessment), jenž je v současnosti považován za zlatý standard krátkých kognitivních testů [16]. Culley et al. ve své studii randomizovali 200 chirurgických pacientů starších 65 let do skupin, které vyšetřili buď CIB testem nebo testem Mini-Cog, jenž je asi nejčastěji doporučován pro předoperační screening. Zjistili, že pravděpodobné kognitivní zhoršení vykazuje vždy asi čtvrtina pacientů (CIB 23 %, Mini-Cog 22 %), takže mezi oběma testy nebyl významný rozdíl [12]. CIB test by se tedy mohl používat jako screeningový test při předoperačním nebo předanestetickém vyšetření.
Existují i jiné screeningové testy? V Doporučeních pracovní skupiny perioperační neurotoxicity „Nejlepší praktiky pro zdravý mozek po operaci“ se jako možnosti uvádějí MMSE, MoCA, Mini-Cog, CODEX, varianty testu kreslení hodin a test verbální plynulosti s tím, že všechny mají své výhody a nevýhody. Snad nejjednodušším testem testujícím krátkodobou paměť, která je základem ostatních kognitivních funkcí, je test gest (TEGEST) publikovaný doc. Bartošem. Lze ho provést do dvou minut, přičemž jeho provedení nevyžaduje žádné pomůcky [17]. Některý ze screeningových testů by se tudíž měl používat u všech pacientů starších 65 let a/nebo u pacientů s rizikovými faktory preexistujícího kognitivního zhoršení [10]. Někdy by se snad daly využít i samohodnotící (self-assessment) testy, jak naznačují Stoicea et al. [18] u 189 chirurgických pacientů s použitím testu SAGE (Self-Administered Gerocognitive Screening Examination) s 12 položkami, jenž byl vytvořen Scharrem et al. v roce 2010 [19].
Preexistující možné kognitivní zhoršení bylo v mé studii zjištěno u třetiny souboru cévně chirurgických pacientů průměrného věku 70 let. Tento podíl je poněkud nižší než v jiných studiích cévních pacientů. Asi nejvyšší četnost zaznamenali Partridge et al., kteří testem MoCA prokázali kognitivní zhoršení nebo demenci u 68 % cévních pacientů starších 60 let přijatých do fakultní nemocnice k výkonům na aortě nebo dolních končetinách, přičemž – a to je snad ještě důležitější – toto nebylo dříve známo u 88 % z nich [20]. Stejný výskyt (69 % kognitivní zhoršení, 7,5 % demence) popsali u cévních pacientů podle MoCA testu i Styra et al., přičemž nejnižší skóre 17/30 měli pacienti podstupující amputace [21].
Jak je tomu u jiných chirurgických pacientů? Robinson et al. již v roce 2012 zjistili testem Mini-Cog v souboru 186 pacientů starších 65 let podstupujících plánované operace v různých oborech s následným plánovaným přijetím na JIP celkový výskyt kognitivního zhoršení před operací u 44 % pacientů, přičemž incidence stoupala s věkem [22]. Adogwa et al. prostřednictvím testu Saint Louis Mental Status (SLUMS, 11 otázek) diagnostikovali preexistující kognitivní zhoršení u 70 % pacientů spinální chirurgie průměrného věku 73 let [23], kdežto u ortopedických pacientů starších 65 let byl tento podíl s testem Mini-Cog 24 % [24]. Kognitivní zhoršení je tedy mnohem častější, než by se zdálo, a většinou nebývá bez testů zjištěno.
Jaký je význam zjištění kognitivního zhoršení před operací? Kognitivní zhoršení, zvláště ve spojení s tělesnou křehkostí, významně zvyšuje riziko nepříznivých výsledků, např. ve studii Makhani et al. měli pacienti s tělesnou i kognitivní křehkostí (podle Emory Clock Drawing Test) čtyřikrát vyšší mortalitu než robustní pacienti s normální kognicí [25]. Tento fakt může ovlivnit uvažování o indikaci výkonu, resp. o jeho přínosu. Může vést k požadavku na podrobnější neuropsychologické vyšetření s ohledem na udělení informovaného souhlasu. Průkaz kognitivního zhoršení rovněž umožní lépe plánovat intraoperační a pooperační péči, např. přibrání geriatra do týmu. Z hlediska vlastní anestezie upozorňuje na možnou zvýšenou citlivost mozku vůči anestetikům a zranitelnost výchylkami fyziologických funkcí (kolísání perfuze, oxemie, kapnie, teploty, glykemie aj.). Může být např. indikací k použití počítačem zpracovaného monitorování hloubky anestezie (pEEG) s cílem předejít příliš hluboké anestezii a snížit tak riziko deliria [8].
Omezením této studie je skutečnost, že byla provedena pouze u pacientů v jednom chirurgickém oboru, takže podíl pacientů s kognitivní dysfunkcí může být u jiných pacientů odlišný. Nicméně prokázalo se v ní, že rutinní užívání krátkého screeningového kognitivního testu je v rámci předanestetického vyšetření u velkých výkonů, tzn. u menšího počtu pacientů každý den, proveditelné a že vyšetření je pacienty dobře přijímáno. Další nevýhodou může být, že kresby hodin hodnotil pouze autor. Chybí tudíž posouzení variability mezi hodnotiteli, což by bylo nutné prozkoumat před širším používáním testu v mnoha chirurgických oborech více anesteziology. Existují však jednodušší způsoby hodnocení kreseb hodin, např. systém BaJa (Bartoš & Janoušek) s pěti jednoznačnými otázkami [26]. Jejich práce navíc otevírá možnost použití CIB testu i pro testování v pooperačním období s jinými časy (5 hod 40 minut, resp. 23 hodin 20 minut), případně umístěními hodin v dalších kvadrantech.
ZÁVĚR
Třetina pacientů podstupujících plánované výkony cévní chirurgie vykazuje podle použité varianty testu kreslení hodin (Clock-in-the-Box test) preexistující zhoršení kognitivních funkcí. Test je dostatečně krátký, takže je proveditelný při předanestetickém vyšetření, pacienty nezatěžuje, považují ho za užitečný a v budoucnu by ho v případě potřeby podstoupili.
Práce je původní a nebyla publikována ani není zaslána k recenznímu řízení do jiného média. Předběžné výsledky byly prezentovány formou posteru (ID 29) na XXV. kongresu ČSARIM 3.–5. 10. 2018 v Praze.
Autor prohlašuje, že nemá střet zájmů v souvislosti s tématem práce.
Do redakce došlo dne 28. 3. 2019.
Do tisku přijato dne 5. 4. 2019.
Adresa pro korespondenci:
MUDr. Michal Horáček, DEAA
Zdroje
1. Drábková J. Statistika oboru anesteziologie a resuscitace za rok 2016. Referátový výběr z anesteziologie, resuscitace a intenzivní medicíny. 2017;64 : 67–75.
2. Doporučený postup interního předoperačního vyšetření před elektivními operačními výkony. Věstník ministerstva zdravotnictví České republiky 2018;částka 1 : 35–49. Dostupné z: http://www.mzcr.cz/Legislativa/dokumenty/vestnik-c1/2018_14762_3810_11.html [cit 2019 Jan 14].
3. Doporučený postup ČSARIM pro tzv. předanestetické vyšetření. Dostupné z: http://www.csarim.cz/dokumenty/ [cit 2019 Jan 14].
4. Crosby G, Culley DJ, Hyman BT. Preoperative cognitive assessment of the elderly surgical patient: a call for action. Anesthesiology. 2011;114 : 1265–1268. doi: 10.1097/ALN.0b013e31821b1bc8.
5. Česká alzheimerovská společnost: Zpráva o stavu demence 2014. Dostupné z: http://www.alzheimer.cz/publikace/zpravy-o-stavu/ [cit 2018 Dec 21].
6. Chow WB, Rosenthal RA, Merkow RP, et al.; American College of Surgeons National Surgical Quality Improvement Program, American Geriatrics Society. Optimal preoperative assessment of the geriatric surgical patient: a best practices guideline from the American College of Surgeons National Surgical Quality Improvement Program and the American Geriatrics Society. J Am Coll Surg. 2012;215 : 453–466.
7. De Hert S, Staender S, Fritsch G, et al. Pre-operative evaluation of adults undergoing elective noncardiac surgery: Updated guideline from the European Society of Anaesthesiology. Eur J Anaesthesiol. 2018;35 : 407–465. doi: 10.1097/EJA. 0000000000000817.
8. MacKenzie KK, Britt-Spells AM, Sands LP, Leung JM. Processed electroencephalogram monitoring and postoperative delirium: a systematic review and meta-analysis. Anesthesiology. 2018;129 : 417–427. doi: 10.1097/ALN.0000000000002323.
9. Bodník. Seznam výkonů on-line. Dostupné z http://www.bodnik.cz/seznam/134/odb/708.html [cit 2019 Jan 14].
10. Berger M, Schenning KJ, Brown CH 4th, et al.; Perioperative Neurotoxicity Working Group. Best practices for postoperative brain health: recommendations from the Fifth International Perioperative Neurotoxicity Working Group. Anesth Analg. 2018;127 : 1406–1413. doi: 10.1213/ANE.0000000000003841.
11. Chester JG, Grande LJ, Milberg WP, et al. Cognitive screening in community-dwelling elders: performance on the clock-in-the-box. Am J Med. 2011;124 : 662–669. doi: 10.1016/j.amjmed.2011.02.023.
12. Culley DJ, Flaherty D, Reddy S, et al. Preoperative cognitive stratification of older elective surgical patients: a cross-sectional study. Anesth Analg. 2016;123 : 186–192. doi: 10.1213/ANE.0000000000001277.
13. How to Score the Clock-in-the-Box. Dostupné z: http://heartbrain.com/cib/clockinstructions.htm [cit 2018 Dec 21].
14. Chi-Square Test Calculator, Social Science Statistics. Dostupné z: https://www.socscistatistics.com/tests/chisquare2/Default2.aspx [cit 2019 Jan 14].
15. Jackson CE, Grande LJ, Doherty K, et al. The Clock-in-the-Box, a brief cognitive screen, is associated with failure to return home in an elderly hospitalized sample. Clin Interv Aging. 2016;11 : 1715–1721. eCollection 2016. doi: 10.2147/CIA.S118235. Dostupné z: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5125981/ [cit 2019 Jan 16].
16. Ciesielska N, Sokołowski R, Mazur E, et al. Is the Montreal Cognitive Assessment (MoCA) test better suited than the Mini-Mental State Examination (MMSE) in mild cognitive impairment (MCI) detection among people aged over 60? Meta-analysis. Psychiatr Pol. 2016;50 : 1039–1052. doi: 10.12740/PP/45368.
17. Bartoš A. Test gest (TEGEST) k rychlému vyšetření epizodické paměti u mírné kognitivní poruchy. Cesk Slov Neurol N. 2018;114 : 37–44.
18. Stoicea N, Koehler KN, Scharre DW, Bergese SD. Cognitive self-assessment scales in surgical settings: Acceptability and feasibility. Best Pract Res Clin Anaesthesiol. 2018;32 : 303–309. doi: 10.1016/j.bpa.2018.08.001.
19. Scharre DW, Chang SI, Murden RA, et al. Self-administered Gerocognitive Examination (SAGE): a brief cognitive assessment Instrument for mild cognitive impairment (MCI) and early dementia. Alzheimer Dis Assoc Disord 2010;24 : 64–71. doi: 10.1097/WAD.0b013e3181b03277.
20. Partridge JS, Dhesi JK, Cross JD, et al. The prevalence and impact of undiagnosed cognitive impairment in older vascular surgical patients. J Vasc Surg. 2014;60 : 1002–1011. doi: 10.1016/j.jvs.2014.04.041.
21. Styra R, Larsen E, Dimas MA, et al. The effect of preoperative cognitive impairment and type of vascular surgery procedure on postoperative delirium with associated cost implications. J Vasc Surg. 2019;69 : 201–209. doi: 10.1016/j.jvs.2018.05.001.
22. Robinson TN, Wu DS, Pointer LF, et al. Preoperative cognitive dysfunction is related to adverse postoperative outcomes in the elderly. J Am Coll Surg. 2012;215 : 12–27. doi: 10.1016/j.jamcollsurg.2012.02.007.
23. Adogwa O, Elsamadicy AA, Lydon E, et al. The prevalence of undiagnosed pre-surgical cognitive impairment and its post-surgical clinical impact in elderly patients undergoing surgery for adult spinal deformity. J Spine Surg. 2017;3 : 358–363. doi: 10.21037/jss.2017.07.01.
24. Culley DJ, Flaherty D, Fahey MC, et al. Poor performance on a preoperative cognitive screening test predicts postoperative complications in older orthopedic surgical patients. Anesthesiology. 2017;127 : 765–774. doi: 10.1097/ALN.0000000000001859.
25. Makhani SS, Kim FY, Liu Y, et al. Cognitive impairment and overall survival in frail surgical patients. J Am Coll Surg. 2017;225 : 590–600. doi: 10.1016/j.jamcollsurg.2017.07.1066.
26. Bartoš A, Janoušek M, Petroušová R, Hohinová M. Tři časy Testu kreslení hodin hodnocené BaJa skórováním u časné Alzheimerovy nemoci. Cesk Slov Neurol N. 2016,79 : 406–412.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek EKG lekce 4Článek Zajímavosti, tipy a trikyČlánek Akutní ischemie mezenteriaČlánek Zelené vlasy po propofolu?
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2019 Číslo 2- Metamizol v léčbě různých bolestivých stavů – kazuistiky
- Neodolpasse je bezpečný přípravek v krátkodobé léčbě bolesti
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Jak souvisí postcovidový syndrom s poškozením mozku?
- Léčba akutní pooperační bolesti z pohledu ortopeda
-
Všechny články tohoto čísla
- EKG lekce 4
- Zajímavosti, tipy a triky
- Klinická výživa v chirurgii – doporučení ESPEN (European Society for Parenteral and Enteral Nutrition) s konsenzuálním hlasováním pracovní skupiny SKVIMP (Společnost klinické výživy a intenzivní metabolické péče)
- Významné životní jubileum doc. MUDr. Jarmily Drábkové, CSc.
- Recenze knihy Pain. Management, Issues and Controversies
- Kognitivní screening u cévních pacientů před operací
- Akutní ischemie mezenteria
- Montgomeryho T tubus při řešení inoperabilní stenózy trachey
- Pozdní probouzení po zresuscitované zástavě srdeční – jaká prognóza?
- Časná poporodní anestezie v České a Slovenské republice z pohledu studie OBAAMA-INT – prospektivní observační studie
- Nové horizonty v regionální anestezii – fascie a ultrazvuk
- Zelené vlasy po propofolu?
- Mukormykotická infekce u pacientů po transplantaci solidních orgánů
- Ošetření poranění podklíčkové tepny v souvislosti s chybným zavedením centrálního žilního katétru či hemodialyzační kanyly
- Internetové zdroje v intenzivní medicíně
- Kritéria Sepsis-3 – jsou pokrokem?
- Doporučení pro diagnostiku, prevenci a léčbu sezonní chřipky
- Vitamin C – od kurdějí k septickému šoku
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Klinická výživa v chirurgii – doporučení ESPEN (European Society for Parenteral and Enteral Nutrition) s konsenzuálním hlasováním pracovní skupiny SKVIMP (Společnost klinické výživy a intenzivní metabolické péče)
- Montgomeryho T tubus při řešení inoperabilní stenózy trachey
- EKG lekce 4
- Významné životní jubileum doc. MUDr. Jarmily Drábkové, CSc.
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



