-
Medical journals
- Career
Radioterapie v léčbě zhoubných nádorů vaginy: teze přednášky
Authors: M. Kubecová
Authors‘ workplace: 3. LF UK a FNKV, Praha ; Radioterapeutická a onkologická klinika
Published in: Prakt Gyn 2006; 10(1): 12-14
Předneseno na 25. Kaňkově dni pražských onkologů, Praha 14. 12. 2004
Overview
Způsob léčby karcinomu vaginy závisí na jeho lokalizaci a velikosti (objemu, síle a hloubce invaze). Chirurgická léčba je limitována a užíváme ji pouze u nádorů st. I lokalizovaných v apexu vaginy, a to zejména u mladých žen, nebo jako „salvage“ terapii u centrálních recidiv po radioterapii. Radioterapie využívající nejrůznější kombinace zevní aktinoterapie a brachyterapie (intersticiální, intrakavitární) je metodou volby pro většinu pacientek. V našem sdělení uvádíme doporučené léčebné postupy pro jednotlivá stadia a lokalizace tohoto nádorového onemocnění.
Klíčová slova:
karcinom vaginy - zevní radioterapie - brachyterapieZhoubné nádory vaginy – obecná charakteristika
Tyto nádory představují 1-2 % všech gynekologických malignit a 0,1-0,2 % všech malignit. Z 90 % jsou metastatického původu (ca endometria, ca GIT, ca hrdla děložního aj.) a v 50 % případů jsou nalézány u pacientek po hysterektomii.
Prognostické faktory
- velikost tumoru
- hloubka invaze
- lokalizace
- postižení lymfatických uzlin
- histologický typ, grading
- věk a celkový stav pacientky
Velikost tumoru – T [9]
Podle klasifikace TNM
T1 - nádor ohraničen na pochvu
T2 - nádor postihuje paravaginální tkáně, nešíří se ke stěně pánevní
T3 - nádor dosahuje stěny pánevní
T4 - nádor postihuje sliznici močového měchýře nebo rekta a/nebo se šíří mimo pánev
Hloubka invaze
do 0,5 cm
- brachyterapie (intrakavitární)
- u tumorů do velikosti 2 cm samostatná brachyterapie
nad 0,5 cm
- brachyterapie intersticiální
- i u tumorů do velikosti 2 cm kombinovaná aktinoterapie (zevní radioterapie a brachyterapie)
Image 1. Aplikátor pro vaginální brachyterapii. 
Lokalizace a její percentuální četnost
- horní třetině - 56 %
regionální lymfatické uzliny – pánevní včetně obturatorních, vnitřních ilických (hypogastrických) a zevních ilických
- střední třetině - 13 %
regionální lymfatické uzliny – pánevní včetně obturatorních, vnitřních ilických (hypogastrických) a zevních ilických
- dolní třetině - 31 %
regionální lymfatické uzliny – ingvinální a femorální
- zadní x přední x laterální stěna
Histologický typ [2]
- dlaždicobuněčný karcinom – 90 %
- adenokarcinom
- clear cell u mladých dívek
- sarkom
- maligní melanom
- lymfom
Radioterapie (RT) – užívané typy
radikální [6]
- adjuvantní (pooperační, N+ /NAVRHUJI DOPLNIT VYSVĚTLIVKU ZKR./)
- samostatná
- pánevní RT
- brachyterapie (intrakavitární, intersticiální)
- kombinovaná terapie
paliativní (k potlačení krvácení, bolesti nebo metastáz)
Image 2. Izodozový plán pro ozáření vaginálním válcem. 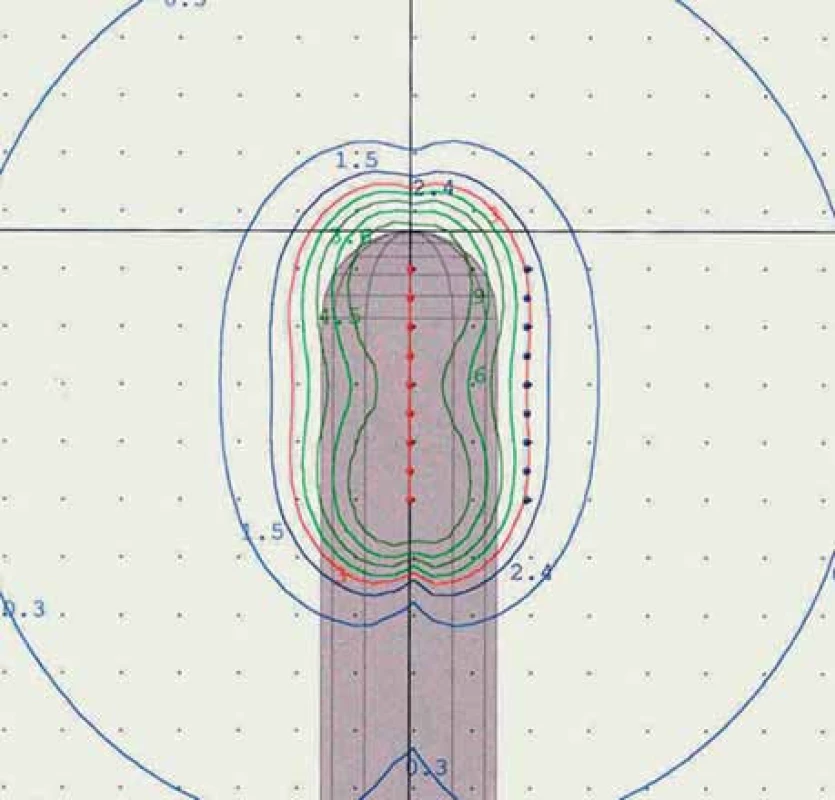
Image 3. Intersticiální aplikace – jednorovinná kruhová punktura. 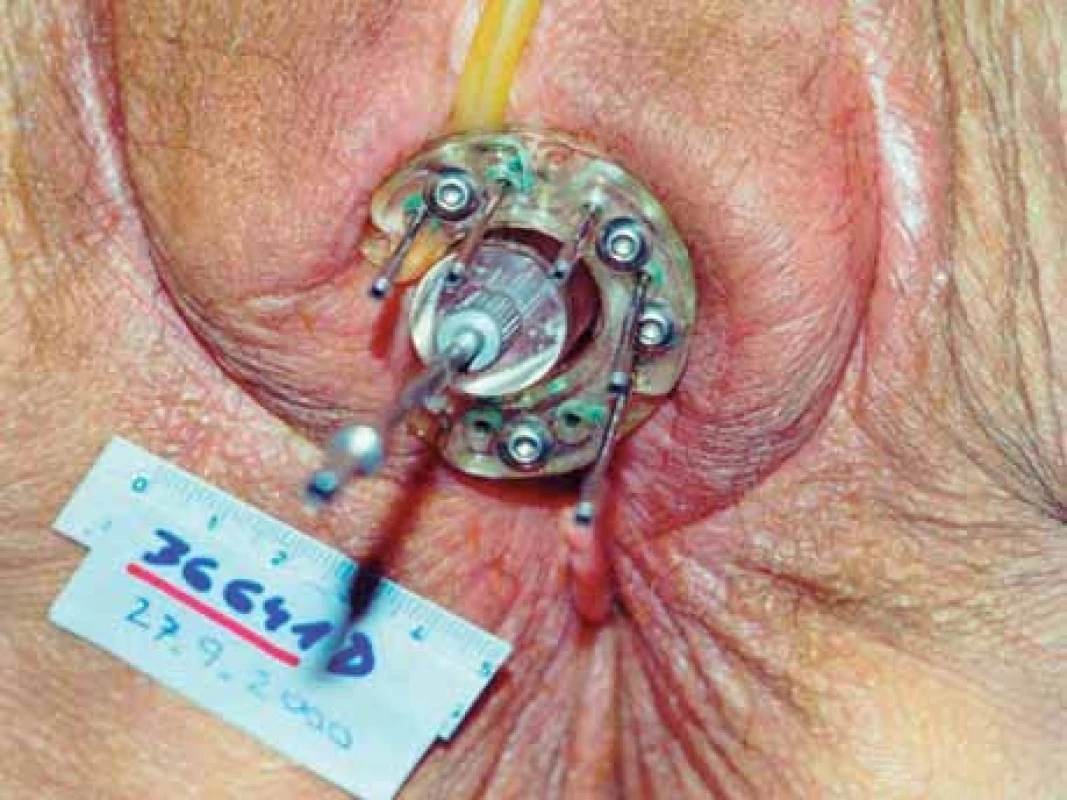
Zevní radikální radioterapie [1,3]
- standardně se užívá u tumoru stadia T1 (je-li tumor větší než 2 cm) a vždy od T2 výše
- vysokoenergetické fotonové záření nad 4 MeV, izocentrická metoda ozáření
- dávka 45,0-50,0 Gy, 1,8-2,0 Gy na frakci, 5krát týdně
- u tumorů v horní a střední třetině: malá pánev - techniky více polí – BOX
- u tumorů v dolní třetině: malá pánev a ingvinální uzliny - 2AP pole s vykrytím (event. boost cíleně do 60,0-64,0 Gy - zmenšený objem)
Brachyterapie [4,5,7]
- samostatná u tumoru stadia T1 do velikosti 2 cm a invaze maximálně do 5 mm, v ostatních případech se kombinuje se zevní RT
- automatické afterloadingové ozařovače (192Ir, 137Cs), HDR (high dose rate), LDR (low dose rate), MDR (medium dose rate)
- intrakavitární (cylindr, stíněný cylindr) - tumor s invazí do 5mm, lokalizace zejména v horní polovině vaginy
- intersticiální (jehly, hadičky) - tumor s invazí nad 5 mm, lokalizace v dolní polovině vaginy
- dávka 75,0-85,0 Gy na referenční izodozi (u kombinované terapie doplňuje dávku ze zevní RT)
Chemoradioterapie
- užívá se u lokálně pokročilých spinocelulárních nádorů
- neexistují randomizované studie (malý počet pacientek), srovnání s jinými podobně se chovajícími nádory (ca ani, ca cervicis uteri, ca vulvae)
- cisplatina, 5FU, MMC, antracykliny, ifosfamid
- potenciace RT – konkomitance
(cisplatina, 5FU, MMC)
Terapie
- ST. I - proximální vagina (děloha přítomna)
radikální hysterektomie v kombinaci s parciální kolpektomií a pelvickou lymfadenektomií, event. transpozice ovarií u mladých žen (a adjuvantní RT u N+)
- ST. I - proximální vagina (po hysterektomii)
parciální kolpektomie s pelvickou lymfadenektomií a adjuvantní RT u N+)
- ST. I – střední a distální vagina
RT, event. chirurgická lokální excize před RT (limitace blízkostí m. měchýře a rekta)
- ST. II a III - Radioterapie kombinovaná
- ST. IV – Radioterapie zevní (event. individuálně)
Komplikace RT
- časné
erytém, edém, epitelolýza, cystitida, proktitida - odezní po skončení terapie
- pozdní
suchost vaginální sliznice, atrofie sliznice, stenózy, okluze (dilatátory, hormonální masti),
cystitida (ATB, urologický čaj, spazmolytika, Ascorutin), proktitida (sulfonamidy, antidiaroika), rektovaginální a vezikovaginální píštěl - často trvalé
Image 4. Intersticiální aplikace – vícerovinná punktura. 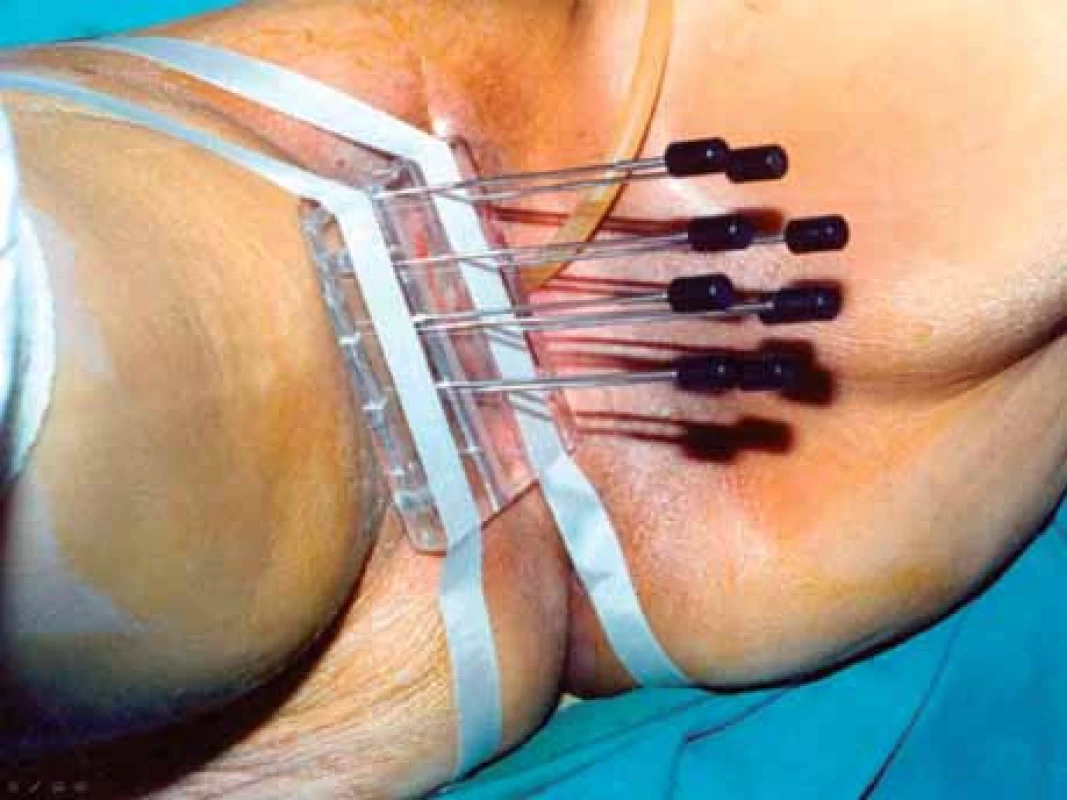
Závěr
Radioterapie zaujímá v léčbě karcinomu vaginy dominantní postavení. Brachyterapie výrazně ovlivňuje léčebné výsledky. Volba způsobu léčby závisí na velikosti a hloubce invaze nádoru, jeho lokalizaci a celkovém stavu pacientky. Histologický typ nádoru má na volbu způsobu léčby minimální vliv.
Vzhledem k nízké incidenci nádoru a jeho dobré kurabilitě je nutná terapie v centrech (5leté OS 42-56 % všechna stadia, I/81 %, II/50-66 %, III/15-39 %, IV/0-25 % [8]. O způsobu léčby rozhoduje vždy gynekologicko-onkologický tým odborníků (neexistuje jednotný doporučený postup). Při rozhodování o způsobu léčby je nutné přihlédnout k věku a celkovému stavu pacientky.
M. Kubecová
Radioterapeutická a onkologická klinika
3. LF UK a FNKV, Praha
Sources
1. Perey CA, Bradz LW et al. Principles and Praktice of Radiation Oncology. 3rd ed. Philadelphia: Lippincott-Raven Publishers 1998 : 2341.
2. DeVita VT jr, Hellman S, Rosenberg SA. Cancer. Principles and Praktice in Oncology. 6th ed. Philadelphia: Lippincott Williams and Wilkins 2003 : 3235.
3. Dobbs J, Barrett A, Ash D. Praktické plánování radioterapie. 1. ed. Praha: Anomal 1992 : 302.
4. Martinez AA, Orton CG, Mould RF. Brachytherapy HDR and LDR. Aylesbur: BPCC Hazell Books 1990 : 425.
5. ICRU Report No 38. Dose and Volume Specification for Reporting Intracavitary Therapy in Gynecology. Intarnational Commision for Radiation Units and Measurements. Bethesd MD 1985 : 19.
6. Pazdur R, Coia LR, Hoskins WJ et al. Cancer Management. A Multidisciplinary Approach. 6th ed. Melville (NY): PRR Publishing 2002 : 974.
7. Gerbaulet A, Potter R, Mazeron JJ et al.The GEC ESTRO Handbook of Brachytherapy. Leuven: ACCO 2002.
8. Abeloff MD, Armitage JO, Lichter AS et al. Clinical Oncology. 3rd ed. Philadelphia: Elsevier 2004 : 2256-2263.
9. Sobin LH, Wittekind CH (eds). TNM Klasifikace zhoubných nádorů. 1. ed. Praha: Ústav zdravotnických informací a statistiky České republiky 2004 : 125-127. Překlad z: TNM Classification of Malignant Tumours. 6th ed. New York: Wiley 2002.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inPractical Gynecology

2006 Issue 1-
All articles in this issue
- Aktivovaný rekombinantní faktor VII u závažného poporodního krvácení: kazuistiky
- Radioterapie v léčbě zhoubných nádorů vaginy: teze přednášky
- Mikrometastázy karcinomu prsu v sentinelové uzlině: současné kontroverze
- Hormonální substituční terapie u žen s anamnézou endometriózy
- Atrézie hymenu a syndrom inkompletního zdvojení dělohy u 15leté dívky: kazuistika
- Súčasné pohľady na faktory ovplyvňujúce nástup puberty
- Practical Gynecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Atrézie hymenu a syndrom inkompletního zdvojení dělohy u 15leté dívky: kazuistika
- Hormonální substituční terapie u žen s anamnézou endometriózy
- Súčasné pohľady na faktory ovplyvňujúce nástup puberty
- Mikrometastázy karcinomu prsu v sentinelové uzlině: současné kontroverze
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

